ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ (ಜಿಡಿಎಂ): “ಸಿಹಿ” ಗರ್ಭಧಾರಣೆಯ ಅಪಾಯ
ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ, ಗರ್ಭಿಣಿಯರಿಗೆ ಗರ್ಭಾವಸ್ಥೆಯ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (ಜಿಡಿಎಂ) ಇರುತ್ತದೆ. ರೋಗದ ಈ ರೂಪವು ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಪ್ರತ್ಯೇಕವಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು ಮತ್ತು ಹೆರಿಗೆಯ ನಂತರ ಸ್ವಲ್ಪ ಸಮಯದ ನಂತರ ಕಣ್ಮರೆಯಾಗುತ್ತದೆ. ಆದರೆ ನೀವು ಸಮಯೋಚಿತ ಚಿಕಿತ್ಸೆಯನ್ನು ನಡೆಸದಿದ್ದರೆ, ರೋಗವು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಆಗಿ ಬೆಳೆಯಬಹುದು, ಇದು ಸಂಕೀರ್ಣ ಪರಿಣಾಮಗಳನ್ನು ಬೀರುತ್ತದೆ.
ಗರ್ಭಧಾರಣೆಯ ಪ್ರಾರಂಭದಲ್ಲಿ, ಪ್ರತಿ ಮಹಿಳೆಯನ್ನು ನೋಂದಾಯಿಸಬೇಕು, ಅಲ್ಲಿ, ತಜ್ಞರ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿ, ಭವಿಷ್ಯದ ತಾಯಿಯ ಯೋಗಕ್ಷೇಮ ಮತ್ತು ಭ್ರೂಣದ ಬೆಳವಣಿಗೆಯ ಮೇಲೆ ನಿಯಂತ್ರಣವಿರುತ್ತದೆ.

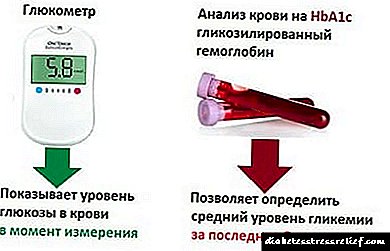
ಪ್ರತಿ ಗರ್ಭಿಣಿ ಮಹಿಳೆ ನಿಯಮಿತವಾಗಿ ಮೂತ್ರ ಮತ್ತು ರಕ್ತ ಪರೀಕ್ಷೆಗಳನ್ನು ಹಾದುಹೋಗುವ ಮೂಲಕ ಸಕ್ಕರೆಯನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಬೇಕು. ವಿಶ್ಲೇಷಣೆಗಳಲ್ಲಿ ಹೆಚ್ಚಿದ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟಗಳ ಪ್ರತ್ಯೇಕ ಪ್ರಕರಣಗಳು ಭಯಪಡಬಾರದು, ಏಕೆಂದರೆ ಅಂತಹ ಜಿಗಿತಗಳನ್ನು ಸಾಮಾನ್ಯ ಶಾರೀರಿಕ ಪ್ರಕ್ರಿಯೆ ಎಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ. ಆದರೆ, ಪರೀಕ್ಷೆಗಳಲ್ಲಿ ಉತ್ತೀರ್ಣರಾದಾಗ, ಎರಡು ಅಥವಾ ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ ಎತ್ತರಿಸಿದ ಸಕ್ಕರೆ ಕಂಡುಬಂದರೆ, ಇದು ಈಗಾಗಲೇ ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಇರುವಿಕೆಯನ್ನು ಸಂಕೇತಿಸುತ್ತದೆ. ವಸ್ತುವನ್ನು ಖಾಲಿ ಹೊಟ್ಟೆಗೆ ತಲುಪಿಸಿದಾಗ ಎತ್ತರದ ಮಟ್ಟವನ್ನು ಕಂಡುಹಿಡಿಯುವುದು ಗಮನಾರ್ಹವಾಗಿದೆ (ತಿನ್ನುವ ನಂತರ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಹೆಚ್ಚಳವು ಸಾಮಾನ್ಯವಾಗಿದೆ).
ಭ್ರೂಣಕ್ಕೆ ಜಿಡಿಎಂ ಅಪಾಯ
ಅಭಿವೃದ್ಧಿ ಹೊಂದುತ್ತಿರುವ ಭ್ರೂಣಕ್ಕೆ ಹಿಸ್ಟಸ್ ಮಧುಮೇಹಕ್ಕೆ ಏನು ಬೆದರಿಕೆ ಇದೆ? ಈ ರೋಗಶಾಸ್ತ್ರವು ನಿರೀಕ್ಷಿತ ತಾಯಿಯ ಜೀವಕ್ಕೆ ನೇರ ಅಪಾಯವನ್ನುಂಟುಮಾಡುವುದಿಲ್ಲ, ಆದರೆ ಮಗುವಿಗೆ ಮಾತ್ರ ಅಪಾಯಕಾರಿಯಾಗಬಹುದು, ಚಿಕಿತ್ಸೆಯು ಪೆರಿನಾಟಲ್ ತೊಡಕುಗಳನ್ನು ತಡೆಗಟ್ಟುವ ಗುರಿಯನ್ನು ಹೊಂದಿದೆ, ಜೊತೆಗೆ ಹೆರಿಗೆಯ ಸಮಯದಲ್ಲಿ ಉಂಟಾಗುವ ತೊಂದರೆಗಳು.
ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಮಧುಮೇಹ ಹೊಂದಿರುವ ಮಗುವಿಗೆ ಉಂಟಾಗುವ ಪರಿಣಾಮಗಳು ಗರ್ಭಿಣಿ ಮಹಿಳೆಯ ಅಂಗಾಂಶಗಳಲ್ಲಿ ರಕ್ತದ ಮೈಕ್ರೊ ಸರ್ಕ್ಯುಲೇಷನ್ ಮೇಲೆ ನಕಾರಾತ್ಮಕ ಪರಿಣಾಮ ಬೀರುತ್ತವೆ. ದುರ್ಬಲಗೊಂಡ ಮೈಕ್ರೊ ಸರ್ಕ್ಯುಲೇಷನ್ ನಿಂದ ಉಂಟಾಗುವ ಎಲ್ಲಾ ಸಂಕೀರ್ಣ ಪ್ರಕ್ರಿಯೆಗಳು, ಅಂತಿಮವಾಗಿ, ಭ್ರೂಣದ ಮೇಲೆ ಹೈಪೋಕ್ಸಿಕ್ ಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತವೆ.
ಅಲ್ಲದೆ, ಮಗುವಿಗೆ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಪಡೆಯುವುದು ಹಾನಿಯಾಗುವುದಿಲ್ಲ. ವಾಸ್ತವವಾಗಿ, ತಾಯಿಯಿಂದ ಉತ್ಪತ್ತಿಯಾಗುವ ಇನ್ಸುಲಿನ್ ಜರಾಯು ತಡೆಗೋಡೆಗೆ ಭೇದಿಸುವುದಿಲ್ಲ, ಮತ್ತು ಮಗುವಿನ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಗೆ ಇನ್ನೂ ಅಗತ್ಯವಾದ ಪ್ರಮಾಣದ ಹಾರ್ಮೋನ್ ಉತ್ಪಾದಿಸಲು ಸಾಧ್ಯವಾಗುತ್ತಿಲ್ಲ.
ಮಧುಮೇಹದ ಪ್ರಭಾವದ ಪರಿಣಾಮವಾಗಿ, ಭ್ರೂಣದಲ್ಲಿನ ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳು ಅಡ್ಡಿಪಡಿಸುತ್ತವೆ ಮತ್ತು ಅಡಿಪೋಸ್ ಅಂಗಾಂಶಗಳ ಬೆಳವಣಿಗೆಯಿಂದಾಗಿ ಇದು ದ್ರವ್ಯರಾಶಿಯನ್ನು ಪಡೆಯಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ. ಇದಲ್ಲದೆ, ಮಗುವಿಗೆ ಈ ಕೆಳಗಿನ ಬದಲಾವಣೆಗಳಿವೆ:
- ಭುಜದ ಕವಚದಲ್ಲಿ ಹೆಚ್ಚಳವಿದೆ,
- ಹೊಟ್ಟೆಯನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಹೆಚ್ಚಿಸುತ್ತದೆ,
- ಯಕೃತ್ತು ಮತ್ತು ಹೃದಯದ ಗಾತ್ರವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ,
ಈ ಎಲ್ಲಾ ಬದಲಾವಣೆಗಳು ತಲೆ ಮತ್ತು ಕೈಕಾಲುಗಳು ಒಂದೇ (ಸಾಮಾನ್ಯ) ಗಾತ್ರದಲ್ಲಿರುತ್ತವೆ ಎಂಬ ಅಂಶದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ನಡೆಯುತ್ತವೆ. ಇವೆಲ್ಲವೂ ಭವಿಷ್ಯದಲ್ಲಿ ಪರಿಸ್ಥಿತಿಯ ಬೆಳವಣಿಗೆಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರಬಹುದು ಮತ್ತು ಈ ಕೆಳಗಿನ ಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು:
- ಭ್ರೂಣದ ಭುಜದ ಕವಚದ ಹೆಚ್ಚಳದಿಂದಾಗಿ, ಹೆರಿಗೆಯ ಸಮಯದಲ್ಲಿ ಜನ್ಮ ಕಾಲುವೆಯ ಮೂಲಕ ಹಾದುಹೋಗುವುದು ಕಷ್ಟ,
- ಹೆರಿಗೆಯ ಸಮಯದಲ್ಲಿ ಮಗು ಮತ್ತು ತಾಯಿಯ ಅಂಗಗಳಿಗೆ ಗಾಯಗಳು ಸಾಧ್ಯ,
- ಭ್ರೂಣದ ದೊಡ್ಡ ದ್ರವ್ಯರಾಶಿಯಿಂದಾಗಿ, ಇನ್ನೂ ಸಂಪೂರ್ಣವಾಗಿ ಅಭಿವೃದ್ಧಿ ಹೊಂದಿಲ್ಲದ ಕಾರಣ, ಅಕಾಲಿಕ ಜನನವು ಪ್ರಾರಂಭವಾಗಬಹುದು,
- ಗರ್ಭದಲ್ಲಿರುವ ಮಗುವಿನ ಶ್ವಾಸಕೋಶದಲ್ಲಿ, ಸರ್ಫ್ಯಾಕ್ಟಂಟ್ ಉತ್ಪಾದನೆಯು ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಅದು ಒಟ್ಟಿಗೆ ಅಂಟಿಕೊಳ್ಳಲು ಅನುಮತಿಸುವುದಿಲ್ಲ. ಪರಿಣಾಮವಾಗಿ, ಹೆರಿಗೆಯಾದ ನಂತರ, ಮಗುವಿಗೆ ಉಸಿರಾಟದ ತೊಂದರೆ ಉಂಟಾಗಬಹುದು. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಮಗುವನ್ನು ಕೃತಕ ಉಸಿರಾಟದ ಉಪಕರಣದ ಸಹಾಯದಿಂದ ಉಳಿಸಲಾಗುತ್ತದೆ, ಮತ್ತು ನಂತರ ವಿಶೇಷ ಇನ್ಕ್ಯುಬೇಟರ್ (ಕೂವೆಜ್) ನಲ್ಲಿ ಇರಿಸಲಾಗುತ್ತದೆ, ಅಲ್ಲಿ ಅವರು ಸ್ವಲ್ಪ ಸಮಯದವರೆಗೆ ವೈದ್ಯರ ನಿಕಟ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿರುತ್ತಾರೆ.
ಅಲ್ಲದೆ, ಗರ್ಭಾವಸ್ಥೆಯ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ಪರಿಣಾಮಗಳನ್ನು ನಮೂದಿಸುವಲ್ಲಿ ಒಬ್ಬರು ವಿಫಲರಾಗಲು ಸಾಧ್ಯವಿಲ್ಲ: ಜಿಡಿಎಂ ಹೊಂದಿರುವ ತಾಯಂದಿರಿಗೆ ಜನಿಸಿದ ಮಕ್ಕಳು ಜನ್ಮಜಾತ ಅಂಗ ದೋಷಗಳನ್ನು ಹೊಂದಿರಬಹುದು, ಮತ್ತು ಕೆಲವರು ಪ್ರೌ .ಾವಸ್ಥೆಯಲ್ಲಿ ಎರಡನೇ ಹಂತದ ಮಧುಮೇಹವನ್ನು ಬೆಳೆಸಿಕೊಳ್ಳಬಹುದು.
ಜರಾಯು, ಜಿಡಿಎಂನೊಂದಿಗೆ ಹೆಚ್ಚಾಗುವ ಆಸ್ತಿಯನ್ನು ಸಹ ಹೊಂದಿದೆ, ಅದರ ಕಾರ್ಯಗಳನ್ನು ಸಾಕಷ್ಟು ನಿರ್ವಹಿಸಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ, ಮತ್ತು ಎಡಿಮಾಟಸ್ ಆಗಬಹುದು. ಪರಿಣಾಮವಾಗಿ, ಭ್ರೂಣವು ಸರಿಯಾದ ಪ್ರಮಾಣದ ಆಮ್ಲಜನಕವನ್ನು ಪಡೆಯುವುದಿಲ್ಲ, ಹೈಪೋಕ್ಸಿಯಾ ಹೊಂದಿಸುತ್ತದೆ. ಅವುಗಳೆಂದರೆ, ಗರ್ಭಧಾರಣೆಯ ಕೊನೆಯಲ್ಲಿ (ಮೂರನೇ ತ್ರೈಮಾಸಿಕ) ಭ್ರೂಣದ ಸಾವಿನ ಅಪಾಯವಿದೆ.
ರೋಗವು ಹೆಚ್ಚಿನ ಸಕ್ಕರೆ ಅಂಶದಿಂದ ಉಂಟಾಗುವುದರಿಂದ, ರೋಗಶಾಸ್ತ್ರದ ಚಿಕಿತ್ಸೆ ಮತ್ತು ತಡೆಗಟ್ಟುವಿಕೆಗಾಗಿ ಈ ಸೂಚಕವು ಸಾಮಾನ್ಯ ಮಿತಿಯಲ್ಲಿದೆ ಎಂದು ನಿಯಂತ್ರಿಸುವುದು ಅವಶ್ಯಕ ಎಂದು to ಹಿಸುವುದು ತಾರ್ಕಿಕವಾಗಿದೆ.

ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯ ಹಾದಿಯನ್ನು ಪ್ರಭಾವಿಸುವ ಮುಖ್ಯ ಅಂಶವೆಂದರೆ ಆಹಾರ ನಿಯಮಗಳನ್ನು ಕಟ್ಟುನಿಟ್ಟಾಗಿ ಪಾಲಿಸುವುದು:
- ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಪರಿಣಾಮ ಬೀರುವ ಬೇಕಿಂಗ್ ಮತ್ತು ಮಿಠಾಯಿ ಉತ್ಪನ್ನಗಳನ್ನು ಆಹಾರದಿಂದ ಹೊರಗಿಡಲಾಗುತ್ತದೆ. ಆದರೆ ನೀವು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ತ್ಯಜಿಸಬಾರದು, ಏಕೆಂದರೆ ಅವು ಶಕ್ತಿಯ ಮೂಲವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತವೆ. ದಿನವಿಡೀ ಅವರ ಸಂಖ್ಯೆಯನ್ನು ಮಿತಿಗೊಳಿಸುವುದು ಮಾತ್ರ ಅಗತ್ಯ,
- ತುಂಬಾ ಸಕ್ಕರೆ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಭರಿತ ಹಣ್ಣುಗಳ ಸೇವನೆಯನ್ನು ಮಿತಿಗೊಳಿಸಿ,
- ನೂಡಲ್ಸ್, ಹಿಸುಕಿದ ಆಲೂಗಡ್ಡೆ ಮತ್ತು ತ್ವರಿತ ಧಾನ್ಯಗಳು ಮತ್ತು ವಿವಿಧ ಅರೆ-ಸಿದ್ಧ ಉತ್ಪನ್ನಗಳನ್ನು ಹೊರತುಪಡಿಸಿ,
- ಹೊಗೆಯಾಡಿಸಿದ ಮಾಂಸ ಮತ್ತು ಕೊಬ್ಬನ್ನು ಆಹಾರದಿಂದ ತೆಗೆದುಹಾಕಿ (ಬೆಣ್ಣೆ, ಮಾರ್ಗರೀನ್, ಮೇಯನೇಸ್, ಕೊಬ್ಬು),
- ತಿನ್ನಲು ಪ್ರೋಟೀನ್ ಆಹಾರ ಅಗತ್ಯ, ಇದು ತಾಯಿ ಮತ್ತು ಮಗುವಿನ ದೇಹಕ್ಕೆ ಮುಖ್ಯವಾಗಿದೆ,
- ಅಡುಗೆಗಾಗಿ, ಇದನ್ನು ಬಳಸಲು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ: ಸ್ಟ್ಯೂಯಿಂಗ್, ಅಡುಗೆ, ಸ್ಟೀಮಿಂಗ್, ಒಲೆಯಲ್ಲಿ ಬೇಯಿಸುವುದು,
- ಪ್ರತಿ 3 ಗಂಟೆಗಳಿಗೊಮ್ಮೆ ಆಹಾರವನ್ನು ತೆಗೆದುಕೊಳ್ಳಿ, ಆದರೆ ಸಣ್ಣ ಭಾಗಗಳಲ್ಲಿ.
ಇದಲ್ಲದೆ, ನಿರೀಕ್ಷಿತ ತಾಯಿಯ ಆರೋಗ್ಯದ ಮೇಲೆ ಸಕಾರಾತ್ಮಕ ಪರಿಣಾಮವು ಸಾಬೀತಾಗಿದೆ:
- ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಿಗಾಗಿ ವಿನ್ಯಾಸಗೊಳಿಸಲಾದ ದೈಹಿಕ ವ್ಯಾಯಾಮಗಳ ಸಂಕೀರ್ಣ. ವ್ಯಾಯಾಮದ ಸಮಯದಲ್ಲಿ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಸಾಂದ್ರತೆಯ ಇಳಿಕೆ, ದೇಹದಲ್ಲಿನ ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳಲ್ಲಿ ಸುಧಾರಣೆ ಮತ್ತು ಗರ್ಭಿಣಿ ಮಹಿಳೆಯ ಸಾಮಾನ್ಯ ಯೋಗಕ್ಷೇಮ,
- ನಿಯಮಿತವಾಗಿ ಹೆದ್ದಾರಿಗಳಿಂದ ದೂರ ಹೋಗುತ್ತಾರೆ.
ರೋಗದ ತೀವ್ರತರವಾದ ಪ್ರಕರಣಗಳಲ್ಲಿ, ವೈದ್ಯರು ಇನ್ಸುಲಿನ್ ಸಿದ್ಧತೆಗಳನ್ನು ಸೂಚಿಸಬಹುದು. ಸಕ್ಕರೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುವ ಇತರ medicines ಷಧಿಗಳನ್ನು ನಿಷೇಧಿಸಲಾಗಿದೆ.
ಎಫ್ಡಿಎಯ ಶಿಫಾರಸುಗಳ ಪ್ರಕಾರ ಇನ್ಸುಲಿನ್ ಹೊಂದಿರುವ drugs ಷಧಿಗಳನ್ನು 2 ವಿಭಾಗಗಳಾಗಿ ವಿಂಗಡಿಸಲಾಗಿದೆ:
- ಇನ್ - ವರ್ಗ. ಪ್ರಾಣಿಗಳಲ್ಲಿ ಪರೀಕ್ಷಿಸಿದಾಗ, ಭ್ರೂಣದ ಮೇಲೆ ಯಾವುದೇ ಹಾನಿಕಾರಕ ಪರಿಣಾಮಗಳು ಕಂಡುಬಂದಿಲ್ಲ ಎಂದು ಬರೆಯಲಾಗಿದೆ ಎಂಬ ವಿವರಣೆಯಲ್ಲಿ ಇದು ಹಣವನ್ನು ಒಳಗೊಂಡಿದೆ. ಗರ್ಭಧಾರಣೆಯ ಮೇಲೆ drug ಷಧದ ಪರಿಣಾಮವನ್ನು ಪರೀಕ್ಷಿಸಲಾಗಿಲ್ಲ.
- ಸಿ ಒಂದು ವರ್ಗ. ಪರೀಕ್ಷಿಸಿದಾಗ, ಪ್ರಾಣಿಗಳಲ್ಲಿನ ಭ್ರೂಣದ ಬೆಳವಣಿಗೆಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ ಎಂದು ugs ಷಧಿಗಳನ್ನು ಸೇರಿಸಲಾಗಿದೆ. ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ, ಪರೀಕ್ಷೆಗಳನ್ನು ಸಹ ನಡೆಸಲಾಗಿಲ್ಲ.
ಆದ್ದರಿಂದ, ಎಲ್ಲಾ drugs ಷಧಿಗಳನ್ನು ಅರ್ಹ ವೈದ್ಯರಿಂದ ಮಾತ್ರ ಸೂಚಿಸಬೇಕು, name ಷಧದ ವ್ಯಾಪಾರದ ಹೆಸರಿನ ಕಡ್ಡಾಯ ಸೂಚನೆಯೊಂದಿಗೆ.
ಸಂಕೀರ್ಣ ಪ್ರಸೂತಿ ತೊಡಕುಗಳ ಸಂಭವದ ಬಗ್ಗೆ ಅನುಮಾನವಿದ್ದಲ್ಲಿ ಮಾತ್ರ ಜಿಡಿಎಂನೊಂದಿಗೆ ಆಸ್ಪತ್ರೆಗೆ ಸೇರಿಸುವುದು ಪ್ರಸ್ತುತವಾಗಿದೆ.
ಅವಧಿಪೂರ್ವ ವಿತರಣೆ ಅಥವಾ ಸಿಸೇರಿಯನ್ ವಿಭಾಗವನ್ನು ಉತ್ತೇಜಿಸಲು ಜಿಡಿಎಂ ಒಂದು ಕಾರಣವಲ್ಲ.
ಪ್ರಸವಾನಂತರದ
ಹೆರಿಗೆಯಾದ ನಂತರ, ಮಹಿಳೆ ನಿಯಮಿತವಾಗಿ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಪರೀಕ್ಷಿಸಬೇಕು, ರೋಗಲಕ್ಷಣಗಳ ಉಪಸ್ಥಿತಿ ಮತ್ತು ಅವುಗಳ ಆವರ್ತನವನ್ನು (ಬಾಯಾರಿಕೆ, ಮೂತ್ರ ವಿಸರ್ಜನೆ, ಇತ್ಯಾದಿ) ಸಂಪೂರ್ಣವಾಗಿ ಕಣ್ಮರೆಯಾಗುವವರೆಗೆ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಬೇಕು. ಚೆಕ್ ಅನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ವೈದ್ಯರು ಜನಿಸಿದ 6 ಮತ್ತು 12 ವಾರಗಳ ನಂತರ ಸೂಚಿಸುತ್ತಾರೆ. ಈ ಹೊತ್ತಿಗೆ, ಮಹಿಳೆಯ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಸಾಮಾನ್ಯ ಸ್ಥಿತಿಗೆ ಮರಳಬೇಕು.
ಆದರೆ, ಅಂಕಿಅಂಶಗಳ ಪ್ರಕಾರ, ಹೆರಿಗೆಯಾದ 5-10% ಮಹಿಳೆಯರಲ್ಲಿ, ಸಕ್ಕರೆ ಪ್ರಮಾಣವು ಸಾಮಾನ್ಯವಾಗುವುದಿಲ್ಲ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ವೈದ್ಯಕೀಯ ನೆರವು ಅಗತ್ಯವಾಗಿರುತ್ತದೆ, ಅದನ್ನು ನಿರ್ಲಕ್ಷಿಸಬಾರದು, ಇಲ್ಲದಿದ್ದರೆ ಸರಳವಾದ ಹಾರ್ಮೋನುಗಳ ಅಸ್ವಸ್ಥತೆಯು ಗಂಭೀರವಾದ ಗುಣಪಡಿಸಲಾಗದ ಕಾಯಿಲೆಯಾಗಿ ಬೆಳೆಯಬಹುದು.
ಗರ್ಭಧಾರಣೆಯು ಪ್ರಚೋದಕವೇ?
ಅಮೇರಿಕನ್ ಡಯಾಬಿಟಿಸ್ ಅಸೋಸಿಯೇಷನ್ 7% ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹವನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುತ್ತದೆ ಎಂಬುದಕ್ಕೆ ಪುರಾವೆಗಳನ್ನು ಉಲ್ಲೇಖಿಸುತ್ತದೆ. ಅವುಗಳಲ್ಲಿ ಕೆಲವು, ವಿತರಣೆಯ ನಂತರ, ಗ್ಲೂಕೋಸೀಮಿಯಾ ಸಾಮಾನ್ಯ ಸ್ಥಿತಿಗೆ ಬರುತ್ತದೆ. ಆದರೆ 10-15 ವರ್ಷಗಳ ನಂತರ 60% ರಲ್ಲಿ, ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ (ಟಿ 2 ಡಿಎಂ) ಪ್ರಕಟವಾಗುತ್ತದೆ.
ಗರ್ಭಾವಸ್ಥೆಯು ದುರ್ಬಲಗೊಂಡ ಗ್ಲೂಕೋಸ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಪ್ರಚೋದಕವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತದೆ. ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದ ಬೆಳವಣಿಗೆಯ ಕಾರ್ಯವಿಧಾನವು ಟಿ 2 ಡಿಎಂಗೆ ಹತ್ತಿರದಲ್ಲಿದೆ. ಗರ್ಭಿಣಿ ಮಹಿಳೆ ಈ ಕೆಳಗಿನ ಅಂಶಗಳ ಪ್ರಭಾವದಿಂದ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧವನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುತ್ತಾನೆ:
- ಜರಾಯುವಿನ ಸ್ಟೀರಾಯ್ಡ್ ಹಾರ್ಮೋನುಗಳ ಸಂಶ್ಲೇಷಣೆ: ಈಸ್ಟ್ರೊಜೆನ್, ಪ್ರೊಜೆಸ್ಟರಾನ್, ಜರಾಯು ಲ್ಯಾಕ್ಟೋಜೆನ್,
- ಮೂತ್ರಜನಕಾಂಗದ ಕಾರ್ಟೆಕ್ಸ್ನಲ್ಲಿ ಕಾರ್ಟಿಸೋಲ್ ರಚನೆಯಲ್ಲಿ ಹೆಚ್ಚಳ,
- ಇನ್ಸುಲಿನ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಉಲ್ಲಂಘನೆ ಮತ್ತು ಅಂಗಾಂಶಗಳಲ್ಲಿ ಅದರ ಪರಿಣಾಮಗಳಲ್ಲಿನ ಇಳಿಕೆ,
- ಮೂತ್ರಪಿಂಡಗಳ ಮೂಲಕ ಇನ್ಸುಲಿನ್ ಹೆಚ್ಚಿದ ವಿಸರ್ಜನೆ,
- ಜರಾಯುವಿನಲ್ಲಿ ಇನ್ಸುಲಿನೇಸ್ ಅನ್ನು ಸಕ್ರಿಯಗೊಳಿಸುವುದು (ಹಾರ್ಮೋನ್ ಅನ್ನು ಒಡೆಯುವ ಕಿಣ್ವ).

ಇನ್ಸುಲಿನ್ಗೆ ಶಾರೀರಿಕ ಪ್ರತಿರೋಧ (ರೋಗನಿರೋಧಕ ಶಕ್ತಿ) ಹೊಂದಿರುವ ಮಹಿಳೆಯರಲ್ಲಿ ಈ ಸ್ಥಿತಿ ಹದಗೆಡುತ್ತದೆ, ಇದು ಪ್ರಾಯೋಗಿಕವಾಗಿ ಪ್ರಕಟವಾಗಿಲ್ಲ. ಈ ಅಂಶಗಳು ಹಾರ್ಮೋನ್ ಅಗತ್ಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತವೆ, ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಬೀಟಾ ಕೋಶಗಳು ಅದನ್ನು ಹೆಚ್ಚಿದ ಪ್ರಮಾಣದಲ್ಲಿ ಸಂಶ್ಲೇಷಿಸುತ್ತವೆ. ಕ್ರಮೇಣ, ಇದು ಅವರ ಸವಕಳಿ ಮತ್ತು ನಿರಂತರ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ - ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟದಲ್ಲಿನ ಹೆಚ್ಚಳ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಯಾವ ರೀತಿಯ ಮಧುಮೇಹ
ವಿವಿಧ ರೀತಿಯ ಮಧುಮೇಹವು ಗರ್ಭಧಾರಣೆಯೊಂದಿಗೆ ಇರುತ್ತದೆ. ಸಂಭವಿಸುವ ಹೊತ್ತಿಗೆ ರೋಗಶಾಸ್ತ್ರದ ವರ್ಗೀಕರಣವು ಎರಡು ರೂಪಗಳನ್ನು ಸೂಚಿಸುತ್ತದೆ:
- ಗರ್ಭಧಾರಣೆಯ ಮೊದಲು ಅಸ್ತಿತ್ವದಲ್ಲಿದ್ದ ಮಧುಮೇಹ (ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್) ಗರ್ಭಧಾರಣೆಯ ಪೂರ್ವ,
- ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ (ಜಿಡಿಎಂ).
ಜಿಡಿಎಂಗೆ ಅಗತ್ಯವಾದ ಚಿಕಿತ್ಸೆಯನ್ನು ಅವಲಂಬಿಸಿ, ಇವೆ:
- ಆಹಾರದಿಂದ ಸರಿದೂಗಿಸಲಾಗುತ್ತದೆ
- ಆಹಾರ ಚಿಕಿತ್ಸೆ ಮತ್ತು ಇನ್ಸುಲಿನ್ನಿಂದ ಸರಿದೂಗಿಸಲಾಗುತ್ತದೆ.
ಮಧುಮೇಹವು ಪರಿಹಾರ ಮತ್ತು ಕೊಳೆಯುವಿಕೆಯ ಹಂತದಲ್ಲಿರಬಹುದು. ಗರ್ಭಧಾರಣೆಯ ಪೂರ್ವದ ಮಧುಮೇಹದ ತೀವ್ರತೆಯು ಚಿಕಿತ್ಸೆಯ ವಿವಿಧ ವಿಧಾನಗಳನ್ನು ಅನ್ವಯಿಸುವ ಅಗತ್ಯತೆ ಮತ್ತು ತೊಡಕುಗಳ ತೀವ್ರತೆಯನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಅಭಿವೃದ್ಧಿ ಹೊಂದಿದ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಯಾವಾಗಲೂ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹವಲ್ಲ. ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ, ಇದು ಟೈಪ್ 2 ಮಧುಮೇಹದ ಅಭಿವ್ಯಕ್ತಿಯಾಗಿರಬಹುದು.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಧುಮೇಹ ಬರುವ ಅಪಾಯ ಯಾರಿಗೆ ಇದೆ?
ಎಲ್ಲಾ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಮತ್ತು ಗ್ಲೂಕೋಸ್ನ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯನ್ನು ಅಡ್ಡಿಪಡಿಸುವ ಹಾರ್ಮೋನುಗಳ ಬದಲಾವಣೆಗಳು ಕಂಡುಬರುತ್ತವೆ. ಆದರೆ ಎಲ್ಲರೂ ಮಧುಮೇಹಕ್ಕೆ ಪರಿವರ್ತನೆಗೊಳ್ಳುತ್ತಿಲ್ಲ. ಇದಕ್ಕೆ ಪೂರ್ವಭಾವಿ ಅಂಶಗಳು ಬೇಕಾಗುತ್ತವೆ:
- ಅಧಿಕ ತೂಕ ಅಥವಾ ಬೊಜ್ಜು,
- ಅಸ್ತಿತ್ವದಲ್ಲಿರುವ ದುರ್ಬಲ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆ,
- ಗರ್ಭಧಾರಣೆಯ ಮೊದಲು ಸಕ್ಕರೆ ಏರಿಕೆಯ ಕಂತುಗಳು,
- ಗರ್ಭಿಣಿ ಪೋಷಕರಲ್ಲಿ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್
- 35 ವರ್ಷಕ್ಕಿಂತ ಮೇಲ್ಪಟ್ಟವರು
- ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್,
- ಗರ್ಭಪಾತದ ಇತಿಹಾಸ, ಹೆರಿಗೆಗಳು,
- 4 ಕೆಜಿಗಿಂತ ಹೆಚ್ಚು ತೂಕವಿರುವ ಮಕ್ಕಳ ಹಿಂದಿನ ಜನನ, ಹಾಗೆಯೇ ವಿರೂಪಗಳು.
ಆದರೆ ಈ ಯಾವ ಕಾರಣಗಳು ರೋಗಶಾಸ್ತ್ರದ ಬೆಳವಣಿಗೆಯ ಮೇಲೆ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ ಪರಿಣಾಮ ಬೀರುತ್ತವೆ ಎಂಬುದು ಸಂಪೂರ್ಣವಾಗಿ ತಿಳಿದಿಲ್ಲ.
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಎಂದರೇನು
ಮಗುವನ್ನು ಹೆತ್ತ 15-16 ವಾರಗಳ ನಂತರ ಅಭಿವೃದ್ಧಿ ಹೊಂದಿದ ರೋಗಶಾಸ್ತ್ರವನ್ನು ಜಿಡಿಎಂ ಎಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ. ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾವನ್ನು ಮೊದಲೇ ಪತ್ತೆಹಚ್ಚಿದರೆ, ನಂತರ ಸುಪ್ತ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಇದೆ, ಇದು ಗರ್ಭಧಾರಣೆಯ ಮೊದಲು ಅಸ್ತಿತ್ವದಲ್ಲಿತ್ತು. ಆದರೆ 3 ನೇ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಗರಿಷ್ಠ ಘಟನೆಗಳನ್ನು ಗಮನಿಸಲಾಗಿದೆ. ಈ ಸ್ಥಿತಿಯ ಸಮಾನಾರ್ಥಕವೆಂದರೆ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ.

ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮ್ಯಾನಿಫೆಸ್ಟ್ ಡಯಾಬಿಟಿಸ್ ಗರ್ಭಧಾರಣೆಯ ಮಧುಮೇಹದಿಂದ ಭಿನ್ನವಾಗಿರುತ್ತದೆ, ಇದರಲ್ಲಿ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾದ ಒಂದು ಪ್ರಸಂಗದ ನಂತರ, ಸಕ್ಕರೆ ಕ್ರಮೇಣ ಹೆಚ್ಚಾಗುತ್ತದೆ ಮತ್ತು ಸ್ಥಿರತೆಗೆ ಒಲವು ತೋರುವುದಿಲ್ಲ. ಹೆಚ್ಚಿನ ಸಂಭವನೀಯತೆ ಹೊಂದಿರುವ ಈ ಕಾಯಿಲೆಯು ಹೆರಿಗೆಯ ನಂತರ ಟೈಪ್ 1 ಅಥವಾ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ಗೆ ಹಾದುಹೋಗುತ್ತದೆ.
ಭವಿಷ್ಯದ ತಂತ್ರಗಳನ್ನು ನಿರ್ಧರಿಸಲು, ಪ್ರಸವಾನಂತರದ ಅವಧಿಯಲ್ಲಿ ಜಿಡಿಎಂ ಹೊಂದಿರುವ ಎಲ್ಲಾ ಪ್ರಸವಾನಂತರದ ತಾಯಂದಿರು ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ನಿರ್ಧರಿಸುತ್ತಾರೆ. ಅದು ಸಾಮಾನ್ಯವಾಗದಿದ್ದರೆ, ಟೈಪ್ 1 ಅಥವಾ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಅಭಿವೃದ್ಧಿಗೊಂಡಿದೆ ಎಂದು ನಾವು can ಹಿಸಬಹುದು.
ಭ್ರೂಣದ ಮೇಲೆ ಪ್ರಭಾವ ಮತ್ತು ಮಗುವಿಗೆ ಉಂಟಾಗುವ ಪರಿಣಾಮಗಳು
ಅಭಿವೃದ್ಧಿ ಹೊಂದುತ್ತಿರುವ ಮಗುವಿಗೆ ಅಪಾಯವು ರೋಗಶಾಸ್ತ್ರದ ಪರಿಹಾರದ ಮಟ್ಟವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಅತ್ಯಂತ ತೀವ್ರವಾದ ಪರಿಣಾಮಗಳನ್ನು ಪರಿಹರಿಸದ ರೂಪದಲ್ಲಿ ಗಮನಿಸಬಹುದು. ಭ್ರೂಣದ ಮೇಲಿನ ಪರಿಣಾಮವನ್ನು ಈ ಕೆಳಗಿನವುಗಳಲ್ಲಿ ವ್ಯಕ್ತಪಡಿಸಲಾಗುತ್ತದೆ:
- ಆರಂಭಿಕ ಹಂತದಲ್ಲಿ ಹೆಚ್ಚಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಹೊಂದಿರುವ ಭ್ರೂಣದ ವಿರೂಪಗಳು. ಅವುಗಳ ರಚನೆಯು ಶಕ್ತಿಯ ಕೊರತೆಯಿಂದಾಗಿ. ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ, ಮಗುವಿನ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯು ಇನ್ನೂ ರೂಪುಗೊಂಡಿಲ್ಲ, ಆದ್ದರಿಂದ ತಾಯಿಯ ಅಂಗವು ಎರಡು ಕೆಲಸ ಮಾಡಬೇಕು. ಕೆಲಸದ ಅಡ್ಡಿ ಕೋಶಗಳ ಶಕ್ತಿಯ ಹಸಿವು, ಅವುಗಳ ವಿಭಾಗದ ಅಡ್ಡಿ ಮತ್ತು ದೋಷಗಳ ರಚನೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಪಾಲಿಹೈಡ್ರಾಮ್ನಿಯೋಸ್ ಇರುವಿಕೆಯಿಂದ ಈ ಸ್ಥಿತಿಯನ್ನು ಅನುಮಾನಿಸಬಹುದು. ಜೀವಕೋಶಗಳಲ್ಲಿ ಗ್ಲೂಕೋಸ್ನ ಸಾಕಷ್ಟು ಸೇವನೆಯು ಗರ್ಭಾಶಯದ ಬೆಳವಣಿಗೆಯ ಕುಂಠಿತ, ಮಗುವಿನ ಕಡಿಮೆ ತೂಕದಿಂದ ವ್ಯಕ್ತವಾಗುತ್ತದೆ.
- 2 ಮತ್ತು 3 ನೇ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಗರ್ಭಾವಸ್ಥೆಯ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಹೊಂದಿರುವ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಅನಿಯಂತ್ರಿತ ಸಕ್ಕರೆ ಮಟ್ಟವು ಮಧುಮೇಹ ಫೆಟೋಪತಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಗ್ಲೂಕೋಸ್ ಜರಾಯುವನ್ನು ಅನಿಯಮಿತ ಪ್ರಮಾಣದಲ್ಲಿ ದಾಟುತ್ತದೆ, ಹೆಚ್ಚುವರಿ ಕೊಬ್ಬಿನ ರೂಪದಲ್ಲಿ ಸಂಗ್ರಹವಾಗುತ್ತದೆ. ಆಂತರಿಕ ಇನ್ಸುಲಿನ್ ಅಧಿಕವಾಗಿದ್ದರೆ, ವೇಗವರ್ಧಿತ ಭ್ರೂಣದ ಬೆಳವಣಿಗೆ ಕಂಡುಬರುತ್ತದೆ, ಆದರೆ ದೇಹದ ಭಾಗಗಳ ಅಸಮಾನತೆಯನ್ನು ಗಮನಿಸಬಹುದು: ದೊಡ್ಡ ಹೊಟ್ಟೆ, ಭುಜದ ಕವಚ, ಸಣ್ಣ ಕಾಲುಗಳು. ಹೃದಯ ಮತ್ತು ಯಕೃತ್ತು ಕೂಡ ಹೆಚ್ಚಾಗುತ್ತದೆ.
- ಇನ್ಸುಲಿನ್ನ ಹೆಚ್ಚಿನ ಸಾಂದ್ರತೆಯು ಸರ್ಫ್ಯಾಕ್ಟಂಟ್ ಉತ್ಪಾದನೆಯನ್ನು ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ - ಇದು ಶ್ವಾಸಕೋಶದ ಅಲ್ವಿಯೋಲಿಯನ್ನು ಆವರಿಸುತ್ತದೆ. ಆದ್ದರಿಂದ, ಜನನದ ನಂತರ ಉಸಿರಾಟದ ತೊಂದರೆ ಉಂಟಾಗಬಹುದು.
- ನವಜಾತ ಶಿಶುವಿನ ಹೊಕ್ಕುಳಬಳ್ಳಿಯನ್ನು ಬ್ಯಾಂಡೇಜ್ ಮಾಡುವುದರಿಂದ ಹೆಚ್ಚುವರಿ ಗ್ಲೂಕೋಸ್ ಸೇವನೆಯನ್ನು ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ, ಮಗುವಿನ ಗ್ಲೂಕೋಸ್ ಸಾಂದ್ರತೆಯು ತೀವ್ರವಾಗಿ ಇಳಿಯುತ್ತದೆ. ಹೆರಿಗೆಯ ನಂತರದ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ನರವೈಜ್ಞಾನಿಕ ಕಾಯಿಲೆಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಇದು ಮಾನಸಿಕ ಬೆಳವಣಿಗೆಯ ಉಲ್ಲಂಘನೆಯಾಗಿದೆ.
ಅಲ್ಲದೆ, ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಹೊಂದಿರುವ ತಾಯಂದಿರಿಗೆ ಜನಿಸಿದ ಮಕ್ಕಳಿಗೆ ಜನನ ಆಘಾತ, ಪೆರಿನಾಟಲ್ ಸಾವು, ಹೃದಯ ಸಂಬಂಧಿ ಕಾಯಿಲೆಗಳು, ಉಸಿರಾಟದ ವ್ಯವಸ್ಥೆಯ ರೋಗಶಾಸ್ತ್ರ, ಕ್ಯಾಲ್ಸಿಯಂ ಮತ್ತು ಮೆಗ್ನೀಸಿಯಮ್ನ ಚಯಾಪಚಯ ಅಸ್ವಸ್ಥತೆಗಳು ಮತ್ತು ನರವೈಜ್ಞಾನಿಕ ತೊಂದರೆಗಳು ಹೆಚ್ಚಾಗುವ ಅಪಾಯವಿದೆ.
ಗರ್ಭಿಣಿಗೆ ಹೆಚ್ಚಿನ ಸಕ್ಕರೆ ಏಕೆ ಅಪಾಯಕಾರಿ
ಜಿಡಿಎಂ ಅಥವಾ ಮೊದಲೇ ಅಸ್ತಿತ್ವದಲ್ಲಿರುವ ಮಧುಮೇಹವು ತಡವಾದ ಟಾಕ್ಸಿಕೋಸಿಸ್ (ಗೆಸ್ಟೋಸಿಸ್) ಸಾಧ್ಯತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ, ಇದು ವಿವಿಧ ರೂಪಗಳಲ್ಲಿ ಪ್ರಕಟವಾಗುತ್ತದೆ:
- ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರ ಡ್ರಾಪ್ಸಿ
- ನೆಫ್ರೋಪತಿ 1-3 ಡಿಗ್ರಿ,
- ಪ್ರಿಕ್ಲಾಂಪ್ಸಿಯಾ,
- ಎಕ್ಲಾಂಪ್ಸಿಯಾ.
ಕೊನೆಯ ಎರಡು ಷರತ್ತುಗಳಿಗೆ ತೀವ್ರ ನಿಗಾ ಘಟಕದಲ್ಲಿ ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲು, ಪುನರುಜ್ಜೀವನ ಮತ್ತು ಆರಂಭಿಕ ಹೆರಿಗೆ ಅಗತ್ಯವಿರುತ್ತದೆ.
ಮಧುಮೇಹದ ಜೊತೆಯಲ್ಲಿ ಬರುವ ರೋಗನಿರೋಧಕ ಅಸ್ವಸ್ಥತೆಗಳು ಜೆನಿಟೂರ್ನರಿ ವ್ಯವಸ್ಥೆಯ ಸೋಂಕುಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತವೆ - ಸಿಸ್ಟೈಟಿಸ್, ಪೈಲೊನೆಫೆರಿಟಿಸ್, ಹಾಗೆಯೇ ಪುನರಾವರ್ತಿತ ವಲ್ವೋವಾಜಿನಲ್ ಕ್ಯಾಂಡಿಡಿಯಾಸಿಸ್. ಯಾವುದೇ ಸೋಂಕು ಗರ್ಭಾಶಯದಲ್ಲಿ ಅಥವಾ ಹೆರಿಗೆಯ ಸಮಯದಲ್ಲಿ ಮಗುವಿನ ಸೋಂಕಿಗೆ ಕಾರಣವಾಗಬಹುದು.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದ ಮುಖ್ಯ ಚಿಹ್ನೆಗಳು
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದ ಲಕ್ಷಣಗಳು ಉಚ್ಚರಿಸಲಾಗುವುದಿಲ್ಲ, ರೋಗವು ಕ್ರಮೇಣ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಸಾಮಾನ್ಯ ಸ್ಥಿತಿಯ ಬದಲಾವಣೆಗಳಿಗೆ ಮಹಿಳೆಯ ಕೆಲವು ಚಿಹ್ನೆಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ:
- ಆಯಾಸ, ದೌರ್ಬಲ್ಯ,
- ಬಾಯಾರಿಕೆ
- ಆಗಾಗ್ಗೆ ಮೂತ್ರ ವಿಸರ್ಜನೆ
- ಉಚ್ಚಾರಣಾ ಹಸಿವಿನೊಂದಿಗೆ ಸಾಕಷ್ಟು ತೂಕ ಹೆಚ್ಚಾಗುವುದಿಲ್ಲ.
ಕಡ್ಡಾಯ ರಕ್ತದ ಗ್ಲೂಕೋಸ್ ಸ್ಕ್ರೀನಿಂಗ್ ಪರೀಕ್ಷೆಯ ಸಮಯದಲ್ಲಿ ಆಗಾಗ್ಗೆ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಆಕಸ್ಮಿಕ ಶೋಧನೆಯಾಗಿದೆ. ಇದು ಮತ್ತಷ್ಟು ಆಳವಾದ ಪರೀಕ್ಷೆಗೆ ಸೂಚಕವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತದೆ.
ರೋಗನಿರ್ಣಯಕ್ಕೆ ಕಾರಣಗಳು, ಸುಪ್ತ ಮಧುಮೇಹಕ್ಕೆ ಪರೀಕ್ಷೆಗಳು
ಕಡ್ಡಾಯವಾಗಿ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಪರೀಕ್ಷೆಗೆ ಆರೋಗ್ಯ ಸಚಿವಾಲಯ ಸಮಯ ನಿಗದಿಪಡಿಸಿದೆ:
ಅಪಾಯಕಾರಿ ಅಂಶಗಳು ಇದ್ದರೆ, 26–28 ವಾರಗಳಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣು ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಧುಮೇಹದ ಲಕ್ಷಣಗಳು ಕಂಡುಬಂದರೆ, ಗ್ಲೂಕೋಸ್ ಪರೀಕ್ಷೆಯನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ರೋಗನಿರ್ಣಯ ಮಾಡಲು ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾವನ್ನು ಬಹಿರಂಗಪಡಿಸುವ ಒಂದೇ ವಿಶ್ಲೇಷಣೆ ಸಾಕಾಗುವುದಿಲ್ಲ. ಕೆಲವು ದಿನಗಳ ನಂತರ ನಿಯಂತ್ರಣ ಅಗತ್ಯವಿದೆ. ಇದಲ್ಲದೆ, ಪುನರಾವರ್ತಿತ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾದೊಂದಿಗೆ, ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರ ಸಮಾಲೋಚನೆಯನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣು ಪರೀಕ್ಷೆಯ ಅಗತ್ಯ ಮತ್ತು ಸಮಯವನ್ನು ವೈದ್ಯರು ನಿರ್ಧರಿಸುತ್ತಾರೆ. ಸಾಮಾನ್ಯವಾಗಿ ಇದು ಸ್ಥಿರ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ನಂತರ ಕನಿಷ್ಠ 1 ವಾರ. ರೋಗನಿರ್ಣಯವನ್ನು ದೃ to ೀಕರಿಸಲು ಪರೀಕ್ಷೆಯನ್ನು ಸಹ ಪುನರಾವರ್ತಿಸಲಾಗುತ್ತದೆ.
ಕೆಳಗಿನ ಪರೀಕ್ಷಾ ಫಲಿತಾಂಶಗಳು ಜಿಡಿಎಂ ಬಗ್ಗೆ ಹೇಳುತ್ತವೆ:
- 5.8 mmol / l ಗಿಂತ ಹೆಚ್ಚಿನ ಗ್ಲೂಕೋಸ್ ಉಪವಾಸ,
- ಗ್ಲೂಕೋಸ್ ಸೇವನೆಯ ಒಂದು ಗಂಟೆಯ ನಂತರ - 10 ಎಂಎಂಒಎಲ್ / ಲೀಗಿಂತ ಹೆಚ್ಚು,
- ಎರಡು ಗಂಟೆಗಳ ನಂತರ, 8 mmol / l ಗಿಂತ ಹೆಚ್ಚು.
ಹೆಚ್ಚುವರಿಯಾಗಿ, ಸೂಚನೆಗಳ ಪ್ರಕಾರ, ಅಧ್ಯಯನಗಳನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ:
- ಗ್ಲೈಕೋಸೈಲೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್,
- ಸಕ್ಕರೆಗೆ ಮೂತ್ರ ಪರೀಕ್ಷೆ,
- ಕೊಲೆಸ್ಟ್ರಾಲ್ ಮತ್ತು ಲಿಪಿಡ್ ಪ್ರೊಫೈಲ್,
- ಜೀವರಾಸಾಯನಿಕ ರಕ್ತ ಪರೀಕ್ಷೆ,
- ಕೋಗುಲೋಗ್ರಾಮ್
- ರಕ್ತದ ಹಾರ್ಮೋನುಗಳು: ಪ್ರೊಜೆಸ್ಟರಾನ್, ಈಸ್ಟ್ರೊಜೆನ್, ಜರಾಯು ಲ್ಯಾಕ್ಟೋಜೆನ್, ಕಾರ್ಟಿಸೋಲ್, ಆಲ್ಫಾ-ಫೆಟೊಪ್ರೋಟೀನ್,
- ನೆಚಿಪೊರೆಂಕೊ, ಜಿಮ್ನಿಟ್ಸ್ಕಿ, ರೆಬರ್ಗ್ ಪರೀಕ್ಷೆಯ ಪ್ರಕಾರ ಮೂತ್ರ ವಿಶ್ಲೇಷಣೆ.
ಗರ್ಭಧಾರಣೆಯ ಪೂರ್ವ ಮತ್ತು ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಹೊಂದಿರುವ ಗರ್ಭಿಣಿಯರಿಗೆ 2 ನೇ ತ್ರೈಮಾಸಿಕದಿಂದ ಭ್ರೂಣದ ಅಲ್ಟ್ರಾಸೌಂಡ್, ಜರಾಯು ಮತ್ತು ಹೊಕ್ಕುಳಬಳ್ಳಿಯ ನಾಳಗಳ ಡಾಪ್ಲೆರೊಮೆಟ್ರಿ, ಸಾಮಾನ್ಯ ಸಿಟಿಜಿ ಇರುತ್ತದೆ.
ಮಧುಮೇಹ ಮತ್ತು ಚಿಕಿತ್ಸೆಯೊಂದಿಗೆ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರ ನಿರ್ವಹಣೆ
ಅಸ್ತಿತ್ವದಲ್ಲಿರುವ ಮಧುಮೇಹದೊಂದಿಗೆ ಗರ್ಭಧಾರಣೆಯ ಕೋರ್ಸ್ ಮಹಿಳೆಯ ಸ್ವಯಂ ನಿಯಂತ್ರಣದ ಮಟ್ಟ ಮತ್ತು ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾದ ತಿದ್ದುಪಡಿಯನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಗರ್ಭಧಾರಣೆಯ ಮೊದಲು ಮಧುಮೇಹ ಹೊಂದಿದವರು ಡಯಾಬಿಟಿಸ್ ಶಾಲೆಯ ಮೂಲಕ ಹೋಗಬೇಕು, ಸರಿಯಾಗಿ ತರಗತಿ ಹೇಗೆ ತಿನ್ನಬೇಕು, ತಮ್ಮ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಹೇಗೆ ಸ್ವತಂತ್ರವಾಗಿ ನಿಯಂತ್ರಿಸಬಹುದು ಎಂಬುದನ್ನು ಕಲಿಸುವ ವಿಶೇಷ ತರಗತಿಗಳು.
ರೋಗಶಾಸ್ತ್ರದ ಪ್ರಕಾರ ಏನೇ ಇರಲಿ, ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಿಗೆ ಈ ಕೆಳಗಿನ ವೀಕ್ಷಣೆ ಅಗತ್ಯವಿದೆ:
- ಗರ್ಭಾವಸ್ಥೆಯ ಆರಂಭದಲ್ಲಿ ಪ್ರತಿ 2 ವಾರಗಳಿಗೊಮ್ಮೆ ಸ್ತ್ರೀರೋಗತಜ್ಞರ ಭೇಟಿ, ವಾರಕ್ಕೊಮ್ಮೆ - ದ್ವಿತೀಯಾರ್ಧದಿಂದ,
- ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರ ಸಮಾಲೋಚನೆಗಳು ಪ್ರತಿ 2 ವಾರಗಳಿಗೊಮ್ಮೆ, ಕೊಳೆತ ಸ್ಥಿತಿಯೊಂದಿಗೆ - ವಾರಕ್ಕೊಮ್ಮೆ,
- ಚಿಕಿತ್ಸಕನ ವೀಕ್ಷಣೆ - ಪ್ರತಿ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ, ಹಾಗೆಯೇ ಬಾಹ್ಯ ರೋಗಶಾಸ್ತ್ರದ ಪತ್ತೆಯಲ್ಲಿ,
- ನೇತ್ರಶಾಸ್ತ್ರಜ್ಞ - ಪ್ರತಿ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಮತ್ತು ಹೆರಿಗೆಯ ನಂತರ,
- ನರವಿಜ್ಞಾನಿ - ಗರ್ಭಧಾರಣೆಗೆ ಎರಡು ಬಾರಿ.
ಜಿಡಿಎಂ ಹೊಂದಿರುವ ಗರ್ಭಿಣಿ ಮಹಿಳೆಗೆ ಚಿಕಿತ್ಸೆಯ ಪರೀಕ್ಷೆ ಮತ್ತು ತಿದ್ದುಪಡಿಗಾಗಿ ಕಡ್ಡಾಯ ಆಸ್ಪತ್ರೆಗೆ ಒದಗಿಸಲಾಗಿದೆ:
- 1 ಬಾರಿ - ಮೊದಲ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಅಥವಾ ರೋಗಶಾಸ್ತ್ರದ ರೋಗನಿರ್ಣಯದಲ್ಲಿ,
- 2 ಬಾರಿ - ಸ್ಥಿತಿಯನ್ನು ಸರಿಪಡಿಸಲು 19-20 ವಾರಗಳಲ್ಲಿ, ಚಿಕಿತ್ಸೆಯ ನಿಯಮವನ್ನು ಬದಲಾಯಿಸುವ ಅಗತ್ಯವನ್ನು ನಿರ್ಧರಿಸಿ,
- 3 ಬಾರಿ - ಟೈಪ್ 1 ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನೊಂದಿಗೆ - 35 ವಾರಗಳಲ್ಲಿ, ಜಿಡಿಎಂ - 36 ವಾರಗಳಲ್ಲಿ ಹೆರಿಗೆಗೆ ತಯಾರಿ ಮತ್ತು ವಿತರಣಾ ವಿಧಾನವನ್ನು ಆಯ್ಕೆ ಮಾಡಿ.
ಆಸ್ಪತ್ರೆಯಲ್ಲಿ, ಅಧ್ಯಯನದ ಆವರ್ತನ, ಪರೀಕ್ಷೆಗಳ ಪಟ್ಟಿ ಮತ್ತು ಅಧ್ಯಯನದ ಆವರ್ತನವನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ. ದೈನಂದಿನ ಮೇಲ್ವಿಚಾರಣೆಗೆ ಸಕ್ಕರೆ, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮತ್ತು ರಕ್ತದೊತ್ತಡ ನಿಯಂತ್ರಣಕ್ಕಾಗಿ ಮೂತ್ರ ಪರೀಕ್ಷೆಯ ಅಗತ್ಯವಿದೆ.
ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದಿನ ಅಗತ್ಯವನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ. ಜಿಡಿಎಂನ ಪ್ರತಿಯೊಂದು ಪ್ರಕರಣಕ್ಕೂ ಈ ವಿಧಾನದ ಅಗತ್ಯವಿರುವುದಿಲ್ಲ; ಕೆಲವರಿಗೆ ಚಿಕಿತ್ಸಕ ಆಹಾರವು ಸಾಕಾಗುತ್ತದೆ.
ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸುವ ಸೂಚನೆಗಳು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಕೆಳಗಿನ ಸೂಚಕಗಳು:
- 5.0 mmol / l ಗಿಂತ ಹೆಚ್ಚಿನ ಆಹಾರದೊಂದಿಗೆ ರಕ್ತದ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಉಪವಾಸ ಮಾಡುವುದು,
- 7.8 mmol / l ಗಿಂತ ಹೆಚ್ಚು ತಿಂದ ಒಂದು ಗಂಟೆಯ ನಂತರ,
- ಸೇವಿಸಿದ 2 ಗಂಟೆಗಳ ನಂತರ, ಗ್ಲೈಸೆಮಿಯಾ 6.7 mmol / L ಗಿಂತ ಹೆಚ್ಚು.
ಗಮನ! ಗರ್ಭಿಣಿ ಮತ್ತು ಹಾಲುಣಿಸುವ ಮಹಿಳೆಯರಿಗೆ ಇನ್ಸುಲಿನ್ ಹೊರತುಪಡಿಸಿ ಯಾವುದೇ ಸಕ್ಕರೆ ಕಡಿಮೆ ಮಾಡುವ drugs ಷಧಿಗಳನ್ನು ಬಳಸುವುದನ್ನು ನಿಷೇಧಿಸಲಾಗಿದೆ! ದೀರ್ಘಕಾಲ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ಗಳನ್ನು ಬಳಸಲಾಗುವುದಿಲ್ಲ.
ಚಿಕಿತ್ಸೆಯ ಆಧಾರವು ಸಣ್ಣ ಮತ್ತು ಅಲ್ಟ್ರಾಶಾರ್ಟ್ ಕ್ರಿಯೆಯ ಇನ್ಸುಲಿನ್ ಸಿದ್ಧತೆಗಳು. ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ನಲ್ಲಿ, ಮೂಲ ಬೋಲಸ್ ಚಿಕಿತ್ಸೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮತ್ತು ಜಿಡಿಎಂಗೆ, ಸಾಂಪ್ರದಾಯಿಕ ಯೋಜನೆಯನ್ನು ಬಳಸಲು ಸಹ ಸಾಧ್ಯವಿದೆ, ಆದರೆ ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞ ನಿರ್ಧರಿಸುವ ಕೆಲವು ವೈಯಕ್ತಿಕ ಹೊಂದಾಣಿಕೆಗಳೊಂದಿಗೆ.
ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ಸರಿಯಾಗಿ ನಿಯಂತ್ರಿಸದ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ, ಇನ್ಸುಲಿನ್ ಪಂಪ್ಗಳನ್ನು ಬಳಸಬಹುದು, ಇದು ಹಾರ್ಮೋನ್ನ ಆಡಳಿತವನ್ನು ಸರಳಗೊಳಿಸುತ್ತದೆ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹಕ್ಕೆ ಆಹಾರ
ಜಿಡಿಎಂ ಹೊಂದಿರುವ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯ ಪೋಷಣೆ ಈ ಕೆಳಗಿನ ತತ್ವಗಳನ್ನು ಅನುಸರಿಸಬೇಕು:
- ಆಗಾಗ್ಗೆ ಮತ್ತು ಸ್ವಲ್ಪಮಟ್ಟಿಗೆ. 3 ಮುಖ್ಯ als ಟ ಮತ್ತು 2-3 ಸಣ್ಣ ತಿಂಡಿಗಳನ್ನು ಮಾಡುವುದು ಉತ್ತಮ.
- ಸಂಕೀರ್ಣ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಪ್ರಮಾಣವು ಸುಮಾರು 40%, ಪ್ರೋಟೀನ್ - 30-60%, ಕೊಬ್ಬುಗಳು 30% ವರೆಗೆ ಇರುತ್ತದೆ.
- ಕನಿಷ್ಠ 1.5 ಲೀಟರ್ ದ್ರವವನ್ನು ಕುಡಿಯಿರಿ.
- ನಾರಿನ ಪ್ರಮಾಣವನ್ನು ಹೆಚ್ಚಿಸಿ - ಇದು ಕರುಳಿನಿಂದ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಹೊರಹೀರುವಂತೆ ಮಾಡುತ್ತದೆ ಮತ್ತು ಅದನ್ನು ತೆಗೆದುಹಾಕುತ್ತದೆ.
ಮಧುಮೇಹ ಎಂದರೇನು?

p, ಬ್ಲಾಕ್ಕೋಟ್ 4,0,0,0,0,0 ->
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಎಂಡೋಕ್ರೈನ್ ಕಾಯಿಲೆಯಾಗಿದ್ದು, ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಮೊದಲ ಸ್ಥಾನದಲ್ಲಿ ಉಚ್ಚರಿಸಲಾಗುತ್ತದೆ. ಇದರ ಮುಖ್ಯ ರೋಗಕಾರಕ ಕಾರ್ಯವಿಧಾನವೆಂದರೆ ಇನ್ಸುಲಿನ್ನ ಸಂಪೂರ್ಣ ಅಥವಾ ಸಾಪೇಕ್ಷ ಕೊರತೆ - ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ವಿಶೇಷ ಕೋಶಗಳಿಂದ ಉತ್ಪತ್ತಿಯಾಗುವ ಹಾರ್ಮೋನ್.
p, ಬ್ಲಾಕ್ಕೋಟ್ 5,0,0,0,0 ->
ಇನ್ಸುಲಿನ್ ಕೊರತೆಯ ಆಧಾರ ಹೀಗಿರಬಹುದು:
p, ಬ್ಲಾಕ್ಕೋಟ್ 6.0,0,0,0,0 ->
- ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯಲ್ಲಿನ ಲ್ಯಾಂಗರ್ಹ್ಯಾನ್ಸ್ ದ್ವೀಪಗಳ β- ಕೋಶಗಳ ಸಂಖ್ಯೆಯಲ್ಲಿನ ಇಳಿಕೆ, ಇನ್ಸುಲಿನ್ ಸ್ರವಿಸುವಿಕೆಗೆ ಕಾರಣವಾಗಿದೆ,
- ನಿಷ್ಕ್ರಿಯ ಪ್ರೊಇನ್ಸುಲಿನ್ ಅನ್ನು ಪ್ರಬುದ್ಧ ಸಕ್ರಿಯ ಹಾರ್ಮೋನ್ ಆಗಿ ಪರಿವರ್ತಿಸುವ ಪ್ರಕ್ರಿಯೆಯ ಉಲ್ಲಂಘನೆ,
- ಮಾರ್ಪಡಿಸಿದ ಅಮೈನೊ ಆಸಿಡ್ ಅನುಕ್ರಮ ಮತ್ತು ಕಡಿಮೆ ಚಟುವಟಿಕೆಯೊಂದಿಗೆ ಅಸಹಜ ಇನ್ಸುಲಿನ್ ಅಣುವಿನ ಸಂಶ್ಲೇಷಣೆ,
- ಇನ್ಸುಲಿನ್ಗೆ ಸೆಲ್ಯುಲಾರ್ ಗ್ರಾಹಕಗಳ ಸೂಕ್ಷ್ಮತೆಯ ಬದಲಾವಣೆ,
- ಹಾರ್ಮೋನುಗಳ ಉತ್ಪಾದನೆ ಹೆಚ್ಚಾಗಿದೆ, ಇದರ ಕ್ರಿಯೆಯು ಇನ್ಸುಲಿನ್ ಪರಿಣಾಮಗಳಿಗೆ ವಿರುದ್ಧವಾಗಿದೆ,
- ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯಿಂದ ಉತ್ಪತ್ತಿಯಾಗುವ ಹಾರ್ಮೋನ್ ಮಟ್ಟಕ್ಕೆ ತಲುಪಿಸುವ ಗ್ಲೂಕೋಸ್ನ ಪ್ರಮಾಣವನ್ನು ಹೊಂದಿಕೆಯಾಗುವುದಿಲ್ಲ.
ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಮೇಲೆ ಇನ್ಸುಲಿನ್ ಪರಿಣಾಮವು ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ ಅಂಗಾಂಶಗಳಲ್ಲಿ ನಿರ್ದಿಷ್ಟ ಗ್ಲೈಕೊಪ್ರೊಟೀನ್ ಗ್ರಾಹಕಗಳ ಉಪಸ್ಥಿತಿಯಿಂದಾಗಿ. ಅವುಗಳ ಸಕ್ರಿಯಗೊಳಿಸುವಿಕೆ ಮತ್ತು ನಂತರದ ರಚನಾತ್ಮಕ ರೂಪಾಂತರವು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮತ್ತು ಅಂತರ ಕೋಶಗಳ ಸ್ಥಳಗಳಲ್ಲಿ ಇಳಿಕೆಯೊಂದಿಗೆ ಜೀವಕೋಶಗಳಿಗೆ ಗ್ಲೂಕೋಸ್ ಸಾಗಣೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಅಲ್ಲದೆ, ಇನ್ಸುಲಿನ್ ಕ್ರಿಯೆಯ ಅಡಿಯಲ್ಲಿ, ಶಕ್ತಿಯ ಬಿಡುಗಡೆಯೊಂದಿಗೆ ಗ್ಲೂಕೋಸ್ ಬಳಕೆ (ಗ್ಲೈಕೋಲಿಸಿಸ್ ಪ್ರಕ್ರಿಯೆ) ಮತ್ತು ಗ್ಲೈಕೊಜೆನ್ ರೂಪದಲ್ಲಿ ಅಂಗಾಂಶಗಳಲ್ಲಿ ಅದರ ಶೇಖರಣೆ ಎರಡೂ ಪ್ರಚೋದಿಸಲ್ಪಡುತ್ತವೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ ಮುಖ್ಯ ಡಿಪೋ ಯಕೃತ್ತು ಮತ್ತು ಅಸ್ಥಿಪಂಜರದ ಸ್ನಾಯುಗಳು. ಗ್ಲೈಕೊಜೆನ್ನಿಂದ ಗ್ಲೂಕೋಸ್ ಬಿಡುಗಡೆಯು ಇನ್ಸುಲಿನ್ ಪ್ರಭಾವದಿಂದಲೂ ಸಂಭವಿಸುತ್ತದೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 7,0,0,0,0 ->
ಈ ಹಾರ್ಮೋನ್ ಕೊಬ್ಬು ಮತ್ತು ಪ್ರೋಟೀನ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ಇದು ಅನಾಬೊಲಿಕ್ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿದೆ, ಕೊಬ್ಬುಗಳ ವಿಘಟನೆಯನ್ನು (ಲಿಪೊಲಿಸಿಸ್) ತಡೆಯುತ್ತದೆ ಮತ್ತು ಎಲ್ಲಾ ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ ಜೀವಕೋಶಗಳಲ್ಲಿ ಆರ್ಎನ್ಎ ಮತ್ತು ಡಿಎನ್ಎಗಳ ಜೈವಿಕ ಸಂಶ್ಲೇಷಣೆಯನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ. ಆದ್ದರಿಂದ, ಇನ್ಸುಲಿನ್ ಕಡಿಮೆ ಉತ್ಪಾದನೆ, ಅದರ ಚಟುವಟಿಕೆಯಲ್ಲಿ ಬದಲಾವಣೆ ಅಥವಾ ಅಂಗಾಂಶ ಸಂವೇದನೆ ಕಡಿಮೆಯಾಗುವುದರೊಂದಿಗೆ, ಬಹುಮುಖಿ ಚಯಾಪಚಯ ಅಡಚಣೆಗಳು ಸಂಭವಿಸುತ್ತವೆ. ಆದರೆ ಮಧುಮೇಹದ ಮುಖ್ಯ ಚಿಹ್ನೆಗಳು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯಲ್ಲಿನ ಬದಲಾವಣೆಗಳು. ಅದೇ ಸಮಯದಲ್ಲಿ, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಮೂಲ ಮಟ್ಟದಲ್ಲಿ ಹೆಚ್ಚಳ ಮತ್ತು ತಿನ್ನುವ ಮತ್ತು ಸಕ್ಕರೆ ಲೋಡ್ ಮಾಡಿದ ನಂತರ ಅದರ ಸಾಂದ್ರತೆಯಲ್ಲಿ ಅತಿಯಾದ ಶಿಖರದ ನೋಟ ಕಂಡುಬರುತ್ತದೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 8,0,0,0,0 ->
ಅಸಮರ್ಪಕ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಎಲ್ಲಾ ಅಂಗಾಂಶಗಳಲ್ಲಿ ನಾಳೀಯ ಮತ್ತು ಟ್ರೋಫಿಕ್ ಅಸ್ವಸ್ಥತೆಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಇನ್ಸುಲಿನ್-ಸ್ವತಂತ್ರ ಅಂಗಗಳು (ಮೂತ್ರಪಿಂಡಗಳು, ಮೆದುಳು, ಹೃದಯ) ಸಹ ಬಳಲುತ್ತವೆ. ಮೂಲ ಜೈವಿಕ ರಹಸ್ಯಗಳ ಆಮ್ಲೀಯತೆಯು ಬದಲಾಗುತ್ತದೆ, ಇದು ಯೋನಿಯ ಡಿಸ್ಬಯೋಸಿಸ್, ಬಾಯಿಯ ಕುಹರ ಮತ್ತು ಕರುಳಿನ ಬೆಳವಣಿಗೆಗೆ ಕೊಡುಗೆ ನೀಡುತ್ತದೆ. ಚರ್ಮ ಮತ್ತು ಲೋಳೆಯ ಪೊರೆಗಳ ತಡೆಗೋಡೆ ಕಾರ್ಯವು ಕಡಿಮೆಯಾಗುತ್ತದೆ, ರೋಗನಿರೋಧಕ ರಕ್ಷಣೆಯ ಸ್ಥಳೀಯ ಅಂಶಗಳ ಚಟುವಟಿಕೆಯನ್ನು ನಿಗ್ರಹಿಸಲಾಗುತ್ತದೆ. ಇದರ ಪರಿಣಾಮವಾಗಿ, ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನೊಂದಿಗೆ, ಚರ್ಮದ ಸಾಂಕ್ರಾಮಿಕ ಮತ್ತು ಉರಿಯೂತದ ಕಾಯಿಲೆಗಳು ಮತ್ತು ಜೆನಿಟೂರ್ನರಿ ಸಿಸ್ಟಮ್, ಪ್ಯಾರೆಲೆಂಟ್ ತೊಡಕುಗಳು ಮತ್ತು ದುರ್ಬಲಗೊಂಡ ಪುನರುತ್ಪಾದನೆ ಪ್ರಕ್ರಿಯೆಗಳು ಗಮನಾರ್ಹವಾಗಿ ಹೆಚ್ಚಾಗುತ್ತವೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 9,0,0,0,0 ->
p, ಬ್ಲಾಕ್ಕೋಟ್ 10,0,0,0,0 ->
ರೋಗದ ವಿಧಗಳು
ಮಧುಮೇಹದಲ್ಲಿ ಹಲವಾರು ವಿಧಗಳಿವೆ. ಎಟಿಯಾಲಜಿ, ಇನ್ಸುಲಿನ್ ಕೊರತೆಯ ರೋಗಕಾರಕ ಕಾರ್ಯವಿಧಾನಗಳು ಮತ್ತು ಕೋರ್ಸ್ ಪ್ರಕಾರಗಳಲ್ಲಿ ಅವು ಪರಸ್ಪರ ಭಿನ್ನವಾಗಿವೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 11,0,0,0,0 ->
- ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಸಂಪೂರ್ಣ ಇನ್ಸುಲಿನ್ ಕೊರತೆಯೊಂದಿಗೆ (ಇನ್ಸುಲಿನ್ ಅಗತ್ಯವಿರುವ ಗುಣಪಡಿಸಲಾಗದ ಸ್ಥಿತಿ), ಲ್ಯಾಂಗರ್ಹ್ಯಾನ್ಸ್ ದ್ವೀಪ ಕೋಶಗಳ ಸಾವಿನಿಂದ ಉಂಟಾಗುತ್ತದೆ,
- ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್, ಅಂಗಾಂಶ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ ಮತ್ತು ದುರ್ಬಲಗೊಂಡ ಇನ್ಸುಲಿನ್ ಸ್ರವಿಸುವಿಕೆಯಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ,
- ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾವನ್ನು ಮೊದಲು ಪತ್ತೆಹಚ್ಚಲಾಗುತ್ತದೆ ಮತ್ತು ಸಾಮಾನ್ಯವಾಗಿ ಹೆರಿಗೆಯ ನಂತರ ಕಣ್ಮರೆಯಾಗುತ್ತದೆ,
- ಸಂಯೋಜಿತ ಅಂತಃಸ್ರಾವಕ ಅಸ್ವಸ್ಥತೆಗಳು (ಎಂಡೋಕ್ರೈನೊಪಾಥೀಸ್) ಅಥವಾ ಸೋಂಕುಗಳು, ಮಾದಕತೆ, drugs ಷಧಿಗಳ ಪರಿಣಾಮಗಳು, ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಉರಿಯೂತ, ಸ್ವಯಂ ನಿರೋಧಕ ಪರಿಸ್ಥಿತಿಗಳು ಅಥವಾ ತಳೀಯವಾಗಿ ನಿರ್ಧರಿಸಿದ ಕಾಯಿಲೆಗಳೊಂದಿಗಿನ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆಯಿಂದಾಗಿ ಮಧುಮೇಹದ ಇತರ ರೂಪಗಳು.
ಗರ್ಭಿಣಿಯರು ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಮತ್ತು ಹಿಂದೆ ಅಸ್ತಿತ್ವದಲ್ಲಿರುವ (ಗರ್ಭಧಾರಣೆಯ ಪೂರ್ವ) ಮಧುಮೇಹದ ವಿಭಜನೆಯನ್ನು ಪ್ರತ್ಯೇಕಿಸಬೇಕು.
p, ಬ್ಲಾಕ್ಕೋಟ್ 12,0,1,0,0 ->
p, ಬ್ಲಾಕ್ಕೋಟ್ 13,0,0,0,0 ->
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದ ಲಕ್ಷಣಗಳು
ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಮಧುಮೇಹದ ಬೆಳವಣಿಗೆಯ ರೋಗಕಾರಕವು ಹಲವಾರು ಅಂಶಗಳನ್ನು ಒಳಗೊಂಡಿದೆ. ಇನ್ಸುಲಿನ್ನ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಪರಿಣಾಮ ಮತ್ತು ಇತರ ಹಾರ್ಮೋನುಗಳ ಗುಂಪಿನ ಹೈಪರ್ ಗ್ಲೈಸೆಮಿಕ್ ಪರಿಣಾಮದ ನಡುವಿನ ಕ್ರಿಯಾತ್ಮಕ ಅಸಮತೋಲನದಿಂದ ಪ್ರಮುಖ ಪಾತ್ರವನ್ನು ವಹಿಸಲಾಗುತ್ತದೆ. ಅಂಗಾಂಶಗಳ ಕ್ರಮೇಣ ಹೆಚ್ಚುತ್ತಿರುವ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧವು ಸಾಪೇಕ್ಷ ಇನ್ಸುಲರ್ ಕೊರತೆಯ ಚಿತ್ರವನ್ನು ಉಲ್ಬಣಗೊಳಿಸುತ್ತದೆ. ಮತ್ತು ನಿಷ್ಕ್ರಿಯತೆ, ಅಡಿಪೋಸ್ ಅಂಗಾಂಶಗಳ ಶೇಕಡಾವಾರು ಹೆಚ್ಚಳದೊಂದಿಗೆ ತೂಕ ಹೆಚ್ಚಾಗುವುದು ಮತ್ತು ಆಹಾರದ ಒಟ್ಟು ಕ್ಯಾಲೋರಿ ಅಂಶಗಳಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುವ ಹೆಚ್ಚಳವು ಪ್ರಚೋದಿಸುವ ಅಂಶಗಳಾಗಿವೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 14,0,0,0,0 ->
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಅಂತಃಸ್ರಾವಕ ಅಸ್ವಸ್ಥತೆಗಳ ಹಿನ್ನೆಲೆ ದೈಹಿಕ ಚಯಾಪಚಯ ಬದಲಾವಣೆಗಳು. ಈಗಾಗಲೇ ಗರ್ಭಾವಸ್ಥೆಯ ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ, ಚಯಾಪಚಯವನ್ನು ಮರುಜೋಡಿಸಲಾಗಿದೆ. ಪರಿಣಾಮವಾಗಿ, ಭ್ರೂಣಕ್ಕೆ ಗ್ಲೂಕೋಸ್ ಸೇವನೆಯು ಕಡಿಮೆಯಾಗುವ ಸಣ್ಣದೊಂದು ಚಿಹ್ನೆಯಲ್ಲಿ, ಮುಖ್ಯ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಶಕ್ತಿ ವಿನಿಮಯ ಮಾರ್ಗವು ಶೀಘ್ರವಾಗಿ ಮೀಸಲು ಲಿಪಿಡ್ಗೆ ಬದಲಾಗುತ್ತದೆ. ಈ ರಕ್ಷಣಾತ್ಮಕ ಕಾರ್ಯವಿಧಾನವನ್ನು ವೇಗದ ಹಸಿವಿನ ವಿದ್ಯಮಾನ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ. ತಾಯಿಯ ಯಕೃತ್ತಿನಲ್ಲಿ ಗ್ಲೂಕೊಜೆನೆಸಿಸ್ಗೆ ಲಭ್ಯವಿರುವ ಗ್ಲೈಕೊಜೆನ್ ಮತ್ತು ತಲಾಧಾರದ ಲಭ್ಯವಿರುವ ನಿಕ್ಷೇಪಗಳನ್ನು ಖಾಲಿ ಮಾಡಿದಾಗಲೂ ಇದು ಭ್ರೂಣದ ತಡೆಗೋಡೆಗೆ ನಿರಂತರವಾಗಿ ಗ್ಲೂಕೋಸ್ ಸಾಗಣೆಯನ್ನು ಒದಗಿಸುತ್ತದೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 15,0,0,0,0 ->
ಗರ್ಭಧಾರಣೆಯ ಆರಂಭದಲ್ಲಿ, ಅಭಿವೃದ್ಧಿ ಹೊಂದುತ್ತಿರುವ ಮಗುವಿನ ಶಕ್ತಿಯ ಅಗತ್ಯಗಳನ್ನು ಪೂರೈಸಲು ಅಂತಹ ಚಯಾಪಚಯ ಮರುಜೋಡಣೆ ಸಾಕು. ತರುವಾಯ, ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧವನ್ನು ನಿವಾರಿಸಲು, ಲಾಗ್ನರ್ಗನ್ಸ್ ದ್ವೀಪಗಳ β- ಕೋಶಗಳ ಹೈಪರ್ಟ್ರೋಫಿ ಮತ್ತು ಅವುಗಳ ಕ್ರಿಯಾತ್ಮಕ ಚಟುವಟಿಕೆಯ ಹೆಚ್ಚಳವು ಬೆಳೆಯುತ್ತದೆ. ಉತ್ಪತ್ತಿಯಾಗುವ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣದಲ್ಲಿನ ಹೆಚ್ಚಳವು ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯ ಮತ್ತು ಜರಾಯು ಇನ್ಸುಲಿನೇಸ್ ಅನ್ನು ಸಕ್ರಿಯಗೊಳಿಸುವುದರಿಂದ ಅದರ ವಿನಾಶದ ವೇಗವರ್ಧನೆಯಿಂದ ಸರಿದೂಗಿಸಲ್ಪಡುತ್ತದೆ. ಆದರೆ ಈಗಾಗಲೇ ಗರ್ಭಧಾರಣೆಯ ಎರಡನೇ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ, ಮಾಗಿದ ಜರಾಯು ಎಂಡೋಕ್ರೈನ್ ಕಾರ್ಯವನ್ನು ಪೂರೈಸಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ, ಇದು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 16,0,0,0,0 ->
ಇನ್ಸುಲಿನ್ ವಿರೋಧಿಗಳು ಜರಾಯು-ಸಂಶ್ಲೇಷಿತ ಸ್ಟೀರಾಯ್ಡ್ ಮತ್ತು ಸ್ಟೀರಾಯ್ಡ್ ತರಹದ ಹಾರ್ಮೋನುಗಳು (ಪ್ರೊಜೆಸ್ಟರಾನ್ ಮತ್ತು ಜರಾಯು ಲ್ಯಾಕ್ಟೋಜೆನ್), ತಾಯಿಯ ಮೂತ್ರಜನಕಾಂಗದ ಗ್ರಂಥಿಗಳಿಂದ ಸ್ರವಿಸುವ ಈಸ್ಟ್ರೊಜೆನ್ಗಳು ಮತ್ತು ಕಾರ್ಟಿಸೋಲ್. ಅವುಗಳನ್ನು ಸಂಭಾವ್ಯ ಮಧುಮೇಹ ಎಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ, ಹೆಚ್ಚಿನ ಪ್ರಭಾವವು ಫೆಟೊಪ್ಲಾಸೆಂಟಲ್ ಹಾರ್ಮೋನುಗಳು. ಗರ್ಭಧಾರಣೆಯ 16-18 ವಾರಗಳಿಂದ ಅವರ ಸಾಂದ್ರತೆಯು ಹೆಚ್ಚಾಗಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ. ಮತ್ತು ಸಾಮಾನ್ಯವಾಗಿ 20 ನೇ ವಾರದಲ್ಲಿ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯು ಸಾಪೇಕ್ಷ ಇನ್ಸುಲರ್ ಕೊರತೆಯಿಂದ ಗರ್ಭಧಾರಣೆಯ ಮಧುಮೇಹದ ಮೊದಲ ಪ್ರಯೋಗಾಲಯ ಚಿಹ್ನೆಗಳು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ. ಹೆಚ್ಚಾಗಿ, ಈ ರೋಗವು 24-28 ವಾರಗಳಲ್ಲಿ ಪತ್ತೆಯಾಗುತ್ತದೆ, ಮತ್ತು ಮಹಿಳೆ ವಿಶಿಷ್ಟ ದೂರುಗಳನ್ನು ನೀಡದಿರಬಹುದು.
p, ಬ್ಲಾಕ್ಕೋಟ್ 17,0,0,0,0,0 ->
ಕೆಲವೊಮ್ಮೆ, ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆಯ ಬದಲಾವಣೆಯನ್ನು ಮಾತ್ರ ನಿರ್ಣಯಿಸಲಾಗುತ್ತದೆ, ಇದನ್ನು ಪ್ರಿಡಿಯಾಬಿಟಿಸ್ ಎಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಇನ್ಸುಲಿನ್ ಕೊರತೆಯು ಆಹಾರದಿಂದ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಅತಿಯಾಗಿ ಸೇವಿಸುವುದರಿಂದ ಮತ್ತು ಇತರ ಕೆಲವು ಪ್ರಚೋದನಕಾರಿ ಕ್ಷಣಗಳೊಂದಿಗೆ ಮಾತ್ರ ವ್ಯಕ್ತವಾಗುತ್ತದೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 18,0,0,0,0 ->
ಪ್ರಸ್ತುತ ಮಾಹಿತಿಯ ಪ್ರಕಾರ, ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರ ಮಧುಮೇಹವು ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಜೀವಕೋಶಗಳ ಸಾವು ಅಥವಾ ಇನ್ಸುಲಿನ್ ಅಣುವಿನ ಬದಲಾವಣೆಯೊಂದಿಗೆ ಇರುವುದಿಲ್ಲ. ಅದಕ್ಕಾಗಿಯೇ ಮಹಿಳೆಯರಲ್ಲಿ ಕಂಡುಬರುವ ಅಂತಃಸ್ರಾವಕ ಅಸ್ವಸ್ಥತೆಗಳು ಹಿಂತಿರುಗಬಲ್ಲವು ಮತ್ತು ಹೆರಿಗೆಯ ನಂತರ ಸ್ವಲ್ಪ ಸಮಯದ ನಂತರ ಅವುಗಳು ತಾವಾಗಿಯೇ ನಿಲ್ಲುತ್ತವೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 19,0,0,0,0 ->
p, ಬ್ಲಾಕ್ಕೋಟ್ 20,0,0,0,0 ->
p, ಬ್ಲಾಕ್ಕೋಟ್ 21,0,0,0,0 ->
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಮಗುವಿಗೆ ಏನು ಅಪಾಯಕಾರಿ?
ಗರ್ಭಿಣಿ ಮಹಿಳೆಯಲ್ಲಿ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಪತ್ತೆಯಾದಾಗ, ಯಾವಾಗಲೂ ಪ್ರಶ್ನೆಗಳು ಉದ್ಭವಿಸುತ್ತವೆ: ಇದು ಮಗುವಿನ ಮೇಲೆ ಯಾವ ಪರಿಣಾಮವನ್ನು ಬೀರುತ್ತದೆ ಮತ್ತು ಚಿಕಿತ್ಸೆಯು ನಿಜವಾಗಿಯೂ ಅಗತ್ಯವಿದೆಯೇ. ವಾಸ್ತವವಾಗಿ, ಹೆಚ್ಚಾಗಿ ಈ ರೋಗವು ನಿರೀಕ್ಷಿತ ತಾಯಿಯ ಜೀವನಕ್ಕೆ ತಕ್ಷಣದ ಬೆದರಿಕೆಯನ್ನುಂಟುಮಾಡುವುದಿಲ್ಲ ಮತ್ತು ಅವಳ ಯೋಗಕ್ಷೇಮವನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಬದಲಿಸುವುದಿಲ್ಲ. ಆದರೆ ಗರ್ಭಧಾರಣೆಯ ಪೆರಿನಾಟಲ್ ಮತ್ತು ಪ್ರಸೂತಿ ತೊಡಕುಗಳನ್ನು ತಡೆಗಟ್ಟಲು ಮುಖ್ಯವಾಗಿ ಚಿಕಿತ್ಸೆ ಅಗತ್ಯ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 22,0,0,0,0 ->
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ತಾಯಿಯ ಅಂಗಾಂಶಗಳಲ್ಲಿ ಮೈಕ್ರೊ ಸರ್ಕ್ಯುಲೇಷನ್ ಉಲ್ಲಂಘನೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಸಣ್ಣ ಹಡಗುಗಳ ಸೆಳೆತವು ಅವುಗಳಲ್ಲಿನ ಎಂಡೋಥೀಲಿಯಂಗೆ ಹಾನಿಯಾಗುವುದು, ಲಿಪಿಡ್ ಪೆರಾಕ್ಸಿಡೀಕರಣವನ್ನು ಸಕ್ರಿಯಗೊಳಿಸುವುದು ಮತ್ತು ದೀರ್ಘಕಾಲದ ಡಿಐಸಿಯನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ. ಭ್ರೂಣದ ಹೈಪೊಕ್ಸಿಯಾದೊಂದಿಗೆ ದೀರ್ಘಕಾಲದ ಫೆಟೊಪ್ಲಾಸೆಂಟಲ್ ಕೊರತೆಗೆ ಇದು ಕಾರಣವಾಗಿದೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 23,0,0,0,0 ->
ಮಗುವಿಗೆ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಅತಿಯಾಗಿ ಸೇವಿಸುವುದು ಸಹ ಹಾನಿಯಾಗದ ವಿದ್ಯಮಾನವಲ್ಲ. ಎಲ್ಲಾ ನಂತರ, ಅವನ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯು ಇನ್ನೂ ಅಗತ್ಯವಾದ ಪ್ರಮಾಣದ ಹಾರ್ಮೋನ್ ಅನ್ನು ಉತ್ಪಾದಿಸುವುದಿಲ್ಲ, ಮತ್ತು ತಾಯಿಯ ಇನ್ಸುಲಿನ್ ಭ್ರೂಣದ ತಡೆಗೋಡೆಗೆ ಭೇದಿಸುವುದಿಲ್ಲ. ಮತ್ತು ಹೊಂದಿಸದ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವು ಡಿಸ್ಕಕ್ಯುಲೇಟರಿ ಮತ್ತು ಚಯಾಪಚಯ ಅಸ್ವಸ್ಥತೆಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ದ್ವಿತೀಯ ಹೈಪರ್ಲಿಪಿಡೆಮಿಯಾ ಜೀವಕೋಶ ಪೊರೆಗಳಲ್ಲಿನ ರಚನಾತ್ಮಕ ಮತ್ತು ಕ್ರಿಯಾತ್ಮಕ ಬದಲಾವಣೆಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಭ್ರೂಣದ ಅಂಗಾಂಶಗಳ ಹೈಪೊಕ್ಸಿಯಾವನ್ನು ಉಲ್ಬಣಗೊಳಿಸುತ್ತದೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 24,0,0,0,0 ->
ಮಗುವಿನಲ್ಲಿನ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ cells- ಕೋಶಗಳ ಹೈಪರ್ಟ್ರೋಫಿಯನ್ನು ಅಥವಾ ಅವುಗಳ ಹಿಂದಿನ ಸವಕಳಿಯನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ. ಪರಿಣಾಮವಾಗಿ, ನವಜಾತ ಶಿಶುವಿಗೆ ತೀವ್ರವಾದ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಅಸ್ವಸ್ಥತೆಗಳು ಗಂಭೀರ ಮಾರಣಾಂತಿಕ ಪರಿಸ್ಥಿತಿಗಳೊಂದಿಗೆ ಅನುಭವಿಸಬಹುದು. ಗರ್ಭಧಾರಣೆಯ 3 ನೇ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹವನ್ನು ಸರಿಪಡಿಸದಿದ್ದರೆ, ಭ್ರೂಣವು ಡಿಸ್ಪ್ಲಾಸ್ಟಿಕ್ ಬೊಜ್ಜು, ಸ್ಪ್ಲೆನಿಟಿಸ್ ಮತ್ತು ಹೆಪಟೊಮೆಗಾಲಿಯೊಂದಿಗೆ ಮ್ಯಾಕ್ರೋಸೋಮಿಯಾವನ್ನು (ದೊಡ್ಡ ದೇಹದ ತೂಕ) ಅಭಿವೃದ್ಧಿಪಡಿಸುತ್ತದೆ. ಇದರ ಜೊತೆಯಲ್ಲಿ, ಉಸಿರಾಟದ, ಹೃದಯರಕ್ತನಾಳದ ಮತ್ತು ಜೀರ್ಣಕಾರಿ ವ್ಯವಸ್ಥೆಗಳ ಅಪಕ್ವತೆಯು ಹೆಚ್ಚಾಗಿ ಹುಟ್ಟಿನಿಂದಲೇ ಕಂಡುಬರುತ್ತದೆ. ಇದೆಲ್ಲವೂ ಮಧುಮೇಹ ಭ್ರೂಣ ಚಿಕಿತ್ಸೆಗೆ ಸಂಬಂಧಿಸಿದೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 25,1,0,0,0 ->
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದ ಮುಖ್ಯ ತೊಡಕುಗಳು:
p, ಬ್ಲಾಕ್ಕೋಟ್ 26,0,0,0,0 ->
- ಗರ್ಭಾಶಯದ ಬೆಳವಣಿಗೆಯ ಕುಂಠಿತದೊಂದಿಗೆ ಭ್ರೂಣದ ಹೈಪೋಕ್ಸಿಯಾ,
- ಅಕಾಲಿಕ ವಿತರಣೆ
- ಭ್ರೂಣದ ಭ್ರೂಣದ ಸಾವು,
- ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಹೊಂದಿರುವ ಮಹಿಳೆಯರಿಗೆ ಜನಿಸಿದ ಮಕ್ಕಳಲ್ಲಿ ಹೆಚ್ಚಿನ ಶಿಶು ಮರಣ,
- ಮ್ಯಾಕ್ರೋಸೋಮಿಯಾ, ಇದು ಹೆರಿಗೆಯ ಸಂಕೀರ್ಣ ಕೋರ್ಸ್ಗೆ ಕಾರಣವಾಗುತ್ತದೆ ಮತ್ತು ಮಗುವಿನಲ್ಲಿ ಜನನ ಗಾಯಗಳ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ (ಕಾಲರ್ಬೋನ್ ಮುರಿತ, ಎರ್ಬ್ ಪಾರ್ಶ್ವವಾಯು, ಫ್ರೆನಿಕ್ ಪಾರ್ಶ್ವವಾಯು, ತಲೆಬುರುಡೆ ಮತ್ತು ಗರ್ಭಕಂಠದ ಬೆನ್ನುಮೂಳೆಯ ಆಘಾತ) ಮತ್ತು ತಾಯಿಯ ಜನ್ಮ ಕಾಲುವೆಗೆ ಹಾನಿ,
- ಗರ್ಭಿಣಿ ಮಹಿಳೆಯಲ್ಲಿ ಪ್ರಿಕ್ಲಾಂಪ್ಸಿಯಾ, ಪ್ರಿಕ್ಲಾಂಪ್ಸಿಯಾ ಮತ್ತು ಎಕ್ಲಾಂಪ್ಸಿಯಾ,
- ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಆಗಾಗ್ಗೆ ಮರುಕಳಿಸುವ ಮೂತ್ರದ ಸೋಂಕು,
- ಲೋಳೆಯ ಪೊರೆಗಳ ಶಿಲೀಂಧ್ರಗಳ ಗಾಯಗಳು (ಜನನಾಂಗಗಳು ಸೇರಿದಂತೆ).
ಕೆಲವು ವೈದ್ಯರು ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದ ತೊಡಕುಗಳನ್ನು ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ ಸ್ವಾಭಾವಿಕ ಗರ್ಭಪಾತ ಎಂದು ಕರೆಯುತ್ತಾರೆ. ಆದರೆ ಗರ್ಭಪಾತದ ಕಾರಣವೆಂದರೆ ಈ ಹಿಂದೆ ರೋಗನಿರ್ಣಯ ಮಾಡದ ಪೂರ್ವ ಗರ್ಭಧಾರಣೆಯ ಮಧುಮೇಹ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 27,0,0,0,0 ->
p, ಬ್ಲಾಕ್ಕೋಟ್ 28,0,0,0,0 ->
ರೋಗಲಕ್ಷಣಗಳು ಮತ್ತು ರೋಗನಿರ್ಣಯ
ಮಧುಮೇಹ ಹೊಂದಿರುವ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಿಗೆ ರೋಗಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ದೂರುಗಳು ವಿರಳವಾಗಿ ಕಂಡುಬರುತ್ತವೆ. ವಿಶಿಷ್ಟ ಲಕ್ಷಣಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಸೌಮ್ಯವಾಗಿರುತ್ತವೆ ಮತ್ತು ಮಹಿಳೆಯರು ಸಾಮಾನ್ಯವಾಗಿ 2 ಮತ್ತು 3 ನೇ ತ್ರೈಮಾಸಿಕಗಳ ಶಾರೀರಿಕ ಅಭಿವ್ಯಕ್ತಿಗಳು ಎಂದು ಪರಿಗಣಿಸುತ್ತಾರೆ. ಡೈಸೂರಿಯಾ, ಬಾಯಾರಿಕೆ, ತುರಿಕೆ ಚರ್ಮ, ಸಾಕಷ್ಟು ತೂಕ ಹೆಚ್ಚಾಗುವುದು ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದಿಂದ ಮಾತ್ರವಲ್ಲ. ಆದ್ದರಿಂದ, ಈ ರೋಗದ ರೋಗನಿರ್ಣಯದಲ್ಲಿ ಮುಖ್ಯವಾದುದು ಪ್ರಯೋಗಾಲಯ ಪರೀಕ್ಷೆಗಳು. ಮತ್ತು ಪ್ರಸೂತಿ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಜರಾಯು ಕೊರತೆಯ ತೀವ್ರತೆಯನ್ನು ಸ್ಪಷ್ಟಪಡಿಸಲು ಮತ್ತು ಭ್ರೂಣದ ಬೆಳವಣಿಗೆಯ ರೋಗಶಾಸ್ತ್ರದ ಚಿಹ್ನೆಗಳನ್ನು ಗುರುತಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 29,0,0,0,0 ->
ಸ್ಕ್ರೀನಿಂಗ್ ಅಧ್ಯಯನವು ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ನಿರ್ಧರಿಸುವುದು. ಗರ್ಭಾವಸ್ಥೆಯ 20 ನೇ ವಾರದಿಂದ ಇದನ್ನು ನಿಯಮಿತವಾಗಿ ನಡೆಸಲಾಗುತ್ತದೆ. ಗ್ಲೈಸೆಮಿಯಾದ ಮಿತಿ ಸೂಚಕಗಳನ್ನು ಸ್ವೀಕರಿಸಿದ ನಂತರ, ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆಯನ್ನು ನಿರ್ಧರಿಸಲು ಪರೀಕ್ಷೆಯನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಮತ್ತು ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದ ಬೆಳವಣಿಗೆಗೆ ಹೆಚ್ಚಿನ ಅಪಾಯದ ಗುಂಪಿನ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ, ಸ್ವಾಗತದಲ್ಲಿ ಮೊದಲ ನೋಟದಲ್ಲೇ ಮತ್ತು ಮತ್ತೆ 24-28 ವಾರಗಳವರೆಗೆ, ಸಾಮಾನ್ಯ ಉಪವಾಸದ ಗ್ಲೂಕೋಸ್ನೊಂದಿಗೆ ಸಹ ಇಂತಹ ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸುವುದು ಸೂಕ್ತವಾಗಿದೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 30,0,0,0,0 ->
ಇಡೀ ಕ್ಯಾಪಿಲ್ಲರಿ ರಕ್ತದಲ್ಲಿ ಖಾಲಿ ಹೊಟ್ಟೆಯ ಮೇಲೆ 7 ಎಂಎಂಒಎಲ್ / ಎಲ್ ನಿಂದ ಅಥವಾ ಸಿರೆಯ ಪ್ಲಾಸ್ಮಾದಲ್ಲಿ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ 6 ಎಂಎಂಒಎಲ್ / ಲೀ ನಿಂದ ಗ್ಲೈಸೆಮಿಯಾವು ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹಕ್ಕೆ ರೋಗನಿರ್ಣಯದ ವಿಶ್ವಾಸಾರ್ಹ ಪ್ರಯೋಗಾಲಯ ನಿಯತಾಂಕಗಳಾಗಿವೆ. 11.1 mmol / l ಗಿಂತ ಹೆಚ್ಚಿನ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾವನ್ನು ಹಗಲಿನಲ್ಲಿ ಯಾದೃಚ್ measure ಿಕ ಅಳತೆಯೊಂದಿಗೆ ಪತ್ತೆ ಮಾಡುವುದು ರೋಗದ ಸಂಕೇತವಾಗಿದೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 31,0,0,0,0 ->
ಗ್ಲೂಕೋಸ್ ಟಾಲರೆನ್ಸ್ ಟೆಸ್ಟ್ (ಗ್ಲೂಕೋಸ್ ಟಾಲರೆನ್ಸ್ ಟೆಸ್ಟ್) ನಿರ್ವಹಿಸಲು ಪರಿಸ್ಥಿತಿಗಳನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಪಾಲಿಸುವ ಅಗತ್ಯವಿದೆ. 3 ದಿನಗಳಲ್ಲಿ, ಮಧುಮೇಹಕ್ಕೆ ಶಿಫಾರಸು ಮಾಡದ ನಿರ್ಬಂಧಗಳಿಲ್ಲದೆ ಮಹಿಳೆ ತನ್ನ ಸಾಮಾನ್ಯ ಆಹಾರ ಮತ್ತು ದೈಹಿಕ ಚಟುವಟಿಕೆಯನ್ನು ಅನುಸರಿಸಬೇಕು. ಪರೀಕ್ಷೆಯ ಮುನ್ನಾದಿನದ ಭೋಜನವು 30-50 ಗ್ರಾಂ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಹೊಂದಿರಬೇಕು. 12-14 ಗಂಟೆಗಳ ಉಪವಾಸದ ನಂತರ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ವಿಶ್ಲೇಷಣೆಯನ್ನು ಕಟ್ಟುನಿಟ್ಟಾಗಿ ನಡೆಸಲಾಗುತ್ತದೆ. ಪರೀಕ್ಷೆಯ ಸಮಯದಲ್ಲಿ, ಧೂಮಪಾನ, ಯಾವುದೇ ations ಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು, ದೈಹಿಕ ಚಟುವಟಿಕೆ (ಮೆಟ್ಟಿಲುಗಳನ್ನು ಹತ್ತುವುದು ಸೇರಿದಂತೆ), ಆಹಾರ ಮತ್ತು ಪಾನೀಯವನ್ನು ಹೊರತುಪಡಿಸಲಾಗುತ್ತದೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 32,0,0,0,0 ->
ಮೊದಲ ಪರೀಕ್ಷೆ ರಕ್ತದ ಉಪವಾಸ. ಇದರ ನಂತರ, ಗರ್ಭಿಣಿ ಮಹಿಳೆಗೆ ಹೊಸದಾಗಿ ತಯಾರಿಸಿದ ಗ್ಲೂಕೋಸ್ ದ್ರಾವಣದ ಪಾನೀಯವನ್ನು ನೀಡಲಾಗುತ್ತದೆ (300 ಮಿಲಿ ನೀರಿಗೆ 75 ಗ್ರಾಂ ಒಣ ಪದಾರ್ಥ). ಗ್ಲೈಸೆಮಿಯಾದ ಚಲನಶೀಲತೆಯನ್ನು ನಿರ್ಣಯಿಸಲು ಮತ್ತು ಅದರ ಗುಪ್ತ ಶಿಖರಗಳನ್ನು ಗುರುತಿಸಲು, ಪುನರಾವರ್ತಿತ ಮಾದರಿಗಳನ್ನು ಪ್ರತಿ 30 ನಿಮಿಷಗಳಿಗೊಮ್ಮೆ ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ. ಆದರೆ ಆಗಾಗ್ಗೆ ರಕ್ತದ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಮಾತ್ರ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ, ಪರೀಕ್ಷಾ ದ್ರಾವಣವನ್ನು ತೆಗೆದುಕೊಂಡ 2 ಗಂಟೆಗಳ ನಂತರ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 33,0,0,0,0 ->
ಸಾಮಾನ್ಯವಾಗಿ, ಸಕ್ಕರೆ ಹೊರೆಯ 2 ಗಂಟೆಗಳ ನಂತರ, ಗ್ಲೈಸೆಮಿಯಾ 7.8 mmol / L ಗಿಂತ ಹೆಚ್ಚಿರಬಾರದು. ಸಹಿಷ್ಣುತೆಯ ಇಳಿಕೆ 7.8-10.9 mmol / L ದರದಲ್ಲಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹವನ್ನು 11.0 ಎಂಎಂಒಎಲ್ / ಎಲ್ ಪರಿಣಾಮವಾಗಿ ಗುರುತಿಸಲಾಗುತ್ತದೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 34,0,0,0,0 ->
ಗರ್ಭಾವಸ್ಥೆಯ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ರೋಗನಿರ್ಣಯವು ಮೂತ್ರದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ನಿರ್ಣಯವನ್ನು (ಗ್ಲುಕೋಸುರಿಯಾ) ಅಥವಾ ಪರೀಕ್ಷಾ ಪಟ್ಟಿಯೊಂದಿಗೆ ಮನೆಯ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮೀಟರ್ಗಳೊಂದಿಗೆ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಅಳೆಯುವುದನ್ನು ಆಧರಿಸಿರುವುದಿಲ್ಲ. ಪ್ರಮಾಣೀಕೃತ ಪ್ರಯೋಗಾಲಯದ ರಕ್ತ ಪರೀಕ್ಷೆಗಳು ಮಾತ್ರ ಈ ರೋಗವನ್ನು ಖಚಿತಪಡಿಸಬಹುದು ಅಥವಾ ಹೊರಗಿಡಬಹುದು.
p, ಬ್ಲಾಕ್ಕೋಟ್ 35,0,0,0,0 ->
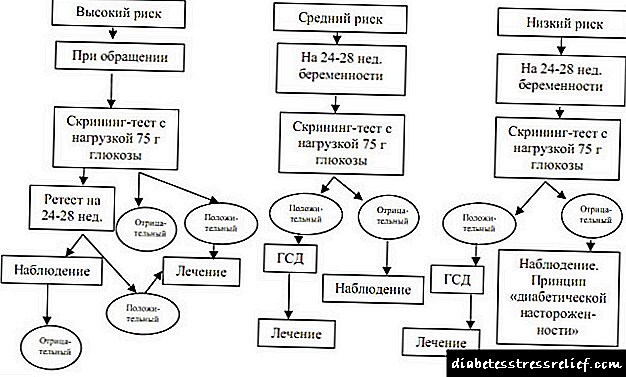
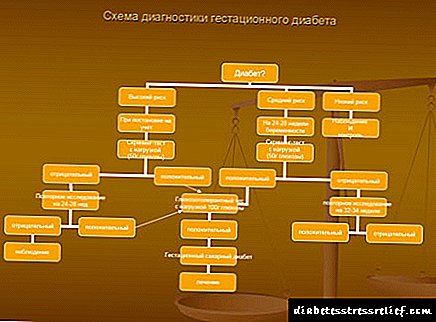
ಜಿಎಸ್ಡಿಗಾಗಿ ಸ್ಕ್ರೀನಿಂಗ್ ಮತ್ತು ಡಯಾಗ್ನೋಸ್ಟಿಕ್ಸ್ ಅಲ್ಗಾರಿದಮ್
p, ಬ್ಲಾಕ್ಕೋಟ್ 36,0,0,0,0 ->
ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆ
ಗ್ಲುಕೋಮೀಟರ್ಗಳನ್ನು ಬಳಸಿಕೊಂಡು ಬಾಹ್ಯ ಸಿರೆಯ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಮಟ್ಟವನ್ನು ಸ್ವಯಂ-ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು ಅವಶ್ಯಕ. ಗರ್ಭಿಣಿ ಮಹಿಳೆ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ಮತ್ತು ತಿನ್ನುವ 1-2 ಗಂಟೆಗಳ ನಂತರ ತನ್ನದೇ ಆದ ವಿಶ್ಲೇಷಣೆಯನ್ನು ನಡೆಸುತ್ತಾಳೆ, ವಿಶೇಷ ಡೈರಿಯಲ್ಲಿ ಆಹಾರದ ಕ್ಯಾಲೊರಿ ಸೇವನೆಯೊಂದಿಗೆ ಡೇಟಾವನ್ನು ಬರೆಯುತ್ತಾರೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 38,0,0,0,0 ->
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಹೊಂದಿರುವ ಹೈಪೋಕಲೋರಿಕ್ ಆಹಾರವು ಗ್ಲೈಸೆಮಿಯದ ಸಾಮಾನ್ಯೀಕರಣಕ್ಕೆ ಕಾರಣವಾಗದಿದ್ದರೆ, ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯ ನೇಮಕವನ್ನು ವೈದ್ಯರು ನಿರ್ಧರಿಸುತ್ತಾರೆ. ಅದೇ ಸಮಯದಲ್ಲಿ, ಸಣ್ಣ ಮತ್ತು ಅಲ್ಟ್ರಾಶಾರ್ಟ್ ಕ್ರಿಯೆಯ ಇನ್ಸುಲಿನ್ಗಳನ್ನು ಪುನರಾವರ್ತಿತ ಚುಚ್ಚುಮದ್ದಿನ ನಿಯಮದಲ್ಲಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಪ್ರತಿ meal ಟ ಮತ್ತು ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಕ್ಯಾಲೊರಿ ಅಂಶವನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳುತ್ತದೆ.ಕೆಲವೊಮ್ಮೆ ಕ್ರಿಯೆಯ ಸರಾಸರಿ ಅವಧಿಯನ್ನು ಹೊಂದಿರುವ ಇನ್ಸುಲಿನ್ಗಳನ್ನು ಹೆಚ್ಚುವರಿಯಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಪ್ರತಿ ನೇಮಕಾತಿಯಲ್ಲಿ, ವೈದ್ಯರು ಚಿಕಿತ್ಸೆಯ ಕಟ್ಟುಪಾಡುಗಳನ್ನು ಸರಿಹೊಂದಿಸುತ್ತಾರೆ, ಸ್ವಯಂ-ಮೇಲ್ವಿಚಾರಣೆಯ ಡೇಟಾ, ಭ್ರೂಣದ ಚಲನಶಾಸ್ತ್ರ ಮತ್ತು ಮಧುಮೇಹ ಭ್ರೂಣದ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಚಿಹ್ನೆಗಳನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳುತ್ತಾರೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 39,0,0,0,0 ->
p, ಬ್ಲಾಕ್ಕೋಟ್ 40,0,0,0,0 ->
ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದನ್ನು ವಿಶೇಷ ಸಿರಿಂಜಿನಿಂದ ಸಬ್ಕ್ಯುಟೇನಿಯಲ್ ಆಗಿ ನಡೆಸಲಾಗುತ್ತದೆ. ಹೆಚ್ಚಾಗಿ, ಇದಕ್ಕಾಗಿ ಮಹಿಳೆಗೆ ಹೊರಗಿನ ಸಹಾಯದ ಅಗತ್ಯವಿಲ್ಲ, ತರಬೇತಿಯನ್ನು ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞ ಅಥವಾ ಮಧುಮೇಹ ಶಾಲೆಯ ಸಿಬ್ಬಂದಿ ನಡೆಸುತ್ತಾರೆ. ಅಗತ್ಯವಿರುವ ದೈನಂದಿನ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವು 100 ಘಟಕಗಳನ್ನು ಮೀರಿದರೆ, ಶಾಶ್ವತ ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಇನ್ಸುಲಿನ್ ಪಂಪ್ ಅನ್ನು ಸ್ಥಾಪಿಸಲು ನಿರ್ಧರಿಸಬಹುದು. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮೌಖಿಕ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ drugs ಷಧಿಗಳ ಬಳಕೆಯನ್ನು ನಿಷೇಧಿಸಲಾಗಿದೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 41,0,0,0,0 ->
ಸಹಾಯಕ ಚಿಕಿತ್ಸೆಯಾಗಿ, ಮೈಕ್ರೊ ಸರ್ಕ್ಯುಲೇಷನ್ ಮತ್ತು ಜರಾಯು ಕೊರತೆ, ಹೋಫಿಟಾಲ್, ವಿಟಮಿನ್ಗಳ ಚಿಕಿತ್ಸೆಯನ್ನು ಸುಧಾರಿಸಲು drugs ಷಧಿಗಳನ್ನು ಬಳಸಬಹುದು.
p, ಬ್ಲಾಕ್ಕೋಟ್ 42,0,0,0,0 ->

p, ಬ್ಲಾಕ್ಕೋಟ್ 43,0,0,0,0 ->
p, ಬ್ಲಾಕ್ಕೋಟ್ 44,0,0,0,0 ->
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹಕ್ಕೆ ಪೋಷಣೆ
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ, ಆಹಾರ ಚಿಕಿತ್ಸೆಯು ಮಧುಮೇಹ ಮತ್ತು ದುರ್ಬಲಗೊಂಡ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆಯ ಚಿಕಿತ್ಸೆಯ ಮುಖ್ಯ ಆಧಾರವಾಗಿದೆ. ಇದು ಮಹಿಳೆಯ ದೇಹದ ತೂಕ ಮತ್ತು ದೈಹಿಕ ಚಟುವಟಿಕೆಯನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳುತ್ತದೆ. ಆಹಾರದ ಶಿಫಾರಸುಗಳು ಆಹಾರದ ತಿದ್ದುಪಡಿ, ಆಹಾರ ಸಂಯೋಜನೆ ಮತ್ತು ಅದರ ಕ್ಯಾಲೊರಿ ಅಂಶವನ್ನು ಒಳಗೊಂಡಿವೆ. ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಹೊಂದಿರುವ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯ ಮೆನು ಹೆಚ್ಚುವರಿಯಾಗಿ, ಅಗತ್ಯ ಪೋಷಕಾಂಶಗಳು ಮತ್ತು ಜೀವಸತ್ವಗಳ ಪೂರೈಕೆಯನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಬೇಕು ಮತ್ತು ಜಠರಗರುಳಿನ ಸಾಮಾನ್ಯೀಕರಣಕ್ಕೆ ಸಹಕರಿಸಬೇಕು. 3 ಮುಖ್ಯ als ಟಗಳ ನಡುವೆ ನೀವು ತಿಂಡಿಗಳನ್ನು ವ್ಯವಸ್ಥೆ ಮಾಡಬೇಕಾಗುತ್ತದೆ, ಮತ್ತು ಮುಖ್ಯ ಕ್ಯಾಲೋರಿ ಅಂಶವು ದಿನದ ಮೊದಲಾರ್ಧದಲ್ಲಿರಬೇಕು. ಆದರೆ ರಾತ್ರಿಯ ನಿದ್ರೆಯ ಮೊದಲು ಕೊನೆಯ ತಿಂಡಿ 15-30 ಗ್ರಾಂ ಪ್ರಮಾಣದಲ್ಲಿ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಒಳಗೊಂಡಿರಬೇಕು.
p, ಬ್ಲಾಕ್ಕೋಟ್ 45,0,0,0,0 ->
ಗರ್ಭಿಣಿ ಮಧುಮೇಹದಿಂದ ನಾನು ಏನು ತಿನ್ನಬಹುದು? ಇವು ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಪ್ರಭೇದಗಳಾದ ಕೋಳಿ, ಮಾಂಸ ಮತ್ತು ಮೀನು, ಫೈಬರ್ ಭರಿತ ಆಹಾರಗಳು (ತರಕಾರಿಗಳು, ದ್ವಿದಳ ಧಾನ್ಯಗಳು ಮತ್ತು ಧಾನ್ಯಗಳು), ಗಿಡಮೂಲಿಕೆಗಳು, ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಡೈರಿ ಮತ್ತು ಹುಳಿ-ಹಾಲಿನ ಉತ್ಪನ್ನಗಳು, ಮೊಟ್ಟೆ, ಸಸ್ಯಜನ್ಯ ಎಣ್ಣೆ, ಬೀಜಗಳು. ಆಹಾರದಲ್ಲಿ ಯಾವ ರೀತಿಯ ಹಣ್ಣುಗಳನ್ನು ಪರಿಚಯಿಸಬಹುದು ಎಂಬುದನ್ನು ನಿರ್ಧರಿಸಲು, ಸೇವಿಸಿದ ಕೂಡಲೇ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟದಲ್ಲಿನ ಏರಿಕೆಯ ಪ್ರಮಾಣವನ್ನು ನೀವು ಮೌಲ್ಯಮಾಪನ ಮಾಡಬೇಕಾಗುತ್ತದೆ. ಸಾಮಾನ್ಯವಾಗಿ ಅನುಮತಿಸಲಾದ ಸೇಬು, ಪೇರಳೆ, ದಾಳಿಂಬೆ, ಸಿಟ್ರಸ್ ಹಣ್ಣುಗಳು, ಪೀಚ್. ಸೇರಿಸಿದ ಸಕ್ಕರೆ ಇಲ್ಲದೆ ತಾಜಾ ಅನಾನಸ್ ಅನ್ನು ಸಣ್ಣ ಪ್ರಮಾಣದಲ್ಲಿ ಅಥವಾ ಅನಾನಸ್ ರಸವನ್ನು ಸೇವಿಸುವುದು ಸ್ವೀಕಾರಾರ್ಹ. ಆದರೆ ಮೆನುವಿನಿಂದ ಬಾಳೆಹಣ್ಣು ಮತ್ತು ದ್ರಾಕ್ಷಿಯನ್ನು ಹೊರಗಿಡುವುದು ಉತ್ತಮ, ಅವು ಜೀರ್ಣವಾಗುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಹೊಂದಿರುತ್ತವೆ ಮತ್ತು ಗ್ಲೈಸೆಮಿಯದ ಗರಿಷ್ಠ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುತ್ತವೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 46,0,0,0,0 ->
p, ಬ್ಲಾಕ್ಕೋಟ್ 47,0,0,0,0 ->
ವಿತರಣೆ ಮತ್ತು ಮುನ್ನರಿವು
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದಲ್ಲಿ ಹೆರಿಗೆ ಸಹಜ ಅಥವಾ ಸಿಸೇರಿಯನ್ ಮೂಲಕ. ತಂತ್ರಗಳು ಭ್ರೂಣದ ನಿರೀಕ್ಷಿತ ತೂಕ, ತಾಯಿಯ ಸೊಂಟದ ನಿಯತಾಂಕಗಳು, ರೋಗದ ಪರಿಹಾರದ ಮಟ್ಟವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ.
p, ಬ್ಲಾಕ್ಕೋಟ್ 48,0,0,0,0 ->
ಸ್ವತಂತ್ರ ಜನನದೊಂದಿಗೆ, ಪ್ರತಿ 2 ಗಂಟೆಗಳಿಗೊಮ್ಮೆ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಲಾಗುತ್ತದೆ, ಮತ್ತು ಪ್ರತಿ ಗಂಟೆಗೆ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಮತ್ತು ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಪರಿಸ್ಥಿತಿಗಳ ಪ್ರವೃತ್ತಿಯೊಂದಿಗೆ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಹಿಳೆ ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿದ್ದರೆ, ಹೆರಿಗೆಯ ಸಮಯದಲ್ಲಿ inf ಷಧಿಯನ್ನು ಇನ್ಫ್ಯೂಸೋಮ್ಯಾಟ್ನೊಂದಿಗೆ ನೀಡಲಾಗುತ್ತದೆ. ಡಯಟ್ ಥೆರಪಿ ಅವಳಿಗೆ ಸಾಕಾಗಿದ್ದರೆ, ಗ್ಲೈಸೆಮಿಯಾ ಮಟ್ಟಕ್ಕೆ ಅನುಗುಣವಾಗಿ ಇನ್ಸುಲಿನ್ ಬಳಸುವ ನಿರ್ಧಾರ ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ. ಸಿಸೇರಿಯನ್ ಮೂಲಕ, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಗೆ ಮುನ್ನ, ಮಗುವನ್ನು ತೆಗೆದುಹಾಕುವ ಮೊದಲು, ಜರಾಯು ತೆಗೆದ ನಂತರ ಮತ್ತು ನಂತರ ಪ್ರತಿ 2 ಗಂಟೆಗಳಿಗೊಮ್ಮೆ ಗ್ಲೈಸೆಮಿಕ್ ಮಾನಿಟರಿಂಗ್ ಅಗತ್ಯ.
p, blockquote 49,0,0,0,0 -> p, blockquote 50,0,0,0,1 ->
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಧುಮೇಹವನ್ನು ಸಕಾಲಿಕವಾಗಿ ಪತ್ತೆಹಚ್ಚುವುದು ಮತ್ತು ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ರೋಗಕ್ಕೆ ಸ್ಥಿರವಾದ ಪರಿಹಾರವನ್ನು ಸಾಧಿಸುವುದರೊಂದಿಗೆ, ತಾಯಿ ಮತ್ತು ಮಗುವಿಗೆ ಮುನ್ನರಿವು ಅನುಕೂಲಕರವಾಗಿರುತ್ತದೆ. ಅದೇನೇ ಇದ್ದರೂ, ನವಜಾತ ಶಿಶುಗಳು ಶಿಶು ಮರಣಕ್ಕೆ ಅಪಾಯವನ್ನು ಹೊಂದಿರುತ್ತಾರೆ ಮತ್ತು ನವಜಾತಶಾಸ್ತ್ರಜ್ಞ ಮತ್ತು ಮಕ್ಕಳ ವೈದ್ಯರಿಂದ ನಿಕಟ ಮೇಲ್ವಿಚಾರಣೆಯ ಅಗತ್ಯವಿರುತ್ತದೆ. ಆದರೆ ಮಹಿಳೆಗೆ, ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಅಥವಾ ಪ್ರಿಡಿಯಾಬಿಟಿಸ್ ರೂಪದಲ್ಲಿ ಯಶಸ್ವಿಯಾಗಿ ಹೆರಿಗೆಯಾದ ಹಲವಾರು ವರ್ಷಗಳ ನಂತರ ಗರ್ಭಿಣಿ ಮಧುಮೇಹದ ಪರಿಣಾಮಗಳು ಸಂಭವಿಸಬಹುದು.
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಹೇಗೆ ಉಂಟಾಗುತ್ತದೆ?
ಮಗುವನ್ನು ಹೊತ್ತುಕೊಳ್ಳುವ ಅವಧಿಯಲ್ಲಿ ಮಧುಮೇಹ ಏಕೆ ಬೆಳೆಯುತ್ತದೆ ಎಂಬುದರ ಬಗ್ಗೆ ಯಾವುದೇ ನಿಸ್ಸಂದಿಗ್ಧ ಅಭಿಪ್ರಾಯಗಳಿಲ್ಲ. ಭ್ರೂಣದ ಜೀವನ ಮತ್ತು ಬೆಳವಣಿಗೆಯನ್ನು ಕಾಪಾಡಿಕೊಳ್ಳುವ ಅಗತ್ಯತೆಯೊಂದಿಗೆ ಸಂಬಂಧಿಸಿರುವ ಮಹಿಳೆಯ ದೇಹದ ಪುನರ್ರಚನೆಯಿಂದ ಇದರಲ್ಲಿ ಮುಖ್ಯ ಪಾತ್ರವಿದೆ ಎಂದು ನಂಬಲಾಗಿದೆ.

ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹಕ್ಕೆ ಕಟ್ಟುನಿಟ್ಟಿನ ಆಹಾರದ ಅಗತ್ಯವಿರುತ್ತದೆ.
ಈ ಅವಧಿಯಲ್ಲಿ ಮಗುವಿಗೆ ಜರಾಯುವಿನೊಂದಿಗೆ ಆಹಾರವನ್ನು ನೀಡಲಾಗುತ್ತದೆ. ಈ ದೇಹವು ಭ್ರೂಣದ ಬೆಳವಣಿಗೆ ಮತ್ತು ಬೆಳವಣಿಗೆಯನ್ನು ಉತ್ತೇಜಿಸುವ ಹಾರ್ಮೋನುಗಳನ್ನು ಉತ್ಪಾದಿಸುತ್ತದೆ, ಜೊತೆಗೆ ನಿರೀಕ್ಷಿತ ತಾಯಿಯಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಕ್ರಿಯೆಯನ್ನು ತಡೆಯುತ್ತದೆ. ಪರಿಣಾಮವಾಗಿ, ಆಹಾರವನ್ನು ಪೂರೈಸುವ ಎಲ್ಲಾ ಸಕ್ಕರೆಗಳು ಒಡೆಯುವುದಿಲ್ಲ. ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯು ಹೆಚ್ಚು ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದಿಸಲು ಸಾಧ್ಯವಾಗುವುದಿಲ್ಲ. ಇದು ಮಧುಮೇಹದ ವಿಶಿಷ್ಟವಾದ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಜಿಡಿಎಂನ ಅಪಾಯಗಳನ್ನು ಅಂಶಗಳಿಂದ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ:
- ದೇಹದ ತೂಕ ಹೆಚ್ಚಾಗಿದೆ
- ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ತೂಕ ಹೆಚ್ಚಾಗುವುದು, ಸಾಮಾನ್ಯ ಮೌಲ್ಯಗಳಿಗಿಂತ ಹೆಚ್ಚಾಗಿ,
- 25 ವರ್ಷಕ್ಕಿಂತ ಮೇಲ್ಪಟ್ಟವರು
- ಹಿಂದಿನ ಗರ್ಭಧಾರಣೆಯ ಸಮಯದಲ್ಲಿ ಜಿಡಿಎಂ ಇರುವಿಕೆ,
- ನಿಕಟ ಸಂಬಂಧಿಗಳಲ್ಲಿ ಮಧುಮೇಹ.
ಇನ್ಸುಲಿನ್ ಕೊರತೆಯನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಸಾಧ್ಯತೆಯನ್ನು ಈ ಪರಿಸ್ಥಿತಿಗಳಿಂದ ಮಾತ್ರ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ. ಜಿಡಿಎಂ ಸಂಭವಿಸಲು ಕಾರಣವಾಗುವ ಇತರ ಅಂಶಗಳಿವೆ.
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಹೇಗೆ
ಜಿಡಿಎಂನ ಲಕ್ಷಣಗಳು ಮೊದಲ ಅಥವಾ ಎರಡನೆಯ ಪ್ರಕಾರದ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ಅಭಿವ್ಯಕ್ತಿಗಳಿಂದ ಭಿನ್ನವಾಗಿರುವುದಿಲ್ಲ. ಈ ಚಿಹ್ನೆಯ ಮೂಲಕ ಈ ಸ್ಥಿತಿಯ ಉಪಸ್ಥಿತಿಯನ್ನು ನೀವು ಅನುಮಾನಿಸಬಹುದು:
- ಯಾವುದೇ ಸ್ಪಷ್ಟ ಕಾರಣವಿಲ್ಲದೆ ತ್ವರಿತ ತೂಕ ಹೆಚ್ಚಳ,
- ನಿರಂತರ ಬಾಯಾರಿಕೆ
- ಮೂತ್ರದ ಉತ್ಪತ್ತಿ ಹೆಚ್ಚಾಗಿದೆ
- ಹಸಿವು ಕಡಿಮೆಯಾಗಿದೆ
- ಯೋಗಕ್ಷೇಮದ ಸಾಮಾನ್ಯ ಕ್ಷೀಣತೆ.
ಈ ರೋಗಲಕ್ಷಣಗಳು ಕಾಣಿಸಿಕೊಂಡಾಗ, ಗರ್ಭಿಣಿ ಮಹಿಳೆ ಸಾಧ್ಯವಾದಷ್ಟು ಬೇಗ ತನ್ನ ವೈದ್ಯರನ್ನು ಸಂಪರ್ಕಿಸಬೇಕು.
ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಮಧುಮೇಹದ ರೋಗನಿರ್ಣಯ
ಮಗುವನ್ನು ಹೊತ್ತುಕೊಳ್ಳುವ ಅವಧಿಯಲ್ಲಿ ಮಹಿಳೆಯರು ನಿಯಮಿತವಾಗಿ ಪರೀಕ್ಷೆಗೆ ಒಳಗಾಗಬೇಕು, ಇದರಲ್ಲಿ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ನಿರ್ಧರಿಸುತ್ತದೆ. 24-28 ವಾರಗಳ ಅವಧಿಗೆ ಈ ವಿಶ್ಲೇಷಣೆಯ ಫಲಿತಾಂಶಗಳು ವಿಶೇಷವಾಗಿ ಮುಖ್ಯವಾಗಿವೆ. ಜಿಡಿಎಂ ಬೆಳವಣಿಗೆಗೆ ಪ್ರವೃತ್ತಿಯನ್ನು ಹೊಂದಿರುವ ರೋಗಿಗಳಿಗೆ, ವೈದ್ಯರು ಹೆಚ್ಚುವರಿ ನಿಗದಿತ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಸೂಚಿಸುತ್ತಾರೆ.
ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ರಕ್ತವನ್ನು ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ, ಅದರ ನಂತರ ಮಹಿಳೆಗೆ ಗಾಜಿನ ಕ್ಯಾಂಡಿಡ್ ನೀರನ್ನು ನೀಡಲಾಗುತ್ತದೆ. ಎರಡನೇ ಬಾರಿಗೆ ಅವರು ಒಂದು ಗಂಟೆಯ ನಂತರ ರಕ್ತವನ್ನು ತೆಗೆದುಕೊಳ್ಳುತ್ತಾರೆ. ಈ ಎರಡು ಪರೀಕ್ಷೆಗಳಲ್ಲಿ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವು ಅನುಮತಿಸುವ ಮೌಲ್ಯಗಳನ್ನು ಮೀರಿದರೆ, ರೋಗಿಗೆ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹವಿದೆ.
ಜಿಡಿಎಂನ ಸಂಭವನೀಯ ಪರಿಣಾಮಗಳು
ಈ ಸ್ಥಿತಿಯನ್ನು ಗುರುತಿಸುವಾಗ, ಸಾಧ್ಯವಾದಷ್ಟು ಬೇಗ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾವನ್ನು ಎದುರಿಸುವ ಗುರಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು ಅವಶ್ಯಕ. ಇಲ್ಲದಿದ್ದರೆ, ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಸರಿಪಡಿಸದ ಮಧುಮೇಹವು ಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು:
- 4 ಕೆಜಿಗಿಂತ ಹೆಚ್ಚಿನ ದೇಹದ ತೂಕವನ್ನು ಹೊಂದಿರುವ ಮಗುವಿನ ಜನನವು ಮ್ಯಾಕ್ರೋಸೋಮಿಯಾ ಆಗಿದೆ. ಈ ಕಾರಣದಿಂದಾಗಿ, ಹೆರಿಗೆ ಹೆಚ್ಚು ಕಷ್ಟಕರವಾಗಿದೆ, ಗಾಯದ ದೊಡ್ಡ ಅಪಾಯವಿದೆ, ಇದಕ್ಕೆ ಸಿಸೇರಿಯನ್ ಅಗತ್ಯವಿರುತ್ತದೆ.
- ಕಾರ್ಮಿಕರ ಅಕಾಲಿಕ ಆಕ್ರಮಣ, ಅವಧಿಪೂರ್ವದಲ್ಲಿ ಉಸಿರಾಟದ ವ್ಯವಸ್ಥೆಯ ಸಾಕಷ್ಟು ಅಭಿವೃದ್ಧಿಗೆ ಸಂಬಂಧಿಸಿದ ಮಗುವಿನಲ್ಲಿ ಉಸಿರಾಟದ ತೊಂದರೆ ಸಿಂಡ್ರೋಮ್ ಅಭಿವೃದ್ಧಿ.
- ಮಗುವಿನಲ್ಲಿ ಜನಿಸಿದ ನಂತರ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ.
- ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಹಿಳೆಯರಲ್ಲಿ ಪ್ರಿಕ್ಲಾಂಪ್ಸಿಯಾ ಮತ್ತು ಇತರ ತೊಂದರೆಗಳನ್ನು ಹೆಚ್ಚಿಸುವ ಸಾಧ್ಯತೆ ಹೆಚ್ಚಾಗಿದೆ. ಈ ಪರಿಸ್ಥಿತಿಗಳು ಭ್ರೂಣಕ್ಕೆ ಅಪಾಯವನ್ನುಂಟುಮಾಡುತ್ತವೆ.

ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದ ರೋಗನಿರ್ಣಯವು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಉಪವಾಸ ಮತ್ತು ತಿನ್ನುವ ನಂತರ ವಿಶ್ಲೇಷಣೆಯನ್ನು ಆಧರಿಸಿದೆ.
ಹಾಜರಾದ ವೈದ್ಯರ ಸೂಚನೆಗಳನ್ನು ಅನುಸರಿಸಿ ಮಾತ್ರ ಪಟ್ಟಿ ಮಾಡಲಾದ ತೊಡಕುಗಳನ್ನು ತಡೆಯಬಹುದು.
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹಕ್ಕೆ ಚಿಕಿತ್ಸೆ
ಗರ್ಭಿಣಿ ಮಹಿಳೆಯಲ್ಲಿ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾದ ತಿದ್ದುಪಡಿ drug ಷಧೇತರ ವಿಧಾನಗಳಿಂದ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ:
- ಆಹಾರಕ್ರಮಗಳು
- ವ್ಯಾಯಾಮ
- ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ನಿಯಂತ್ರಣ.
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಆಹಾರ ಚಿಕಿತ್ಸೆಯು ಮುಖ್ಯ ನಿರ್ದೇಶನವಾಗಿದೆ. ಇದು ಸೂಚಿಸುತ್ತದೆ:
- ಸುಲಭವಾಗಿ ಜೀರ್ಣವಾಗುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಆಹಾರದಿಂದ ಸಂಪೂರ್ಣ ಹೊರಗಿಡುವಿಕೆ - ಸಿಹಿತಿಂಡಿಗಳು, ಸಕ್ಕರೆ, ರಸಗಳು, ಜೇನುತುಪ್ಪ, ಬೇಯಿಸಿದ ಸರಕುಗಳು.
- ಫ್ರಕ್ಟೋಸ್ ಹೊಂದಿರುವ ಉತ್ಪನ್ನಗಳನ್ನು ಒಳಗೊಂಡಂತೆ ಸಿಹಿಕಾರಕಗಳನ್ನು ನಿರಾಕರಿಸುವುದು, ಏಕೆಂದರೆ ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮತ್ತು ಹಾಲುಣಿಸುವ ಸಮಯದಲ್ಲಿ ಅವುಗಳನ್ನು ನಿಷೇಧಿಸಲಾಗಿದೆ.
- ಅಧಿಕ ತೂಕದ ಮಹಿಳೆಯರು ಕೊಬ್ಬನ್ನು ಸೇವಿಸುವುದರಲ್ಲಿ ಸೀಮಿತರಾಗಿದ್ದಾರೆ, ಸಂಸ್ಕರಿಸಿದ ಆಹಾರಗಳು, ಮೇಯನೇಸ್ ಮತ್ತು ಸಾಸೇಜ್ಗಳನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ತಿರಸ್ಕರಿಸುತ್ತಾರೆ.
- ಭಿನ್ನರಾಶಿಯ ಪೋಷಣೆ - ದಿನಕ್ಕೆ 4 ರಿಂದ 6 ಬಾರಿ ಸಣ್ಣ ಭಾಗಗಳಲ್ಲಿ ಆಹಾರವನ್ನು ಸೇವಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಹಸಿವನ್ನು ಅನುಮತಿಸಬಾರದು.
ವಿರೋಧಾಭಾಸಗಳನ್ನು ಹೊಂದಿರದ ರೋಗಿಗಳಿಗೆ ದೈಹಿಕ ಚಟುವಟಿಕೆಯನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ. ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಸಾಮಾನ್ಯೀಕರಿಸಲು, ಪ್ರತಿದಿನ 30 ನಿಮಿಷಗಳ ಕಾಲ ತಾಜಾ ಗಾಳಿಯಲ್ಲಿ ನಡೆಯಲು, ನೀರಿನ ಜಿಮ್ನಾಸ್ಟಿಕ್ಸ್ ಮಾಡಲು ಸಾಕು. ರಕ್ತದೊತ್ತಡವನ್ನು ಹೆಚ್ಚಿಸುವ ವ್ಯಾಯಾಮಗಳನ್ನು ನಿಷೇಧಿಸಲಾಗಿದೆ, ಏಕೆಂದರೆ ಅವು ಗರ್ಭಾಶಯದ ಹೈಪರ್ಟೋನಿಸಿಟಿಗೆ ಕಾರಣವಾಗಬಹುದು.
ಇದರೊಂದಿಗೆ, ದಿನಚರಿಯನ್ನು ದಿನನಿತ್ಯ ಇರಿಸಿಕೊಳ್ಳಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಅಲ್ಲಿ ನೀವು ಸೂಚಿಸಬೇಕು:
- Gl ಟಕ್ಕೆ ಮೊದಲು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟ, ಒಂದು ದಿನದ als ಟಕ್ಕೆ ಒಂದು ಗಂಟೆ ನಂತರ. ಮಲಗುವ ಮುನ್ನ ಈ ಸೂಚಕವನ್ನು ನೋಂದಾಯಿಸುವುದು ಸಹ ಅಗತ್ಯವಾಗಿದೆ.
- ಸೇವಿಸಿದ and ಟ ಮತ್ತು ಆಹಾರ.
- ವಿಶೇಷ ಪರೀಕ್ಷಾ ಪಟ್ಟಿಗಳ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ - ಮೂತ್ರದ ಕೀಟೋನ್ಗಳ ಮಟ್ಟವನ್ನು ಬೆಳಿಗ್ಗೆ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ.
- ಬೆಳಿಗ್ಗೆ ಮತ್ತು ಸಂಜೆ ರಕ್ತದೊತ್ತಡ - ಈ ಸೂಚಕ 130/80 ಎಂಎಂ ಆರ್ಟಿ ಮೀರಬಾರದು. ಕಲೆ.
- ಭ್ರೂಣದ ಮೋಟಾರ್ ಚಟುವಟಿಕೆ.
- ಮಹಿಳೆಯ ದೇಹದ ದ್ರವ್ಯರಾಶಿ.
ಅಂತಹ ದಿನಚರಿಯನ್ನು ಇಟ್ಟುಕೊಳ್ಳುವುದು ರೋಗಲಕ್ಷಣಗಳ ಆಕ್ರಮಣಕ್ಕೆ ಮುಂಚೆಯೇ ಆರೋಗ್ಯದ ಸ್ಥಿತಿಯಲ್ಲಿ ಸಂಭವನೀಯ ವಿಚಲನಗಳನ್ನು ಪತ್ತೆಹಚ್ಚಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಗರ್ಭಧಾರಣೆಯ ಕೋರ್ಸ್ ಅನ್ನು ಉತ್ತಮವಾಗಿ ನಿಯಂತ್ರಿಸಲು ವೈದ್ಯರಿಗೆ ಇದು ಅವಶ್ಯಕವಾಗಿದೆ.
-ಷಧೇತರ ಚಿಕಿತ್ಸೆಯ ಸಾಕಷ್ಟು ಪರಿಣಾಮಕಾರಿತ್ವದ ಸಂದರ್ಭದಲ್ಲಿ, ಎಂಡೋಕ್ರೈನಾಲಜಿಸ್ಟ್ನೊಂದಿಗೆ ಸಮಾಲೋಚನೆಗಾಗಿ ಮಹಿಳೆಯನ್ನು ಉಲ್ಲೇಖಿಸಬೇಕು. ಅಧಿಕ ರಕ್ತದ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವು ಮುಂದುವರಿದರೆ, ಇನ್ಸುಲಿನ್ ಸಿದ್ಧತೆಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. Selected ಷಧದ ಸರಿಯಾಗಿ ಆಯ್ಕೆಮಾಡಿದ ಡೋಸೇಜ್ ಮಹಿಳೆಯರಿಗೆ ಸುರಕ್ಷಿತವಾಗಿದೆ. ಇನ್ಸುಲಿನ್ ಜರಾಯು ದಾಟುವುದಿಲ್ಲ, ಆದ್ದರಿಂದ ಇದು ಭ್ರೂಣಕ್ಕೆ ಹಾನಿ ಮಾಡುವುದಿಲ್ಲ.
ಜಿಡಿಎಂನಲ್ಲಿ ವಿತರಣೆ
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ರೋಗನಿರ್ಣಯದ ನಂತರ, ಪ್ರತಿ ಮಹಿಳೆ ಹೆರಿಗೆಗೆ ಹೆಚ್ಚು ಸೂಕ್ತವಾದ ವಿಧಾನವನ್ನು ಆಯ್ಕೆ ಮಾಡುತ್ತದೆ. ಅಂತಿಮ ಪರೀಕ್ಷೆಯನ್ನು 38 ವಾರಗಳ ನಂತರ ನಡೆಸಲಾಗುವುದಿಲ್ಲ, ಅದರ ಫಲಿತಾಂಶಗಳ ಪ್ರಕಾರ, ಹೆರಿಗೆಯ ಸಂಭವನೀಯತೆಯನ್ನು ವೈದ್ಯರು ನಿರ್ಧರಿಸುತ್ತಾರೆ.
ಜಿಡಿಎಂನೊಂದಿಗೆ, ಗರ್ಭಧಾರಣೆಯನ್ನು 40 ವಾರಗಳಿಗಿಂತ ಹೆಚ್ಚು ಕಾಲ ಹೆಚ್ಚಿಸಲು ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ. ಇದು ಮಗುವಿಗೆ ತೊಡಕುಗಳ ಸಾಧ್ಯತೆಯನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಹೆಚ್ಚಿಸುತ್ತದೆ, ಏಕೆಂದರೆ ಈ ಸಮಯದಲ್ಲಿ ಜರಾಯು ನಿಕ್ಷೇಪಗಳು ಕಡಿಮೆಯಾಗುತ್ತವೆ ಮತ್ತು ಹುಟ್ಟಿನಿಂದಲೇ ಅದರ ture ಿದ್ರವಾಗಬಹುದು. ಈ ಕಾರಣಕ್ಕಾಗಿ, 38 ರಿಂದ 40 ವಾರಗಳ ಅವಧಿಯನ್ನು ವಿತರಣೆಗೆ ಅತ್ಯಂತ ಅನುಕೂಲಕರ ಅವಧಿ ಎಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ.
ವಿತರಣೆಯ ನಂತರ ಶಿಫಾರಸುಗಳು
ಹೆರಿಗೆಯಾದ ನಂತರ, ಜಿಡಿಎಂ ಹೊಂದಿರುವ ಮಹಿಳೆಯರು ಹೀಗೆ ಮಾಡಬೇಕು:
- ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ನಡೆಸಿದರೆ, ಅದನ್ನು ರದ್ದುಗೊಳಿಸಿ.
- ಆಹಾರವನ್ನು ಅನುಸರಿಸಲು ಇನ್ನೂ ಒಂದೂವರೆ ತಿಂಗಳು.
- ಜನನದ ನಂತರ ಮೂರು ದಿನಗಳವರೆಗೆ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಿ.
- ಹೆರಿಗೆಯ ನಂತರ 6-12 ವಾರಗಳ ಅವಧಿಯಲ್ಲಿ - ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರೊಂದಿಗೆ ಸಮಾಲೋಚಿಸಿ, ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯವನ್ನು ನಿರ್ಣಯಿಸಲು ಹೆಚ್ಚುವರಿ ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸಿ.
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ರೋಗನಿರ್ಣಯ ಮಾಡಿದ ಮಹಿಳೆಯರು ಈ ರೋಗಶಾಸ್ತ್ರೀಯ ಸ್ಥಿತಿಯ ಮರು-ಬೆಳವಣಿಗೆಯ ಸಾಧ್ಯತೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಲು ನಂತರದ ಗರ್ಭಧಾರಣೆಯನ್ನು ಯೋಜಿಸುವಾಗ ಕ್ರಮಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಬೇಕು.

ಜಿಡಿಎಂನ ತೀವ್ರ ಪರಿಣಾಮಗಳನ್ನು ತಡೆಗಟ್ಟಲು, ಮಹಿಳೆ ನಿಯಮಿತವಾಗಿ ತನ್ನ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಬೇಕು.
ಜಿಡಿಎಂ ಹೊಂದಿರುವ ತಾಯಂದಿರಿಗೆ ಜನಿಸಿದ ಮಕ್ಕಳಿಗೆ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಬರುವ ಸಾಧ್ಯತೆ ಹೆಚ್ಚು. ಆದ್ದರಿಂದ, ಜೀವನದುದ್ದಕ್ಕೂ ಅವರು ಕಡಿಮೆ ಸಕ್ಕರೆ ಅಂಶವನ್ನು ಹೊಂದಿರುವ ಆಹಾರವನ್ನು ಅನುಸರಿಸಬೇಕು, ಇದನ್ನು ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರು ಗಮನಿಸುತ್ತಾರೆ.
ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಮಧುಮೇಹ ತಡೆಗಟ್ಟುವಿಕೆ
ಇನ್ಸುಲಿನ್ ಕೊರತೆಯ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುವ ಅಂಶಗಳ ಉಪಸ್ಥಿತಿಯನ್ನು ತಿಳಿದುಕೊಳ್ಳುವುದರಿಂದ, ನೀವು ಈ ರೋಗಶಾಸ್ತ್ರೀಯ ಸ್ಥಿತಿಯ ಸಾಧ್ಯತೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಬಹುದು.
ಜಿಡಿಎಂ ಬೆಳವಣಿಗೆಯನ್ನು ತಡೆಗಟ್ಟಲು, ಮಗುವನ್ನು ಹೆರುವ ಅವಧಿಯಲ್ಲಿ ಎಲ್ಲಾ ಮಹಿಳೆಯರನ್ನು ತಡೆಗಟ್ಟುವ ಕ್ರಮಗಳನ್ನು ಗಮನಿಸಲು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ:
- ಸುಲಭವಾಗಿ ಜೀರ್ಣವಾಗುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಹೊರತುಪಡಿಸುವ ಆಹಾರ, ಕೊಬ್ಬು, ಉಪ್ಪು ಬಳಕೆಯನ್ನು ಸೀಮಿತಗೊಳಿಸುತ್ತದೆ.
- ದೇಹದ ತೂಕದ ಸಾಮಾನ್ಯೀಕರಣ - ಗರ್ಭಧಾರಣೆಯ ಮೊದಲು ಇದನ್ನು ಮಾಡಲು ಸಲಹೆ ನೀಡಲಾಗುತ್ತದೆ.
- ನಿಯಮಿತ ದೈಹಿಕ ಚಟುವಟಿಕೆ, ತಾಜಾ ಗಾಳಿಯಲ್ಲಿ ನಡೆಯುತ್ತದೆ.
- ನೀವು ಮಧುಮೇಹದಿಂದ ಸಂಬಂಧಿಕರನ್ನು ಹೊಂದಿದ್ದರೆ, ವರ್ಷಕ್ಕೊಮ್ಮೆ ನಿಮ್ಮ ಉಪವಾಸದ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ನಿಯಂತ್ರಿಸಿ ಮತ್ತು ಸೇವಿಸಿದ ನಂತರ.
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ ಒಂದು ಕಾಯಿಲೆಯಾಗಿದ್ದು, ಇದು ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಾತ್ರ ಬೆಳೆಯುತ್ತದೆ. ತಾಯಿ ಮತ್ತು ಭ್ರೂಣ ಎರಡಕ್ಕೂ ಅನೇಕ ತೊಡಕುಗಳ ಬೆಳವಣಿಗೆಗೆ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಅಪಾಯಕಾರಿ. ಆದ್ದರಿಂದ, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುವ ಉದ್ದೇಶದಿಂದ ಕ್ರಮಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು ಬಹಳ ಮುಖ್ಯ. ಆಹಾರ ಮತ್ತು ಇತರ non ಷಧೇತರ ವಿಧಾನಗಳು ನಿಷ್ಪರಿಣಾಮಕಾರಿಯಾಗಿದ್ದರೆ, ಸೇವಿಸುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ನ ಪ್ರಮಾಣವನ್ನು ಅವಲಂಬಿಸಿ ಇನ್ಸುಲಿನ್ ಬಳಸುವುದನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಅಪಾಯಕಾರಿ ಗರ್ಭಧಾರಣೆಯ ಮಧುಮೇಹ ಎಂದರೇನು? ಜಿಡಿಎಂ ರೋಗನಿರ್ಣಯ ಮತ್ತು ಚಿಕಿತ್ಸೆ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ, ದೀರ್ಘಕಾಲದ ಕಾಯಿಲೆಗಳು ಉಲ್ಬಣಗೊಳ್ಳಬಹುದು ಅಥವಾ ಹಿಂದೆ ತಿಳಿದಿಲ್ಲದ ಸಮಸ್ಯೆಗಳ ಚಿಹ್ನೆಗಳು ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು. ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹವು ಸಮಸ್ಯೆಯಾಗಬಹುದು.

ವಿಶ್ವ ಆರೋಗ್ಯ ಸಂಸ್ಥೆಯ ವರ್ಗೀಕರಣದ ಪ್ರಕಾರ, “ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ” ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಪತ್ತೆಯಾದ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್, ಜೊತೆಗೆ ದುರ್ಬಲಗೊಂಡ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆ (ದೇಹದಿಂದ ಗ್ಲೂಕೋಸ್ ಗ್ರಹಿಕೆ) ಸಹ ಈ ಅವಧಿಯಲ್ಲಿ ಪತ್ತೆಯಾಗಿದೆ. ಇದರ ಕಾರಣವೆಂದರೆ ಜೀವಕೋಶಗಳು ತಮ್ಮದೇ ಆದ ಇನ್ಸುಲಿನ್ಗೆ (ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ) ಕಡಿಮೆ ಸಂವೇದನೆ, ಇದು ರಕ್ತದಲ್ಲಿನ ಗರ್ಭಧಾರಣೆಯ ಹಾರ್ಮೋನುಗಳ ಹೆಚ್ಚಿನ ವಿಷಯದೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ. ಹೆರಿಗೆಯ ನಂತರ, ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಪ್ರಮಾಣವು ಸಾಮಾನ್ಯವಾಗಿ ಸಾಮಾನ್ಯ ಸ್ಥಿತಿಗೆ ಮರಳುತ್ತದೆ. ಆದಾಗ್ಯೂ, ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಟೈಪ್ 1 ಮತ್ತು ಟೈಪ್ 2 ಮಧುಮೇಹವನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಸಂಭವನೀಯತೆಯನ್ನು ತಳ್ಳಿಹಾಕಲಾಗುವುದಿಲ್ಲ. ಈ ರೋಗಗಳ ರೋಗನಿರ್ಣಯವನ್ನು ಜನನದ ನಂತರ ನಡೆಸಲಾಗುತ್ತದೆ.
ಅನೇಕ ಅಧ್ಯಯನಗಳಿಂದ ದತ್ತಾಂಶವನ್ನು ವಿಶ್ಲೇಷಿಸುವಾಗ, ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಹೊಂದಿರುವ 50% ಕ್ಕಿಂತ ಹೆಚ್ಚು ಗರ್ಭಿಣಿಯರು ನಂತರದ ಜೀವನದಲ್ಲಿ ನಿಜವಾದ ಮಧುಮೇಹವನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುತ್ತಾರೆ ಎಂದು ವೈದ್ಯರು ತೀರ್ಮಾನಿಸಿದರು.
ಜಿಡಿಎಂ ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಅಪಾಯಕಾರಿ ಅಂಶಗಳು ಯಾವುವು?
- ಅಧಿಕ ತೂಕ, ಬೊಜ್ಜು
- ತಕ್ಷಣದ ಕುಟುಂಬದಲ್ಲಿ ಸಾಪೇಕ್ಷ ಮಧುಮೇಹ
- 30 ವರ್ಷಕ್ಕಿಂತ ಮೇಲ್ಪಟ್ಟ ಗರ್ಭಿಣಿ ವಯಸ್ಸು
- ಭಾರವಾದ ಪ್ರಸೂತಿ ಇತಿಹಾಸ:
- ಹಿಂದಿನ ಮಗು 4000 ಗ್ರಾಂ ಗಿಂತ ಹೆಚ್ಚು ತೂಕವಿತ್ತು
- ಹಿಂದಿನ ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಜಿಡಿಎಂ
- ದೀರ್ಘಕಾಲದ ಗರ್ಭಪಾತ (ಆರಂಭಿಕ ಮತ್ತು ತಡವಾದ ಗರ್ಭಪಾತಗಳು)
- ಪಾಲಿಹೈಡ್ರಾಮ್ನಿಯೋಸ್
- ಹೆರಿಗೆ
- ಹಿಂದಿನ ಮಕ್ಕಳಲ್ಲಿ ವಿರೂಪಗಳು
ಅಪಾಯಕಾರಿ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಎಂದರೇನು?
ಹೆಚ್ಚಿನ ಕ್ಲಿನಿಕಲ್ ಸಂದರ್ಭಗಳಲ್ಲಿ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹವು ಗರ್ಭಧಾರಣೆಯ 16 ರಿಂದ 32 ವಾರಗಳ ನಡುವೆ ಬೆಳೆಯುತ್ತದೆ. ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಉಲ್ಲಂಘನೆಗಳು, ನಿಯಮದಂತೆ, ಈ ಹಿಂದೆ ಗಮನಿಸದ ಪೂರ್ವ ಗರ್ಭಧಾರಣೆಯ ("ಪೂರ್ವ ಗರ್ಭಿಣಿ") ಮಧುಮೇಹದ ಬಗ್ಗೆ ಮಾತನಾಡುತ್ತವೆ.
ಸಹಜವಾಗಿ, ಗರ್ಭಧಾರಣೆಯ ಮೊದಲು ದೀರ್ಘಕಾಲದ ಕಾಯಿಲೆಗಳ ಬಗ್ಗೆ ಕಲಿಯುವುದು ಉತ್ತಮ, ಮತ್ತು ನಂತರ ಅವುಗಳನ್ನು ಸಾಧ್ಯವಾದಷ್ಟು ಸರಿದೂಗಿಸಲು ಸಾಧ್ಯವಾಗುತ್ತದೆ. ಈ ಕಾರಣಕ್ಕಾಗಿ, ಗರ್ಭಧಾರಣೆಯ ಯೋಜನೆಯನ್ನು ವೈದ್ಯರು ಬಲವಾಗಿ ಶಿಫಾರಸು ಮಾಡುತ್ತಾರೆ. ಗರ್ಭಧಾರಣೆಯ ತಯಾರಿ ವಿಷಯದಲ್ಲಿ, ಮಹಿಳೆ ಮಧುಮೇಹವನ್ನು ಗುರುತಿಸುವುದು ಸೇರಿದಂತೆ ಎಲ್ಲಾ ಮೂಲಭೂತ ಪರೀಕ್ಷೆಗಳಿಗೆ ಒಳಗಾಗುತ್ತಾರೆ. ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಉಲ್ಲಂಘನೆ ಕಂಡುಬಂದಲ್ಲಿ, ವೈದ್ಯರು ಚಿಕಿತ್ಸೆಯನ್ನು ಸೂಚಿಸುತ್ತಾರೆ, ಶಿಫಾರಸುಗಳನ್ನು ನೀಡುತ್ತಾರೆ ಮತ್ತು ಭವಿಷ್ಯದ ಗರ್ಭಧಾರಣೆಯು ಸುರಕ್ಷಿತವಾಗಿ ಮುಂದುವರಿಯುತ್ತದೆ ಮತ್ತು ಮಗು ಆರೋಗ್ಯವಾಗಿ ಜನಿಸುತ್ತದೆ.
ಮಧುಮೇಹದಿಂದ ಸಂಕೀರ್ಣವಾದ ಗರ್ಭಧಾರಣೆಯನ್ನು ನಿರ್ವಹಿಸುವ ಮುಖ್ಯ ಸ್ಥಿತಿ (ಗರ್ಭಾವಸ್ಥೆ ಮತ್ತು ಅದರ ಇತರ ರೂಪಗಳು) ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಸಾಮಾನ್ಯ ವ್ಯಾಪ್ತಿಯಲ್ಲಿ (3.5-5.5 ಎಂಎಂಒಎಲ್ / ಲೀ) ನಿರ್ವಹಿಸುವುದು. ಇಲ್ಲದಿದ್ದರೆ, ತಾಯಿ ಮತ್ತು ಮಗು ತುಂಬಾ ಕಷ್ಟದ ಸ್ಥಿತಿಯಲ್ಲಿದೆ.
ಏನು ತಾಯಿಗೆ ಬೆದರಿಕೆ? ಅವಧಿಪೂರ್ವ ಜನನ ಮತ್ತು ಹೆರಿಗೆ ಸಾಧ್ಯ. ಗೆಸ್ಟೋಸಿಸ್ ಅನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಹೆಚ್ಚಿನ ಅಪಾಯ (ಮಧುಮೇಹವು ಹೆಚ್ಚಾಗಿ ಮತ್ತು ಮುಂಚೆಯೇ - 30 ವಾರಗಳವರೆಗೆ), ಹೈಡ್ರಾಮ್ನಿಯನ್, ಮತ್ತು ಆದ್ದರಿಂದ ಫೆಟೊಪ್ಲಾಸೆಂಟಲ್ ಕೊರತೆ ಮತ್ತು ಭ್ರೂಣದ ಅಪೌಷ್ಟಿಕತೆ. ಬಹುಶಃ ಮಧುಮೇಹ ಕೀಟೋಆಸಿಡೋಸಿಸ್ (ಗ್ಲೂಕೋಸ್ನಲ್ಲಿ ತೀವ್ರ ಏರಿಕೆ ಮತ್ತು ರಕ್ತದಲ್ಲಿ ಕೀಟೋನ್ ದೇಹಗಳ ಸಾಂದ್ರತೆಯು ಕಂಡುಬರುವ ಸ್ಥಿತಿ), ಜನನಾಂಗದ ಪ್ರದೇಶದ ಸೋಂಕುಗಳು, ಇವುಗಳನ್ನು 2 ಪಟ್ಟು ಹೆಚ್ಚಾಗಿ ದಾಖಲಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ಭ್ರೂಣದ ಸೋಂಕು ಮತ್ತು ಅಕಾಲಿಕ ಜನನಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು. ದೃಷ್ಟಿಹೀನತೆ, ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯಚಟುವಟಿಕೆ, ಜರಾಯು ಮತ್ತು ಇತರರ ನಾಳಗಳ ಮೂಲಕ ರಕ್ತದ ಹರಿವು ದುರ್ಬಲಗೊಳ್ಳುವುದರೊಂದಿಗೆ ಮೈಕ್ರೊಆಂಜಿಯೋಪತಿಗಳ ಪ್ರಗತಿಯು ಸಾಧ್ಯವಿದೆ. ಮಹಿಳೆಯು ಕಾರ್ಮಿಕರಲ್ಲಿ ದೌರ್ಬಲ್ಯವನ್ನು ಬೆಳೆಸಿಕೊಳ್ಳಬಹುದು, ಇದು ಪ್ರಾಯೋಗಿಕವಾಗಿ ಕಿರಿದಾದ ಸೊಂಟ ಮತ್ತು ದೊಡ್ಡ ಭ್ರೂಣದೊಂದಿಗೆ ಸೇರಿ ಸಿಸೇರಿಯನ್ ಮೂಲಕ ವಿತರಣೆಯ ಅನಿವಾರ್ಯತೆಯನ್ನು ಮಾಡುತ್ತದೆ. ಮಧುಮೇಹ ಹೊಂದಿರುವ ಮಹಿಳೆಯರಲ್ಲಿ, ಪ್ರಸವಾನಂತರದ ಅವಧಿಯಲ್ಲಿ ಸಾಂಕ್ರಾಮಿಕ ತೊಂದರೆಗಳು ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುತ್ತವೆ.
ಮಗುವಿಗೆ ಅಪಾಯಗಳು
ತಾಯಿ ಮತ್ತು ಮಗುವಿನ ನಡುವಿನ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಲಕ್ಷಣಗಳು ಭ್ರೂಣವು ತಾಯಿಯಿಂದ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಪಡೆಯುತ್ತದೆ, ಆದರೆ ಇನ್ಸುಲಿನ್ ಪಡೆಯುವುದಿಲ್ಲ.ಹೀಗಾಗಿ, ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ (ಅತಿಯಾದ ಗ್ಲೂಕೋಸ್), ವಿಶೇಷವಾಗಿ ಮೊದಲ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ, ಭ್ರೂಣವು ಇನ್ನೂ ತನ್ನದೇ ಆದ ಇನ್ಸುಲಿನ್ ಹೊಂದಿರದಿದ್ದಾಗ, ಭ್ರೂಣದ ವಿವಿಧ ವಿರೂಪಗಳ ಬೆಳವಣಿಗೆಯನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ . 12 ವಾರಗಳ ನಂತರ, ಭವಿಷ್ಯದ ಮಗುವಿನ ದೇಹವು ಅದರ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಿದಾಗ, ಹೈಪರ್ಇನ್ಸುಲಿನೆಮಿಯಾ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ, ಇದು ಉಸಿರುಕಟ್ಟುವಿಕೆ ಮತ್ತು ಹೆರಿಗೆಯಲ್ಲಿನ ಗಾಯಗಳು, ಉಸಿರಾಟದ ತೊಂದರೆ (ಉಸಿರಾಟದ ತೊಂದರೆ ಸಿಂಡ್ರೋಮ್) ಮತ್ತು ನವಜಾತ ಶಿಶುಗಳ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಪರಿಸ್ಥಿತಿಗಳಿಗೆ ಬೆದರಿಕೆ ಹಾಕುತ್ತದೆ.
ಈ ತೊಂದರೆಗಳನ್ನು ತಡೆಯಲು ಒಂದು ಮಾರ್ಗವಿದೆಯೇ? ಹೌದು ಮುಖ್ಯ ವಿಷಯವೆಂದರೆ ಸಮಸ್ಯೆಯ ಅರಿವು ಮತ್ತು ಅದರ ಸಮಯೋಚಿತ ತಿದ್ದುಪಡಿ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಜಿಡಿಎಂ ರೋಗನಿರ್ಣಯ
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದ ರೋಗನಿರ್ಣಯದ ಮೊದಲ ಅಂಶವೆಂದರೆ ಅದರ ಬೆಳವಣಿಗೆಯ ಅಪಾಯದ ಮೌಲ್ಯಮಾಪನ. ಪ್ರಸವಪೂರ್ವ ಚಿಕಿತ್ಸಾಲಯದಲ್ಲಿ ಮಹಿಳೆಯನ್ನು ನೋಂದಾಯಿಸುವಾಗ, ಹಲವಾರು ಸೂಚಕಗಳನ್ನು ಮೌಲ್ಯಮಾಪನ ಮಾಡಲಾಗುತ್ತದೆ, ಉದಾಹರಣೆಗೆ, ಗರ್ಭಿಣಿ ಮಹಿಳೆಯ ವಯಸ್ಸು ಮತ್ತು ತೂಕ, ಪ್ರಸೂತಿ ಇತಿಹಾಸ (ಹಿಂದಿನ ಗರ್ಭಧಾರಣೆಯ ಸಮಯದಲ್ಲಿ ಗರ್ಭಧಾರಣೆಯ ಮಧುಮೇಹದ ಉಪಸ್ಥಿತಿ, 4 ಕೆಜಿಗಿಂತ ಹೆಚ್ಚು ತೂಕವಿರುವ ಮಕ್ಕಳ ಜನನ, ಹೆರಿಗೆ ಮತ್ತು ಇತರರು), ಕುಟುಂಬದ ಇತಿಹಾಸ (ಮಧುಮೇಹ ಇರುವಿಕೆ) ಸಂಬಂಧಿಕರು) ಮತ್ತು ಹೀಗೆ. ಕೆಳಗಿನ ಕೋಷ್ಟಕವನ್ನು ಜನಸಂಖ್ಯೆ ಮಾಡಲಾಗಿದೆ:
| ನಿಯತಾಂಕಗಳು | ಹೆಚ್ಚಿನ ಅಪಾಯ | ಮಧ್ಯಮ ಅಪಾಯ | ಕಡಿಮೆ ಅಪಾಯ |
| 30 ವರ್ಷಕ್ಕಿಂತ ಮೇಲ್ಪಟ್ಟ ಮಹಿಳೆಯ ವಯಸ್ಸು | ಹೌದು / ಇಲ್ಲ | ಹೌದು | 30 ಕ್ಕಿಂತ ಕಡಿಮೆ |
| ನಿಕಟ ಸಂಬಂಧಿಗಳಲ್ಲಿ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ | ಹೌದು | ಇಲ್ಲ | ಇಲ್ಲ |
| ಜಿಡಿಎಂ ಇತಿಹಾಸ | ಹೌದು | ಇಲ್ಲ | ಇಲ್ಲ |
| ದುರ್ಬಲಗೊಂಡ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆ | ಹೌದು | ಇಲ್ಲ | ಇಲ್ಲ |
| ಹಿಂದಿನ ಅಥವಾ ನೀಡಿದ ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಗ್ಲುಕೋಸುರಿಯಾ | ಹೌದು | ಹೌದು / ಇಲ್ಲ | ಇಲ್ಲ |
| ಹೈಡ್ರಾಮ್ನಿಯನ್ ಮತ್ತು ದೊಡ್ಡ ಹಣ್ಣಿನ ಇತಿಹಾಸ | ಹೌದು / ಇಲ್ಲ | ಹೌದು | ಇಲ್ಲ |
| 4000 ಗ್ರಾಂ ಗಿಂತ ಹೆಚ್ಚು ತೂಕವಿರುವ ಮಗುವಿನ ಜನನ ಅಥವಾ ಇತಿಹಾಸದಲ್ಲಿ ಹೆರಿಗೆ | ಹೌದು / ಇಲ್ಲ | ಹೌದು | ಇಲ್ಲ |
| ಈ ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ತ್ವರಿತ ತೂಕ ಹೆಚ್ಚಾಗುತ್ತದೆ | ಹೌದು / ಇಲ್ಲ | ಹೌದು | ಇಲ್ಲ |
| ಅಧಿಕ ತೂಕ (> 20% ಆದರ್ಶ) | ಹೌದು | ಹೌದು | ಇಲ್ಲ |
“4 ಕೆಜಿಗಿಂತ ಹೆಚ್ಚು ತೂಕವಿರುವ ಮಗುವಿನ ಜನನ” ನಿಯತಾಂಕಕ್ಕೆ ಗಮನ ಕೊಡೋಣ. ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದ ಅಪಾಯದ ಮೌಲ್ಯಮಾಪನದಲ್ಲಿ ಇದನ್ನು ಸೇರಿಸಲಾಗಿದೆ ಎಂಬುದು ಕಾಕತಾಳೀಯವಲ್ಲ. ಅಂತಹ ಮಗುವಿನ ಜನನವು ಭವಿಷ್ಯದಲ್ಲಿ ನಿಜವಾದ ಮಧುಮೇಹ ಮತ್ತು ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಎರಡರ ಬೆಳವಣಿಗೆಯನ್ನು ಸೂಚಿಸುತ್ತದೆ. ಆದ್ದರಿಂದ, ಗರ್ಭಧಾರಣೆಯ ಮುಂದಿನ ಕ್ಷಣದಲ್ಲಿ, ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಮಟ್ಟವನ್ನು ಯೋಜಿಸುವುದು ಮತ್ತು ನಿರಂತರವಾಗಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು ಅವಶ್ಯಕ.
ಮಧುಮೇಹ ಬರುವ ಅಪಾಯವನ್ನು ನಿರ್ಧರಿಸಿದ ನಂತರ, ವೈದ್ಯರು ನಿರ್ವಹಣಾ ತಂತ್ರವನ್ನು ಆಯ್ಕೆ ಮಾಡುತ್ತಾರೆ.
ಎರಡನೆಯ ಹಂತವೆಂದರೆ ಸಕ್ಕರೆಯ ಮಟ್ಟವನ್ನು ನಿರ್ಧರಿಸಲು ರಕ್ತದ ಮಾದರಿ, ಇದನ್ನು ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಹಲವಾರು ಬಾರಿ ಮಾಡಬೇಕು. ಒಮ್ಮೆಯಾದರೂ ಗ್ಲೂಕೋಸ್ ಅಂಶವು 5 ಎಂಎಂಒಎಲ್ / ಲೀ ಮೀರಿದರೆ, ಹೆಚ್ಚಿನ ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ, ಅವುಗಳೆಂದರೆ ಗ್ಲೂಕೋಸ್ ಟಾಲರೆನ್ಸ್ ಟೆಸ್ಟ್.
ಪರೀಕ್ಷೆಯನ್ನು ಯಾವಾಗ ಸಕಾರಾತ್ಮಕವೆಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ? 50 ಗ್ರಾಂ ಗ್ಲೂಕೋಸ್ನೊಂದಿಗೆ ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸುವಾಗ, ಗ್ಲೈಸೆಮಿಯಾ ಮಟ್ಟವನ್ನು ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ಮತ್ತು 1 ಗಂಟೆಯ ನಂತರ ಅಂದಾಜಿಸಲಾಗುತ್ತದೆ. ಉಪವಾಸದ ಗ್ಲೂಕೋಸ್ 5.3 mmol / L ಅನ್ನು ಮೀರಿದರೆ, ಮತ್ತು 1 ಗಂಟೆಯ ನಂತರ ಮೌಲ್ಯವು 7.8 mmol / L ಗಿಂತ ಹೆಚ್ಚಿದ್ದರೆ, 100 ಗ್ರಾಂ ಗ್ಲೂಕೋಸ್ ಹೊಂದಿರುವ ಪರೀಕ್ಷೆಯನ್ನು ಸೂಚಿಸಬೇಕು.
ಉಪವಾಸದ ಗ್ಲೂಕೋಸ್ 5.3 mmol / l ಗಿಂತ ಹೆಚ್ಚಿದ್ದರೆ, 1 ಗಂಟೆಯ ನಂತರ ಅದು 10.0 mmol / l ಗಿಂತ ಹೆಚ್ಚಿದ್ದರೆ, 2 ಗಂಟೆಗಳ ನಂತರ ಅದು 8.6 mmol / l ಗಿಂತ ಹೆಚ್ಚಿದ್ದರೆ, 3 ಗಂಟೆಗಳ ನಂತರ ಅದು 7.8 ಕ್ಕಿಂತ ಹೆಚ್ಚಿದ್ದರೆ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ರೋಗನಿರ್ಣಯವಾಗುತ್ತದೆ. mmol / l. ಪ್ರಮುಖ: ಕೇವಲ ಒಂದು ಸೂಚಕಗಳ ಹೆಚ್ಚಳವು ರೋಗನಿರ್ಣಯಕ್ಕೆ ಕಾರಣವಾಗುವುದಿಲ್ಲ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಪರೀಕ್ಷೆಯನ್ನು 2 ವಾರಗಳ ನಂತರ ಮತ್ತೆ ಪುನರಾವರ್ತಿಸಬೇಕು. ಹೀಗಾಗಿ, 2 ಅಥವಾ ಹೆಚ್ಚಿನ ಸೂಚಕಗಳ ಹೆಚ್ಚಳವು ಮಧುಮೇಹವನ್ನು ಸೂಚಿಸುತ್ತದೆ.
ಪರೀಕ್ಷಾ ನಿಯಮಗಳು:
- ಪರೀಕ್ಷೆಗೆ 3 ದಿನಗಳ ಮೊದಲು, ಗರ್ಭಿಣಿ ಮಹಿಳೆ ತನ್ನ ಸಾಮಾನ್ಯ ಆಹಾರಕ್ರಮದಲ್ಲಿರುತ್ತಾಳೆ ಮತ್ತು ತನ್ನ ಸಾಮಾನ್ಯ ದೈಹಿಕ ಚಟುವಟಿಕೆಯನ್ನು ಅನುಸರಿಸುತ್ತಾಳೆ
- ಪರೀಕ್ಷೆಯನ್ನು ಬೆಳಿಗ್ಗೆ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ನಡೆಸಲಾಗುತ್ತದೆ (ರಾತ್ರಿ ಕನಿಷ್ಠ 8 ಗಂಟೆಗಳ ಕಾಲ ಉಪವಾಸದ ನಂತರ).
- ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ರಕ್ತದ ಮಾದರಿಯನ್ನು ತೆಗೆದುಕೊಂಡ ನಂತರ, ರೋಗಿಯು ಗ್ಲೂಕೋಸ್ ದ್ರಾವಣವನ್ನು ಕುಡಿಯಬೇಕು, ಇದರಲ್ಲಿ 250 ಗ್ರಾಂ ಒಣ ಗ್ಲೂಕೋಸ್ 250-300 ಮಿಲಿ ನೀರಿನಲ್ಲಿ ಕರಗುತ್ತದೆ, 5 ನಿಮಿಷಗಳ ಕಾಲ. ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ನಿರ್ಧರಿಸಲು ಎರಡನೇ ರಕ್ತದ ಮಾದರಿಯನ್ನು ಗ್ಲೂಕೋಸ್ ಲೋಡ್ ಮಾಡಿದ 2 ಗಂಟೆಗಳ ನಂತರ ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ.
ಸಾಮಾನ್ಯ ಗ್ಲೈಸೆಮಿಯಾ ಮೌಲ್ಯಗಳು:
- ಉಪವಾಸ ಗ್ಲೈಸೆಮಿಯಾ - 3.3-5.5 ಎಂಎಂಒಎಲ್ / ಲೀ,
- ಗ್ಲಿಸೆಮಿಯಾ before ಟಕ್ಕೆ ಮೊದಲು (ತಳದ) 3.6-6.7 mmol / l,
- ಗ್ಲೈಸೆಮಿಯಾ 5.0-7.8 ಎಂಎಂಒಎಲ್ / ಲೀ ತಿಂದ 2 ಗಂಟೆಗಳ ನಂತರ,
- ಮಲಗುವ ಮೊದಲು ಗ್ಲೈಸೆಮಿಯಾ 4.5-5.8 ಎಂಎಂಒಎಲ್ / ಲೀ,
- ಗ್ಲೈಸೆಮಿಯಾ 3.00 5.0-5.5 ಎಂಎಂಒಎಲ್ / ಎಲ್.
ಅಧ್ಯಯನದ ಫಲಿತಾಂಶಗಳು ಸಾಮಾನ್ಯವಾಗಿದ್ದರೆ, ಹಾರ್ಮೋನುಗಳ ಹಿನ್ನೆಲೆ ಬದಲಾದಾಗ ಗರ್ಭಧಾರಣೆಯ 24-28 ವಾರಗಳಲ್ಲಿ ಪರೀಕ್ಷೆಯನ್ನು ಪುನರಾವರ್ತಿಸಲಾಗುತ್ತದೆ. ಮುಂಚಿನ ಹಂತಗಳಲ್ಲಿ, ಜಿಡಿಎಂ ಅನ್ನು ಹೆಚ್ಚಾಗಿ ಕಂಡುಹಿಡಿಯಲಾಗುವುದಿಲ್ಲ, ಮತ್ತು 28 ವಾರಗಳ ನಂತರ ರೋಗನಿರ್ಣಯವು ಭ್ರೂಣದಲ್ಲಿನ ತೊಡಕುಗಳ ಬೆಳವಣಿಗೆಯನ್ನು ಯಾವಾಗಲೂ ತಡೆಯುವುದಿಲ್ಲ.
ಆದಾಗ್ಯೂ, ಗರ್ಭಿಣಿಯರು ಅಧಿಕ ರಕ್ತದ ಸಕ್ಕರೆಯನ್ನು ಎದುರಿಸುವುದಿಲ್ಲ. ಕೆಲವೊಮ್ಮೆ ರಕ್ತ ಪರೀಕ್ಷೆಯು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು "ತೋರಿಸುತ್ತದೆ" - ಕಡಿಮೆ ರಕ್ತದ ಸಕ್ಕರೆ. ಹೆಚ್ಚಾಗಿ, ಉಪವಾಸದ ಸಮಯದಲ್ಲಿ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಬೆಳೆಯುತ್ತದೆ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ, ಜೀವಕೋಶಗಳಿಂದ ಗ್ಲೂಕೋಸ್ ತೆಗೆದುಕೊಳ್ಳುವುದು ಹೆಚ್ಚಾಗುತ್ತದೆ ಮತ್ತು ಆದ್ದರಿಂದ, between ಟಗಳ ನಡುವೆ ದೀರ್ಘ ವಿರಾಮಗಳನ್ನು ಅನುಮತಿಸಬಾರದು ಮತ್ತು ಯಾವುದೇ ಸಂದರ್ಭದಲ್ಲಿ ತೂಕವನ್ನು ಕಳೆದುಕೊಳ್ಳುವ ಗುರಿಯನ್ನು ಹೊಂದಿರುವ ಆಹಾರಕ್ರಮದಲ್ಲಿ ಒಬ್ಬರು "ಕುಳಿತುಕೊಳ್ಳಬಾರದು". ಅಲ್ಲದೆ, ಕೆಲವೊಮ್ಮೆ ವಿಶ್ಲೇಷಣೆಗಳಲ್ಲಿ ನೀವು ಯಾವಾಗಲೂ ರೋಗವನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಹೆಚ್ಚಿನ ಅಪಾಯವನ್ನು ಸೂಚಿಸುವ ಗಡಿ ಮೌಲ್ಯಗಳನ್ನು ಕಾಣಬಹುದು, ಆದ್ದರಿಂದ ರಕ್ತದ ಎಣಿಕೆಗಳನ್ನು ಕಟ್ಟುನಿಟ್ಟಾಗಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು, ವೈದ್ಯರ ಶಿಫಾರಸುಗಳನ್ನು ಪಾಲಿಸುವುದು ಮತ್ತು ತಜ್ಞರು ಸೂಚಿಸಿದ ಆಹಾರವನ್ನು ಅನುಸರಿಸುವುದು ಅವಶ್ಯಕ.
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯ ಬಗ್ಗೆ ಕೆಲವು ಮಾತುಗಳು
ಮಧುಮೇಹ ಹೊಂದಿರುವ ಗರ್ಭಿಣಿ ಮಹಿಳೆ ಗ್ಲೈಸೆಮಿಯಾದ ಸ್ವಯಂ ನಿಯಂತ್ರಣದ ವಿಧಾನವನ್ನು ಕರಗತ ಮಾಡಿಕೊಳ್ಳಬೇಕು. 70% ಪ್ರಕರಣಗಳಲ್ಲಿ, ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹವನ್ನು ಆಹಾರದಿಂದ ಸರಿಪಡಿಸಲಾಗುತ್ತದೆ. ವಾಸ್ತವವಾಗಿ, ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆಯು ಸಂಭವಿಸುತ್ತದೆ, ಮತ್ತು ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿಲ್ಲ.
ಜಿಡಿಎಂ ಆಹಾರದ ಮುಖ್ಯ ತತ್ವಗಳು:
- ದೈನಂದಿನ ಆಹಾರವನ್ನು ಕ್ರಮವಾಗಿ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು, ಕೊಬ್ಬುಗಳು ಮತ್ತು ಪ್ರೋಟೀನ್ಗಳ ನಡುವೆ -35-40%, 35-40% ಮತ್ತು 20-25% ನಡುವೆ ವಿಂಗಡಿಸಬೇಕು.
- ಅಧಿಕ ತೂಕದ ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ ಕ್ಯಾಲೋರಿ ಅಂಶವು 1 ಕೆಜಿ ತೂಕಕ್ಕೆ 25 ಕೆ.ಸಿ.ಎಲ್ ಅಥವಾ ಸಾಮಾನ್ಯ ತೂಕದೊಂದಿಗೆ 1 ಕೆ.ಜಿ.ಗೆ 30 - 35 ಕೆ.ಸಿ.ಎಲ್ ಆಗಿರಬೇಕು. ಅಧಿಕ ತೂಕ ಹೊಂದಿರುವ ಮಹಿಳೆಯರಿಗೆ ಅದನ್ನು ಹೇಗೆ ಕಡಿಮೆ ಮಾಡುವುದು ಅಥವಾ ಸ್ಥಿರಗೊಳಿಸುವುದು ಎಂಬುದರ ಕುರಿತು ಶಿಫಾರಸುಗಳನ್ನು ನೀಡಲಾಗುತ್ತದೆ. ಕಠಿಣ ಕ್ರಮಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳದೆ, ವಿಶೇಷ ಗಮನದಿಂದ ಕ್ಯಾಲೊರಿ ಸೇವನೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುವುದು ಅವಶ್ಯಕ.
- ಸುಲಭವಾಗಿ ಜೀರ್ಣವಾಗುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು, ಅಂದರೆ ಯಾವುದೇ ಸಿಹಿತಿಂಡಿಗಳನ್ನು ದೈನಂದಿನ ಮೆನುವಿನಿಂದ ಹೊರಗಿಡಲಾಗುತ್ತದೆ.
ಆರೋಗ್ಯವಂತ ಮಹಿಳೆ ಸಿಹಿತಿಂಡಿಗಳನ್ನು ಬಯಸಿದರೆ ಅಲಾರಾಂ ಅನ್ನು ಧ್ವನಿಸಬೇಕೇ? ವಿಶ್ಲೇಷಣೆಗಳಲ್ಲಿ ಬದಲಾವಣೆಗಳಿದ್ದರೆ “ಸಿಹಿತಿಂಡಿಗಳಿಗಾಗಿ ಪ್ರೀತಿ” ಎಚ್ಚರಿಸಬೇಕು. ಆದರೆ ಯಾವುದೇ ಸಂದರ್ಭದಲ್ಲಿ, ನೀವು ಆಹಾರದ ಶಿಫಾರಸುಗಳನ್ನು ಪಾಲಿಸಬೇಕು ಮತ್ತು ಸಿಹಿತಿಂಡಿಗಳು ಅಥವಾ ಇನ್ನಾವುದನ್ನೂ ಅತಿಯಾಗಿ ಮಾಡಬೇಡಿ. ಕೇವಲ ಹಬ್ಬದ ಬಯಕೆಯಿಂದ ನೀವು "ಸಿಹಿ ಏನನ್ನಾದರೂ" ತಿನ್ನಲು ಬಯಸುತ್ತೀರಿ ಎಂಬುದನ್ನು ನೀವು ನೆನಪಿಟ್ಟುಕೊಳ್ಳಬೇಕು. ಆದ್ದರಿಂದ, "ಸಿಹಿ" ಅನ್ನು ಹಣ್ಣುಗಳೊಂದಿಗೆ ಬದಲಾಯಿಸಬಹುದು. - ಫೈಬರ್ (ಹಣ್ಣುಗಳು ಮತ್ತು ತರಕಾರಿಗಳು) ಮತ್ತು ಪ್ರೋಟೀನ್ನೊಂದಿಗೆ ಆಹಾರವನ್ನು 1.5 ಗ್ರಾಂ / ಕೆಜಿಗೆ ಸಮೃದ್ಧಗೊಳಿಸುವ ಮೂಲಕ ಸೇವಿಸುವ ಕೊಬ್ಬಿನ ಪ್ರಮಾಣವನ್ನು ಕಡಿಮೆ ಮಾಡಿ.
ಒಂದು ಆಹಾರದೊಂದಿಗೆ ಗ್ಲೈಸೆಮಿಯಾ ಮಟ್ಟವನ್ನು ಸರಿಪಡಿಸಲು ಸಾಧ್ಯವಾಗದಿದ್ದಲ್ಲಿ, ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯು ಅಗತ್ಯವಾಗಿರುತ್ತದೆ, ಇದನ್ನು ಹಾಜರಾದ ವೈದ್ಯರಿಂದ ಲೆಕ್ಕಹಾಕಲಾಗುತ್ತದೆ ಮತ್ತು ಟೈಟ್ರೇಟ್ ಮಾಡಲಾಗುತ್ತದೆ (ಸರಿಹೊಂದಿಸಲಾಗುತ್ತದೆ).
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಧುಮೇಹವು ಸ್ಪಷ್ಟವಾಗಿ ಕಂಡುಬರುತ್ತದೆ (ಪ್ರಕಟವಾಗುತ್ತದೆ). ಇದರ ಮತ್ತೊಂದು ಲಕ್ಷಣವೆಂದರೆ ಹೆರಿಗೆಯ ನಂತರ ಅದರ ಲಕ್ಷಣಗಳು ಮಾಯವಾಗುತ್ತವೆ. ಹೇಗಾದರೂ, ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮಹಿಳೆ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿದ್ದರೆ, ನಿಜವಾದ ಬೆಳವಣಿಗೆಯ ಅಪಾಯವು 3-6 ಪಟ್ಟು ಹೆಚ್ಚಾಗುತ್ತದೆ. ಆದ್ದರಿಂದ, ಹೆರಿಗೆಯ ನಂತರ ಮಹಿಳೆಯನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು ಮುಖ್ಯ. ಜನನದ 6 ವಾರಗಳ ನಂತರ, ತಾಯಿಯ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಸ್ಥಿತಿಯ ಅಧ್ಯಯನವು ಕಡ್ಡಾಯವಾಗಿದೆ. ಯಾವುದೇ ಬದಲಾವಣೆಗಳು ಕಂಡುಬರದಿದ್ದರೆ, ಪ್ರತಿ 3 ವರ್ಷಗಳಿಗೊಮ್ಮೆ ನಿಯಂತ್ರಣವನ್ನು ನಿಗದಿಪಡಿಸಲಾಗುತ್ತದೆ, ಮತ್ತು ದುರ್ಬಲಗೊಂಡ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆಯ ಸಂದರ್ಭದಲ್ಲಿ - ಪೌಷ್ಠಿಕಾಂಶದ ಶಿಫಾರಸುಗಳ ವಿತರಣೆ ಮತ್ತು ವರ್ಷಕ್ಕೊಮ್ಮೆ ವೀಕ್ಷಣೆ.
ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಎಲ್ಲಾ ನಂತರದ ಗರ್ಭಧಾರಣೆಗಳನ್ನು ಕಟ್ಟುನಿಟ್ಟಾಗಿ ಯೋಜಿಸಬೇಕು.
ಅಪಾಯಕಾರಿ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಎಂದರೇನು?
ರೋಗದ ಅಪಾಯವು ಎರಡು ಪಟ್ಟು ಹೆಚ್ಚಾಗಿದೆ. ಮೊದಲಿಗೆ, ರೋಗಿಯ ದೇಹದ ಮೇಲೆ ಉಂಟಾಗುವ ಪರಿಣಾಮದ ಬಗ್ಗೆ ನೀವು ನೆನಪಿಟ್ಟುಕೊಳ್ಳಬೇಕು. ಇನ್ನೂ ಮುಖ್ಯವಾದ ಅಂಶವೆಂದರೆ ಭ್ರೂಣದ ಮೇಲಿನ ಪರಿಣಾಮ. ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹವು ಗೆಸ್ಟೋಸಿಸ್ (ಗರ್ಭಧಾರಣೆಯ ಟಾಕ್ಸಿಕೋಸಿಸ್), ಪ್ರಿಕ್ಲಾಂಪ್ಸಿಯಾ ಸಿಂಡ್ರೋಮ್ (ಅಧಿಕ ರಕ್ತದೊತ್ತಡ ಮತ್ತು ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯಚಟುವಟಿಕೆಯನ್ನು ದುರ್ಬಲಗೊಳಿಸುತ್ತದೆ) ಗೆ ಕಾರಣವಾಗಬಹುದು. ಇಲ್ಲದಿದ್ದರೆ, ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ತಾಯಿಗೆ ಗಂಭೀರ ಅಪಾಯವನ್ನುಂಟು ಮಾಡುವುದಿಲ್ಲ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಸಕ್ಕರೆ ಸೂಚಕಗಳ ಮೌಲ್ಯಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನಂತೆ ಹೆಚ್ಚಿರುವುದಿಲ್ಲ, ಮತ್ತು ಗರ್ಭಧಾರಣೆಯು ಸಾಕಷ್ಟು ಕಡಿಮೆ ಅವಧಿಯಾಗಿದ್ದು, ಈ ಸಮಯದಲ್ಲಿ ಗಂಭೀರ, ಮಾರಣಾಂತಿಕ ತೊಡಕುಗಳು ವಿರಳವಾಗಿ ಅಭಿವೃದ್ಧಿ ಹೊಂದುತ್ತವೆ. ಆದರೆ ನೀವು ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದ ಚಿಕಿತ್ಸೆಯನ್ನು ನಿಭಾಯಿಸದಿದ್ದರೆ, ಅದು ಪೂರ್ಣ ಪ್ರಮಾಣದ ಟೈಪ್ 2 ಮಧುಮೇಹಕ್ಕೆ ಅವನತಿಯಂತಹ ಅಪಾಯವನ್ನು ಒಯ್ಯುತ್ತದೆ. ಮತ್ತು ಇದು ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ತನ್ನ ಜೀವನದುದ್ದಕ್ಕೂ ಕಾಡುವ ರೋಗ, ಮತ್ತು ಅದರಿಂದ ತೊಡೆದುಹಾಕಲು ಸುಲಭವಲ್ಲ.
ಮಗುವಿಗೆ ಪರಿಣಾಮಗಳು
ಆದರೆ ಮುಖ್ಯ ಅಪಾಯವೆಂದರೆ ಭ್ರೂಣದ ಮೇಲಿನ ಪರಿಣಾಮ. ವಾಸ್ತವವೆಂದರೆ ಜರಾಯು ತಡೆಗೋಡೆ ಮೂಲಕ ಗ್ಲೂಕೋಸ್ ಮುಕ್ತವಾಗಿ ಅದಕ್ಕೆ ಹರಿಯುತ್ತದೆ. ಗರ್ಭಧಾರಣೆಯ ಆರಂಭದಲ್ಲಿ, ಭ್ರೂಣವು ಇನ್ನೂ ತನ್ನದೇ ಆದ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯನ್ನು ರೂಪಿಸಿಲ್ಲ. ಆದ್ದರಿಂದ, ತಾಯಿಯ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಬೀಟಾ ಕೋಶಗಳು ಎರಡು ಪರಿಮಾಣದಲ್ಲಿ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತವೆ, ಇದು ತಮ್ಮ ಮತ್ತು ಮಗುವಿಗೆ ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದಿಸುತ್ತದೆ. ಕಾಲಾನಂತರದಲ್ಲಿ, ಪರಿಸ್ಥಿತಿ ಬದಲಾಗುತ್ತದೆ, ಏಕೆಂದರೆ ಗರ್ಭಧಾರಣೆಯ ಕೊನೆಯಲ್ಲಿ, ಮಗುವಿನ ಸ್ವಂತ ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದಿಸುವ ಕೋಶಗಳು ಕೆಲಸ ಮಾಡಲು ಪ್ರಾರಂಭಿಸುತ್ತವೆ. ಆದಾಗ್ಯೂ, ಭ್ರೂಣದ ರಕ್ತದಲ್ಲಿ ಹೆಚ್ಚು ಗ್ಲೂಕೋಸ್ ಇದ್ದರೆ, ಅವು ಅತಿಯಾದ ವೋಲ್ಟೇಜ್ನೊಂದಿಗೆ ಕೆಲಸ ಮಾಡುತ್ತವೆ. ಪರಿಣಾಮವಾಗಿ, ನವಜಾತ ಶಿಶುವಿಗೆ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕೊರತೆ ಮತ್ತು ಟೈಪ್ 1 ಮಧುಮೇಹ ಉಂಟಾಗಬಹುದು.
ಭ್ರೂಣಕ್ಕೆ ತಲುಪಿಸುವ ಹೆಚ್ಚುವರಿ ಗ್ಲೂಕೋಸ್ ಇತರ ಅಹಿತಕರ ಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು. ಅಂತಹ ಹೆಚ್ಚುವರಿ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಅಡಿಪೋಸ್ ಅಂಗಾಂಶಗಳಾಗಿ ಪರಿವರ್ತಿಸಲಾಗುತ್ತದೆ, ಮತ್ತು ಮಗುವಿನ ದ್ರವ್ಯರಾಶಿ ಸಾಮಾನ್ಯವನ್ನು ಮೀರಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ. ಅವನು ದೇಹದ ಕೆಲವು ಭಾಗಗಳನ್ನು ಬಹಳವಾಗಿ ಹೆಚ್ಚಿಸಬಹುದು, ಇತರರು ಸಾಮಾನ್ಯವಾಗಿಯೇ ಇರುತ್ತಾರೆ. ಮತ್ತು ಇದು ಕಷ್ಟದ ಜನ್ಮದಿಂದ ತಾಯಿಗೆ ಮತ್ತು ಜನ್ಮ ಗಾಯದಿಂದ ಮಗುವಿಗೆ ಬೆದರಿಕೆ ಹಾಕುತ್ತದೆ. ತಲೆಬುರುಡೆ ಮತ್ತು ಬೆನ್ನುಮೂಳೆಯ ಅತ್ಯಂತ ಅಪಾಯಕಾರಿ ಗಾಯಗಳು. ಕೆಲವೊಮ್ಮೆ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯು ಅಂತಹ ಮಗುವಿಗೆ ಸ್ವಂತವಾಗಿ ಜನ್ಮ ನೀಡಲು ಸಾಧ್ಯವಿಲ್ಲ, ಮತ್ತು ಅವಳು ಸಿಸೇರಿಯನ್ ಮಾಡಬೇಕಾಗುತ್ತದೆ. ಭ್ರೂಣವು ಅದರ ಹೈಪೋಕ್ಸಿಯಾ, ಹೃದಯರಕ್ತನಾಳದ, ಜೀರ್ಣಕಾರಿ ವ್ಯವಸ್ಥೆಗಳ ಅಭಿವೃದ್ಧಿಯಿಲ್ಲದಿರುವಿಕೆ ಮತ್ತು ಸರ್ಫ್ಯಾಕ್ಟಂಟ್ (ಉಸಿರಾಟದ ವ್ಯವಸ್ಥೆಯನ್ನು ರಕ್ಷಿಸುವ ಒಂದು ವಸ್ತು) ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ ಇಂತಹ ಅಸಹಜತೆಗಳು ಸಹ ಸಾಧ್ಯವಿದೆ. ಹೀಗಾಗಿ, ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಹೊಂದಿರುವ ತಾಯಂದಿರಿಗೆ ಜನಿಸಿದ ಶಿಶುಗಳಲ್ಲಿ ಮರಣ ಪ್ರಮಾಣ ತೀವ್ರವಾಗಿ ಹೆಚ್ಚಾಗುತ್ತದೆ.
ಇದಲ್ಲದೆ, ನವಜಾತ ಶಿಶುವಿಗೆ, ಜಿಡಿಎಂ ತೂಕದ ಗರ್ಭಧಾರಣೆಯು ತುಂಬಿರುತ್ತದೆ:
- ದೇಹದ ಅನುಪಾತದ ಉಲ್ಲಂಘನೆ,
- ಅಂಗಾಂಶಗಳ elling ತ,
- ಕಾಮಾಲೆ
- ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ.
ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಮಧುಮೇಹದ ರೋಗನಿರ್ಣಯ
ದೇಹದಲ್ಲಿನ ಹಾರ್ಮೋನುಗಳ ಬದಲಾವಣೆಗಳಿಗೆ ಸಂಬಂಧಿಸಿದ ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದ ಚಿಹ್ನೆಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಗರ್ಭಧಾರಣೆಯ ಪ್ರಾರಂಭದ ನಂತರ ಅಲ್ಲ, ಆದರೆ 20 ನೇ ವಾರದಿಂದ ಕಾಣಿಸಿಕೊಳ್ಳಲು ಪ್ರಾರಂಭಿಸುತ್ತವೆ. ನಿಜ, ಗರ್ಭಿಣಿ ಮಹಿಳೆ ಗರ್ಭಧಾರಣೆಯ ಮೊದಲು ಮಧುಮೇಹವನ್ನು ಮರೆಮಾಡಿದ್ದರೆ, ಇದು ಭ್ರೂಣದ ಬೆಳವಣಿಗೆಯನ್ನೂ ಸಹ ly ಣಾತ್ಮಕವಾಗಿ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ.
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಇರುವಿಕೆಯನ್ನು ಕಂಡುಹಿಡಿಯಲು ಒಂದೇ ಒಂದು ಮಾರ್ಗವಿದೆ - ಸಕ್ಕರೆಗೆ ರಕ್ತ ಪರೀಕ್ಷೆ. ವಾಸ್ತವವಾಗಿ, ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ, ಮಧುಮೇಹದ ಲಕ್ಷಣಗಳು ಹೆಚ್ಚಾಗಿ ಇರುವುದಿಲ್ಲ, ಏಕೆಂದರೆ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯಲ್ಲಿ ತುಲನಾತ್ಮಕವಾಗಿ ಸಣ್ಣ ಹೆಚ್ಚಳಗಳು ಮಾತ್ರ ಕಂಡುಬರುತ್ತವೆ. ಮತ್ತು ರೋಗಲಕ್ಷಣಗಳು ಕಂಡುಬಂದರೆ (ಉದಾಹರಣೆಗೆ, ಬಾಯಾರಿಕೆ, ಆಗಾಗ್ಗೆ ಮೂತ್ರ ವಿಸರ್ಜನೆ, ಆಯಾಸ, ಚರ್ಮದ ತುರಿಕೆ, ಹೆಚ್ಚಿದ ಹಸಿವು), ಆಗ ಅವು ಸಾಮಾನ್ಯವಾಗಿ ಟಾಕ್ಸಿಕೋಸಿಸ್, ಆಹಾರ ಅಸ್ವಸ್ಥತೆಗಳು, ಹಾರ್ಮೋನುಗಳ ಬದಲಾವಣೆಗಳು, ಒತ್ತಡ ಇತ್ಯಾದಿಗಳ ಅಭಿವ್ಯಕ್ತಿಗಳಿಗೆ ಕಾರಣವಾಗಿವೆ.
ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಸುಪ್ತ ಮಧುಮೇಹವನ್ನು ಕಂಡುಹಿಡಿಯಲು, ಸಕ್ಕರೆಗೆ ರಕ್ತ ಪರೀಕ್ಷೆಗಳು ಅಗತ್ಯ. ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಸಕ್ಕರೆಗೆ ರಕ್ತ ಪರೀಕ್ಷೆಗಳನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಮೂರು ಬಾರಿ ಮಾಡಲಾಗುತ್ತದೆ. ಮೊದಲ ಬಾರಿಗೆ - ನೋಂದಾಯಿಸುವಾಗ, ಎರಡನೆಯದು - ಎರಡನೇ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ (24-28 ವಾರದಲ್ಲಿ), ಮೂರನೆಯದು - ಜನನದ ಸ್ವಲ್ಪ ಮೊದಲು. ಮೊದಲ ಪರೀಕ್ಷೆಯ ಸೂಚಕಗಳು ಸಾಮಾನ್ಯ ವ್ಯಾಪ್ತಿಯಿಂದ ಹೊರಗಿದ್ದರೆ, ಎರಡನೇ ಪರೀಕ್ಷೆಯನ್ನು ಮಾಡಲಾಗುತ್ತದೆ.
ಬೆಳಿಗ್ಗೆ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ರಕ್ತವನ್ನು ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ. ಪರೀಕ್ಷೆಯ ಮೊದಲು, ದೈಹಿಕ ಶ್ರಮವನ್ನು ತಪ್ಪಿಸುವುದು, taking ಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು ಅವಶ್ಯಕ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಸಕ್ಕರೆಯ ರಕ್ತವನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ರಕ್ತನಾಳದಿಂದ ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ, ಏಕೆಂದರೆ ಬೆರಳಿನ ಮಾದರಿಯಲ್ಲಿ ಪಡೆದ ಫಲಿತಾಂಶಗಳು ಮಾಹಿತಿಯುಕ್ತವಲ್ಲ.
ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಿಗೆ ಗ್ಲೂಕೋಸ್ನ ರೂ of ಿಯ ಮೌಲ್ಯವು 5.1 mmol / l ಗಿಂತ ಕಡಿಮೆಯಿದೆ. 5.1-7.0 mmol / l ನ ಸೂಚಕಗಳೊಂದಿಗೆ, GDM ಅನ್ನು ನಿರ್ಣಯಿಸಲಾಗುತ್ತದೆ. ರೂ from ಿಯಿಂದ ದೊಡ್ಡ ವಿಚಲನದೊಂದಿಗೆ (7.0 mmol / l ಗಿಂತ ಹೆಚ್ಚು), ಮ್ಯಾನಿಫೆಸ್ಟ್ ಅನ್ನು ಅನುಮಾನಿಸಲು ಕಾರಣವಿದೆ (ಅಂದರೆ, ಮೊದಲ ಬಾರಿಗೆ ರೋಗನಿರ್ಣಯ ಮಾಡಲಾಗಿದೆ) ಟೈಪ್ 2 ಮಧುಮೇಹ.
ಇದಲ್ಲದೆ, ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣು ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸಬಹುದು. ಈ ಪರೀಕ್ಷೆಯೊಂದಿಗೆ, ರೋಗಿಗೆ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ಒಂದು ಲೋಟ ಗ್ಲೂಕೋಸ್ (ಸಾಮಾನ್ಯವಾಗಿ 300 ಗ್ರಾಂ ನೀರಿಗೆ 75 ಗ್ರಾಂ ಗ್ಲೂಕೋಸ್) ನೀಡಲಾಗುತ್ತದೆ ಮತ್ತು 2 ಗಂಟೆಗಳ ನಂತರ ರಕ್ತ ಪರೀಕ್ಷೆಯನ್ನು ಮಾಡಲಾಗುತ್ತದೆ.ಈ ಅವಧಿಯಲ್ಲಿ, ರೋಗಿಯು ಆಹಾರ, ಪಾನೀಯ ಮತ್ತು ವ್ಯಾಯಾಮದಲ್ಲೂ ಸಹ ವಿರೋಧಾಭಾಸವನ್ನು ಹೊಂದಿರುತ್ತಾನೆ. ಜಿಡಿಎಂ ಅನ್ನು 8.5 ಎಂಎಂಒಎಲ್ / ಲೀಗಿಂತ ಹೆಚ್ಚಿನ ದರದಲ್ಲಿ ನಿರ್ಣಯಿಸಲಾಗುತ್ತದೆ.
ಇತರ ಮಧುಮೇಹ ಪರೀಕ್ಷೆಗಳು:
- ಗ್ಲೈಕೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ವಿಶ್ಲೇಷಣೆ,
- ಕೊಲೆಸ್ಟ್ರಾಲ್ಗಾಗಿ
- ಮೂತ್ರದಲ್ಲಿ ಸಕ್ಕರೆ
- ಜೀವರಾಸಾಯನಿಕ ರಕ್ತ ಪರೀಕ್ಷೆ,
- ನೆಚಿಪೊರೆಂಕೊ ಪ್ರಕಾರ ಮೂತ್ರ ವಿಶ್ಲೇಷಣೆ,
- ಸ್ತ್ರೀ ಹಾರ್ಮೋನುಗಳ ಮಟ್ಟದ ವಿಶ್ಲೇಷಣೆ.
ಭ್ರೂಣದ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಮತ್ತು ಸಿಟಿ, ಜರಾಯು ಡಾಪ್ಲೆರೋಗ್ರಫಿಯನ್ನು ಸಹ ಮಾಡಬಹುದು.
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹಕ್ಕೆ ಆಹಾರ
ಆದಾಗ್ಯೂ, ಚಿಕಿತ್ಸೆಯ ಇನ್ನೊಂದು ವಿಧಾನವಾದ ಆಹಾರವು ನಿಷ್ಪರಿಣಾಮಕಾರಿಯಾಗಿದ್ದರೆ ಮಾತ್ರ ಅವರು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಆಶ್ರಯಿಸುತ್ತಾರೆ. ಇತರ ರೀತಿಯ ಮಧುಮೇಹದಂತೆ, ಜಿಡಿಎಂ ಆಹಾರದ ಗುರಿಯು ಮುಖ್ಯವಾಗಿ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಕಡಿಮೆ ಮಾಡುವುದು. ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಮಧ್ಯಮ ನಿರ್ಬಂಧದೊಂದಿಗೆ “ಮೃದು” ಆಹಾರವನ್ನು ಮಾತ್ರ ಅನುಮತಿಸಲಾಗಿದೆ, ಏಕೆಂದರೆ ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಅಪಾಯವು ಹೆಚ್ಚಿರುತ್ತದೆ, ಇದು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಮುಕ್ತ ಆಹಾರವನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ. ಭ್ರೂಣದ ಬೆಳವಣಿಗೆ ಸಾಮಾನ್ಯವಾಗಿರಬೇಕು ಎಂಬುದನ್ನು ನಾವು ಮರೆಯಬಾರದು ಮತ್ತು ಇದಕ್ಕಾಗಿ ಇದು ಅಗತ್ಯವಿರುವ ಎಲ್ಲಾ ಪೋಷಕಾಂಶಗಳನ್ನು ಪಡೆಯಬೇಕಾಗಿದೆ. ಆದ್ದರಿಂದ, ಆಹಾರವನ್ನು ಸಮತೋಲನಗೊಳಿಸಬೇಕು.
ಮಿಠಾಯಿ, ಸಕ್ಕರೆ, ಸಿಹಿತಿಂಡಿಗಳು, ಸಿಹಿ ಪೇಸ್ಟ್ರಿಗಳು, ಹೆಚ್ಚಿನ ಸಕ್ಕರೆ ಅಂಶವಿರುವ ರಸಗಳು, ಸಿಹಿ ಹಣ್ಣುಗಳು, ಸ್ಯಾಚುರೇಟೆಡ್ ಕೊಬ್ಬನ್ನು ಒಳಗೊಂಡಿರುವ ಉತ್ಪನ್ನಗಳು - ಮಾರ್ಗರೀನ್ ಮತ್ತು ಅದರ ಮೇಲೆ ತಯಾರಿಸಿದ ಭಕ್ಷ್ಯಗಳು, ಸಿಹಿ ಪಾನೀಯಗಳು (ಸಕ್ಕರೆಯೊಂದಿಗೆ ಕಾಫಿ ಮತ್ತು ಚಹಾ ಸೇರಿದಂತೆ) ನಿಷೇಧಿಸಲಾಗಿದೆ. ಪಾಸ್ಟಾ, ಆಲೂಗಡ್ಡೆ (ಬೇಯಿಸಿದ ಸಹ) ಸೀಮಿತವಾಗಿರಬೇಕು. ಮಾಂಸ ಮತ್ತು ಕೋಳಿಮಾಂಸದಿಂದ ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಪ್ರಭೇದಗಳನ್ನು (ಕರುವಿನ, ಟರ್ಕಿ) ಆಯ್ಕೆ ಮಾಡುವುದು ಸೂಕ್ತ. ಫೈಬರ್ ಸಮೃದ್ಧವಾಗಿರುವ ಆಹಾರಗಳ ಸೇವನೆಯನ್ನು ಹೆಚ್ಚಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ, ವಿಶೇಷವಾಗಿ ತರಕಾರಿಗಳು.
ಒಟ್ಟು ದೈನಂದಿನ ಕ್ಯಾಲೊರಿ ಸೇವನೆಯು 1800 ಕೆ.ಸಿ.ಎಲ್ ಮೀರಬಾರದು. ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು, ಕೊಬ್ಬುಗಳು ಮತ್ತು ಪ್ರೋಟೀನ್ಗಳ ಸೂಕ್ತ ಅನುಪಾತವು 45%, 30% ಮತ್ತು 25% ಆಗಿದೆ. ನೀವು ಸಾಕಷ್ಟು ಕುಡಿಯಬೇಕು - ದಿನಕ್ಕೆ ಕನಿಷ್ಠ 1.5 ಲೀಟರ್.
ಆಹಾರ ಪದ್ಧತಿಯೂ ಮುಖ್ಯ. ಆಗಾಗ್ಗೆ ಮತ್ತು ಕಡಿಮೆ ಇರಬೇಕು (3 ಮುಖ್ಯ and ಟ ಮತ್ತು 2-3 ತಿಂಡಿಗಳು), ಅತಿಯಾಗಿ ತಿನ್ನುವುದಿಲ್ಲ.
ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಸಂದರ್ಭದಲ್ಲಿ (ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಗೆ ಒಳಗಾಗುವವರಿಗೆ), ಕೆಲವು ಸಿಹಿ ಉತ್ಪನ್ನವನ್ನು ಹೊಂದಲು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ, ಉದಾಹರಣೆಗೆ, ಒಂದು ಸೇಬು ಅಥವಾ ಜ್ಯೂಸ್ ಬಾಟಲ್, ಇದು ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಸಾಮಾನ್ಯ ಸ್ಥಿತಿಗೆ ತರಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ವೈದ್ಯರ ಮೇಲ್ವಿಚಾರಣೆ
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹದ ಚಿಕಿತ್ಸೆಯನ್ನು ಮುಖ್ಯವಾಗಿ ಮನೆಯಲ್ಲಿಯೇ ನಡೆಸಲಾಗುತ್ತದೆ. ಆದಾಗ್ಯೂ, ಪರೀಕ್ಷೆಗೆ ಕಡ್ಡಾಯ ಆಸ್ಪತ್ರೆಗೆ ಸಹ ಮಾಡಲಾಗುತ್ತಿದೆ - ಮೊದಲ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ, 19-20 ಮತ್ತು 35-36 ವಾರಗಳಲ್ಲಿ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ತಾಯಿ ಮತ್ತು ಅವಳ ಭ್ರೂಣದ ಸ್ಥಿತಿಯನ್ನು ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ.
ಕೀಟೋನ್ ದೇಹಗಳ ವಿಷಯವನ್ನು ನಿರ್ಧರಿಸಲು ರೋಗಿಯು ನಿಯತಕಾಲಿಕವಾಗಿ ಮೂತ್ರವನ್ನು ನೀಡಬೇಕು. ಕೀಟೋನ್ ದೇಹಗಳ ಉಪಸ್ಥಿತಿಯು ರೋಗದ ಕೊಳೆಯುವಿಕೆ ಇದೆ ಎಂದರ್ಥ.
ಮಧುಮೇಹದಿಂದ ಗರ್ಭಧಾರಣೆಯನ್ನು ವೈದ್ಯರಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಬೇಕು. ಈ ಉದ್ದೇಶಕ್ಕಾಗಿ, ಸ್ತ್ರೀರೋಗತಜ್ಞ ಮತ್ತು ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರನ್ನು ಪ್ರತಿ ಎರಡು ವಾರಗಳಿಗೊಮ್ಮೆ ಅಥವಾ ವಾರಕ್ಕೊಮ್ಮೆ ಮಧುಮೇಹ ಕೊಳೆಯುವಿಕೆಯೊಂದಿಗೆ ಭೇಟಿ ಮಾಡುವುದು ಅವಶ್ಯಕ.
ಸ್ವಯಂ ನಿಯಂತ್ರಣ
ಇನ್ಸುಲಿನ್ ಬಳಕೆಯು ರೋಗಿಯಿಂದ ನಿರಂತರವಾಗಿ ಸ್ವಯಂ-ಮೇಲ್ವಿಚಾರಣೆಯನ್ನು ಸೂಚಿಸುತ್ತದೆ ಎಂಬುದನ್ನು ನೆನಪಿನಲ್ಲಿಡಬೇಕು. ಅಂದರೆ, ಗರ್ಭಿಣಿ ಮಹಿಳೆ ಹಗಲಿನಲ್ಲಿ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಸಾಂದ್ರತೆಯನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಬೇಕಾಗುತ್ತದೆ. ಇದನ್ನು ದಿನಕ್ಕೆ ಕನಿಷ್ಠ 7 ಬಾರಿ ಮಾಡಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ (ಬೆಳಗಿನ ಉಪಾಹಾರ, lunch ಟ ಮತ್ತು ಭೋಜನದ ನಂತರ ಮತ್ತು ಮಲಗುವ ಸಮಯದ ಮೊದಲು ಒಂದು ಗಂಟೆ ಮತ್ತು ಒಂದು ಗಂಟೆ). ಇಲ್ಲದಿದ್ದರೆ, ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಪರಿಸ್ಥಿತಿಗಳ ಹೆಚ್ಚಿನ ಅಪಾಯವಿದೆ. ರೋಗಿಯು ಕೇವಲ ಆಹಾರಕ್ರಮದಲ್ಲಿದ್ದರೆ, ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಬೆಳಿಗ್ಗೆ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ಮತ್ತು ತಿನ್ನುವ ಒಂದು ಗಂಟೆಯ ನಂತರ ಅಳೆಯಲಾಗುತ್ತದೆ.
ಇದಲ್ಲದೆ, ರಕ್ತದೊತ್ತಡ, ದೇಹದ ತೂಕವನ್ನು ನಿರಂತರವಾಗಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು ಅವಶ್ಯಕ.
ದೈಹಿಕ ವ್ಯಾಯಾಮ
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗೆ ದೈಹಿಕ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಸುಡಲು ಮತ್ತು ದೇಹದ ತೂಕವನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಸಹಾಯ ಮಾಡುವ ದೈಹಿಕ ವ್ಯಾಯಾಮಗಳನ್ನು ಸೂಚಿಸಬಹುದು. ಹೇಗಾದರೂ, ಗರ್ಭಧಾರಣೆಯು ಯಾವುದೇ ಆಘಾತಕಾರಿ ಕ್ರೀಡೆಗಳನ್ನು ಅನುಮತಿಸುವುದಿಲ್ಲ, ಏಕೆಂದರೆ ಅವು ಭ್ರೂಣಕ್ಕೆ ಅಪಾಯಕಾರಿ ಎಂದು ಮನಸ್ಸಿನಲ್ಲಿಟ್ಟುಕೊಳ್ಳಬೇಕು. ಕಿಬ್ಬೊಟ್ಟೆಯ ವ್ಯಾಯಾಮವನ್ನು ಸಹ ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ.
ಸರಿಯಾದ ಚಿಕಿತ್ಸೆಯನ್ನು ನೀಡಿದರೆ, ಆಗ negative ಣಾತ್ಮಕ ಪರಿಣಾಮಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಇರುವುದಿಲ್ಲ. ಮಧುಮೇಹದಲ್ಲಿ ಹೆರಿಗೆ ಸಾಮಾನ್ಯವಾಗಿ ಉತ್ತಮವಾಗಿರುತ್ತದೆ, ಆದರೆ ವಿವಿಧ ತೊಡಕುಗಳನ್ನು ತಳ್ಳಿಹಾಕಲಾಗುವುದಿಲ್ಲ. ಅಗತ್ಯವಿದ್ದರೆ, ಆರಂಭಿಕ ಜನನ, ಸಿಸೇರಿಯನ್ ವಿಭಾಗ.
ಹೆಚ್ಚಿನ ರೋಗಿಗಳು ಯಾವುದೇ ಪರಿಣಾಮಗಳಿಲ್ಲದೆ ರೋಗವನ್ನು ಸಹಿಸಿಕೊಳ್ಳುತ್ತಾರೆ ಮತ್ತು ಗರ್ಭಧಾರಣೆಯ ನಂತರ ತಕ್ಷಣ ಮಧುಮೇಹವನ್ನು ತೊಡೆದುಹಾಕುತ್ತಾರೆ. ಆದಾಗ್ಯೂ, ಜಿಡಿಎಂ ಅಪಾಯಕಾರಿ ಘಂಟೆಯಾಗಿದ್ದು, ಭವಿಷ್ಯದಲ್ಲಿ (ಮುಂದಿನ 15 ವರ್ಷಗಳಲ್ಲಿ) ಟೈಪ್ 2 ಮಧುಮೇಹದ ಬೆಳವಣಿಗೆಯ ಹೆಚ್ಚಿನ ಅಪಾಯವನ್ನು (50% ಕ್ಕಿಂತ ಹೆಚ್ಚು) ಸೂಚಿಸುತ್ತದೆ.ತಮ್ಮ ತೂಕವನ್ನು ಸ್ವಲ್ಪ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವ ಮತ್ತು ಹೆಚ್ಚುವರಿ ಪೌಂಡ್ ಹೊಂದಿರುವ ತಾಯಂದಿರಿಗೆ ಇದು ವಿಶೇಷವಾಗಿ ನಿಜ. ಆದಾಗ್ಯೂ, ಕೆಲವೊಮ್ಮೆ ಹೆರಿಗೆಯ ನಂತರ ಜಿಡಿಎಂ ಪೂರ್ಣ ಪ್ರಮಾಣದ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಆಗುತ್ತದೆ. ಇದು 10% ರೋಗಿಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ. ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹವನ್ನು ಟೈಪ್ 1 ರೋಗವಾಗಿ ಪರಿವರ್ತಿಸುವುದನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಕಡಿಮೆ ಗಮನಿಸಲಾಗಿದೆ. ಗರ್ಭಧಾರಣೆಯು ಮತ್ತೆ ಸಂಭವಿಸಿದಲ್ಲಿ, ಹೆಚ್ಚಿನ ಸಂಭವನೀಯತೆಯೊಂದಿಗೆ ಜಿಡಿಎಂನ ಮರುಕಳಿಸುವಿಕೆ ಇರುತ್ತದೆ.