ಮಧುಮೇಹದಲ್ಲಿ ಪಾಲಿಡಿಪ್ಸಿಯಾದ ಕಾರಣಗಳು
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (ಡಬ್ಲ್ಯುಎಚ್ಒ ವ್ಯಾಖ್ಯಾನಿಸಿದಂತೆ) ದೀರ್ಘಕಾಲದ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಸ್ಥಿತಿಯಾಗಿದ್ದು, ಇದು ಅನೇಕ ಆನುವಂಶಿಕ ಬಾಹ್ಯ ಅಂಶಗಳ ಕ್ರಿಯೆಯ ಪರಿಣಾಮವಾಗಿ ಬೆಳೆಯಬಹುದು, ಆಗಾಗ್ಗೆ ಪರಸ್ಪರ ಪೂರಕವಾಗಿರುತ್ತದೆ. ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಇನ್ಸುಲಿನ್ ಕೊರತೆಯಿಂದಾಗಿರಬಹುದು ಅಥವಾ ಅದರ ಚಟುವಟಿಕೆಯನ್ನು ಪ್ರತಿರೋಧಿಸುವ ಹೆಚ್ಚಿನ ಅಂಶಗಳಿಂದಾಗಿರಬಹುದು.
ಎಟಿಯಾಲಜಿ
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ದ್ವೀಪ ಉಪಕರಣದ β- ಕೋಶಗಳಿಂದ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಸಂಶ್ಲೇಷಿಸಲಾಗುತ್ತದೆ. ಇನ್ಸುಲಿನ್ನ ಪೂರ್ವಗಾಮಿಗಳು ಪ್ರಿಪ್ರೊಯಿನ್ಸುಲಿನ್ ಮತ್ತು ಪ್ರೊಇನ್ಸುಲಿನ್. ಎರಡನೆಯದರಿಂದ, ಸಿ-ಪೆಪ್ಟೈಡ್ ಅನ್ನು ಸೀಳಿದಾಗ, ಇನ್ಸುಲಿನ್ ರೂಪುಗೊಳ್ಳುತ್ತದೆ, ಅದು ರಕ್ತದಲ್ಲಿ ಸ್ರವಿಸುತ್ತದೆ. ಇನ್ಸುಲಿನ್ ಪ್ರೋಟೀನ್ ಹಾರ್ಮೋನ್ ಆಗಿದ್ದು, ಕೋಶ ಗ್ರಾಹಕಗಳೊಂದಿಗೆ ಸಂವಹನ ನಡೆಸುವಾಗ ದೈಹಿಕ ಪರಿಣಾಮ ಉಂಟಾಗುತ್ತದೆ.
ಇನ್ಸುಲಿನ್ ಜೀನ್ ಅನ್ನು ಕ್ರೋಮೋಸೋಮ್ 11 ರ ಸಣ್ಣ ತೋಳಿನ ಮೇಲೆ ಸ್ಥಳೀಕರಿಸಲಾಗಿದೆ, ಮತ್ತು ಇನ್ಸುಲಿನ್ ರಿಸೆಪ್ಟರ್ ಜೀನ್ ಕ್ರೋಮೋಸೋಮ್ 19 ರಲ್ಲಿದೆ. ಸ್ರವಿಸುವಿಕೆಯ ಉಲ್ಲಂಘನೆ, ಸಂಶ್ಲೇಷಣೆ ಅಥವಾ ಗ್ರಾಹಕಗಳಿಗೆ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಬಂಧಿಸುವುದು ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ವಿಶಿಷ್ಟವಾಗಿ, ಈ ಅಸ್ವಸ್ಥತೆಗಳು ಆನುವಂಶಿಕ ಬಿಂದು ರೂಪಾಂತರಗಳೊಂದಿಗೆ ಸಂಬಂಧ ಹೊಂದಿವೆ. ಆನುವಂಶಿಕ ರೂಪಾಂತರಗಳೊಂದಿಗೆ, ನಿಯಮದಂತೆ, ಹೈಪರ್ಇನ್ಸುಲಿನಿಸಮ್ ಸಂಭವಿಸುತ್ತದೆ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನಲ್ಲಿ, ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಅಸ್ವಸ್ಥತೆಗೆ ಕಾರಣವೆಂದರೆ ಗ್ರಾಹಕಗಳಿಗೆ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಬಂಧಿಸುವ ಇಳಿಕೆ ಮತ್ತು ಗ್ರಾಹಕಗಳ ಸಂಖ್ಯೆಯಲ್ಲಿನ ಇಳಿಕೆ. ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ನಲ್ಲಿ, ಪ್ರಗತಿಪರ ಇನ್ಸುಲಿನ್ನಿಂದಾಗಿ ಇನ್ಸುಲಿನ್ ಸಂಶ್ಲೇಷಣೆ ಮತ್ತು ಸ್ರವಿಸುವಿಕೆಯ ಇಳಿಕೆ ಇನ್ಸುಲಿನ್ ಕೊರತೆಗೆ ಕಾರಣವಾಗಿದೆ. ವೈರಸ್ ಸೋಂಕು ಅಥವಾ ಸ್ವಯಂ ನಿರೋಧಕ ಹಾನಿಯಿಂದ ಉಂಟಾಗುವ β- ಕೋಶಗಳ ನಾಶ ಇನ್ಸುಲಿನ್ನ ಆಧಾರವಾಗಿದೆ.
ಮಧುಮೇಹದ ತಳಿಶಾಸ್ತ್ರ ಮತ್ತು ರೋಗನಿರೋಧಕ ಶಾಸ್ತ್ರ
ಟೈಪ್ 1 ಮಧುಮೇಹದ ಆನುವಂಶಿಕತೆಯು ಆಟೋಸೋಮಲ್ ರಿಸೆಸಿವ್ ಆಗಿದೆ. ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ ಹೆಚ್ಚಿನ ರೋಗಿಗಳಲ್ಲಿ, ವರ್ಗ II ಎಚ್ಎಲ್ಎ-ಡಿಕ್ಯೂ ಮತ್ತು ಎಚ್ಎಲ್ಎ-ಡಿಆರ್ನ ಮುಖ್ಯ ಹಿಸ್ಟೊಕಾಂಪ್ಯಾಬಿಲಿಟಿ ಕಾಂಪ್ಲೆಕ್ಸ್ನ ಪ್ರತಿಜನಕಗಳ ಹ್ಯಾಪ್ಲೋಟೈಪ್ಗಳ ವಿವಿಧ ಸಂಯೋಜನೆಗಳನ್ನು ಕಂಡುಹಿಡಿಯಬಹುದು. ಟೈಪ್ 2 ಮಧುಮೇಹದ ಆನುವಂಶಿಕತೆಯು ಆಟೋಸೋಮಲ್ ಪ್ರಬಲವಾಗಿದೆ. ರೋಗದ ಪ್ರಾರಂಭದಲ್ಲಿ ಟೈಪ್ 1 ಮಧುಮೇಹವನ್ನು ಪತ್ತೆಹಚ್ಚುವಾಗ, ಅದು ಇನ್ನೂ ಪೂರ್ವಭಾವಿ ಹಂತದಲ್ಲಿದ್ದಾಗ, β- ಕೋಶಗಳಿಗೆ ಮತ್ತು ಇನ್ಸುಲಿನ್ಗೆ ಆಟೋಆಂಟಿಬಾಡಿಗಳನ್ನು ಕಂಡುಹಿಡಿಯಬಹುದು. ಪ್ರತಿಕಾಯಗಳ ನೋಟವನ್ನು ಮಧುಮೇಹದ ಅಭಿವ್ಯಕ್ತಿಗೆ ಬಹಳ ಹಿಂದೆಯೇ ಗುರುತಿಸಲಾಗಿದೆ.
ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ಗೆ ಗುರುತುಗಳು
ಆನುವಂಶಿಕ: ಎಚ್ಎಲ್ಎ ಡಿಆರ್ 3, ಡಿಆರ್ 4 ಮತ್ತು ಡಿಕ್ಯೂ
ಇಮ್ಯುನೊಲಾಜಿಕಲ್: ಗ್ಲುಟಮೇಟ್ ಡೆಕಾರ್ಬಾಕ್ಸಿಲೇಸ್ (ಜಿಎಡಿ), ಇನ್ಸುಲಿನ್ (ಐಎಎ) ಮತ್ತು ಆಲ್ಫಾ-ಸೆಲ್ ಆಂಟಿಜೆನ್ (ಐಸಿಎ) ಗೆ ಆಟೋಆಂಟಿಬಾಡಿಗಳು, ಪ್ಲಾಸ್ಮಾ ಪ್ರತಿಕಾಯಗಳನ್ನು ಸರಿಪಡಿಸುವ ಪೂರಕ
ರೋಗಕಾರಕ
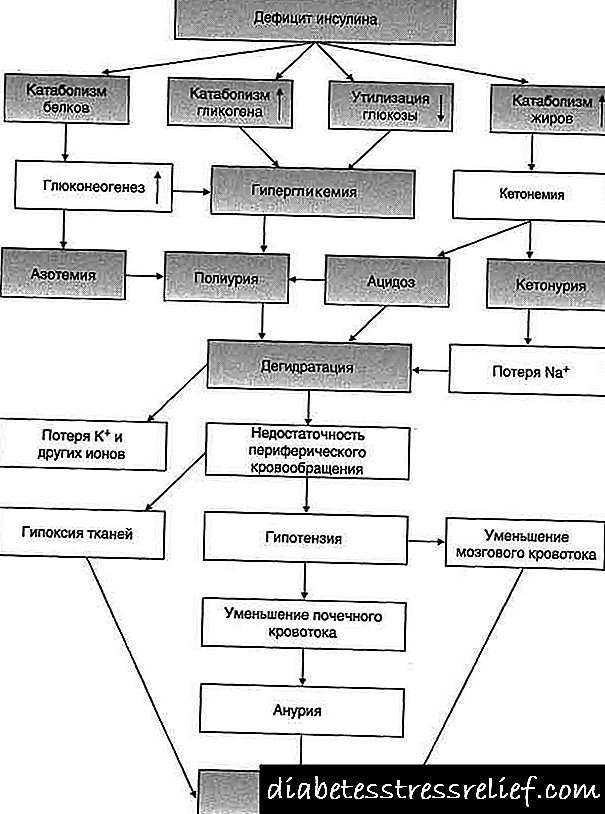
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ರೋಗಕಾರಕವು ಸಾಕಷ್ಟು ಜಟಿಲವಾಗಿದೆ, ಆದರೆ ಇದು ಇನ್ಸುಲಿನ್ ಸ್ರವಿಸುವಿಕೆಯ ಸಂಪೂರ್ಣ ಅಥವಾ ಸಾಪೇಕ್ಷ ಕೊರತೆಯನ್ನು ಆಧರಿಸಿದೆ. ಸಾಪೇಕ್ಷ ಕೊರತೆಯು ಕೌಂಟರ್ಇನ್ಸುಲರ್ ಹಾರ್ಮೋನುಗಳು, ಹಾರ್ಮೋನುಗಳಲ್ಲದ ಇನ್ಸುಲಿನ್ ವಿರೋಧಿಗಳು ಅಥವಾ ಇನ್ಸುಲಿನ್ ಗ್ರಾಹಕಗಳ ದುರ್ಬಲ ಸಂವೇದನೆಯಿಂದ ಹೆಚ್ಚಿದ ವಿಷಯದಿಂದ ಉಂಟಾಗುತ್ತದೆ. ಇನ್ಸುಲಿನ್ ಅನಾಬೊಲಿಕ್ ಹಾರ್ಮೋನ್, ಅಂದರೆ. ಸಾಮಾನ್ಯ ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ, ಇದು ಗ್ಲೈಕೊಜೆನ್ ರೂಪದಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಶೇಖರಣೆಗೆ ಕೊಡುಗೆ ನೀಡುತ್ತದೆ, ಪ್ರೋಟೀನ್ ಸಂಶ್ಲೇಷಣೆಯ ಪ್ರಮಾಣವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ, ಗ್ಲೈಕೊಜೆನೆಸಿಸ್ ಅನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ, ಎಟಿಪಿ ಅಣುಗಳ ರೂಪದಲ್ಲಿ ಶಕ್ತಿಯ ಸಂಗ್ರಹಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಆದ್ದರಿಂದ, ಇನ್ಸುಲಿನ್ ಕ್ರಿಯೆಯ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ ಪ್ರೋಟೀನ್ ಕ್ಯಾಟಾಬಲಿಸಮ್ನ ಪ್ರಕ್ರಿಯೆಗಳು ಹೆಚ್ಚಾಗುತ್ತವೆ, ಗ್ಲೈಕೊಜೆನ್ ಮಳಿಗೆಗಳು ಖಾಲಿಯಾಗುತ್ತವೆ, ಲಿಪೊಲಿಸಿಸ್ ಅನ್ನು ಉತ್ತೇಜಿಸಲಾಗುತ್ತದೆ, ಎಟಿಪಿ ನಿಕ್ಷೇಪಗಳು ಕಡಿಮೆಯಾಗುತ್ತವೆ, ಅಂದರೆ. ಶಕ್ತಿಯ ಬಿಕ್ಕಟ್ಟು ಇದೆ.
ಗ್ಲೈಕೊಜೆನೊಲಿಸಿಸ್ ಮತ್ತು ನಿಯೋಗ್ಲುಕೊಜೆನೆಸಿಸ್ ಕಾರಣದಿಂದಾಗಿ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಹೆಚ್ಚಳವು ಪ್ಲಾಸ್ಮಾ ಆಸ್ಮೋಲರಿಟಿಯ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ, ಇದು ನೀರಿನ ಚಯಾಪಚಯ ಮತ್ತು ಆಸ್ಮೋಟಿಕ್ ಮೂತ್ರವರ್ಧಕದ ಉಲ್ಲಂಘನೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಪಿತ್ತಜನಕಾಂಗದಲ್ಲಿ ಗ್ಲೈಕೊಜೆನ್ ಕೊರತೆಯೊಂದಿಗೆ ಹೆಚ್ಚಿದ ಲಿಪೊಲಿಸಿಸ್ ಕೀಟೋನ್ ದೇಹಗಳ ರಚನೆಯೊಂದಿಗೆ ಇರುತ್ತದೆ, ಇದು ಕೀಟೋಸಿಸ್ ಕೀಟೋಆಸಿಡೋಸಿಸ್ನ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ ಇರುತ್ತದೆ. ಹೀಗಾಗಿ, ದೇಹದ ಆಸಿಡ್-ಬೇಸ್ ಸ್ಥಿತಿಯು ತೊಂದರೆಗೊಳಗಾಗುತ್ತದೆ. ಶಕ್ತಿಯ ಕೊರತೆಯು ಅಂಗಾಂಶಗಳಲ್ಲಿ ಪೊಟ್ಯಾಸಿಯಮ್ನ ಕೊರತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ.
ಮಧುಮೇಹವು ಎಲ್ಲಾ ರೀತಿಯ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಅಸ್ವಸ್ಥತೆಗಳೊಂದಿಗೆ ಇರುತ್ತದೆ.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ವರ್ಗೀಕರಣ (WHO, 1999)
ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (β- ಕೋಶಗಳ ನಾಶ, ಸಾಮಾನ್ಯವಾಗಿ ಸಂಪೂರ್ಣ ಇನ್ಸುಲಿನ್ ಕೊರತೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ)
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (ಸಾಪೇಕ್ಷ ಇನ್ಸುಲಿನ್ ಕೊರತೆಯೊಂದಿಗೆ ಪ್ರಧಾನ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧದಿಂದ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧದೊಂದಿಗೆ ಅಥವಾ ಇಲ್ಲದೆ ಪ್ರಧಾನ ಸ್ರವಿಸುವ ದೋಷಕ್ಕೆ)
ಇತರ ನಿರ್ದಿಷ್ಟ ರೀತಿಯ ಮಧುಮೇಹ
- ಕೋಶ ಕ್ರಿಯೆಯ ಆನುವಂಶಿಕ ದೋಷಗಳು
ಇನ್ಸುಲಿನ್ ಕ್ರಿಯೆಯಲ್ಲಿ ಆನುವಂಶಿಕ ದೋಷಗಳು
ಎಕ್ಸೊಕ್ರೈನ್ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ರೋಗಗಳು
ಡ್ರಗ್ ಅಥವಾ ಕೆಮಿಕಲ್ ಡಯಾಬಿಟಿಸ್
ರೋಗನಿರೋಧಕ-ಮಧ್ಯಸ್ಥ ಮಧುಮೇಹದ ಅಸಾಮಾನ್ಯ ರೂಪಗಳು
ಇತರ ಆನುವಂಶಿಕ ರೋಗಲಕ್ಷಣಗಳು ಕೆಲವೊಮ್ಮೆ ಮಧುಮೇಹಕ್ಕೆ ಸಂಬಂಧಿಸಿವೆ
ಗರ್ಭಾವಸ್ಥೆಯ ಮಧುಮೇಹ
ಡಯಾಗ್ನೋಸ್ಟಿಕ್ಸ್
ಸ್ಪಷ್ಟ ಅಥವಾ ಸ್ಪಷ್ಟವಾದ ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ ಸ್ಪಷ್ಟವಾಗಿ ವ್ಯಾಖ್ಯಾನಿಸಲಾದ ಕ್ಲಿನಿಕ್ ಅನ್ನು ಹೊಂದಿದೆ: ಪಾಲಿಡಿಪ್ಸಿಯಾ, ಪಾಲಿಯುರಿಯಾ, ತೂಕ ನಷ್ಟ. ರಕ್ತ ಪರೀಕ್ಷೆಯ ಸಮಯದಲ್ಲಿ, ಗ್ಲೂಕೋಸ್ನ ಹೆಚ್ಚಳವನ್ನು ಅದರಲ್ಲಿ, ಮೂತ್ರದಲ್ಲಿ ಗುರುತಿಸಲಾಗಿದೆ - ಗ್ಲುಕೋಸುರಿಯಾ ಮತ್ತು ಅಸಿಟೂರಿಯಾ. ದೀರ್ಘಕಾಲದ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾದ ಯಾವುದೇ ಲಕ್ಷಣಗಳಿಲ್ಲದಿದ್ದರೆ, ಆದರೆ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಪರೀಕ್ಷೆಯಲ್ಲಿ ಗ್ಲೂಕೋಸ್ನ ಹೆಚ್ಚಳವು ಆಕಸ್ಮಿಕವಾಗಿ ಪತ್ತೆಯಾಗುತ್ತದೆ, ಈ ಸಂದರ್ಭದಲ್ಲಿ, ರೋಗನಿರ್ಣಯವನ್ನು ದೃ or ೀಕರಿಸಲು ಅಥವಾ ಮಧುಮೇಹವನ್ನು ಹೊರಗಿಡಲು ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣು ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ.
ಬಾಯಿಯ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆ ಪರೀಕ್ಷೆ:
ಪರೀಕ್ಷೆಯ ಮೊದಲು, ಮಗುವಿಗೆ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ನಿರ್ಬಂಧವಿಲ್ಲದೆ ಸಾಮಾನ್ಯ ಆಹಾರವನ್ನು ಮೂರು ದಿನಗಳಲ್ಲಿ ಸೂಚಿಸುವುದು ಅವಶ್ಯಕ. ಪರೀಕ್ಷೆಯನ್ನು ಬೆಳಿಗ್ಗೆ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ನಡೆಸಲಾಗುತ್ತದೆ. ಗ್ಲುಕೋಸ್ ಅನ್ನು 1.75 ಗ್ರಾಂ / ಕೆಜಿ ಆದರ್ಶ ತೂಕದ ದರದಲ್ಲಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಆದರೆ 75 ಗ್ರಾಂ ಗಿಂತ ಹೆಚ್ಚಿಲ್ಲ. ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಒಂದು ಲೋಟ ನೀರಿನಲ್ಲಿ ಕರಗಿಸಿ ಒಮ್ಮೆ ನೀಡಲಾಗುತ್ತದೆ. ಗ್ಲೂಕೋಸ್ ತೆಗೆದುಕೊಂಡ 120 ನಿಮಿಷಗಳ ನಂತರ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ಸಕ್ಕರೆ ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ.
ಮಧುಮೇಹ ಮತ್ತು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಇತರ ಅಸ್ವಸ್ಥತೆಗಳಿಗೆ ರೋಗನಿರ್ಣಯದ ಮಾನದಂಡಗಳು (WHO, 1999)
ಗ್ಲೂಕೋಸ್, ಎಂಎಂಒಎಲ್ / ಲೀ (ಮಿಗ್ರಾಂ /%) ಸಾಂದ್ರತೆ
ಜಿಟಿಟಿಯ 2 ಗಂಟೆಗಳ ನಂತರ ▪ ಮತ್ತು ಬಿ / ಡಬ್ಲ್ಯೂ
ಜಿಟಿಟಿಯ 2 ಗಂಟೆಗಳ ನಂತರ ▪ ಅಥವಾ ಗಂ
▪ ಅಥವಾ hours ಟದ 2 ಗಂಟೆಗಳ ನಂತರ (ಪೋಸ್ಟ್ಪ್ರಾಂಡಿಯಲ್ ಗ್ಲೈಸೆಮಿಯಾ)
▪ ಅಥವಾ ತಿನ್ನುವ ಸಮಯವನ್ನು ಲೆಕ್ಕಿಸದೆ ದಿನದ ಯಾವುದೇ ಸಮಯದಲ್ಲಿ ಗ್ಲೈಸೆಮಿಯಾದ ಯಾದೃಚ್ deter ಿಕ ನಿರ್ಣಯ
ದುರ್ಬಲಗೊಂಡ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆ
ಜಿಟಿಟಿಯ 2 ಗಂಟೆಗಳ ನಂತರ ▪ ಮತ್ತು ಬಿ / ಡಬ್ಲ್ಯೂ
ದುರ್ಬಲ ಉಪವಾಸ ಗ್ಲೈಸೆಮಿಯಾ
ಭೇದಾತ್ಮಕ ರೋಗನಿರ್ಣಯ
ಬಹಿರಂಗ ಮಧುಮೇಹದ ಕೆಳಗಿನ ಕ್ಲಿನಿಕಲ್ ಲಕ್ಷಣಗಳ ಪ್ರಕಾರ ಭೇದಾತ್ಮಕ ರೋಗನಿರ್ಣಯವನ್ನು ಮಾಡಲಾಗುತ್ತದೆ: ಪಾಲಿಡಿಪ್ಸಿಯಾ ಮತ್ತು ಪಾಲಿಯುರಿಯಾ. ಡಯಾಬಿಟಿಸ್ ಇನ್ಸಿಪಿಡಸ್ - ಡಯಾಬಿಟಿಸ್ ಇನ್ಸಿಪಿಡಸ್, ಮತ್ತು ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ಆರಂಭಿಕ ಹಂತದಲ್ಲಿ ಇದೇ ರೀತಿಯ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಗುರುತಿಸಲಾಗಿದೆ, ಇದು ಪಾಲಿಡಿಪ್ಸಿಯಾ ಮತ್ತು ಪಾಲಿಯುರಿಯಾದಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ.
ಮೂತ್ರದ ಸಿಂಡ್ರೋಮ್ ಅನ್ನು ಒಂದು ಡಿಗ್ರಿ ಅಥವಾ ಇನ್ನೊಂದರ ಗ್ಲುಕೋಸುರಿಯಾದಿಂದ ನಿರೂಪಿಸಲಾಗಿದೆ, ಎಲ್ಲಾ ಪ್ರಾಕ್ಸಿಮಲ್ ಟ್ಯೂಬುಲೋಪತಿಗಳ ಲಕ್ಷಣವಾಗಿದೆ: ಡಿ ಟೋನಿ-ಡೆಬ್ರೆ-ಫ್ಯಾಂಕೋನಿ ಸಿಂಡ್ರೋಮ್, ಮೂತ್ರಪಿಂಡದ ಮಧುಮೇಹ.
ಅಸೆಟೋನುರಿಯಾ ದೇಹದ ದೀರ್ಘಕಾಲದ ಹಸಿವಿನಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟ ಎಲ್ಲಾ ಪರಿಸ್ಥಿತಿಗಳ ಜೊತೆಗೂಡಿರುತ್ತದೆ ಮತ್ತು ತೀವ್ರವಾದ ಪಿತ್ತಜನಕಾಂಗದ ಹಾನಿಯೊಂದಿಗೆ ಸಹ ಸಂಭವಿಸುತ್ತದೆ.
ದೀರ್ಘಕಾಲೀನ ತೂಕ ನಷ್ಟವು ಪ್ರಸರಣ ವಿಷಕಾರಿ ಗಾಯಿಟರ್, ಹೈಪೋಕಾರ್ಟಿಸಿಸಮ್ನಂತಹ ಎಂಡೋಕ್ರಿನೊಪಾಥಿಗಳ ಲಕ್ಷಣವಾಗಿದೆ.
ಮಧುಮೇಹದ ತೊಂದರೆಗಳನ್ನು ವೇಗವಾಗಿ ಅಭಿವೃದ್ಧಿಪಡಿಸುವುದು
ಡಯಾಬಿಟಿಕ್ ಕೀಟೋಆಸಿಡೋಸಿಸ್ (ಡಿಕೆಎ II-III)
ಮಧುಮೇಹದ ಅತ್ಯಂತ ಭೀಕರವಾದ ಮತ್ತು ವೇಗವಾಗಿ ಬೆಳೆಯುತ್ತಿರುವ ತೊಡಕು ಮಧುಮೇಹ ಕೀಟೋಆಸಿಡೋಸಿಸ್. ಈ ಸ್ಥಿತಿಯನ್ನು ಸಂಪೂರ್ಣ ಮತ್ತು ಸಾಪೇಕ್ಷ ಇನ್ಸುಲಿನ್ ಕೊರತೆಯ ಸಂಯೋಜನೆಯಿಂದ ನಿರೂಪಿಸಲಾಗಿದೆ, ಎರಡನೆಯದು ಹಾರ್ಮೋನುಗಳ ಮತ್ತು ಹಾರ್ಮೋನುಗಳಲ್ಲದ ಇನ್ಸುಲಿನ್ ವಿರೋಧಿಗಳ ದೇಹದಲ್ಲಿನ ಹೆಚ್ಚಳದಿಂದ ಉಂಟಾಗುತ್ತದೆ.
ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಇದನ್ನು ನಿರೂಪಿಸುತ್ತದೆ:
ಹೆಚ್ಚಿನ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಮತ್ತು ಆಸ್ಮೋಟಿಕ್ ಮೂತ್ರವರ್ಧಕ
ರಕ್ತದ ಬಫರಿಂಗ್ ಗುಣಲಕ್ಷಣಗಳಲ್ಲಿ ತೀವ್ರ ಇಳಿಕೆ
ಬೈಕಾರ್ಬನೇಟ್ಗಳ ನಿರ್ಮೂಲನೆ, ತೀವ್ರವಾದ ಚಯಾಪಚಯ ಆಮ್ಲವ್ಯಾಧಿಯ ದಿಕ್ಕಿನಲ್ಲಿ ಆಮ್ಲ-ಬೇಸ್ ಸ್ಥಿತಿಯಲ್ಲಿ ಬದಲಾವಣೆಗಳನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ
ಅಸಂಘಟಿತ ಇನ್ಸುಲಿನ್ ಕೊರತೆಯೊಂದಿಗೆ ತೀವ್ರವಾದ ಚಯಾಪಚಯ ಅಸ್ವಸ್ಥತೆಗಳ ಬೆಳವಣಿಗೆಯು ಹೈಪೋವೊಲೆಮಿಯಾ, ಅಂಗಾಂಶಗಳಲ್ಲಿನ ಪೊಟ್ಯಾಸಿಯಮ್ ನಿಕ್ಷೇಪಗಳ ಉಲ್ಬಣಗೊಳ್ಳುವಿಕೆ ಮತ್ತು ಕೇಂದ್ರ ನರಮಂಡಲದಲ್ಲಿ β- ಹೈಡ್ರಾಕ್ಸಿಬ್ಯುಟ್ರಿಕ್ ಆಮ್ಲದ ಶೇಖರಣೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಪರಿಣಾಮವಾಗಿ, ಕ್ಲಿನಿಕಲ್ ರೋಗಲಕ್ಷಣಗಳನ್ನು ತೀವ್ರವಾದ ಹಿಮೋಡೈನಮಿಕ್ ಡಿಸಾರ್ಡರ್, ಪ್ರಿರೆನಲ್ ತೀವ್ರ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯ, ಕೋಮಾ ವರೆಗಿನ ಪ್ರಜ್ಞೆ ದುರ್ಬಲಗೊಳ್ಳುವುದು ಮತ್ತು ಹೆಮೋಸ್ಟಾಸಿಸ್ ಅಸ್ವಸ್ಥತೆಯಿಂದ ನಿರೂಪಿಸಲಾಗುತ್ತದೆ.
ಅಪರೂಪದ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಮಕ್ಕಳಲ್ಲಿ:
ಸೋಡಿಯಂ ಧಾರಣ
ಲ್ಯಾಕ್ಟಟೆಸೆಡೆಮಿಕ್ ಕೋಮಾ ಮಕ್ಕಳಲ್ಲಿ ಅಪರೂಪದ ಕೋಮಾ ಆಗಿದೆ, ಸಾಮಾನ್ಯವಾಗಿ ಇದರ ಬೆಳವಣಿಗೆಯಲ್ಲಿ ರಕ್ತದಲ್ಲಿ ಲ್ಯಾಕ್ಟೇಟ್ ಸಂಗ್ರಹವಾಗುವುದರೊಂದಿಗೆ ತೀವ್ರವಾದ ಅಂಗಾಂಶ ಹೈಪೊಕ್ಸಿಯಾ ಇರುತ್ತದೆ.
ಮಧುಮೇಹ ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಚಿಕಿತ್ಸೆ
ಇನ್ಸುಲಿನ್ ಕೊರತೆಯ ತಿದ್ದುಪಡಿ
ಚಿಕಿತ್ಸೆಯನ್ನು ನಡೆಸುವ ಮೊದಲು, ರೋಗಿಯನ್ನು ಶಾಖೋತ್ಪಾದಕಗಳಿಂದ ಮುಚ್ಚಲಾಗುತ್ತದೆ, ನಾಸೊಗ್ಯಾಸ್ಟ್ರಿಕ್ ಟ್ಯೂಬ್, ಗಾಳಿಗುಳ್ಳೆಯೊಳಗೆ ಕ್ಯಾತಿಟರ್ ಅನ್ನು ಹೊಟ್ಟೆಯಲ್ಲಿ ಇರಿಸಲಾಗುತ್ತದೆ.
ದ್ರವವನ್ನು ವಯಸ್ಸಿನ ಪ್ರಕಾರ ಲೆಕ್ಕಹಾಕಲಾಗುತ್ತದೆ:
ಜೀವನದ ಮೊದಲ 3 ವರ್ಷಗಳ ಮಕ್ಕಳಲ್ಲಿ - ನಿರ್ಜಲೀಕರಣದ ಮಟ್ಟವನ್ನು ಅವಲಂಬಿಸಿ 150-200 ಮಿಲಿ / ಕೆಜಿ ತೂಕ / ದಿನ
ಹಳೆಯ ಮಕ್ಕಳಲ್ಲಿ - 3-4 ಲೀ / ಮೀ 2 / ದಿನ
1/10 ದೈನಂದಿನ ಪ್ರಮಾಣವನ್ನು ಪರಿಚಯಿಸಿದ ಮೊದಲ 30 ನಿಮಿಷಗಳಲ್ಲಿ. ಮೊದಲ 6 ಗಂಟೆಗಳಲ್ಲಿ, ದೈನಂದಿನ ಡೋಸ್ನ 1/3, ಮುಂದಿನ 6 ಗಂಟೆಗಳಲ್ಲಿ - ದೈನಂದಿನ ಡೋಸ್ನ 1/4, ಮತ್ತು ನಂತರ ಸಮವಾಗಿ.
ಇನ್ಫ್ಯೂಸೊಮ್ಯಾಟ್ನೊಂದಿಗೆ ದ್ರವವನ್ನು ಚುಚ್ಚುವುದು ಸೂಕ್ತವಾಗಿದೆ, ಅದು ಇಲ್ಲದಿದ್ದರೆ, ನಿಮಿಷಕ್ಕೆ ಹನಿಗಳ ಸಂಖ್ಯೆಯನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಲೆಕ್ಕಹಾಕಿ. 0.9% ಸೋಡಿಯಂ ಕ್ಲೋರೈಡ್ ದ್ರಾವಣವನ್ನು ಆರಂಭಿಕ ಪರಿಹಾರವಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಲವಣವನ್ನು 2 ಗಂಟೆಗಳಿಗಿಂತ ಹೆಚ್ಚು ಸೇವಿಸಬಾರದು. ನಂತರ 1: 1 ಅನುಪಾತದಲ್ಲಿ ರಿಂಗರ್ನ ದ್ರಾವಣದೊಂದಿಗೆ 10% ಗ್ಲೂಕೋಸ್ ದ್ರಾವಣಕ್ಕೆ ಬದಲಾಯಿಸುವುದು ಅವಶ್ಯಕ. ಅಭಿದಮನಿ ಮೂಲಕ ಪರಿಚಯಿಸಲಾದ ಎಲ್ಲಾ ದ್ರವವನ್ನು 37 ° C ತಾಪಮಾನಕ್ಕೆ ಬಿಸಿಮಾಡಲಾಗುತ್ತದೆ. ಮಗುವು ತುಂಬಾ ಖಾಲಿಯಾಗಿದ್ದರೆ, ಸ್ಫಟಿಕಗಳ ಆಡಳಿತವನ್ನು 5 ಮಿಲಿ / ಕೆಜಿ ತೂಕದ ದರದಲ್ಲಿ ಪ್ರಾರಂಭಿಸುವ ಮೊದಲು ನಾವು 10% ಅಲ್ಬುಮಿನ್ ದ್ರಾವಣವನ್ನು ಬಳಸುತ್ತೇವೆ, ಆದರೆ 100 ಮಿಲಿಗಿಂತ ಹೆಚ್ಚಿಲ್ಲ, ಏಕೆಂದರೆ ಕೊಲೊಯ್ಡ್ಗಳು ರಕ್ತಪ್ರವಾಹದಲ್ಲಿ ದ್ರವವನ್ನು ಉತ್ತಮವಾಗಿ ಉಳಿಸಿಕೊಳ್ಳುತ್ತವೆ.
ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆ
ಕಡಿಮೆ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. 10% ಅಲ್ಬುಮಿನ್ ದ್ರಾವಣದಲ್ಲಿ ಲೈನ್ಮೇಟ್ ಮೂಲಕ ಇನ್ಸುಲಿನ್ ಅನ್ನು ನೀಡುವುದು ಉತ್ತಮ, ಯಾವುದೇ ರೇಖೆಯಿಲ್ಲದಿದ್ದರೆ, ಗಂಟೆಗೆ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಜೆಟ್ ಚುಚ್ಚಲಾಗುತ್ತದೆ. ಇನ್ಸುಲಿನ್ನ ಆರಂಭಿಕ ಡೋಸ್ 0.2 ಯು / ಕೆಜಿ, ನಂತರ ಒಂದು ಗಂಟೆಯ ನಂತರ 0.1 ಯು / ಕೆಜಿ / ಗಂಟೆ. ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ 14-16 mmol / l ಗೆ ಇಳಿಕೆಯೊಂದಿಗೆ, ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವು ಗಂಟೆಗೆ 0.05 U / kg ಗೆ ಕಡಿಮೆಯಾಗುತ್ತದೆ. ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ 11 ಎಂಎಂಒಎಲ್ / ಲೀಗೆ ಕಡಿಮೆಯಾಗುವುದರೊಂದಿಗೆ, ನಾವು ಪ್ರತಿ 6 ಗಂಟೆಗಳಿಗೊಮ್ಮೆ ಇನ್ಸುಲಿನ್ ನ ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಆಡಳಿತಕ್ಕೆ ಬದಲಾಯಿಸುತ್ತೇವೆ. ಕೋಮಾದಿಂದ ಹೊರಹಾಕುವಾಗ ಇನ್ಸುಲಿನ್ನ ಅವಶ್ಯಕತೆ ದಿನಕ್ಕೆ 1-2 ಯುನಿಟ್ಗಳು / ಕೆಜಿ.
ಗಮನ! ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಇಳಿಕೆಯ ಪ್ರಮಾಣವು ಗಂಟೆಗೆ 5 ಎಂಎಂಒಎಲ್ ಮೀರಬಾರದು! ಇಲ್ಲದಿದ್ದರೆ, ಸೆರೆಬ್ರಲ್ ಎಡಿಮಾದ ಬೆಳವಣಿಗೆ ಸಾಧ್ಯ.
ಆಸಿಡೋಸಿಸ್ ತಿದ್ದುಪಡಿ
ಆಸಿಡೋಸಿಸ್ ಅನ್ನು ಸರಿಪಡಿಸಲು, 4 ಮಿಲಿ / ಕೆಜಿಯ ಬೆಚ್ಚಗಿನ, ಹೊಸದಾಗಿ ತಯಾರಿಸಿದ 4% ಸೋಡಾ ದ್ರಾವಣವನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಬಿಇ ಅನ್ನು ನಿರ್ಧರಿಸಲು ಸಾಧ್ಯವಾದರೆ, ಬೈಕಾರ್ಬನೇಟ್ನ ಪ್ರಮಾಣವು ಮಗುವಿನ ತೂಕ 0.3-ಬಿಇ x ಆಗಿದೆ.
ಆಸಿಡೋಸಿಸ್ ತಿದ್ದುಪಡಿಯನ್ನು 3-4 ಗಂಟೆಗಳ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಮೊದಲೇ ಮಾಡಲಾಗುವುದಿಲ್ಲ, ಏಕೆಂದರೆ ಪುನರ್ಜಲೀಕರಣದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ನಡೆಸುವುದು ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಅನ್ನು ಪರಸ್ಪರ ಸಂಬಂಧ ಹೊಂದಿದೆ.
ಸೋಡಾ ಪರಿಚಯಕ್ಕೆ ಕಾರಣ:
ಚರ್ಮದ ಮಾರ್ಬ್ಲಿಂಗ್
ಗದ್ದಲದ ಆಳವಾದ ಉಸಿರಾಟ
ಡಯಾಬಿಟಿಕ್ ಆಸಿಡೋಸಿಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ, ಸಣ್ಣ ಪ್ರಮಾಣದಲ್ಲಿ ಹೆಪಾರಿನ್ ಅನ್ನು 4 ಚುಚ್ಚುಮದ್ದಿನಲ್ಲಿ 100 ಯೂನಿಟ್ / ಕೆಜಿ / ದಿನಕ್ಕೆ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಒಂದು ಮಗು ತಾಪಮಾನದೊಂದಿಗೆ ಬಂದರೆ, ವಿಶಾಲ-ಸ್ಪೆಕ್ಟ್ರಮ್ ಪ್ರತಿಜೀವಕವನ್ನು ತಕ್ಷಣ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಮಗುವು ಕೀಟೋಆಸಿಡೋಸಿಸ್ (ಡಿಕೆಎಐ) ಯ ಆರಂಭಿಕ ಚಿಹ್ನೆಗಳೊಂದಿಗೆ ಬಂದರೆ, ಅಂದರೆ. ಚಯಾಪಚಯ ಆಮ್ಲವ್ಯಾಧಿಯ ಹೊರತಾಗಿಯೂ, ಡಿಸ್ಪೆಪ್ಟಿಕ್ ದೂರುಗಳು (ವಾಕರಿಕೆ, ವಾಂತಿ), ನೋವು, ಆಳವಾದ ಉಸಿರಾಟದಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ, ಆದರೆ ಪ್ರಜ್ಞೆ ಅಗತ್ಯ:
2% ಸೋಡಾದ ದ್ರಾವಣದೊಂದಿಗೆ ಹೊಟ್ಟೆಯನ್ನು ತೊಳೆಯಿರಿ.
ಶುದ್ಧೀಕರಣವನ್ನು ಹಾಕಿ, ತದನಂತರ ವೈದ್ಯಕೀಯ ಎನಿಮಾವನ್ನು 150-200 ಮಿಲಿ ಪರಿಮಾಣದಲ್ಲಿ 2% ಸೋಡಾದ ಬೆಚ್ಚಗಿನ ದ್ರಾವಣದೊಂದಿಗೆ ಇರಿಸಿ.
ಅಲ್ಬುಮಿನ್ ದ್ರಾವಣ, ಶಾರೀರಿಕ ದ್ರಾವಣವನ್ನು ಒಳಗೊಂಡಿರುವ ಇನ್ಫ್ಯೂಷನ್ ಥೆರಪಿಯನ್ನು ಕೈಗೊಳ್ಳಲು, ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವು 14-16 ಎಂಎಂಒಎಲ್ / ಲೀ ಮೀರದಿದ್ದರೆ, 1: 1 ಅನುಪಾತದಲ್ಲಿ 10% ಗ್ಲೂಕೋಸ್ ಮತ್ತು ರಿಂಗರ್ ದ್ರಾವಣಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ ಇನ್ಫ್ಯೂಷನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ದೈನಂದಿನ ಅವಶ್ಯಕತೆಗಳ ಆಧಾರದ ಮೇಲೆ 2-3 ಗಂಟೆಗಳ ಕಾಲ ಲೆಕ್ಕಹಾಕಲಾಗುತ್ತದೆ, ಏಕೆಂದರೆ ತರುವಾಯ, ನೀವು ಮೌಖಿಕ ಪುನರ್ಜಲೀಕರಣಕ್ಕೆ ಬದಲಾಯಿಸಬಹುದು.
ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು 0.1 U / kg / h ದರದಲ್ಲಿ ನಡೆಸಲಾಗುತ್ತದೆ, ಗ್ಲೂಕೋಸ್ ಮಟ್ಟ 14-16 mmol / L ಆಗಿದ್ದರೆ, ಡೋಸ್ 0.05 U / kg / h ಮತ್ತು 11 mmol / L ನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟದಲ್ಲಿ ನಾವು ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಆಡಳಿತಕ್ಕೆ ಬದಲಾಯಿಸುತ್ತೇವೆ.
ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಅನ್ನು ನಿಲ್ಲಿಸಿದ ನಂತರ ಮಗುವನ್ನು ನಡೆಸುವ ತಂತ್ರಗಳು
3 ದಿನಗಳವರೆಗೆ - ಕೊಬ್ಬು ಇಲ್ಲದೆ ಆಹಾರ ಸಂಖ್ಯೆ 5, ನಂತರ 9 ಟೇಬಲ್.
ಕ್ಷಾರೀಯ ದ್ರಾವಣಗಳು (ಖನಿಜಯುಕ್ತ ನೀರು, 2% ಸೋಡಾದ ಪರಿಹಾರ), ಕಿತ್ತಳೆ-ಕೆಂಪು ಬಣ್ಣವನ್ನು ಹೊಂದಿರುವ ರಸಗಳು ಸೇರಿದಂತೆ ಸಾಕಷ್ಟು ನೀರು ಕುಡಿಯಿರಿ, ಏಕೆಂದರೆ ಅವು ದೊಡ್ಡ ಪ್ರಮಾಣದ ಪೊಟ್ಯಾಸಿಯಮ್ ಅನ್ನು ಹೊಂದಿರುತ್ತವೆ.
ಬಾಯಿಯಿಂದ, 4% ಪೊಟ್ಯಾಸಿಯಮ್ ಕ್ಲೋರೈಡ್ ದ್ರಾವಣ, 1 ಡೆಸ್ -1 ಟೇಬಲ್. 7-10 ದಿನಗಳವರೆಗೆ ದಿನಕ್ಕೆ 4 ಬಾರಿ ಚಮಚ ಮಾಡಿ, ಏಕೆಂದರೆ ಹೈಪೋಕಲಿಸ್ಥಿಯಾದ ತಿದ್ದುಪಡಿ ಬಹಳ ಸಮಯ.
ಈ ಕೆಳಗಿನ ಕ್ರಮದಲ್ಲಿ 5 ಚುಚ್ಚುಮದ್ದಿನಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ: ಬೆಳಿಗ್ಗೆ 6 ಗಂಟೆಗೆ, ತದನಂತರ ಬೆಳಗಿನ ಉಪಾಹಾರ, lunch ಟ, ಭೋಜನ ಮತ್ತು ರಾತ್ರಿಯಲ್ಲಿ. ಮೊದಲ ಡೋಸ್ 1-2 ಘಟಕಗಳು, ಕೊನೆಯ ಡೋಸ್ 2-6 ಯುನಿಟ್ಗಳು, ದಿನದ ಮೊದಲಾರ್ಧದಲ್ಲಿ - ದೈನಂದಿನ ಡೋಸ್ನ 2/3. ಕೀಟೋಆಸಿಡೋಸಿಸ್ನಿಂದ ಹೊರಹಾಕುವ ದೈನಂದಿನ ಪ್ರಮಾಣವು ಸಾಮಾನ್ಯವಾಗಿ 1 ಯು / ಕೆಜಿ ದೇಹದ ತೂಕಕ್ಕೆ ಸಮಾನವಾಗಿರುತ್ತದೆ. ಅಂತಹ ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು 2-3 ದಿನಗಳವರೆಗೆ ನಡೆಸಲಾಗುತ್ತದೆ, ಮತ್ತು ನಂತರ ಮಗುವನ್ನು ಮೂಲ ಬೋಲಸ್ ಚಿಕಿತ್ಸೆಗೆ ವರ್ಗಾಯಿಸಲಾಗುತ್ತದೆ.
ಗಮನಿಸಿ ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಅಭಿವೃದ್ಧಿ ಹೊಂದುತ್ತಿರುವ ಮಗುವಿಗೆ ತಾಪಮಾನದಲ್ಲಿ ಹೆಚ್ಚಳವಾಗಿದ್ದರೆ, ವಿಶಾಲ-ಸ್ಪೆಕ್ಟ್ರಮ್ ಪ್ರತಿಜೀವಕಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಅಭಿವೃದ್ಧಿ ಹೊಂದಿದ ಹೈಪೋವೊಲೆಮಿಯಾ ಮತ್ತು ಮೆಟಾಬಾಲಿಕ್ ಆಸಿಡೋಸಿಸ್ನಿಂದ ಉಂಟಾಗುವ ಹೆಮೋಸ್ಟಾಸಿಸ್ ಅಸ್ವಸ್ಥತೆಗಳಿಗೆ ಸಂಬಂಧಿಸಿದಂತೆ, ಹೆಪಾರಿನ್ ಅನ್ನು ದಿನನಿತ್ಯದ 100 ಯು / ಕೆಜಿ ದೇಹದ ತೂಕದಲ್ಲಿ ಹರಡುವ ನಾಳೀಯ ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆ ಸಿಂಡ್ರೋಮ್ ತಡೆಗಟ್ಟಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಡೋಸೇಜ್ ಅನ್ನು 4 ಚುಚ್ಚುಮದ್ದಿನ ಮೇಲೆ ವಿತರಿಸಲಾಗುತ್ತದೆ, co ಷಧಿಯನ್ನು ಕೋಗುಲೊಗ್ರಾಮ್ ನಿಯಂತ್ರಣದಲ್ಲಿ ನೀಡಲಾಗುತ್ತದೆ.
ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆ
ಡಯಟ್
ಒಟ್ಟು ಕ್ಯಾಲೊರಿಗಳನ್ನು ಮಗುವಿನ ವಯಸ್ಸಿನಿಂದ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ, ಜೊತೆಗೆ ಹೆಚ್ಚುವರಿ ಅಥವಾ ತೂಕದ ಕೊರತೆ. ಸೂತ್ರದ ಪ್ರಕಾರ ಲೆಕ್ಕಾಚಾರವನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ: 1000 ಕಿಲೋಕ್ಯಾಲರಿ + 100 • n (n ಎಂಬುದು ಒಂದು ವರ್ಷಕ್ಕಿಂತ ಹಳೆಯ ವರ್ಷಗಳ ಸಂಖ್ಯೆ). ಹೆಚ್ಚಿನ ದ್ರವ್ಯರಾಶಿಯೊಂದಿಗೆ, ಕ್ಯಾಲೋರಿ 10 - 15% ರಷ್ಟು ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಮತ್ತು ಕೊರತೆಯೊಂದಿಗೆ ಅದು 10 - 15% ರಷ್ಟು ಹೆಚ್ಚಾಗುತ್ತದೆ. ಒಂದು ವರ್ಷದವರೆಗಿನ ಮಗುವಿನ ದೈನಂದಿನ ಕ್ಯಾಲೊರಿ ಅಂಶವು ವಯಸ್ಸು ಮತ್ತು ಆಹಾರದ ಪ್ರಕಾರವನ್ನು ನಿರ್ಧರಿಸುತ್ತದೆ ಮತ್ತು ಆರೋಗ್ಯವಂತ ಮಗುವಿನ ಆಹಾರಕ್ರಮಕ್ಕೆ ಸಂಪೂರ್ಣವಾಗಿ ಹೊಂದಿಕೆಯಾಗುತ್ತದೆ. ಆಹಾರವು 50-60% ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು, 15-20% ಪ್ರೋಟೀನ್ ಮತ್ತು 30-35% ಕೊಬ್ಬನ್ನು ಹೊಂದಿರುತ್ತದೆ ಎಂದು ಗಮನಿಸಬೇಕು.
ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಬ್ರೆಡ್ ಘಟಕಗಳಲ್ಲಿ ಲೆಕ್ಕಹಾಕಲಾಗುತ್ತದೆ - 1 ಎಕ್ಸ್ಇ = 10 - 12 ಗ್ರಾಂ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್. ಆಹಾರದಲ್ಲಿ, ಸಾಕಷ್ಟು ಪ್ರಮಾಣದ ಫೈಬರ್ ಇರಬೇಕು ಮತ್ತು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು ಕಡಿಮೆ ಗ್ಲೈಸೆಮಿಕ್ ಸೂಚ್ಯಂಕದೊಂದಿಗೆ ಇರಬೇಕು. 1 gr ನ ಶಕ್ತಿಯ ಮೌಲ್ಯ ಎಂದು ನೆನಪಿನಲ್ಲಿಡಬೇಕು. ಪ್ರೋಟೀನ್ ಮತ್ತು 1 ಗ್ರಾಂ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು = 4 ಕೆ.ಸಿ.ಎಲ್, ಮತ್ತು 1 ಗ್ರಾಂ ಕೊಬ್ಬು = 9 ಕೆ.ಸಿ.ಎಲ್. ಸುಲಭವಾಗಿ ಜೀರ್ಣವಾಗುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಪೋಷಣೆಯಿಂದ ಹೊರಗಿಡಲಾಗುತ್ತದೆ. ಆಸ್ಪರ್ಟೇಮ್ ಅನ್ನು ಆಸ್ಪರ್ಟೇಮ್ ಅನ್ನು ಮಾತ್ರ ಬಳಸಬಹುದು, ದಿನಕ್ಕೆ 3 ಮಾತ್ರೆಗಳಿಗಿಂತ ಹೆಚ್ಚಿಲ್ಲ. ಕೊಬ್ಬನ್ನು 50% ಪ್ರಾಣಿ ಫ್ಯೂಸಿಬಲ್ ಕೊಬ್ಬುಗಳು ಮತ್ತು 50% ತರಕಾರಿಗಳಿಂದ ಪ್ರತಿನಿಧಿಸಬೇಕು. Meal ಟಗಳ ಸಂಖ್ಯೆ ಮಗುವಿನ ವಯಸ್ಸು ಮತ್ತು ಗುಣಲಕ್ಷಣಗಳನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. E.P. ಕಸಟ್ಕಿನಾ ಹಳೆಯ ಮಕ್ಕಳಿಗೆ 2 ಪೌಷ್ಠಿಕಾಂಶದ ಆಯ್ಕೆಗಳನ್ನು ನೀಡುತ್ತದೆ:
1 ವರ್ಷಕ್ಕಿಂತ ಕಡಿಮೆ ವಯಸ್ಸಿನ ಚಿಕ್ಕ ಮಕ್ಕಳು, ಪೌಷ್ಠಿಕಾಂಶದ ಲೆಕ್ಕಾಚಾರ ಮತ್ತು ಪೂರಕ ಆಹಾರಗಳು ಸೇರಿದಂತೆ als ಟಗಳ ಸಂಖ್ಯೆಯನ್ನು ಆಹಾರದ ಪ್ರಕಾರದಿಂದ (ಕೃತಕ, ಮಿಶ್ರ, ನೈಸರ್ಗಿಕ) ನಡೆಸಲಾಗುತ್ತದೆ. ಸ್ತನ್ಯಪಾನವನ್ನು 1.5 ವರ್ಷಗಳವರೆಗೆ ಇಡುವುದು ಸೂಕ್ತವಾಗಿದೆ ಎಂದು ಗಮನಿಸಬೇಕು. ನಮ್ಮ ಡೇಟಾದ ಪ್ರಕಾರ, ಪೋಷಕರು ಈ ರೀತಿಯ ಆಹಾರಕ್ಕಾಗಿ ಹೆಚ್ಚು ಪ್ರೇರೇಪಿಸಲ್ಪಡುತ್ತಾರೆ.
ಇನ್ಸುಲಿನ್ ವಿಧಗಳು
ಇನ್ಸುಲಿನ್ನ ಅಲ್ಟ್ರಾಶಾರ್ಟ್ ಸಾದೃಶ್ಯಗಳು - ನೊವೊರಾಪಿಡ್, ಹುಮಲಾಗ್ (ನೋವಾ-ನಾರ್ಡಿಸ್ಕ್, ಎಲ್ಲೀ-ಲಿಲಿ ಸಂಸ್ಥೆಗಳು).
ಸಣ್ಣ - ಆಕ್ಟ್ರಾಪಿಡ್, ಹುಮುಲಿನ್ ಆರ್.
ಮಧ್ಯಂತರ ಕ್ರಿಯೆ - ಪ್ರೋಟಾಫಾನ್, ಹುಮುಲಿನ್ ಎನ್ (ನೋವಾ-ನಾರ್ಡಿಸ್ಕ್, ಎಲಿ-ಲಿಲಿ ಸಂಸ್ಥೆಗಳು).
ಪ್ರಸ್ತುತ, ಮಧುಮೇಹಶಾಸ್ತ್ರಜ್ಞನ ಅಭ್ಯಾಸವು ಗರಿಷ್ಠವಲ್ಲದ ವಿಸ್ತೃತ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ಗಳನ್ನು ಒಳಗೊಂಡಿದೆ - ಡಿಟೆಮಿರ್ (ಸಂಸ್ಥೆ ನೋವಾ-ನಾರ್ಡಿಸ್ಕ್), ಲ್ಯಾಂಟಸ್ (ಸಂಸ್ಥೆ ಅವೆಂಟಿಸ್).
ಈ drugs ಷಧಿಗಳನ್ನು ಅಲ್ಟ್ರಾಶಾರ್ಟ್ ಇನ್ಸುಲಿನ್ನ ಬೋಲಸ್ ಆಡಳಿತದ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಬಾಸಲ್ ಇನ್ಸುಲಿನ್ಗಳಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ.
ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಇತ್ತೀಚಿನ ಪ್ರಗತಿಯೆಂದರೆ ಇನ್ಸುಲಿನ್ ಪಂಪ್ಗಳ (ಪಂಪ್ಗಳು) ಪರಿಚಯ, ಇದು ಅಲ್ಟ್ರಾ-ಶಾರ್ಟ್ ಇನ್ಸುಲಿನ್ಗಳನ್ನು ಮಾತ್ರ ಬಳಸಿಕೊಂಡು ಈ ಪಂಪ್ಗಳಲ್ಲಿ ಗ್ಲೈಸೆಮಿಯದ ದೈನಂದಿನ ತಿದ್ದುಪಡಿಯನ್ನು ಒದಗಿಸುತ್ತದೆ.
ಅಲ್ಪ-ನಟನೆಯ ಮೂಗಿನ ಇನ್ಸುಲಿನ್ ಅನ್ನು ವಿದೇಶದಲ್ಲಿ ವೈದ್ಯರ ಅಭ್ಯಾಸಕ್ಕೆ ಪರಿಚಯಿಸಲಾಗಿದೆ; ಮಕ್ಕಳಲ್ಲಿ ಇದರ ಬಳಕೆಯ ಬಗ್ಗೆ ಯಾವುದೇ ಮಾಹಿತಿಯಿಲ್ಲ.
ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆ
ತೀವ್ರವಾದ ಪರೀಕ್ಷಾ ನಿಯಮಗಳನ್ನು ಪ್ರಸ್ತುತ ಬಳಸಲಾಗುತ್ತಿದೆ, ಇದು ದೃಶ್ಯ ಪರೀಕ್ಷಾ ಪಟ್ಟಿಗಳನ್ನು ಅಥವಾ ಗ್ಲೂಕೋಮೀಟರ್ ಮತ್ತು ಇನ್ಸುಲಿನ್ನ ಡೋಸ್ ಹೊಂದಾಣಿಕೆಯನ್ನು ಬಳಸಿಕೊಂಡು ಗ್ಲೈಸೆಮಿಯವನ್ನು ಏಕಕಾಲದಲ್ಲಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ. ಪ್ರಸ್ತುತ, ಮಕ್ಕಳಲ್ಲಿ ತಳೀಯವಾಗಿ ವಿನ್ಯಾಸಗೊಳಿಸಲಾದ ಇನ್ಸುಲಿನ್ಗಳನ್ನು ಮಾತ್ರ ಬಳಸಲಾಗುತ್ತದೆ, ಅವು ಅಲ್ಟ್ರಾಶಾರ್ಟ್ (2 ಗಂಟೆ), ಸಣ್ಣ (6-8 ಗಂಟೆಗಳು) ಮತ್ತು ಮಧ್ಯಂತರ (16 ಗಂಟೆಗಳು). ಈ ಮಗುವಿನ ಗುಣಲಕ್ಷಣಗಳನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಂಡು ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರಿಂದ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಸೂಚಿಸುವ ವೇಳಾಪಟ್ಟಿಯನ್ನು ಆಯ್ಕೆ ಮಾಡಲಾಗುತ್ತದೆ, ಮೂಲ ಬೋಲಸ್ ಮೋಡ್ ಅನ್ನು ಬಳಸಲಾಗುತ್ತದೆ, ಅಂದರೆ.ಹಗಲಿನಲ್ಲಿ, ಬಾಸಲ್ ಇನ್ಸುಲಿನ್ (ಮಧ್ಯಂತರ ಕ್ರಿಯೆ) ಪರಿಚಯದೊಂದಿಗೆ ಏಕಕಾಲದಲ್ಲಿ, ಮುಖ್ಯ .ಟಕ್ಕೆ ಮುಂಚಿತವಾಗಿ ಕಿರು-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಅನ್ನು ನೀಡಲಾಗುತ್ತದೆ. ಮಧ್ಯಂತರ-ನಟನೆ ಇನ್ಸುಲಿನ್ ಅನ್ನು ದಿನಕ್ಕೆ 1 ರಿಂದ 4 ಬಾರಿ, ಕಡಿಮೆ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಅನ್ನು ನಿರ್ವಹಿಸಬಹುದು - ದಿನಕ್ಕೆ 4 ರಿಂದ 6 ಬಾರಿ, ಎಲ್ಲವನ್ನೂ ತಜ್ಞರು ನಿರ್ಧರಿಸುತ್ತಾರೆ.
ಅಲ್ಟ್ರಾಶಾರ್ಟ್ ಇನ್ಸುಲಿನ್ ನ ಪ್ರಯೋಜನಗಳು
ಅವುಗಳನ್ನು before ಟಕ್ಕೆ ಮುಂಚಿತವಾಗಿ ತಕ್ಷಣವೇ ನಿರ್ವಹಿಸಲಾಗುತ್ತದೆ, ಕಡಿಮೆ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ಗಳನ್ನು ಸೂಚಿಸುವಾಗ 30 ರಿಂದ 40 ನಿಮಿಷ ಕಾಯುವ ಅಗತ್ಯವಿಲ್ಲ, ಅವುಗಳನ್ನು ಸೂಚಿಸಿದಾಗ, ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಅಪಾಯವು ಕಡಿಮೆಯಾಗುತ್ತದೆ, .ಟದ ಸಮಯದಲ್ಲಿ ಮಗುವಿಗೆ ಸ್ವಾತಂತ್ರ್ಯ ಸಿಗುತ್ತದೆ. ನಾವು ಇತ್ತೀಚೆಗೆ ಹದಿಹರೆಯದವರಿಗೆ ಹೆಚ್ಚಿನ ಪ್ರೇರಣೆ ಮತ್ತು ಉತ್ತಮ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣ ಮತ್ತು ಸ್ವಯಂ ನಿಯಂತ್ರಣದೊಂದಿಗೆ ಅಲ್ಟ್ರಾ-ಶಾರ್ಟ್ ಇನ್ಸುಲಿನ್ಗಳನ್ನು ಬಳಸಿದ್ದೇವೆ. ಇನ್ಸುಲಿನ್ನ ದೈನಂದಿನ ಪ್ರಮಾಣವನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ, ಸಾಮಾನ್ಯವಾಗಿ ಅನಾರೋಗ್ಯದ ಮೊದಲ ವರ್ಷದಲ್ಲಿ ಇದು 0.5 ಯು / ಕೆಜಿ ದೇಹದ ತೂಕ, 5 ವರ್ಷಗಳ ನಂತರ - 1 ಯು / ಕೆಜಿ ದೇಹದ ತೂಕ. ಚಿಕ್ಕ ಮಕ್ಕಳಲ್ಲಿ, ಗ್ಲೈಸೆಮಿಯಾ ಮತ್ತು ದೇಹದ ತೂಕದಲ್ಲಿ ಹೆಚ್ಚಳವನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಂಡು ಡೋಸೇಜ್ ಅನ್ನು ಲೆಕ್ಕಹಾಕಲಾಗುತ್ತದೆ, ಇದಕ್ಕೆ ಹೆಚ್ಚು ಬಾರಿ ಡೋಸ್ ಹೊಂದಾಣಿಕೆ ಅಗತ್ಯವಿರುತ್ತದೆ, ಆದರೆ ಅದೇನೇ ಇದ್ದರೂ ಅವು ದೇಹದ ತೂಕದ 0.25 - 0.5 ಯು / ಕೆಜಿ ಮೀರಬಾರದು. ಹದಿಹರೆಯದವರಲ್ಲಿ, ಇನ್ಸುಲಿನ್ ಕ್ಲಿಯರೆನ್ಸ್ ಹೆಚ್ಚಳದಿಂದಾಗಿ, ಇನ್ಸುಲಿನ್ ಅಗತ್ಯವು 1 ರಿಂದ 2 ಯು / ಕೆಜಿ ದೇಹದ ತೂಕವಾಗಿರುತ್ತದೆ.
ದೀರ್ಘಕಾಲದ ಇನ್ಸುಲಿನ್ ಮಿತಿಮೀರಿದ ಪ್ರಮಾಣ ಸಿಂಡ್ರೋಮ್
ಇನ್ಸುಲಿನ್ ಅಸಮರ್ಪಕ ಪ್ರಮಾಣದಲ್ಲಿ, ಸೊಮೊಜಿ ಪರಿಣಾಮದ ಬೆಳವಣಿಗೆ ಸಾಧ್ಯ. ರಾತ್ರಿಯ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾಕ್ಕೆ ಪ್ರತಿಕ್ರಿಯೆಯಾಗಿ, ಕಾಂಟ್ರಾ-ಹಾರ್ಮೋನುಗಳ ಹಾರ್ಮೋನುಗಳ (ಗ್ಲುಕೋಗೊನ್, ಕಾರ್ಟಿಸೋಲ್, ಅಡ್ರಿನಾಲಿನ್, ಬೆಳವಣಿಗೆಯ ಹಾರ್ಮೋನ್) ಬಿಡುಗಡೆಯಾದಾಗ ಇನ್ಸುಲಿನ್ ಮಿತಿಮೀರಿದ ಸೇವನೆಯ ಸಂದರ್ಭದಲ್ಲಿ ಈ ಪರಿಣಾಮವನ್ನು ಗುರುತಿಸಲಾಗುತ್ತದೆ, ಇದು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಉಪವಾಸದ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಕ್ಲಿನಿಕಲ್ ಅಭಿವ್ಯಕ್ತಿಗಳು:
ಬೆಳಿಗ್ಗೆ ಕಿರಿಕಿರಿ
ಬೆಳಗಿನ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾದ ಬಹುಪಾಲು ಕಂತುಗಳಲ್ಲಿ, ಕಾರಣವು ಬೆಳಿಗ್ಗೆ ಸಾಪೇಕ್ಷ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧವಾಗಿರಬಹುದು (ಮುಂಜಾನೆ 5 ರಿಂದ 9 ರವರೆಗೆ), ಡೌನ್ ವಿದ್ಯಮಾನ ಎಂದು ಕರೆಯಲ್ಪಡುವ, ಮುಂಜಾನೆಯ ವಿದ್ಯಮಾನ. ಇದು ಕಾಂಟ್ರಾ-ಹಾರ್ಮೋನುಗಳ ಹಾರ್ಮೋನಿನ ರಾತ್ರಿಯ ಸ್ರವಿಸುವಿಕೆಯಿಂದ ಉಂಟಾಗುತ್ತದೆ - ಬೆಳವಣಿಗೆಯ ಹಾರ್ಮೋನ್.
ರೋಗನಿರ್ಣಯಕ್ಕಾಗಿ, ಬೆಳಿಗ್ಗೆ 3 ಗಂಟೆಗೆ ಸಕ್ಕರೆಯನ್ನು ನಿರ್ಧರಿಸುವುದು ಬಹಳ ಮುಖ್ಯ. ಮುಂಜಾನೆ 3 ಗಂಟೆಗೆ ಸಕ್ಕರೆ ಸಾಮಾನ್ಯವಾಗಿದ್ದರೆ, ಮತ್ತು ಬೆಳಿಗ್ಗೆ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಡೌನ್ ವಿದ್ಯಮಾನವಾಗಿದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಮಧ್ಯಂತರ ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದನ್ನು 23 ಗಂಟೆಗಳ ಕಾಲ ಮುಂದೂಡುವುದು ಉತ್ತಮ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮತ್ತು ಮೋಡಿ ಡಯಾಬಿಟಿಸ್ ಚಿಕಿತ್ಸೆ
ರೋಗನಿರ್ಣಯವನ್ನು ದೃ To ೀಕರಿಸಲು, ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಹೊರೆಯ ಮೊದಲು ಮತ್ತು ನಂತರದ ಮಕ್ಕಳು ಐಆರ್ಐ ಅಥವಾ ಸಿ-ಪೆಪ್ಟೈಡ್ ಅಧ್ಯಯನವನ್ನು ನಡೆಸುತ್ತಾರೆ, ಎರಡನೆಯದು ಹೆಚ್ಚು ತಿಳಿವಳಿಕೆ ನೀಡುತ್ತದೆ. ಗ್ಲೈಕೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ಮಟ್ಟವನ್ನು ಪರಿಶೀಲಿಸಲಾಗುತ್ತದೆ. ಪ್ರಸ್ತುತ, MODY- ಮಧುಮೇಹದ ಚಿಕಿತ್ಸೆಯು ಅದರ ಪ್ರಕಾರವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ, ಅಂದರೆ. ಬಿಗ್ವಾನೈಡ್ಸ್ (ಮೆಟ್ಫಾರ್ಮಿನ್) ಮತ್ತು ಇನ್ಸುಲಿನ್ ಎರಡನ್ನೂ ಬಳಸಬಹುದು.
ಕ್ರೀಡೆ ಮತ್ತು ವ್ಯಾಯಾಮ
ನಿಯಮಿತ ಮತ್ತು ಸಾಕಷ್ಟು ದೈಹಿಕ ಚಟುವಟಿಕೆಯು ಇನ್ಸುಲಿನ್ ಸೂಕ್ಷ್ಮತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ ಮತ್ತು ಅದರ ಅಗತ್ಯವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಸಾಮಾನ್ಯವಾಗಿ, ಜನರು eating ಟ ಮಾಡಿದ ಒಂದು ಗಂಟೆಗಿಂತ ಮುಂಚೆಯೇ ಕ್ರೀಡೆಗಳಿಗೆ ಹೋಗುತ್ತಾರೆ. ವ್ಯಾಯಾಮದ ಮೊದಲು ಮತ್ತು ನಂತರ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಪರೀಕ್ಷಿಸುವುದು ಸೂಕ್ತವಾಗಿದೆ, ಇದು ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ಸರಿಹೊಂದಿಸಲು ನಿಮಗೆ ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ. ಕಡಿಮೆ ಮತ್ತು ಹೆಚ್ಚಿನ ಗ್ಲೈಸೆಮಿಯಾ ಎರಡನ್ನೂ ಹೊಂದಿರುವ ಮಗು ಕ್ರೀಡೆಗಳಲ್ಲಿ ತೊಡಗಿಸಿಕೊಳ್ಳುವುದು ಸ್ವೀಕಾರಾರ್ಹವಲ್ಲ. ಮೊದಲ ಪ್ರಕರಣದಲ್ಲಿ, ಮಗುವು ತರಗತಿಗೆ ಮೊದಲು 1-2 XE ತಿನ್ನಬೇಕು, ಮತ್ತು ಎರಡನೆಯ ಸಂದರ್ಭದಲ್ಲಿ, ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಗೆ ಪರಿಹಾರ ಅಗತ್ಯ, ಮತ್ತು ನಂತರ ಕ್ರೀಡೆಗಳಿಗೆ ಪ್ರವೇಶ. ಲೋಡ್ ಅವಧಿಯು ಸರಾಸರಿ 30-40 ನಿಮಿಷಗಳಾಗಿರಬೇಕು. ಕ್ರೀಡೆಯು dinner ಟದ ಮೂಲಕ ಕೊನೆಗೊಂಡರೆ, ರಾತ್ರಿಯ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ತಡೆಗಟ್ಟಲು ನೀವು ಮಧ್ಯಂತರ ಇನ್ಸುಲಿನ್ನ ಸಂಜೆಯ ಪ್ರಮಾಣವನ್ನು 2 ಘಟಕಗಳಿಂದ ಕಡಿಮೆ ಮಾಡಬೇಕಾಗುತ್ತದೆ.
ತರಬೇತಿ
ರೋಗದ ಬಗ್ಗೆ ಪೋಷಕರು ಮತ್ತು ಮಕ್ಕಳಿಗೆ ಸಂಪೂರ್ಣವಾಗಿ ತಿಳಿಸುವುದು ತರಬೇತಿಯ ಉದ್ದೇಶ. ಸ್ವಯಂ ನಿಯಂತ್ರಣವನ್ನು ಸರಿಯಾಗಿ ನಡೆಸಲು ಮಕ್ಕಳು ಮತ್ತು ಪೋಷಕರನ್ನು ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ಪರಿಚಯಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ಅಗತ್ಯವಿದ್ದರೆ, ರಾಜ್ಯದಲ್ಲಿ ಸಂಭವನೀಯ ಬದಲಾವಣೆಗಳಿಗೆ ಸರಿಯಾಗಿ ಪ್ರತಿಕ್ರಿಯಿಸುತ್ತದೆ. ಸ್ಕೂಲ್ ಆಫ್ ಡಯಾಬಿಟಿಸ್ನ ವೈದ್ಯರು, ನರ್ಸ್-ಶಿಕ್ಷಕರು ಈ ತರಬೇತಿಯನ್ನು ನಡೆಸುತ್ತಾರೆ. ತರಬೇತಿಯ ಸಮಯದಲ್ಲಿ, ಸಂಭವಿಸುವ ಸಮಸ್ಯೆಗೆ ಮಗು ಮತ್ತು ಪೋಷಕರ ಮಾನಸಿಕ ಸಿದ್ಧತೆಯಿಂದ ಒಂದು ಪ್ರಮುಖ ಸ್ಥಳವನ್ನು ಆಕ್ರಮಿಸಿಕೊಳ್ಳಲಾಗುತ್ತದೆ, ಇದನ್ನು ಮನಶ್ಶಾಸ್ತ್ರಜ್ಞರೊಂದಿಗೆ ಒಟ್ಟಾಗಿ ನಡೆಸಲಾಗುತ್ತದೆ.
ಚಿಕಿತ್ಸೆ ಮತ್ತು ನಿಯಂತ್ರಣದ ಉದ್ದೇಶ
ಸರಿಯಾದ ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯು ರೋಗದ ಕೊಳೆಯುವಿಕೆಯನ್ನು ತಡೆಗಟ್ಟುವುದು, ನಿಧಾನವಾಗಿ ಬೆಳೆಯುತ್ತಿರುವ ತೊಡಕುಗಳನ್ನು ತಡೆಗಟ್ಟುವುದು (ನಾಳೀಯ).
ಮುಖ್ಯ ಗುರಿ: ಮಗುವಿಗೆ ಸರಿಯಾದ ದೈಹಿಕ ಮತ್ತು ಮಾನಸಿಕ ಬೆಳವಣಿಗೆ, ಅವನ ಯಶಸ್ವಿ ಸಾಮಾಜಿಕ ದೃಷ್ಟಿಕೋನ.
ಈ ಗುರಿಯನ್ನು ಸಾಧಿಸಲು, ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಸಂಪೂರ್ಣ ಪರಿಹಾರ, ಅಂದರೆ. ನಾರ್ಮೋಗ್ಲೈಸೀಮಿಯಾ ಮತ್ತು ಅಗ್ಲುಕೋಸುರಿಯಾ, ಸಾಮಾನ್ಯ ಗ್ಲೈಕೋಸೈಲೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ಅಂಶ. ಇದರಲ್ಲಿ ನಿಯಂತ್ರಣ ಮತ್ತು ಸ್ವಯಂ ನಿಯಂತ್ರಣ ಸಹಾಯ, ಇದು ಸೂಚಿಸುತ್ತದೆ: ಪೌಷ್ಠಿಕಾಂಶದ ಸಾಪ್ತಾಹಿಕ ಲೆಕ್ಕಾಚಾರ, ನಿಯಮಿತ ದೈಹಿಕ ಪರಿಶ್ರಮದ ಸಮಯದಲ್ಲಿ ನಿಯಂತ್ರಣ.
ಪ್ರತಿ 2-3 ತಿಂಗಳಿಗೊಮ್ಮೆ ಗ್ಲೈಕೋಸೈಲೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ಅಧ್ಯಯನವು ಆದರ್ಶವಾಗಿದೆ. ಚಿಕಿತ್ಸೆಯ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ, ತೂಕ ಮತ್ತು ಎತ್ತರದ ಚಲನಶಾಸ್ತ್ರದ ಅಧ್ಯಯನವು ಕಡ್ಡಾಯವಾಗಿದೆ.
ಮಧುಮೇಹವು 5 ವರ್ಷಗಳಿಗಿಂತ ಹೆಚ್ಚು ಕಾಲ ಇದ್ದರೆ, ರಕ್ತದೊತ್ತಡವನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು, ಅಲ್ಬುಮಿನೂರಿಯಾಕ್ಕೆ ಮೂತ್ರಶಾಸ್ತ್ರ, ರೆಟಿನೋಪತಿ ಪತ್ತೆಗಾಗಿ ಕಣ್ಣಿನ ಚಿಕಿತ್ಸಾಲಯದ ನಾಳೀಯ ರೋಗನಿರ್ಣಯ ಕೋಣೆಯಲ್ಲಿ ರೋಗಿಗಳ ವಾರ್ಷಿಕ ಸಮಾಲೋಚನೆ ಅಗತ್ಯ. ವರ್ಷಕ್ಕೆ ಎರಡು ಬಾರಿ ಮಗುವನ್ನು ದಂತವೈದ್ಯರು ಮತ್ತು ಇಎನ್ಟಿ ವೈದ್ಯರು ಪರೀಕ್ಷಿಸಬೇಕು.
ಟೈಪ್ I ಡಯಾಬಿಟಿಸ್ನಲ್ಲಿ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯವನ್ನು ಸರಿದೂಗಿಸುವ ಮಾನದಂಡ
ಕ್ಯಾಪಿಲ್ಲರಿ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಸ್ವಯಂ-ಮೇಲ್ವಿಚಾರಣೆ, ಎಂಎಂಒಎಲ್ / ಲೀ (ಮಿಗ್ರಾಂ%)
ಮಲಗುವ ಮುನ್ನ ಗ್ಲೈಸೆಮಿಯಾ
ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ
ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವು ಆಹಾರದೊಂದಿಗೆ ನೀಡಲಾಗುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಪ್ರಮಾಣವನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಮೀರಿದರೆ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಬೆಳೆಯುತ್ತದೆ. ರೋಗಿಯನ್ನು ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಮತ್ತು / ಅಥವಾ ಸಾಕಷ್ಟು ಪ್ರಮಾಣದ ಪ್ಯಾರೆನ್ಟೆರಲ್ ಗ್ಲೂಕೋಸ್ನಿಂದ ತೆಗೆದುಹಾಕುವಾಗ ಅಭಾಗಲಬ್ಧ ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾಕ್ಕೆ ಮತ್ತೊಂದು ಕಾರಣವಾಗಿದೆ.
ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವು ಈ ಕೆಳಗಿನ ರೋಗಲಕ್ಷಣಗಳೊಂದಿಗೆ ಇರುತ್ತದೆ:
ಶ್ರವಣೇಂದ್ರಿಯ ಮತ್ತು ದೃಷ್ಟಿಹೀನತೆ
ಈ ಎಲ್ಲಾ ಲಕ್ಷಣಗಳು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಇಳಿಕೆಗೆ ಪ್ರತಿಕ್ರಿಯೆಯಾಗಿ ನ್ಯೂರೋಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಮತ್ತು ಸಹಾನುಭೂತಿ-ಮೂತ್ರಜನಕಾಂಗದ ಪ್ರತಿಕ್ರಿಯೆಯ ಅಭಿವ್ಯಕ್ತಿ. ಇದಲ್ಲದೆ, ಹಿರಿಯ ಮಕ್ಕಳು ಹಸಿವಿನ ಭಾವನೆಯನ್ನು ಹೊಂದಿದ್ದಾರೆ, ಮತ್ತು ಸಣ್ಣ, ಇದಕ್ಕೆ ವಿರುದ್ಧವಾಗಿ, ತಿನ್ನಲು ನಿರಾಕರಿಸುತ್ತಾರೆ.
ಸಹಾಯವನ್ನು ಒದಗಿಸದಿದ್ದರೆ, ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಕೋಮಾ ಬೆಳೆಯಬಹುದು, ಅಂದರೆ. ಕೇಂದ್ರ ನರಮಂಡಲದ ದುರ್ಬಲಗೊಂಡ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯಿಂದ ಉಂಟಾಗುವ ಪ್ರಜ್ಞೆಯ ನಷ್ಟ. ಆಳವಾದ ಕೋಮಾದೊಂದಿಗೆ, ಸೆರೆಬ್ರಲ್ ಎಡಿಮಾ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ, ಇದು ಪ್ರಾಯೋಗಿಕವಾಗಿ ಸೆಳೆತದ ಸಿಂಡ್ರೋಮ್ ರೂಪದಲ್ಲಿ ಪ್ರಕಟವಾಗುತ್ತದೆ.
ಸೌಮ್ಯ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾದೊಂದಿಗೆ, ನೀವು ತೀವ್ರವಾದ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ, ಸಕ್ಕರೆ, ಸಿಹಿತಿಂಡಿಗಳು, ಜಾಮ್, ಜಾಮ್ನೊಂದಿಗೆ ಬ್ರೆಡ್ ಅಥವಾ ಹಣ್ಣುಗಳನ್ನು ತಿನ್ನಬೇಕು. ಪ್ರಜ್ಞೆಯ ನಷ್ಟದೊಂದಿಗೆ, 20 ರಿಂದ 40% ಗ್ಲೂಕೋಸ್ ದ್ರಾವಣವನ್ನು 20.0 ರಿಂದ 40.0 ಪ್ರಮಾಣದಲ್ಲಿ ರಕ್ತನಾಳಕ್ಕೆ ಚುಚ್ಚಲಾಗುತ್ತದೆ. ಯಾವುದೇ ಪರಿಣಾಮವಿಲ್ಲದಿದ್ದರೆ, ಪ್ರಮಾಣವನ್ನು ಪುನರಾವರ್ತಿಸಬಹುದು. ಮನೆಯಲ್ಲಿ ಅಥವಾ ಶಾಲೆಯಲ್ಲಿ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಬೆಳವಣಿಗೆಯಾದರೆ ಮತ್ತು ಪ್ರಜ್ಞೆಯ ನಷ್ಟವನ್ನು ಗಮನಿಸಿದರೆ, ವೈದ್ಯರು ಬರುವ ಮೊದಲು 1 ಮಿಗ್ರಾಂ ಗ್ಲುಕಗನ್ / ಸ್ನಾಯುವನ್ನು ಸೇವಿಸುವುದು ಅವಶ್ಯಕ (ಗ್ಲುಕಜೆನ್, ನೊವೊ-ನಾರ್ಡಿಸ್ಕ್ ಕಂಪನಿ).
ವಿಶೇಷ ಸಂದರ್ಭಗಳಲ್ಲಿ ವೈದ್ಯರ ತಂತ್ರಗಳು
ಮಧ್ಯಂತರ ರೋಗಗಳು
ರೋಗದ ಸಮಯದಲ್ಲಿ, ಇನ್ಸುಲಿನ್ ಅಗತ್ಯವು ಹೆಚ್ಚಾಗುತ್ತದೆ, ಆದಾಗ್ಯೂ, ಹಸಿವು ಬದಲಾಗಬಹುದು, ಹೆಚ್ಚಾಗಿ ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಆದ್ದರಿಂದ, ಮಧ್ಯಂತರ ರೋಗಗಳ ಸಮಯದಲ್ಲಿ, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಹಾಗೂ ಗ್ಲೂಕೋಸ್ ಮತ್ತು ಮೂತ್ರದ ಅಸಿಟೋನ್ ಅನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು ಅವಶ್ಯಕ. ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಸಂದರ್ಭದಲ್ಲಿ, ಸಣ್ಣ ಇನ್ಸುಲಿನ್ ಕಾರಣ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ಹೆಚ್ಚಿಸಬಹುದು. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಡೋಸ್ ಬದಲಾವಣೆ ನಿಧಾನವಾಗಿರುತ್ತದೆ: ಮಗುವು ದಿನಕ್ಕೆ 20 PIECES ಅನ್ನು ಪಡೆದರೆ - 2 PIECES ಸೇರಿಸಿ, ದಿನಕ್ಕೆ 20 PIECES ಗಿಂತ ಹೆಚ್ಚು ಪಡೆದರೆ - 4 PIECES. ಆದರೆ ಸಾಮಾನ್ಯವಾಗಿ, ಅನಾರೋಗ್ಯದ ಸಮಯದಲ್ಲಿ ದೈನಂದಿನ ಡೋಸ್ ಹೆಚ್ಚಳವು ಆರಂಭಿಕ ಡೋಸ್ನ 20% ಕ್ಕಿಂತ ಹೆಚ್ಚಿರಬಾರದು.
ರೋಗದ ಸಮಯದಲ್ಲಿ ಹಸಿವು ಕಡಿಮೆಯಾದರೆ, ಆರಂಭಿಕ ಪ್ರಮಾಣವನ್ನು ಅವಲಂಬಿಸಿ ಡೋಸೇಜ್ ಅನ್ನು 2 ಅಥವಾ 4 PIECES ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, ಅಥವಾ ಕಡಿತದ ದಿಕ್ಕಿನಲ್ಲಿ ಅದರ ಬದಲಾವಣೆಯು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮತ್ತು ಸಂಭವನೀಯ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಅನ್ನು ಹದಗೆಡಿಸಲು ವೈದ್ಯರ ತಂತ್ರಗಳು: ಪಾಲಿಡಿಪ್ಸಿಯಾ, ಪಾಲಿಯುರಿಯಾ ರೋಗಲಕ್ಷಣಗಳ ನೋಟ.
ಈ ಸಂದರ್ಭದಲ್ಲಿ, ದಿನನಿತ್ಯದ ಡೋಸ್ನ 10-20% ರಷ್ಟು ಚಿಕ್ಕದಾದ ಇನ್ಸುಲಿನ್ನ ದೈನಂದಿನ ಪ್ರಮಾಣವನ್ನು ಹೆಚ್ಚಿಸುವುದು ಅಗತ್ಯವಾಗಿರುತ್ತದೆ, ಮುಖ್ಯ .ಟಕ್ಕೆ ಮುಂಚಿತವಾಗಿ ಅಗತ್ಯವಿರುವ ಸಂಖ್ಯೆಯ ಘಟಕಗಳನ್ನು ಸೇರಿಸುತ್ತದೆ. ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯವನ್ನು ಸರಿದೂಗಿಸಲು ಇದೇ ರೀತಿಯ ದೈನಂದಿನ ಪ್ರಮಾಣವನ್ನು 2-3 ದಿನಗಳವರೆಗೆ ನೀಡಬೇಕು. ಈ ಸಮಯದಲ್ಲಿ, ತಪ್ಪಾಗಿ ಜೋಡಿಸಲು ಕಾರಣವನ್ನು ಕಂಡುಹಿಡಿಯುವುದು ಅವಶ್ಯಕವಾಗಿದೆ ಆದ್ದರಿಂದ ಅದನ್ನು ಮುಂದುವರಿಸಲು ಅನುಮತಿಸಲಾಗುವುದಿಲ್ಲ.
ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆ
ಸ್ಥಳೀಯ ಅರಿವಳಿಕೆ ಅಡಿಯಲ್ಲಿ ಸಣ್ಣ ಕಾರ್ಯಾಚರಣೆಗಳನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ. ಸಾಮಾನ್ಯ ಆಹಾರ ಮತ್ತು ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯ ಸಾಮಾನ್ಯ ಕಟ್ಟುಪಾಡು. ಬೆಳಿಗ್ಗೆ ಕಾರ್ಯಾಚರಣೆ ನಡೆಸುವುದು ಸೂಕ್ತ.
ಅರಿವಳಿಕೆ ಅಡಿಯಲ್ಲಿ ಸಣ್ಣ ಕಾರ್ಯಾಚರಣೆಗಳು. ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ದಿನದಂದು, ರೋಗಿಯು ಸ್ವೀಕರಿಸಿದ ಶಾರ್ಟ್-ಆಕ್ಟಿಂಗ್ ಇನ್ಸುಲಿನ್ನ ದೈನಂದಿನ ಡೋಸ್ನ 50% ಅನ್ನು ಸಬ್ಕ್ಯುಟೇನಿಯಲ್ ಆಗಿ ಚುಚ್ಚಲಾಗುತ್ತದೆ. ಅದೇ ಸಮಯದಲ್ಲಿ, 5% ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಅಭಿದಮನಿ ಹನಿ ಪ್ರಾರಂಭಿಸಲಾಗುತ್ತದೆ, ಸಾಮಾನ್ಯವಾಗಿ ದೈಹಿಕ ದೈನಂದಿನ ದ್ರವದ ಅವಶ್ಯಕತೆಗೆ ಅನುಗುಣವಾದ ಪ್ರಮಾಣದಲ್ಲಿ - 60 ಮಿಲಿ / ಕೆಜಿ / ದಿನ. ಪೊಟ್ಯಾಸಿಯಮ್ ಕ್ಲೋರೈಡ್ನ 7.5% ದ್ರಾವಣವನ್ನು ಗ್ಲೂಕೋಸ್ಗೆ 2 ಮಿಲಿ / ಕೆಜಿ / ದಿನಕ್ಕೆ ಸೇರಿಸಲಾಗುತ್ತದೆ. ಕಾರ್ಯಾಚರಣೆಯ ಸಮಯದಲ್ಲಿ, ಅದರ ನಂತರ, ಮತ್ತು ನಂತರ ದಿನವಿಡೀ ಪ್ರತಿ 2 ಗಂಟೆಗಳಿಗೊಮ್ಮೆ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಪರೀಕ್ಷಿಸಲಾಗುತ್ತದೆ. ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ನಂತರ, ಪ್ರತಿ 6 ಗಂಟೆಗಳಿಗೊಮ್ಮೆ 0.25 ಯು / ಕೆಜಿ ದೇಹದ ತೂಕದ ದರದಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಸಬ್ಕ್ಯುಟೇನಿಯಲ್ ಆಗಿ ನೀಡಲಾಗುತ್ತದೆ.
ಅದನ್ನು ತಿನ್ನಲು ಸಾಧ್ಯವಾದಷ್ಟು ಬೇಗ, ಕಷಾಯವನ್ನು ನಿಲ್ಲಿಸಿ ಮತ್ತು ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯ ಸಾಮಾನ್ಯ ನಿಯಮಕ್ಕೆ ಬದಲಿಸಿ. ಇನ್ಫ್ಯೂಷನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಸಾಮಾನ್ಯವಾಗಿ 12, ಕನಿಷ್ಠ 24 ಗಂಟೆಗಳ ಕಾಲ ನಡೆಸಲಾಗುತ್ತದೆ.
ಆರೋಗ್ಯ ಕಾರಣಗಳಿಗಾಗಿ ಅರಿವಳಿಕೆ ಅಥವಾ ತುರ್ತು ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯಡಿಯಲ್ಲಿ ದೀರ್ಘಕಾಲದ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ.
ದೈನಂದಿನ ದ್ರವದ ಅವಶ್ಯಕತೆಯ ಆಧಾರದ ಮೇಲೆ ಇನ್ಫ್ಯೂಷನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಕೈಗೊಳ್ಳಬೇಕು: 1-3 ಮಿಲಿ / ಕೆಜಿ ತೂಕ / ದಿನವನ್ನು ಸೇರಿಸುವುದರೊಂದಿಗೆ 5% ಗ್ಲೂಕೋಸ್ / ದಿನ 7.5% ಪೊಟ್ಯಾಸಿಯಮ್ ಕ್ಲೋರೈಡ್ ದ್ರಾವಣ.
ಗ್ಲೈಸೆಮಿಯಾವನ್ನು ಅವಲಂಬಿಸಿ, ಇನ್ಸುಲಿನ್ ಅನ್ನು ಗ್ಲೂಕೋಸ್ನೊಂದಿಗೆ ಅಭಿದಮನಿ ಮೂಲಕ ನೀಡಲಾಗುತ್ತದೆ. ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ 8.3 mmol / l ಆಗಿದ್ದರೆ, ಇನ್ಸುಲಿನ್ ಅನ್ನು 4 gr.dry ಗ್ಲೂಕೋಸ್ಗೆ 1 IU ದರದಲ್ಲಿ ನೀಡಲಾಗುತ್ತದೆ, 8.3 - 11.1 mmol / l - 1 IU - 3 gr.dry ಗ್ಲೂಕೋಸ್ನಿಂದ, 11.1 mmol ಗಿಂತ ಹೆಚ್ಚು / ಲೀ - 1 ಇಡಿ - 2 ಗ್ರಾಂ ಒಣ ಗ್ಲೂಕೋಸ್.
ಕಾರ್ಯಾಚರಣೆಯ ನಂತರ, ಗ್ಲೂಕೋಸ್ ಅನ್ನು ತಿನ್ನಲು ಮತ್ತು ಕುಡಿಯಲು ತನಕ ಅಭಿದಮನಿ ಮೂಲಕ ಮುಂದುವರಿಸಲಾಗುತ್ತದೆ, ಮತ್ತು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಪ್ರತಿ 6 ಗಂಟೆಗಳ ಸೆ / ಕಟಾನಿಯಸ್ಗೆ 0.25 ಯು / ಕೆಜಿ ದೇಹದ ತೂಕಕ್ಕೆ ನೀಡಲಾಗುತ್ತದೆ.
ಮಕ್ಕಳಲ್ಲಿ ಮಧುಮೇಹದ ಕೋರ್ಸ್ನ ಲಕ್ಷಣಗಳು
ಬಹುಪಾಲು ಮಕ್ಕಳಲ್ಲಿ, ರೋಗ ಮತ್ತು ಸರಿಯಾದ ಚಿಕಿತ್ಸೆಯನ್ನು ನಿಗದಿಪಡಿಸಿದ ಕ್ಷಣದಿಂದ 2-4 ವಾರಗಳ ನಂತರ, ಇನ್ಸುಲಿನ್ ಅಗತ್ಯವು ತೀವ್ರವಾಗಿ ಕಡಿಮೆಯಾದಾಗ, ರೋಗವು ಹಿಮ್ಮೆಟ್ಟುತ್ತದೆ ಮತ್ತು ಉಪಶಮನವೂ ಸಾಧ್ಯ. ಈ ಹಂತವು ಹಲವಾರು ವಾರಗಳು ಅಥವಾ ತಿಂಗಳುಗಳವರೆಗೆ ಇರುತ್ತದೆ. ನಂತರ, ಇನ್ಸುಲಿನ್ ಅವಶ್ಯಕತೆ ಮತ್ತೆ ಹೆಚ್ಚಾಗುತ್ತದೆ ಮತ್ತು ರೋಗದ ಆಕ್ರಮಣದಿಂದ 3-5 ವರ್ಷಗಳಲ್ಲಿ 0.8-1 ಯು / ಕೆಜಿ ದೇಹದ ತೂಕ ತಲುಪುತ್ತದೆ. ಪ್ರೌ er ಾವಸ್ಥೆಯ ಅವಧಿಯಲ್ಲಿ, ವ್ಯತಿರಿಕ್ತ ಹಾರ್ಮೋನುಗಳ ಪ್ರಮಾಣವು ಹೆಚ್ಚಾಗುತ್ತದೆ, ಪ್ರೌ ert ಾವಸ್ಥೆಯ ಬೆಳವಣಿಗೆಯು ಹೆಚ್ಚಾಗುತ್ತದೆ ಮತ್ತು ದೇಹದ ತೂಕ ಹೆಚ್ಚಾಗುತ್ತದೆ. ಈ ಅವಧಿಯಲ್ಲಿ ಮಧುಮೇಹದ ಕೋರ್ಸ್ ಅನ್ನು ಕೊರತೆಯಿಂದ ನಿರೂಪಿಸಲಾಗಿದೆ ಮತ್ತು ಬಹಳ ಎಚ್ಚರಿಕೆಯಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಬೇಕಾಗುತ್ತದೆ. ಪ್ರೌ er ಾವಸ್ಥೆಯ ನಂತರ, ಮಧುಮೇಹ ಮತ್ತೆ ಸ್ಥಿರವಾಗುತ್ತಿದೆ. ಪ್ರೌ er ಾವಸ್ಥೆಯಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು 1 ರಿಂದ 2 ಯುನಿಟ್ / ಕೆಜಿ ತೂಕ / ದಿನಕ್ಕೆ ಹೆಚ್ಚಿಸಬಹುದು. ಮಧುಮೇಹವು ಸಾಮಾನ್ಯವಾಗಿ ಪಾಲಿಎಂಡೋಕ್ರಿನೊಪಾಥೀಸ್ನ ಚೊಚ್ಚಲ ಎಂದು ನೆನಪಿನಲ್ಲಿಡಬೇಕು. ತರುವಾಯ, ಮಕ್ಕಳು ಇತರ ಅಂತಃಸ್ರಾವಕ ಗ್ರಂಥಿಗಳ ಸ್ವಯಂ ನಿರೋಧಕ ಕಾಯಿಲೆಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಬಹುದು, ಮುಖ್ಯವಾಗಿ ಥೈರಾಯ್ಡ್ ಗ್ರಂಥಿ.
ಮಧುಮೇಹದ ಕಳಪೆ ಪರಿಹಾರವು ಎಲ್ಲಾ ರೀತಿಯ ಚಯಾಪಚಯ ಮತ್ತು ವಿಶೇಷವಾಗಿ ಪ್ರೋಟೀನ್ನ ಉಲ್ಲಂಘನೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಇದು ನಿರ್ದಿಷ್ಟವಲ್ಲದ ರಕ್ಷಣೆ ಮತ್ತು ರೋಗನಿರೋಧಕ ಶಕ್ತಿಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಪರಿಣಾಮವಾಗಿ, ಪಯೋಡರ್ಮಾ ಮತ್ತು ಶಿಲೀಂಧ್ರಗಳ ಸೋಂಕಿನ ರೂಪದಲ್ಲಿ ಚರ್ಮ ಮತ್ತು ಲೋಳೆಯ ಪೊರೆಗಳ ಸಾಂಕ್ರಾಮಿಕ ಗಾಯಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಆವರ್ತನ, ಗುಣಪಡಿಸುವ ಪ್ರಕ್ರಿಯೆಯು ಕಷ್ಟಕರವಾಗಿದೆ.
ಮಧುಮೇಹದ ನಿಧಾನವಾಗಿ ಬೆಳೆಯುವ ತೊಂದರೆಗಳು
ಅವು ಮಕ್ಕಳಲ್ಲಿ ನಾಳೀಯ ತೊಡಕುಗಳನ್ನು ಆಧರಿಸಿವೆ - ಮೈಕ್ರೊಆಂಜಿಯೋಪಥೀಸ್, ಇದರ ಬೆಳವಣಿಗೆಯು ಮಗುವಿನ ಆನುವಂಶಿಕ ಗುಣಲಕ್ಷಣಗಳನ್ನು ಮತ್ತು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಪರಿಹಾರವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಸಾಮಾನ್ಯವಾಗಿ ಮೈಕ್ರೊಆಂಜಿಯೋಪಥಿಗಳು ರೋಗದ ಆಕ್ರಮಣದಿಂದ 5 ವರ್ಷಗಳ ನಂತರ ಬೆಳೆಯುತ್ತವೆ.
ಮಧುಮೇಹ ನೆಫ್ರೋಪತಿ
ಕಾಲಾನಂತರದಲ್ಲಿ, ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ ಸುಮಾರು 1/3 ರೋಗಿಗಳು ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯವನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುತ್ತಾರೆ, ಇದು ಮಧುಮೇಹ ಗ್ಲೋಮೆರುಲೋಸ್ಕ್ಲೆರೋಸಿಸ್ ಅನ್ನು ಆಧರಿಸಿದೆ. ಉತ್ತಮ ಮಧುಮೇಹ ಪರಿಹಾರದೊಂದಿಗೆ, ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ಆಕ್ರಮಣವು ವಿಳಂಬವಾಗಬಹುದು. ಡಯಾಬಿಟಿಕ್ ನೆಫ್ರೋಪತಿಯ ಪೂರ್ವಭಾವಿ ರೋಗನಿರ್ಣಯವನ್ನು ಮೈಕ್ರೋಅಲ್ಬ್ಯುಮಿನೂರಿಯಾ ಪರೀಕ್ಷೆಯನ್ನು ಬಳಸಿ ನಡೆಸಲಾಗುತ್ತದೆ. ಮೈಕ್ರೊಅಲ್ಬ್ಯುಮಿನೂರಿಯಾವನ್ನು ಪತ್ತೆಹಚ್ಚಲು ಸ್ವಯಂ ನಿಯಂತ್ರಣ, ಗ್ಲೈಸೆಮಿಯಾ ನಿಯಂತ್ರಣ, ರಕ್ತದೊತ್ತಡವನ್ನು ನಿಯಮಿತವಾಗಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು ಅಗತ್ಯವಾಗಿರುತ್ತದೆ. ಈ ಹಂತದಲ್ಲಿ ಎಸಿಇ ಪ್ರತಿರೋಧಕಗಳನ್ನು (ಮೊನೊಪ್ರಿಲ್, ಡಿರೊಟಾನ್, ಎನಾಲಾಪ್ರಿಲ್, ರೆನಿಟೆಕ್) ಅಥವಾ ಆಂಜಿಯೋಟೆನ್ಸಿನ್ II ರಿಸೆಪ್ಟರ್ ಇನ್ಹಿಬಿಟರ್ (ಕ್ಯಾಜಾರ್) ಅನ್ನು ಈಗಾಗಲೇ ಚಿಕಿತ್ಸಕ drugs ಷಧಿಗಳಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಮಧುಮೇಹ ನೆಫ್ರೋಪತಿಯ ಪೂರ್ವಭಾವಿ ಹಂತವನ್ನು ಸ್ಥಾಪಿಸಿದ ಕ್ಷಣದಿಂದ, ಮಗುವನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು ಹೆಚ್ಚು ಸಂಪೂರ್ಣವಾಗುತ್ತದೆ.
ಡಯಾಬಿಟಿಕ್ ರೆಟಿನೋಪತಿ
ಡಯಾಬಿಟಿಕ್ ರೆಟಿನೋಪತಿಯನ್ನು ಕುರುಡುತನದ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ ರೆಟಿನಾಗೆ ಹಾನಿಯಾಗುತ್ತದೆ. ಡಯಾಬಿಟಿಕ್ ರೆಟಿನೋಪತಿಯ ರೋಗನಿರ್ಣಯಕ್ಕಾಗಿ, ಮಧುಮೇಹದ ಪ್ರಾರಂಭದಿಂದ 5 ವರ್ಷಗಳ ನಂತರ, ನೇತ್ರಶಾಸ್ತ್ರೀಯ ಚಿಕಿತ್ಸಾಲಯದ ಕಣ್ಣಿನ ನಾಳೀಯ ರೋಗನಿರ್ಣಯ ಕೋಣೆಯಲ್ಲಿನ ಫಂಡಸ್ನಲ್ಲಿನ ಬದಲಾವಣೆಗಳ ಸಂಪೂರ್ಣ ರೋಗನಿರ್ಣಯ ಮತ್ತು ನಂತರದ ನೇತ್ರಶಾಸ್ತ್ರಜ್ಞರಿಂದ ವರ್ಷಕ್ಕೆ 1-2 ಬಾರಿ ಫೋಟೊಕೊಆಗ್ಯುಲೇಷನ್ ಬಳಸಿ ಸರಿಯಾದ ಸಮಯಕ್ಕೆ ಸರಿಯಾಗಿ ಡಯಾಬಿಟಿಕ್ ರೆಟಿನೋಪತಿಯನ್ನು ಪರೀಕ್ಷಿಸುವುದು ಅಗತ್ಯವಾಗಿರುತ್ತದೆ.
ಪಾಲಿನ್ಯೂರೋಪತಿ
ಮಧುಮೇಹದ ಈ ತೊಡಕು ಸಾಕಷ್ಟು ಮುಂಚೆಯೇ ರೂಪುಗೊಳ್ಳುತ್ತದೆ. ಪ್ರತ್ಯೇಕಿಸಿ:
ಬಾಹ್ಯ ಪಾಲಿನ್ಯೂರೋಪತಿ, ಇದು ಬಾಹ್ಯ ಮತ್ತು ಆಳವಾದ ಸೂಕ್ಷ್ಮತೆಯ ಅಸ್ವಸ್ಥತೆಯಲ್ಲಿ ಸ್ವತಃ ಪ್ರಕಟವಾಗುತ್ತದೆ. ಅದರ ರೋಗನಿರ್ಣಯಕ್ಕಾಗಿ, ಎಲೆಕ್ಟ್ರೋಮ್ಯೋಗ್ರಾಫಿಕ್ ಅಧ್ಯಯನಗಳನ್ನು ಪ್ರಸ್ತುತ ವ್ಯಾಪಕವಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಅವರ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ, α- ಲಿಪೊಯಿಕ್ ಆಮ್ಲದ (ಎಸ್ಪಾ-ಲಿಪಾನ್, ಥಿಯೋಕ್ಟಾಸಿಡ್, ಬರ್ಲಿಷನ್) ಮತ್ತು ಕೊಬ್ಬನ್ನು ಕರಗಬಲ್ಲ ವಿಟಮಿನ್ ಬಿ 1 ಮತ್ತು ಬಿ 6 (ಮಿಲ್ಗಮ್ಮಾ) ತಯಾರಿಕೆಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ.
ಸ್ವಾಯತ್ತತೆ, ಇದರಲ್ಲಿ ಅವರು ಪ್ರತ್ಯೇಕಿಸುತ್ತಾರೆ: ಮಧುಮೇಹ ಹೃದಯ, ಮಧುಮೇಹ ಗ್ಯಾಸ್ಟ್ರೋಪತಿ, ಡಯಾಬಿಟಿಕ್ ಎಂಟರೊಪತಿ, ಡಯಾಬಿಟಿಕ್ ನ್ಯೂರೋಜೆನಿಕ್ ಗಾಳಿಗುಳ್ಳೆಯ. ಅವರ ರೋಗನಿರ್ಣಯವು ಕ್ಲಿನಿಕಲ್ ಮತ್ತು ವಾದ್ಯಗಳ ದತ್ತಾಂಶವನ್ನು ಆಧರಿಸಿದೆ. ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಕಾರ್ಡಿಯೋಟ್ರೋಫ್ಸ್, ಪ್ರೊಕಿನೆಟಿಕ್ಸ್, ಫಿಸಿಯೋಥೆರಪಿ ಬಳಸಲಾಗುತ್ತದೆ.
ಡಯಾಬಿಟಿಕ್ ಎನ್ಸೆಫಲೋಪತಿ
ಕಳಪೆ ಪರಿಹಾರದೊಂದಿಗೆ ಮಧುಮೇಹದ ಲೇಬಲ್ ಕೋರ್ಸ್ನ ಸಂದರ್ಭದಲ್ಲಿ, ಭಾವನಾತ್ಮಕ ಮತ್ತು ನಡವಳಿಕೆಯ ಕ್ಷೇತ್ರದಲ್ಲಿ ಬದಲಾವಣೆಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಲು ಸಾಧ್ಯವಿದೆ - ಎನ್ಸೆಫಲೋಪತಿ.
ಅಭಿವೃದ್ಧಿಯ ವಿಷಯದಲ್ಲಿ ಮಧ್ಯಂತರ ತೊಡಕುಗಳು ಸೇರಿವೆ:
ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದಿನ ಸ್ಥಳದಲ್ಲಿ ಲಿಪೊಡಿಸ್ಟ್ರೋಫಿ.
ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಮತ್ತು ಕೊಬ್ಬಿನ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಸರಿಯಾದ ಪರಿಹಾರದಿಂದಾಗಿ ಕೊಬ್ಬಿನ ಪಿತ್ತಜನಕಾಂಗದ ಹೆಪಟೋಸಿಸ್.
ಮಧುಮೇಹ ಚಿರೋಪತಿ - ಕೈಗಳ ಸಣ್ಣ ಕೀಲುಗಳ ಚಯಾಪಚಯ ಆರ್ತ್ರೋಪತಿ.
ಲಿಪಾಯಿಡ್ ನೆಕ್ರೋಬಯೋಸಿಸ್ ಒಂದು ರೀತಿಯ ವ್ಯಾಸ್ಕುಲೈಟಿಸ್, ಪ್ಯಾನಿಕ್ಯುಲೈಟಿಸ್.
ಪ್ರಸ್ತುತ, ಮೊರೆಕ್ ಮತ್ತು ನೊಬೆಕೂರ್ ಸಿಂಡ್ರೋಮ್ ಅನ್ನು ನಾವು ಪ್ರಾಯೋಗಿಕವಾಗಿ ಎದುರಿಸುವುದಿಲ್ಲ, ಇದು ಕುಂಠಿತ ಬೆಳವಣಿಗೆ ಮತ್ತು ಲೈಂಗಿಕ ಬೆಳವಣಿಗೆಯಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ.
ಪಾಲಿಡಿಪ್ಸಿಯಾ - ಅದು ಏನು?
“ಪಾಲಿಡಿಪ್ಸಿಯಾ” ಎಂಬ ಪದವು “ಸಂತತಿ” (ಪೊಟೊ - ಮೀ - ನೀರಿನ ಸಂಪರ್ಕ, ಆದ್ದರಿಂದ ಅಮೇರಿಕನ್ ಪೊಟೊಮ್ಯಾಕ್ ಮತ್ತು ಹಿಪ್ಪೋ) ಎಂಬ ಹೆಸರಿನಂತೆಯೇ ಲ್ಯಾಟಿನ್ ಮೂಲಗಳನ್ನು ಹೊಂದಿದ್ದರೂ, ಅವುಗಳ ನಡುವಿನ ವ್ಯತ್ಯಾಸವು ಅಗಾಧವಾಗಿದೆ.
ಮನೋವೈದ್ಯಕೀಯ ಉನ್ಮಾದ ಎಂದರೆ “ಒಬ್ಸೆಸಿವ್ ಡ್ರೈವ್”, ಆದರೆ ಪಾಲಿಡಿಪ್ಸಿಯಾ (ಅಕ್ಷರಶಃ: ಸಾಕಷ್ಟು ಕುಡಿಯಿರಿ) ನೀರಿನ ನಿಜವಾದ ಅವಶ್ಯಕತೆ.
ಪ್ರಾಥಮಿಕ ಪಾಲಿಡಿಪ್ಸಿಯಾದ ಸಂಭವವು ಪಿಟ್ಯುಟರಿ-ಹೈಪೋಥಾಲಾಮಿಕ್ ಪ್ರದೇಶದ ರೋಗಶಾಸ್ತ್ರದ ಉಪಸ್ಥಿತಿಯಿಂದ ಅಥವಾ ಮಾನಸಿಕ ಅಸ್ವಸ್ಥತೆಗಳಿಂದಾಗಿ ಅದರ ಕ್ರಿಯಾಶೀಲತೆಯೊಂದಿಗೆ ಬಾಯಾರಿಕೆಯ ಕೇಂದ್ರದ (ಅಥವಾ ಕುಡಿಯುವ ಕೇಂದ್ರ) ಕಾರ್ಯಗಳ ಅಸ್ವಸ್ಥತೆಗಳಿಗೆ ನೇರವಾಗಿ ಕಾರಣವಾಗಿದೆ - ದ್ವಿತೀಯಕ ಗೋಚರಿಸುವಿಕೆಗಾಗಿ, ರಕ್ತಪರಿಚಲನೆಯ ರಕ್ತದ ಸಂಯೋಜನೆಯಲ್ಲಿ ವಿಚಲನ ಅಗತ್ಯವಿರುತ್ತದೆ, ಇದು ಈ ಕೇಂದ್ರದ ಪ್ರತಿಕ್ರಿಯೆಯನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ.
ಮಾನಸಿಕ ಯೋಜನೆಯ ಕಾರಣಗಳ ಜೊತೆಗೆ - ಸ್ಕಿಜೋಫ್ರೇನಿಯಾ ಮತ್ತು ಇತರ ವಿಷಯಗಳು, ಅಂತಹ ಪ್ರಾಥಮಿಕ ಪಾಲಿಡಿಪ್ಸಿಯಾ (ಇಡಿಯೋಪಥಿಕ್) ಇದೆ, ಯಾವ ವಿಜ್ಞಾನವು ಇನ್ನೂ ನೀಡಲು ಸಾಧ್ಯವಿಲ್ಲ.
ಮನೋವೈದ್ಯಕೀಯ ಪರಿಕಲ್ಪನೆಯ ಅಸ್ತಿತ್ವ: ಸೈಕೋಜೆನಿಕ್ ಪಾಲಿಡಿಪ್ಸಿಯಾವು ಬೃಹತ್ ಪ್ರಮಾಣದ ನೀರನ್ನು ಕುಡಿಯುವ ಅಗತ್ಯತೆಯ ಬಗ್ಗೆ ವಿವರಿಸಲಾಗದ ತರ್ಕ ನಂಬಿಕೆಯೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ (ಅಥವಾ ಸಣ್ಣ ಪ್ರಮಾಣದಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಕುಡಿಯಿರಿ).
ದೇಹದಿಂದ ವಿಷವನ್ನು "ತೊಳೆಯುವುದು" ಮತ್ತು "ಹಾಳಾಗುವುದು" ಅಥವಾ ಸೃಜನಶೀಲ ಉಡುಗೊರೆಯ ಅನುಷ್ಠಾನದ ಮೂಲಕ ರೋಗಿಗಳು ತಮ್ಮ ಮಾದರಿಯನ್ನು ದೃ anti ೀಕರಿಸುತ್ತಾರೆ, ಇದರ ಪರಿಣಾಮವಾಗಿ "ಜೀವಂತ ನೀರು" ಎಲ್ಲಾ ಕಾಯಿಲೆಗಳನ್ನು ಗುಣಪಡಿಸುತ್ತದೆ ಮತ್ತು ಜೀವಿತಾವಧಿಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ.
ಸೈಕೋಜೆನಿಕ್ ಎಟಿಯಾಲಜಿಯ ಪಾಲಿಡಿಪ್ಸಿಯಾದ ಅಪಾಯವು ರಕ್ತದ ವಿದ್ಯುದ್ವಿಚ್ ly ೇದ್ಯಗಳನ್ನು (ಸೋಡಿಯಂ) ಮಾರಣಾಂತಿಕ ಸ್ಥಿತಿಗೆ ದುರ್ಬಲಗೊಳಿಸುವ ಸಾಧ್ಯತೆಯಲ್ಲಿದೆ, ಇದು ರೋಗಗ್ರಸ್ತವಾಗುವಿಕೆಗಳ ಆಕ್ರಮಣ ಮತ್ತು ನಂತರದ ಕೋಮಾದಿಂದ ತುಂಬಿರುತ್ತದೆ.
ಡಾ. ಮಾಲಿಶೇವ ಅವರಿಂದ ವೀಡಿಯೊ:
ಶಾರೀರಿಕ ಮತ್ತು ರೋಗಶಾಸ್ತ್ರೀಯ ಕಾರಣಗಳು
ಬಾಯಾರಿಕೆಯ ಸಂವೇದನೆಯ ಹೊರಹೊಮ್ಮುವಿಕೆಯ ಆಧಾರಗಳು ಬೆವರಿನಿಂದಾಗಿ ಲವಣಗಳ ಜೊತೆಗೆ ರಕ್ತದ ದ್ರವದ ನೈಸರ್ಗಿಕ (ಶಾರೀರಿಕ) ನಷ್ಟವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತವೆ:
- ಶಾಖದಿಂದ
- ಗಮನಾರ್ಹ ಸ್ನಾಯು ಕೆಲಸದ ಕಾರ್ಯಕ್ಷಮತೆಯ ಪ್ರಕಾರ,
- ನರಮಂಡಲದ ವೈಯಕ್ತಿಕ ಗುಣಲಕ್ಷಣಗಳು (ಸಂಕೋಚ, ಅಪರಾಧ, ಕೋಪ) ಮತ್ತು ಇತರ ಕಾರಣಗಳಿಂದ ಬೆವರುವುದು.
ಈ ಸಮಯದಲ್ಲಿ ರಕ್ತದಲ್ಲಿ ಸಾಕಷ್ಟು ಪ್ರಮಾಣದ ದ್ರವ (ನೀರು) ಅಸ್ತಿತ್ವದಲ್ಲಿದ್ದರೂ, ರೋಗದಲ್ಲಿನ ಆಸ್ತಿಯ ಕಾರಣಗಳು ರಕ್ತದಲ್ಲಿನ ಒಂದು ಘಟಕಾಂಶವನ್ನು ಮಾರಣಾಂತಿಕ ಸೂಚಕಗಳಿಗೆ ಹೆಚ್ಚಿಸುವುದು.
ಆದ್ದರಿಂದ, ಕೆಲವೊಮ್ಮೆ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಸಾಂದ್ರತೆಯನ್ನು ಹೆಚ್ಚಿಸಲು ರಕ್ತ ಪರಿಚಲನೆಯ ಪರಿಮಾಣದಲ್ಲಿ ಇಳಿಕೆ ಅಗತ್ಯವಿಲ್ಲ - ಇದು ಇತರ ಕಾರಣಗಳಿಗಾಗಿ ಹೆಚ್ಚಾಗುತ್ತದೆ.
ಉದಾ. ಮಧುಮೇಹ ಎಂಬ ಪದವು ಮಧುಮೇಹ ಎಂದರ್ಥ.
ರೋಗಶಾಸ್ತ್ರೀಯ ಅದಮ್ಯ ಬಾಯಾರಿಕೆಯ ಮತ್ತೊಂದು ಕಾರಣವೆಂದರೆ ಹಾರ್ಮೋನುಗಳ ಅಸಮತೋಲನದಿಂದ ಉಂಟಾಗುವ ಮತ್ತೊಂದು ಕಾಯಿಲೆಯ ಉಪಸ್ಥಿತಿ - ಮಧುಮೇಹ, ಆದರೆ ಮಧುಮೇಹ ಇನ್ಸಿಪಿಡಸ್.
ಲಕ್ಷಣಗಳು ಮತ್ತು ಸಂಬಂಧಿತ ಸೂಚಕಗಳು
ಈ ಅಸ್ವಸ್ಥತೆಯ ನೀರಿನ ಬಳಕೆಯು ಸಮಶೀತೋಷ್ಣ ಹವಾಮಾನ ಮತ್ತು ಸರಾಸರಿ ಶಕ್ತಿಯ ಬಳಕೆಯಲ್ಲಿ (ದಿನಕ್ಕೆ 2 ಲೀ / ಗಿಂತ ಹೆಚ್ಚು) ದೇಹದ ಸರಾಸರಿ ಶಾರೀರಿಕ ರೂ m ಿಯನ್ನು ಮೀರುವುದರಿಂದ, ಹೆಮೋಡೈಲ್ಯೂಷನ್ (ನೀರಿನೊಂದಿಗೆ ರಕ್ತವನ್ನು ದುರ್ಬಲಗೊಳಿಸುವುದು) ಅದರ ವಿದ್ಯುದ್ವಿಚ್ ly ೇದ್ಯ ಸಂಯೋಜನೆಯಲ್ಲಿ ಅಸಮತೋಲನಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ - ಇದರ ಪರಿಣಾಮವಾಗಿ, ದೇಹದ ಎಲ್ಲಾ ವ್ಯವಸ್ಥೆಗಳ ಚಟುವಟಿಕೆಯಲ್ಲಿ ಅಸ್ವಸ್ಥತೆಗಳು ಕಂಡುಬರುತ್ತವೆ:
ಸೌಮ್ಯ ಪ್ರಕರಣಗಳಲ್ಲಿ ಸ್ನಾಯು ವ್ಯವಸ್ಥೆಯ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆಯು ಏಕ, ಅಸಂಘಟಿತ ಸ್ನಾಯು ಸಂಕೋಚನದೊಂದಿಗೆ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ; ತೀವ್ರವಾದ ರೂಪಾಂತರದಲ್ಲಿ (ತೀವ್ರವಾದ ರಕ್ತ ತೆಳುವಾಗುವುದರೊಂದಿಗೆ), ಅಪಸ್ಮಾರದ ರೋಗಗ್ರಸ್ತವಾಗುವಿಕೆಗೆ ಹೋಲುವ ರೋಗಗ್ರಸ್ತವಾಗುವಿಕೆಗಳು ಸಂಭವಿಸುತ್ತವೆ.
“ಮಸ್ಕ್ಯುಲೇಚರ್” ನ ಸಾಮಾನ್ಯ ಪರಿಕಲ್ಪನೆಯು ಅಸ್ಥಿಪಂಜರವನ್ನು ಮಾತ್ರವಲ್ಲ, ನಯವಾದ ಸ್ನಾಯುಗಳನ್ನೂ ಸಹ ಒಳಗೊಂಡಿದೆ ಎಂದು ಪರಿಗಣಿಸಿ, ಕೆಲಸದ ಅಸ್ಥಿರಗೊಳಿಸುವಿಕೆ ಇದೆ:
- ಹೃದಯ (ಆರ್ಹೆತ್ಮಿಯಾ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ, ಹೃದಯ ಸಂಕೋಚನದ ಅಸಮರ್ಪಕ ಶಕ್ತಿ),
- ಟೊಳ್ಳಾದ ಅಂಗಗಳು.
ರಕ್ತನಾಳಗಳ ಲಯವು ಬದಲಾಗುತ್ತದೆ (ಆರಂಭದಲ್ಲಿ ಹೈಪರ್ಟೋನಿಸಿಟಿಯ ಪ್ರಾಬಲ್ಯ ಮತ್ತು ಅಸ್ವಸ್ಥತೆಯ ಪ್ರಸಂಗದ ಕೊನೆಯಲ್ಲಿ ಅದರ ಕುಸಿತದೊಂದಿಗೆ) - ನಾಡಿ ಮತ್ತು ರಕ್ತದೊತ್ತಡದ ಡಿಜಿಟಲ್ ಸೂಚಕಗಳು ಆರಂಭದಲ್ಲಿ ಹೆಚ್ಚಾಗುತ್ತವೆ, ನಂತರ ಬೀಳುತ್ತವೆ.
ಹೊಟ್ಟೆ, ಕರುಳು, ಅಂತಃಸ್ರಾವಕ ಮತ್ತು ಎಕ್ಸೊಕ್ರೈನ್ ಗ್ರಂಥಿಗಳಲ್ಲೂ ಇದೇ ಆಗುತ್ತದೆ - ಅವುಗಳ ನಾಳಗಳು ನಯವಾದ ಸ್ನಾಯುಗಳಿಂದ ಕೂಡ ರೂಪುಗೊಳ್ಳುತ್ತವೆ.
ದೇಹದಲ್ಲಿ ನೀರಿನ ಸಂಗ್ರಹವು ಎಡಿಮಾ ಸಿಂಡ್ರೋಮ್ಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಇದು ದೇಹದೊಳಗಿನ ದ್ರವದ ಶೇಖರಣೆಯಲ್ಲಿ ಮೊದಲು ವ್ಯಕ್ತವಾಗುತ್ತದೆ (ನಿರ್ದಿಷ್ಟವಾಗಿ, ಆರೋಹಣಗಳು), ಮತ್ತು ನಂತರ - ಬಾಹ್ಯ ಎಡಿಮಾದ ನೋಟ.
ರಕ್ತನಾಳಗಳ ಸ್ಥಿತಿಯ ಮೇಲೆ ಮೆದುಳಿಗೆ ರಕ್ತ ಪೂರೈಕೆಯ ಅವಲಂಬನೆಯನ್ನು ಗಮನಿಸಿದರೆ, ಅದರ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆಯು ಎಲ್ಲಾ ಅಂಗಗಳು ಮತ್ತು ವ್ಯವಸ್ಥೆಗಳ ಚಟುವಟಿಕೆಯಲ್ಲಿ ಅಸ್ವಸ್ಥತೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಕೋಮಾ ಉಂಟಾಗುತ್ತದೆ.
ಈ ಅಸ್ವಸ್ಥತೆಗಳ ಅಸ್ತಿತ್ವದಿಂದಾಗಿ, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟದಲ್ಲಿನ ಏರಿಳಿತದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ, ಬದಲಾವಣೆಗಳು ಇನ್ನೂ ವೇಗವಾಗಿ ಸಂಭವಿಸುತ್ತವೆ, ಹೆಚ್ಚು ಕಾಲ ಉಳಿಯುತ್ತವೆ ಮತ್ತು ಸರಿದೂಗಿಸಲು ದೇಹದ ಮತ್ತು ವೈದ್ಯಕೀಯ ಕಾರ್ಯಕರ್ತರ ಕಡೆಯಿಂದ ಹೆಚ್ಚಿನ ಪ್ರಯತ್ನಗಳು ಬೇಕಾಗುತ್ತವೆ.
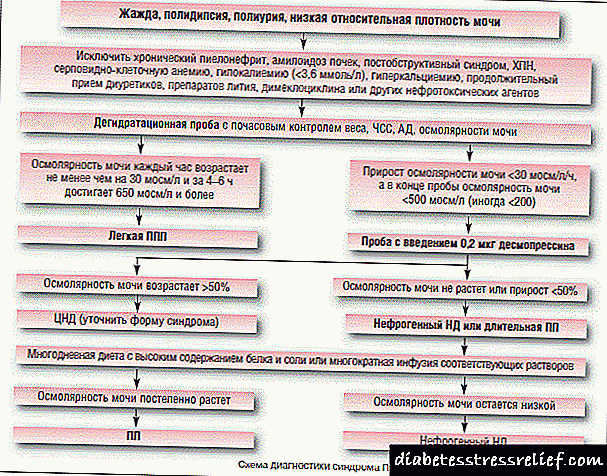
ಡಯಾಗ್ನೋಸ್ಟಿಕ್ಸ್
ಮಧುಮೇಹದ ಅಸ್ತಿತ್ವ - ಸಕ್ಕರೆ ಮತ್ತು ಸಕ್ಕರೆ ಅಲ್ಲದ (ಅಥವಾ ಅವುಗಳ ಉಪಸ್ಥಿತಿಯ) ಹೆಯನ್ನು) ರೋಗಿಗೆ ಸ್ವತಃ ಗಮನಾರ್ಹವಾದ ಚಿಹ್ನೆಗಳು ಮತ್ತು ಪ್ರಯೋಗಾಲಯದ ದತ್ತಾಂಶಗಳಿಂದ ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಮೊದಲ ವರ್ಗವು ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಪಾಲಿಡಿಪ್ಸಿಯಾವನ್ನು ಒಳಗೊಂಡಿದೆ:
- ಪಾಲಿಯುರಿಯಾ
- ಪಾಲಿಫಾಗಿ (ತೃಪ್ತಿಯಾಗದ ಹಸಿವು),
- ತೂಕ ನಷ್ಟಕ್ಕೆ ವಿವರಿಸಲಾಗದ ಕಾರಣಗಳು,
- ಸಾಮಾನ್ಯ ವಿಷಕಾರಿ ವಿದ್ಯಮಾನಗಳು (ಅತಿಯಾದ ಆಯಾಸ, ಆಲಸ್ಯ, ಗ್ರಹಿಕೆ ಮತ್ತು ಮಾನಸಿಕ ಚಟುವಟಿಕೆಯ ಅಡಚಣೆಗಳು),
- ನಿರ್ಜಲೀಕರಣದ ಲಕ್ಷಣಗಳು (ಒಣ ಬಾಯಿಯಿಂದ - ಚರ್ಮದ ಟ್ರೋಫಿಕ್ ಕಾಯಿಲೆಗಳಿಗೆ: ತುರಿಕೆ, ಸಿಪ್ಪೆಸುಲಿಯುವುದು, ದದ್ದು, ಹುಣ್ಣು, ರಕ್ತಸ್ರಾವ),
- ಗ್ಲುಕೋಸುರಿಯಾ (ಮೂತ್ರದ ರುಚಿಯ ಸಿಹಿತಿಂಡಿಗಳು).
ಕ್ಲಿನಿಕಲ್ ಪರೀಕ್ಷೆಗಳಿಂದ ಈ ರೋಗಲಕ್ಷಣಗಳನ್ನು ದೃ are ೀಕರಿಸಲಾಗಿದೆ:
- ಮೂತ್ರ ಮತ್ತು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಪರೀಕ್ಷೆಗಳು (ಗ್ಲೈಕೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ಸಂಖ್ಯೆಗಳ ನಿರ್ಣಯ ಮತ್ತು ಇತರ ವಿಧಾನಗಳನ್ನು ಒಳಗೊಂಡಂತೆ),
- ಗ್ಲೈಸೆಮಿಕ್ ಪ್ರೊಫೈಲ್ನ ಸ್ವರೂಪ,
- ರಕ್ತದಲ್ಲಿನ ಹಾರ್ಮೋನುಗಳ ಮಟ್ಟವನ್ನು ನಿರ್ಧರಿಸುವುದು,
- ತಜ್ಞ ವೈದ್ಯರಿಂದ (ಎಂಡೋಕ್ರೈನಾಲಜಿಸ್ಟ್, ನ್ಯೂರೋಪಾಥಾಲಜಿಸ್ಟ್, ಆಪ್ಟೋಮೆಟ್ರಿಸ್ಟ್) ದೇಹದ ವ್ಯವಸ್ಥೆಗಳ ಕಾರ್ಯಗಳ ಅಧ್ಯಯನ.
ಡಯಾಬಿಟಿಸ್ ಇನ್ಸಿಪಿಡಸ್ (ನೆಫ್ರೋಜೆನಿಕ್ ಅಥವಾ ಪಿಟ್ಯುಟರಿ) ಯೊಂದಿಗೆ, ಈ ಅಸ್ವಸ್ಥತೆಯು ಜೈವಿಕ ದ್ರವಗಳ ಸಂಯೋಜನೆಯಲ್ಲಿ ಇತರ ಜೀವರಾಸಾಯನಿಕ ವೈಪರೀತ್ಯಗಳಲ್ಲಿ ಭಿನ್ನವಾಗಿರುತ್ತದೆ.
ಚಿಕಿತ್ಸೆಯ ಕಟ್ಟುಪಾಡು
ಚಿಕಿತ್ಸೆಯು ಪಾಲಿಡಿಪ್ಸಿಯಾದ ಕಾರಣವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ.
ಅದರ ಮಧುಮೇಹ ಮೂಲದೊಂದಿಗೆ, ಅಸ್ವಸ್ಥತೆಗಳ ತಿದ್ದುಪಡಿಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ:
- ಹಾರ್ಮೋನುಗಳ ಹಿನ್ನೆಲೆ
- ವ್ಯವಸ್ಥೆ ಮತ್ತು ಅಂಗ
- ಅಂಗಾಂಶಗಳಲ್ಲಿ ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳು,
- ತನ್ನ ಜೀವನಶೈಲಿಯಲ್ಲಿ ಬದಲಾವಣೆಯೊಂದಿಗೆ ರೋಗಿಯ ಪೋಷಣೆ.
ಸಕ್ಕರೆ ಕಡಿಮೆ ಮಾಡುವ ಏಜೆಂಟ್ ಅಥವಾ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಸೂಚಿಸುವ ಮೂಲಕ ಮೊದಲ ಗುರಿಯನ್ನು ಸಾಧಿಸುವುದು ಸಾಧ್ಯ, ನಂತರ ರಕ್ತ ಮತ್ತು ಮೂತ್ರದ ನಿಯತಾಂಕಗಳಿಗೆ ಅನುಗುಣವಾಗಿ ಚಿಕಿತ್ಸೆಯ ಹೊಂದಾಣಿಕೆ.
ಎರಡನೆಯದನ್ನು ನಿರ್ವಹಿಸಲು ವ್ಯಾಪಕ ಶ್ರೇಣಿಯ ಚಿಕಿತ್ಸಕ ಏಜೆಂಟ್ಗಳ ಬಳಕೆಯ ಅಗತ್ಯವಿರುತ್ತದೆ: ರೀಹೈಡ್ರೇಶನ್ ವಿಧಾನಗಳನ್ನು ಬಳಸಿಕೊಂಡು ಮೂತ್ರವರ್ಧಕಗಳ (ಲಸಿಕ್ಸ್ ಮತ್ತು ಇತರರು) ಸಂಯೋಜನೆ (ನೀವು ಕುಡಿಯುವ ದ್ರವವನ್ನು ಡೋಸೇಜ್ ಮಾಡಲು ಸಾಧ್ಯವಾಗದಿದ್ದಾಗ ಹನಿ ವಿಧಾನದಿಂದ ಪರಿಹಾರಗಳನ್ನು ಪರಿಚಯಿಸುವುದು).
ನೀರು-ಉಪ್ಪು ಸಮತೋಲನವನ್ನು ಪುನಃ ತುಂಬಿಸುವುದು ದೇಹದ ಅಂಗಗಳು ಮತ್ತು ವ್ಯವಸ್ಥೆಗಳ ಕಾರ್ಯಗಳನ್ನು ಪುನಃಸ್ಥಾಪಿಸುವ ಪ್ರಕ್ರಿಯೆಯ ಪ್ರಾರಂಭವಾಗಿದೆ, ಅಗತ್ಯವಿದ್ದರೆ, ಕ್ರಿಯಾಶೀಲ drugs ಷಧಿಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ:
- ಆಂಟಿಸ್ಪಾಸ್ಮೊಡಿಕ್ (ಮೆಗ್ನೀಸಿಯಮ್ ಸಲ್ಫೇಟ್, ಪಾಪಾವೆರಿನ್),
- ನೋವು ನಿವಾರಕವು ಆಂಟಿಹಿಸ್ಟಾಮೈನ್ನೊಂದಿಗೆ ಸಂಯೋಜಿಸಲ್ಪಟ್ಟಿದೆ (ಅನಾಲ್ಜಿನ್ ವಿತ್ ಡಿಫೆನ್ಹೈಡ್ರಾಮೈನ್),
- ಆಂಟಿಸ್ಪಾಸ್ಟಿಕ್ (ರಾಡೆಡಾರ್ಮ್) ನೊಂದಿಗೆ ನಿದ್ರಾಜನಕ ಮತ್ತು ಇಲ್ಲದಿದ್ದರೆ.
ಅಂಗಾಂಶ ಚಯಾಪಚಯವನ್ನು ಸುಧಾರಿಸುವ, ಆಂಟಿಹೈಪಾಕ್ಸಿಕ್ ಪರಿಣಾಮವನ್ನು ಉಂಟುಮಾಡುವ ರಿಬಾಕ್ಸಿನ್ ಮತ್ತು ಇತರ ಏಜೆಂಟ್ಗಳ ಬಳಕೆಯು ಅಂಗಗಳು ಮತ್ತು ಅಂಗಾಂಶಗಳ ಸ್ಥಿತಿಯನ್ನು ಸುಧಾರಿಸುತ್ತದೆ ಮತ್ತು ದೇಹದ ಸಾಮಾನ್ಯ ಸ್ವರವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಅಗತ್ಯವಿದ್ದರೆ, ಅದೇ ಉದ್ದೇಶಕ್ಕಾಗಿ ವಿಟಮಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಮಧುಮೇಹ ರೋಗಿಯು ತನ್ನ ಸ್ಥಿತಿಯನ್ನು ಸುಧಾರಿಸಲು ತ್ವರಿತವಾಗಿ ಕ್ರಮಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಲು ಅಸಮರ್ಥತೆಯಿಂದ ಮನೆಯಿಂದ ಹೊರಹೋಗುವ ಅಂತರ್ಗತ ಭಯದ ದೃಷ್ಟಿಯಿಂದ, ಅವನ ಅನಾರೋಗ್ಯದ ಬಗ್ಗೆ ಹೊಸ ನಂಬಿಕೆಗಳಲ್ಲಿ ಅವನಿಗೆ ಶಿಕ್ಷಣ ನೀಡುವುದು ಅವಶ್ಯಕವಾಗಿದೆ, ದೈಹಿಕ ಮತ್ತು ಸಾಮಾಜಿಕ ಚಟುವಟಿಕೆಯಲ್ಲಿ ಕ್ರಮೇಣ ಹೆಚ್ಚಳದೊಂದಿಗೆ ದೈನಂದಿನ ಕಟ್ಟುಪಾಡುಗಳ ಸಮಗ್ರ ವಿಮರ್ಶೆ.
ಮಧುಮೇಹ ಆಹಾರವು ಕಡಿಮೆ ಗಮನಕ್ಕೆ ಅರ್ಹವಲ್ಲ (ಕೆಲವು ಆಹಾರಗಳ ಪ್ರಯೋಜನಗಳು ಅಥವಾ ಹಾನಿಗಳ ಬಗ್ಗೆ ಕೆಲವು ಸ್ಥಾಪಿತ ನಂಬಿಕೆಗಳನ್ನು ನಾಶಮಾಡುವ ಅಗತ್ಯತೆಯೊಂದಿಗೆ).
ಸಮಯೋಚಿತ ರೋಗನಿರ್ಣಯದೊಂದಿಗೆ, ಪಾಲಿಡಿಪ್ಸಿಯಾದ ಕಾರಣಗಳನ್ನು ಕಂಡುಹಿಡಿಯುವುದು ಮತ್ತು ತಜ್ಞ ವೈದ್ಯರ ಶಿಫಾರಸುಗಳನ್ನು ಪೂರೈಸುವುದು ಅನುಕೂಲಕರವಾಗಿದೆ; ಅವುಗಳನ್ನು ನಿರ್ಲಕ್ಷಿಸಿದರೆ, ಅನಿರೀಕ್ಷಿತ ಪರಿಣಾಮಗಳನ್ನು ಹೊಂದಿರುವ ಕೋಮಾಗೆ ಅವಕಾಶವಿದೆ.
ಶಾರೀರಿಕ ಕಾರಣಗಳು
ಮೊದಲನೆಯದಾಗಿ, ಪಾಲಿಡಿಪ್ಸಿಯಾವನ್ನು ನಾನು ಗಮನಿಸಲು ಬಯಸುತ್ತೇನೆ ಪರಿಸರ ಅಂಶಗಳು. ಹೆಚ್ಚಿದ ದೈಹಿಕ ಚಟುವಟಿಕೆ, ಒಳಾಂಗಣದಲ್ಲಿ ಅಥವಾ ಹೊರಾಂಗಣದಲ್ಲಿ ಹೆಚ್ಚಿನ ತಾಪಮಾನ, ಒತ್ತಡದ ಸಂದರ್ಭಗಳು ಈ ರೋಗಲಕ್ಷಣವನ್ನು ಪ್ರಚೋದಿಸಬಹುದು, ಆದರೆ ಇದು ಯಾವುದೇ ರೋಗಶಾಸ್ತ್ರವನ್ನು ಸೂಚಿಸುವುದಿಲ್ಲ. ಅಲ್ಲದೆ, ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಹೆಚ್ಚಿದ ಬಾಯಾರಿಕೆಯನ್ನು ಸಹ ಗಮನಿಸಬಹುದು, ಇದು ತುಂಬಾ ಸಾಮಾನ್ಯವಾಗಿದೆ.
ಶಾರೀರಿಕ ಪಾಲಿಡಿಪ್ಸಿಯಾಕ್ಕೆ ಮತ್ತೊಂದು ಕಾರಣವೆಂದರೆ ಆಹಾರ. ಉಪ್ಪು, ಸಿಹಿ ಅಥವಾ ಮಸಾಲೆಯುಕ್ತ ಆಹಾರಗಳು ಬಾಯಾರಿಕೆಗೆ ಕಾರಣವಾಗಬಹುದು, ಜೊತೆಗೆ ಆಲ್ಕೋಹಾಲ್ ಕೂಡ ಆಗುತ್ತದೆ.
ಬಾಯಾರಿಕೆ ಬಂದಾಗ ಮತ್ತೊಂದು ಪ್ರಶ್ನೆ ಬಾಹ್ಯ ಅಂಶಗಳ ಪ್ರಭಾವವಿಲ್ಲದೆ. ಆದ್ದರಿಂದ, ಉದಾಹರಣೆಗೆ, ದ್ರವದ ಹೆಚ್ಚಿದ ಅಗತ್ಯವು ಇದರ ಬಗ್ಗೆ ಮಾತನಾಡಬಹುದು:
- ಜ್ವರ
- ರಕ್ತದ ನಷ್ಟ
- .ತ
- ಹೈಡ್ರೊಥೊರಾಕ್ಸ್ (ಎದೆಯ ಕುಳಿಯಲ್ಲಿ ಎಫ್ಯೂಷನ್),
- ಆರೋಹಣಗಳು (ಕಿಬ್ಬೊಟ್ಟೆಯ ಕುಳಿಯಲ್ಲಿ ಎಫ್ಯೂಷನ್).
ವ್ಯಕ್ತಿಯಲ್ಲಿ ಬಾಯಾರಿಕೆ ಅತಿಸಾರ ಅಥವಾ ವಾಂತಿಯೊಂದಿಗೆ ಸಹ ಸಂಭವಿಸಬಹುದು.
ಸೈಕೋಜೆನಿಕ್ ಪಾಲಿಡಿಪ್ಸಿಯಾ
ಮತ್ತೊಂದು ವ್ಯತ್ಯಾಸವೆಂದರೆ ಸೈಕೋಜೆನಿಕ್ ಪಾಲಿಡಿಪ್ಸಿಯಾ ಮಾನಸಿಕ ಅಸ್ವಸ್ಥತೆಗಳು.
ಅಲ್ಲದೆ, ನಿರಂತರ ಬಾಯಾರಿಕೆಯ ಲಕ್ಷಣವು ಹಲವಾರು ರೋಗಗಳ ಉಪಸ್ಥಿತಿಯನ್ನು ಸೂಚಿಸುತ್ತದೆ, ಮೊದಲನೆಯದಾಗಿ, ರೋಗಿಯು ದ್ರವದ ಅನಿಯಂತ್ರಿತ ಅಗತ್ಯತೆಯ ಬಗ್ಗೆ ದೂರು ನೀಡಿದರೆ, ವೈದ್ಯರು ಅನುಮಾನಿಸುತ್ತಾರೆ ಮಧುಮೇಹ ಅಭಿವೃದ್ಧಿ. ಮತ್ತು ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಮಧುಮೇಹ ಮತ್ತು ಮಧುಮೇಹ ಇನ್ಸಿಪಿಡಸ್ ಇರುವುದರಿಂದ ಭೇದಾತ್ಮಕ ರೋಗನಿರ್ಣಯ ಅಗತ್ಯ. ಈ ಕಾಯಿಲೆಗಳ ಚಿಕಿತ್ಸೆಯು ಅಭಿವೃದ್ಧಿಯ ಕಾರಣಗಳಾಗಿ ವಿಭಿನ್ನವಾಗಿರುತ್ತದೆ, ಆದರೆ ಅಭಿವ್ಯಕ್ತಿಗಳು ಬಹಳ ಹೋಲುತ್ತವೆ.