ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ವರದಿ
ಲೇಖನದಲ್ಲಿ, ಸೀತಾಗ್ಲಿಪ್ಟಿನ್ ಬಳಕೆ, ಬೆಲೆ ಮತ್ತು ಸಾದೃಶ್ಯಗಳ ಸೂಚನೆಗಳನ್ನು ನಾವು ಪರಿಗಣಿಸುತ್ತೇವೆ.
ಇದನ್ನು ಫಾಸ್ಫೇಟ್ ಮೊನೊಹೈಡ್ರೇಟ್ ಆಗಿ ಉತ್ಪಾದಿಸಲಾಗುತ್ತದೆ. ಇದರ ಬಿಡುಗಡೆಯ ರೂಪ ಫಿಲ್ಮ್-ಲೇಪಿತ ಮಾತ್ರೆಗಳು.
Drug ಷಧವು c ಷಧೀಯ ಕ್ರಿಯೆಯಲ್ಲಿ ಮತ್ತು ಸಾದೃಶ್ಯಗಳಿಂದ ರಾಸಾಯನಿಕ ರಚನೆಯಲ್ಲಿ ಗಮನಾರ್ಹ ವ್ಯತ್ಯಾಸಗಳನ್ನು ಹೊಂದಿದೆ, ಜೊತೆಗೆ ಆಲ್ಫಾ-ಗ್ಲೈಕೋಸಿಡೇಸ್ ಪ್ರತಿರೋಧಕಗಳು, ಬಿಗ್ವಾನೈಡ್ಗಳು ಮತ್ತು ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾಗಳ ಉತ್ಪನ್ನಗಳು.

"ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್" ಮೂಲಕ ಡಿಪಿಪಿ 4 ಅನ್ನು ಪ್ರತಿಬಂಧಿಸುವುದರಿಂದ ಎಚ್ಐಪಿ ಮತ್ತು ಜಿಎಲ್ಪಿ -1 ಎಂಬ ಹಾರ್ಮೋನುಗಳ ಸಾಂದ್ರತೆಯು ಹೆಚ್ಚಾಗುತ್ತದೆ. ಈ ಹಾರ್ಮೋನುಗಳು ಇನ್ಕ್ರೆಟಿನ್ಗಳಲ್ಲಿ ಸೇರಿವೆ. ಅವರ ಸ್ರವಿಸುವಿಕೆಯನ್ನು ಕರುಳಿನಲ್ಲಿ ತಯಾರಿಸಲಾಗುತ್ತದೆ.
ತಿನ್ನುವ ಪರಿಣಾಮವಾಗಿ, ಅಂತಹ ಹಾರ್ಮೋನುಗಳ ಸಾಂದ್ರತೆಯು ಹೆಚ್ಚಾಗುತ್ತದೆ. ಇನ್ಕ್ರೆಟಿನ್ಗಳು ಮಾನವನ ದೇಹದಲ್ಲಿನ ಸಕ್ಕರೆ ಹೋಮಿಯೋಸ್ಟಾಸಿಸ್ ಅನ್ನು ನಿಯಂತ್ರಿಸುವ ಶಾರೀರಿಕ ವ್ಯವಸ್ಥೆಯ ಒಂದು ಭಾಗವಾಗಿದೆ. ಸೀತಾಗ್ಲಿಪ್ಟಿನ್ ನ ಸಾದೃಶ್ಯಗಳನ್ನು ವೈದ್ಯರು ಆಯ್ಕೆ ಮಾಡಬೇಕು.
ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ನ ವೈಶಿಷ್ಟ್ಯಗಳು
Use ಷಧಿಯನ್ನು ರೋಗಿಯ ಬಳಕೆಯ ನಂತರ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ ಹೀರಿಕೊಳ್ಳಲಾಗುತ್ತದೆ. ಈ ಉಪಕರಣವು 87% ನಷ್ಟು ಪರಿಪೂರ್ಣ ಜೈವಿಕ ಲಭ್ಯತೆಯನ್ನು ಹೊಂದಿದೆ. ಕೊಬ್ಬಿನ ಆಹಾರಗಳ ಸೇವನೆಯು .ಷಧದ c ಷಧೀಯ ಚಲನಶಾಸ್ತ್ರವನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಪರಿಣಾಮ ಬೀರುವುದಿಲ್ಲ.
ಬದಲಾಗದೆ ಮೂತ್ರದ ಭಾಗವಾಗಿ drug ಷಧಿಯನ್ನು ಹೊರಹಾಕಲಾಗುತ್ತದೆ. ಸ್ವಾಗತವನ್ನು ನಿಲ್ಲಿಸಿದ ನಂತರ, ಅದನ್ನು ಒಂದು ವಾರದೊಳಗೆ ಮೂತ್ರದಲ್ಲಿ (87%) ಮತ್ತು ಮಲದಲ್ಲಿ (13%) ಹೊರಹಾಕಲಾಗುತ್ತದೆ.
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್ ನೊಂದಿಗೆ ಬಳಸಲು ಸೂಚನೆಗಳಿಂದ ಇದನ್ನು ದೃ is ೀಕರಿಸಲಾಗಿದೆ. Drug ಷಧದ ಸಾದೃಶ್ಯಗಳು ಅನೇಕರಿಗೆ ಆಸಕ್ತಿಯನ್ನುಂಟುಮಾಡುತ್ತವೆ.
.ಷಧಿಯ ಬಳಕೆಗೆ ಸೂಚನೆಗಳು
ರೋಗಿಯನ್ನು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಎಂದು ಗುರುತಿಸಿದರೆ mon ಷಧಿಯನ್ನು ಮೊನೊಥೆರಪಿ ಅನುಷ್ಠಾನದಲ್ಲಿ ಬಳಸಲಾಗುತ್ತದೆ. ಈ drug ಷಧಿಯನ್ನು ಆಹಾರ ಸೇವನೆಯ ಹೊರತಾಗಿಯೂ ಬಳಕೆಗೆ ಅನುಮೋದಿಸಲಾಗಿದೆ. ಟೈಪ್ II ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ಸಂಯೋಜನೆಯನ್ನು ಸಂಕೀರ್ಣ ಚಿಕಿತ್ಸೆಯಾಗಿ ಬಳಸಬಹುದು.
ಮೆಟ್ಫಾರ್ಮಿನ್ ಜೊತೆಯಲ್ಲಿ, drug ಷಧದ ಶಿಫಾರಸು ಡೋಸೇಜ್ ದಿನಕ್ಕೆ 100 ಮಿಗ್ರಾಂ.
ನೀವು ಅದರ ಆಡಳಿತದ ಸಮಯವನ್ನು ತಪ್ಪಿಸಿಕೊಂಡರೆ, ನೀವು ಆದಷ್ಟು ಬೇಗ ಸೀತಾಗ್ಲಿಪ್ಟಿನ್ ಕುಡಿಯಬೇಕು. Drug ಷಧದ ಡಬಲ್ ಡೋಸೇಜ್ ಬಳಕೆಯನ್ನು ಅನುಮತಿಸದಿರುವುದು ಇದಕ್ಕೆ ಕಾರಣ.
ಸೂಚನೆಗಳಲ್ಲಿ ಶಿಫಾರಸು ಮಾಡಿದ್ದಕ್ಕಿಂತ ಹೆಚ್ಚಾಗಿ ಕುಡಿಯುವುದನ್ನು ನಿಷೇಧಿಸಲಾಗಿದೆ.
Drug ಷಧವು ದೇಹದಲ್ಲಿನ ಸಕ್ಕರೆಗಳ ಮಟ್ಟವನ್ನು ನಿಯಂತ್ರಿಸಲು ಸಾಧ್ಯವಾಗಿಸುತ್ತದೆ, ಆದಾಗ್ಯೂ, ಈ drug ಷಧವು ಮಧುಮೇಹಕ್ಕೆ ಚಿಕಿತ್ಸೆ ನೀಡುವುದಿಲ್ಲ.
ರೋಗಿಯು ಚೆನ್ನಾಗಿರುವಾಗ medicine ಷಧಿಯ ಬಳಕೆಯನ್ನು ಕೈಗೊಳ್ಳಬೇಕು, ಹಾಜರಾದ ವೈದ್ಯರ ಶಿಫಾರಸು ಮತ್ತು ಸಮಾಲೋಚನೆಯ ನಂತರವೇ ಚಿಕಿತ್ಸೆಯನ್ನು ನಿಲ್ಲಿಸಿ.
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಯಾವುದೇ ಸಾದೃಶ್ಯಗಳನ್ನು ಹೊಂದಿದೆಯೇ? ಅದರ ಬಗ್ಗೆ ಕೆಳಗೆ.
.ಷಧಿಯ ಬಳಕೆಗೆ ಸೂಚನೆಗಳು
"ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್" ಒಂದು ರೋಗಿಯಾಗಿದ್ದು, ಮೊನೊಥೆರಪಿಯಾಗಿ ಮಾತ್ರವಲ್ಲ, ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಗುಣಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿರುವ ಇತರ ಏಜೆಂಟರೊಂದಿಗೆ ಸಮಗ್ರ ಚಿಕಿತ್ಸೆಯ ಭಾಗವಾಗಿ ಇದನ್ನು ಸಹಿಸಿಕೊಳ್ಳಲಾಗುತ್ತದೆ.
Drug ಷಧದ ಮುಖ್ಯ ಪ್ರಮಾಣವನ್ನು ಮೂತ್ರಪಿಂಡಗಳ ಮೂಲಕ ಹೊರಹಾಕಲಾಗುತ್ತದೆ. ಮಾನವ ದೇಹದಿಂದ ಸಕ್ರಿಯ ಘಟಕವನ್ನು ತೆಗೆದುಹಾಕುವ ಈ ವಿಧಾನವು patient ಷಧಿಯನ್ನು ಬಳಸುವ ಮೊದಲು ರೋಗಿಗೆ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯವಿದ್ದರೆ ಈ ದೇಹದ ಆರೋಗ್ಯವನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಲು ತಜ್ಞರ ಅಗತ್ಯವಿದೆ. ಅಗತ್ಯವಿದ್ದರೆ, ತೆಗೆದುಕೊಂಡ ಪ್ರಮಾಣವನ್ನು ಸರಿಹೊಂದಿಸಲಾಗುತ್ತದೆ. ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ಸೌಮ್ಯ ರೂಪವಿದ್ದರೆ, drug ಷಧದ ಡೋಸ್ ಹೊಂದಾಣಿಕೆ ಮಾಡಲಾಗುವುದಿಲ್ಲ.
ರೋಗಿಯು ಮಧ್ಯಮ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯವನ್ನು ಹೊಂದಿದ್ದರೆ, ation ಷಧಿಗಳ ಪ್ರಮಾಣವು ದಿನಕ್ಕೆ 50 ಮಿಲಿಗ್ರಾಂಗಳಿಗಿಂತ ಹೆಚ್ಚಿರಬಾರದು.ಡಯಾಲಿಸಿಸ್ನಂತಹ ವಿಧಾನವನ್ನು ಲೆಕ್ಕಿಸದೆ ಯಾವುದೇ ಸಮಯದಲ್ಲಿ drug ಷಧಿಯನ್ನು ಬಳಸಬಹುದು.
ರೋಗಿಯ ದೇಹದಲ್ಲಿ ಸಲ್ಫನ್-ಪ್ರೇರಿತ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಸಂಭವಿಸುವುದನ್ನು ತಡೆಗಟ್ಟಲು, ಸಂಕೀರ್ಣ ಚಿಕಿತ್ಸೆಯ ಭಾಗವಾಗಿ ಈ drug ಷಧಿಯನ್ನು ಬಳಸಿದಾಗ, ತೆಗೆದುಕೊಳ್ಳಬೇಕಾದ ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನಗಳ ಪ್ರಮಾಣವನ್ನು ಕಡಿಮೆ ಮಾಡಬೇಕು.

ಎರಡನೆಯ ವಿಧದ ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿರುವ ರೋಗಿಯ ದೇಹದ ಸಂಪೂರ್ಣ ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸಿದ ತಕ್ಷಣ ಬಳಸಿದ drugs ಷಧಿಗಳ ಪ್ರಮಾಣವನ್ನು ಹಾಜರಾದ ವೈದ್ಯರು ನಿರ್ಧರಿಸುತ್ತಾರೆ.
ರೋಗಿಯ ದೇಹದಲ್ಲಿ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಬೆಳವಣಿಗೆಯ ಬಗ್ಗೆ ಅನುಮಾನವಿದ್ದರೆ, ರೋಗಶಾಸ್ತ್ರದ ಉಲ್ಬಣಕ್ಕೆ ಕಾರಣವಾಗುವ ಸೀತಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಇತರ drugs ಷಧಿಗಳ ಬಳಕೆಯನ್ನು ನಿಲ್ಲಿಸುವುದು ಅವಶ್ಯಕ.
Use ಷಧಿಯನ್ನು ಬಳಸುವ ಮೊದಲು, ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಮೊದಲ ನಿರ್ದಿಷ್ಟ ಚಿಹ್ನೆಗಳ ಬಗ್ಗೆ ತಜ್ಞರು ರೋಗಿಗೆ ತಿಳಿಸಬೇಕು.
ಆದ್ದರಿಂದ "ಸೀತಾಗ್ಲಿಪ್ಟಿನ್" ಗೆ ಬಳಸುವ ಸೂಚನೆಗಳಲ್ಲಿ ಇದನ್ನು ಹೇಳಲಾಗಿದೆ. ಬೆಲೆ, ವಿಮರ್ಶೆಗಳು ಮತ್ತು ಸಾದೃಶ್ಯಗಳನ್ನು ಕೆಳಗೆ ಪ್ರಸ್ತುತಪಡಿಸಲಾಗುತ್ತದೆ.
ವಿರೋಧಾಭಾಸಗಳು
ಈ drug ಷಧಿಯ ಬಳಕೆಯು ಮಾನವನ ದೇಹದಲ್ಲಿ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಮಾರಣಾಂತಿಕ, ಗಂಭೀರ ಉರಿಯೂತಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು.
Medicine ಷಧಿಯನ್ನು ಸರಿಯಾಗಿ ಬಳಸದಿದ್ದರೆ, ಅದು ದೇಹದಲ್ಲಿ ಅನೇಕ ಅಡ್ಡಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು. ಉಲ್ಲಂಘನೆಯ ಮೊದಲ ಲಕ್ಷಣಗಳು ಕಂಡುಬಂದರೆ, ನೀವು ತಕ್ಷಣ ತಜ್ಞರನ್ನು ಸಂಪರ್ಕಿಸಬೇಕು.
ಸೂಚನೆಗಳನ್ನು ಕಟ್ಟುನಿಟ್ಟಾಗಿ ಮತ್ತು ಹಾಜರಾದ ವೈದ್ಯರು ಸೂಚಿಸಿದ ಸರಿಯಾದ ಪ್ರಮಾಣದಲ್ಲಿ drug ಷಧಿಯನ್ನು ಬಳಸಿ.
Drug ಷಧಿಯನ್ನು ಬಳಸಿದಾಗ, ವಿವಿಧ ವಿರೋಧಾಭಾಸಗಳ ಸಂಪೂರ್ಣ ಶ್ರೇಣಿಯಿದೆ ಎಂದು ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳಬೇಕು:
- ಮೊದಲ ವಿಧದ ಮಧುಮೇಹದ ಉಪಸ್ಥಿತಿ,
- ಅತಿಸೂಕ್ಷ್ಮತೆ
- ಮಗುವಿನ ಸಮಯ,
- ಮಧುಮೇಹ ಕೀಟೋಆಸಿಡೋಸಿಸ್,
- ಸ್ತನ್ಯಪಾನ
- ರೋಗಿಯ ವಯಸ್ಸು ಹದಿನೆಂಟು ವರ್ಷಕ್ಕಿಂತ ಕಡಿಮೆ.
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಜೊತೆಗಿನ ಸೂಚನೆಗಳಲ್ಲಿ ಬೆಲೆ ಮತ್ತು ಸಾದೃಶ್ಯಗಳನ್ನು ಸೂಚಿಸಲಾಗಿಲ್ಲ.

ಸಂಭವನೀಯ ಅಡ್ಡಪರಿಣಾಮಗಳು
ಮಾನವರಲ್ಲಿ drug ಷಧದ ಬಳಕೆಯ ಸಮಯದಲ್ಲಿ, ಕೆಲವು ಅಡ್ಡಪರಿಣಾಮಗಳು ಸಂಭವಿಸಬಹುದು. ಅವುಗಳಲ್ಲಿ ಗುರುತಿಸಲಾಗಿದೆ:
- ಆಂಜಿಯೋಡೆಮಾ,
- ತುರಿಕೆ
- ಅನಾಫಿಲ್ಯಾಕ್ಸಿಸ್,
- ಕಾಲು ನೋವು
- ದದ್ದು
- ಬೆನ್ನು ನೋವು
- ಚರ್ಮದ ವ್ಯಾಸ್ಕುಲೈಟಿಸ್
- ಆರ್ತ್ರಾಲ್ಜಿಯಾ
- ಉರ್ಟೇರಿಯಾ
- ಮೈಯಾಲ್ಜಿಯಾ
- ಎಫ್ಫೋಲಿಯೇಟಿವ್ ಚರ್ಮದ ಕಾಯಿಲೆಗಳು, ಸ್ಟೀವನ್ಸ್-ಜಾನ್ಸನ್ ಸಿಂಡ್ರೋಮ್,
- ತಲೆನೋವು
- ತೀವ್ರವಾದ ಪ್ಯಾಂಕ್ರಿಯಾಟೈಟಿಸ್,
- ದುರ್ಬಲಗೊಂಡ ಮೂತ್ರಪಿಂಡದ ಚಟುವಟಿಕೆ, ಡಯಾಲಿಸಿಸ್ ಅಗತ್ಯವಿರುವ ತೀವ್ರ ರೂಪದಲ್ಲಿ ಈ ಅಂಗದ ಕೊರತೆ,
- ಮಲಬದ್ಧತೆ
- ನಾಸೊಫಾರ್ಂಜೈಟಿಸ್,
- ವಾಂತಿ
- ಉಸಿರಾಟದ ವ್ಯವಸ್ಥೆಯ ಸೋಂಕುಗಳು.
Drug ಷಧಿಯನ್ನು ಬಳಸುವಾಗ, ಸೂಚನೆಗಳಲ್ಲಿನ ಶಿಫಾರಸುಗಳನ್ನು ಕಟ್ಟುನಿಟ್ಟಾಗಿ ಪಾಲಿಸುವುದು ಅವಶ್ಯಕ, ನೀವು ಕನಿಷ್ಟ ಒಂದು ವಿರೋಧಾಭಾಸಗಳನ್ನು ಹೊಂದಿದ್ದರೆ ಅದನ್ನು ತೆಗೆದುಕೊಳ್ಳಲು ಸಾಧ್ಯವಿಲ್ಲ. Drug ಷಧಿಯನ್ನು ಬಳಸುವುದರ ಪರಿಣಾಮವಾಗಿ ವಿಷ ಅಥವಾ ಮಿತಿಮೀರಿದ ಪ್ರಮಾಣವು ಸಂಭವಿಸಿದಲ್ಲಿ, ನೀವು ತಕ್ಷಣ ಆಂಬ್ಯುಲೆನ್ಸ್ಗೆ ಕರೆ ಮಾಡಬೇಕು, ಏಕೆಂದರೆ ಈ ನಕಾರಾತ್ಮಕ ವಿದ್ಯಮಾನಗಳು ಗಮನಾರ್ಹವಾದ ಆರೋಗ್ಯ ಸಮಸ್ಯೆಗಳನ್ನು ಉಂಟುಮಾಡಬಹುದು ಮತ್ತು ಅದು ಸಾವಿಗೆ ಕಾರಣವಾಗಬಹುದು.
ಮಧುಮೇಹವನ್ನು ಕಂಡುಹಿಡಿಯುವ ತತ್ವಗಳು ಮತ್ತು ವಿಧಾನಗಳು
ಕೀಲುಗಳ ಚಿಕಿತ್ಸೆಗಾಗಿ, ನಮ್ಮ ಓದುಗರು ಡಯಾಬೆನೋಟ್ ಅನ್ನು ಯಶಸ್ವಿಯಾಗಿ ಬಳಸಿದ್ದಾರೆ. ಈ ಉತ್ಪನ್ನದ ಜನಪ್ರಿಯತೆಯನ್ನು ನೋಡಿ, ಅದನ್ನು ನಿಮ್ಮ ಗಮನಕ್ಕೆ ನೀಡಲು ನಾವು ನಿರ್ಧರಿಸಿದ್ದೇವೆ.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ರೋಗನಿರ್ಣಯವು ಸಮಗ್ರ ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸುವುದು, ಅಗತ್ಯವಾದ ಪರೀಕ್ಷೆಗಳನ್ನು ಮತ್ತು ವೈದ್ಯರನ್ನು ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರಿಂದ ಪರೀಕ್ಷಿಸುವುದು. ಅನೇಕ ರೋಗಿಗಳು ಈಗಾಗಲೇ ಚಾಲನೆಯಲ್ಲಿರುವ ಕಾಯಿಲೆಯೊಂದಿಗೆ ಕ್ಲಿನಿಕ್ಗೆ ಹೋಗುವುದರಿಂದ, ಅಂತಹ ರೋಗನಿರ್ಣಯವನ್ನು ಮಾಡುವುದು ಸಾಮಾನ್ಯವಾಗಿ ಕಷ್ಟವೇನಲ್ಲ.
ಆದರೆ ಆಧುನಿಕ ಸಂಶೋಧನಾ ವಿಧಾನಗಳು ಮಧುಮೇಹದ ಆರಂಭಿಕ, ಗುಪ್ತ ಹಂತಗಳನ್ನು ಮಾತ್ರವಲ್ಲದೆ ಈ ಕಾಯಿಲೆಗೆ ಮುಂಚಿನ ಸ್ಥಿತಿಯನ್ನು ಸಹ ಗುರುತಿಸಬಹುದು, ಇದನ್ನು ಪ್ರಿಡಿಯಾಬಿಟಿಸ್ ಅಥವಾ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳಿಗೆ ಸಹಿಷ್ಣುತೆಯ ಉಲ್ಲಂಘನೆ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ.
ಕ್ಲಿನಿಕಲ್ ಡಯಾಗ್ನೋಸ್ಟಿಕ್ ವಿಧಾನಗಳು
ವೈದ್ಯರು ಅನಾಮ್ನೆಸಿಸ್ ಅನ್ನು ಸಂಗ್ರಹಿಸುತ್ತಾರೆ, ಅಪಾಯಕಾರಿ ಅಂಶಗಳನ್ನು ಗುರುತಿಸುತ್ತಾರೆ, ಆನುವಂಶಿಕತೆ, ದೂರುಗಳನ್ನು ಆಲಿಸುತ್ತಾರೆ, ರೋಗಿಯನ್ನು ಪರೀಕ್ಷಿಸುತ್ತಾರೆ, ಅವರ ತೂಕವನ್ನು ನಿರ್ಧರಿಸುತ್ತಾರೆ.

ಮಧುಮೇಹವನ್ನು ಪತ್ತೆ ಮಾಡುವಾಗ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ:
- ಬಲವಾದ ನಿರಂತರ ಬಾಯಾರಿಕೆ - ಪಾಲಿಡಿಪ್ಸಿಯಾ,
- ಅತಿಯಾದ ಮೂತ್ರ ರಚನೆ - ಪಾಲಿಯುರಿಯಾ,
- ಹೆಚ್ಚಿದ ಹಸಿವಿನೊಂದಿಗೆ ತೂಕ ನಷ್ಟ - ಟೈಪ್ 1 ಮಧುಮೇಹಕ್ಕೆ ವಿಶಿಷ್ಟ,
- ವೇಗವಾದ, ಗಮನಾರ್ಹವಾದ ತೂಕ ಹೆಚ್ಚಳ - ಟೈಪ್ 2 ಮಧುಮೇಹಕ್ಕೆ ವಿಶಿಷ್ಟವಾದದ್ದು,
- ಬೆವರುವುದು, ವಿಶೇಷವಾಗಿ ತಿನ್ನುವ ನಂತರ,
- ಸಾಮಾನ್ಯ ದೌರ್ಬಲ್ಯ, ಆಯಾಸ,
- ಯಾವುದಕ್ಕೂ ತೃಪ್ತಿಪಡಿಸಲಾಗದ ಚರ್ಮದ ತೀವ್ರ ತುರಿಕೆ,
- ವಾಕರಿಕೆ, ವಾಂತಿ,
- ಸಾಂಕ್ರಾಮಿಕ ರೋಗಶಾಸ್ತ್ರಗಳು, ಉದಾಹರಣೆಗೆ ಪಸ್ಟುಲರ್ ಚರ್ಮದ ಕಾಯಿಲೆಗಳು, ಬಾಯಿಯಲ್ಲಿ ಅಥವಾ ಯೋನಿಯಲ್ಲಿ ಆಗಾಗ್ಗೆ ಥ್ರಷ್, ಇತ್ಯಾದಿ.
ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ಎಲ್ಲಾ ಪ್ರಚೋದಿತ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿರುವುದು ಅನಿವಾರ್ಯವಲ್ಲ, ಆದರೆ ಒಂದೇ ಸಮಯದಲ್ಲಿ ಕನಿಷ್ಠ 2-3 ಗಮನಿಸಿದರೆ, ಪರೀಕ್ಷೆಯನ್ನು ಮುಂದುವರಿಸುವುದು ಯೋಗ್ಯವಾಗಿದೆ.
ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ನೊಂದಿಗೆ, ಎಲ್ಲಾ ರೋಗಲಕ್ಷಣಗಳು ವೇಗವಾಗಿ ಬೆಳೆಯುತ್ತವೆ ಮತ್ತು ರೋಗಿಯು ರೋಗಲಕ್ಷಣಗಳ ಆಕ್ರಮಣದ ನಿಖರವಾದ ದಿನಾಂಕವನ್ನು ನೆನಪಿಸಿಕೊಳ್ಳಬಹುದು ಮತ್ತು ಕೆಲವು ರೋಗಿಗಳು ತುಂಬಾ ಅನಿರೀಕ್ಷಿತರಾಗುತ್ತಾರೆ ಮತ್ತು ಅವರು ಮಧುಮೇಹ ಕೋಮಾದ ಸ್ಥಿತಿಯಲ್ಲಿ ತೀವ್ರ ನಿಗಾದಲ್ಲಿ ಕೊನೆಗೊಳ್ಳುತ್ತಾರೆ. ಈ ರೀತಿಯ ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳು ಸಾಮಾನ್ಯವಾಗಿ 40-45 ವರ್ಷಕ್ಕಿಂತ ಕಡಿಮೆ ವಯಸ್ಸಿನವರು ಅಥವಾ ಮಕ್ಕಳು.
ಸುಪ್ತ ಕೋರ್ಸ್ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ಹೆಚ್ಚು ವಿಶಿಷ್ಟವಾಗಿದೆ, ಆದ್ದರಿಂದ ಈ ನಿರ್ದಿಷ್ಟ ರೂಪದ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಅಸ್ವಸ್ಥತೆಯ ರೋಗನಿರ್ಣಯವನ್ನು ನಾವು ಮತ್ತಷ್ಟು ಚರ್ಚಿಸುತ್ತೇವೆ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗನಿರ್ಣಯಕ್ಕೆ ಹೆಚ್ಚಿನ ಪ್ರಾಮುಖ್ಯತೆ ಅಪಾಯಕಾರಿ ಅಂಶಗಳಾಗಿವೆ, ಅವುಗಳಲ್ಲಿ ಇವು ಸೇರಿವೆ:
- 40-45 ವರ್ಷಕ್ಕಿಂತ ಮೇಲ್ಪಟ್ಟ ವಯಸ್ಸು,
- ಪ್ರಿಡಿಯಾಬಿಟಿಸ್ ಅಥವಾ ದುರ್ಬಲಗೊಂಡ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆ,
- ಅಧಿಕ ತೂಕ, ಬೊಜ್ಜು (25 ಕ್ಕಿಂತ ಹೆಚ್ಚು BMI),
- ಹೆಚ್ಚಿದ ರಕ್ತದ ಲಿಪಿಡ್ ಪ್ರೊಫೈಲ್,
- ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, 140/90 ಎಂಎಂ ಆರ್ಟಿಗಿಂತ ಹೆಚ್ಚಿನ ರಕ್ತದೊತ್ತಡ. ಕಲೆ.,
- ಕಡಿಮೆ ದೈಹಿಕ ಚಟುವಟಿಕೆ
- ಈ ಹಿಂದೆ ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಅಸ್ವಸ್ಥತೆಯನ್ನು ಹೊಂದಿದ್ದ ಅಥವಾ 4.5 ಕೆಜಿಗಿಂತ ಹೆಚ್ಚು ತೂಕದ ಮಗುವಿಗೆ ಜನ್ಮ ನೀಡಿದ ಮಹಿಳೆಯರು,
- ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯ.
40-45 ವರ್ಷಕ್ಕಿಂತ ಮೇಲ್ಪಟ್ಟ ಎಲ್ಲ ಜನರನ್ನು ಪ್ರತಿ 3 ವರ್ಷಗಳಿಗೊಮ್ಮೆ ಅಧಿಕ ರಕ್ತದ ಸಕ್ಕರೆಗಾಗಿ ಪರೀಕ್ಷಿಸಬೇಕು, ಮತ್ತು ಬೊಜ್ಜು ಇರುವವರು ಮತ್ತು ಕನಿಷ್ಠ ಒಂದು ಅಪಾಯಕಾರಿ ಅಂಶದ ಉಪಸ್ಥಿತಿಯೊಂದಿಗೆ - ವರ್ಷಕ್ಕೊಮ್ಮೆ.
ಟೈಪ್ 2 ಮಧುಮೇಹದ ಹೊರಹೊಮ್ಮುವಿಕೆಯಲ್ಲಿ, ಆನುವಂಶಿಕತೆಯು ಪ್ರಮುಖ ಪಾತ್ರ ವಹಿಸುತ್ತದೆ. ಸಂಬಂಧಿಕರಲ್ಲಿ ಈ ರೋಗದ ಅಸ್ತಿತ್ವವು ಟೈಪ್ 2 ಮಧುಮೇಹವನ್ನು ಬೆಳೆಸುವ ಸಾಧ್ಯತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಅಂಕಿಅಂಶಗಳು ಹೇಳುವಂತೆ ಮಧುಮೇಹ ಹೊಂದಿರುವ ಪೋಷಕರೊಂದಿಗಿನ ವ್ಯಕ್ತಿಯು 40% ಪ್ರಕರಣಗಳಲ್ಲಿ ಅನಾರೋಗ್ಯಕ್ಕೆ ಒಳಗಾಗುತ್ತಾನೆ.
ಡೋಸೇಜ್ ರೂಪ
ಫಿಲ್ಮ್-ಲೇಪಿತ ಮಾತ್ರೆಗಳು 25 ಮಿಗ್ರಾಂ, 50 ಮಿಗ್ರಾಂ ಅಥವಾ 100 ಮಿಗ್ರಾಂ
ಒಂದು ಟ್ಯಾಬ್ಲೆಟ್ ಒಳಗೊಂಡಿದೆ
ಸಕ್ರಿಯ ವಸ್ತು - ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಫಾಸ್ಫೇಟ್ ಮೊನೊಹೈಡ್ರೇಟ್ 32.13 ಮಿಗ್ರಾಂ, 64.25 ಮಿಗ್ರಾಂ ಅಥವಾ 128.5 ಮಿಗ್ರಾಂ (25 ಮಿಗ್ರಾಂ, 50 ಮಿಗ್ರಾಂ ಅಥವಾ 100 ಮಿಗ್ರಾಂ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಗೆ ಸಮಾನವಾಗಿರುತ್ತದೆ),
excipients: ಮೈಕ್ರೊಕ್ರಿಸ್ಟಲಿನ್ ಸೆಲ್ಯುಲೋಸ್, ಕ್ಯಾಲ್ಸಿಯಂ ಹೈಡ್ರೋಜನ್ ಫಾಸ್ಫೇಟ್ (ಅನ್ಹೈಡ್ರಸ್), ಅನ್ಮಿಲ್ಡ್, ಕ್ರೊಸ್ಕಾರ್ಮೆಲೋಸ್ ಸೋಡಿಯಂ, ಮೆಗ್ನೀಸಿಯಮ್ ಸ್ಟಿಯರೇಟ್, ಸೋಡಿಯಂ ಸ್ಟಿಯರಿಲ್ ಫ್ಯೂಮರೇಟ್,
ಫಿಲ್ಮ್ ಲೇಪನ ಸಂಯೋಜನೆ ಒಪಡ್ರೇ ® II ಪಿಂಕ್ 85 ಎಫ್ 97191 (25 ಮಿಗ್ರಾಂ ಡೋಸೇಜ್ಗೆ), ಒಪಾಡ್ರೇ II ಲೈಟ್ ಬೀಜ್ 85 ಎಫ್ 17498 (50 ಮಿಗ್ರಾಂ ಡೋಸೇಜ್ಗೆ), ಒಪಡ್ರೇ ® II ಬೀಜ್ 85 ಎಫ್ 17438 (100 ಮಿಗ್ರಾಂ ಡೋಸೇಜ್ಗೆ): ಪಾಲಿವಿನೈಲ್ ಆಲ್ಕೋಹಾಲ್, ಟೈಟಾನಿಯಂ ಡೈಆಕ್ಸೈಡ್ ಇ 171, ಮ್ಯಾಕ್ರೊಗೋಲ್ / ಪಾಲಿಥಿಲೀನ್ ಟಾಲ್ಕ್, ಕಬ್ಬಿಣ (III) ಆಕ್ಸೈಡ್ ಹಳದಿ ಇ 172, ಕಬ್ಬಿಣ (III) ಆಕ್ಸೈಡ್ ಕೆಂಪು ಇ 172.
25 ಮಿಗ್ರಾಂ ಮಾತ್ರೆಗಳು - ಮಾತ್ರೆಗಳು ದುಂಡಾದ, ಬೈಕಾನ್ವೆಕ್ಸ್, ಗುಲಾಬಿ ಬಣ್ಣದ ಹೊದಿಕೆಯಿಂದ ಮುಚ್ಚಲ್ಪಟ್ಟಿದ್ದು, ಒಂದು ಬದಿಯಲ್ಲಿ "221" ಅನ್ನು ಕೆತ್ತಲಾಗಿದೆ ಮತ್ತು ಇನ್ನೊಂದು ಬದಿಯಲ್ಲಿ ನಯವಾಗಿರುತ್ತದೆ.
50 ಮಿಗ್ರಾಂ ಮಾತ್ರೆಗಳು - ಮಾತ್ರೆಗಳು ದುಂಡಾದ, ಬೈಕಾನ್ವೆಕ್ಸ್, ತಿಳಿ ಬೀಜ್ ಬಣ್ಣದ ಫಿಲ್ಮ್ ಮೆಂಬರೇನ್ ನಿಂದ ಲೇಪಿತವಾಗಿದ್ದು, ಒಂದು ಬದಿಯಲ್ಲಿ "112" ಕೆತ್ತನೆ ಮತ್ತು ಇನ್ನೊಂದು ಬದಿಯಲ್ಲಿ ನಯವಾಗಿರುತ್ತದೆ.
100 ಮಿಗ್ರಾಂ ಮಾತ್ರೆಗಳು - ಮಾತ್ರೆಗಳು ದುಂಡಾದ, ಬೈಕಾನ್ವೆಕ್ಸ್, ಬೀಜ್ ಫಿಲ್ಮ್ ಶೆಲ್ನಿಂದ ಮುಚ್ಚಲ್ಪಟ್ಟಿವೆ, ಒಂದು ಬದಿಯಲ್ಲಿ "277" ಅನ್ನು ಕೆತ್ತಲಾಗಿದೆ ಮತ್ತು ಇನ್ನೊಂದು ಬದಿಯಲ್ಲಿ ನಯವಾಗಿರುತ್ತದೆ.
ಪ್ರಯೋಗಾಲಯ ಸಂಶೋಧನಾ ವಿಧಾನಗಳು
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗನಿರ್ಣಯಕ್ಕಾಗಿ, ಹಲವಾರು ರೀತಿಯ ಪರೀಕ್ಷೆಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಕೆಲವು ತಂತ್ರಗಳನ್ನು ಪ್ರದರ್ಶನಗಳಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಸ್ಕ್ರೀನಿಂಗ್ ಎನ್ನುವುದು ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ ರೋಗವನ್ನು ಗುರುತಿಸುವ ಗುರಿಯನ್ನು ಹೊಂದಿದೆ, ಇದನ್ನು ಹೆಚ್ಚಾಗಿ ರೋಗದ ಸ್ಪಷ್ಟ ಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿರದ ಹೆಚ್ಚಿನ ಸಂಖ್ಯೆಯ ಜನರು ನಡೆಸುತ್ತಾರೆ. ಮಧುಮೇಹವನ್ನು ಪತ್ತೆಹಚ್ಚಲು ಅತ್ಯಂತ ವಿಶ್ವಾಸಾರ್ಹ ವಿಧಾನವೆಂದರೆ ಗ್ಲೈಕೋಸೈಲೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ಅನ್ನು ನಿರ್ಧರಿಸುವುದು.
ಗ್ಲೈಕೋಸೈಲೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ಎರಿಥ್ರೋಸೈಟ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ಆಗಿದ್ದು ಅದು ಗ್ಲೂಕೋಸ್ ಅಣುವನ್ನು ಜೋಡಿಸಿದೆ.ಗ್ಲೈಕೋಸೈಲೇಷನ್ ಪ್ರಮಾಣವು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಸಾಂದ್ರತೆಯ ಮೇಲೆ ಅವಲಂಬಿತವಾಗಿರುತ್ತದೆ, ಇದು ಎರಿಥ್ರೋಸೈಟ್ಗಳಲ್ಲಿ ಅವರ ಮೂರು ತಿಂಗಳ ಜೀವನದಲ್ಲಿ ಬದಲಾಗದೆ ಉಳಿಯುತ್ತದೆ. ಗ್ಲೈಕೋಸೈಲೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ನ ರೂ m ಿಯು ಹಿಮೋಗ್ಲೋಬಿನ್ನ ಒಟ್ಟು ಮೊತ್ತದ 4.5-6.5% ಆಗಿದೆ.
ಈ ನಿಟ್ಟಿನಲ್ಲಿ, ಯಾವುದೇ ಸಮಯದಲ್ಲಿ, ಅಂತಹ ಹಿಮೋಗ್ಲೋಬಿನ್ನ ಶೇಕಡಾವಾರು ಅಧ್ಯಯನದ ಮೊದಲು 120 ದಿನಗಳವರೆಗೆ ರೋಗಿಯ ಸರಾಸರಿ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಪ್ರತಿಬಿಂಬಿಸುತ್ತದೆ. ಇದು ಸುಪ್ತ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಅನ್ನು ಬಹಿರಂಗಪಡಿಸಲು ಮಾತ್ರವಲ್ಲ, ರೋಗ ನಿಯಂತ್ರಣದ ಮಟ್ಟವನ್ನು ನಿರ್ಧರಿಸಲು ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ಸಮರ್ಪಕತೆಯನ್ನು ಮೌಲ್ಯಮಾಪನ ಮಾಡಲು ಸಹ ಸಹಾಯ ಮಾಡುತ್ತದೆ.

ಮಧುಮೇಹವನ್ನು ಕಂಡುಹಿಡಿಯುವ ವಿಧಾನಗಳನ್ನು ಮೂಲ ಮತ್ತು ಹೆಚ್ಚುವರಿ ಎಂದು ವಿಂಗಡಿಸಲಾಗಿದೆ.
ಮುಖ್ಯ ವಿಧಾನಗಳು ಈ ಕೆಳಗಿನವುಗಳನ್ನು ಒಳಗೊಂಡಿವೆ:
- ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ನಿರ್ಧರಿಸುವುದು, ನಡೆಸಲಾಗುತ್ತದೆ: ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ, ತಿನ್ನುವ 2 ಗಂಟೆಗಳ ನಂತರ, ಮಲಗುವ ಮುನ್ನ,
- ಗ್ಲೈಕೋಸೈಲೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ಪ್ರಮಾಣವನ್ನು ಅಧ್ಯಯನ ಮಾಡಿ,
- ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆ ಪರೀಕ್ಷೆ - ಅಧ್ಯಯನದ ಸಮಯದಲ್ಲಿ, ರೋಗಿಯು ನಿರ್ದಿಷ್ಟ ಪ್ರಮಾಣದ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಕುಡಿಯುತ್ತಾನೆ ಮತ್ತು ರೋಗನಿರ್ಣಯದ ಕಾಕ್ಟೈಲ್ ತೆಗೆದುಕೊಂಡ 2 ಗಂಟೆಗಳ ಮೊದಲು ಮತ್ತು ಬೆರಳಿನಿಂದ ರಕ್ತವನ್ನು ದಾನ ಮಾಡುತ್ತಾನೆ. ಈ ಪರೀಕ್ಷೆಯು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಅಸ್ವಸ್ಥತೆಯ ಪ್ರಕಾರವನ್ನು ಸ್ಪಷ್ಟಪಡಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ, ಪ್ರಿಡಿಯಾಬಿಟಿಸ್ ಅನ್ನು ನಿಜವಾದ ಮಧುಮೇಹದಿಂದ ಪ್ರತ್ಯೇಕಿಸಲು ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ,
- ಮೂತ್ರದಲ್ಲಿ ಸಕ್ಕರೆಯ ಉಪಸ್ಥಿತಿಯ ನಿರ್ಣಯ - ಗ್ಲೂಕೋಸ್ ಅದರ ಸಾಂದ್ರತೆಯು 8-9 ನಿರ್ಣಯವನ್ನು ಮೀರಿದಾಗ ಮೂತ್ರವನ್ನು ಪ್ರವೇಶಿಸುತ್ತದೆ,
- ಫ್ರಕ್ಟೊಸಮೈನ್ ಮಟ್ಟವನ್ನು ವಿಶ್ಲೇಷಿಸುವುದು - ಕಳೆದ 3 ವಾರಗಳಲ್ಲಿ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಕಂಡುಹಿಡಿಯಲು ನಿಮಗೆ ಅನುಮತಿಸುತ್ತದೆ,
- ಮೂತ್ರ ಅಥವಾ ರಕ್ತದಲ್ಲಿನ ಕೀಟೋನ್ಗಳ ಸಾಂದ್ರತೆಯ ಅಧ್ಯಯನಗಳು - ಮಧುಮೇಹದ ತೀವ್ರ ಆಕ್ರಮಣ ಅಥವಾ ಅದರ ತೊಡಕುಗಳನ್ನು ನಿರ್ಧರಿಸುತ್ತದೆ.
ಕೆಳಗಿನ ಸೂಚಕಗಳನ್ನು ನಿರ್ಧರಿಸುವ ಹೆಚ್ಚುವರಿ ವಿಧಾನಗಳನ್ನು ಕರೆಯಲಾಗುತ್ತದೆ:
- ರಕ್ತ ಇನ್ಸುಲಿನ್ - ಇನ್ಸುಲಿನ್ಗೆ ದೇಹದ ಅಂಗಾಂಶಗಳ ಸೂಕ್ಷ್ಮತೆಯನ್ನು ನಿರ್ಧರಿಸಲು,
- ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಜೀವಕೋಶಗಳು ಮತ್ತು ಇನ್ಸುಲಿನ್ಗೆ ಆಟೋಆಂಟಿಬಾಡಿಗಳು - ಮಧುಮೇಹಕ್ಕೆ ಸ್ವಯಂ ನಿರೋಧಕ ಕಾರಣವನ್ನು ಬಹಿರಂಗಪಡಿಸುತ್ತದೆ,
- ಪ್ರೊಇನ್ಸುಲಿನ್ - ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕಾರ್ಯವನ್ನು ತೋರಿಸುತ್ತದೆ,
- ಗ್ರೆಲಿನ್, ಅಡಿಪೋನೆಕ್ಟಿನ್, ಲೆಪ್ಟಿನ್, ರೆಸಿಸ್ಟಿನ್ - ಅಡಿಪೋಸ್ ಅಂಗಾಂಶದ ಹಾರ್ಮೋನುಗಳ ಹಿನ್ನೆಲೆಯ ಸೂಚಕಗಳು, ಬೊಜ್ಜಿನ ಕಾರಣಗಳ ಮೌಲ್ಯಮಾಪನ,
- ಸಿ-ಪೆಪ್ಟೈಡ್ - ಜೀವಕೋಶಗಳಿಂದ ಇನ್ಸುಲಿನ್ ಸೇವನೆಯ ಪ್ರಮಾಣವನ್ನು ಕಂಡುಹಿಡಿಯಲು ನಿಮಗೆ ಅನುಮತಿಸುತ್ತದೆ,
- ಎಚ್ಎಲ್ಎ ಟೈಪಿಂಗ್ - ಆನುವಂಶಿಕ ರೋಗಶಾಸ್ತ್ರವನ್ನು ಗುರುತಿಸಲು ಬಳಸಲಾಗುತ್ತದೆ.
ಕೆಲವು ರೋಗಿಗಳಲ್ಲಿ ರೋಗದ ರೋಗನಿರ್ಣಯದ ಸಮಯದಲ್ಲಿ, ಹಾಗೆಯೇ ಚಿಕಿತ್ಸೆಯ ಆಯ್ಕೆಗಾಗಿ ತೊಂದರೆಗಳ ಸಂದರ್ಭದಲ್ಲಿ ಈ ವಿಧಾನಗಳನ್ನು ಆಶ್ರಯಿಸಲಾಗುತ್ತದೆ. ಹೆಚ್ಚುವರಿ ವಿಧಾನಗಳ ನೇಮಕಾತಿಯನ್ನು ವೈದ್ಯರು ಮಾತ್ರ ನಿರ್ಧರಿಸುತ್ತಾರೆ.
C ಷಧೀಯ ಗುಣಲಕ್ಷಣಗಳು
ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್
100 ಮಿಗ್ರಾಂ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮೌಖಿಕ ಆಡಳಿತದ ನಂತರ, ಆಡಳಿತದ ಸಮಯದಿಂದ 1 ರಿಂದ 4 ಗಂಟೆಗಳ ವ್ಯಾಪ್ತಿಯಲ್ಲಿ ಗರಿಷ್ಠ ಸಾಂದ್ರತೆಯನ್ನು (ಸಿಮ್ಯಾಕ್ಸ್) ಸಾಧಿಸಲಾಗುತ್ತದೆ. ಸಾಂದ್ರತೆಯ-ಸಮಯದ ಕರ್ವ್ (ಎಯುಸಿ) ಯ ವ್ಯಾಪ್ತಿಯು ಡೋಸೇಜ್ಗೆ ಅನುಗುಣವಾಗಿ ಹೆಚ್ಚಾಗುತ್ತದೆ ಮತ್ತು 100 ಮಿಗ್ರಾಂ ಮೌಖಿಕವಾಗಿ ತೆಗೆದುಕೊಂಡಾಗ 8.52 μmol · ಗಂಟೆಯವರೆಗೆ ಇರುತ್ತದೆ, Cmax 950 nmol, ಅರ್ಧ-ಜೀವಿತಾವಧಿ (T1 / 2) 12.4 ಗಂಟೆಗಳಿರುತ್ತದೆ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಪ್ಲಾಸ್ಮಾ ಎಯುಸಿ ಮೊದಲ ಡೋಸ್ ತೆಗೆದುಕೊಂಡ ನಂತರ ಸಮತೋಲನ ಸ್ಥಿತಿಗೆ ತಲುಪಿದ ನಂತರ 100 ಮಿಗ್ರಾಂ drug ಷಧದ ಮುಂದಿನ ಡೋಸ್ ನಂತರ ಸುಮಾರು 14% ಹೆಚ್ಚಾಗಿದೆ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಅಂತರ್ ಮತ್ತು ಅಂತರ-ವೈಯಕ್ತಿಕ ಎಯುಸಿ ವ್ಯತ್ಯಾಸ ಗುಣಾಂಕಗಳು ಅತ್ಯಲ್ಪವಾಗಿವೆ (5.8% ಮತ್ತು 15.1%). ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಗಳು ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಸಾಮಾನ್ಯವಾಗಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ ಹೋಲುತ್ತದೆ. ಹೀರಿಕೊಳ್ಳುವಿಕೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಸಂಪೂರ್ಣ ಜೈವಿಕ ಲಭ್ಯತೆ ಸರಿಸುಮಾರು 87% ಆಗಿದೆ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಕೊಬ್ಬಿನ ಆಹಾರಗಳ ಸಂಯೋಜನೆಯು ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುವುದಿಲ್ಲವಾದ್ದರಿಂದ, .ಟವನ್ನು ಲೆಕ್ಕಿಸದೆ drug ಷಧಿಯನ್ನು ಸೂಚಿಸಬಹುದು.
ವಿತರಣೆ. 100 ಮಿಗ್ರಾಂ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಒಂದು ಡೋಸ್ ತೆಗೆದುಕೊಂಡ ನಂತರ ಸಮತೋಲನದಲ್ಲಿ ವಿತರಣೆಯ ಸರಾಸರಿ ಪ್ರಮಾಣ ಸುಮಾರು 198 ಎಲ್. ಪ್ಲಾಸ್ಮಾ ಪ್ರೋಟೀನ್ಗಳೊಂದಿಗೆ ಬಂಧಿಸುವ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಭಾಗವು ತುಲನಾತ್ಮಕವಾಗಿ ಕಡಿಮೆ, 38%.
ಚಯಾಪಚಯ. ದೇಹದಲ್ಲಿ ಪಡೆದ drug ಷಧದ ಒಂದು ಸಣ್ಣ ಭಾಗವನ್ನು ಮಾತ್ರ ಚಯಾಪಚಯಿಸಲಾಗುತ್ತದೆ. ಸೀತಾಗ್ಲಿಪ್ಟಿನ್ ಸುಮಾರು 79% ರಷ್ಟು ಮೂತ್ರದಲ್ಲಿ ಬದಲಾಗದೆ ಹೊರಹಾಕಲ್ಪಡುತ್ತದೆ. 16 ಷಧದ ಸುಮಾರು 16% ಅದರ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ರೂಪದಲ್ಲಿ ಹೊರಹಾಕಲ್ಪಡುತ್ತದೆ.ಆರು ಮೆಟಾಬಾಲೈಟ್ಗಳ ಕುರುಹುಗಳು ಪ್ಲಾಸ್ಮಾದಲ್ಲಿನ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಡಿಪಿಪಿ -4 ನ ಪ್ರತಿಬಂಧಕ ಪರಿಣಾಮದ ಚಟುವಟಿಕೆಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುವುದಿಲ್ಲ ಎಂದು ಕಂಡುಬಂದಿದೆ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಸೀಮಿತ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯಲ್ಲಿ ಒಳಗೊಂಡಿರುವ ಪ್ರಾಥಮಿಕ ಕಿಣ್ವವು CYP2A8 ಅನ್ನು ಒಳಗೊಂಡಿರುವ CYP3A4 ಎಂದು ಕಂಡುಬಂದಿದೆ.
ಸಂತಾನೋತ್ಪತ್ತಿ. ಆರೋಗ್ಯವಂತ ಸ್ವಯಂಸೇವಕರು 14 ಸಿ-ಲೇಬಲ್ ಮಾಡಿದ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಮೌಖಿಕ ಆಡಳಿತದ ನಂತರ, ಸುಮಾರು 100% drug ಷಧಿಯನ್ನು 1 ವಾರ ಮಲ ಮತ್ತು ಮೂತ್ರದೊಂದಿಗೆ ಕ್ರಮವಾಗಿ 13% ಮತ್ತು 87% ರಷ್ಟು ಹೊರಹಾಕಲಾಯಿತು. 100 ಮಿಗ್ರಾಂ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಒಂದು ಡೋಸ್ನ ಮೌಖಿಕ ಆಡಳಿತದ ಸರಾಸರಿ ಎಲಿಮಿನೇಷನ್ ಅರ್ಧ-ಜೀವಿತಾವಧಿಯು ಅಂದಾಜು 12.4 ಗಂಟೆಗಳು; ಮೂತ್ರಪಿಂಡದ ತೆರವು ಸುಮಾರು 350 ಮಿಲಿ / ನಿಮಿಷ.
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ವಿಸರ್ಜನೆಯನ್ನು ಪ್ರಾಥಮಿಕವಾಗಿ ಮೂತ್ರಪಿಂಡಗಳು ವಿಸರ್ಜನೆಯಿಂದ ಸಕ್ರಿಯ ಕೊಳವೆಯಾಕಾರದ ಸ್ರವಿಸುವಿಕೆಯಿಂದ ನಡೆಸಲಾಗುತ್ತದೆ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಟೈಪ್ III ಸಾವಯವ ಮಾನವ ಅಯಾನುಗಳ (hOAT-3) ರವಾನೆದಾರರಿಗೆ ಒಂದು ತಲಾಧಾರವಾಗಿದೆ, ಇದು ಮೂತ್ರಪಿಂಡಗಳಿಂದ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ವಿಸರ್ಜನೆಯಲ್ಲಿ ಭಾಗಿಯಾಗಬಹುದು. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಾಗಣೆಯಲ್ಲಿ HOAT-3 ನ ಒಳಗೊಳ್ಳುವಿಕೆಯನ್ನು ಪ್ರಾಯೋಗಿಕವಾಗಿ ಅಧ್ಯಯನ ಮಾಡಲಾಗಿಲ್ಲ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಪಿ-ಗ್ಲೈಕೊಪ್ರೊಟೀನ್ನ ತಲಾಧಾರವಾಗಿದೆ, ಇದು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮೂತ್ರಪಿಂಡದ ನಿರ್ಮೂಲನೆಗೆ ಸಹ ಒಳಗೊಂಡಿರಬಹುದು. ಆದಾಗ್ಯೂ, ಪಿ-ಗ್ಲೈಕೊಪ್ರೊಟೀನ್ನ ಪ್ರತಿರೋಧಕ ಸೈಕ್ಲೋಸ್ಪೊರಿನ್, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಮೂತ್ರಪಿಂಡದ ತೆರವು ಕಡಿಮೆ ಮಾಡುವುದಿಲ್ಲ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಾವಯವ ಕ್ಯಾಟಯಾನಿಕ್ ಟ್ರಾನ್ಸ್ಪೋರ್ಟರ್ (ಒಸಿಟಿ 2), ಸಾವಯವ ಅಯಾನಿಕ್ ಟ್ರಾನ್ಸ್ಪೋರ್ಟರ್ (ಒಎಟಿ 1), ಅಥವಾ ಪ್ರೋಟೀನ್ ಟ್ರಾನ್ಸ್ಪೋರ್ಟರ್ಸ್ (ಪಿಇಪಿಟಿ 1/2) ಗೆ ತಲಾಧಾರವಲ್ಲ.
ಅಧ್ಯಯನಗಳಲ್ಲಿ ಸೈನ್ ಇನ್ವಿಟ್ರೊ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ OAT3 (IC50 = 160 μM) ಅಥವಾ ಪಿ-ಗ್ಲೈಕೊಪ್ರೊಟೀನ್ (250 μM ವರೆಗೆ) ಚಿಕಿತ್ಸಕ ಮಹತ್ವದ ಪ್ಲಾಸ್ಮಾ ಸಾಂದ್ರತೆಗಳಲ್ಲಿ ಮಧ್ಯಸ್ಥಿಕೆಯ ವರ್ಗಾವಣೆಯನ್ನು ತಡೆಯುವುದಿಲ್ಲ. ಕ್ಲಿನಿಕಲ್ ಅಧ್ಯಯನಗಳಲ್ಲಿ, ಡಿಟಾಕ್ಸಿನ್ನ ಪ್ಲಾಸ್ಮಾ ಸಾಂದ್ರತೆಯ ಮೇಲೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಕಡಿಮೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ, ಆದಾಗ್ಯೂ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಪಿ-ಗ್ಲೈಕೊಪ್ರೊಟೀನ್ನ ಸೌಮ್ಯ ಪ್ರತಿರೋಧಕವಾಗಬಹುದು.
ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ರೋಗಿಗಳು. ಸೌಮ್ಯ ಮೂತ್ರಪಿಂಡದ ಕೊರತೆಯಿರುವ ರೋಗಿಗಳಲ್ಲಿ (ಕ್ರಿಯೇಟಿನೈನ್ ಕ್ಲಿಯರೆನ್ಸ್ ಕೆಕೆ 50-80 ಮಿಲಿ / ನಿಮಿಷ) ಆರೋಗ್ಯಕರ ಸ್ವಯಂಸೇವಕರ ನಿಯಂತ್ರಣ ಗುಂಪಿನೊಂದಿಗೆ ಹೋಲಿಸಿದರೆ ರಕ್ತ ಪ್ಲಾಸ್ಮಾದಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಾಂದ್ರತೆಯಲ್ಲಿ ಪ್ರಾಯೋಗಿಕವಾಗಿ ಗಮನಾರ್ಹ ಹೆಚ್ಚಳ ಕಂಡುಬಂದಿಲ್ಲ. ಮಧ್ಯಮ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯ (ಸಿಸಿ 30-50 ಮಿಲಿ / ನಿಮಿಷ) ರೋಗಿಗಳಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಗಾಗಿ ಎಯುಸಿಯಲ್ಲಿ ಸರಿಸುಮಾರು 2 ಪಟ್ಟು ಹೆಚ್ಚಳ ಕಂಡುಬಂದಿದೆ, ತೀವ್ರ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ರೋಗಿಗಳಲ್ಲಿ ಎಯುಸಿಯಲ್ಲಿ 4 ಪಟ್ಟು ಹೆಚ್ಚಳ ಕಂಡುಬಂದಿದೆ (ಸಿಸಿ 30 ಮಿಲಿ / ನಿಮಿಷಕ್ಕಿಂತ ಕಡಿಮೆ) ಮತ್ತು ನಿಯಂತ್ರಣ ಗುಂಪಿನೊಂದಿಗೆ ಹೋಲಿಸಿದರೆ, ಹೆಮೋಡಯಾಲಿಸಿಸ್ನಲ್ಲಿದ್ದ ಕೊನೆಯ ಹಂತದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ರೋಗಿಗಳು. ಆದ್ದರಿಂದ, ಮಧ್ಯಮದಿಂದ ತೀವ್ರವಾದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ರೋಗಿಗಳಲ್ಲಿ ರಕ್ತ ಪ್ಲಾಸ್ಮಾದಲ್ಲಿ drug ಷಧದ ಚಿಕಿತ್ಸಕ ಸಾಂದ್ರತೆಯನ್ನು ಸಾಧಿಸಲು, ಡೋಸ್ ಹೊಂದಾಣಿಕೆ ಅಗತ್ಯವಿದೆ. ಹಿಮೋಡಯಾಲಿಸಿಸ್ ಸಮಯದಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಸ್ವಲ್ಪ ಮಟ್ಟಿಗೆ ಹೊರಹಾಕಲಾಗುತ್ತದೆ (3-4 ಗಂಟೆಗಳ ಡಯಾಲಿಸಿಸ್ ಅಧಿವೇಶನದಲ್ಲಿ 13.5% ಡೋಸ್, ಇದು taking ಷಧಿಯನ್ನು ತೆಗೆದುಕೊಂಡ 4 ಗಂಟೆಗಳ ನಂತರ ಪ್ರಾರಂಭವಾಯಿತು).
ಪಿತ್ತಜನಕಾಂಗದ ವೈಫಲ್ಯದ ರೋಗಿಗಳು. ಮಧ್ಯಮ ಯಕೃತ್ತಿನ ಕೊರತೆಯಿರುವ ರೋಗಿಗಳಲ್ಲಿ (ಚೈಲ್ಡ್-ಪಗ್ ಪ್ರಮಾಣದಲ್ಲಿ 7-9 ಅಂಕಗಳು), ಡೋಸ್ ಹೊಂದಾಣಿಕೆ ಅಗತ್ಯವಿಲ್ಲ. ತೀವ್ರವಾದ ಯಕೃತ್ತಿನ ಕೊರತೆಯಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಬಳಕೆಯ ಬಗ್ಗೆ ಯಾವುದೇ ಕ್ಲಿನಿಕಲ್ ಮಾಹಿತಿಯಿಲ್ಲ (ಚೈಲ್ಡ್-ಪಗ್ ಪ್ರಮಾಣದಲ್ಲಿ 9 ಕ್ಕಿಂತ ಹೆಚ್ಚು ಅಂಕಗಳು). ಆದಾಗ್ಯೂ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಪ್ರಾಥಮಿಕವಾಗಿ ಮೂತ್ರಪಿಂಡಗಳಿಂದ ಹೊರಹಾಕಲ್ಪಡುತ್ತದೆ ಎಂಬ ಕಾರಣದಿಂದಾಗಿ, ತೀವ್ರ ಯಕೃತ್ತಿನ ದೌರ್ಬಲ್ಯ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ನಲ್ಲಿ ಗಮನಾರ್ಹ ಬದಲಾವಣೆಯನ್ನು ನಿರೀಕ್ಷಿಸಬಾರದು.
ವೃದ್ಧಾಪ್ಯ. ವಯಸ್ಸಿಗೆ ಅನುಗುಣವಾಗಿ ಡೋಸ್ ಹೊಂದಾಣಿಕೆ ಅಗತ್ಯವಿಲ್ಲ. ವಯಸ್ಸಾದ ರೋಗಿಗಳಲ್ಲಿ (65-80 ವರ್ಷಗಳು), ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಪ್ಲಾಸ್ಮಾ ಸಾಂದ್ರತೆಯು ಕಿರಿಯ ರೋಗಿಗಳಿಗಿಂತ 19% ಹೆಚ್ಚಾಗಿದೆ.
ಮಕ್ಕಳು. ಮಕ್ಕಳಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಬಳಕೆಯ ಬಗ್ಗೆ ಅಧ್ಯಯನಗಳು ನಡೆದಿಲ್ಲ.
ಲಿಂಗ, ಜನಾಂಗ, ಬಾಡಿ ಮಾಸ್ ಇಂಡೆಕ್ಸ್. ಲಿಂಗ, ಜನಾಂಗ ಅಥವಾ ಬಿಎಂಐಗೆ ಅನುಗುಣವಾಗಿ drug ಷಧದ ಪ್ರಮಾಣವನ್ನು ಸರಿಹೊಂದಿಸುವ ಅಗತ್ಯವಿಲ್ಲ. ಈ ಗುಣಲಕ್ಷಣಗಳು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ ಮೇಲೆ ಪ್ರಾಯೋಗಿಕವಾಗಿ ಮಹತ್ವದ ಪರಿಣಾಮವನ್ನು ಬೀರಲಿಲ್ಲ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ ಸಾಮಾನ್ಯವಾಗಿ ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಗಳು ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಒಂದೇ ಆಗಿರುತ್ತದೆ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ ಮೇಲೆ ಲಿಂಗ, ಜನಾಂಗ ಮತ್ತು ದೇಹದ ತೂಕವು ಗಮನಾರ್ಹವಾದ ಕ್ಲಿನಿಕಲ್ ಪರಿಣಾಮವನ್ನು ಬೀರುವುದಿಲ್ಲ ಎಂದು ಕ್ಲಿನಿಕಲ್ ಅಧ್ಯಯನಗಳು ಕಂಡುಹಿಡಿದಿದೆ.
ಫಾರ್ಮಾಕೊಡೈನಾಮಿಕ್ಸ್
ಜಾನುವಿಯಾವು ಡಿಪೆಪ್ಟಿಡಿಲ್ ಪೆಪ್ಟಿಡೇಸ್ 4 (ಡಿಪಿಪಿ -4) ಪ್ರತಿರೋಧಕಗಳು ಎಂದು ಕರೆಯಲ್ಪಡುವ ಮೌಖಿಕ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ drugs ಷಧಿಗಳ ವರ್ಗದ ಸದಸ್ಯರಾಗಿದ್ದು, ಇದು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ, ಇದು ಇನ್ಕ್ರೆಟಿನ್ ಕುಟುಂಬದ ಸಕ್ರಿಯ ಹಾರ್ಮೋನುಗಳ ಮಟ್ಟವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಗ್ಲುಕಗನ್ ತರಹದ ಪೆಪ್ಟೈಡ್ -1 (ಜಿಎಲ್ಪಿ -1) ಮತ್ತು ಗ್ಲೂಕೋಸ್-ಅವಲಂಬಿತ ಇನ್ಸುಲಿನೊಟ್ರೊಪಿಕ್ ಪೆಪ್ಟೈಡ್ (ಎಚ್ಐಪಿ) ಸೇರಿದಂತೆ ಇನ್ಕ್ರೆಟಿನ್ ಕುಟುಂಬದ ಹಾರ್ಮೋನುಗಳು ಹಗಲಿನಲ್ಲಿ ಕರುಳಿನಲ್ಲಿ ಸ್ರವಿಸುತ್ತವೆ, ಆಹಾರ ಸೇವನೆಗೆ ಪ್ರತಿಕ್ರಿಯೆಯಾಗಿ ಅವುಗಳ ಮಟ್ಟವು ಹೆಚ್ಚಾಗುತ್ತದೆ. ಗ್ಲೂಕೋಸ್ ಹೋಮಿಯೋಸ್ಟಾಸಿಸ್ ಅನ್ನು ನಿಯಂತ್ರಿಸಲು ಇನ್ಕ್ರೆಟಿನ್ಗಳು ಆಂತರಿಕ ಶಾರೀರಿಕ ವ್ಯವಸ್ಥೆಯ ಭಾಗವಾಗಿದೆ. ಸಾಮಾನ್ಯ ಅಥವಾ ಎತ್ತರದ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟದೊಂದಿಗೆ, ಇನ್ಕ್ರೆಟಿನ್ ಕುಟುಂಬದ ಹಾರ್ಮೋನುಗಳು ಇನ್ಸುಲಿನ್ ಸಂಶ್ಲೇಷಣೆಯ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗುತ್ತವೆ, ಜೊತೆಗೆ ಸೈಕ್ಲಿಕ್ ಎಎಮ್ಪಿ (ಅಡೆನೊಸಿನ್ ಮೊನೊಫಾಸ್ಫೇಟ್) ಗೆ ಸಂಬಂಧಿಸಿದ ಅಂತರ್ಜೀವಕೋಶದ ಕಾರ್ಯವಿಧಾನಗಳನ್ನು ಸಂಕೇತಿಸುವುದರಿಂದ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಬೀಟಾ ಕೋಶಗಳಿಂದ ಅದರ ಸ್ರವಿಸುವಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಹೊಂದಿರುವ ಪ್ರಾಣಿಗಳ ಮಾದರಿಗಳಲ್ಲಿ ಜಿಎಲ್ಪಿ -1 ಅಥವಾ ಡಿಪಿಪಿ -4 ಪ್ರತಿರೋಧಕಗಳ ಅಧ್ಯಯನಗಳು β ಕೋಶಗಳ ಸುಧಾರಿತ ಗ್ಲೂಕೋಸ್ ಸೂಕ್ಷ್ಮತೆಯನ್ನು ಮತ್ತು ಇನ್ಸುಲಿನ್ ಸಂಶ್ಲೇಷಣೆಯ ಪ್ರಚೋದನೆಯನ್ನು ತೋರಿಸಿದೆ. ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆಯ ಹೆಚ್ಚಳದೊಂದಿಗೆ ಗ್ಲೂಕೋಸ್ ಹೀರಿಕೊಳ್ಳುವಿಕೆಯ ಹೆಚ್ಚಳ ಕಂಡುಬಂದಿದೆ. ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಆಲ್ಫಾ ಕೋಶಗಳಿಂದ ಗ್ಲುಕಗನ್ ಹೆಚ್ಚಿದ ಸ್ರವಿಸುವಿಕೆಯನ್ನು ನಿಗ್ರಹಿಸಲು ಜಿಎಲ್ಪಿ -1 ಸಹ ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಇನ್ಸುಲಿನ್ ಮಟ್ಟದಲ್ಲಿನ ಹೆಚ್ಚಳದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಗ್ಲುಕಗನ್ ಸಾಂದ್ರತೆಯ ಇಳಿಕೆ ಯಕೃತ್ತಿನಿಂದ ಗ್ಲೂಕೋಸ್ ಉತ್ಪಾದನೆಯಲ್ಲಿ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಇದು ಅಂತಿಮವಾಗಿ ಗ್ಲೈಸೆಮಿಯಾ ಕಡಿಮೆಯಾಗಲು ಕಾರಣವಾಗುತ್ತದೆ.
ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಕಡಿಮೆ ಸಾಂದ್ರತೆಯಲ್ಲಿ, ಇನ್ಸುಲಿನ್ ಬಿಡುಗಡೆಯ ಮೇಲೆ ಇನ್ಕ್ರೆಟಿನ್ಗಳ ಪಟ್ಟಿಮಾಡಿದ ಪರಿಣಾಮಗಳು ಮತ್ತು ಗ್ಲುಕಗನ್ ಸ್ರವಿಸುವಿಕೆಯ ಇಳಿಕೆ ಕಂಡುಬರುವುದಿಲ್ಲ. ಜಿಎಲ್ಪಿ -1 ಮತ್ತು ಜಿಯುಐನ ಪ್ರಚೋದನೆಯ ಪರಿಣಾಮವು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಮಟ್ಟವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ರಕ್ತದಲ್ಲಿ ಕಡಿಮೆ ಮಟ್ಟದ ಗ್ಲೂಕೋಸ್ನೊಂದಿಗೆ ಗ್ಲುಕಗನ್ ಜಿಎಲ್ಪಿ -1 ಉತ್ಪಾದನೆಯನ್ನು ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆ ಅಥವಾ ನಿಗ್ರಹಿಸುವ ಪ್ರಚೋದನೆ ಇಲ್ಲ. ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವು ರೂ .ಿಯನ್ನು ಮೀರಲು ಪ್ರಾರಂಭಿಸಿದಾಗ ಮಾತ್ರ ಜಿಎಲ್ಪಿ -1 ಮತ್ತು ಜಿಯುಐ ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆಯನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ. ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾಕ್ಕೆ ಪ್ರತಿಕ್ರಿಯೆಯಾಗಿ ಜಿಎಲ್ಪಿ -1 ಮತ್ತು ಎಚ್ಐಪಿ ಗ್ಲುಕಗನ್ ಬಿಡುಗಡೆಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುವುದಿಲ್ಲ. ಶಾರೀರಿಕ ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ, ಇನ್ಕ್ರೆಟಿನ್ಗಳ ಚಟುವಟಿಕೆಯು ಡಿಪಿಪಿ -4 ಎಂಬ ಕಿಣ್ವದಿಂದ ಸೀಮಿತವಾಗಿರುತ್ತದೆ, ಇದು ನಿಷ್ಕ್ರಿಯ ಉತ್ಪನ್ನಗಳ ರಚನೆಯೊಂದಿಗೆ ಇನ್ಕ್ರೆಟಿನ್ಗಳನ್ನು ವೇಗವಾಗಿ ಜಲವಿಚ್ zes ೇದಿಸುತ್ತದೆ.
ಜನುವಿಯಾ ಡಿಪಿಪಿ -4 ಎಂಬ ಕಿಣ್ವದಿಂದ ಇನ್ಕ್ರೆಟಿನ್ಗಳ ಜಲವಿಚ್ is ೇದನೆಯನ್ನು ತಡೆಯುತ್ತದೆ, ಇದರಿಂದಾಗಿ ಜಿಎಲ್ಪಿ -1 ಮತ್ತು ಎಚ್ಐಪಿ ಸಕ್ರಿಯ ರೂಪಗಳ ಪ್ಲಾಸ್ಮಾ ಸಾಂದ್ರತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಇನ್ಕ್ರೆಟಿನ್ಗಳ ಮಟ್ಟವನ್ನು ಹೆಚ್ಚಿಸುವ ಮೂಲಕ, ಜನುವಿಯಾ ಇನ್ಸುಲಿನ್ನ ಗ್ಲೂಕೋಸ್-ಅವಲಂಬಿತ ಬಿಡುಗಡೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ ಮತ್ತು ಗ್ಲುಕಗನ್ನ ಸ್ರವಿಸುವಿಕೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಹೊಂದಿರುವ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಲ್ಲಿ, ಇನ್ಸುಲಿನ್ ಮತ್ತು ಗ್ಲುಕಗನ್ ಸ್ರವಿಸುವಿಕೆಯ ಈ ಬದಲಾವಣೆಗಳು ಗ್ಲೈಕೋಸೈಲೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ НbА1С ಮಟ್ಟದಲ್ಲಿನ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ ಮತ್ತು ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ಮತ್ತು ಒತ್ತಡ ಪರೀಕ್ಷೆಯ ನಂತರ ನಿರ್ಧರಿಸಲ್ಪಟ್ಟ ಗ್ಲೂಕೋಸ್ನ ಪ್ಲಾಸ್ಮಾ ಸಾಂದ್ರತೆಯ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಗ್ಲೂಕೋಸ್-ಅವಲಂಬಿತ ಪರಿಣಾಮವು ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾಸ್ನ ಪರಿಣಾಮಗಳಿಗಿಂತ ಭಿನ್ನವಾಗಿದೆ, ಇದು ಕಡಿಮೆ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟದಲ್ಲಿಯೂ ಇನ್ಸುಲಿನ್ ಬಿಡುಗಡೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮತ್ತು ಆರೋಗ್ಯಕರ ವಿಷಯಗಳ ರೋಗಿಗಳಲ್ಲಿ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು. ಸೀತಾಗ್ಲಿಪ್ಟಿನ್ ಡಿಪಿಪಿ -4 ಎಂಬ ಕಿಣ್ವದ ಹೆಚ್ಚು ಆಯ್ದ ಪ್ರತಿರೋಧಕವಾಗಿದೆ, ಮತ್ತು ಚಿಕಿತ್ಸಕ ಸಾಂದ್ರತೆಗಳಲ್ಲಿ ಇದು ಡಿಪಿಪಿ -8 ಅಥವಾ ಡಿಪಿಪಿ -9 ಎಂಬ ಕಿಣ್ವಗಳನ್ನು ತಡೆಯುವುದಿಲ್ಲ.
Medicine ಷಧಿ ಮತ್ತು ಆರೋಗ್ಯ ರಕ್ಷಣೆಯ ಕುರಿತಾದ ವೈಜ್ಞಾನಿಕ ಲೇಖನದ ಸಾರಾಂಶ, ವೈಜ್ಞಾನಿಕ ಕೃತಿಯ ಲೇಖಕ - ಕಿಮ್ ಎಸ್.ಎಸ್., ಕಿಮ್ ಯಿನ್ hu ುವೊ, ಲೀ ಕೆ.ಡಿ., ಪಾರ್ಕ್ ಸಿ.ಎಚ್., ಕಿಮ್ ವೈ.ಐ., ಲೀ ವೈ.ಎಸ್., ಚುಂಗ್ ಎಸ್.ಸಿ.ಎಚ್. ., ಲೀ ಎಸ್.ಸಿ.ಎಚ್.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (ಟಿ 2 ಡಿಎಂ) ಚಿಕಿತ್ಸೆಗಾಗಿ, ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ drugs ಷಧಿಗಳೊಂದಿಗೆ ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯ ಆರಂಭಿಕ ಪ್ರಾರಂಭವನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ. ಸಮಾನಾಂತರ ಗುಂಪುಗಳಲ್ಲಿ ಮಲ್ಟಿಸೆಂಟರ್, ಡಬಲ್-ಬ್ಲೈಂಡ್, ಯಾದೃಚ್ ized ಿಕ ಪ್ರಯೋಗದಲ್ಲಿ, ಸ್ಥಿರ ಸಂಯೋಜನೆಯಾಗಿ (ಸಿಟ್ / ಮೆಟ್) ನೀಡಲಾದ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಸುರಕ್ಷತೆಯನ್ನು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಿಗೆ ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯಾಗಿ ಗ್ಲಿಮೆಪಿರೈಡ್ನೊಂದಿಗೆ ಹೋಲಿಸಲಾಗಿದೆ. ವಿಧಾನಗಳು ಆರಂಭಿಕ ತೊಳೆಯುವ ಅವಧಿಯ ನಂತರ 30 ವಾರಗಳಲ್ಲಿ ಟಿ 2 ಡಿಎಂ (ವಯಸ್ಸು> 18 ವರ್ಷ) ರೋಗಿಗಳನ್ನು ಸಿತ್ / ಮೆಟ್ ಅಥವಾ ಗ್ಲಿಮೆಪಿರೈಡ್ ಸ್ವೀಕರಿಸಲು ಯಾದೃಚ್ ized ಿಕಗೊಳಿಸಲಾಯಿತು.ಪ್ರಾಥಮಿಕ ಎಂಡ್ಪೋಯಿಂಟ್ ಎಂದರೆ ಬೇಸ್ಲೈನ್ನಿಂದ ಎಚ್ಬಿಎ 1 ಮಟ್ಟದಲ್ಲಿನ ಬದಲಾವಣೆ. ಗ್ಲೈಮೆಪಿರೈಡ್ ಎಚ್ಬಿಎ 1 ಸಿ (ಎನ್ = 145) ಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವ ಗುರಿಯನ್ನು ಸಾಧಿಸಿದ ರೋಗಿಗಳ ಡೇಟಾವನ್ನು ದ್ವಿತೀಯಕ ಅಂತಿಮ ಬಿಂದುಗಳು ಒಳಗೊಂಡಿವೆ. 30 ವಾರಗಳ ಚಿಕಿತ್ಸೆಯ ನಂತರ, ಸಿಟ್ / ಮೆಟ್ ಸಂಯೋಜನೆಯು ಎಚ್ಬಿಎ 1 ಸಿ (ಕ್ರಮವಾಗಿ 1.49 ಮತ್ತು 0.71%) ಮಟ್ಟವನ್ನು ಕಡಿಮೆ ಮಾಡುವಲ್ಲಿ ಗ್ಲೈಮಿಪಿರೈಡ್ ಅನ್ನು ಮೀರಿದೆ, ಇಂಟರ್ ಗ್ರೂಪ್ ವ್ಯತ್ಯಾಸ 0.78%, ಪಿ ಗ್ಲೈಮಿಪಿರೈಡ್ (40.1%, ಗ್ಲೈಮೆಪಿರೈಡ್ನ ಪಿ (ಸರಾಸರಿ ವ್ಯಾಪ್ತಿಯಲ್ಲಿ 23.5 ಮಿಗ್ರಾಂ / ಡಿಎಲ್, ಗ್ಲೈಮೆಪಿರೈಡ್ಗೆ ಹೋಲಿಸಿದರೆ ಸಿಟ್ / ಮೆಟ್ ಗುಂಪಿನಲ್ಲಿ ಸಂಖ್ಯಾಶಾಸ್ತ್ರೀಯವಾಗಿ ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆಯಾಗಿದೆ (20.5% ಕ್ಕೆ ಹೋಲಿಸಿದರೆ 5.5%, ಕ್ರಮವಾಗಿ +0.90 ಕೆಜಿಗೆ ಹೋಲಿಸಿದರೆ 0.83 ಕೆಜಿ, ಎರಡೂ ಹೋಲಿಕೆಗಳಲ್ಲಿ, ಗ್ಲೈಮೆಪಿರೈಡ್ನೊಂದಿಗಿನ p ನ ಮೌಲ್ಯ, ಅಧ್ಯಯನದ ಪ್ರಾರಂಭದ 30 ವಾರಗಳ ನಂತರ ಸಿಟ್ / ಮೆಟ್ ಅನ್ನು ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯಾಗಿ ನೇಮಿಸುವುದು ಹೆಚ್ಚಿನದನ್ನು ಒದಗಿಸಿತು ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣ ಮತ್ತು ದೇಹದ ತೂಕದಲ್ಲಿ ಗಮನಾರ್ಹ ಸುಧಾರಣೆ ಕಂಡುಬಂದಿದೆ, ಆದರೆ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಸಂಭವದಲ್ಲಿ ಇಳಿಕೆ ಕಂಡುಬಂದಿದೆ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲಿಮೆಪಿರೈಡ್ಗೆ ಹೋಲಿಸಿದರೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ / ಮೆಟ್ಫಾರ್ಮಿನ್ ನ ಸ್ಥಿರ ಸಂಯೋಜನೆಯ ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಸುರಕ್ಷತೆ: ಮಲ್ಟಿಸೆಂಟರ್ ಯಾದೃಚ್ ized ಿಕ ಡಬಲ್-ಬ್ಲೈಂಡ್ ಅಧ್ಯಯನ ”
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲಿಮೆಪಿರೈಡ್ಗೆ ಹೋಲಿಸಿದರೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ / ಮೆಟ್ಫಾರ್ಮಿನ್ ನ ಸ್ಥಿರ ಸಂಯೋಜನೆಯ ದಕ್ಷತೆ ಮತ್ತು ಸುರಕ್ಷತೆ: ಮಲ್ಟಿಸೆಂಟರ್ ಯಾದೃಚ್ ized ಿಕ ಡಬಲ್
ಕಿಮ್ ಎಸ್ ಎಸ್ಎಲ್ 2, ಕಿಮ್ ಐ. ಸಿಎಚ್ಎಲ್ 2, ಲೀ ಸಿ.ಡಿ. 3, ಪಾರ್ಕ್ ಸಿ.ಎಚ್. 4, ಕಿಮ್ ವೈ.ಐ 5, ಲೀ ವೈ.ಎಸ್. 7, ಚುಂಗ್ ಎಸ್.ಸಿ.ಎಚ್. 6, ಲೀ ಎಸ್. ಭಾಗ 8
1 ಎಂಡೋಕ್ರೈನಾಲಜಿ ಮತ್ತು ಚಯಾಪಚಯ ಇಲಾಖೆ, ಚಿಕಿತ್ಸಾ ವಿಭಾಗ, ಬುಸಾನ್ ಸ್ಟೇಟ್ ಯೂನಿವರ್ಸಿಟಿ ಆಸ್ಪತ್ರೆ, ದಕ್ಷಿಣ ಕೊರಿಯಾ
2 ಇನ್ಸ್ಟಿಟ್ಯೂಟ್ ಫಾರ್ ಬಯೋಮೆಡಿಕಲ್ ರಿಸರ್ಚ್, ಬುಸಾನ್ ಸ್ಟೇಟ್ ಯೂನಿವರ್ಸಿಟಿ ಕ್ಲಿನಿಕ್, ದಕ್ಷಿಣ ಕೊರಿಯಾ
3 ಎಂಡೋಕ್ರೈನಾಲಜಿ ಮತ್ತು ಚಯಾಪಚಯ ಇಲಾಖೆ, ಚಿಕಿತ್ಸೆಯ ವಿಭಾಗ, ಡೇಡಾಂಗ್ ಆಸ್ಪತ್ರೆ, ದಕ್ಷಿಣ ಕೊರಿಯಾ
4 ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರ ಮತ್ತು ಚಯಾಪಚಯ ಇಲಾಖೆ, ಚಿಕಿತ್ಸೆಯ ವಿಭಾಗ, ಬುಸಾನ್ ಪೆಕ್ ಆಸ್ಪತ್ರೆ, ಇಂಜೆ ವಿಶ್ವವಿದ್ಯಾಲಯ, ಕಾಲೇಜ್ ಆಫ್ ಮೆಡಿಸಿನ್, ಇಂಜೆ ವಿಶ್ವವಿದ್ಯಾಲಯ, ಬುಸಾನ್, ದಕ್ಷಿಣ ಕೊರಿಯಾ
5 ಎಂಡೋಕ್ರೈನಾಲಜಿ ಮತ್ತು ಚಯಾಪಚಯ ಇಲಾಖೆ, ಚಿಕಿತ್ಸೆಯ ವಿಭಾಗ, ಉಲ್ಸಾನ್ ವಿಶ್ವವಿದ್ಯಾಲಯ ಆಸ್ಪತ್ರೆ, ದಕ್ಷಿಣ ಕೊರಿಯಾ
6 ಎಂಡೋಕ್ರೈನಾಲಜಿ ಮತ್ತು ಮೆಟಾಬಾಲಿಸಮ್ ಇಲಾಖೆ, ಚಿಕಿತ್ಸೆಯ ವಿಭಾಗ, ಡೊಂಗ್ಕಾಂಗ್ ವೈದ್ಯಕೀಯ ಕೇಂದ್ರ, ದಕ್ಷಿಣ ಕೊರಿಯಾ
7 ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರ ಮತ್ತು ಚಯಾಪಚಯ ಇಲಾಖೆ, ಚಿಕಿತ್ಸೆಯ ವಿಭಾಗ, ಡಾಂಗ್ಗುಕ್ ಯೂನಿವರ್ಸಿಟಿ ಕಾಲೇಜ್ ಆಫ್ ಮೆಡಿಸಿನ್, ಜಿಯೊಂಗ್ಜು, ದಕ್ಷಿಣ ಕೊರಿಯಾ
8 ಎಂಎಸ್ಡಿ ಕೊರಿಯಾ ಲಿಮಿಟೆಡ್, ಸಿಯೋಲ್, ದಕ್ಷಿಣ ಕೊರಿಯಾ
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (ಟಿ 2 ಡಿಎಂ) ಚಿಕಿತ್ಸೆಗಾಗಿ, ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ drugs ಷಧಿಗಳೊಂದಿಗೆ ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯ ಆರಂಭಿಕ ಪ್ರಾರಂಭವನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ. ಸಮಾನಾಂತರ ಗುಂಪುಗಳಲ್ಲಿ ಮಲ್ಟಿಸೆಂಟರ್, ಡಬಲ್-ಬ್ಲೈಂಡ್, ಯಾದೃಚ್ ized ಿಕ ಪ್ರಯೋಗದಲ್ಲಿ, ಸ್ಥಿರ ಸಂಯೋಜನೆಯಾಗಿ (ಸಿಟ್ / ಮೆಟ್) ನೀಡಲಾದ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಸುರಕ್ಷತೆಯನ್ನು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಿಗೆ ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯಾಗಿ ಗ್ಲಿಮೆಪಿರೈಡ್ನೊಂದಿಗೆ ಹೋಲಿಸಲಾಗಿದೆ.
ವಿಧಾನಗಳು ಆರಂಭಿಕ ತೊಳೆಯುವ ಅವಧಿಯ ನಂತರ 30 ವಾರಗಳವರೆಗೆ ಟಿ 2 ಡಿಎಂ (ವಯಸ್ಸು> 18 ವರ್ಷ) ರೋಗಿಗಳನ್ನು ಸಿತ್ / ಮೆಟ್ ಅಥವಾ ಗ್ಲಿಮೆಪಿರೈಡ್ ಸ್ವೀಕರಿಸಲು ಯಾದೃಚ್ ized ಿಕಗೊಳಿಸಲಾಯಿತು. ಪ್ರಾಥಮಿಕ ಎಂಡ್ಪೋಯಿಂಟ್ ಎಂದರೆ ಬೇಸ್ಲೈನ್ನಿಂದ ಎಚ್ಬಿಎ 1 ಮಟ್ಟದಲ್ಲಿನ ಬದಲಾವಣೆ. ದ್ವಿತೀಯಕ ಅಂತಿಮ ಬಿಂದುಗಳು ರೋಗಿಯ ಡೇಟಾವನ್ನು ಒಳಗೊಂಡಿವೆ
* ಈ ಲೇಖನವು ಸೃಜನಾತ್ಮಕ ಸಾಮಾನ್ಯ ಗುಣಲಕ್ಷಣ ವಾಣಿಜ್ಯೇತರ ಪರವಾನಗಿಯ ನಿಯಮಗಳಿಗೆ ಅನುಸಾರವಾಗಿ ಸಾರ್ವಜನಿಕವಾಗಿ ಲಭ್ಯವಿದೆ, ಇದು ಮೂಲ ಕೃತಿಯನ್ನು ಸರಿಯಾಗಿ ಉಲ್ಲೇಖಿಸಿದ್ದರೆ, ಯಾವುದೇ ರೀತಿಯಲ್ಲಿ ಡೇಟಾವನ್ನು ಬಳಸಲು, ವಿತರಿಸಲು ಮತ್ತು ಪುನರುತ್ಪಾದಿಸಲು ನಿಮಗೆ ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ.
HbA1c ಚಿಕಿತ್ಸಾ ಪೂರೈಕೆದಾರರು ನಾನು ನಿಮಗೆ ಬೇಕಾದುದನ್ನು ಕಂಡುಹಿಡಿಯಲು ಸಾಧ್ಯವಿಲ್ಲವೇ? ಸಾಹಿತ್ಯ ಆಯ್ಕೆ ಸೇವೆಯನ್ನು ಪ್ರಯತ್ನಿಸಿ.
8 ಎಂಎಸ್ಡಿ ಕೊರಿಯಾ ಲಿಮಿಟೆಡ್, ಸಿಯೋಲ್, ದಕ್ಷಿಣ ಕೊರಿಯಾ, ದಕ್ಷಿಣ ಕೊರಿಯಾ
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ (ಟಿ 2 ಡಿ) ಚಿಕಿತ್ಸೆಗಾಗಿ ಆಂಟಿಹೈಪರ್ಗ್ಲೈಸೆಮಿಕ್ ಏಜೆಂಟ್ಗಳನ್ನು ಬಳಸಿಕೊಂಡು ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯ ಆರಂಭಿಕ ಪ್ರಾರಂಭವನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ. ಪ್ರಸ್ತುತ ಮಲ್ಟಿಸೆಂಟರ್ ಡಬಲ್-ಬ್ಲೈಂಡ್ ಯಾದೃಚ್ ized ಿಕ ಸಮಾನಾಂತರ-ಗುಂಪು ಅಧ್ಯಯನವು ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯಾಗಿ ಟಿ 2 ಡಿ ರೋಗಿಗಳಲ್ಲಿನ ಗ್ಲಿಮೆಪಿರೈಡ್ಗೆ ಹೋಲಿಸಿದರೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ಸ್ಥಿರ-ಡೋಸ್ ಸಂಯೋಜನೆಯ (ಸೀತಾ / ಮೆಟ್) ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಸುರಕ್ಷತೆಯನ್ನು ಪರಿಶೀಲಿಸಿದೆ.
ವಿಧಾನಗಳು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳನ್ನು (ವಯಸ್ಸು> 18 ವರ್ಷಗಳು) ತೊಳೆಯುವ ರನ್-ಇನ್ ಅವಧಿಯ ನಂತರ 30 ವಾರಗಳವರೆಗೆ ಸೀತಾ / ಮೆಟ್ ಅಥವಾ ಗ್ಲಿಮೆಪಿರೈಡ್ಗೆ ಯಾದೃಚ್ ized ಿಕಗೊಳಿಸಲಾಯಿತು. ಎಚ್ಬಿಎ 1 ಸಿ ಯಲ್ಲಿ ಬೇಸ್ಲೈನ್ (ಸಿಎಫ್ಬಿ) ಯಿಂದ ಬದಲಾವಣೆಯಾಗಿದೆ. ದ್ವಿತೀಯಕ ಅಂತಿಮ ಬಿಂದುಗಳು ಗುರಿ ಗುರಿ HbA1c ಅನ್ನು ಸಾಧಿಸುವ ರೋಗಿಗಳ ಪ್ರಮಾಣವನ್ನು ಒಳಗೊಂಡಿವೆ
ತೀರ್ಮಾನಗಳು. ಗ್ಲೈಮೆಪಿರೈಡ್ನೊಂದಿಗೆ ಹೋಲಿಸಿದರೆ, ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯಾಗಿ ಸೀತಾ / ಮೆಟ್ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣ ಮತ್ತು ದೇಹದ ತೂಕದ ಬದಲಾವಣೆಗಳಲ್ಲಿ ಗಮನಾರ್ಹವಾಗಿ ಹೆಚ್ಚಿನ ಸುಧಾರಣೆಗಳಿಗೆ ಕಾರಣವಾಯಿತು, ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಕಡಿಮೆ ಸಂಭವದೊಂದಿಗೆ, 30 ವಾರಗಳಲ್ಲಿ.
ಗ್ಲಿಮೆಪಿರೈಡ್, ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ, ಮೆಟ್ಫಾರ್ಮಿನ್, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಫಾಸ್ಫೇಟ್
ಜೆ ಡಯಾಬಿಟಿಸ್. 2017, 9: 412-422. doi: 10.1111 / 1753-0407.12432
ಮಧುಮೇಹದ ವೈದ್ಯಕೀಯ ಮತ್ತು ಆರ್ಥಿಕ ಹೊರೆ ಮತ್ತು ಅದರ ಚಿಕಿತ್ಸೆಯು ವೈದ್ಯಕೀಯ ಸಮುದಾಯ 1, 2 ಗೆ ಗಮನಾರ್ಹ ಸಮಸ್ಯೆಯಾಗಿ ಮುಂದುವರೆದಿದೆ. ವಯಸ್ಕರಲ್ಲಿ 2014 ರಲ್ಲಿ ಒಟ್ಟಾರೆ ಮಧುಮೇಹವು 9% ಆಗಿತ್ತು, ಈ ಪ್ರಕರಣಗಳಲ್ಲಿ 90% ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ (ಟಿ 2 ಡಿಎಂ) ) ದಕ್ಷಿಣ ಕೊರಿಯಾದಲ್ಲಿ, ರಾಷ್ಟ್ರೀಯ ಆರೋಗ್ಯ ಮತ್ತು ಪೋಷಣೆ ಪರಿಶೀಲನಾ ಕಾರ್ಯಕ್ರಮದ ಪ್ರಕಾರ, 2011 ರಲ್ಲಿ.> 30 ವರ್ಷ ವಯಸ್ಸಿನ ರೋಗಿಗಳಲ್ಲಿ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ಹರಡುವಿಕೆಯು ಉಪವಾಸ ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ (ಜಿಎಫ್) ದತ್ತಾಂಶವನ್ನು ಆಧರಿಸಿ 10.5% ಮತ್ತು ಜಿಎಫ್ ಮತ್ತು ಎಚ್ಬಿಎ 1 ಸಿ ಮಟ್ಟವನ್ನು ಆಧರಿಸಿ 12.4% ನಷ್ಟಿತ್ತು.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ಗೆ, ಅಂಗಗಳು ಮತ್ತು ಅಂಗಾಂಶಗಳಿಗೆ ಹಾನಿಯಾಗಲು ಕಾರಣವಾಗುವ ಸೂಕ್ಷ್ಮ ಮತ್ತು ಸ್ಥೂಲ-ನಾಳೀಯ ತೊಡಕುಗಳ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ ರೋಗದ ಉಪಸ್ಥಿತಿಗೆ ಬಲವಾದ ಸಂಬಂಧವಿದೆ, ಈ ತೊಡಕುಗಳು 30-50% ರೋಗಿಗಳಲ್ಲಿ ದಾಖಲಾಗಿವೆ, ಮತ್ತು ಅವುಗಳ ಅಪಾಯವು ಈ ಹಿಂದೆ ಗುರುತಿಸಲಾದ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾಕ್ಕೆ ಸಂಬಂಧಿಸಿದೆ. ಗ್ಲೈಸೆಮಿಕ್ ಚಿಕಿತ್ಸೆಯು ಪ್ರಧಾನವಾಗಿ ಮೈಕ್ರೊವಾಸ್ಕುಲರ್ ತೊಡಕುಗಳನ್ನು ತಡೆಗಟ್ಟುವ ಗುರಿಯನ್ನು ಹೊಂದಿರುವುದರಿಂದ, ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣ ಮತ್ತು ಮ್ಯಾಕ್ರೋವಾಸ್ಕುಲರ್ ತೊಡಕುಗಳ ನಡುವಿನ ಸಂಬಂಧವು 7–9 ಸ್ವಲ್ಪ ದುರ್ಬಲವಾಗಿರುತ್ತದೆ. ಅದೇನೇ ಇದ್ದರೂ, ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯ ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ ತೀವ್ರವಾದ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣವನ್ನು ಸಾಧಿಸುವ ಅನುಕೂಲವೆಂದರೆ ಕಡಿಮೆ ತೀವ್ರವಾದ ಹೆಚ್ಚಿನ ಚಿಕಿತ್ಸೆಯೊಂದಿಗೆ ಒಂದು ದಶಕ ಅಥವಾ ಅದಕ್ಕಿಂತ ಹೆಚ್ಚಿನ ಕಾಲ ನಿಯಂತ್ರಣವನ್ನು ಕಾಯ್ದುಕೊಳ್ಳುವ ಸಾಧ್ಯತೆ 10, 11. ಈ ಇತ್ತೀಚಿನ ಸಂಶೋಧನೆಗಳು ಗ್ಲೈಸೆಮಿಕ್ ಗುರಿಗಳ ಆರಂಭಿಕ ಸಾಧನೆಯ ಕಡೆಗೆ ಚಿಕಿತ್ಸೆಯ ತತ್ವಗಳಲ್ಲಿನ ಬದಲಾವಣೆಯನ್ನು ಬೆಂಬಲಿಸುತ್ತವೆ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳು.
ಅಮೇರಿಕನ್ ಅಸೋಸಿಯೇಷನ್ ಆಫ್ ಕ್ಲಿನಿಕಲ್ ಎಂಡೋಕ್ರೈನಾಲಜಿಸ್ಟ್ಸ್ (ಎಎಸಿಇ) ಅಭಿವೃದ್ಧಿಪಡಿಸಿದ ಚಿಕಿತ್ಸೆಯ ಅಲ್ಗಾರಿದಮ್ ಮೆಟ್ಫಾರ್ಮಿನ್ ಕಾಂಬಿನೇಶನ್ ಥೆರಪಿಯನ್ನು ಆರಂಭಿಕ ಎಚ್ಬಿಎ 1 ಸಿ ಮಟ್ಟ> 7.5% (58 ಎಂಎಂಒಎಲ್ / ಮೋಲ್) ನೊಂದಿಗೆ ಪ್ರಾರಂಭಿಸಲು ಶಿಫಾರಸು ಮಾಡುತ್ತದೆ, ಏಕೆಂದರೆ ಎಚ್ಬಿಎ 1 ಸಿ ಮಟ್ಟವನ್ನು 9.0% (75 ಎಂಎಂಒಎಲ್ / ಮೋಲ್) ಸಾಧಿಸುತ್ತದೆ, ಈ ರೋಗಿಗಳು ಮೆಟ್ಫಾರ್ಮಿನ್ ಮೊನೊಥೆರಪಿಯೊಂದಿಗೆ ಎಚ್ಬಿಎ 1 ಸಿ ಯ ಗುರಿ ಮಟ್ಟವನ್ನು ಸಾಧಿಸಲು ಅಸಂಭವವಾಗಿದೆ. ಹೀಗಾಗಿ, ಸಂಯೋಜನೆಯ ಆರಂಭಿಕ ಆಕ್ರಮಣ
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಿಗೆ ವಿವಿಧ ಕಾರ್ಯವಿಧಾನಗಳೊಂದಿಗೆ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ drugs ಷಧಿಗಳ ಚಿಕಿತ್ಸೆಯು ವಿಶೇಷವಾಗಿ ಪರಿಣಾಮಕಾರಿ ಆಯ್ಕೆಯಾಗಿರಬಹುದು.
ಪ್ರಸ್ತುತ ಕ್ಲಿನಿಕಲ್ ಅಭ್ಯಾಸದಲ್ಲಿ, ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಸ್ರವಿಸುವಿಕೆಯನ್ನು ಉತ್ತೇಜಿಸಲು ಸಲ್ಫೋನಿಲ್-ಯೂರಿಯಾ ಉತ್ಪನ್ನಗಳನ್ನು 17-19 ಅನ್ನು ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಇನ್ಸುಲಿನ್ ಸ್ರವಿಸುವಿಕೆಯನ್ನು ಸುಧಾರಿಸುವ ಸಾಮರ್ಥ್ಯದಿಂದಾಗಿ (ಇದು ಟಿ 2 ಡಿಎಂನಲ್ಲಿ ಪ್ರಸಿದ್ಧ ಸಮಸ್ಯೆಯಾಗಿದೆ), ಗ್ಲಿಮೆಪಿರೈಡ್ ಅನ್ನು ಕೊರಿಯಾ ಸೇರಿದಂತೆ ಅನೇಕ ದೇಶಗಳಲ್ಲಿ ಮೊದಲ ಸಾಲಿನ ಮೊನೊಥೆರಪಿಯಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಅದೇನೇ ಇದ್ದರೂ, ಮೆಟ್ಫಾರ್ಮಿನ್ಗೆ ಹೋಲಿಸಿದರೆ ಒಟ್ಟಾರೆ ಮರಣದ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಿಂದಾಗಿ, ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನಗಳ ಸುರಕ್ಷತೆಯ ಬಗ್ಗೆ 20, 21 ಆತಂಕಗಳು ಹುಟ್ಟಿಕೊಂಡವು. ಇದರ ಜೊತೆಗೆ, ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಬೆಳವಣಿಗೆ ಮತ್ತು ದೇಹದ ತೂಕದ ಹೆಚ್ಚಳವನ್ನು ಗ್ಲೈಮಿಪಿರೈಡ್ ಬಳಕೆಯಿಂದ ಗುರುತಿಸಲಾಗಿದೆ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಹೊಂದಿರುವ ವಯಸ್ಕ ರೋಗಿಗಳಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು ಈ ವರ್ಗದ ಮೊದಲ ನೋಂದಾಯಿತ drug ಷಧಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್, ಮೌಖಿಕ ಪ್ರಬಲ ಹೆಚ್ಚು ಆಯ್ದ ಡಿಪೆಪ್ಟಿಡಿಲ್ ಪೆಪ್ಟಿಡೇಸ್ (ಡಿಪಿಪಿ) ಪ್ರತಿರೋಧಕ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಇನ್ಸುಲಿನ್ ಸ್ರವಿಸುವಿಕೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ ಮತ್ತು ಹಾರ್ಮೋನ್-ಹೊಸ ಸಿಗ್ನಲಿಂಗ್ ಮಾರ್ಗದ ಮೂಲಕ ಗ್ಲುಕಗನ್ ಸಾಂದ್ರತೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, ಈ drug ಷಧಿಯ ಕ್ರಿಯೆಯ ಕಾರ್ಯವಿಧಾನವು ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು 23, 24 ಅನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಟಿ 2 ಡಿಎಂ 25, 26 ರೊಂದಿಗೆ. ಆದಾಗ್ಯೂ, ಈ ಹಿಂದೆ ಕೊರಿಯಾದಲ್ಲಿ ಸಿಟ್ / ಮೆಟ್ ಎಂಬ ಸ್ಥಿರ ಸಂಯೋಜನೆಯ ಯಾವುದೇ ಅಧ್ಯಯನಗಳು ನಡೆದಿಲ್ಲ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲಿಮೆಪಿರೈಡ್ಗೆ ಹೋಲಿಸಿದರೆ ಆರಂಭಿಕ ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಸುರಕ್ಷತೆಯನ್ನು ಅಧ್ಯಯನ ಮಾಡುವುದು ಕೊರಿಯಾದಲ್ಲಿ ಪ್ರಸ್ತುತಪಡಿಸಿದ ಅಧ್ಯಯನದ ಉದ್ದೇಶವಾಗಿತ್ತು.
ಸಮಾನಾಂತರ ಗುಂಪುಗಳಲ್ಲಿ ಪ್ರಸ್ತುತಪಡಿಸಿದ ಮಲ್ಟಿಸೆಂಟರ್ ಯಾದೃಚ್ ized ಿಕ ಡಬಲ್-ಬ್ಲೈಂಡ್ ಅಧ್ಯಯನವನ್ನು ದಕ್ಷಿಣ ಕೊರಿಯಾದ 21 ಕ್ಲಿನಿಕಲ್ ಕೇಂದ್ರಗಳಲ್ಲಿ 39 ವಾರಗಳವರೆಗೆ ಮೇ 6, 2010 ರಿಂದ ಅಕ್ಟೋಬರ್ 29, 2013 ರವರೆಗೆ ನಡೆಸಲಾಯಿತು (ಗುರುತಿನ ಸಂಖ್ಯೆ CLinicaLtriaLs.gov N: NCT00993187, ಮೆರ್ಕ್ ಕಂಪನಿಯ MK-0431A ಪ್ರೋಟೋಕಾಲ್ -202). ಐಚ್ al ಿಕ 6-ವಾರಗಳ ಇಂಡಕ್ಷನ್ ಅವಧಿ / ತೊಳೆಯುವ ಅವಧಿ ಮತ್ತು ಸರಳ ಕುರುಡು ಪ್ಲಸೀಬೊ ಚಿಕಿತ್ಸೆಗೆ 2 ವಾರಗಳ ಕಡ್ಡಾಯ ಅವಧಿಯ ನಂತರ 30 ವಾರಗಳ ಚಿಕಿತ್ಸೆಗೆ ರೋಗಿಗಳನ್ನು 1: 1 ಯಾದೃಚ್ ized ಿಕಗೊಳಿಸಲಾಯಿತು (ಚಿತ್ರ 1, ಎ). ಈ ಅಧ್ಯಯನವನ್ನು ಅನುಸಾರವಾಗಿ ನಡೆಸಲಾಯಿತು
ಅಂಜೂರ. 1. ಅಧ್ಯಯನ ವಿನ್ಯಾಸ ಮತ್ತು ರೋಗಿಗಳ ವಿತರಣೆ
ಎ - ರೋಗಿಗಳ ವಿತರಣೆಯ ವಿವರವಾದ ಮಾಹಿತಿ, ಬಿ - ಸಿಟ್ / ಮೆಟ್ ಐಒ - ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ಸ್ಥಿರ ಸಂಯೋಜನೆಯಲ್ಲಿ, ಎಇ - ಅನಪೇಕ್ಷಿತ ವಿದ್ಯಮಾನ, ಎಸ್ಎನ್ಎ - ಗಂಭೀರ ಅನಪೇಕ್ಷಿತ ವಿದ್ಯಮಾನ.
* ಕ್ಲಿನಿಕಲ್ ಟ್ರಯಲ್ ಸೆಂಟರ್ ಅನ್ನು ಮುಚ್ಚಲಾಯಿತು ಏಕೆಂದರೆ ಸಂಶೋಧಕನು ತನ್ನ ಸ್ವಂತ ಇಚ್ will ಾಶಕ್ತಿಯಿಂದ ವಜಾಗೊಳಿಸಲ್ಪಟ್ಟನು ಮತ್ತು ರೋಗಿಯನ್ನು ಮತ್ತೊಂದು ಕ್ಲಿನಿಕಲ್ ಕೇಂದ್ರಕ್ಕೆ ವರ್ಗಾಯಿಸುವುದು ಅಸಾಧ್ಯವಾಗಿತ್ತು. ಪ್ರಾಯೋಜಕರು ಈ ಕ್ಲಿನಿಕಲ್ ಕೇಂದ್ರವನ್ನು ಮುಚ್ಚಲು ನಿರ್ಧರಿಸಿದರು ಮತ್ತು ಕ್ಲಿನಿಕಲ್ ಅಧ್ಯಯನಕ್ಕಾಗಿ ಆಯ್ಕೆ ಅವಧಿಯಲ್ಲಿ ರೋಗಿಯನ್ನು ಹೊರಗಿಡುತ್ತಾರೆ.
ಗುಣಮಟ್ಟದ ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳನ್ನು ನಡೆಸುವ ನಿಯಮಗಳ ಮಾನದಂಡಗಳೊಂದಿಗೆ, ಹೆಲ್ಸಿಂಕಿ ಘೋಷಣೆಯ ನಿಬಂಧನೆಗಳು ಮತ್ತು ಅನ್ವಯವಾಗುವ ರಾಜ್ಯ ಮತ್ತು / ಅಥವಾ ಸ್ಥಳೀಯ ಕಾನೂನುಗಳು ಮತ್ತು ನಿಬಂಧನೆಗಳು. ಅಧ್ಯಯನದ ಮೊದಲು, ಪ್ರತಿ ಸಂಶೋಧನಾ ಕೇಂದ್ರದಲ್ಲಿ ಸ್ವತಂತ್ರ ನೀತಿ ಸಮಿತಿಯು ಅನುಮೋದನೆ ಪಡೆಯಿತು, ಜೊತೆಗೆ ಪ್ರತಿ ರೋಗಿಯ ಲಿಖಿತ ತಿಳುವಳಿಕೆಯ ಒಪ್ಪಿಗೆಯನ್ನು ಪಡೆಯಿತು.
ಸಂಶೋಧನಾ ಅವಶ್ಯಕತೆಗಳ ಪ್ರಕಾರ ಅಥವಾ ಸಂಶೋಧಕ ಅಥವಾ ವೈದ್ಯಕೀಯ ವೀಕ್ಷಣೆಯ ಪ್ರಕಾರ ರೋಗಿಯನ್ನು ಅಪಾಯಕ್ಕೆ ಒಡ್ಡಿಕೊಳ್ಳಿ. ಜಿಪಿಎನ್ನ ಮಟ್ಟ ಅಥವಾ ಕ್ಲಿನಿಕಲ್ ಕೇಂದ್ರದಲ್ಲಿ ಉಪವಾಸದ ಕ್ಯಾಪಿಲ್ಲರಿ ರಕ್ತದ ಗ್ಲೂಕೋಸ್ನ ವಿಶ್ಲೇಷಣೆಯ ಫಲಿತಾಂಶಗಳು ಕ್ರಮವಾಗಿ 110 ಮಿಗ್ರಾಂ / ಡಿಎಲ್ಗಿಂತ ಕಡಿಮೆಯಿದ್ದರೆ ಅಥವಾ 300 ಮಿಗ್ರಾಂ / ಡಿಎಲ್ಗಿಂತ ಹೆಚ್ಚಿದ್ದರೆ ರೋಗಿಗಳನ್ನು ಅಧ್ಯಯನದಿಂದ ಹೊರಗಿಡಲಾಗುತ್ತದೆ.
ಆರಂಭಿಕ ಪರಿಚಯಾತ್ಮಕ ಅವಧಿಯಲ್ಲಿ T2DM ಯೊಂದಿಗೆ ವಯಸ್ಕ ರೋಗಿಗಳು (> 18 ವರ್ಷ ವಯಸ್ಸಿನವರು) ಗರ್ಭಿಣಿಯಲ್ಲದವರು, ಸ್ತನ್ಯಪಾನ ಮಾಡಲಿಲ್ಲ, ಮತ್ತು ಅಧ್ಯಯನ ಅಥವಾ ಕ್ಲಿನಿಕಲ್ ವೀಕ್ಷಣೆಯ ಅವಧಿಯಲ್ಲಿ ಗರ್ಭಧಾರಣೆಯ ಅತ್ಯಂತ ಕಡಿಮೆ ಸಂಭವನೀಯತೆ ಇತ್ತು. ಸ್ಕ್ರೀನಿಂಗ್ ಭೇಟಿಯಲ್ಲಿ ಆಯ್ಕೆ ಮಾನದಂಡಗಳು> 7.0 (53 ಎಂಎಂಒಎಲ್ / ಮೋಲ್) ನಿಂದ 6.5 (48 ಎಂಎಂಒಎಲ್ / ಮೋಲ್) ನಿಂದ 7.0 (53 ಎಂಎಂಒಎಲ್ / ಮೋಲ್) ನಿಂದ 14 ದಿನಗಳವರೆಗೆ ಎಚ್ಬಿಎ 1 ಸಿ ಮಟ್ಟವನ್ನು ಒಳಗೊಂಡಿತ್ತು, ಇಮ್ಯುನೊಮಾಡ್ಯುಲೇಟಿಂಗ್ drugs ಷಧಗಳು, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ ಸಾಮಾನ್ಯ ಅರಿವಳಿಕೆ (ಅಧ್ಯಯನದ ಪ್ರಾರಂಭದ 30 ದಿನಗಳ ಒಳಗೆ ಅಥವಾ ಯೋಜಿತ ಮಧ್ಯಸ್ಥಿಕೆಗಳಲ್ಲಿ), ಹಾಗೆಯೇ ಪ್ರಾಯೋಗಿಕ ಚಿಕಿತ್ಸೆಯ ಯಾವುದೇ ಆಯ್ಕೆಗಳು (ಅಧ್ಯಯನದ ಪ್ರಾರಂಭದ 8 ವಾರಗಳಲ್ಲಿ).
ಇತರ ಹೊರಗಿಡುವ ಮಾನದಂಡಗಳಲ್ಲಿ ಯಾವುದೇ ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನಗಳು, ಡಿಪಿಪಿ -4 ಪ್ರತಿರೋಧಕಗಳು ಅಥವಾ ಬಿಗ್ವಾನೈಡ್ಗಳು, ಸೀರಮ್ ಕ್ರಿಯೇಟಿನೈನ್> ಪುರುಷರಲ್ಲಿ 1.5 ಮಿಗ್ರಾಂ / ಡಿಎಲ್ ಮತ್ತು ಮಹಿಳೆಯರಲ್ಲಿ 1.4 ಮಿಗ್ರಾಂ / ಡಿಎಲ್, 500 ಮಿಗ್ರಾಂ / ಡಿಎಲ್ಗಿಂತ ಹೆಚ್ಚಿನ ಟ್ರೈಗ್ಲಿಸರೈಡ್ಗಳು, ಥೈರಾಯ್ಡ್-ಉತ್ತೇಜಿಸುವ ಹಾರ್ಮೋನ್ ಅಸಮತೋಲನ, ಸಕ್ರಿಯ ಹಂತದಲ್ಲಿ ಯಕೃತ್ತಿನ ಕಾಯಿಲೆ (ಕೊಬ್ಬಿನ ಹೆಪಟೋಸಿಸ್ ಹೊರತುಪಡಿಸಿ), ಹೃದಯರಕ್ತನಾಳದ ಕಾಯಿಲೆಗಳು, ಮಾನವನ ಇಮ್ಯುನೊ ಡಿಫಿಷಿಯನ್ಸಿ ವೈರಸ್ನ ವಿಶ್ಲೇಷಣೆಯ ಸಕಾರಾತ್ಮಕ ಫಲಿತಾಂಶ, ಹೆಮಟೊಪಯಟಿಕ್ ವ್ಯವಸ್ಥೆಯ ಅಸ್ವಸ್ಥತೆಗಳು, ಮಾರಕ ನಿಯೋಪ್ಲಾಮ್ಗಳ ಇತಿಹಾಸ, ಧನಾತ್ಮಕ ಮೂತ್ರ ಗರ್ಭಧಾರಣೆಯ ಪರೀಕ್ಷೆ, ಬಾಡಿ ಮಾಸ್ ಇಂಡೆಕ್ಸ್ (ಬಿಎಂಐ)> 35 ಕೆಜಿ / ಮೀ 2, ಅಥವಾ ಅನುಸರಣೆಗೆ ಕಾರಣವಾಗುವ ಪರಿಸ್ಥಿತಿಗಳು
ಪರಿಚಯಾತ್ಮಕ / ತೊಳೆಯುವ ಅವಧಿಯುದ್ದಕ್ಕೂ, ರೋಗಿಗಳಿಗೆ ಆಹಾರ ಮತ್ತು ವ್ಯಾಯಾಮದ ಬಗ್ಗೆ ಸಲಹೆ ನೀಡಲಾಯಿತು ಮತ್ತು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮೀಟರ್ಗಳ ಬಳಕೆಯನ್ನು ಸೂಚಿಸಲಾಯಿತು. ಪ್ಲಸೀಬೊ ಅವಧಿಯಲ್ಲಿ, ರೋಗಿಗಳು ಸಿಟ್ / ಮೆಟ್ಗೆ ಅನುಗುಣವಾದ ಪ್ಲೇಸ್ಬೊ ಮಾತ್ರೆಗಳನ್ನು ಸ್ಥಿರ ಸಂಯೋಜನೆಯಲ್ಲಿ (ಎಫ್ಡಿಸಿ) 50/500 ಮಿಗ್ರಾಂ (ಬೆಳಿಗ್ಗೆ ಮತ್ತು ಸಂಜೆ during ಟ ಸಮಯದಲ್ಲಿ 1 ಟ್ಯಾಬ್ಲೆಟ್) ತೆಗೆದುಕೊಂಡರು, 1 ಮಿಗ್ರಾಂ ಗ್ಲೈಮಿಪಿರೈಡ್ಗೆ ಅನುಗುಣವಾದ ಪ್ಲೇಸ್ಬೊ ಟ್ಯಾಬ್ಲೆಟ್ (1 ಬಾರಿ) ಬೆಳಿಗ್ಗೆ meal ಟವಾಗುವವರೆಗೆ).
ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯಲ್ಲಿ, ಪ್ರಾಯೋಗಿಕ ಗುಂಪು ಸಿಟ್ / ಮೆಟ್ ಅನ್ನು ಸ್ಥಿರ ಸಂಯೋಜನೆಯಲ್ಲಿ ತೆಗೆದುಕೊಂಡಿತು (ಯಾನುಮೆಟ್, ಮೆರ್ಕ್ & ಕಂ, ಇಂಕ್., ವೆಸ್ಟ್ ಪಾಯಿಂಟ್, ಪಿಎ, ಯುಎಸ್ಎ) 50/500 ಮಿಗ್ರಾಂ ದಿನಕ್ಕೆ 2 ಬಾರಿ ಮೌಖಿಕವಾಗಿ during ಟ ಸಮಯದಲ್ಲಿ 50 ರವರೆಗೆ ಡೋಸ್ ಟೈಟರೇಶನ್ನೊಂದಿಗೆ / 1000 ಮಿಗ್ರಾಂ 4 ವಾರಗಳ ಅವಧಿಗೆ ದಿನಕ್ಕೆ 2 ಬಾರಿ. ಆರಂಭಿಕ 4 ವಾರಗಳ ಅವಧಿಯ 8 ನೇ ವಾರದವರೆಗೆ, ಅಸಹಿಷ್ಣುತೆಯ ಸಂದರ್ಭದಲ್ಲಿ ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿಯ ಡೋಸ್ ಕಡಿತದೊಂದಿಗೆ ಟೈಟರೇಶನ್ ಅನ್ನು ಅನುಮತಿಸಲಾಯಿತು, ನಂತರ ಯಾವುದೇ ಡೋಸೇಜ್ ಬದಲಾವಣೆಗಳನ್ನು ಅನುಮತಿಸಲಾಗುವುದಿಲ್ಲ. ಗ್ಲಿಮೆಪಿರೈಡ್ (ಮೆರ್ಕ್ & ಕಂ, ಇಂಕ್., ಇನ್ವಾಜೆನ್ ಫಾರ್ಮಾಸ್ಯುಟಿಕಲ್ಸ್, ಹ್ಯಾಪೋಡ್ಜ್, ನ್ಯೂಯಾರ್ಕ್, ಯುಎಸ್ಎ) ಗೆ ಅನುಗುಣವಾದ ಪ್ಲೇಸ್ಬೊ ಮಾತ್ರೆಗಳನ್ನು ದಿನಕ್ಕೆ ಒಮ್ಮೆ ತೆಗೆದುಕೊಳ್ಳಬೇಕಾಗಿತ್ತು. ನಿಯಂತ್ರಣ ಗುಂಪಿನ ರೋಗಿಗಳು ಎಡಿಎ (ಅಮೇರಿಕನ್ ಡಯಾಬಿಟಿಸ್ ಅಸೋಸಿಯೇಷನ್, ಅಮೇರಿಕನ್ ಅಸೋಸಿಯೇಷನ್ ಆಫ್ ಡಯಾಬಿಟಾಲಜಿಸ್ಟ್ಸ್) ನ ಶಿಫಾರಸುಗಳ ಪ್ರಕಾರ, ಸಂಶೋಧಕರ ವಿವೇಚನೆಯಿಂದ ಮೊದಲ 8 ವಾರಗಳವರೆಗೆ ದಿನಕ್ಕೆ 6 ಮಿಗ್ರಾಂ / ದಿನಕ್ಕೆ 1 ಮಿಗ್ರಾಂ / ದಿನಕ್ಕೆ ಆರಂಭಿಕ ಡೋಸ್ನಲ್ಲಿ ಗ್ಲಿಮೆಪಿರೈಡ್ ಅನ್ನು ಪಡೆದರು. ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿಗೆ ಅನುಗುಣವಾದ ಪ್ಲೇಸ್ಬೊ ಮಾತ್ರೆಗಳನ್ನು ದಿನಕ್ಕೆ 2 ಬಾರಿ ತೆಗೆದುಕೊಳ್ಳಬೇಕಾಗಿತ್ತು.ಕುರುಡು ಕಟ್ಟುಪಾಡುಗಳನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಲು, ಎರಡು ರೀತಿಯ ಪ್ಲೇಸ್ಬೊ ಹೊಂದಿರುವ ವಿಧಾನವನ್ನು ಬಳಸಲಾಯಿತು: (1) ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಗುಂಪಿನ ರೋಗಿಗಳು ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ 50/500 ಮಿಗ್ರಾಂ ಮಾತ್ರೆಗಳು ಮತ್ತು / ಅಥವಾ ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ 50/1000 ಮಿಗ್ರಾಂ ಮತ್ತು ಗ್ಲೈಮೆಪಿರೈಡ್ಗೆ ಅನುಗುಣವಾದ ಪ್ಲೇಸ್ಬೊ ಮಾತ್ರೆಗಳನ್ನು ಪಡೆದರು, ( 2) ಗ್ಲಿಮೆಪಿರೈಡ್ ಗುಂಪಿನ ರೋಗಿಗಳು ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ 50/500 ಮಿಗ್ರಾಂ ಮತ್ತು / ಅಥವಾ ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ 50/1000 ಮಿಗ್ರಾಂ ಮತ್ತು ಗ್ಲಿಮೆಪಿರೈಡ್ ಮಾತ್ರೆಗಳಿಗೆ ಅನುಗುಣವಾದ 2 ಪ್ಲೇಸ್ಬೊ ಮಾತ್ರೆಗಳನ್ನು ಪಡೆದರು (ಡೋಸೇಜ್ ಅನ್ನು ಟೈಟರೇಶನ್ ಆಧರಿಸಿ ನಿರ್ಧರಿಸಲಾಯಿತು) 1 ಅಥವಾ 2 ಮಿಗ್ರಾಂ.
ಚಿಕಿತ್ಸೆಗೆ ಅಂಟಿಕೊಳ್ಳುವುದು
ಪರಿಚಯಾತ್ಮಕ ಅವಧಿಯಲ್ಲಿ ಆಯ್ಕೆ ಮಾನದಂಡಗಳನ್ನು ಪೂರೈಸಲು, ಚಿಕಿತ್ಸೆಗೆ 85% ನಷ್ಟು ಅನುಸರಣೆಯ ಅಗತ್ಯವಿತ್ತು (ಸರಳ ಕುರುಡು ಕಟ್ಟುಪಾಡುಗಳಲ್ಲಿ ತೆಗೆದ ಪ್ಲಸೀಬೊ ಮಾತ್ರೆಗಳ ಲೆಕ್ಕಾಚಾರದ ಆಧಾರದ ಮೇಲೆ ಲೆಕ್ಕಹಾಕಲಾಗುತ್ತದೆ). ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯುದ್ದಕ್ಕೂ, ಚಿಕಿತ್ಸೆಯ ಅನುಸರಣೆಯನ್ನು ಈ ಕೆಳಗಿನ ಸೂತ್ರವನ್ನು ಬಳಸಿಕೊಂಡು ಮೌಲ್ಯಮಾಪನ ಮಾಡಲಾಗಿದೆ: ಅನುಸರಣೆಯ ಶೇಕಡಾವಾರು = (ಚಿಕಿತ್ಸೆಯ ದಿನಗಳ ನಿಜವಾದ ಸಂಖ್ಯೆ / ಚಿಕಿತ್ಸೆಯ ದಿನಗಳ ಅಗತ್ಯ ಸಂಖ್ಯೆ) x 100.
ಯಾದೃಚ್ ization ಿಕೀಕರಣ / ವಿತರಣೆ / ಕುರುಡು ಮೋಡ್
ಅಧ್ಯಯನದಲ್ಲಿ ಭಾಗಿಯಾಗದ ಸಂಖ್ಯಾಶಾಸ್ತ್ರಜ್ಞರಿಂದ ಯಾದೃಚ್ ization ಿಕ ಯೋಜನೆಗಳನ್ನು ಸಿದ್ಧಪಡಿಸಲಾಗಿದೆ. ಪ್ಲಸೀಬೊ ಪರಿಚಯಾತ್ಮಕ ಅವಧಿಯ ಕೊನೆಯಲ್ಲಿ (ಭೇಟಿ 5), ಡ್ರೀಮ್ಸಿಐಎಸ್ (ಸಿಯೋಲ್, ಕೊರಿಯಾ) ಒದಗಿಸಿದ ಸೂಕ್ತ ಕ್ಯಾಟಲಾಗ್ನಿಂದ ಆಯ್ಕೆ ಮಾನದಂಡಗಳನ್ನು ಪೂರೈಸಿದ ಎಲ್ಲ ರೋಗಿಗಳಿಗೆ ನೆರೆಯ ನಿಯೋಜನೆ ಸಂಖ್ಯೆಯನ್ನು ನಿಗದಿಪಡಿಸಲಾಗಿದೆ. ಬ್ಲೈಂಡ್ ಮೋಡ್ ಸಿದ್ಧತೆಗಳು ಮತ್ತು ಸಂಕೇತಗಳೊಂದಿಗೆ ಮೊಹರು ಮಾಡಿದ ಲಕೋಟೆಗಳನ್ನು ಮೆರ್ಕ್ ಶಾರ್ಪ್ ಮತ್ತು ಡೊಹ್ಮ್ (ವೆಸ್ಟ್ ಪಾಯಿಂಟ್, ಪಿಎ, ಯುಎಸ್ಎ) ಪೂರೈಸಿದೆ. ಈ ಅಧ್ಯಯನವು ಡಬಲ್ ಬ್ಲೈಂಡ್ ಆಗಿತ್ತು, ಅಂದರೆ. ಸಂಶೋಧಕರು, ದಾದಿಯರು, pharma ಷಧಿಕಾರರು ಮತ್ತು ರೋಗಿಗಳು ಪಡೆದ ಚಿಕಿತ್ಸೆಯ ಬಗ್ಗೆ ಮಾಹಿತಿ ಇರಲಿಲ್ಲ.
ಮೌಲ್ಯಮಾಪನಗಳು ಮತ್ತು ಕಾರ್ಯಕ್ಷಮತೆಯ ಮಾನದಂಡಗಳು
ಚಿಕಿತ್ಸೆಯ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಪರಿಣಾಮಕಾರಿತ್ವದ ಮೌಲ್ಯಮಾಪನವು ಎಚ್ಬಿಎ 1 ಸಿ, ಜಿಪಿಎನ್ ಮತ್ತು ಅಧ್ಯಯನ .ಷಧದ ಸಹಿಷ್ಣುತೆಯ ಮಟ್ಟವನ್ನು ಆಧರಿಸಿದೆ. ಚಿಕಿತ್ಸೆಯ 30 ನೇ ವಾರದಲ್ಲಿ ಬೇಸ್ಲೈನ್ನಿಂದ ಎಚ್ಬಿಎಲ್ಸಿ ಮಟ್ಟದಲ್ಲಿನ ಬದಲಾವಣೆಯೇ ಪ್ರಾಥಮಿಕ ಪರಿಣಾಮಕಾರಿತ್ವದ ಅಂತಿಮ ಬಿಂದು. ಸೆಕೆಂಡರಿ ಎಂಡ್ ಪಾಯಿಂಟ್ಗಳಲ್ಲಿ ಜಿಪಿಎನ್ ಮಟ್ಟದಲ್ಲಿನ ಬದಲಾವಣೆಗಳು ಬೇಸ್ಲೈನ್ನಿಂದ 30 ನೇ ವಾರಕ್ಕೆ ಮತ್ತು 30 ನೇ ವಾರದಲ್ಲಿ 7% (53 ಎಂಎಂಒಎಲ್ / ಮೋಲ್) ಗಿಂತ ಕಡಿಮೆ ಎಚ್ಬಿಎ 1 ಸಿ ಮಟ್ಟವನ್ನು ತಲುಪಿದ ರೋಗಿಗಳ ಅನುಪಾತವನ್ನು ಒಳಗೊಂಡಿವೆ.
ಸುರಕ್ಷತಾ ಅಂತಿಮ ಬಿಂದುಗಳು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾದ ಕಂತುಗಳ ಘಟನೆಗಳು ಮತ್ತು ಬೇಸ್ಲೈನ್ನಿಂದ ದೇಹದ ತೂಕದಲ್ಲಿನ ಬದಲಾವಣೆಗಳನ್ನು ಒಳಗೊಂಡಿವೆ. ಚಿಕಿತ್ಸೆ-ಸಂಬಂಧಿತ ಪ್ರತಿಕೂಲ ಘಟನೆಗಳ ಸಂಖ್ಯೆ (ಎಇಗಳು), ಜೀವರಾಸಾಯನಿಕ ರಕ್ತ ಪರೀಕ್ಷೆಯ ಫಲಿತಾಂಶಗಳು (ಅಲನೈನ್ ಅಮಿನೊಟ್ರಾನ್ಸ್ಫರೇಸ್, ಆಸ್ಪರ್ಟೇಟ್ ಮಿನೊಟ್ರಾನ್ಸ್ಫರೇಸ್, ಒಟ್ಟು ಬಿಲಿರುಬಿನ್ ಮತ್ತು ಕ್ಷಾರೀಯ ಫಾಸ್ಫಟೇಸ್ ಸೇರಿದಂತೆ), ಹೆಮಟೊಲಾಜಿಕಲ್ ರಕ್ತ ಪರೀಕ್ಷೆ (ಸಾಮಾನ್ಯ ರಕ್ತದ ಎಣಿಕೆ, ಲ್ಯುಕೋಸೈಟ್ ಸೂತ್ರವನ್ನು ಒಳಗೊಂಡಂತೆ) ಒಟ್ಟಾರೆ ಸುರಕ್ಷತೆ ಮತ್ತು ಸಹಿಷ್ಣುತೆಯನ್ನು ನಿರ್ಣಯಿಸಲಾಗುತ್ತದೆ. ಮತ್ತು ನ್ಯೂಟ್ರೋಫಿಲ್ಗಳ ಸಂಪೂರ್ಣ ಸಂಖ್ಯೆ), ದೇಹದ ಸ್ಥಿತಿ ಮತ್ತು ಸಾಮಾನ್ಯ ಮೂತ್ರ ವಿಶ್ಲೇಷಣೆಯ ಮುಖ್ಯ ಸೂಚಕಗಳು.
ಪ್ರತಿ ಚಿಕಿತ್ಸಕ ಗುಂಪಿನಲ್ಲಿ ಸುಮಾರು 139 ರೋಗಿಗಳು (ಒಟ್ಟು 278 ರೋಗಿಗಳು) ಎಚ್ಬಿಎ 1 ಸಿ ಮಟ್ಟದಲ್ಲಿನ ಬದಲಾವಣೆಯ 0.4% ನ ನಿಜವಾದ ಸರಾಸರಿ ವ್ಯತ್ಯಾಸ ಮೌಲ್ಯವನ್ನು ಬೇಸ್ಲೈನ್ನಿಂದ 30 ನೇ ವಾರದವರೆಗೆ ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಮತ್ತು ಗ್ಲೈಮೆಪಿರೈಡ್ ಗುಂಪುಗಳ ನಡುವಿನ ದ್ವಿಪಕ್ಷೀಯ ಮಹತ್ವದ ಮಟ್ಟವನ್ನು ನಿರ್ಧರಿಸುವ ಅಗತ್ಯವಿದೆ. ಮತ್ತು 0.05. ಈ ಲೆಕ್ಕಾಚಾರವು ಎಚ್ಬಿಎ 1 ಸಿ ಮಟ್ಟದಲ್ಲಿನ ಬದಲಾವಣೆಯನ್ನು ಬೇಸ್ಲೈನ್ನಿಂದ ಚಿಕಿತ್ಸೆಯ 30 ನೇ ವಾರದವರೆಗೆ ಅಳೆಯಲು 1% ರ ಪ್ರಮಾಣಿತ ವಿಚಲನ (ಎಸ್ಡಿ) ಯ ಅಂದಾಜಿನ ಮೇಲೆ ಆಧಾರಿತವಾಗಿದೆ, ಇದು 90% ಶಕ್ತಿಯ umption ಹೆಯನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಂಡು 5% ರೋಗಿಗಳ ಡೇಟಾವನ್ನು ಮೌಲ್ಯಮಾಪನ ಮಾಡಲಾಗುವುದಿಲ್ಲ.
ಒಂದು ಚಿಕಿತ್ಸೆಯ ಶ್ರೇಷ್ಠತೆಯನ್ನು ದೃ to ೀಕರಿಸಲು ಚಿಕಿತ್ಸಕ ಗುಂಪುಗಳನ್ನು ಹೋಲಿಸುವ ಪ್ರಾಥಮಿಕ ಎಂಡ್ಪೋಯಿಂಟ್ ವಿಶ್ಲೇಷಣೆಯನ್ನು ಕೋವಿಯೇರಿಯನ್ಸ್ ಅನಾಲಿಸಿಸ್ (ಆಂಕೋವಾ) ಬಳಸಿ ರೋಗಿಗಳ ಸಂಪೂರ್ಣ ಮಾದರಿ ವಿಶ್ಲೇಷಣೆಗಾಗಿ (ಎಫ್ಎಎಸ್) ಪಿ ಐ ಮೌಲ್ಯದೊಂದಿಗೆ ನಡೆಸಲಾಯಿತು.ನನಗೆ ಬೇಕಾದುದನ್ನು ಕಂಡುಹಿಡಿಯಲಾಗುತ್ತಿಲ್ಲವೇ? ಸಾಹಿತ್ಯ ಆಯ್ಕೆ ಸೇವೆಯನ್ನು ಪ್ರಯತ್ನಿಸಿ.
ಈ ಅಧ್ಯಯನದಲ್ಲಿ ಭಾಗವಹಿಸಲು ತಪಾಸಣೆಗೊಳಗಾದ 628 ರೋಗಿಗಳಲ್ಲಿ, ಡೇಟಾವನ್ನು ಹೊರಗಿಡಲಾಗಿದೆ; ಉಳಿದ 292 ಜನರನ್ನು ಯಾದೃಚ್ ized ಿಕಗೊಳಿಸಲಾಯಿತು (147 ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಗುಂಪಿಗೆ ಮತ್ತು 145 ಗ್ಲಿಮೆಪಿರೈಡ್ ಗುಂಪಿಗೆ). 229 ರೋಗಿಗಳು ಅಧ್ಯಯನವನ್ನು ಪೂರ್ಣಗೊಳಿಸಿದ್ದಾರೆ (ಚಿತ್ರ 1, ಬಿ ನೋಡಿ). ಡ್ರಾಪ್ out ಟ್ ದರವು ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಗುಂಪಿನಲ್ಲಿ 17.7% ಮತ್ತು ಗ್ಲೈಮೆಪಿರೈಡ್ ಗುಂಪಿನಲ್ಲಿ 25.5% ಆಗಿತ್ತು.
ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಗುಂಪಿನಲ್ಲಿ (4.6 ಮತ್ತು 3.9 ವರ್ಷಗಳು) ಟಿ 2 ಡಿಎಂನ ಸ್ವಲ್ಪ ದೀರ್ಘಾವಧಿಯನ್ನು ಹೊರತುಪಡಿಸಿ, ಬೇಸ್ಲೈನ್ ಗುಣಲಕ್ಷಣಗಳನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಎರಡು ಗುಂಪುಗಳ ನಡುವೆ ಹೋಲಿಸಬಹುದು (ಟೇಬಲ್ 1 ನೋಡಿ).ರೋಗಿಗಳ ಸರಾಸರಿ ವಯಸ್ಸು ಕ್ರಮವಾಗಿ ಸಿತ್ / ಮೆಟ್ಎಫ್ಡಿಸಿ ಮತ್ತು ಗ್ಲಿಮೆಪಿರೈಡ್ ಗುಂಪುಗಳಲ್ಲಿ 54.8 ಮತ್ತು 53.1 ವರ್ಷಗಳು; ಸಿತ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಗುಂಪಿನಲ್ಲಿ ಸರಾಸರಿ ಎಚ್ಬಿಎ 1 ಸಿ ಮಟ್ಟವು 8.0% (64 ಎಂಎಂಒಎಲ್ / ಮೋಲ್) ಮತ್ತು 8.1% (64) mmol / mol) ಗ್ಲಿಮೆಪಿರೈಡ್ ಗುಂಪಿನಲ್ಲಿ. ಆರಂಭದಲ್ಲಿ, 38.8 ಮತ್ತು 43.3% ರೋಗಿಗಳು ಈ ಹಿಂದೆ ಕ್ರಮವಾಗಿ ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಮತ್ತು ಗ್ಲಿಮೆಪಿರೈಡ್ ಗುಂಪುಗಳಲ್ಲಿ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಪಡೆದಿರಲಿಲ್ಲ. Taking ಷಧಿ ತೆಗೆದುಕೊಳ್ಳುವ ಬಗ್ಗೆ ಮಾಹಿತಿ
ಕೋಷ್ಟಕ 1. ರೋಗಿಗಳ ಆರಂಭಿಕ ಜನಸಂಖ್ಯಾ ಮತ್ತು ವೈದ್ಯಕೀಯ ಗುಣಲಕ್ಷಣಗಳು
ನಾನು ಸೂಚಕ ನಾನು ಕುಳಿತುಕೊಳ್ಳುತ್ತೇನೆ / ಎಫ್ಡಿಸಿ (ಎನ್ = 147) 1 ಗ್ಲಿಮೆಪಿರೈಡ್ (ಎನ್ = 145) 1 ಒಟ್ಟು (ಎನ್ = 292) 1
ವಯಸ್ಸು, ವರ್ಷಗಳು 54.8 ± 8.5 53.1 ± 9.2 53.9 ± 8.9
ಲಿಂಗ ಪುರುಷ ಮಹಿಳೆಯರು 81 (55.1) 66 (44.9) 84 (57.9) 61 (42.1) 165 (56.5) 127 (43.5)
ದೇಹದ ತೂಕ, ಕೆಜಿ 67.3 ± 8.8 67.7 ± 10.4 67.5 ± 9.6
BMI, kg / m2 25.2 ± 2.7 25.0 ± 2.8 25.1 ± 2.7
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಅವಧಿ, ವರ್ಷಗಳು 4.6 ± 4.6 3.9 ± 3.7 4.2 ± 4.2
HbA1c% mmol / mol 8.0 ± 0.9 64.0 ± 9.8 8.1 ± 0.9 65.0 ± 9.8 8.0 ± 0.8 64.0 ± 8.7
ಜಿಪಿಎನ್, ಮಿಗ್ರಾಂ / ಡಿಎಲ್ 171.5 ± 41.2 168.3 ± 39.4 169.9 ± 40.3
ಜಿಎಫ್ಆರ್ 75.9 ± 11.7 76.7 ± 16.2 76.2 ± 13.3
ಒಟ್ಟು ಕೊಲೆಸ್ಟ್ರಾಲ್, ಮಿಗ್ರಾಂ / ಡಿಎಲ್ 176.1 ± 34.9 171.0 ± 32.4 173.5 ± 33.7
ಎಲ್ಡಿಎಲ್ ಕೊಲೆಸ್ಟ್ರಾಲ್, ಮಿಗ್ರಾಂ / ಡಿಎಲ್ 97.3 ± 33.0 95.0 ± 28.1 96.2 ± 30.6
ಎಚ್ಡಿಎಲ್ ಕೊಲೆಸ್ಟ್ರಾಲ್, ಮಿಗ್ರಾಂ / ಡಿಎಲ್ 48.2 ± 11.0 48.8 ± 10.1 48.5 ± 10.5
ಟ್ರೈಗ್ಲಿಸರೈಡ್ಗಳು, mg / dl 150.5 ± 88.2 134.1 ± 72.1 142.3 ± 80.8
ಗಾರ್ಡನ್, ಎಂಎಂಹೆಚ್ಜಿ 125.3 ± 11.2 126.3 ± 13.2 125.8 ± 12.2
ಡಿಬಿಪಿ, ಎಂಎಂಹೆಚ್ಜಿ 76.7 ± 8.1 77.7 ± 8.5 77.2 ± 8.3
ಹಿಂದಿನ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಚಿಕಿತ್ಸೆ ಹೌದು ಇಲ್ಲ 90 (61.2) 57 (38.8) 82 (56.6) 63 (43.4) 172 (58.9) 120 (41.1)
ಹಿಂದಿನ ಚಿಕಿತ್ಸೆ 118 (80.3) 123 (84.8) 241 (82.5)
ಹೈಪೋಲಿಪಿಡೆಮಿಕ್ drugs ಷಧಗಳು 65 (44.2) 66 (45.5) 131 (44.9)
ಪಿಎಸಿ ಪ್ರತಿರೋಧಕಗಳು 43 (29.3) 43 (29.7) 86 (29.5)
ಆಂಟಿಪ್ಲೇಟ್ಲೆಟ್ drugs ಷಧಗಳು 57 (38.8) 53 (36.6) 110 (37.7)
ಗಮನಿಸಿ ಸೂಚಿಸದಿದ್ದರೆ, ಡೇಟಾವನ್ನು ಸರಾಸರಿ ± ಸ್ಟ್ಯಾಂಡರ್ಡ್ ವಿಚಲನ (ಬೈ) ಅಥವಾ ಎನ್ (%) ಎಂದು ಪ್ರಸ್ತುತಪಡಿಸಲಾಗುತ್ತದೆ. ಸಿಟ್ / ಮೆಟ್ ಐಒಒ - ಸ್ಥಿರ ಸಂಯೋಜನೆಯಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್, ಡಿಬಿಪಿ - ಡಯಾಸ್ಟೊಲಿಕ್ ರಕ್ತದೊತ್ತಡ, ಜಿಪಿಎನ್ - ಉಪವಾಸ ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್, ಆರ್ಎಎಸ್ - ರೆನಿನ್-ಆಂಜಿಯೋಟೆನ್ಸಿನ್ ವ್ಯವಸ್ಥೆ, ಸಿಎಡಿ - ಸಿಸ್ಟೊಲಿಕ್ ರಕ್ತದೊತ್ತಡ, ಬಿಎಂಐ - ಬಾಡಿ ಮಾಸ್ ಇಂಡೆಕ್ಸ್, ಜಿಎಫ್ಆರ್ - ಗ್ಲೋಮೆರುಲರ್ ಶೋಧನೆ ದರ, ಕೊಲೆಸ್ಟ್ರಾಲ್ ಎಲ್ಡಿಎಲ್ ಕೊಲೆಸ್ಟ್ರಾಲ್ ಕಡಿಮೆ ಸಾಂದ್ರತೆಯ ಲಿಪೊಪ್ರೋಟೀನ್, ಎಚ್ಡಿಎಲ್ ಕೊಲೆಸ್ಟ್ರಾಲ್ ಅಧಿಕ ಸಾಂದ್ರತೆಯ ಲಿಪೊಪ್ರೋಟೀನ್ ಕೊಲೆಸ್ಟ್ರಾಲ್ ಆಗಿದೆ.
ಕೋಷ್ಟಕ 2. ಗ್ಲಿಮೆಪಿರೈಡ್ನ ಗರಿಷ್ಠ, ಅಂತಿಮ ಮತ್ತು ಸರಾಸರಿ ಪ್ರಮಾಣಗಳ ಸಾರಾಂಶ
ಲಭ್ಯವಿರುವ 141 ರೋಗಿಗಳ ಸಂಖ್ಯೆ
ಸರಾಸರಿ ಡೋಸ್ ± ಆರ್ಎಂಎಸ್
ವಿಚಲನ (ಹೇ) 2.0 ± 1.3
ರೋಗಿಗಳ ಸಂಖ್ಯೆ (%) ಗರಿಷ್ಠ
ಅಂತಿಮ ಡೋಸ್ನೊಂದಿಗೆ ರೋಗಿಗಳ ಸಂಖ್ಯೆ (%)
ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಗುಂಪಿನಲ್ಲಿ 80.3% ರೋಗಿಗಳು ಮತ್ತು ಗ್ಲಿಮೆಪಿರೈಡ್ ಗುಂಪಿನಲ್ಲಿ 84.8% ರೋಗಿಗಳು drugs ಷಧಿಗಳ ಇತಿಹಾಸವನ್ನು ಪ್ರಸ್ತುತಪಡಿಸಿದರು, ಸಾಮಾನ್ಯವಾಗಿ ಉಲ್ಲೇಖಿಸಲಾದ ಲಿಪಿಡ್-ಕಡಿಮೆಗೊಳಿಸುವ drugs ಷಧಗಳು, ಆಂಟಿಥ್ರೊಂಬೋಟಿಕ್ drugs ಷಧಗಳು ಮತ್ತು ರೆನಿನ್-ಆಂಜಿಯೋಟೆನ್ಸಿನ್ ವ್ಯವಸ್ಥೆಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುವ drugs ಷಧಿಗಳ ಆವರ್ತನ.
ಎರಡೂ ಗುಂಪುಗಳಲ್ಲಿ, ರೋಗಿಗಳಲ್ಲಿ ಚಿಕಿತ್ಸೆಗೆ ಹೆಚ್ಚಿನ ಮಟ್ಟದ ಅನುಸರಣೆ ಇತ್ತು (> 90%). ಹೆಚ್ಚಿನ ರೋಗಿಗಳು ಅಧ್ಯಯನದ drug ಷಧಿಯನ್ನು 24 ವಾರಗಳಿಗಿಂತ ಹೆಚ್ಚು ಕಾಲ ತೆಗೆದುಕೊಂಡರು. ಯಾವುದೇ ಡೋಸ್ನಲ್ಲಿ drug ಷಧದ ಸರಾಸರಿ ಅವಧಿಯು ಎರಡೂ ಚಿಕಿತ್ಸಕ ಗುಂಪುಗಳಲ್ಲಿ ಹೋಲುತ್ತದೆ (ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಗುಂಪಿನಲ್ಲಿ 175.6 ದಿನಗಳು ಮತ್ತು ಗ್ಲಿಮೆಪಿರೈಡ್ ಗುಂಪಿನಲ್ಲಿ 166.6 ದಿನಗಳು).
ಗ್ಲಿಮೆಪಿರೈಡ್ ಗುಂಪಿನಲ್ಲಿ ಡೋಸ್ ಟೈಟರೇಶನ್
ಗ್ಲಿಮೆಪಿರೈಡ್ನ ಸರಾಸರಿ ನಿಗದಿತ ಪ್ರಮಾಣ 2.0 ಮಿಗ್ರಾಂ (ಶ್ರೇಣಿ: 1.0-6.0 ಮಿಗ್ರಾಂ). 1 ಮಿಗ್ರಾಂ ಗರಿಷ್ಠ ಪ್ರಮಾಣವನ್ನು 46.1% (65/141) ರೋಗಿಗಳಿಗೆ ನಿಗದಿಪಡಿಸಲಾಗಿದೆ, ಮತ್ತು ಕೇವಲ 17.7% (25/141) ರೋಗಿಗಳು ಮಾತ್ರ 6 ಮಿಗ್ರಾಂ (ಟೇಬಲ್ 2) ಗರಿಷ್ಠ ಪ್ರಮಾಣವನ್ನು ಪಡೆದರು. ಗ್ಲಿಮೆಪಿರೈಡ್ನ ಅಂತಿಮ ಡೋಸ್ 49.6% (70/141) ರಲ್ಲಿ 1 ಮಿಗ್ರಾಂ ಮತ್ತು 17.0% (24/141) ರೋಗಿಗಳಲ್ಲಿ 6 ಮಿಗ್ರಾಂ.
ಕಾರ್ಯಕ್ಷಮತೆ ವಿಶ್ಲೇಷಣೆ (ಎಫ್ಎಎಸ್)
ಪ್ರಾಥಮಿಕ ಅಂತಿಮ ಬಿಂದು
30 ನೇ ವಾರದಲ್ಲಿ, ಸರಾಸರಿ HbA1c ಮೌಲ್ಯವು ಆರಂಭಿಕ ಮೌಲ್ಯದಿಂದ ಕಡಿಮೆಯಾಗಿದೆ: 8% (64 mmol / mol) 6.5% ಕ್ಕೆ
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ / ಮೆಟ್ಫಾರ್ಮಿನ್ ಎಫ್ಡಿಸಿ ಎ
90 80 70 60 50 40 30 20 10
p ನಾನು ನಿಮಗೆ ಬೇಕಾದುದನ್ನು ಕಂಡುಹಿಡಿಯಲು ಸಾಧ್ಯವಿಲ್ಲವೇ? ಸಾಹಿತ್ಯ ಆಯ್ಕೆ ಸೇವೆಯನ್ನು ಪ್ರಯತ್ನಿಸಿ.
- ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ / ಮೆಟ್ಫಾರ್ಮಿನ್ ಎಫ್ಡಿಸಿ - ಗ್ಲಿಮೆಪಿರೈಡ್
5 6 7 8 (0W) (2W) (4W) (8W)
- ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ / ಮೆಟ್ಫಾರ್ಮಿನ್ ಎಫ್ಡಿಸಿ - ಗ್ಲಿಮೆಪಿರೈಡ್
ಅಂಜೂರ. 2. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ಗುಂಪುಗಳಲ್ಲಿ ಸ್ಥಿರ ಸಂಯೋಜನೆಯಲ್ಲಿ (ಎಫ್ಡಿಸಿ) ಅಥವಾ ಗ್ಲಿಮೆಪಿರೈಡ್ (ಎ, ಬಿ, ಜಿ) ನಲ್ಲಿ ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯಲ್ಲಿ ದಕ್ಷತೆ ಮತ್ತು ಸುರಕ್ಷತಾ ಸೂಚಕಗಳು
ಸಂಪೂರ್ಣ ವಿಶ್ಲೇಷಣಾ ಜನಸಂಖ್ಯೆಯ (ಎಫ್ಎಎಸ್), (ಬಿ) ಉಪವಾಸ ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ (ಜಿಪಿಎನ್), ಎಫ್ಎಎಸ್ನಲ್ಲಿ (ಎ) ಎಚ್ಬಿಎ 1 ಸಿ ಯ ಆರಂಭಿಕ ಮೌಲ್ಯಗಳಿಗೆ ಹೋಲಿಸಿದರೆ ಬದಲಾವಣೆಗಳು ಮತ್ತು ಅಧ್ಯಯನ ಮಾಡಿದ drug ಷಧದ (ಎಪಿಎಟಿ) ಕನಿಷ್ಠ ಒಂದು ಡೋಸ್ ಪಡೆದ ರೋಗಿಗಳ ಜನಸಂಖ್ಯೆಯಲ್ಲಿ ದೇಹದ ತೂಕ. 30 (ಎಫ್ಎಎಸ್) (ಬಿ) ವಾರದಲ್ಲಿ 7 ಮತ್ತು 6.5% ರ ಎಚ್ಬಿಎ 1 ಸಿ ಗುರಿಯನ್ನು ತಲುಪಿದ ರೋಗಿಗಳ ಪ್ರಮಾಣ. ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ (ಎಪಿಎಟಿ ಜನಸಂಖ್ಯೆ) (ಡಿ) ನ ಕನಿಷ್ಠ 1 ಕಂತು ಹೊಂದಿರುವ ರೋಗಿಗಳ ಸಂಖ್ಯೆ. ಡೇಟಾ ಎಂದರೆ ಸರಾಸರಿ (ಎಸ್ಇಎಂ) (ಬಿ, ಡಿ, ಡಿ) ಅಥವಾ ಸರಾಸರಿ ± ಎಸ್ಇಎಂ (ಎ, ಸಿ) ನ ಪ್ರಮಾಣಿತ ದೋಷ.
ವ್ಯತ್ಯಾಸ = -14.7% p i ನಿಮಗೆ ಬೇಕಾದುದನ್ನು ಕಂಡುಹಿಡಿಯಲಾಗುತ್ತಿಲ್ಲವೇ? ಸಾಹಿತ್ಯ ಆಯ್ಕೆ ಸೇವೆಯನ್ನು ಪ್ರಯತ್ನಿಸಿ.
30 ನೇ ವಾರದಲ್ಲಿ, ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಗುಂಪಿನಲ್ಲಿನ ರೋಗಿಗಳ ಸಂಖ್ಯಾಶಾಸ್ತ್ರೀಯವಾಗಿ ಗಮನಾರ್ಹವಾಗಿ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ 7.0% (53 ಎಂಎಂಒಎಲ್ / ಮೋಲ್) ಗಿಂತ ಕಡಿಮೆ ಇರುವ ಎಚ್ಬಿಎ 1 ^ ಮಟ್ಟವನ್ನು ಸಾಧಿಸಲಾಗಿದೆ.
ಗ್ಲಿಮೆಪಿರೈಡ್ ಗುಂಪಿನೊಂದಿಗೆ ಹೋಲಿಸಿದರೆ (81.2 ಮತ್ತು 40.1%, ಪು ಸರಾಸರಿ (36.5 ತಿಂಗಳುಗಳು)
ಮಧುಮೇಹವನ್ನು ಪತ್ತೆಹಚ್ಚಲು ತೆಗೆದುಕೊಂಡ ಸಮಯ: ಸರಾಸರಿ (24.8 ಕೆಜಿ / ಮೀ 2) ಬಿಎಂಐ: 65 ವರ್ಷ: ಸರಾಸರಿ (56 ವರ್ಷ) ವಯಸ್ಸು: ಸರಾಸರಿ (7.8%)
Value ಆರಂಭಿಕ ಮೌಲ್ಯ HbA1c (%): ನಿಮಗೆ ಬೇಕಾದುದನ್ನು ನಾನು ಕಂಡುಹಿಡಿಯಲಾಗುತ್ತಿಲ್ಲವೇ? ಸಾಹಿತ್ಯ ಆಯ್ಕೆ ಸೇವೆಯನ್ನು ಪ್ರಯತ್ನಿಸಿ.
■ ಸ್ಟ್ರಾಟಮ್: ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ without ಷಧಿಗಳಿಲ್ಲದೆ
■ ಸ್ಟ್ರಾಟಮ್: ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ taking ಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು
ಅಂಜೂರ. 3. ಉಪಗುಂಪು ವಿಶ್ಲೇಷಣೆ
ಆರಂಭಿಕ ಉಪ ಜನಸಂಖ್ಯಾ ಮತ್ತು ಆಂಥ್ರೊಪೊಮೆಟ್ರಿಕ್ ಗುಣಲಕ್ಷಣಗಳ ಆಧಾರದ ಮೇಲೆ ನಿರ್ಧರಿಸಲಾದ ವಿಭಿನ್ನ ಉಪಗುಂಪುಗಳಲ್ಲಿನ ಎಚ್ಬಿಎ 1 ಸಿ ಮಟ್ಟಕ್ಕೆ ಸಂಬಂಧಿಸಿದಂತೆ ಚಿಕಿತ್ಸೆಯ ಆಯ್ಕೆಗಳ ನಡುವಿನ ವ್ಯತ್ಯಾಸಗಳನ್ನು (ಸ್ಥಿರ ಸಂಯೋಜನೆಯಲ್ಲಿ ಮೆಟಾಗಿನ್ನೊಂದಿಗೆ ಗ್ಲೈಮಿಪಿರೈಡ್ ಮೈನಸ್ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್) ಗ್ರಾಫ್ ತೋರಿಸುತ್ತದೆ. ಆರಂಭಿಕ ಮೌಲ್ಯದೊಂದಿಗೆ ಹೋಲಿಸಿದರೆ ಗಮನಾರ್ಹ ಇಳಿಕೆ ಎರಡೂ ಚಿಕಿತ್ಸಕ ಗುಂಪುಗಳ ಎಲ್ಲಾ ಉಪಗುಂಪುಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ. ಎರಡೂ ಚಿಕಿತ್ಸಕ ಗುಂಪುಗಳಲ್ಲಿ, ಹೆಚ್ಚಿನ ಆರಂಭಿಕ ಎಚ್ಬಿಎ 1 ಸಿ ಮೌಲ್ಯಗಳೊಂದಿಗೆ, ಆರಂಭಿಕ ಹಂತದಿಂದ ಈ ಸೂಚಕದಲ್ಲಿ ಹೆಚ್ಚು ಸ್ಪಷ್ಟವಾದ ಇಳಿಕೆ ಕಂಡುಬಂದಿದೆ. ವಯಸ್ಸು, ಲಿಂಗ, ಬಾಡಿ ಮಾಸ್ ಇಂಡೆಕ್ಸ್ (ಬಿಎಂಐ) ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ದೀರ್ಘಾವಧಿಯ ಆಧಾರದ ಮೇಲೆ ಗುರುತಿಸಲಾದ ಎಲ್ಲಾ ಉಪಗುಂಪುಗಳಲ್ಲಿ ಬೇಸ್ಲೈನ್ನಿಂದ 30 ನೇ ವಾರದ ಸರಾಸರಿ ಮಿತಿಯಲ್ಲಿನ ಬದಲಾವಣೆಗಳಿಗೆ ಸಂಬಂಧಿಸಿದಂತೆ ಪರಸ್ಪರ ಗುಂಪು ವ್ಯತ್ಯಾಸಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಒಂದೇ ಆಗಿರುತ್ತವೆ.
ಕೋಷ್ಟಕ 3. ಪ್ರತಿಕೂಲ ಘಟನೆಗಳ ಸಾರಾಂಶ
ಜರಡಿ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಗ್ಲಿಮೆಪಿರೈಡ್
(n = 146) (n = 144) ಗ್ಲಿಮೆಪಿರೈಡ್ (95% CI +)
ಮಾರಕ ಫಲಿತಾಂಶ 0 (0) 0 (0)
ಗಂಭೀರ ಪ್ರತಿಕೂಲ ಘಟನೆಗಳು 8 (5.5) 9 (6.3) -0.8 (-7.7, 5.0)
* 37 (25.3) 39 (27.1) -1.7 (-11.9.8.4) taking ಷಧಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ಪ್ರತಿಕೂಲ ಘಟನೆಗಳು
ಪ್ರತಿಕೂಲ ಘಟನೆಗಳು (> 1 ಸಂಭವಿಸಿದ ರೋಗಿಗಳು) 88 (60.3) 101 (70.1) -9.9 (-20.6, 1.1)
ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ ಪ್ರತಿಕೂಲ ಘಟನೆಗಳು ಪತ್ತೆಯಾಗಿವೆ (> 5% ರೋಗಿಗಳು)
ಜಠರಗರುಳಿನ ಕಾಯಿಲೆಗಳು 51 (34.9) 27 (18.8) 16.2 (6.0, 26.0)
ಡಿಸ್ಪೆಪ್ಸಿಯಾ 19 (13.0) 9 (6.3)
ಅತಿಸಾರ 15 (10.3) 4 (2.8)
ವಾಕರಿಕೆ 10 (6.8) 4 (2.8)
ಹೊಟ್ಟೆ ನೋವು 4 (2.7) 0 (0.0)
ಸಾಂಕ್ರಾಮಿಕ ಮತ್ತು ಪರಾವಲಂಬಿ ರೋಗಗಳು 31 (21.2) 32 (22.2) -1.0 (-9.0, 11.0)
ನಾಸೊಫಾರ್ಂಜೈಟಿಸ್ 13 (8.9) 17 (11.8)
ಮೇಲ್ಭಾಗದ ಶ್ವಾಸೇಂದ್ರಿಯ ಪ್ರದೇಶದ ಸೋಂಕು 12 (8.2) 4 (2.8)
ಚಯಾಪಚಯ ಮತ್ತು ತಿನ್ನುವ ಅಸ್ವಸ್ಥತೆಗಳು 14 (9.6) 33 (22.9) -13.3 (5.0, 22.0)
ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ 8 (5.5) 29 (20.1)
ಹಸಿವು 6 (4.1) 0 (0.0) ಕಡಿಮೆಯಾಗಿದೆ
ಪ್ರಯೋಗಾಲಯ ಮತ್ತು ವಾದ್ಯಗಳ ಅಧ್ಯಯನ ಫಲಿತಾಂಶಗಳು 8 (5.5) 15 (10.4) -4.9 (-1.0, 12.0)
ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ 0 (0,0) 6 (4,2) ಹೆಚ್ಚಾಗಿದೆ
ನರಮಂಡಲದ ಉಲ್ಲಂಘನೆ 14 (9.6) 9 (6.3) 3.3 (-10.0, 3.0)
ತಲೆತಿರುಗುವಿಕೆ 5 (3.4) 2 (1.4)
ಮಸ್ಕ್ಯುಲೋಸ್ಕೆಲಿಟಲ್ ಮತ್ತು ಸಂಯೋಜಕ ಅಂಗಾಂಶ ಅಸ್ವಸ್ಥತೆಗಳು 10 (6.8) 11 (7.6) 2.0 (-7.0, 2.0)
ಚರ್ಮ ಮತ್ತು ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಅಂಗಾಂಶಗಳ ಉಲ್ಲಂಘನೆ 4 (2.7) 10 (6.9) -4.2 (-1.0, 10.0)
ಪ್ರತಿಕೂಲ ಘಟನೆಗಳಿಂದಾಗಿ ನಿಗದಿತ ಚಿಕಿತ್ಸೆಯನ್ನು ಸ್ಥಗಿತಗೊಳಿಸುವುದು 8 (5.5) 8 (5.6) -0.1 (-5.8, 5.6)
ಚಿಕಿತ್ಸೆಗೆ ಸಂಬಂಧಿಸಿದ ಪ್ರತಿಕೂಲ ಘಟನೆಗಳಿಂದಾಗಿ ಚಿಕಿತ್ಸೆಯನ್ನು ಸ್ಥಗಿತಗೊಳಿಸುವುದು. 7 (4.8) 3 (2.1) 2.7 (-1.8, 7.8)
ಗಂಭೀರ ಪ್ರತಿಕೂಲ ಘಟನೆಗಳಿಂದಾಗಿ ಚಿಕಿತ್ಸೆಯನ್ನು ಸ್ಥಗಿತಗೊಳಿಸುವುದು 1 (0.7) 1 (0.7) 0
ಗಮನಿಸಿ ಬೇರೆ ರೀತಿಯಲ್ಲಿ ಸೂಚಿಸದಿದ್ದಲ್ಲಿ, ಪ್ರತಿ ಗುಂಪಿನಲ್ಲಿ ಭಾಗವಹಿಸುವವರ ಸಂಖ್ಯೆಯನ್ನು ಪ್ರಸ್ತುತಪಡಿಸಲಾಗುತ್ತದೆ, ಆವರಣದಲ್ಲಿ ಶೇಕಡಾವಾರು ನೀಡಲಾಗುತ್ತದೆ. ರೋಗಿಯು 2 ಅಥವಾ ಹೆಚ್ಚಿನ ಪ್ರತಿಕೂಲ ಘಟನೆಗಳನ್ನು ಹೊಂದಿದ್ದರೂ, ಪ್ರತಿ ವಿಭಾಗದ ರೋಗಿಯ ಡೇಟಾವನ್ನು ಕೇವಲ 1 ಬಾರಿ ದಾಖಲಿಸಲಾಗಿದೆ. * ಸಂಶೋಧಕರಿಂದ ಸಾಧ್ಯವಾದಷ್ಟು ವ್ಯಾಖ್ಯಾನಿಸಲಾಗಿದೆ, ಬಹುಶಃ ಅಥವಾ ಖಂಡಿತವಾಗಿಯೂ administration ಷಧಿ ಆಡಳಿತಕ್ಕೆ ಸಂಬಂಧಿಸಿದೆ. M1eSpep ಮತ್ತು IgtPep ವಿಧಾನದ ಪ್ರಕಾರ 95% ವಿಶ್ವಾಸಾರ್ಹ ಮಧ್ಯಂತರಗಳನ್ನು (CI) ಲೆಕ್ಕಹಾಕಲಾಗಿದೆ. ಸ್ಥಿರ ಸಂಯೋಜನೆಯಲ್ಲಿ ಕುಳಿತುಕೊಳ್ಳಿ / ಭೇಟಿ ಮಾಡಿ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್.
ಇತರ ಸೂಚಕಗಳಿಗೆ (ಪ್ರಮುಖ ಕಾರ್ಯಗಳು, ರಕ್ತದ ಜೀವರಾಸಾಯನಿಕ ವಿಶ್ಲೇಷಣೆ, ಪ್ಲಾಸ್ಮಾ ಲಿಪಿಡ್ಗಳು ಅಥವಾ ಇತರ ಹೆಮಟೊಲಾಜಿಕಲ್ ನಿಯತಾಂಕಗಳು), ಆರಂಭಿಕ ಹಂತದಿಂದ ಪ್ರಾಯೋಗಿಕವಾಗಿ ಮಹತ್ವದ ಬದಲಾವಣೆಗಳು ಅಥವಾ ಗುಂಪುಗಳ ನಡುವಿನ ವ್ಯತ್ಯಾಸಗಳನ್ನು ದಾಖಲಿಸಲಾಗಿಲ್ಲ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಹೊಂದಿರುವ ಕೊರಿಯನ್ ರೋಗಿಗಳಲ್ಲಿ ಮಲ್ಟಿಸೆಂಟರ್ ಡಬಲ್-ಬ್ಲೈಂಡ್ ಅಧ್ಯಯನವು 30 ವಾರಗಳ ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯ ನಂತರ ಎಚ್ಬಿಎ 1 ಸಿ ಮತ್ತು ಜಿಪಿಎನ್ ಮಟ್ಟವನ್ನು ಕಡಿಮೆ ಮಾಡುವ ದೃಷ್ಟಿಯಿಂದ ಗ್ಲಿಮೆಪಿರೈಡ್ನ ಮೇಲೆ ಸಿತ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿಯ ಶ್ರೇಷ್ಠತೆಯನ್ನು ತೋರಿಸಿದೆ. ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಗುಂಪಿನಲ್ಲಿನ ರೋಗಿಗಳ ಸಂಖ್ಯಾಶಾಸ್ತ್ರೀಯವಾಗಿ ಗಮನಾರ್ಹವಾಗಿ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ 7.0% (53 ಎಂಎಂಒಎಲ್ / ಮೋಲ್) ಗಿಂತ ಕಡಿಮೆ ಎಚ್ಬಿಎ 1 ಸಿ ಮಟ್ಟವನ್ನು ಸಾಧಿಸಲಾಗಿದೆ. ಎರಡೂ ಚಿಕಿತ್ಸಾ ಆಯ್ಕೆಗಳು ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣವನ್ನು ಸುಧಾರಿಸಿದರೂ, ಗ್ಲಿಮೆಪಿರೈಡ್ ಚಿಕಿತ್ಸೆಯು ದೇಹದ ತೂಕದಲ್ಲಿ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಯಿತು, ಆದರೆ ಸಿಟ್ / ಮೆಟ್ನೊಂದಿಗೆ, ಕಡಿಮೆ ಉಚ್ಚರಿಸಲಾದ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾದೊಂದಿಗೆ ಸ್ವಲ್ಪ ಇಳಿಕೆ ಕಂಡುಬಂದಿದೆ. ಸಾಮಾನ್ಯವಾಗಿ, ಎರಡೂ ಚಿಕಿತ್ಸೆಯ ಆಯ್ಕೆಗಳನ್ನು ಚೆನ್ನಾಗಿ ಸಹಿಸಿಕೊಳ್ಳಲಾಗುತ್ತಿತ್ತು.
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗಿನ ಸಂಯೋಜನೆ ಚಿಕಿತ್ಸೆಗಾಗಿ, ಸಾಕಷ್ಟು ಗ್ಲೈಸೆಮಿಕ್ ಸಾಧಿಸುವ ದೃಷ್ಟಿಯಿಂದ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಈ ಹಿಂದೆ ತೋರಿಸಲಾಗಿದೆ
ನಿಯಂತ್ರಣ, ಉತ್ತಮ ಸಹಿಷ್ಣುತೆ, ದೇಹದ ತೂಕದ ಮೇಲೆ ತಟಸ್ಥ ಪರಿಣಾಮ ಮತ್ತು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಕಡಿಮೆ ಅಪಾಯ 25, 26, 28. ಪ್ರಸ್ತುತ ಅಧ್ಯಯನದಲ್ಲಿ, ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಸ್ಥಿರ ಸಂಯೋಜನೆಯಲ್ಲಿ ಸಿಟ್ / ಮೆಟ್ ಬಳಕೆಯ ಬಗ್ಗೆ ಹೆಚ್ಚುವರಿ ಡೇಟಾವನ್ನು ಪಡೆಯಲಾಗಿದೆ. ಕೊರಿಯಾದಲ್ಲಿ ಪ್ರಸ್ತುತ ಕ್ಲಿನಿಕಲ್ ಅಭ್ಯಾಸಕ್ಕೆ ಅನುಗುಣವಾಗಿ, ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ಗೆ ಗ್ಲಿಮೆಪಿರೈಡ್ ಮೊದಲ ಸಾಲಿನ drug ಷಧವಾಗಿದೆ. ಪ್ರಸ್ತುತ ಅಧ್ಯಯನದ ಫಲಿತಾಂಶಗಳು ಗ್ಲಿಮೆಪಿರೈಡ್ನೊಂದಿಗಿನ ಮೊನೊಥೆರಪಿಯಲ್ಲಿ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಿಗೆ ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯ ನೇಮಕದಲ್ಲಿ ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಪ್ರಯೋಜನವನ್ನು ಹೊಂದಿದೆ ಎಂದು ಸೂಚಿಸುತ್ತದೆ. ಎಚ್ಬಿಎ 1 ಸಿ ಯ ಗುರಿ ಮಟ್ಟವನ್ನು ಸಾಧಿಸುವಲ್ಲಿ ವಿಫಲರಾದ ರೋಗಿಗಳಲ್ಲಿ ಚಿಕಿತ್ಸೆಯ ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯ ಬಳಕೆಯ ಕುರಿತು ಪ್ರಸ್ತುತ ಶಿಫಾರಸುಗಳನ್ನು ಗಮನಿಸಿದರೆ, ಈ ಫಲಿತಾಂಶಗಳು ಕೊರಿಯಾದಲ್ಲಿ ಮಧುಮೇಹ ರೋಗಿಗಳ ನಿರ್ವಹಣೆಗೆ ಹೆಚ್ಚಿನ ವೈದ್ಯಕೀಯ ಪ್ರಾಮುಖ್ಯತೆಯನ್ನು ಹೊಂದಿವೆ.
ಕೊರಿಯನ್ ಜನಸಂಖ್ಯೆಯಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ಜೊತೆ ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಸುರಕ್ಷತೆಯನ್ನು ಮೌಲ್ಯಮಾಪನ ಮಾಡುವ ಹಿಂದಿನ ಅಧ್ಯಯನಗಳಲ್ಲಿ, ಈ ಸಂಯೋಜನೆಯ ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಉತ್ತಮ ಸಹಿಷ್ಣುತೆಯನ್ನು ದೃ was ಪಡಿಸಲಾಯಿತು. ಇತ್ತೀಚಿನ ಅಧ್ಯಯನವು ಮೆಟ್ಫಾರ್ಮಿನ್ ಆಧಾರಿತ ಸಂಯೋಜನೆ ಚಿಕಿತ್ಸೆಯ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣದ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್, ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನ (ಗ್ಲಿಮೆಪಿರೈಡ್ ಅಥವಾ
ಈ ಹಿಂದೆ ಸಂಸ್ಕರಿಸದ 116 ಕೊರಿಯನ್ ರೋಗಿಗಳಲ್ಲಿ ಮಾರ್ಪಡಿಸಿದ ಬಿಡುಗಡೆ ಗ್ಲಿಕ್ಲಾಜೈಡ್) ಅಥವಾ ಪಿಯೋಗ್ಲಿಟಾಜೋನ್, ಈ ಮೂರು ಸಂಯೋಜನೆಗಳ ಇದೇ ರೀತಿಯ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣವನ್ನು ವ್ಯಾಪಕ ಶ್ರೇಣಿಯ ಬೇಸ್ಲೈನ್ ಎಚ್ಬಿಎ 1 ಸಿ ಮಟ್ಟಗಳಲ್ಲಿ ಪ್ರದರ್ಶಿಸಲಾಯಿತು. ಮತ್ತೊಂದು ಅಧ್ಯಯನದಲ್ಲಿ, ಈ ಹಿಂದೆ ಕಾಂಬಿನೇಶನ್ ಥೆರಪಿ (ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗೆ ಡಬಲ್ ಅಥವಾ ಟ್ರಿಪಲ್ ಕಾಂಬಿನೇಶನ್) ಪಡೆದ ಕೊರಿಯನ್ ರೋಗಿಗಳು ದಿನಕ್ಕೆ 100 ಮಿಗ್ರಾಂ ಪ್ರಮಾಣದಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣದಲ್ಲಿ ಸಂಖ್ಯಾಶಾಸ್ತ್ರೀಯವಾಗಿ ಮಹತ್ವದ ಸುಧಾರಣೆಯನ್ನು ಪಡೆದರು. ಗ್ಲಿಮೆಪಿರೈಡ್ನಿಂದ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ಗೆ ಬದಲಾದ ಗುಂಪಿನಲ್ಲಿ, ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾದ ಕಂತುಗಳ ಆವರ್ತನವು ಕಡಿಮೆಯಾಯಿತು, ಹೀಗಾಗಿ, ಪುನರಾವರ್ತಿತ ಉಪವಾಸದ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ರೋಗಿಗಳಲ್ಲಿ, ಇದೇ ರೀತಿಯ ಚಿಕಿತ್ಸಾ ಬದಲಾವಣೆಯ ಆಯ್ಕೆಯನ್ನು ಪರಿಗಣಿಸಬಹುದು. ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವದ ಹೊರತಾಗಿಯೂ, ಕೊರಿಯಾದಲ್ಲಿ ಈ ಹಿಂದೆ ಸ್ಥಿರ ಸಂಯೋಜನೆಯಲ್ಲಿ ಸಿಟ್ / ಮೆಟ್ ಬಗ್ಗೆ ಯಾವುದೇ ಅಧ್ಯಯನಗಳು ನಡೆದಿಲ್ಲ, ಮತ್ತು ಪ್ರಸ್ತುತಪಡಿಸಿದ ಅಧ್ಯಯನವು ಈ ರೀತಿಯ ಮೊದಲನೆಯದು.
ಸ್ಥಿರ-ಡೋಸ್ ಸಂಯೋಜನೆಯನ್ನು ಬಳಸುವುದರ ಪ್ರಯೋಜನಕಾರಿ ಪರಿಣಾಮಗಳನ್ನು ಈ ಹಿಂದೆ ಟಿ 2 ಡಿಎಂ ಚಿಕಿತ್ಸೆಗಾಗಿ ಇತರ ಎರಡು-ಘಟಕ drug ಷಧ ಸಂಯೋಜನೆಗಳಿಗೆ ಪ್ರದರ್ಶಿಸಲಾಗಿದೆ. ಸಮಾನಾಂತರ ಗುಂಪುಗಳಲ್ಲಿ ಯಾದೃಚ್ ized ಿಕ, ಮುಕ್ತ, ಮಲ್ಟಿಸೆಂಟರ್ ಅಧ್ಯಯನದಲ್ಲಿ, 209 ಕೊರಿಯನ್ ರೋಗಿಗಳು ಟಿ 2 ಡಿಎಂ ಯ ಸಾಕಷ್ಟು ನಿಯಂತ್ರಣವನ್ನು ಸಾಧಿಸಲಿಲ್ಲ, ಮೆಟ್ಫಾರ್ಮಿನ್ ಮೊನೊಥೆರಪಿ ಹೊರತಾಗಿಯೂ, ಗ್ಲೈಮೆಪಿರೈಡ್ / ಮೆಟ್ಫಾರ್ಮಿನ್ ಎಫ್ಡಿಸಿ ಅನ್ನು ಕಡಿಮೆ ಪ್ರಮಾಣದಲ್ಲಿ ಅಥವಾ ಮೆಟ್ಫಾರ್ಮಿನ್ ಡೋಸ್ ಟೈಟರೇಶನ್ನಲ್ಲಿ ಬಳಸಲಾಯಿತು (24 ವಾರಗಳಲ್ಲಿ), ಗ್ಲೈಮೆಪಿರೈಡ್ / ಮೆಟ್ಫಾರ್ಮಿನ್ ಎಫ್ಡಿಸಿ ಟೈಟರೇಶನ್ ಅನ್ನು ಮೀರಿದೆ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣಕ್ಕೆ ಸಂಬಂಧಿಸಿದಂತೆ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಪ್ರಮಾಣಗಳು. ಪ್ರಾಯೋಗಿಕವಾಗಿ ಉತ್ತಮ ವಿಮರ್ಶೆಯು ಇನ್ಸುಲಿನ್-ನಿರೋಧಕ ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ / ಪಿಯೋಗ್ಲಿಟಾಜೋನ್ ಎಫ್ಡಿಸಿ ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ ಎಂದು ತೀರ್ಮಾನಿಸಿದೆ, ಅವರು ಮೊನೊಥೆರಪಿ ಸಮಯದಲ್ಲಿ ವೈದ್ಯಕೀಯ ಆರೈಕೆಯ ಶಿಫಾರಸು ಮಾನದಂಡಗಳನ್ನು ಪೂರೈಸುವ ಚಿಕಿತ್ಸೆಯ ಗುರಿಗಳನ್ನು ಸಾಧಿಸುವಲ್ಲಿ ವಿಫಲರಾಗಿದ್ದಾರೆ. 16,928 ರೋಗಿಗಳ ದತ್ತಸಂಚಯದ ವ್ಯಾಪಕ ಪುನರಾವಲೋಕನ ವಿಶ್ಲೇಷಣೆಯಲ್ಲಿ, ರೋಸಿಗ್ಲಿಟಾಜೋನ್ / ಮೆಟ್ಫಾರ್ಮಿನ್ ಎಫ್ಡಿಸಿ ಯೊಂದಿಗೆ, 2 .ಷಧಿಗಳನ್ನು ಒಳಗೊಂಡಿರುವ ಚಿಕಿತ್ಸೆಯ ಕಟ್ಟುಪಾಡುಗಳಿಗೆ ಹೋಲಿಸಿದರೆ ಚಿಕಿತ್ಸೆಯ ಅನುಸರಣೆಯಲ್ಲಿ ಸಂಖ್ಯಾಶಾಸ್ತ್ರೀಯವಾಗಿ ಮಹತ್ವದ ಸುಧಾರಣೆ ಕಂಡುಬಂದಿದೆ. ಸಾಮಾನ್ಯವಾಗಿ, ಎಫ್ಡಿಸಿಯ ಬಳಕೆಯು ಚಿಕಿತ್ಸೆಗೆ ಅಂಟಿಕೊಳ್ಳುವುದನ್ನು ಸುಧಾರಿಸುವುದಲ್ಲದೆ, ಹೆಚ್ಚು ಅನುಕೂಲಕರ ಸಹಿಷ್ಣುತೆಯ ಪ್ರೊಫೈಲ್ ಅನ್ನು ಹೊಂದಿದೆ, ರೋಗಿಗಳಿಗೆ ಹೆಚ್ಚು ಅನುಕೂಲಕರವಾಗಿರುತ್ತದೆ ಮತ್ತು ಹೆಚ್ಚಿನ ವೆಚ್ಚ-ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಹೊಂದಿರುತ್ತದೆ. ಪ್ರಸ್ತುತಪಡಿಸಿದ ಅಧ್ಯಯನದಲ್ಲಿ ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಬಳಕೆಯು ಚಿಕಿತ್ಸೆಗೆ ಹೆಚ್ಚಿನ ಅನುಸರಣೆಯನ್ನು ಪ್ರಭಾವಿಸುವ ಒಂದು ಅಂಶವಾಗಿರಬಹುದು (
ಅಧ್ಯಯನದಲ್ಲಿ ಸೇರಿಸಲಾದ ಸುಮಾರು 40% ರೋಗಿಗಳು ಈ ಹಿಂದೆ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಪಡೆದಿರಲಿಲ್ಲ. ಹಿಂದೆ ಚಿಕಿತ್ಸೆ ನೀಡದ ರೋಗಿಗಳಲ್ಲಿ ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಯೊಂದಿಗಿನ ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಹಿಂದಿನ ಹಲವಾರು ಅಧ್ಯಯನಗಳಲ್ಲಿ 35-37ರಲ್ಲಿ ಮೌಲ್ಯಮಾಪನ ಮಾಡಲಾಗಿದೆ.ಪಿಯೋಗ್ಲಿಟಾಜೋನ್ಗೆ ಹೋಲಿಸಿದರೆ ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿಯ ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಸುರಕ್ಷತೆಯನ್ನು ಇತ್ತೀಚೆಗೆ ಸುಮಾರು 500 ರೋಗಿಗಳನ್ನು ಒಳಗೊಂಡ ಎರಡು ವ್ಯಾಪಕ ಅಧ್ಯಯನಗಳಲ್ಲಿ ಅಧ್ಯಯನ ಮಾಡಲಾಗಿದೆ, ಪ್ರತಿಯೊಂದೂ ಸಿಟ್ / ಮೆಟ್ 35, 37 ರೊಂದಿಗೆ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣದಲ್ಲಿ ಸಂಖ್ಯಾಶಾಸ್ತ್ರೀಯವಾಗಿ ಮಹತ್ವದ ಸುಧಾರಣೆಯನ್ನು ದೃ confirmed ಪಡಿಸಿತು. ಜೊತೆಗೆ,
ಸಿಟ್ / ಮೆಟ್ ಗುಂಪಿನ ರೋಗಿಗಳಲ್ಲಿ, ದೇಹದ ತೂಕದಲ್ಲಿ ಇಳಿಕೆ ಕಂಡುಬಂದಿದೆ, ಆದರೆ ಪಿಯೋಗ್ಲಿಟಾಜೋನ್ ಗುಂಪಿನ ರೋಗಿಗಳಲ್ಲಿ, ದೇಹದ ತೂಕ ಹೆಚ್ಚಾಗಿದೆ. ಈ ಹಿಂದೆ ಚಿಕಿತ್ಸೆ ನೀಡದ 1250 ರೋಗಿಗಳ ಮತ್ತೊಂದು ಡಬಲ್-ಬ್ಲೈಂಡ್, ಯಾದೃಚ್ ized ಿಕ ಅಧ್ಯಯನದಲ್ಲಿ, ಅವರು ಸಿತ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಅಥವಾ ಮೆಟ್ಫಾರ್ಮಿನ್ ಅನ್ನು ತೆಗೆದುಕೊಂಡರು, ಅದರ ಫಲಿತಾಂಶಗಳ ಪ್ರಕಾರ, ಮೆಟ್ಫಾರ್ಮಿನ್ ಮೊನೊಥೆರಪಿಗೆ ಹೋಲಿಸಿದರೆ ಆರಂಭಿಕ ಸಿತ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಚಿಕಿತ್ಸೆಯು ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣದ ದೃಷ್ಟಿಯಿಂದ ಹೆಚ್ಚು ಪ್ರಯೋಜನಕಾರಿಯಾಗಿದೆ ಮತ್ತು ತೂಕ ನಷ್ಟದ ಇದೇ ರೀತಿಯ ಸೂಚಕಗಳನ್ನು ದಾಖಲಿಸಲಾಗಿದೆ ಮತ್ತು ಹೊಟ್ಟೆ ನೋವು ಮತ್ತು ಅತಿಸಾರದ ಕಡಿಮೆ ಸಂಭವ. ಸಿಟ್ / ಮೆಟ್ ಚಿಕಿತ್ಸೆಯ 18 ಅಥವಾ 24 ವಾರಗಳ ನಂತರ ಟಿ 2 ಡಿಎಂ ಹೊಂದಿರುವ ಈ ಹಿಂದೆ ಚಿಕಿತ್ಸೆ ಪಡೆಯದ ಎರಡು ರೋಗಿಗಳಲ್ಲಿ ಉತ್ತಮವಾಗಿ ವಿನ್ಯಾಸಗೊಳಿಸಲಾದ ಎರಡು ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳು ಗ್ಲೋಸೆಮಿಕ್ ನಿಯಂತ್ರಣದಲ್ಲಿ drug ಷಧ ಮತ್ತು / ಅಥವಾ ಪ್ಲಸೀಬೊನೊಂದಿಗಿನ ಮೊನೊಥೆರಪಿಗಿಂತ ಹೆಚ್ಚು ಸ್ಪಷ್ಟವಾದ ಸುಧಾರಣೆಯನ್ನು ತೋರಿಸಿದೆ. ಮತ್ತು ಈ ಸಕಾರಾತ್ಮಕ ಪರಿಣಾಮವು ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯುದ್ದಕ್ಕೂ ಮುಂದುವರೆಯಿತು, ಅದು 2 ವರ್ಷಗಳವರೆಗೆ ಇತ್ತು. ಅಧ್ಯಯನದ ವಿನ್ಯಾಸಕ್ಕೆ ಅಗತ್ಯವಿರುವ ಪರಿಚಯಾತ್ಮಕ ತೊಳೆಯುವ ಅವಧಿಯನ್ನು ಗಮನಿಸಿದರೆ, ಪ್ರಸ್ತುತ ಅಧ್ಯಯನದಲ್ಲಿ ದಾಖಲಾದ ಉನ್ನತ ಜರಡಿ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಪರಿಣಾಮವು ಅನೇಕ ರೋಗಿಗಳು ಮೊದಲು ಚಿಕಿತ್ಸೆಯನ್ನು ಪಡೆದಿಲ್ಲ ಎಂಬ ಅಂಶವನ್ನು ಭಾಗಶಃ ಪ್ರತಿಬಿಂಬಿಸುತ್ತದೆ.
ಗ್ಲಿಮೆಪಿರೈಡ್ ಗುಂಪಿನಲ್ಲಿ, ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಗುಂಪಿಗೆ (20.1 ಮತ್ತು 5.5%) ಹೋಲಿಸಿದರೆ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾದ ಹೆಚ್ಚಿನ ಆವರ್ತನವನ್ನು ಗಮನಿಸಲಾಗಿದೆ. 46% ಕ್ಕಿಂತ ಹೆಚ್ಚು ರೋಗಿಗಳಲ್ಲಿ or ಷಧದ ಗರಿಷ್ಠ ಅಥವಾ ಅಂತಿಮ ಡೋಸ್ 1 ಮಿಗ್ರಾಂ ಮತ್ತು ಕೇವಲ 17% ರೋಗಿಗಳು 6 ಮಿಗ್ರಾಂ ಅನ್ನು ಗರಿಷ್ಠ ಅಥವಾ ಒಟ್ಟು ಡೋಸ್ ಆಗಿ ಸ್ವೀಕರಿಸಿದ್ದಾರೆ, ಈ ಫಲಿತಾಂಶಗಳು ಸಾಕಷ್ಟು ನಿರೀಕ್ಷೆಯಿದೆ. ಪ್ರಸ್ತುತ ಅಧ್ಯಯನವು ವೈದ್ಯರ ವಿವೇಚನೆಯಿಂದ ಗ್ಲಿಮೆಪಿರೈಡ್ ಪ್ರಮಾಣವನ್ನು ಡೋಸೇಜ್ ಮಾಡಲು ಅನುಮತಿಸಿದರೂ, ಅಧ್ಯಯನದ ಡಬಲ್-ಬ್ಲೈಂಡ್ ಸ್ವಭಾವದಿಂದಾಗಿ, ವೈದ್ಯರಿಗೆ ನಿರ್ದಿಷ್ಟ ಚಿಕಿತ್ಸೆಯ ಬಗ್ಗೆ ಮಾಹಿತಿ ಇರಲಿಲ್ಲ ಎಂದು ಗಮನಿಸಬೇಕು. ಆದ್ದರಿಂದ, ಈ ಅಧ್ಯಯನವು ಗ್ಲಿಮೆಪಿರೈಡ್ ಪ್ರಮಾಣವನ್ನು ನಿಷ್ಕ್ರಿಯವಾಗಿ ಹೆಚ್ಚಿಸುವ ನಿಜವಾದ ಅಭ್ಯಾಸವನ್ನು ಪ್ರತಿಬಿಂಬಿಸುತ್ತದೆ. ಒಂದು ಕುತೂಹಲಕಾರಿ ಸಂಗತಿಯೆಂದರೆ, ಗ್ಲಿಮೆಪಿರೈಡ್ ಗುಂಪಿನಲ್ಲಿ, ಕಡಿಮೆ ಪ್ರಮಾಣದಲ್ಲಿ ಅನ್ವಯಿಸುವಾಗ, ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾದ ಹೆಚ್ಚಿನ ಸಂಭವವನ್ನು ಗಮನಿಸಲಾಗಿದೆ. ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ಕಳವಳಗಳನ್ನು ಗಮನಿಸಿದರೆ, ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನ ಚಿಕಿತ್ಸಾ ವಿಧಾನದ ಬಳಕೆಯು ಗುರಿ ಗ್ಲೈಸೆಮಿಕ್ ಮಟ್ಟವನ್ನು ಸಾಧಿಸುವುದನ್ನು ವಿಳಂಬಗೊಳಿಸುತ್ತದೆ. ಇದರ ಜೊತೆಯಲ್ಲಿ, ಸಲ್ಫೋನಿಲ್-ಯೂರಿಯಾ ಉತ್ಪನ್ನಗಳಿಂದ ಉಂಟಾಗುವ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾಕ್ಕೆ, ಒಂದು ಡೋಸ್ ಅವಲಂಬನೆಯನ್ನು ಪ್ರದರ್ಶಿಸಲಾಯಿತು, ಜೊತೆಗೆ BMI ಯ ಹೆಚ್ಚಳದೊಂದಿಗೆ ವಿಲೋಮ ಸಂಬಂಧವನ್ನು ತೋರಿಸಲಾಯಿತು, ಇದು ಪ್ರಸ್ತುತ ಅಧ್ಯಯನದಲ್ಲಿ ಗ್ಲಿಮೆಪಿರೈಡ್ ಗುಂಪಿನಲ್ಲಿ ದೇಹದ ತೂಕ ಹೆಚ್ಚಳಕ್ಕೆ ಒಂದು ಸಮರ್ಥನೀಯ ವಿವರಣೆಯಾಗಿರಬಹುದು.
ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಗುಂಪಿನಲ್ಲಿ, ಗ್ಲೈಮಿಪಿರೈಡ್ ಗುಂಪಿನೊಂದಿಗೆ (17.7 ಮತ್ತು 25.5%) ಹೋಲಿಸಿದರೆ ಚಿಕಿತ್ಸೆಯನ್ನು ಸ್ಥಗಿತಗೊಳಿಸುವ ಕಡಿಮೆ ಆವರ್ತನವನ್ನು ಗಮನಿಸಲಾಗಿದೆ. ಅಧ್ಯಯನದ ಅವಧಿಯನ್ನು (39 ವಾರಗಳು) ನೀಡಿದರೆ, ಎರಡೂ ಗುಂಪುಗಳಲ್ಲಿ ಡ್ರಾಪ್ rate ಟ್ ದರವು ಅಧಿಕವೆಂದು ತೋರುತ್ತದೆಯಾದರೂ, ಈ ಮೌಲ್ಯವು ಸ್ವೀಕಾರಾರ್ಹ ವ್ಯಾಪ್ತಿಯಲ್ಲಿದೆ.
ಪ್ರಸ್ತುತಪಡಿಸಿದ ಅಧ್ಯಯನವು ಮೊನೊಥೆರಪಿ (ಗ್ಲಿಮೆಪಿರೈಡ್) ಮತ್ತು ಎರಡು-ಘಟಕ ಚಿಕಿತ್ಸೆಯ (ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ) ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಸುರಕ್ಷತೆಯನ್ನು ಹೋಲಿಸಿದೆ. ಹಿಂದಿನ ಹಲವಾರು ಅಧ್ಯಯನಗಳು ಮೊನೊಥೆರಪಿ ಮತ್ತು ಕಾಂಬಿನೇಶನ್ ಥೆರಪಿ 31, 36, 37 ಅನ್ನು ಹೋಲಿಸಿವೆ
ಈ ಅಧ್ಯಯನದಲ್ಲಿ drugs ಷಧಿಗಳ ಆಯ್ಕೆಯ ಬಗ್ಗೆ ಯಾವುದೇ ಅನುಮಾನಗಳು ಆಧಾರರಹಿತವಾಗಿವೆ. ಇದಲ್ಲದೆ, ಕೊರಿಯಾದಲ್ಲಿ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲಿಮೆಪಿರೈಡ್ ಪ್ರಸ್ತುತ ಮೊದಲ ಸಾಲಿನ drug ಷಧವಾಗಿದೆ ಎಂಬ ಅಂಶವು ಪ್ರಸ್ತುತ ಅಧ್ಯಯನದಲ್ಲಿ ಹೋಲಿಕೆ ಗುಂಪಿನಲ್ಲಿ ಇದರ ಬಳಕೆಗೆ ಹೆಚ್ಚುವರಿ ಕಾರಣವಾಗಿದೆ.
ಈ ಅಧ್ಯಯನಕ್ಕಾಗಿ 628 ರೋಗಿಗಳನ್ನು ಪರೀಕ್ಷಿಸಲಾಗಿದ್ದರೂ, ಯಾವುದೇ ಚಿಕಿತ್ಸಕ ಗುಂಪಿಗೆ ಕೇವಲ 292 ಜನರನ್ನು ಮಾತ್ರ ಯಾದೃಚ್ ized ಿಕಗೊಳಿಸಲಾಯಿತು.ತಪಾಸಣೆ ಫಲಿತಾಂಶಗಳಲ್ಲಿ ರೋಗಿಗಳನ್ನು ಸೇರಿಸದ ಹೆಚ್ಚಿನ ಪ್ರಕರಣಗಳು ತೀರಾ ಕಡಿಮೆ ಅಥವಾ ಹೆಚ್ಚಿನ ಎಚ್ಬಿಎ 1 ಸಿ ಮೌಲ್ಯಗಳು, ಕಡಿಮೆ ಕ್ರಿಯೇಟಿನೈನ್ ಕ್ಲಿಯರೆನ್ಸ್ ಮತ್ತು ಆಯ್ಕೆ ಮಾನದಂಡಗಳನ್ನು ಪೂರೈಸದ ಇತರ ನಿಯತಾಂಕಗಳಿಂದಾಗಿವೆ. ಕಡಿಮೆ ಮಟ್ಟದ ಎಚ್ಬಿಎ 1 ಸಿ ಕಾರಣದಿಂದಾಗಿ ಅನೇಕ ರೋಗಿಗಳ ಗುಣಲಕ್ಷಣಗಳು ಪರಿಚಯಾತ್ಮಕ ಅವಧಿಯಲ್ಲಿ ನಿರ್ದಿಷ್ಟ ಮಾನದಂಡಗಳನ್ನು ಪೂರೈಸಲಿಲ್ಲ, ಇದು ಬಹುಶಃ 6 ವಾರಗಳ ಪರಿಚಯಾತ್ಮಕ ಅವಧಿಯಲ್ಲಿ ರೋಗಿಗಳ ಜೀವನಶೈಲಿಯಲ್ಲಿನ ಬದಲಾವಣೆಗಳಿಂದಾಗಿರಬಹುದು. ಮಧುಮೇಹದ ಸಂದರ್ಭದಲ್ಲಿ ಆರೋಗ್ಯಕರ ಜೀವನಶೈಲಿಯ ಪ್ರಯೋಜನಕಾರಿ ಪರಿಣಾಮವನ್ನು ಇದು ಖಚಿತಪಡಿಸುತ್ತದೆ. ಇದಲ್ಲದೆ, ಈ ಹಿಂದೆ ಚರ್ಚಿಸಿದಂತೆ, ಗ್ಲಿಮೆಪಿರೈಡ್ನ ಹೆಚ್ಚುತ್ತಿರುವ ಪ್ರಮಾಣಗಳೊಂದಿಗೆ ಟೈಟರೇಶನ್ ಸಾಕಷ್ಟಿಲ್ಲ, ಇದು ಅಧ್ಯಯನದ ಫಲಿತಾಂಶಗಳ ಮೇಲೂ ಪರಿಣಾಮ ಬೀರಬಹುದು.
ಕೊನೆಯಲ್ಲಿ, ಚಿಕಿತ್ಸೆಯ ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯ ಬಳಕೆಯು ಮಧುಮೇಹಕ್ಕೆ ವೈದ್ಯಕೀಯ ಆರೈಕೆಯ ಆಧುನಿಕ ಮಾನದಂಡಗಳಿಗೆ ಅನುಗುಣವಾಗಿರುತ್ತದೆ ಎಂಬುದನ್ನು ಗಮನಿಸಬೇಕು. ಆರಂಭಿಕ ಅಧ್ಯಯನವಾಗಿ ಟಿ 2 ಡಿಎಂ ಹೊಂದಿರುವ ಕೊರಿಯನ್ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲಿಮೆಪಿರೈಡ್ಗೆ ಹೋಲಿಸಿದರೆ ಸ್ಥಿರ ಸಂಯೋಜನೆಯಲ್ಲಿ ಸಿಟ್ / ಮೆಟ್ನ ಸುರಕ್ಷತೆ ಮತ್ತು ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಮೌಲ್ಯಮಾಪನ ಮಾಡಿದ ಪ್ರಸ್ತುತ ಅಧ್ಯಯನವು ಮೊದಲನೆಯದು. ಗ್ಲೈಮೆಪಿರೈಡ್ ಮೊನೊಥೆರಪಿಗೆ ಹೋಲಿಸಿದರೆ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಿಗೆ ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿ ಉತ್ತಮ ಆರಂಭಿಕ ಚಿಕಿತ್ಸಾ ಆಯ್ಕೆಯಾಗಿರಬಹುದು ಎಂದು ಈ ಅಧ್ಯಯನದ ಫಲಿತಾಂಶಗಳು ಸೂಚಿಸುತ್ತವೆ. ಸಿಟ್ / ಮೆಟ್ ಎಫ್ಡಿಸಿಯ ದೀರ್ಘಕಾಲೀನ ಪರಿಣಾಮಗಳು ಮತ್ತು ಹೃದಯರಕ್ತನಾಳದ ವ್ಯವಸ್ಥೆಯ ಅಂತಿಮ ಬಿಂದುಗಳ ಮೇಲೆ ಈ ಸಂಯೋಜನೆಯ ಪರಿಣಾಮವನ್ನು ಮೌಲ್ಯಮಾಪನ ಮಾಡಲು ಹೆಚ್ಚಿನ ಅಧ್ಯಯನಗಳು ಬೇಕಾಗುತ್ತವೆ, ಜೊತೆಗೆ ಟಿ 2 ಡಿಎಂ ರೋಗಿಗಳಲ್ಲಿ ಮರಣ ಪ್ರಮಾಣ.
The ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯಾಗಿ ಸಿಟ್ / ಮೆಟ್ನ ಸಂಯೋಜನೆಯು ಗ್ಲೈಮೆಪಿರೈಡ್ಗೆ ಹೋಲಿಸಿದರೆ ಪ್ರಾರಂಭವಾದ 30 ವಾರಗಳ ನಂತರ ಉಪವಾಸ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣ ಮತ್ತು ಉಪವಾಸ ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ (ಜಿಪಿಎನ್) ನಲ್ಲಿ ಹೆಚ್ಚು ಸ್ಪಷ್ಟವಾದ ಸುಧಾರಣೆಯನ್ನು ಒದಗಿಸಿತು. ಇದಲ್ಲದೆ, ಸಿಟ್ / ಮೆಟ್ ಬಳಕೆಯೊಂದಿಗೆ, ಗ್ಲೈಮೆಪಿರೈಡ್ ಚಿಕಿತ್ಸೆಗೆ ಹೋಲಿಸಿದರೆ ದೇಹದ ತೂಕದಲ್ಲಿ ಸ್ವಲ್ಪ ಇಳಿಕೆ ಮತ್ತು ಕಡಿಮೆ ಉಚ್ಚರಿಸಲಾದ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ಗಮನಿಸಲಾಯಿತು.
Study ಪ್ರಸ್ತುತ ಅಧ್ಯಯನವು ಮೊದಲ ಬಾರಿಗೆ ಸ್ಥಿರ / ಕುಳಿತುಕೊಳ್ಳುವಿಕೆಯ ಸುರಕ್ಷತೆ ಮತ್ತು ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ನಿರ್ಣಯಿಸುತ್ತದೆ
ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯಾಗಿ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (ಟಿ 2 ಡಿಎಂ) ಹೊಂದಿರುವ ಕೊರಿಯನ್ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲಿಮೆಪಿರೈಡ್ನೊಂದಿಗೆ ಹೋಲಿಸಿದರೆ ಸಂಯೋಜನೆ.
Of ಅಧ್ಯಯನದ ಸಂಖ್ಯಾಶಾಸ್ತ್ರೀಯವಾಗಿ ಮಹತ್ವದ ಫಲಿತಾಂಶಗಳು: ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯಾಗಿ ಸಿಟ್ / ಮೆಟ್ನ ಸಂಯೋಜನೆಯು ಗ್ಲಿಮೆಪಿರೈಡ್ಗೆ ಹೋಲಿಸಿದರೆ ಪ್ರಾರಂಭವಾದ 30 ವಾರಗಳ ನಂತರ ಎಚ್ಬಿಎ 1 ಸಿ ಮತ್ತು ಜಿಪಿಎನ್ ಮಟ್ಟದಲ್ಲಿ ಹೆಚ್ಚು ಸ್ಪಷ್ಟವಾದ ಸುಧಾರಣೆಯನ್ನು ಒದಗಿಸಿತು. ಗ್ಲಿಮೆಪಿರೈಡ್ ಚಿಕಿತ್ಸೆಯು ದೇಹದ ತೂಕದಲ್ಲಿ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಯಿತು, ಆದರೆ ಸಿಟ್ / ಮೆಟ್ ಬಳಕೆಯು ಸ್ವಲ್ಪ ಇಳಿಕೆ ಮತ್ತು ಕಡಿಮೆ ಉಚ್ಚರಿಸಲಾದ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ತೋರಿಸಿದೆ.
Study ಈ ಅಧ್ಯಯನವು ಏನು ಒದಗಿಸುತ್ತದೆ: ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಹೊಂದಿರುವ ಕೊರಿಯನ್ ರೋಗಿಗಳಲ್ಲಿ ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯಾಗಿ ಗ್ಲಿಮೆಪಿರೈಡ್ ಮೊನೊಥೆರಪಿಗೆ ಹೋಲಿಸಿದರೆ ಈ ಅಧ್ಯಯನವು ಮೊದಲು ಸಿಟ್ / ಮೆಟ್ ಸಂಯೋಜನೆಯ ಸುರಕ್ಷತೆ ಮತ್ತು ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ನಿರ್ಣಯಿಸುತ್ತದೆ.
ಈ ಅಧ್ಯಯನಕ್ಕೆ ಮೆರ್ಕ್ & ಕಂ, ಇಂಕ್ನ ಅಂಗಸಂಸ್ಥೆಯಾದ ಎಂಎಸ್ಡಿ ಇಂಟರ್ನ್ಯಾಷನಲ್ ಜಿಎಂಬಿಹೆಚ್ ಹಣ ನೀಡಿದೆ. (ಕೆನಿಲ್ವರ್ತ್, ನ್ಯೂಜೆರ್ಸಿ, ಯುಎಸ್ಎ). ಪ್ರಾಯೋಜಕರು ಸಂಶೋಧನೆಯ ವಿನ್ಯಾಸ, ದತ್ತಾಂಶ ಸಂಗ್ರಹಣೆ, ವಿಮರ್ಶೆ ಮತ್ತು ವಿಶ್ಲೇಷಣೆ, ಹಾಗೆಯೇ ವರದಿಯ ಬರವಣಿಗೆಯಲ್ಲಿ ಭಾಗವಹಿಸಿದರು. ವೈದ್ಯಕೀಯ ಪಠ್ಯವನ್ನು ಬರೆಯಲು ಸಹಾಯವನ್ನು ತೇಜಸ್ ತಿರೋಡ್ಕರ್ (ಕ್ಯಾಕ್ಟಸ್ ಕಮ್ಯುನಿಕೇಷನ್ಸ್, ಮುಂಬೈ, ಭಾರತ) ಒದಗಿಸಿದ್ದಾರೆ. ಈ ಸಹಾಯವನ್ನು ಎಂಎಸ್ಡಿ ಕೊರಿಯಾ ಲಿಮಿಟೆಡ್ನಿಂದ ನೀಡಲಾಯಿತು. ಅಧ್ಯಯನದಲ್ಲಿ ಭಾಗವಹಿಸಿದ ಎಲ್ಲ ಸಂಶೋಧಕರಿಗೆ ಲೇಖಕರು ಧನ್ಯವಾದಗಳು: ಯಂಗ್ ಸಿಕ್ ಚೊಯ್ (ಕೊಸಿನ್ ವಿಶ್ವವಿದ್ಯಾಲಯದ ಇವಾಂಜೆಲಿಕಲ್ ಕ್ಲಿನಿಕ್), ಜೊಂಗ್ ರಿಯಾಲ್ ಹಾಮ್ (ಜಿಯೊಂಗ್ಸಾಂಗ್ ರಾಜ್ಯ ವಿಶ್ವವಿದ್ಯಾಲಯದ ಕ್ಲಿನಿಕ್), ಮಿ ಕ್ಯುಂಗ್ ಕಿಮ್ (ಮೇರಿಕ್ನೊಲ್ ವೈದ್ಯಕೀಯ ಕೇಂದ್ರ), ಜಾ ಯಂಗ್ ಪಾರ್ಕ್ (ಸೇಂಟ್ ಮೇರಿಸ್ ಬುಸಾನ್ ಕ್ಲಿನಿಕ್) ), ಸಂಗ್ ರೇ
ಚೋ (ಚಾಂಗ್ವಾನ್ನಲ್ಲಿನ ಫಾತಿಮಾ ಕ್ಲಿನಿಕ್), ಕ್ಯುಂಗ್ ಮೂಕ್ ಚೊಯ್ (ಕೊರಿಯಾ ವಿಶ್ವವಿದ್ಯಾಲಯದಲ್ಲಿ ಗುರೋ ಕ್ಲಿನಿಕ್), ಡೇ ಜಂಗ್ ಕಿಮ್ (ಅಜು ವಿಶ್ವವಿದ್ಯಾಲಯ ಕ್ಲಿನಿಕ್), ಕಿ ಯಂಗ್ ಲೀ (ಗ್ಯಾಚೊನ್ ವಿಶ್ವವಿದ್ಯಾಲಯದ ಗಿಲ್ ವೈದ್ಯಕೀಯ ಕೇಂದ್ರ), ಚೊಂಗ್ ಹ್ವಾ ಕಿಮ್ (ಇಲ್ಸನ್ ಕ್ಲಿನಿಕ್, ರಾಜ್ಯ ಆರೋಗ್ಯ ವಿಮಾ ಸೇವೆ) ), ಡಾಂಗ್ ಜುನ್ ಕಿಮ್ (ಇಲ್ಸನ್ ಪೆಕ್ ಕ್ಲಿನಿಕ್, ಇಂಜೆ ವಿಶ್ವವಿದ್ಯಾಲಯ), ಚೂನ್ ಹೀ ಚುಂಗ್ (ವೊಂಗ್ಜುಗಾಗಿ ಪ್ರತ್ಯೇಕ ಕ್ರಿಶ್ಚಿಯನ್ ಕ್ಲಿನಿಕ್), ಜಿ ಓಹ್ ಮೋಕ್ (ಸನ್-ಚುನ್-ಹಯಾಂಗ್ ವಿಶ್ವವಿದ್ಯಾಲಯದ ಫೋಕಾಂಗ್ ಆಸ್ಪತ್ರೆ) ಮತ್ತು ಸುಂಗ್ ಹೀ ಚೊಯ್ (ಬುಂಡಾಂಗ್ ಕ್ಲಿನಿಕ್, ಸಿಯೋಲ್ ರಾಜ್ಯ ವಿಶ್ವವಿದ್ಯಾಲಯ).
ಎಸ್ಜೆಎಲ್ ಎಂಎಸ್ಡಿ ಕೊರಿಯಾ ಲಿಮಿಟೆಡ್ನ ಉದ್ಯೋಗಿಯಾಗಿದ್ದು, ಇತರ ಎಲ್ಲ ಲೇಖಕರಿಗೆ ಬಹಿರಂಗಪಡಿಸುವ ಆಸಕ್ತಿಯ ಸಂಘರ್ಷಗಳಿಲ್ಲ.
ಈ ಅಧ್ಯಯನವನ್ನು Cli-nicalTrials.gov ಡೇಟಾಬೇಸ್ನಲ್ಲಿ ನೋಂದಾಯಿಸಲಾಗಿದೆ (ID: NCT00993187).
ಅಧಿಕೃತ ಮಾಹಿತಿಯನ್ನು ಮುನ್ನಡೆಸಲಾಗುತ್ತಿದೆ
ಕಿಮ್ ಇನ್ ಜೂ, ಎಂಡೋಕ್ರೈನಾಲಜಿ ಮತ್ತು ಮೆಟಾಬಾಲಿಸಮ್ ಇಲಾಖೆ, ಚಿಕಿತ್ಸಾ ವಿಭಾಗ, ಬುಸಾನ್ ಸ್ಟೇಟ್ ಯೂನಿವರ್ಸಿಟಿ ಆಸ್ಪತ್ರೆ, ದಕ್ಷಿಣ ಕೊರಿಯಾ ಇ-ಮೇಲ್: [email protected]
1. ಅಮೇರಿಕನ್ ಡಯಾಬಿಟಿಸ್ ಅಸೋಸಿಯೇಷನ್. ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ರೋಗನಿರ್ಣಯ ಮತ್ತು ವರ್ಗೀಕರಣ. ಮಧುಮೇಹ ಆರೈಕೆ. 2014, 37 (ಸಪ್ಎಲ್ 1): ಎಸ್ 81-90.
2. ಮಿಲ್ಲರ್ ಬಿ.ಆರ್., ನ್ಗುಯೇನ್ ಹೆಚ್., ಹೂ ಸಿ.ಜೆ., ಲಿನ್ ಸಿ., ನ್ಗುಯೇನ್ ಕ್ಯೂ.ಟಿ. ಟೈಪ್ 2 ಮಧುಮೇಹಕ್ಕೆ ಹೊಸ ಮತ್ತು ಉದಯೋನ್ಮುಖ drugs ಷಧಗಳು ಮತ್ತು ಗುರಿಗಳು: ಪುರಾವೆಗಳನ್ನು ಪರಿಶೀಲಿಸುವುದು. ಆಮ್ ಆರೋಗ್ಯ ug ಷಧ ಲಾಭಗಳು. 2014, 7: 452-63.
3. ವಿಶ್ವ ಆರೋಗ್ಯ ಸಂಸ್ಥೆ. ಮಧುಮೇಹ ಫ್ಯಾಕ್ಟ್ಶೀಟ್. 2015. URL: http: // www.who.int/mediacentre/factsheets/fs312/en/ (ಪ್ರವೇಶ ದಿನಾಂಕ 1 ಫೆಬ್ರವರಿ 2016).
4. ಜಿಯಾನ್ ಜೆ.ವೈ., ಕೋ ಎಸ್.ಎಚ್., ಕ್ವಾನ್ ಎಚ್.ಎಸ್., ಮತ್ತು ಇತರರು. ಉಪವಾಸ ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ ಮತ್ತು ಎಚ್ಬಿಎ 1 ಸಿ ಪ್ರಕಾರ ಮಧುಮೇಹ ಮತ್ತು ಪ್ರಿಡಿಯಾಬಿಟಿಸ್ನ ಹರಡುವಿಕೆ. ಡಯಾಬಿಟಿಸ್ ಮೆಟಾಬ್ ಜೆ. 2013, 37: 349-57.
5. ಕೇಡ್ ಡಬ್ಲ್ಯೂ.ಟಿ. ಭೌತಚಿಕಿತ್ಸೆಯ ವ್ಯವಸ್ಥೆಯಲ್ಲಿ ಮಧುಮೇಹ-ಸಂಬಂಧಿತ ಮೈಕ್ರೊವಾಸ್ಕುಲರ್ ಮತ್ತು ಮ್ಯಾಕ್ರೋವಾಸ್ಕುಲರ್ ಕಾಯಿಲೆಗಳು. ಭೌತಿಕ ಥರ್. 2008, 88: 1322-35.
6. ಸ್ಟ್ರಾಟನ್ ಐ.ಎಂ. ಆಡ್ಲರ್ ಎ.ಐ., ನೀಲ್ ಎಚ್.ಎ.ಡಬ್ಲ್ಯೂ., ಮತ್ತು ಇತರರು. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ (ಯುಕೆಪಿಡಿಎಸ್ 35) ನ ಮ್ಯಾಕ್ರೋವಾಸ್ಕುಲರ್ ಮತ್ತು ಮೈಕ್ರೊವಾಸ್ಕುಲರ್ ತೊಡಕುಗಳೊಂದಿಗೆ ಗ್ಲೈಕೇಮಿಯಾ ಸಂಘ: ನಿರೀಕ್ಷಿತ ವೀಕ್ಷಣಾ ಅಧ್ಯಯನ. ಬಿಎಂಜೆ. 2000, 321: 405-12.
7. ಮಧುಮೇಹ ಅಧ್ಯಯನ ಗುಂಪಿನಲ್ಲಿ ಹೃದಯರಕ್ತನಾಳದ ಅಪಾಯವನ್ನು ನಿಯಂತ್ರಿಸುವ ಕ್ರಮ, ಗೆರ್ಸ್ಟೀನ್ ಎಚ್.ಸಿ., ಮಿಲ್ಲರ್ ಎಂ.ಇ., ಮತ್ತು ಇತರರು. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನಲ್ಲಿ ತೀವ್ರವಾದ ಗ್ಲೂಕೋಸ್ ಕಡಿಮೆಯಾಗುವ ಪರಿಣಾಮಗಳು. ಎನ್ ಎಂಗ್ಲ್ ಜೆ ಮೆಡ್. 2008, 358: 2545-59.
8. ಅಡ್ವಾನ್ಸ್ ಸಹಕಾರಿ ಗುಂಪು, ಪಟೇಲ್ ಎ., ಮ್ಯಾಕ್ ಮಹೊನ್ ಎಸ್. ಮತ್ತು ಇತರರು. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ತೀವ್ರವಾದ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ನಿಯಂತ್ರಣ ಮತ್ತು ನಾಳೀಯ ಫಲಿತಾಂಶಗಳು. ಎನ್ ಎಂಗ್ಲ್ ಜೆ ಮೆಡ್. 2008, 358: 2560-72.
9. ಡಕ್ವರ್ತ್ ಡಬ್ಲ್ಯೂ., ಅಬ್ರೈರಾ ಸಿ., ಮೊರಿಟ್ಜ್ ಟಿ., ಮತ್ತು ಇತರರು. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಹೊಂದಿರುವ ಅನುಭವಿಗಳಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ನಿಯಂತ್ರಣ ಮತ್ತು ನಾಳೀಯ ತೊಂದರೆಗಳು. ಎನ್ ಎಂಗ್ಲ್ ಜೆ ಮೆಡ್. 2009, 360: 129-39.
10. ಯುಕೆ ಪ್ರಾಸ್ಪೆಕ್ಟಿವ್ ಡಯಾಬಿಟಿಸ್ ಸ್ಟಡಿ (ಯುಕೆಪಿಡಿಎಸ್) ಗುಂಪು. ಸಾಂಪ್ರದಾಯಿಕ ಚಿಕಿತ್ಸೆಗೆ ಹೋಲಿಸಿದರೆ ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾಸ್ ಅಥವಾ ಇನ್ಸುಲಿನ್ನೊಂದಿಗೆ ತೀವ್ರವಾದ ರಕ್ತ-ಗ್ಲೂಕೋಸ್ ನಿಯಂತ್ರಣ ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ (ಯುಕೆಪಿಡಿಎಸ್ 33) ರೋಗಿಗಳಲ್ಲಿ ತೊಡಕುಗಳ ಅಪಾಯ. ಲ್ಯಾನ್ಸೆಟ್. 1998, 352: 837-53.
11. ಹಾಲ್ಮನ್ ಆರ್.ಆರ್., ಪಾಲ್ ಎಸ್.ಕೆ., ಬೆಥೆಲ್ ಎಂ.ಎ., ಮ್ಯಾಥ್ಯೂಸ್ ಡಿ.ಆರ್., ಮತ್ತು ಇತರರು. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನಲ್ಲಿ ತೀವ್ರವಾದ ಗ್ಲೂಕೋಸ್ ನಿಯಂತ್ರಣದ 10 ವರ್ಷಗಳ ಅನುಸರಣೆ. ಎನ್ ಎಂಗ್ಲ್ ಜೆ ಮೆಡ್. 2008, 359: 1577-89.
12. ರಿಡಲ್ ಎಂ.ಸಿ., ಯುಯೆನ್ ಕೆ.ಸಿ. ಇನ್ಸುಲಿಂಥೆರಪಿಯ ಗುರಿಗಳನ್ನು ಮರು ಮೌಲ್ಯಮಾಪನ ಮಾಡುವುದು: ದೊಡ್ಡ ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳಿಂದ ದೃಷ್ಟಿಕೋನಗಳು. ಎಂಡೋಕ್ರಿನಾಲ್ ಮೆಟಾಬ್ ಕ್ಲಿನ್ ನಾರ್ತ್ ಆಮ್. 2012, 41: 41-56.
13. ಎಎಸಿಇ ಸಮಗ್ರ ಮಧುಮೇಹ ನಿರ್ವಹಣೆ ಅಲ್ಗಾರಿದಮ್. ಹೊಸ ಸಮಗ್ರ ಮಧುಮೇಹ ಅಲ್ಗಾರಿದಮ್ನಲ್ಲಿ ಕಾರ್ಯಪಡೆ. ಎಂಡೋಕ್ರ್ ಪ್ರಾಕ್ಟೀಸ್. 2013, 19 (ಪೂರೈಕೆ 2): 1-48.
14. ಡೆರೋಸಾ ಜಿ., ಮಾಫಿಯೋಲಿ ಪಿ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಸ್ಯಾಕ್ಸಾಗ್ಲಿಪ್ಟಿನ್ / ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಸ್ಥಿರ ಡೋಸ್ ಸಂಯೋಜನೆಯ ರೋಗಿಯ ಪರಿಗಣನೆಗಳು ಮತ್ತು ಕ್ಲಿನಿಕಲ್ ಉಪಯುಕ್ತತೆ. ಡಯಾಬಿಟಿಸ್ ಮೆಟಾಬ್ ಸಿಂಡರ್ ಒಬ್ಸ್. 2011, 4: 263-71.
15. ಅಮೇರಿಕನ್ ಡಯಾಬಿಟಿಸ್ ಅಸೋಸಿಯೇಷನ್. ಗ್ಲೈಸೆಮಿಕ್ ಚಿಕಿತ್ಸೆಗೆ ಅನುಸಂಧಾನ. ಮಧುಮೇಹ ಆರೈಕೆ. 2015, 38 (ಪೂರೈಕೆ 1): ಎಸ್ 41-88.
16. ಡೆಫ್ರೊಂಜೊ ಆರ್.ಎ. ಬ್ಯಾಂಟಿಂಗ್ ಉಪನ್ಯಾಸ. ಟ್ರಯಮ್ವಿರಾಟೆಟೊದಿಂದ ಅಶುಭ ಆಕ್ಟೆಟ್: ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಚಿಕಿತ್ಸೆಗಾಗಿ ಹೊಸ ಮಾದರಿ. ಮಧುಮೇಹ. 2009, 58: 773-95.
17. ಸುಕ್ ಜೆ.ಎಚ್., ಲೀ ಸಿ.ಡಬ್ಲ್ಯೂ., ಸನ್ ಎಸ್.ಪಿ., ಮತ್ತು ಇತರರು. ಬುಸಾನ್ನ ಸಾಮಾನ್ಯ ಆಸ್ಪತ್ರೆಗಳಿಂದ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಕ್ ರೋಗಿಗಳಲ್ಲಿ ಪ್ರಿಸ್ಕ್ರಿಪ್ಷನ್ನ ಪ್ರಸ್ತುತ ಸ್ಥಿತಿ. ಡಯಾಬಿಟಿಸ್ ಮೆಟಾಬ್ ಜೆ. 2014, 38: 230-9.
18. ಡೇವಿಸ್ ಎಸ್.ಎನ್. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನ ಪರಿಣಾಮಕಾರಿ ನಿರ್ವಹಣೆಯಲ್ಲಿ ಗ್ಲಿಮೆಪಿರೈಡ್ನ ಪಾತ್ರ. ಜೆ ಮಧುಮೇಹ ತೊಡಕುಗಳು. 2004, 18: 367-76.
19. ಕೊರಿಟ್ಕೋವ್ಸ್ಕಿ ಎಂ.ಟಿ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಚಿಕಿತ್ಸೆ: ಗ್ಲಿಮೆಪಿರೈಡ್ ಮೇಲೆ ಕೇಂದ್ರೀಕರಿಸಿ. ಫಾರ್ಮಾಕೋಥೆರಪಿ 2004, 24: 606-20.
20. ಕ್ಯೂರಿ ಸಿ. ಜೆ., ಪೂಲೆ ಸಿ. ಡಿ., ಇವಾನ್ಸ್ ಎಮ್., ಪೀಟರ್ಸ್ ಜೆ. ಆರ್., ಮತ್ತು ಇತರರು. ಮರಣ ಮತ್ತು ಇನ್ಸುಲಿನ್ ವಿರುದ್ಧ ಇತರ ಪ್ರಮುಖ ಮಧುಮೇಹ ಸಂಬಂಧಿತ ಫಲಿತಾಂಶಗಳು
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನಲ್ಲಿ ಆಂಟಿಹೈಪರ್ಗ್ಲೈಸೆಮಿಕ್ ಚಿಕಿತ್ಸೆಗಳು. ಜೆ ಕ್ಲಿನ್ ಎಂಡೋಕ್ರಿನಾಲ್ ಮೆಟಾಬ್. 2013, 98: 668-77.
21. ಮೋರ್ಗನ್ ಸಿ. ಎಲ್., ಮುಖರ್ಜಿ ಜೆ., ಜೆಂಕಿನ್ಸ್-ಜೋನ್ಸ್ ಎಸ್., ಹೋಲ್ಡನ್ ಎಸ್. ಇ., ಮತ್ತು ಇತರರು. ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ವರ್ಸಸ್ ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಆಲ್ಕಾಸ್ ಮರಣ ಮತ್ತು ಹೃದಯರಕ್ತನಾಳದ ಘಟನೆಗಳ ಅಪಾಯದೊಂದಿಗೆ ಮೊದಲ ಸಾಲಿನ ಮೊನೊಥೆರಪಿ ನಡುವಿನ ಸಂಬಂಧ: ಒಂದು ಪುನರಾವಲೋಕನ, ವೀಕ್ಷಣಾ ಅಧ್ಯಯನ. ಡಯಾಬಿಟಿಸ್ ಓಬ್ಸ್ ಮೆಟಾಬ್. 2014, 16: 957-62.
22. ಜೆನುತ್ ಎಸ್. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾಸ್ ಮೆಟ್ಫಾರ್ಮಿನ್ ಚಿಕಿತ್ಸೆಗೆ ಸ್ವೀಕಾರಾರ್ಹವಾದ ಮೊದಲ ಸಾಲಿನ ಆಡ್-ಆನ್ ಆಗಿ ಉಳಿಯಬೇಕೇ? ಇಲ್ಲ, ಇದು ಮುಂದುವರಿಯುವ ಸಮಯ! ಮಧುಮೇಹ ಆರೈಕೆ. 2015, 38: 170-5.
23. ಪ್ಲೋಸ್ಕರ್ ಜಿ.ಎಲ್. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್: ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನೊಂದಿಗೆ ರೋಗಿಗಳಲ್ಲಿ ಇದರ ಬಳಕೆಯ ವಿಮರ್ಶೆ. ಡ್ರಗ್ಸ್ 2014, 74: 223-42.
24. ಹರ್ಮನ್ ಜಿ.ಎ., ಬರ್ಗ್ಮನ್ ಎ., ಸ್ಟೀವನ್ಸ್ ಸಿ., ಮತ್ತು ಇತರರು. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಮೌಖಿಕ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣು ಪರೀಕ್ಷೆಯ ನಂತರ ಇನ್ಕ್ರೆಟಿನ್ ಮತ್ತು ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟಗಳ ಮೇಲೆ ಡಿಪೆಪ್ಟಿಡಿಲ್ ಪೆಪ್ಟಿಡೇಸ್ -4 ಪ್ರತಿರೋಧಕ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಮೌಖಿಕ ಪ್ರಮಾಣವನ್ನು ಪರಿಣಾಮ ಬೀರುವುದು. ಜೆ ಕ್ಲಿನ್ ಎಂಡೋಕ್ರಿನಾಲ್ ಮೆಟಾಬ್. 2006, 91: 4612-9.
25. ಗೋಲ್ಡ್ ಸ್ಟೈನ್ ಬಿ.ಜೆ., ಫೀಂಗ್ಲೋಸ್ ಎಂ.ಎನ್., ಲುನ್ಸ್ಫೋರ್ಡ್ ಜೆ.ಕೆ. ಜಾನ್ಸನ್ ಜೆ., ಮತ್ತು ಇತರರು, ಸೀತಾಗ್ಲಿಪ್ಟಿನ್ 036 ಸ್ಟಡಿ ಗ್ರೂಪ್. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣದ ಮೇಲೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್, ಡಿಪೆಪ್ಟಿಡಿಲ್ ಪೆಪ್ಟಿಡೇಸ್ -4 ಪ್ರತಿರೋಧಕ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ಜೊತೆಗಿನ ಆರಂಭಿಕ ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮ. ಮಧುಮೇಹ ಆರೈಕೆ. 2007, 30: 1979-87.
26. ಚಾರ್ಬೊನೆಲ್ ಬಿ., ಕರಾಸಿಕ್ ಎ., ಲಿಯು ಜೆ., ವು ಎಂ., ಮತ್ತು ಇತರರು, ಸೀತಾಗ್ಲಿಪ್ಟಿನ್ ಸ್ಟಡಿ 020 ಗುಂಪು. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ನಡೆಯುತ್ತಿರುವ ಮೆಟ್ಫಾರ್ಮಿನ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಡಿಪೆಪ್ಟಿಡಿಲ್ ಪೆಪ್ಟಿಡೇಸ್ -4 ಇನ್ಹಿಬಿಟರ್ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ದಕ್ಷತೆ ಮತ್ತು ಸುರಕ್ಷತೆಯನ್ನು ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗೆ ಮಾತ್ರ ಅಸಮರ್ಪಕವಾಗಿ ನಿಯಂತ್ರಿಸಲಾಗುತ್ತದೆ. ಮಧುಮೇಹ ಆರೈಕೆ. 2006, 29: 2638-43.
27. ಮಿಯೆಟಿನೆನ್ ಒ., ನರ್ಮಿನೆನ್ ಎಂ. ಎರಡು ದರಗಳ ತುಲನಾತ್ಮಕ ವಿಶ್ಲೇಷಣೆ. ಸ್ಟ್ಯಾಟ್ ಮೆಡ್. 1985, 4: 213-26.
28. ಚ್ವಿದುಕ್ ಸಿ.ಎಂ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ / ಮೆಟ್ಫಾರ್ಮಿನ್ ಸ್ಥಿರ-ಡೋಸ್ ಸಂಯೋಜನೆ: ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಲ್ಲಿ. ಡ್ರಗ್ಸ್ 2011, 71: 349-61.
29. ಲೀ ವೈ.ಕೆ., ಸಾಂಗ್ ಎಸ್.ಒ., ಕಿಮ್ ಕೆ.ಜೆ., ಮತ್ತು ಇತರರು. ಡ್ರಗ್-ನಿಷ್ಕಪಟ ಕೊರಿಯನ್ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಕ್ ರೋಗಿಗಳಲ್ಲಿ ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ, ಪಿಯೋಗ್ಲಿಟಾಜೋನ್, ಅಥವಾ ಡಿಪಿಪಿ 4-ಇನ್ಹಿಬಿಟರ್ನೊಂದಿಗೆ ಮೆಟ್ಫಾರ್ಮಿನ್-ಆಧಾರಿತ ದ್ವಿ-ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಗಳ ಗ್ಲೈಸೆಮಿಕ್ ಪರಿಣಾಮಕಾರಿತ್ವ. ಡಯಾಬಿಟಿಸ್ ಮೆಟಾಬ್ ಜೆ. 2013, 37: 465-74.
30. ಚುಂಗ್ ಎಚ್.ಎಸ್., ಲೀ ಎಂ.ಕೆ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನೊಂದಿಗೆ ಕೊರಿಯನ್ ವಿಷಯಗಳಲ್ಲಿ ನಡೆಯುತ್ತಿರುವ ಚಿಕಿತ್ಸೆಗೆ ಸೇರಿಸಿದಾಗ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಪರಿಣಾಮಕಾರಿತ್ವ. ಡಯಾಬಿಟಿಸ್ ಮೆಟಾಬ್ ಜೆ. 2011, 35: 411-7.
31. ಕಿಮ್ ಎಚ್.ಎಸ್., ಕಿಮ್ ಡಿ.ಎಂ., ಚಾ ಬಿ.ಎಸ್., ಮತ್ತು ಇತರರು. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಕ್ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲಿಮೆಪಿರೈಡ್ / ಮೆಟ್ಫಾರ್ಮಿನ್ ಫಿಕ್ಸ್ಡ್-ಡೋಸ್ ಸಂಯೋಜನೆಯ ಪರಿಣಾಮಕಾರಿತ್ವವು ಕಡಿಮೆ-ಡೋಸ್ ಮೆಟ್ಫಾರ್ಮಿನ್ ಮೊನೊಥೆರಪಿಯಲ್ಲಿ ಅಸಮರ್ಪಕವಾಗಿ ನಿಯಂತ್ರಿಸಲ್ಪಡುತ್ತದೆ: ಯಾದೃಚ್ ized ಿಕ, ತೆರೆದ ಲೇಬಲ್, ಸಮಾನಾಂತರ ಗುಂಪು, ಕೊರಿಯಾದಲ್ಲಿ ಮಲ್ಟಿಸೆಂಟರ್ ಅಧ್ಯಯನ. ಜೆ ಡಯಾಬಿಟಿಸ್ ಇನ್ವೆಸ್ಟಿಗ್. 2014, 5: 701-8.
32. ಡೆರೋಸಾ ಜಿ., ಸಾಲ್ವಾಡಿಯೊ ಎಸ್.ಎ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನಲ್ಲಿ ಪಿಯೋಗ್ಲಿಟಾಜೋನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ಸ್ಥಿರ-ಡೋಸ್ ಸಂಯೋಜನೆ: ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಅದರ ಸ್ಥಾನದ ಪುರಾವೆ ಆಧಾರಿತ ವಿಮರ್ಶೆ. ಕೋರ್ ಎವಿಡ್. 2008, 2: 189-98.
33. ವಾಂಡರ್ಪೋಲ್ ಡಿ.ಆರ್., ಹುಸೇನ್ ಎಂ.ಎ., ವ್ಯಾಟ್ಸನ್-ಹೈಡಾರಿ ಟಿ., ಪೆರ್ರಿ ಎ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಹೊಂದಿರುವ ವಿಷಯಗಳಲ್ಲಿ ರೋಸಿಗ್ಲಿಟಾಜೋನ್ ಮೆಲೇಟ್ / ಮೆಟ್ಫಾರ್ಮಿನ್ ಹೈಡ್ರೋಕ್ಲೋರೈಡ್ನ ಸ್ಥಿರ-ಡೋಸ್ ಸಂಯೋಜನೆಗೆ ಅಂಟಿಕೊಳ್ಳುವುದು: ಒಂದು ಹಿಂದಿನ ಡೇಟಾಬೇಸ್ ವಿಶ್ಲೇಷಣೆ. ಕ್ಲಿನ್ ಥರ್. 2004, 26: 2066-75.
34. ಬೈನ್ ಎಸ್.ಸಿ. ಮೌಖಿಕವಾಗಿ ನಿರ್ವಹಿಸುವ ಏಜೆಂಟ್ಗಳೊಂದಿಗೆ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ಚಿಕಿತ್ಸೆ: ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಪ್ರಗತಿ. ಎಂಡೋಕ್ರ್ ಪ್ರಾಕ್ಟೀಸ್. 2009, 15: 750-62.
35. ಪೆರೆಜ್-ಮಾಂಟೆವೆರ್ಡೆ ಎ., ಸೆಕ್ ಟಿ., ಕ್ಸು ಎಲ್., ಮತ್ತು ಇತರರು. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ದಕ್ಷತೆ ಮತ್ತು ಸುರಕ್ಷತೆ ಮತ್ತು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ವರ್ಸಸ್ನ ಸ್ಥಿರ-ಡೋಸ್ ಸಂಯೋಜನೆ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಹೊಂದಿರುವ ನಿಷ್ಕಪಟ ರೋಗಿಗಳಲ್ಲಿ ಪಿಯೋಗ್ಲಿಟಾಜೋನ್. ಇಂಟ್ ಜೆ ಕ್ಲಿನ್ ಪ್ರಾಕ್ಟೀಸ್. 2011, 65: 930-8.
ಫೈನ್-ಟ್ಯೂನಿಂಗ್ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಥೆರಪಿ
| ಅಮರಿಲ್ '1 * 1 ನಾನು ಅಮರಿಲ್' ಜೆ ಅಮರಿಲ್ ■ ಅಮರಿಲ್ '
II 1 tmr-lm ■ 'I Ts 1 IM HTM', ಪು. “ವರ್ಷಗಳು, n!
I 1 iHNOF '^ yifiÖ ^ O.
ರಷ್ಯಾ 1 ರಲ್ಲಿ 15 ವರ್ಷಗಳ ಬಳಕೆ
ಕ್ರಿಯೆಯ ಉಭಯ ಕಾರ್ಯವಿಧಾನ: ಇನ್ಸುಲಿನ್ ಸ್ರವಿಸುವಿಕೆಯ ಪ್ರಚೋದನೆ ಮತ್ತು ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ 2 ರಲ್ಲಿನ ಇಳಿಕೆ
ರಷ್ಯಾದಲ್ಲಿ ನೈಜ ಕ್ಲಿನಿಕಲ್ ಅಭ್ಯಾಸದಲ್ಲಿ ಗ್ಲೈಮೆಪಿರೈಡ್ನೊಂದಿಗೆ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಕಡಿಮೆ ಅಪಾಯದೊಂದಿಗೆ ಗ್ಲೈಸೆಮಿಯಾವನ್ನು ಕಡಿಮೆ ಮಾಡುವುದು 3-5
ಅನುಕೂಲಕರ ಆಡಳಿತ: ದಿನಕ್ಕೆ 1 ಟ್ಯಾಬ್ಲೆಟ್ 1 ಬಾರಿ
ಅನುಕೂಲಕರ ಟೈಟರೇಶನ್ 2 ಗಾಗಿ ವಿವಿಧ ಡೋಸೇಜ್ಗಳು
ಬಿಡುಗಡೆಯ ಆರ್ಥಿಕ ರೂಪ - ಒಂದು ಪ್ಯಾಕೇಜ್ನಲ್ಲಿ 90 ಮಾತ್ರೆಗಳು 6 *
ವೈದ್ಯಕೀಯ ಅಭ್ಯಾಸಕ್ಕಾಗಿ ಸಂಕ್ಷಿಪ್ತ ಸೂಚನೆಗಳು
AMARIL® drug ಷಧದ ಡಿ
ತಯಾರಿಕೆಯ ವ್ಯಾಪಾರದ ಹೆಸರು: ಅಮರಿಲೆ. ಅಂತರರಾಷ್ಟ್ರೀಯ ಲಾಭರಹಿತ ಹೆಸರು: ಗ್ಲಿಮೆಪಿರೈಡ್. ಡೋಸೇಜ್ ರೂಪ ಮತ್ತು ಸಂಯೋಜನೆ: ಮಾತ್ರೆಗಳು. ಅಮರಿಲ್ 1.2.3.4 ಮಿಗ್ರಾಂ: 1 ಟ್ಯಾಬ್ಲೆಟ್ ಕ್ರಮವಾಗಿ 1.2.3.4 ಮಿಗ್ರಾಂ ಗ್ಲಿಮೆಪಿರೈಡ್ ಅನ್ನು ಹೊಂದಿರುತ್ತದೆ. ಫಾರ್ಮಾಕೋಥೆರಪಿಟಿಕ್ ಗುಂಪು: III ಪೀಳಿಗೆಯ ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಗುಂಪಿನ ಮೌಖಿಕ ಆಡಳಿತಕ್ಕಾಗಿ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಏಜೆಂಟ್. ಬಳಕೆಗೆ ಸೂಚನೆಗಳು: ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (ಮೊನೊಥೆರಪಿಯಲ್ಲಿ ಅಥವಾ ಮೆಟ್ಫಾರ್ಮಿನ್ ಅಥವಾ ಇನ್ಸುಲಿನ್ನೊಂದಿಗೆ ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯ ಭಾಗವಾಗಿ). ಡೋಸೇಜ್ ಮತ್ತು ಆಡಳಿತ: ಅಮರಿಲ್ ಮಾತ್ರೆಗಳನ್ನು ಅಗಿಯದೆ, ಸಾಕಷ್ಟು ದ್ರವವನ್ನು ಕುಡಿಯುತ್ತಾರೆ about (ಸುಮಾರು 0.5 ಕಪ್). ಆರಂಭಿಕ ಡೋಸ್ ದಿನಕ್ಕೆ 1 ಮಿಗ್ರಾಂ ಗ್ಲಿಮೆಪಿರೈಡ್ 1 ಬಾರಿ. ರಕ್ತದ ಗ್ಲೂಕೋಸ್ ಸಾಂದ್ರತೆಯ ನಿಯಮಿತ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿ ಮತ್ತು ಈ ಕೆಳಗಿನ ಡೋಸ್ ಹೆಚ್ಚಳದ ಹಂತಕ್ಕೆ ಅನುಗುಣವಾಗಿ ಡೋಸ್ ಹೆಚ್ಚಳವನ್ನು ಮಾಡಲು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ: 1 ಮಿಗ್ರಾಂ -2 ಮಿಗ್ರಾಂ- m ಡ್ಎಂಜಿ -4 ಮಿಗ್ರಾಂ -6 ಮಿಗ್ರಾಂ -8 ಮಿಗ್ರಾಂ 1-2 ವಾರಗಳ ಮಧ್ಯಂತರದೊಂದಿಗೆ. ಇದನ್ನು ಪೂರ್ಣ ಉಪಹಾರ ಅಥವಾ ಮುಖ್ಯ .ಟಕ್ಕೆ ಮೊದಲು ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ. ವಿರೋಧಾಭಾಸಗಳು: ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್, ಡಯಾಬಿಟಿಕ್ ಕೀಟೋಆಸಿಡೋಸಿಸ್, ಡಯಾಬಿಟಿಕ್ ಪ್ರಿಕೋಮಾ ಮತ್ತು ಕೋಮಾ, ಗ್ಲೈಮೆಪಿರೈಡ್ ಅಥವಾ drug ಷಧದ ಯಾವುದೇ ಸಹಾಯಕ ಘಟಕಗಳಿಗೆ ಅತಿಸೂಕ್ಷ್ಮತೆ, ಇತರ ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾಗಳು ಅಥವಾ ಸಲ್ಫೋನಮೈಡ್ಗಳು, ಗರ್ಭಧಾರಣೆ ಮತ್ತು ಹಾಲುಣಿಸುವಿಕೆ, ತೀವ್ರ ಯಕೃತ್ತಿನ ದುರ್ಬಲತೆ, ಮಕ್ಕಳು ತೀವ್ರ ಮೂತ್ರಪಿಂಡದ ದುರ್ಬಲತೆ, ಮಕ್ಕಳು ವಯಸ್ಸು (ಬಳಕೆಯ ಕ್ಲಿನಿಕಲ್ ಡೇಟಾದ ಕೊರತೆ), ಅಪರೂಪದ ಆನುವಂಶಿಕ ಕಾಯಿಲೆಗಳು (ಗ್ಯಾಲಕ್ಟೋಸ್ ಅಸಹಿಷ್ಣುತೆ, ಲ್ಯಾಕ್ಟೇಸ್ ಕೊರತೆ ಅಥವಾ ಗ್ಲೂಕೋಸ್-ಗ್ಯಾಲಕ್ಟೋಸ್ ಮಾಲಾಬ್ಸರ್ btsiya). ಎಚ್ಚರಿಕೆಯಿಂದ: ಚಿಕಿತ್ಸೆಯ ಮೊದಲ ವಾರಗಳಲ್ಲಿ, ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಬೆಳವಣಿಗೆಗೆ ಅಪಾಯಕಾರಿ ಅಂಶಗಳ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ (drug ಷಧದ ವೈದ್ಯಕೀಯ ಬಳಕೆಗೆ ಸಂಪೂರ್ಣ ಸೂಚನೆಗಳನ್ನು ನೋಡಿ), ಮಧ್ಯಂತರ ರೋಗಗಳು, ರೋಗಿಗಳಲ್ಲಿ ಜೀವನಶೈಲಿಯ ಬದಲಾವಣೆಗಳು, ಗ್ಲೂಕೋಸ್ -6-ಫಾಸ್ಫೇಟ್ ಡಿಹೈಡ್ರೋಜಿನೇಸ್ ಕೊರತೆ ಮತ್ತು ಜಠರಗರುಳಿನ ಹೀರಿಕೊಳ್ಳುವಿಕೆ (ಕರುಳು ಅಡಚಣೆ, ಕರುಳಿನ ಪರೆಸಿಸ್).ವಿಶೇಷ ಸೂಚನೆಗಳು: ಚಿಕಿತ್ಸೆಯ ಮೊದಲ ವಾರಗಳಲ್ಲಿ, ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಅಪಾಯವು ಹೆಚ್ಚಾಗಬಹುದು - ಗ್ಲೈಸೆಮಿಯಾವನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವ ಅಗತ್ಯವಿದೆ. ವಿಶೇಷ ಕ್ಲಿನಿಕಲ್ ಒತ್ತಡದ ಪರಿಸ್ಥಿತಿಗಳ ಸಂದರ್ಭದಲ್ಲಿ (ಆಘಾತ, ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ ಮಧ್ಯಸ್ಥಿಕೆಗಳು, ಜ್ವರ ತಾಪಮಾನದೊಂದಿಗೆ ಸೋಂಕುಗಳು), ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಗೆ ತಾತ್ಕಾಲಿಕ ವರ್ಗಾವಣೆ ಅಗತ್ಯವಾಗಬಹುದು. ಇತರ drugs ಷಧಿಗಳೊಂದಿಗಿನ ಸಂವಹನ: ಗ್ಲೈಮಿಪಿರೈಡ್ ಅನ್ನು ಸೈಟೋಕ್ರೋಮ್ P4502C9 (CYP2C9) ನಿಂದ ಚಯಾಪಚಯಿಸಲಾಗುತ್ತದೆ, ಇದನ್ನು ಪ್ರಚೋದಕಗಳು (ಉದಾ. ರಿಫಾಂಪಿಸಿನ್) ಅಥವಾ ಪ್ರತಿರೋಧಕಗಳೊಂದಿಗೆ (ಉದಾ. ಫ್ಲೂಕೋನಜೋಲ್) CYP2C9 ಏಕಕಾಲದಲ್ಲಿ ಬಳಸಿದಾಗ ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳಬೇಕು. ಇತರ drugs ಷಧಿಗಳೊಂದಿಗಿನ ಸಂವಹನಕ್ಕಾಗಿ, .ಷಧದ ವೈದ್ಯಕೀಯ ಬಳಕೆಗಾಗಿ ಸಂಪೂರ್ಣ ಸೂಚನೆಗಳನ್ನು ನೋಡಿ. ಅಡ್ಡಪರಿಣಾಮ: ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ. ಅಪರೂಪದ ಸಂದರ್ಭಗಳಲ್ಲಿ: ವಾಕರಿಕೆ, ವಾಂತಿ, ಎಪಿಗ್ಯಾಸ್ಟ್ರಿಯಂನಲ್ಲಿನ ಅಸ್ವಸ್ಥತೆ, ಅತಿಸಾರ, ಪಿತ್ತಜನಕಾಂಗದ ಕಿಣ್ವಗಳು ಮತ್ತು / ಅಥವಾ ಕೊಲೆಸ್ಟಾಸಿಸ್, ಹೆಪಟೈಟಿಸ್, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಸಾಂದ್ರತೆಯ ಬದಲಾವಣೆಯಿಂದಾಗಿ ಅಸ್ಥಿರ ದೃಷ್ಟಿಹೀನತೆ, ಥ್ರಂಬೋಸೈಟೋಪೆನಿಯಾ, ಲ್ಯುಕೋಪೆನಿಯಾ, ಹೆಮೋಲಿಟಿಕ್ ರಕ್ತಹೀನತೆ, ಎರಿಥ್ರೋಸೈಟೊಪ್ , ಅಗ್ರನುಲೋಸೈಟೋಸಿಸ್, ಪ್ಯಾನ್ಸಿಟೊಪೆನಿಯಾ, ಪ್ರುರಿಟಸ್, ಉರ್ಟೇರಿಯಾ, ಚರ್ಮದ ದದ್ದು, ಅಲರ್ಜಿಕ್ ವ್ಯಾಸ್ಕುಲೈಟಿಸ್, ಫೋಟೊಸೆನ್ಸಿಟಿವಿಟಿ. ಮಿತಿಮೀರಿದ ಪ್ರಮಾಣ: ತೀವ್ರವಾದ ಮಿತಿಮೀರಿದ ಪ್ರಮಾಣ, ಹಾಗೆಯೇ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದ ಗ್ಲಿಮೆಪಿರೈಡ್ನೊಂದಿಗೆ ದೀರ್ಘಕಾಲದ ಚಿಕಿತ್ಸೆಯು ತೀವ್ರವಾದ, ಮಾರಣಾಂತಿಕ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು. ಮಿತಿಮೀರಿದ ಪ್ರಮಾಣ ಪತ್ತೆಯಾದ ತಕ್ಷಣ, ನೀವು ತಕ್ಷಣ ನಿಮ್ಮ ವೈದ್ಯರಿಗೆ ತಿಳಿಸಬೇಕು. ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ತಕ್ಷಣದ ಸೇವನೆಯಿಂದ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ಯಾವಾಗಲೂ ತ್ವರಿತವಾಗಿ ನಿಲ್ಲಿಸಬಹುದು. ಎಟಿಎಕ್ಸ್ ಕೋಡ್: ಎ 10 ಬಿಬಿ 12. ಮುಕ್ತಾಯ ದಿನಾಂಕ: 3 ವರ್ಷಗಳು. ನೇಮಕಾತಿಗೆ ಮೊದಲು, ನೀವು ವೈದ್ಯಕೀಯ ಬಳಕೆಗೆ ಸೂಚನೆಗಳನ್ನು ಓದಬೇಕು
1. ವೈದ್ಯಕೀಯ ಬಳಕೆಗಾಗಿ ಅಮರಿಲ್ drug ಷಧದ ನೋಂದಣಿ ಪ್ರಮಾಣಪತ್ರ П П N015530 / 01. 2. ಅಮರಿಲೆಯ ವೈದ್ಯಕೀಯ ಬಳಕೆಗೆ ಸೂಚನೆಗಳು, ಪ್ರತಿ, ಸಂಖ್ಯೆ P N015530 / 01-131216.3. ಅಮೆಟೊವ್ ಎ.ಸಿ. eoavt ನೊಂದಿಗೆ. ಸಕ್ಕರೆ ಕಡಿಮೆಗೊಳಿಸುವ ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸಲು ಗ್ಲಿಮೆಪಿರೈಡ್ ಬಳಸುವ ಸಾಧ್ಯತೆಗಳು. ಅಮರಿಲ್-ಮೊನೊ ವೀಕ್ಷಣಾ ಅಧ್ಯಯನದ ಫಲಿತಾಂಶಗಳು. ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್, 2013: ಸಂಖ್ಯೆ 3. 4. ಗ್ಲಿಂಕಿನಾ ಐ.ವಿ. ಮತ್ತು ಇತರರು, ನೈಜ ಕ್ಲಿನಿಕಲ್ ಅಭ್ಯಾಸದಲ್ಲಿ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲಿಮೆಪಿರೈಡ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ಉಚಿತ ಸಂಯೋಜನೆಯ ದಕ್ಷತೆ ಮತ್ತು ಸುರಕ್ಷತೆ: ಒಂದು ವೀಕ್ಷಣಾ ಕಾರ್ಯಕ್ರಮ // ಪರಿಣಾಮಕಾರಿ ಫಾರ್ಮಾಕೋಥೆರಪಿ. ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರ 2/2012: 16-20.5. ಜೈಟ್ಸೆವಾ ಎನ್.ವಿ. ಮತ್ತು ಇತರರು, <ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲಿಮೆಪಿರೈಡ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ಜೊತೆ ಸಂಯೋಜನೆ ಚಿಕಿತ್ಸೆ. ರಷ್ಯಾದ ವೀಕ್ಷಣಾ ಅಧ್ಯಯನದ ಫಲಿತಾಂಶಗಳು // ಫರ್ಮಾಟೆಕಾ. - 2014. - ಸಂಖ್ಯೆ 16.6. www.apteka.ru, ಸೈಟ್ಗೆ ಕೊನೆಯ ಪ್ರವೇಶ - 07/06/2017. "ಪ್ಯಾಕೇಜ್ ಸಂಖ್ಯೆ 90 ರಲ್ಲಿನ ಒಂದು ಟ್ಯಾಬ್ಲೆಟ್ನ ಬೆಲೆ ಹೋಲಿಸಬಹುದಾದ ಡೋಸೇಜ್ಗಳಿಗಾಗಿ ಪ್ಯಾಕೇಜ್ ಸಂಖ್ಯೆ 30 ರಲ್ಲಿನ ಒಂದು ಟ್ಯಾಬ್ಲೆಟ್ನ ಬೆಲೆಗಿಂತ 25% ಕಡಿಮೆಯಾಗಿದೆ. # ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಚಿಕಿತ್ಸೆಗೆ ಕ್ಲಾಸಿಕ್ ವಿಧಾನ: ಇನ್ಸುಲಿನ್ ಸ್ರವಿಸುವಿಕೆಯ ಉತ್ತೇಜನ ಮತ್ತು> ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧವನ್ನು ಕಡಿಮೆ ಮಾಡುವುದು. ಮಾಹಿತಿಯನ್ನು ಆರೋಗ್ಯ ವೃತ್ತಿಪರರಿಗೆ ಉದ್ದೇಶಿಸಲಾಗಿದೆ
ಸನೋಫಿ-ಅವೆಂಟಿಸ್ ಶವದ ಪ್ರಾತಿನಿಧ್ಯ ಜೆಎಸ್ಸಿ (ಫ್ರಾನ್ಸ್) 125009, ಮಾಸ್ಕೋ, ಉಲ್. ಟ್ವೆರ್ಸ್ಕಯಾ, ಡಿ. 22. ದೂರವಾಣಿ: (495) 721-14-00, ಫ್ಯಾಕ್ಸ್: (495) 721-14-11, www.sanofi.ru.SARU.GLI.17.06.0953
36. ರಿಯಾಸ್ನರ್ ಸಿ., ಒಲನ್ಸ್ಕಿ ಎಲ್., ಸೆಕ್ ಟಿ. ಎಲ್., ಮತ್ತು ಇತರರು. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ಮೊನೊಥೆರಪಿಗೆ ಹೋಲಿಸಿದರೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ಗಳ ಸ್ಥಿರ-ಡೋಸ್ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮ. ಡಯಾಬಿಟಿಸ್ ಓಬ್ಸ್ ಮೆಟಾಬ್. 2011, 13: 644-52.
37. ವೈನ್ಸ್ಟೈನ್ ಜೆ., ಕ್ಯಾಟ್ಜ್ ಎಲ್., ಎಂಗಲ್ ಎಸ್.ಎಸ್., ಮತ್ತು ಇತರರು. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ಗಳ ಸ್ಥಿರ-ಡೋಸ್ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯು ಪಿಯೋಗ್ಲಿಟಾಜೋನ್ಗೆ ಹೋಲಿಸಿದರೆ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣದಲ್ಲಿ ಹೆಚ್ಚಿನ ಸುಧಾರಣೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಮೊನೊಥೆರಪಿ. ಡಯಾಬಿಟಿಸ್ ಓಬ್ಸ್ ಮೆಟಾಬ್. 2012, 14: 409-18.
C ಷಧಶಾಸ್ತ್ರ
ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಎಂಬುದು ಎರಡು ಸಕ್ರಿಯ ಪದಾರ್ಥಗಳ (ಡಿವಿ) ಸಂಯೋಜನೆಯಾಗಿದ್ದು, ಕ್ರಿಯೆಯ ಪೂರಕ (ಪೂರಕ) ಕಾರ್ಯವಿಧಾನವಾಗಿದೆ - ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್, ಡಿಪಿಪಿ -4 ಪ್ರತಿರೋಧಕ, ಮತ್ತು ಬಿಗ್ವಾನೈಡ್ ವರ್ಗದ ಪ್ರತಿನಿಧಿಯಾದ ಮೆಟ್ಫಾರ್ಮಿನ್. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣವನ್ನು ಸುಧಾರಿಸಲು ಇದನ್ನು ಬಳಸಲಾಗುತ್ತದೆ.
ಮೌಖಿಕವಾಗಿ ನಿರ್ವಹಿಸಿದಾಗ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಚಿಕಿತ್ಸೆಗೆ ಉದ್ದೇಶಿಸಿರುವ ಸಕ್ರಿಯ ಹೆಚ್ಚು ಆಯ್ದ ಡಿಪಿಪಿ -4 ಪ್ರತಿರೋಧಕವಾಗಿದೆ. Drugs ಷಧಿಗಳ ವರ್ಗದ c ಷಧೀಯ ಪರಿಣಾಮಗಳು - ಡಿಪಿಪಿ -4 ಪ್ರತಿರೋಧಕಗಳು ಇನ್ಕ್ರೆಟಿನ್ಗಳ ಸಕ್ರಿಯಗೊಳಿಸುವಿಕೆಯಿಂದ ಮಧ್ಯಸ್ಥಿಕೆ ವಹಿಸುತ್ತವೆ. ಡಿಪಿಪಿ -4 ಅನ್ನು ಪ್ರತಿಬಂಧಿಸುವ ಮೂಲಕ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಇನ್ಕ್ರೆಟಿನ್ ಕುಟುಂಬದ ಎರಡು ತಿಳಿದಿರುವ ಸಕ್ರಿಯ ಹಾರ್ಮೋನುಗಳ ಸಾಂದ್ರತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ: ಜಿಎಲ್ಪಿ -1 ಮತ್ತು ಎಚ್ಐಪಿ.ಗ್ಲೂಕೋಸ್ ಹೋಮಿಯೋಸ್ಟಾಸಿಸ್ ಅನ್ನು ನಿಯಂತ್ರಿಸಲು ಇನ್ಕ್ರೆಟಿನ್ಗಳು ಆಂತರಿಕ ಶಾರೀರಿಕ ವ್ಯವಸ್ಥೆಯ ಭಾಗವಾಗಿದೆ. ಸಾಮಾನ್ಯ ಅಥವಾ ಎತ್ತರದ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಸಾಂದ್ರತೆಗಳಲ್ಲಿ, ಜಿಎಲ್ಪಿ -1 ಮತ್ತು ಜಿಯುಐಗಳು ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಬೀಟಾ ಕೋಶಗಳಿಂದ ಇನ್ಸುಲಿನ್ ಸಂಶ್ಲೇಷಣೆ ಮತ್ತು ಸ್ರವಿಸುವಿಕೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತವೆ. ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಆಲ್ಫಾ ಕೋಶಗಳಿಂದ ಜಿಎಲ್ಪಿ -1 ಗ್ಲುಕಗನ್ನ ಸ್ರವಿಸುವಿಕೆಯನ್ನು ನಿಗ್ರಹಿಸುತ್ತದೆ, ಹೀಗಾಗಿ ಯಕೃತ್ತಿನಲ್ಲಿ ಗ್ಲೂಕೋಸ್ನ ಸಂಶ್ಲೇಷಣೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಕ್ರಿಯೆಯ ಈ ಕಾರ್ಯವಿಧಾನವು ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನಗಳ ಕ್ರಿಯೆಯ ಕಾರ್ಯವಿಧಾನದಿಂದ ಭಿನ್ನವಾಗಿದೆ, ಇದು ಕಡಿಮೆ ರಕ್ತದ ಗ್ಲೂಕೋಸ್ ಸಾಂದ್ರತೆಯಲ್ಲೂ ಇನ್ಸುಲಿನ್ ಬಿಡುಗಡೆಯನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ, ಇದು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಲ್ಲಿ ಮಾತ್ರವಲ್ಲದೆ ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಗಳಲ್ಲಿಯೂ ಸಲ್ಫೋನಿಲಿಂಡ್ಯೂಸ್ಡ್ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಬೆಳವಣಿಗೆಯಿಂದ ತುಂಬಿರುತ್ತದೆ. ಡಿಪಿಪಿ -4 ಕಿಣ್ವದ ಹೆಚ್ಚು ಆಯ್ದ ಮತ್ತು ಪರಿಣಾಮಕಾರಿ ಪ್ರತಿರೋಧಕವಾಗಿರುವುದರಿಂದ, ಚಿಕಿತ್ಸಕ ಸಾಂದ್ರತೆಗಳಲ್ಲಿನ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಬಂಧಿತ ಕಿಣ್ವಗಳಾದ ಡಿಪಿಪಿ -8 ಅಥವಾ ಡಿಪಿಪಿ -9 ನ ಚಟುವಟಿಕೆಯನ್ನು ತಡೆಯುವುದಿಲ್ಲ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ರಾಸಾಯನಿಕ ರಚನೆ ಮತ್ತು G ಷಧೀಯ ಕ್ರಿಯೆಯಲ್ಲಿ ಜಿಎಲ್ಪಿ -1, ಇನ್ಸುಲಿನ್, ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನಗಳು ಅಥವಾ ಮೆಗ್ಲಿಟಿನೈಡ್ಗಳು, ಬಿಗ್ವಾನೈಡ್ಗಳು, ಪೆರಾಕ್ಸಿಸ್ ಪ್ರೋಲಿಫರೇಟರ್ (ಪಿಪಿಆರ್ γ), ಆಲ್ಫಾ-ಗ್ಲುಕೋಸಿಡೇಸ್ ಪ್ರತಿರೋಧಕಗಳು ಮತ್ತು ಅಮಿಲಿನ್ ಅನಲಾಗ್ಗಳಿಂದ ಸಕ್ರಿಯಗೊಳಿಸಲ್ಪಟ್ಟಿದೆ.
ಮೆಟ್ಫಾರ್ಮಿನ್ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ drug ಷಧವಾಗಿದ್ದು, ಇದು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ, ತಳದ ಮತ್ತು ನಂತರದ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಸಾಂದ್ರತೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಅದರ c ಷಧೀಯ ಕಾರ್ಯವಿಧಾನಗಳು ಇತರ ವರ್ಗಗಳ ಮೌಖಿಕ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಏಜೆಂಟ್ಗಳ ಕ್ರಿಯೆಯ ಕಾರ್ಯವಿಧಾನಗಳಿಂದ ಭಿನ್ನವಾಗಿವೆ.
ಮೆಟ್ಫಾರ್ಮಿನ್ ಯಕೃತ್ತಿನಲ್ಲಿ ಗ್ಲೂಕೋಸ್ನ ಸಂಶ್ಲೇಷಣೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, ಕರುಳಿನಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಹೀರಿಕೊಳ್ಳುತ್ತದೆ ಮತ್ತು ಬಾಹ್ಯ ಉಲ್ಬಣ ಮತ್ತು ಗ್ಲೂಕೋಸ್ ಬಳಕೆಯನ್ನು ಹೆಚ್ಚಿಸುವ ಮೂಲಕ ಇನ್ಸುಲಿನ್ ಸೂಕ್ಷ್ಮತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನಗಳಿಗಿಂತ ಭಿನ್ನವಾಗಿ, ಮೆಟ್ಫಾರ್ಮಿನ್ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಲ್ಲಿ ಅಥವಾ ಆರೋಗ್ಯವಂತ ಜನರಲ್ಲಿ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ಉಂಟುಮಾಡುವುದಿಲ್ಲ (ಕೆಲವು ಸಂದರ್ಭಗಳನ್ನು ಹೊರತುಪಡಿಸಿ, "ಬಳಕೆಯ ಮೇಲಿನ ನಿರ್ಬಂಧಗಳು" ನೋಡಿ, ಮೆಟ್ಫಾರ್ಮಿನ್) ಮತ್ತು ಹೈಪರ್ಇನ್ಸುಲಿನೆಮಿಯಾಕ್ಕೆ ಕಾರಣವಾಗುವುದಿಲ್ಲ. ಮೆಟ್ಫಾರ್ಮಿನ್ ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ, ಇನ್ಸುಲಿನ್ ಸ್ರವಿಸುವಿಕೆಯು ಬದಲಾಗುವುದಿಲ್ಲ, ಆದರೆ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಸಾಂದ್ರತೆಯು ಮತ್ತು ಇನ್ಸುಲಿನ್ ನ ಪ್ಲಾಸ್ಮಾ ಸಾಂದ್ರತೆಯ ದೈನಂದಿನ ಮೌಲ್ಯವು ಕಡಿಮೆಯಾಗಬಹುದು.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಿಗೆ ಒಂದೇ ಡೋಸ್ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಮೌಖಿಕ ಆಡಳಿತವು 24 ಗಂಟೆಗಳ ಕಾಲ ಡಿಪಿಪಿ -4 ಕಿಣ್ವದ ಚಟುವಟಿಕೆಯನ್ನು ನಿಗ್ರಹಿಸಲು ಕಾರಣವಾಗುತ್ತದೆ, ಇದು ಸಕ್ರಿಯ ಜಿಎಲ್ಪಿ -1 ಮತ್ತು ಎಚ್ಐಪಿ ಪ್ರಸರಣದ ಸಾಂದ್ರತೆಯಲ್ಲಿ ಎರಡು-ಮೂರು ಪಟ್ಟು ಹೆಚ್ಚಳದೊಂದಿಗೆ ಇನ್ಸುಲಿನ್ ಮತ್ತು ಸಿ-ಪೆಪ್ಟೈಡ್ನ ಪ್ಲಾಸ್ಮಾ ಸಾಂದ್ರತೆಯ ಹೆಚ್ಚಳ ಮತ್ತು ಗ್ಲುಕಗನ್ ಸಾಂದ್ರತೆಯ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಉಪವಾಸ ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ ಸಾಂದ್ರತೆ, ಜೊತೆಗೆ ಗ್ಲೂಕೋಸ್ ಅಥವಾ ಆಹಾರ ಲೋಡಿಂಗ್ ನಂತರ ಗ್ಲೈಸೆಮಿಕ್ ಏರಿಳಿತದ ವೈಶಾಲ್ಯದಲ್ಲಿನ ಇಳಿಕೆ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಲ್ಲಿ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಬೀಟಾ ಕೋಶಗಳ ಕಾರ್ಯವನ್ನು 4-6 ತಿಂಗಳುಗಳವರೆಗೆ 100 ಮಿಗ್ರಾಂ ಪ್ರಮಾಣದಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಆಡಳಿತವು ಗಮನಾರ್ಹವಾಗಿ ಸುಧಾರಿಸಿದೆ, ಇದು ಹೋಮಾ- as (ಮಾದರಿ- in ನಲ್ಲಿ ಹೋಮಿಯೋಸ್ಟಾಸಿಸ್ನ ಮೌಲ್ಯಮಾಪನ), ಅನುಪಾತದಲ್ಲಿನ ಮಾರ್ಕರ್ಗಳಲ್ಲಿನ ಅನುಗುಣವಾದ ಬದಲಾವಣೆಗಳಿಂದ ಸಾಕ್ಷಿಯಾಗಿದೆ. ಪ್ರೊಇನ್ಸುಲಿನ್ / ಇನ್ಸುಲಿನ್, ಆಹಾರ ಸಹಿಷ್ಣುತೆಗಾಗಿ ಪುನರಾವರ್ತಿತ ಪರೀಕ್ಷೆಗಳ ಫಲಕದ ಪ್ರಕಾರ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಬೀಟಾ ಕೋಶಗಳ ಪ್ರತಿಕ್ರಿಯೆಯ ಮೌಲ್ಯಮಾಪನ. II ಮತ್ತು III ಹಂತಗಳ ಕ್ಲಿನಿಕಲ್ ಅಧ್ಯಯನಗಳ ಪ್ರಕಾರ, ದಿನಕ್ಕೆ 50 ಮಿಗ್ರಾಂ 2 ಬಾರಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣದ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ದಿನಕ್ಕೆ ಒಮ್ಮೆ 100 ಮಿಗ್ರಾಂ ಕಟ್ಟುಪಾಡಿನ ಪರಿಣಾಮಕಾರಿತ್ವದೊಂದಿಗೆ ಹೋಲಿಸಬಹುದು.
ಆರೋಗ್ಯಕರ ಸ್ವಯಂಸೇವಕರಲ್ಲಿ ಯಾದೃಚ್ ized ಿಕ, ಪ್ಲಸೀಬೊ-ನಿಯಂತ್ರಿತ, ಡಬಲ್-ಬ್ಲೈಂಡ್, ಡಬಲ್-ಸಿಮ್ಯುಲೇಟೆಡ್ 4-ಅವಧಿಯ ಅಡ್ಡ-ವಿಭಾಗದ ಅಧ್ಯಯನದಲ್ಲಿ, ಮೆಟ್ಫಾರ್ಮಿನ್, ಅಥವಾ ಕೇವಲ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್, ಅಥವಾ ಕೇವಲ ಮೆಟ್ಫಾರ್ಮಿನ್, ಅಥವಾ ಕೇವಲ ಪ್ಲೇಸ್ಬೊ, ಸಕ್ರಿಯ ಮತ್ತು ಒಟ್ಟು ಜಿಎಲ್ಪಿ -1 ಮತ್ತು ಆಡಳಿತದ ನಂತರ ಗ್ಲೂಕೋಸ್ನ ಪ್ಲಾಸ್ಮಾ ಸಾಂದ್ರತೆಯ ಬದಲಾವಣೆಗಳ ಮೇಲೆ ಪ್ಲೇಸ್ಬೊ. ಆಹಾರ. G ಟ ಮಾಡಿದ 4 ಗಂಟೆಗಳ ನಂತರ ಸಕ್ರಿಯ ಜಿಎಲ್ಪಿ -1 ಸಾಂದ್ರತೆಯ ತೂಕದ ಸರಾಸರಿ ಮೌಲ್ಯಗಳು ಪ್ಲೇಸ್ಬೊಗೆ ಹೋಲಿಸಿದರೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅಥವಾ ಮೆಟ್ಫಾರ್ಮಿನ್ ಅನ್ನು ಮಾತ್ರ ತೆಗೆದುಕೊಂಡ ನಂತರ ಸರಿಸುಮಾರು 2 ಪಟ್ಟು ಹೆಚ್ಚಾಗಿದೆ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಸಂಯೋಜಿತ ಆಡಳಿತವು ಪ್ಲೇಸ್ಬೊ ಗುಂಪಿನಲ್ಲಿನ ಡೈನಾಮಿಕ್ಸ್ಗೆ ಹೋಲಿಸಿದರೆ ಸಕ್ರಿಯ ಜಿಎಲ್ಪಿ -1 ಸಾಂದ್ರತೆಯಲ್ಲಿ 4 ಪಟ್ಟು ಹೆಚ್ಚಳದೊಂದಿಗೆ ಪರಿಣಾಮದ ಸಂಕಲನವನ್ನು ಖಚಿತಪಡಿಸಿತು.
ಡಿಪಿಪಿ -4 ಕಿಣ್ವದ ಪ್ರತಿಬಂಧದಿಂದಾಗಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಮಾತ್ರ ಸಕ್ರಿಯ ಜಿಎಲ್ಪಿ -1 ರ ಸಾಂದ್ರತೆಯ ಹೆಚ್ಚಳದೊಂದಿಗೆ ಮಾಡಲಾಯಿತು, ಆದರೆ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಆಡಳಿತವು ಒಟ್ಟು ಮತ್ತು ಸಕ್ರಿಯ ಜಿಎಲ್ಪಿ -1 ಸಾಂದ್ರತೆಯಲ್ಲಿ ಸಮ್ಮಿತೀಯ ಹೆಚ್ಚಳದೊಂದಿಗೆ ಇತ್ತು. ಪಡೆದ ದತ್ತಾಂಶವು ಈ ಎರಡು .ಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಂಡ ನಂತರ ಸಕ್ರಿಯ ಜಿಎಲ್ಪಿ -1 ಸಾಂದ್ರತೆಯ ಹೆಚ್ಚಳಕ್ಕೆ ಆಧಾರವಾಗಿರುವ ವಿವಿಧ ಕಾರ್ಯವಿಧಾನಗಳನ್ನು ಪ್ರತಿಬಿಂಬಿಸುತ್ತದೆ. ಅಧ್ಯಯನದ ಫಲಿತಾಂಶಗಳು ಇದು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್, ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ಅಲ್ಲ, ಇದು ಸಕ್ರಿಯ ಜಿಎಲ್ಪಿ -1 ಸಾಂದ್ರತೆಯ ಹೆಚ್ಚಳವನ್ನು ತೋರಿಸುತ್ತದೆ.
ಆರೋಗ್ಯವಂತ ಸ್ವಯಂಸೇವಕರ ಅಧ್ಯಯನದಲ್ಲಿ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ತೆಗೆದುಕೊಳ್ಳುವುದರಿಂದ ಗ್ಲೂಕೋಸ್ ಸಾಂದ್ರತೆಯು ಕಡಿಮೆಯಾಗುವುದಿಲ್ಲ ಮತ್ತು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾಕ್ಕೆ ಕಾರಣವಾಗಲಿಲ್ಲ, ಇದು ಇನ್ಸುಲಿನೊಟ್ರೊಪಿಕ್ ಪರಿಣಾಮದ ಗ್ಲೂಕೋಸ್-ಅವಲಂಬಿತ ಸ್ವರೂಪ ಮತ್ತು ಗ್ಲುಕಗನ್ ಸಂಶ್ಲೇಷಣೆಯ ನಿಗ್ರಹವನ್ನು ಖಚಿತಪಡಿಸುತ್ತದೆ.
ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ ಹೊಂದಿರುವ ರೋಗಿಗಳನ್ನು ಒಳಗೊಂಡ ಯಾದೃಚ್ ized ಿಕ, ಪ್ಲಸೀಬೊ-ನಿಯಂತ್ರಿತ ಅಧ್ಯಯನದಲ್ಲಿ, ಆಂಟಿ-ಹೈಪರ್ಟೆನ್ಸಿವ್ drugs ಷಧಿಗಳ ಸಂಯೋಜಿತ ಬಳಕೆ (ಪಟ್ಟಿಯ ಒಂದು ಅಥವಾ ಹೆಚ್ಚಿನವು: ಎಸಿಇ ಪ್ರತಿರೋಧಕಗಳು, ಎಆರ್ಎ II, ಬಿಕೆಕೆ, ಬೀಟಾ-ಬ್ಲಾಕರ್ಗಳು, ಮೂತ್ರವರ್ಧಕಗಳು) ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ರೋಗಿಗಳು ಚೆನ್ನಾಗಿ ಸಹಿಸಿಕೊಳ್ಳುತ್ತಾರೆ. ಈ ವರ್ಗದ ರೋಗಿಗಳಲ್ಲಿ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸ್ವಲ್ಪ ಹೈಪೊಟೆನ್ಸಿವ್ ಪರಿಣಾಮವನ್ನು ತೋರಿಸಿದೆ: ದೈನಂದಿನ 100 ಮಿಗ್ರಾಂ ಪ್ರಮಾಣದಲ್ಲಿ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಎಸ್ಬಿಪಿಯ ಸರಾಸರಿ ದೈನಂದಿನ ಹೊರರೋಗಿ ಮೌಲ್ಯವನ್ನು 2 ಎಂಎಂ ಎಚ್ಜಿ ಕಡಿಮೆ ಮಾಡಿತು. ಪ್ಲಸೀಬೊ ಗುಂಪಿಗೆ ಹೋಲಿಸಿದರೆ. ಸಾಮಾನ್ಯ ರಕ್ತದೊತ್ತಡ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ, ಯಾವುದೇ ಹೈಪೊಟೆನ್ಸಿವ್ ಪರಿಣಾಮವನ್ನು ಗಮನಿಸಲಾಗಿಲ್ಲ.
ಹೃದಯ ಎಲೆಕ್ಟ್ರೋಫಿಸಿಯಾಲಜಿ ಮೇಲೆ ಪರಿಣಾಮ
ಆರೋಗ್ಯಕರ ಸ್ವಯಂಸೇವಕರಲ್ಲಿ ಯಾದೃಚ್ ized ಿಕ, ಪ್ಲಸೀಬೊ-ನಿಯಂತ್ರಿತ ಕ್ರಾಸ್ಒವರ್ ಅಧ್ಯಯನದಲ್ಲಿ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಒಮ್ಮೆ 100 ಅಥವಾ 800 ಮಿಗ್ರಾಂ (ಶಿಫಾರಸು ಮಾಡಿದ ಪ್ರಮಾಣಕ್ಕಿಂತ 8 ಪಟ್ಟು ಹೆಚ್ಚು) ಅಥವಾ ಪ್ಲಸೀಬೊ ಪ್ರಮಾಣದಲ್ಲಿ ಬಳಸಲಾಗುತ್ತದೆ. T ಷಧದ ಯಾವುದೇ ಪರಿಣಾಮದ ಶಿಫಾರಸು ಮಾಡಲಾದ ಚಿಕಿತ್ಸಕ ಪ್ರಮಾಣವನ್ನು ಕ್ಯೂಟಿ ಮಧ್ಯಂತರದ ಅವಧಿಯ ಮೇಲೆ ತೆಗೆದುಕೊಂಡ ನಂತರ, ಅದರ ಪ್ಲಾಸ್ಮಾ ಸಿ ಸಮಯದಲ್ಲಿಗರಿಷ್ಠ , ಮತ್ತು ಅಧ್ಯಯನದ ಉದ್ದಕ್ಕೂ ಪರಿಶೀಲನೆಯ ಇತರ ಹಂತಗಳಲ್ಲಿ ಗಮನಿಸಲಾಗಿಲ್ಲ. 800 ಮಿಗ್ರಾಂ ತೆಗೆದುಕೊಂಡ ನಂತರ, value ಷಧಿಯನ್ನು ತೆಗೆದುಕೊಂಡ 3 ಗಂಟೆಗಳ ನಂತರ ಆರಂಭಿಕ ಮೌಲ್ಯಕ್ಕೆ ಹೋಲಿಸಿದರೆ ಕ್ಯೂಟಿ ಮಧ್ಯಂತರದ ಅವಧಿಯಲ್ಲಿ ಪ್ಲೇಸಿಬೊ-ಹೊಂದಾಣಿಕೆಯ ಸರಾಸರಿ ಬದಲಾವಣೆಯ ಗರಿಷ್ಠ ಹೆಚ್ಚಳ 8 ಎಂಎಸ್. ಇದೇ ರೀತಿಯ ಹೆಚ್ಚಳವನ್ನು ಪ್ರಾಯೋಗಿಕವಾಗಿ ಅತ್ಯಲ್ಪವೆಂದು ರೇಟ್ ಮಾಡಲಾಗಿದೆ. 800 ಮಿಗ್ರಾಂ ತೆಗೆದುಕೊಂಡ ನಂತರ, ಪ್ಲಾಸ್ಮಾ ಸಿ ಮೌಲ್ಯಗರಿಷ್ಠ 100 ಮಿಗ್ರಾಂ ಚಿಕಿತ್ಸಕ ಪ್ರಮಾಣವನ್ನು ತೆಗೆದುಕೊಂಡ ನಂತರ ಸೀತಾಗ್ಲಿಪ್ಟಿನ್ ಅನುಗುಣವಾದ ಮೌಲ್ಯಕ್ಕಿಂತ ಸುಮಾರು 11 ಪಟ್ಟು ಹೆಚ್ಚಾಗಿದೆ.
ಆರೋಗ್ಯಕರ ಸ್ವಯಂಸೇವಕರ ಜೈವಿಕ ಸಮತೋಲನ ಅಧ್ಯಯನದ ಫಲಿತಾಂಶಗಳು ಕಾಂಬಿನೇಶನ್ ಮಾತ್ರೆಗಳು (ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್) 500/50 ಮಿಗ್ರಾಂ ಮತ್ತು 1000/50 ಮಿಗ್ರಾಂ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಸೂಕ್ತ ಪ್ರಮಾಣಗಳ ಪ್ರತ್ಯೇಕ ಆಡಳಿತಕ್ಕೆ ಜೈವಿಕ ಸಮಾನತೆಯನ್ನು ಹೊಂದಿವೆ ಎಂದು ತೋರಿಸಿದೆ.
ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಕಡಿಮೆ ಮತ್ತು ಹೆಚ್ಚಿನ ಪ್ರಮಾಣವನ್ನು ಹೊಂದಿರುವ ಮಾತ್ರೆಗಳ ಸಾಬೀತಾದ ಜೈವಿಕ ಅಸಮಾನತೆಯನ್ನು ಗಮನಿಸಿದರೆ, ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಮಧ್ಯಂತರ ಡೋಸ್ (ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್) 850/50 ಮಿಗ್ರಾಂ ಹೊಂದಿರುವ ಮಾತ್ರೆಗಳಿಗೆ ಜೈವಿಕ ಸಮಾನತೆಯನ್ನು ನೀಡಲಾಯಿತು, ನಿಗದಿತ ಡೋಸ್ ಸಂಯೋಜನೆಯನ್ನು ಟ್ಯಾಬ್ಲೆಟ್ನಲ್ಲಿ ಸಂಯೋಜಿಸಲಾಗಿದೆ.
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಸಂಪೂರ್ಣ ಜೈವಿಕ ಲಭ್ಯತೆ ಸರಿಸುಮಾರು 87% ಆಗಿದೆ. ಕೊಬ್ಬಿನ meal ಟವಾದ ಅದೇ ಸಮಯದಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ತೆಗೆದುಕೊಳ್ಳುವುದರಿಂದ ಸಂಯೋಜನೆಯ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುವುದಿಲ್ಲ.
ಮೆಟ್ಫಾರ್ಮಿನ್. ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ 500 ಮಿಗ್ರಾಂ ಪ್ರಮಾಣದಲ್ಲಿ ತೆಗೆದುಕೊಂಡಾಗ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಸಂಪೂರ್ಣ ಜೈವಿಕ ಲಭ್ಯತೆ 50-60%. 500 ರಿಂದ 1500 ಮಿಗ್ರಾಂ ಮತ್ತು 850 ರಿಂದ 2550 ಮಿಗ್ರಾಂ ಪ್ರಮಾಣದಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಒಂದು ಡೋಸ್ನ ಅಧ್ಯಯನದ ಫಲಿತಾಂಶಗಳು ಹೆಚ್ಚುತ್ತಿರುವ ಡೋಸ್ನೊಂದಿಗೆ ಡೋಸ್ ಅನುಪಾತದ ಉಲ್ಲಂಘನೆಯನ್ನು ಸೂಚಿಸುತ್ತವೆ, ಇದು ವೇಗವರ್ಧಿತ ವಿಸರ್ಜನೆಗಿಂತ ಕಡಿಮೆ ಹೀರಿಕೊಳ್ಳುವಿಕೆಯಿಂದಾಗಿ ಕಂಡುಬರುತ್ತದೆ. ಪ್ಲಾಸ್ಮಾ ಸಿ ಇಳಿಕೆಗೆ ಸಾಕ್ಷಿಯಾಗಿ, ಆಹಾರದೊಂದಿಗೆ ಹೊಂದಾಣಿಕೆಯ ಬಳಕೆಯು ಹೀರಿಕೊಳ್ಳುವ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಪ್ರಮಾಣ ಮತ್ತು ಪ್ರಮಾಣವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆಗರಿಷ್ಠ ಸುಮಾರು 40% ರಷ್ಟು, ಎಯುಸಿಯಲ್ಲಿ ಸುಮಾರು 25% ರಷ್ಟು ಇಳಿಕೆ, ಮತ್ತು ಸಿ ತಲುಪಲು 35 ನಿಮಿಷಗಳ ವಿಳಂಬಗರಿಷ್ಠ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ drug ಷಧದ ಇದೇ ಪ್ರಮಾಣವನ್ನು ತೆಗೆದುಕೊಂಡ ನಂತರ ಅನುಗುಣವಾದ ನಿಯತಾಂಕಗಳ ಮೌಲ್ಯಗಳೊಂದಿಗೆ ಹೋಲಿಸಿದರೆ ಆಹಾರದೊಂದಿಗೆ ಏಕಕಾಲದಲ್ಲಿ 850 ಮಿಗ್ರಾಂ ಪ್ರಮಾಣದಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಒಂದು ಡೋಸ್ ನಂತರ. ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳನ್ನು ಕಡಿಮೆ ಮಾಡುವ ವೈದ್ಯಕೀಯ ಮಹತ್ವವನ್ನು ಸ್ಥಾಪಿಸಲಾಗಿಲ್ಲ.
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್. ಮಧ್ಯಮ ವಿss ಒಂದೇ ಐವಿ ಚುಚ್ಚುಮದ್ದಿನ ನಂತರ, ಆರೋಗ್ಯವಂತ ಸ್ವಯಂಸೇವಕರಲ್ಲಿ 100 ಮಿಗ್ರಾಂ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸರಿಸುಮಾರು 198 ಲೀ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಭಾಗವು ಪ್ಲಾಸ್ಮಾ ಪ್ರೋಟೀನ್ಗಳಿಗೆ ವ್ಯತಿರಿಕ್ತವಾಗಿ ಬಂಧಿಸುತ್ತದೆ (38%).
ಮೆಟ್ಫಾರ್ಮಿನ್. ವಿಡಿ 850 ಮಿಗ್ರಾಂ ಸರಾಸರಿ (654 ± 358) ಲೀ ಒಂದು ಮೌಖಿಕ ಡೋಸ್ ನಂತರ ಮೆಟ್ಫಾರ್ಮಿನ್. ಮೆಟ್ಫಾರ್ಮಿನ್ ಬಹಳ ಕಡಿಮೆ ಪ್ರಮಾಣದಲ್ಲಿ ಪ್ಲಾಸ್ಮಾ ಪ್ರೋಟೀನ್ಗಳಿಗೆ ಬಂಧಿಸುತ್ತದೆ. ಮೆಟ್ಫಾರ್ಮಿನ್ ಅನ್ನು ಭಾಗಶಃ ಮತ್ತು ತಾತ್ಕಾಲಿಕವಾಗಿ ಕೆಂಪು ರಕ್ತ ಕಣಗಳಲ್ಲಿ ವಿತರಿಸಲಾಗುತ್ತದೆ. ಶಿಫಾರಸು ಮಾಡಲಾದ ಪ್ರಮಾಣಗಳು ಮತ್ತು ವಿಧಾನಗಳಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ಬಳಸುವಾಗ, ಪ್ಲಾಸ್ಮಾ ಸಿss (ಸಾಮಾನ್ಯವಾಗಿ ಸಿಗರಿಷ್ಠ ಗರಿಷ್ಠ ಪ್ರಮಾಣವನ್ನು ತೆಗೆದುಕೊಂಡ ನಂತರವೂ 5 μg / ml ಗಿಂತ ಹೆಚ್ಚಿಲ್ಲ.
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್. ಸೀತಾಗ್ಲಿಪ್ಟಿನ್ ನ ಸರಿಸುಮಾರು 79% ಮೂತ್ರಪಿಂಡಗಳಿಂದ ಬದಲಾಗದೆ ಹೊರಹಾಕಲ್ಪಡುತ್ತದೆ, ಚಯಾಪಚಯ ರೂಪಾಂತರವು ಕಡಿಮೆ.
14 ಸಿ-ಲೇಬಲ್ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಮೌಖಿಕವಾಗಿ ನಿರ್ವಹಿಸಿದ ನಂತರ, ಸರಿಸುಮಾರು 16% ರಷ್ಟು ವಿಕಿರಣಶೀಲತೆಯನ್ನು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮೆಟಾಬೊಲೈಟ್ಗಳಾಗಿ ಹೊರಹಾಕಲಾಗುತ್ತದೆ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ 6 ಮೆಟಾಬೊಲೈಟ್ಗಳ ಜಾಡಿನ ಸಾಂದ್ರತೆಯನ್ನು ಗುರುತಿಸಲಾಗಿದೆ, ಇದು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಪ್ಲಾಸ್ಮಾ ಡಿಪಿಪಿ -4 ಪ್ರತಿಬಂಧಕ ಚಟುವಟಿಕೆಗೆ ಕಾರಣವಾಗಲಿಲ್ಲ. ಅಧ್ಯಯನಗಳಲ್ಲಿ ಇನ್ ವಿಟ್ರೊ ಸೈಟೋಕ್ರೋಮ್ ವ್ಯವಸ್ಥೆಯ ಐಸೊಎಂಜೈಮ್ಗಳನ್ನು ಸಿವೈಪಿ 3 ಎ 4 ಮತ್ತು ಸಿವೈಪಿ 2 ಸಿ 8 ಅನ್ನು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಸೀಮಿತ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯಲ್ಲಿ ಒಳಗೊಂಡಿರುವ ಪ್ರಮುಖವೆಂದು ಗುರುತಿಸಲಾಗಿದೆ.
ಮೆಟ್ಫಾರ್ಮಿನ್. ಮೆಟ್ಫಾರ್ಮಿನ್ ಆರೋಗ್ಯವಂತ ಸ್ವಯಂಸೇವಕರಿಗೆ ಒಂದೇ ಐವಿ ಆಡಳಿತದ ನಂತರ, ಬಹುತೇಕ ಸಂಪೂರ್ಣ ಆಡಳಿತದ ಪ್ರಮಾಣವನ್ನು ಮೂತ್ರಪಿಂಡಗಳು ಬದಲಾಗದೆ ಹೊರಹಾಕುತ್ತವೆ. ಪಿತ್ತಜನಕಾಂಗದಲ್ಲಿ ಚಯಾಪಚಯ ಬದಲಾವಣೆಗಳು ಮತ್ತು ವಿಸರ್ಜನೆ ಸಂಭವಿಸುವುದಿಲ್ಲ.
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್. ಆರೋಗ್ಯಕರ ಸ್ವಯಂಸೇವಕರು 14 ಸಿ-ಲೇಬಲ್ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಸೇವಿಸಿದ ನಂತರ, ಪರಿಚಯಿಸಲಾದ ಎಲ್ಲಾ ವಿಕಿರಣಶೀಲತೆಯನ್ನು ಒಂದು ವಾರದೊಳಗೆ ದೇಹದಿಂದ ಹೊರಹಾಕಲಾಯಿತು. 13% ಕರುಳಿನ ಮೂಲಕ ಮತ್ತು 87% ಮೂತ್ರಪಿಂಡಗಳ ಮೂಲಕ. ಸರಾಸರಿ ಟಿ1/2 100 ಮಿಗ್ರಾಂ ಮೌಖಿಕ ಆಡಳಿತವನ್ನು ಹೊಂದಿರುವ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸುಮಾರು 12.4 ಗಂಟೆಗಳು, ಮೂತ್ರಪಿಂಡದ ತೆರವು ಸುಮಾರು 350 ಮಿಲಿ / ನಿಮಿಷ.
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ವಿಸರ್ಜನೆಯನ್ನು ಮುಖ್ಯವಾಗಿ ಮೂತ್ರಪಿಂಡದ ವಿಸರ್ಜನೆಯಿಂದ ಸಕ್ರಿಯ ಕೊಳವೆಯಾಕಾರದ ಸ್ರವಿಸುವಿಕೆಯಿಂದ ನಡೆಸಲಾಗುತ್ತದೆ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮೂರನೆಯ ವಿಧದ ಮಾನವನ (hОAT-3) ಸಾವಯವ ಅಯಾನುಗಳ ಸಾಗಣೆಯ ತಲಾಧಾರವಾಗಿದೆ, ಇದು ಮೂತ್ರಪಿಂಡಗಳಿಂದ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಹೊರಹಾಕುವಲ್ಲಿ ತೊಡಗಿದೆ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಾಗಣೆಯಲ್ಲಿ HOAT-3 ನ ಒಳಗೊಳ್ಳುವಿಕೆಯ ವೈದ್ಯಕೀಯ ಮಹತ್ವವನ್ನು ಸ್ಥಾಪಿಸಲಾಗಿಲ್ಲ. ಪಿ-ಜಿಪಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಮೂತ್ರಪಿಂಡ ನಿರ್ಮೂಲನೆಗೆ ಒಳಪಡಿಸಬಹುದು (ತಲಾಧಾರವಾಗಿ), ಆದಾಗ್ಯೂ, ಪಿ-ಜಿಪಿ ಪ್ರತಿರೋಧಕ ಸೈಕ್ಲೋಸ್ಪೊರಿನ್ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಮೂತ್ರಪಿಂಡದ ತೆರವು ಕಡಿಮೆ ಮಾಡುವುದಿಲ್ಲ.
ಮೆಟ್ಫಾರ್ಮಿನ್. ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಮೂತ್ರಪಿಂಡದ ಕ್ಲಿಯರೆನ್ಸ್ ಕ್ರಿಯೇಟಿನೈನ್ ಕ್ಲಿಯರೆನ್ಸ್ ಅನ್ನು 3.5 ಪಟ್ಟು ಮೀರಿದೆ, ಇದು ಸಕ್ರಿಯ ಮೂತ್ರಪಿಂಡದ ಸ್ರವಿಸುವಿಕೆಯನ್ನು ವಿಸರ್ಜನೆಯ ಮುಖ್ಯ ಮಾರ್ಗವೆಂದು ಸೂಚಿಸುತ್ತದೆ. ಮೆಟ್ಫಾರ್ಮಿನ್ ತೆಗೆದುಕೊಂಡ ನಂತರ, ಪ್ಲಾಸ್ಮಾ ಟಿ ಯಲ್ಲಿ ಮೊದಲ 24 ಗಂಟೆಗಳಲ್ಲಿ ಹೀರಿಕೊಳ್ಳುವ drug ಷಧದ ಸುಮಾರು 90% ಮೂತ್ರಪಿಂಡಗಳಿಂದ ಹೊರಹಾಕಲ್ಪಡುತ್ತದೆ1/2 ಸರಿಸುಮಾರು 6.2 ಗಂಟೆಗಳ, ರಕ್ತದಲ್ಲಿ ಈ ಮೌಲ್ಯವನ್ನು 17.6 ಗಂಟೆಗಳವರೆಗೆ ವಿಸ್ತರಿಸಲಾಗುತ್ತದೆ, ಇದು ಕೆಂಪು ರಕ್ತ ಕಣಗಳ ಸಂಭಾವ್ಯ ವಿತರಣಾ ವಿಭಾಗವಾಗಿ ಭಾಗವಹಿಸುವಿಕೆಯನ್ನು ಸೂಚಿಸುತ್ತದೆ.
ಪ್ರತ್ಯೇಕ ರೋಗಿಗಳ ಗುಂಪುಗಳಲ್ಲಿ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳು
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಗಳಲ್ಲಿನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ ಅನ್ನು ಹೋಲುತ್ತದೆ.
ಮೆಟ್ಫಾರ್ಮಿನ್. ಸಂರಕ್ಷಿತ ಮೂತ್ರಪಿಂಡದ ಕ್ರಿಯೆಯೊಂದಿಗೆ, ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಮತ್ತು ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಗಳಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ಅನ್ನು ಒಂದೇ ಮತ್ತು ಪುನರಾವರ್ತಿತ ಆಡಳಿತದ ನಂತರ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳು ಒಂದೇ ಆಗಿರುತ್ತವೆ, ಚಿಕಿತ್ಸಕ ಪ್ರಮಾಣವನ್ನು ತೆಗೆದುಕೊಳ್ಳುವಾಗ drug ಷಧವು ಸಂಗ್ರಹವಾಗುವುದಿಲ್ಲ.
ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ರೋಗಿಗಳಿಗೆ ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು ಸೂಚಿಸಬಾರದು ("ವಿರೋಧಾಭಾಸಗಳು" ನೋಡಿ).
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್. ಮಧ್ಯಮ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ರೋಗಿಗಳಲ್ಲಿ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಪ್ಲಾಸ್ಮಾ ಎಯುಸಿಯಲ್ಲಿ ಸರಿಸುಮಾರು 2 ಪಟ್ಟು ಹೆಚ್ಚಳವನ್ನು ಗುರುತಿಸಲಾಗಿದೆ, ಮತ್ತು ತೀವ್ರ ಮತ್ತು ಟರ್ಮಿನಲ್ ಹಂತಗಳನ್ನು ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ (ಹೆಮೋಡಯಾಲಿಸಿಸ್ನಲ್ಲಿ), ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಗಳಲ್ಲಿನ ನಿಯಂತ್ರಣ ಮೌಲ್ಯಗಳಿಗೆ ಹೋಲಿಸಿದರೆ ಎಯುಸಿಯ ಹೆಚ್ಚಳವು 4 ಪಟ್ಟು ಹೆಚ್ಚಾಗಿದೆ.
ಮೆಟ್ಫಾರ್ಮಿನ್. ಕಡಿಮೆ ಮೂತ್ರಪಿಂಡದ ಕ್ರಿಯೆಯ ರೋಗಿಗಳಲ್ಲಿ (ಕ್ರಿಯೇಟಿನೈನ್ ಕ್ಲಿಯರೆನ್ಸ್) ಟಿ1/2 ಕ್ರಿಯೇಟಿನೈನ್ ಕ್ಲಿಯರೆನ್ಸ್ನ ಇಳಿಕೆಗೆ ಅನುಗುಣವಾಗಿ ಮೂತ್ರಪಿಂಡದ ತೆರವು ಕಡಿಮೆಯಾಗುತ್ತದೆ.
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್. ಮಧ್ಯಮ ಯಕೃತ್ತಿನ ಕೊರತೆಯಿರುವ ರೋಗಿಗಳಲ್ಲಿ (ಚೈಲ್ಡ್-ಪಗ್ ಪ್ರಮಾಣದಲ್ಲಿ 7–9 ಅಂಕಗಳು), ಎಯುಸಿ ಮತ್ತು ಸಿ ಯ ಸರಾಸರಿ ಮೌಲ್ಯಗಳುಗರಿಷ್ಠ 100 ಮಿಗ್ರಾಂನ ಒಂದು ಡೋಸ್ ನಂತರ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಆರೋಗ್ಯಕರ ವ್ಯಕ್ತಿಗಳೊಂದಿಗೆ ಹೋಲಿಸಿದರೆ ಕ್ರಮವಾಗಿ 21 ಮತ್ತು 13% ಹೆಚ್ಚಾಗುತ್ತದೆ. ಈ ವ್ಯತ್ಯಾಸವು ಪ್ರಾಯೋಗಿಕವಾಗಿ ಮಹತ್ವದ್ದಾಗಿಲ್ಲ. ತೀವ್ರವಾದ ಯಕೃತ್ತಿನ ಕೊರತೆಯಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಬಳಕೆಯ ಬಗ್ಗೆ ಯಾವುದೇ ಕ್ಲಿನಿಕಲ್ ಮಾಹಿತಿಯಿಲ್ಲ (ಚೈಲ್ಡ್-ಪಗ್ ಪ್ರಮಾಣದಲ್ಲಿ 9 ಕ್ಕಿಂತ ಹೆಚ್ಚು ಅಂಕಗಳು). ಆದಾಗ್ಯೂ, ವಿಸರ್ಜನೆಯ ಪ್ರಧಾನವಾಗಿ ಮೂತ್ರಪಿಂಡದ ಮಾರ್ಗವನ್ನು ಆಧರಿಸಿ, ತೀವ್ರವಾದ ಯಕೃತ್ತಿನ ಕೊರತೆಯಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ನಲ್ಲಿ ಗಮನಾರ್ಹ ಬದಲಾವಣೆಗಳನ್ನು not ಹಿಸಲಾಗುವುದಿಲ್ಲ.
ಮೆಟ್ಫಾರ್ಮಿನ್. ಪಿತ್ತಜನಕಾಂಗದ ವೈಫಲ್ಯದ ರೋಗಿಗಳಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳ ಅಧ್ಯಯನಗಳನ್ನು ನಡೆಸಲಾಗಿಲ್ಲ.
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್. ಹಂತ I ಮತ್ತು II ರ ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ಡೇಟಾದ ವಿಶ್ಲೇಷಣೆಯ ಪ್ರಕಾರ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳ ಮೇಲೆ ಲಿಂಗವು ಪ್ರಾಯೋಗಿಕವಾಗಿ ಮಹತ್ವದ ಪರಿಣಾಮವನ್ನು ಬೀರಲಿಲ್ಲ.
ಮೆಟ್ಫಾರ್ಮಿನ್. ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳು ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಗಳು ಮತ್ತು ಲಿಂಗವನ್ನು ಆಧರಿಸಿ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಗಮನಾರ್ಹವಾಗಿ ಭಿನ್ನವಾಗಿಲ್ಲ. ನಿಯಂತ್ರಿತ ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳ ಪ್ರಕಾರ, ಪುರುಷರು ಮತ್ತು ಮಹಿಳೆಯರಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಪರಿಣಾಮಗಳು ಹೋಲುತ್ತವೆ.
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್. ಹಂತ I ಮತ್ತು II ರ ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳಿಂದ ದತ್ತಾಂಶದ ಜನಸಂಖ್ಯಾ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ವಿಶ್ಲೇಷಣೆಯ ಪ್ರಕಾರ, ರೋಗಿಗಳ ವಯಸ್ಸು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳ ಮೇಲೆ ಪ್ರಾಯೋಗಿಕವಾಗಿ ಮಹತ್ವದ ಪರಿಣಾಮವನ್ನು ಬೀರಲಿಲ್ಲ. ವಯಸ್ಸಾದ ರೋಗಿಗಳಲ್ಲಿ (65–80 ವರ್ಷಗಳು) ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಾಂದ್ರತೆಯು ಯುವ ರೋಗಿಗಳಿಗಿಂತ ಸುಮಾರು 19% ಹೆಚ್ಚಾಗಿದೆ.
ಮೆಟ್ಫಾರ್ಮಿನ್. ಆರೋಗ್ಯವಂತ ವೃದ್ಧರಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ನಿಯಂತ್ರಿತ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ಅಧ್ಯಯನಗಳಿಂದ ಸೀಮಿತ ದತ್ತಾಂಶವು ಅವರ ಒಟ್ಟು ಪ್ಲಾಸ್ಮಾ ಕ್ಲಿಯರೆನ್ಸ್ ಕಡಿಮೆಯಾಗಿದೆ ಎಂದು ಸೂಚಿಸುತ್ತದೆ, ಟಿ1/2 ಉದ್ದ, ಮತ್ತು ಸಿ ಮೌಲ್ಯಗರಿಷ್ಠ ಯುವ ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಗಳಿಗೆ ಹೋಲಿಸಿದರೆ ಹೆಚ್ಚಾಗುತ್ತದೆ. ಈ ಡೇಟಾ ಎಂದರೆ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ನಲ್ಲಿ ವಯಸ್ಸಿಗೆ ಸಂಬಂಧಿಸಿದ ಬದಲಾವಣೆಗಳು ಮೂತ್ರಪಿಂಡದ ವಿಸರ್ಜನಾ ಕಾರ್ಯದಲ್ಲಿನ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗಿದೆ.
ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಚಿಕಿತ್ಸೆಯನ್ನು ≥80 ವರ್ಷ ವಯಸ್ಸಿನಲ್ಲಿ ವಯಸ್ಸಾದವರಿಗೆ ಸೂಚಿಸಲಾಗುವುದಿಲ್ಲ, ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯವು ಕಡಿಮೆಯಾಗುವುದಿಲ್ಲ ಎಂದು ಕ್ರಿಯೇಟಿನೈನ್ ಕ್ಲಿಯರೆನ್ಸ್ ಸೂಚಿಸುವ ವ್ಯಕ್ತಿಗಳನ್ನು ಹೊರತುಪಡಿಸಿ ("ಮುನ್ನೆಚ್ಚರಿಕೆಗಳು" ನೋಡಿ, ಮೆಟ್ಫಾರ್ಮಿನ್).
ಮಕ್ಕಳಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯ ಅಧ್ಯಯನಗಳನ್ನು ನಡೆಸಲಾಗಿಲ್ಲ.
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್. ಹಂತ I ಮತ್ತು II ರ ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳಿಂದ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ಡೇಟಾದ ವಿಶ್ಲೇಷಣೆಯ ಪ್ರಕಾರ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳ ಮೇಲೆ ಜನಾಂಗವು ಪ್ರಾಯೋಗಿಕವಾಗಿ ಮಹತ್ವದ ಪರಿಣಾಮವನ್ನು ಬೀರಲಿಲ್ಲ. ಕಕೇಶಿಯನ್ ಮತ್ತು ಮಂಗೋಲಾಯ್ಡ್ ಜನಾಂಗಗಳ ಪ್ರತಿನಿಧಿಗಳು, ಲ್ಯಾಟಿನ್ ಅಮೇರಿಕನ್ ದೇಶಗಳ ಪ್ರತಿನಿಧಿಗಳು ಮತ್ತು ಇತರ ಜನಾಂಗೀಯ ಮತ್ತು ಜನಾಂಗೀಯ ಗುಂಪುಗಳು.
ಮೆಟ್ಫಾರ್ಮಿನ್. ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳ ಮೇಲೆ ಓಟದ ಸಂಭಾವ್ಯ ಪರಿಣಾಮದ ಕುರಿತು ಅಧ್ಯಯನಗಳನ್ನು ನಡೆಸಲಾಗಿಲ್ಲ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ನಿಯಂತ್ರಿತ ಅಧ್ಯಯನಗಳ ಪ್ರಕಾರ, ಕಕೇಶಿಯನ್, ನೆಗ್ರೋಯಿಡ್ ಜನಾಂಗಗಳು ಮತ್ತು ಲ್ಯಾಟಿನ್ ಅಮೇರಿಕನ್ ದೇಶಗಳ ಪ್ರತಿನಿಧಿಗಳಲ್ಲಿ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಪರಿಣಾಮವನ್ನು ಹೋಲಿಸಬಹುದಾಗಿದೆ.
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್. ಹಂತ I ಮತ್ತು II ರ ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳಿಂದ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳ ಸಂಕೀರ್ಣ ಮತ್ತು ಜನಸಂಖ್ಯಾ ವಿಶ್ಲೇಷಣೆಯ ಪ್ರಕಾರ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳ ಮೇಲೆ BMI ಪ್ರಾಯೋಗಿಕವಾಗಿ ಮಹತ್ವದ ಪರಿಣಾಮವನ್ನು ಬೀರಲಿಲ್ಲ.
ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಎಂಬ ಪದಾರ್ಥಗಳ ಬಳಕೆ
ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಿಗೆ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣವನ್ನು ಸುಧಾರಿಸಲು ಆರಂಭಿಕ ಚಿಕಿತ್ಸೆಯಾಗಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಆಹಾರ ಮತ್ತು ವ್ಯಾಯಾಮದ ನಿಯಮಗಳು ಸಾಕಷ್ಟು ನಿಯಂತ್ರಣವನ್ನು ಅನುಮತಿಸದಿದ್ದರೆ.
ಮೆಟ್ಫಾರ್ಮಿನ್ ಅಥವಾ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು ಆಹಾರ ಮತ್ತು ವ್ಯಾಯಾಮದ ಪೂರಕವೆಂದು ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಇದು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣವನ್ನು ಸುಧಾರಿಸುತ್ತದೆ, ಅವರು ಮೆಟ್ಫಾರ್ಮಿನ್ ಅಥವಾ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಜೊತೆ ಮೊನೊಥೆರಪಿ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಸಾಕಷ್ಟು ನಿಯಂತ್ರಣವನ್ನು ಸಾಧಿಸಿಲ್ಲ, ಅಥವಾ ಎರಡು ಡಿವಿ ಯೊಂದಿಗೆ ವಿಫಲ ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯ ನಂತರ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಿಗೆ ಮೆಲ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನಗಳ (ಟ್ರಿಪಲ್ ಸಂಯೋಜನೆ: ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ + ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನ) ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಗ್ಲೈಸೆಮಿಯಾ ನಿಯಂತ್ರಣವನ್ನು ಸುಧಾರಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಈ ಮೂರು drugs ಷಧಿಗಳಲ್ಲಿ ಎರಡು: ಮೆಟ್ಫಾರ್ಮಿನ್, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅಥವಾ ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನಗಳು ಸಾಕಷ್ಟು ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣಕ್ಕೆ ಕಾರಣವಾಗುವುದಿಲ್ಲ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಿಗೆ ಥಿಯಾಜೊಲಿಡಿನಿಯೋನ್ಗಳ (ಪೆರಾಕ್ಸಿಸೋಮ್ ಪ್ರೋಲಿಫರೇಟರ್ನಿಂದ ಸಕ್ರಿಯಗೊಳಿಸಲಾದ PPARγ ರಿಸೆಪ್ಟರ್ ಅಗೊನಿಸ್ಟ್ಗಳು) ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣವನ್ನು ಸುಧಾರಿಸಲು ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಆಹಾರ ಮತ್ತು ವ್ಯಾಯಾಮದ ಕಟ್ಟುಪಾಡುಗಳನ್ನು ಈ ಮೂರು drugs ಷಧಿಗಳಲ್ಲಿ ಎರಡು ಸಂಯೋಜಿಸಿದಾಗ: ಮೆಟ್ಫಾರ್ಮಿನ್, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅಥವಾ ಥಿಯಾಜೊಲಿಡಿನ್ ಸಾಕಷ್ಟು ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣಕ್ಕೆ ಕಾರಣವಾಗಬೇಡಿ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಹೊಂದಿರುವ ರೋಗಿಗಳಿಗೆ ಇನ್ಸುಲಿನ್ ಸಂಯೋಜನೆಯಲ್ಲಿ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣವನ್ನು ಸುಧಾರಿಸಲು ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಇನ್ಸುಲಿನ್ ಜೊತೆಗೆ ಆಹಾರ ಮತ್ತು ವ್ಯಾಯಾಮದ ನಿಯಮವು ಸಾಕಷ್ಟು ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣಕ್ಕೆ ಕಾರಣವಾಗದಿದ್ದಾಗ.
ಅಪ್ಲಿಕೇಶನ್ ನಿರ್ಬಂಧಗಳು
ವಯಸ್ಸಾದವರಲ್ಲಿ ಬಳಸಿ
ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ಅನ್ನು ನಿರ್ಮೂಲನೆ ಮಾಡುವ ಮುಖ್ಯ ಮಾರ್ಗವೆಂದರೆ ಮೂತ್ರಪಿಂಡಗಳು ಮತ್ತು ಮೂತ್ರಪಿಂಡಗಳ ವಿಸರ್ಜನಾ ಕಾರ್ಯವು ವಯಸ್ಸಿಗೆ ತಕ್ಕಂತೆ ಕಡಿಮೆಯಾಗುವುದರಿಂದ, ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು ಸೂಚಿಸುವಾಗ ಮುನ್ನೆಚ್ಚರಿಕೆ ಕ್ರಮಗಳು ವಯಸ್ಸಿಗೆ ಅನುಗುಣವಾಗಿ ಹೆಚ್ಚಾಗುತ್ತವೆ. ವಯಸ್ಸಾದ ರೋಗಿಗಳು ಎಚ್ಚರಿಕೆಯಿಂದ ಡೋಸ್ ಆಯ್ಕೆ ಮತ್ತು ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯವನ್ನು ನಿಯಮಿತವಾಗಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುತ್ತಾರೆ ("ಮುನ್ನೆಚ್ಚರಿಕೆಗಳು" ನೋಡಿ, ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯ ಮೇಲ್ವಿಚಾರಣೆ).
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್. ಕ್ಲಿನಿಕಲ್ ಅಧ್ಯಯನಗಳ ಪ್ರಕಾರ, ವಯಸ್ಸಾದ (> 65 ವರ್ಷಗಳು) ರೋಗಿಗಳಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಸುರಕ್ಷತೆಯು ಯುವ ರೋಗಿಗಳಲ್ಲಿನ ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಸುರಕ್ಷತೆಗೆ ಹೋಲಿಸಬಹುದು (ಪಿಎಂ, ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಬಳಕೆಗೆ ಶಿಫಾರಸು ಮಾಡಲಾಗಿಲ್ಲ.
ಸಂತಾನೋತ್ಪತ್ತಿ ಕ್ರಿಯೆಯ ಮೇಲಿನ ಪರಿಣಾಮವನ್ನು ನಿರ್ಣಯಿಸಲು ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯ ಪ್ರಾಯೋಗಿಕ ಅಧ್ಯಯನಗಳು ಇಲ್ಲ.
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್. ದೈನಂದಿನ ಪ್ರಮಾಣದಲ್ಲಿ 250 ಮಿಗ್ರಾಂ / ಕೆಜಿ ವರೆಗೆ ಇಲಿಗಳಿಗೆ ಅಥವಾ 125 ಮಿಗ್ರಾಂ / ಕೆಜಿ ವರೆಗೆ ಮೊಲಗಳಿಗೆ ಮೌಖಿಕವಾಗಿ ನೀಡಿದಾಗ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಆರ್ಗನೊಜೆನೆಸಿಸ್ ಸಮಯದಲ್ಲಿ ಟೆರಾಟೋಜೆನಿಸಿಟಿಯನ್ನು ತೋರಿಸಲಿಲ್ಲ (ಇದು ಮಾನವರಲ್ಲಿ ಪ್ಲಾಸ್ಮಾ ಮಾನ್ಯತೆಯನ್ನು ಕ್ರಮವಾಗಿ 32 ಮತ್ತು 22 ಪಟ್ಟು ಮೀರಿದೆ, ಶಿಫಾರಸು ಮಾಡಿದ ದೈನಂದಿನ ಚಿಕಿತ್ಸಕ ಡೋಸ್ 100 ಮಿಗ್ರಾಂ ತೆಗೆದುಕೊಂಡ ನಂತರ) . ದಿನನಿತ್ಯದ 1000 ಮಿಗ್ರಾಂ / ಕೆಜಿ ಪ್ರಮಾಣದಲ್ಲಿ ಮೌಖಿಕವಾಗಿ ನಿರ್ವಹಿಸಿದಾಗ ಸಂತತಿಯಲ್ಲಿ ಪಕ್ಕೆಲುಬುಗಳ ವಿರೂಪತೆಯ ಆವರ್ತನದಲ್ಲಿ ಸ್ವಲ್ಪ ಹೆಚ್ಚಳ ಕಂಡುಬಂದಿದೆ (ಇದು ಶಿಫಾರಸು ಮಾಡಿದ ದೈನಂದಿನ ಡೋಸ್ 100 ಮಿಗ್ರಾಂ ತೆಗೆದುಕೊಂಡ ನಂತರ ಮಾನವರಲ್ಲಿ ಒಡ್ಡಿಕೊಳ್ಳುವುದನ್ನು ಸುಮಾರು 100 ಪಟ್ಟು ಹೆಚ್ಚಿಸುತ್ತದೆ). ಸ್ತನ್ಯಪಾನ ಸಮಯದಲ್ಲಿ ಎರಡೂ ಲಿಂಗಗಳ ಇಲಿಗಳ ಸಂತತಿಯಲ್ಲಿ ದೇಹದ ತೂಕದಲ್ಲಿ ಸ್ವಲ್ಪ ಇಳಿಕೆ ಕಂಡುಬಂದಿದೆ ಮತ್ತು ಗರ್ಭಿಣಿಯರಿಗೆ 1000 ಮಿಗ್ರಾಂ / ಕೆಜಿ ದೈನಂದಿನ ಡೋಸ್ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಮೌಖಿಕ ಆಡಳಿತದೊಂದಿಗೆ ಪುರುಷರಲ್ಲಿ ಸ್ತನ್ಯಪಾನದ ಕೊನೆಯಲ್ಲಿ ತೂಕ ಹೆಚ್ಚಳದ ಪ್ರಮಾಣ ಕಡಿಮೆಯಾಗಿದೆ. ಅದೇನೇ ಇದ್ದರೂ, ಪ್ರಾಯೋಗಿಕ ಸಂತಾನೋತ್ಪತ್ತಿ ಅಧ್ಯಯನಗಳ ದತ್ತಾಂಶವು ಯಾವಾಗಲೂ ಮಾನವ ಸಂತಾನೋತ್ಪತ್ತಿ ಕ್ರಿಯೆಯ ಮೇಲೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಪರಿಣಾಮದೊಂದಿಗೆ ನೇರವಾಗಿ ಸಂಬಂಧ ಹೊಂದಿಲ್ಲ.
ಮೆಟ್ಫಾರ್ಮಿನ್. 600 ಮಿಗ್ರಾಂ / ಕೆಜಿ ವರೆಗೆ ದೈನಂದಿನ ಪ್ರಮಾಣದಲ್ಲಿ ಇಲಿಗಳಿಗೆ ಮೌಖಿಕವಾಗಿ ನೀಡಿದಾಗ ಮೆಟ್ಫಾರ್ಮಿನ್ ಟೆರಾಟೋಜೆನಿಸಿಟಿಯನ್ನು ಪ್ರದರ್ಶಿಸಲಿಲ್ಲ. 2000 ಮಿಗ್ರಾಂ ಗರಿಷ್ಠ ಶಿಫಾರಸು ಮಾಡಿದ ದೈನಂದಿನ ಚಿಕಿತ್ಸಕ ಪ್ರಮಾಣವನ್ನು ತೆಗೆದುಕೊಂಡ ನಂತರ ಇದು ಮಾನವರಲ್ಲಿ ಪ್ಲಾಸ್ಮಾ ಮಾನ್ಯತೆಯನ್ನು 2 ಮತ್ತು 6 ಪಟ್ಟು (ಕ್ರಮವಾಗಿ ಇಲಿಗಳು ಮತ್ತು ಮೊಲಗಳಲ್ಲಿ) ಮೀರುತ್ತದೆ. ಭ್ರೂಣದಲ್ಲಿನ ಪ್ಲಾಸ್ಮಾ ಸಾಂದ್ರತೆಯ ಮೌಲ್ಯಗಳು ಭಾಗಶಃ ಜರಾಯು ವರ್ಗಾವಣೆಯನ್ನು ಸೂಚಿಸುತ್ತವೆ.
ಎದೆ ಹಾಲಿನಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯ ಘಟಕಗಳ ಸ್ರವಿಸುವಿಕೆಯನ್ನು ನಿರ್ಧರಿಸಲು ಪ್ರಾಯೋಗಿಕ ಅಧ್ಯಯನಗಳನ್ನು ನಡೆಸಲಾಗಿಲ್ಲ. ಪ್ರತ್ಯೇಕ ಘಟಕಗಳ ಅಧ್ಯಯನಗಳ ಪ್ರಕಾರ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ಎರಡೂ ಇಲಿಗಳ ಎದೆ ಹಾಲಿಗೆ ಸ್ರವಿಸುತ್ತದೆ. ಮಾನವನ ಎದೆ ಹಾಲಿಗೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸ್ರವಿಸುವ ಬಗ್ಗೆ ಯಾವುದೇ ಮಾಹಿತಿ ಇಲ್ಲ. ಆದ್ದರಿಂದ, ಹಾಲುಣಿಸುವ ಸಮಯದಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು ಸೂಚಿಸಬಾರದು.
ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಅಡ್ಡಪರಿಣಾಮಗಳು
ಪ್ಲಸೀಬೊ-ನಿಯಂತ್ರಿತ ಅಧ್ಯಯನಗಳಲ್ಲಿ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗಿನ ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಹೊಂದಿರುವ ರೋಗಿಗಳು ಚೆನ್ನಾಗಿ ಸಹಿಸಿಕೊಳ್ಳುತ್ತಿದ್ದರು.ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗೆ ಸಂಯೋಜಿತ ಚಿಕಿತ್ಸೆಯೊಂದಿಗೆ ಅಡ್ಡಪರಿಣಾಮಗಳ ಸಂಭವವನ್ನು ಪ್ಲೇಸ್ಬೊ ಜೊತೆಯಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ತೆಗೆದುಕೊಳ್ಳುವಾಗ ಆವರ್ತನಕ್ಕೆ ಹೋಲಿಸಬಹುದು.
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗೆ ಸಂಯೋಜಿತ ಚಿಕಿತ್ಸೆ
ಮೆಟ್ಫಾರ್ಮಿನ್ ಮೊನೊಥೆರಪಿ ಗುಂಪುಗಳೊಂದಿಗೆ ಹೋಲಿಸಿದರೆ ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯ ಗುಂಪಿನಲ್ಲಿ (ದಿನಕ್ಕೆ 500 ಅಥವಾ 1000 ಮಿಗ್ರಾಂ 2 ಬಾರಿ) ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ (ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ 50 ಮಿಗ್ರಾಂ + ಮೆಟ್ಫಾರ್ಮಿನ್ 500 ಅಥವಾ 1000 ಮಿಗ್ರಾಂ 2 ಬಾರಿ) ಆರಂಭಿಕ ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯ 24 ವಾರಗಳ ಪ್ಲಸೀಬೊ-ನಿಯಂತ್ರಿತ ಅಪವರ್ತನೀಯ ಅಧ್ಯಯನದಲ್ಲಿ. , ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ (ಪ್ರತಿದಿನ 100 ಮಿಗ್ರಾಂ) ಅಥವಾ ಪ್ಲಸೀಬೊ, the ಷಧಿಗೆ ಸಂಬಂಧಿಸಿದ ಈ ಕೆಳಗಿನ ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆಗಳನ್ನು ಗಮನಿಸಲಾಯಿತು, ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸಾ ಗುಂಪಿನಲ್ಲಿ ≥1% ಆವರ್ತನದೊಂದಿಗೆ ಮತ್ತು ಪ್ಲಸೀಬೊ ಗುಂಪಿನಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುತ್ತದೆ: ಅತಿಸಾರ (ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ + ಮೆಟ್ಫಾರ್ಮಿನ್ - 3.5%, ಮೆಟ್ಫಾರ್ಮಿನ್ - 3.3%, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ - 0%, ಪ್ಲಸೀಬೊ - 1.1%), ವಾಕರಿಕೆ (1.6, 2.5, 0 ಮತ್ತು 0.6%), ಡಿಸ್ಪೆಪ್ಸಿಯಾ (1.3, 1.1, 0 ಮತ್ತು 0%), ವಾಯು (1.3, 0.5, 0 ಮತ್ತು 0%), ವಾಂತಿ (1.1, 0.3, 0 ಮತ್ತು 0%), ತಲೆನೋವು (1.3, 1.1, 0.6 ಮತ್ತು 0%) ಮತ್ತು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ (1.1, 0.5, 0.6 ಮತ್ತು 0%).
ಪ್ರಸ್ತುತ ಮೆಟ್ಫಾರ್ಮಿನ್ ಚಿಕಿತ್ಸೆಗೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸೇರಿಸುವುದು
24 ವಾರಗಳ, ಪ್ಲಸೀಬೊ-ನಿಯಂತ್ರಿತ ಅಧ್ಯಯನದಲ್ಲಿ, ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗಿನ ಪ್ರಸ್ತುತ ಚಿಕಿತ್ಸೆಗೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ದಿನಕ್ಕೆ 100 ಮಿಗ್ರಾಂ ಪ್ರಮಾಣದಲ್ಲಿ ಸೇರಿಸಿದಾಗ, ಸಹ-ಆಡಳಿತಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ಏಕೈಕ ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆಯನ್ನು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಹೊಂದಿರುವ ಚಿಕಿತ್ಸಾ ಗುಂಪಿನಲ್ಲಿ ≥1% ಆವರ್ತನದೊಂದಿಗೆ ಮತ್ತು ಪ್ಲೇಸ್ಬೊ ಗುಂಪಿನಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುತ್ತದೆ. ವಾಕರಿಕೆ ಇತ್ತು (ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ + ಮೆಟ್ಫಾರ್ಮಿನ್ - 1.1%, ಪ್ಲೇಸ್ಬೊ + ಮೆಟ್ಫಾರ್ಮಿನ್ - 0.4%).
ಜೀರ್ಣಾಂಗವ್ಯೂಹದ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಮತ್ತು ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆಗಳು
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗಿನ ಸಂಯೋಜಿತ ಚಿಕಿತ್ಸೆಯ ಪ್ಲೇಸ್ಬೊ-ನಿಯಂತ್ರಿತ ಅಧ್ಯಯನಗಳಲ್ಲಿ, ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸಾ ಗುಂಪುಗಳಲ್ಲಿನ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ (ಸಾಂದರ್ಭಿಕ ಸಂಬಂಧವನ್ನು ಲೆಕ್ಕಿಸದೆ) ಸಂಭವಿಸುವಿಕೆಯು ಪ್ಲೇಸ್ಬೊ (1.3–1.6 ಮತ್ತು 2.1%) ನೊಂದಿಗೆ ಸಂಯೋಜಿಸಲ್ಪಟ್ಟ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಚಿಕಿತ್ಸಾ ಗುಂಪುಗಳಲ್ಲಿನ ಆವರ್ತನಕ್ಕೆ ಹೋಲಿಸಬಹುದು. ಕ್ರಮವಾಗಿ). ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ಗಳ ಸಂಯೋಜಿತ ಚಿಕಿತ್ಸಾ ಗುಂಪುಗಳಲ್ಲಿನ ಜಠರಗರುಳಿನ ಪ್ರದೇಶದಿಂದ (ಕಾರಣ-ಪರಿಣಾಮದ ಸಂಬಂಧವನ್ನು ಲೆಕ್ಕಿಸದೆ) ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಿದ ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆಗಳನ್ನು ಮೆಟ್ಫಾರ್ಮಿನ್ ಮೊನೊಥೆರಪಿ ಗುಂಪುಗಳಲ್ಲಿನ ಆವರ್ತನಕ್ಕೆ ಹೋಲಿಸಬಹುದು: ಅತಿಸಾರ (ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ + ಮೆಟ್ಫಾರ್ಮಿನ್ - 7.5%, ಮೆಟ್ಫಾರ್ಮಿನ್ - 7.7%), ವಾಕರಿಕೆ (4.8, 5.5%), ವಾಂತಿ (2.1, 0.5%), ಹೊಟ್ಟೆ ನೋವು (3, 3.8%). ಎಲ್ಲಾ ಅಧ್ಯಯನಗಳಲ್ಲಿ, ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ರೋಗದ ಪ್ರಾಯೋಗಿಕವಾಗಿ ವ್ಯಕ್ತಪಡಿಸಿದ ರೋಗಲಕ್ಷಣಗಳ ಎಲ್ಲಾ ವರದಿಗಳ ಆಧಾರದ ಮೇಲೆ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ರೂಪದಲ್ಲಿ ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆಗಳನ್ನು ದಾಖಲಿಸಲಾಗಿದೆ, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಸಾಂದ್ರತೆಯ ಹೆಚ್ಚುವರಿ ಅಳತೆಯ ಅಗತ್ಯವಿರಲಿಲ್ಲ.
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್, ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನದೊಂದಿಗೆ ಸಂಯೋಜಿತ ಚಿಕಿತ್ಸೆ
24 ವಾರಗಳಲ್ಲಿ, ಗ್ಲಿಮೆಪಿರೈಡ್ನೊಂದಿಗೆ ಪ್ರಸ್ತುತ ಸಂಯೋಜಿತ ಚಿಕಿತ್ಸೆಯ ಹಿನ್ನೆಲೆಗೆ ದಿನಕ್ಕೆ ≥4 ಮಿಗ್ರಾಂ / ದಿನಕ್ಕೆ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ≥1500 ಮಿಗ್ರಾಂ / ದಿನಕ್ಕೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ದಿನಕ್ಕೆ 100 ಮಿಗ್ರಾಂ ಪ್ರಮಾಣದಲ್ಲಿ ಪ್ಲೇಸ್ಬೊ-ನಿಯಂತ್ರಿತ ಅಧ್ಯಯನದಲ್ಲಿ, ಈ ಕೆಳಗಿನ ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆಗಳನ್ನು ಗಮನಿಸಲಾಗಿದೆ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಹೊಂದಿರುವ ಚಿಕಿತ್ಸೆಯ ಗುಂಪಿನಲ್ಲಿ ≥1% ಮತ್ತು ಪ್ಲಸೀಬೊ ಗುಂಪಿಗಿಂತ ಹೆಚ್ಚಾಗಿ: ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ (ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ - 13.8%, ಪ್ಲಸೀಬೊ - 0.9%), ಮಲಬದ್ಧತೆ (1.7 ಮತ್ತು 0%).
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್, ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು PPARγ ಅಗೊನಿಸ್ಟ್ ಜೊತೆ ಸಂಯೋಜಿತ ಚಿಕಿತ್ಸೆ
ರೋಸಿಗ್ಲಿಟಾಜೋನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗಿನ ಪ್ರಸ್ತುತ ಸಂಯೋಜಿತ ಚಿಕಿತ್ಸೆಯ ಹಿನ್ನೆಲೆಗೆ ವಿರುದ್ಧವಾಗಿ 100 ಮಿಗ್ರಾಂ / ದಿನಕ್ಕೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಬಳಸುವ ಪ್ಲೇಸ್ಬೊ-ನಿಯಂತ್ರಿತ ಅಧ್ಯಯನದ ಪ್ರಕಾರ, ಚಿಕಿತ್ಸೆಯ 18 ನೇ ವಾರದಲ್ಲಿ ಈ ಕೆಳಗಿನ ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದರೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಜೊತೆಗಿನ ಚಿಕಿತ್ಸಾ ಗುಂಪಿನಲ್ಲಿ ≥1% ಆವರ್ತನದೊಂದಿಗೆ ಮತ್ತು ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುತ್ತದೆ ಪ್ಲೇಸ್ಬೊ ಗುಂಪಿಗಿಂತ: ತಲೆನೋವು (ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ - 2.4%, ಪ್ಲೇಸ್ಬೊ - 0%), ಅತಿಸಾರ (1.8, 1.1%), ವಾಕರಿಕೆ (1.2, 1.1%), ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ (1 , 2, 0%), ವಾಂತಿ (1,2, 0%). ಸಂಯೋಜಿತ ಚಿಕಿತ್ಸೆಯ 54 ನೇ ವಾರದಲ್ಲಿ, ಈ ಕೆಳಗಿನ ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆಗಳು ಆಡಳಿತದೊಂದಿಗೆ ಸಂಬಂಧಿಸಿವೆ, ಚಿಕಿತ್ಸೆಯ ಗುಂಪಿನಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು the1% ಆವರ್ತನದೊಂದಿಗೆ ಮತ್ತು ಪ್ಲಸೀಬೊ ಗುಂಪಿಗಿಂತ ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುತ್ತದೆ: ತಲೆನೋವು (ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ - 2.4%, ಪ್ಲಸೀಬೊ - 0%) , ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ (2.4, 0%), ಮೇಲ್ಭಾಗದ ಶ್ವಾಸೇಂದ್ರಿಯ ಪ್ರದೇಶದ ಸೋಂಕುಗಳು (1.8, 0%), ವಾಕರಿಕೆ (1.2, 1.1%), ಕೆಮ್ಮು (1.2, 0%), ಚರ್ಮದ ಶಿಲೀಂಧ್ರಗಳ ಸೋಂಕು ( 1,2, 0%), ಬಾಹ್ಯ ಎಡಿಮಾ (1,2, 0%), ವಾಂತಿ (1,2, 0%).
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್, ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಇನ್ಸುಲಿನ್ ನೊಂದಿಗೆ ಸಂಯೋಜಿತ ಚಿಕಿತ್ಸೆ
24 ವಾರಗಳಲ್ಲಿ, ಪ್ಲೇಸ್ಬೊ-ನಿಯಂತ್ರಿತ ಅಧ್ಯಯನವು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ದಿನಕ್ಕೆ 100 ಮಿಗ್ರಾಂ ಪ್ರಮಾಣದಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗೆ day1500 ಮಿಗ್ರಾಂ / ದಿನಕ್ಕೆ ಮತ್ತು ಇನ್ಸುಲಿನ್ನ ಸ್ಥಿರ ಡೋಸ್ನಲ್ಲಿ ಪ್ರಸ್ತುತ ಸಂಯೋಜಿತ ಚಿಕಿತ್ಸೆಯ ಹಿನ್ನೆಲೆಗೆ ವಿರುದ್ಧವಾಗಿ, drug ಷಧಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳುವ ಮತ್ತು ≥1% ಆವರ್ತನದೊಂದಿಗೆ ಗಮನಿಸಿದ ಏಕೈಕ ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಹೊಂದಿರುವ ಚಿಕಿತ್ಸೆಯ ಗುಂಪು ಮತ್ತು ಪ್ಲಸೀಬೊ ಹೊಂದಿರುವ ಗುಂಪುಗಿಂತ ಹೆಚ್ಚಾಗಿ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ (ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ - 10.9%, ಪ್ಲಸೀಬೊ - 5.2%) ಇತ್ತು. ಮತ್ತೊಂದು 24 ವಾರಗಳ ಅಧ್ಯಯನದಲ್ಲಿ, ರೋಗಿಗಳು ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯೊಂದಿಗೆ (ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗೆ ಅಥವಾ ಇಲ್ಲದೆ) ಹೊಂದಾಣಿಕೆಯ ಚಿಕಿತ್ಸೆಯಾಗಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಪಡೆದರು, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗೆ ಚಿಕಿತ್ಸಾ ಗುಂಪಿನಲ್ಲಿ ≥1% ಆವರ್ತನದೊಂದಿಗೆ ಕಂಡುಬರುವ ಏಕೈಕ ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆ, ಮತ್ತು ಹೆಚ್ಚಾಗಿ ಪ್ಲೇಸ್ಬೊ ಗುಂಪಿನಲ್ಲಿ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ವಾಂತಿ (ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ - 1.1%, ಪ್ಲಸೀಬೊ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ - 0.4%).
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ (ದಿನಕ್ಕೆ 100 ಮಿಗ್ರಾಂ ಡೋಸ್) ಅಥವಾ ನಿಯಂತ್ರಣ drug ಷಧ (ಸಕ್ರಿಯ ಅಥವಾ ಪ್ಲಸೀಬೊ) ಬಳಕೆಯ 19 ಡಬಲ್-ಬ್ಲೈಂಡ್, ಯಾದೃಚ್ ized ಿಕ ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳ ಸಾಮಾನ್ಯೀಕೃತ ವಿಶ್ಲೇಷಣೆಯಲ್ಲಿ, ತೀವ್ರವಾದ ಪ್ಯಾಂಕ್ರಿಯಾಟೈಟಿಸ್ನ ಸಂಭವವು ಪ್ರತಿ ಗುಂಪಿನಲ್ಲಿ 100 ರೋಗಿಗಳ-ವರ್ಷದ ಚಿಕಿತ್ಸೆಗೆ 0.1 ಪ್ರಕರಣಗಳು (ನೋಡಿ “ಅಳತೆಗಳು ಮುನ್ನೆಚ್ಚರಿಕೆಗಳು ").
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗೆ ಸಂಯೋಜಿತ ಚಿಕಿತ್ಸೆಯೊಂದಿಗೆ ಪ್ರಮುಖ ಚಿಹ್ನೆಗಳು ಅಥವಾ ಇಸಿಜಿಯಲ್ಲಿ (ಕ್ಯೂಟಿಸಿ ಮಧ್ಯಂತರದ ಅವಧಿಯನ್ನು ಒಳಗೊಂಡಂತೆ) ಪ್ರಾಯೋಗಿಕವಾಗಿ ಮಹತ್ವದ ವಿಚಲನಗಳು ಕಂಡುಬಂದಿಲ್ಲ.
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಬಳಕೆಯಿಂದಾಗಿ ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆಗಳು
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಕಾರಣದಿಂದಾಗಿ ರೋಗಿಗಳು ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆಗಳನ್ನು ಅನುಭವಿಸಲಿಲ್ಲ, ಅದರ ಆವರ್ತನವು ≥1% ಆಗಿತ್ತು.
ಮೆಟ್ಫಾರ್ಮಿನ್ ಬಳಕೆಯಿಂದಾಗಿ ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆಗಳು
ಮೆಟ್ಫಾರ್ಮಿನ್ ಗುಂಪಿನಲ್ಲಿ> 5% ರೋಗಿಗಳಲ್ಲಿ ಮತ್ತು ಪ್ಲಸೀಬೊ ಗುಂಪಿನಲ್ಲಿ ಕಂಡುಬರುವ ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆಗಳು ಅತಿಸಾರ, ವಾಕರಿಕೆ / ವಾಂತಿ, ವಾಯು, ಅಸ್ತೇನಿಯಾ, ಡಿಸ್ಪೆಪ್ಸಿಯಾ, ಹೊಟ್ಟೆಯ ಅಸ್ವಸ್ಥತೆ ಮತ್ತು ತಲೆನೋವು.
ಮೊನೊಥೆರಪಿ ಮತ್ತು / ಅಥವಾ ಇತರ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ drugs ಷಧಿಗಳ ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ, ಅದರ ಭಾಗವಾಗಿರುವ ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅಥವಾ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯ ಬಳಕೆಯ ನಂತರದ ನೋಂದಣಿ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿ, ಹೆಚ್ಚುವರಿ ಪ್ರತಿಕೂಲ ಘಟನೆಗಳು ಬಹಿರಂಗಗೊಂಡಿವೆ. ಅನಿಶ್ಚಿತ ಗಾತ್ರದ ಜನಸಂಖ್ಯೆಯಿಂದ ಈ ಡೇಟಾವನ್ನು ಸ್ವಯಂಪ್ರೇರಣೆಯಿಂದ ಪಡೆಯಲಾಗಿದ್ದರಿಂದ, ಚಿಕಿತ್ಸೆಯೊಂದಿಗಿನ ಈ ಪ್ರತಿಕೂಲ ಘಟನೆಗಳ ಆವರ್ತನ ಮತ್ತು ಸಾಂದರ್ಭಿಕ ಸಂಬಂಧವನ್ನು ನಿರ್ಧರಿಸಲಾಗುವುದಿಲ್ಲ. ಈ ಪ್ರತಿಕೂಲ ಪರಿಣಾಮಗಳು ಸೇರಿದಂತೆ ಅತಿಸೂಕ್ಷ್ಮ ಪ್ರತಿಕ್ರಿಯೆಗಳು ಸೇರಿವೆ ಅನಾಫಿಲ್ಯಾಕ್ಸಿಸ್, ಆಂಜಿಯೋಎಡಿಮಾ, ಸ್ಕಿನ್ ರಾಶ್, ಉರ್ಟೇರಿಯಾ, ಸ್ಕಿನ್ ವ್ಯಾಸ್ಕುಲೈಟಿಸ್, ಸ್ಟೀವನ್ಸ್-ಜಾನ್ಸನ್ ಸಿಂಡ್ರೋಮ್ ಸೇರಿದಂತೆ ತೀವ್ರವಾದ ಚರ್ಮ ರೋಗಗಳು, ತೀವ್ರವಾದ ಪ್ಯಾಂಕ್ರಿಯಾಟೈಟಿಸ್, ಮಾರಣಾಂತಿಕ ಮತ್ತು ಮಾರಣಾಂತಿಕವಲ್ಲದ ಫಲಿತಾಂಶದೊಂದಿಗೆ ರಕ್ತಸ್ರಾವ ಮತ್ತು ನೆಕ್ರೋಟಿಕ್ ರೂಪಗಳು ಸೇರಿದಂತೆ, ಮೂತ್ರಪಿಂಡದ ಕ್ರಿಯೆಯನ್ನು ದುರ್ಬಲಗೊಳಿಸುವುದು, ತೀವ್ರವಾದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯ (ಡಯಾಲಿಸಿಸ್ ಕೆಲವೊಮ್ಮೆ ಅಗತ್ಯವಾಗಿರುತ್ತದೆ) ), ಮೇಲ್ಭಾಗದ ಶ್ವಾಸೇಂದ್ರಿಯ ಪ್ರದೇಶದ ಸೋಂಕು, ನಾಸೊಫಾರ್ಂಜೈಟಿಸ್, ಮಲಬದ್ಧತೆ, ವಾಂತಿ, ತಲೆನೋವು, ಆರ್ತ್ರಲ್ಜಿಯಾ, ಮೈಯಾಲ್ಜಿಯಾ, ಕಾಲು ನೋವು, ಬೆನ್ನು ನೋವು, ತುರಿಕೆ.
ಪ್ರಯೋಗಾಲಯ ಬದಲಾವಣೆಗಳು
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗಿನ ಚಿಕಿತ್ಸಾ ಗುಂಪುಗಳಲ್ಲಿನ ಪ್ರಯೋಗಾಲಯದ ನಿಯತಾಂಕಗಳ ವಿಚಲನಗಳ ಆವರ್ತನವನ್ನು ಚಿಕಿತ್ಸೆಯ ಗುಂಪುಗಳಲ್ಲಿನ ಪ್ಲೇಸ್ಬೊ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗೆ ಹೋಲಿಸಬಹುದು. ಹೆಚ್ಚಿನ, ಆದರೆ ಎಲ್ಲಾ ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳು ನ್ಯೂಟ್ರೊಫಿಲ್ಗಳ ಸಂಖ್ಯೆಯಲ್ಲಿನ ಹೆಚ್ಚಳದಿಂದಾಗಿ ಬಿಳಿ ರಕ್ತ ಕಣಗಳ ಸಂಖ್ಯೆಯಲ್ಲಿ (ಪ್ಲಸೀಬೊಗೆ ಹೋಲಿಸಿದರೆ ಅಂದಾಜು 200 / μl, ಚಿಕಿತ್ಸೆಯ ಆರಂಭದಲ್ಲಿ ಸರಾಸರಿ ವಿಷಯ 6600 / μl) ಕಂಡುಬಂದಿಲ್ಲ. ಈ ಬದಲಾವಣೆಯನ್ನು ಪ್ರಾಯೋಗಿಕವಾಗಿ ಮಹತ್ವದ್ದಾಗಿ ಪರಿಗಣಿಸಲಾಗುವುದಿಲ್ಲ.
ಮೆಟ್ಫಾರ್ಮಿನ್. 29 ವಾರಗಳ ಕಾಲ ನಡೆಯುವ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ನಿಯಂತ್ರಿತ ಕ್ಲಿನಿಕಲ್ ಅಧ್ಯಯನಗಳಲ್ಲಿ, ಸೈನೊಕೊಬಾಲಾಮಿನ್ನ ಸಾಮಾನ್ಯ ಸಾಂದ್ರತೆಯ ಇಳಿಕೆ (ವಿಟಮಿನ್ ಬಿ12) ಕ್ಲಿನಿಕಲ್ ಅಭಿವ್ಯಕ್ತಿಗಳಿಲ್ಲದೆ, ಸರಿಸುಮಾರು 7% ರೋಗಿಗಳಲ್ಲಿ ರಕ್ತದ ಸೀರಮ್ನಲ್ಲಿನ ಅಸಹಜ ಮೌಲ್ಯಗಳಿಗೆ. ವಿಟಮಿನ್ ಬಿ ಯ ಆಯ್ದ ಅಸಮರ್ಪಕ ಹೀರುವಿಕೆಯಿಂದಾಗಿ ಇದೇ ರೀತಿಯ ಇಳಿಕೆ12 (ಅವುಗಳೆಂದರೆ, ವಿಟಮಿನ್ ಬಿ ಹೀರಿಕೊಳ್ಳಲು ಅಗತ್ಯವಾದ ಕ್ಯಾಸಲ್ ಆಂತರಿಕ ಅಂಶದೊಂದಿಗೆ ಸಂಕೀರ್ಣದ ರಚನೆಯ ಉಲ್ಲಂಘನೆ12), ಬಹಳ ವಿರಳವಾಗಿ ರಕ್ತಹೀನತೆಯ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ನಿರ್ಮೂಲನೆ ಅಥವಾ ವಿಟಮಿನ್ ಬಿ ಯ ಹೆಚ್ಚುವರಿ ಸೇವನೆಯಿಂದ ಸುಲಭವಾಗಿ ಸರಿಪಡಿಸಬಹುದು12 ("ಮುನ್ನೆಚ್ಚರಿಕೆಗಳು" ನೋಡಿ).
ಸಂವಹನ
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ (ದಿನಕ್ಕೆ 50 ಮಿಗ್ರಾಂ 2 ಬಾರಿ) ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ (ದಿನಕ್ಕೆ 1000 ಮಿಗ್ರಾಂ 2 ಬಾರಿ) ಏಕಕಾಲದಲ್ಲಿ ಆಡಳಿತವು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅಥವಾ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳಲ್ಲಿ ಗಮನಾರ್ಹ ಬದಲಾವಣೆಗಳೊಂದಿಗೆ ಇರಲಿಲ್ಲ.
ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸ್ಯಾಕ್ಸಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳ ಮೇಲೆ ಇಂಟರ್ಡ್ರಗ್ ಪರಿಣಾಮದ ಅಧ್ಯಯನಗಳನ್ನು ನಡೆಸಲಾಗಿಲ್ಲ, ಆದಾಗ್ಯೂ, ಸಂಯೋಜನೆಯ ಪ್ರತಿಯೊಂದು ಘಟಕಗಳಿಗೆ ಸಾಕಷ್ಟು ಸಂಖ್ಯೆಯ ಅಧ್ಯಯನಗಳನ್ನು ನಡೆಸಲಾಗಿದೆ - ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್.
ಇತರ drugs ಷಧಿಗಳೊಂದಿಗಿನ ಪರಸ್ಪರ ಕ್ರಿಯೆಗಳ ಕುರಿತಾದ ಅಧ್ಯಯನಗಳಲ್ಲಿ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮೆಟ್ಫಾರ್ಮಿನ್, ರೋಸಿಗ್ಲಿಟಾಜೋನ್, ಗ್ಲಿಬೆನ್ಕ್ಲಾಮೈಡ್, ಸಿಮ್ವಾಸ್ಟಾಟಿನ್, ವಾರ್ಫಾರಿನ್ ಅಥವಾ ಮೌಖಿಕ ಗರ್ಭನಿರೋಧಕಗಳ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ ಮೇಲೆ ಪ್ರಾಯೋಗಿಕವಾಗಿ ಮಹತ್ವದ ಪರಿಣಾಮವನ್ನು ಬೀರಲಿಲ್ಲ. ಈ ಡೇಟಾವನ್ನು ಆಧರಿಸಿ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ CYP3A4, CYP2C 8 ಅಥವಾ CYP2C 9. ಐಸೊಎಂಜೈಮ್ಗಳನ್ನು ಪ್ರತಿಬಂಧಿಸುವುದಿಲ್ಲ. ಇನ್ ವಿಟ್ರೊ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಹ CYP2D6, CYP1A 2, CYP2C 19 ಮತ್ತು CYP2B 6 ಐಸೊಎಂಜೈಮ್ಗಳನ್ನು ನಿಗ್ರಹಿಸುವುದಿಲ್ಲ ಮತ್ತು CYP3A4 ಅನ್ನು ಪ್ರೇರೇಪಿಸುವುದಿಲ್ಲ ಎಂದು ಸೂಚಿಸುತ್ತದೆ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಜನಸಂಖ್ಯೆಯ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ವಿಶ್ಲೇಷಣೆಯ ಪ್ರಕಾರ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ ಮೇಲೆ ಸಹವರ್ತಿ ಚಿಕಿತ್ಸೆಯು ಪ್ರಾಯೋಗಿಕವಾಗಿ ಮಹತ್ವದ ಪರಿಣಾಮವನ್ನು ಬೀರಲಿಲ್ಲ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಬಳಸುವ ಹಲವಾರು drugs ಷಧಿಗಳನ್ನು ಅಧ್ಯಯನವು ಮೌಲ್ಯಮಾಪನ ಮಾಡಿದೆ ಕೊಲೆಸ್ಟರಾಲ್-ಕಡಿಮೆಗೊಳಿಸುವ ಔಷಧಿಗಳ (ಸ್ಟ್ಯಾಟಿನ್ಗಳ, fibrates, ezetimibe), ಕಿರುಬಿಲ್ಲೆ ಪ್ರತಿರೋಧಕ ಏಜೆಂಟ್ (ಕ್ಲೋಪಿಡೋಗ್ರೆಲ್), ಅಧಿಕ ಒತ್ತಡ ಔಷಧಗಳು (ACE ಪ್ರತಿರೋಧಕಗಳು, ಈ ARA II ನೇ, ಬೀಟಾ-ಬ್ಲಾಕರ್ಸ್ ಸಿಸಿಬಿ, ಹೈಡ್ರೋಕ್ಲೋರೋತಿಯಾಜೈಡ್, ನೋವು ಶಾಮಕ ಮತ್ತು NSAID ಗಳು (ನ್ಯಾಪ್ರೋಕ್ಸೆನ್, ಡಿಕ್ಲೋಫೆನಾಕ್, ಸೆಲೆಕೋಕ್ಸಿಬ್), ಖಿನ್ನತೆ (ಬುಪ್ರೊಪಿಯಾನ್ ಫ್ಲುಯೊಕ್ಸೆಟೈನ್ಅನ್ನು, ಸೆರ್ಟ್ರಲೈನ್ ), ಆಂಟಿಹಿಸ್ಟಮೈನ್ಗಳು (ಸೆಟಿರಿಜಿನ್), ಪ್ರೋಟಾನ್ ಪಂಪ್ ಪ್ರತಿರೋಧಕಗಳು (ಒಮೆಪ್ರಜೋಲ್, ಲ್ಯಾನ್ಸೊಪ್ರಜೋಲ್) ಮತ್ತು ನಿಮಿರುವಿಕೆಯ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆ (ಸಿಲ್ಡೆನಾಫಿಲ್) ಚಿಕಿತ್ಸೆಗಾಗಿ.
ಎಯುಸಿ (11%) ಮತ್ತು ಸರಾಸರಿ ಸಿ ಹೆಚ್ಚಳ ಕಂಡುಬಂದಿದೆಗರಿಷ್ಠ (18%) ಡಿಟಾಕ್ಸಿನ್ ಅನ್ನು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನೊಂದಿಗೆ ಸಂಯೋಜಿಸಿದಾಗ. ಈ ಹೆಚ್ಚಳವನ್ನು ಪ್ರಾಯೋಗಿಕವಾಗಿ ಮಹತ್ವದ್ದಾಗಿ ಪರಿಗಣಿಸಲಾಗುವುದಿಲ್ಲ, ಆದಾಗ್ಯೂ, ಡಿಗೋಕ್ಸಿನ್ ತೆಗೆದುಕೊಳ್ಳುವಾಗ ರೋಗಿಯ ಮೇಲ್ವಿಚಾರಣೆಯನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗುತ್ತದೆ.
ಎಯುಸಿ ಮತ್ತು ಸಿ ಹೆಚ್ಚಳ ಕಂಡುಬಂದಿದೆಗರಿಷ್ಠ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಕ್ರಮವಾಗಿ 29 ಮತ್ತು 68%, ಸ್ಯಾಕ್ಸಾಗ್ಲಿಪ್ಟಿನ್ ನ ಸಂಯೋಜಿತ ಏಕ ಮೌಖಿಕ ಆಡಳಿತದೊಂದಿಗೆ 100 ಮಿಗ್ರಾಂ ಮತ್ತು ಸೈಕ್ಲೋಸ್ಪೊರಿನ್ (ಬಲವಾದ ಪಿ-ಜಿಪಿ ಪ್ರತಿರೋಧಕ) 600 ಮಿಗ್ರಾಂ ಪ್ರಮಾಣದಲ್ಲಿ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳಲ್ಲಿನ ಈ ಬದಲಾವಣೆಗಳು ಪ್ರಾಯೋಗಿಕವಾಗಿ ಮಹತ್ವದ್ದಾಗಿಲ್ಲ.
ಗ್ಲಿಬೆನ್ಕ್ಲಾಮೈಡ್: ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಗ್ಲಿಬೆನ್ಕ್ಲಾಮೈಡ್ನ ಏಕ ಪ್ರಮಾಣಗಳ drug ಷಧ-drug ಷಧದ ಪರಸ್ಪರ ಕ್ರಿಯೆಯ ಅಧ್ಯಯನದಲ್ಲಿ, ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ಮತ್ತು ಫಾರ್ಮಾಕೊಡೈನಾಮಿಕ್ ನಿಯತಾಂಕಗಳಲ್ಲಿ ಯಾವುದೇ ಬದಲಾವಣೆಗಳು ಕಂಡುಬಂದಿಲ್ಲ. ಎಯುಸಿ ಮತ್ತು ಸಿ ಬದಲಾವಣೆಗಳುಗರಿಷ್ಠ ಗ್ಲಿಬೆನ್ಕ್ಲಾಮೈಡ್ ಹೆಚ್ಚು ಬದಲಾಗುತ್ತಿತ್ತು. ಗಮನಿಸಿದ ಫಾರ್ಮಾಕೊಡೈನಮಿಕ್ ಪರಿಣಾಮಗಳೊಂದಿಗೆ ಸಾಕಷ್ಟು ಮಾಹಿತಿ (ಒಂದೇ ಡೋಸ್) ಮತ್ತು ಗ್ಲಿಬೆನ್ಕ್ಲಾಮೈಡ್ನ ಪ್ಲಾಸ್ಮಾ ಸಾಂದ್ರತೆಯ ಅಸಂಗತತೆ ಈ ಪರಸ್ಪರ ಕ್ರಿಯೆಯ ವೈದ್ಯಕೀಯ ಮಹತ್ವವನ್ನು ಪ್ರಶ್ನಿಸುತ್ತದೆ.
ಫ್ಯೂರೋಸೆಮೈಡ್: ಆರೋಗ್ಯಕರ ಸ್ವಯಂಸೇವಕರಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಫ್ಯೂರೋಸೆಮೈಡ್ನ ಏಕ ಪ್ರಮಾಣಗಳ ಅಂತರ- drug ಷಧದ ಪರಸ್ಪರ ಕ್ರಿಯೆಯ ಅಧ್ಯಯನದಲ್ಲಿ, ಎರಡೂ drugs ಷಧಿಗಳ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳಲ್ಲಿನ ಬದಲಾವಣೆಯನ್ನು ಗಮನಿಸಲಾಗಿದೆ. ಫ್ಯೂರೋಸೆಮೈಡ್ ಸಿ ಮೌಲ್ಯವನ್ನು ಹೆಚ್ಚಿಸಿದೆಗರಿಷ್ಠ met ಷಧದ ಮೂತ್ರಪಿಂಡದ ತೆರವುಗೊಳಿಸುವಿಕೆಯನ್ನು ಬದಲಾಯಿಸದೆ ಪ್ಲಾಸ್ಮಾದಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಸಂಪೂರ್ಣ ರಕ್ತವನ್ನು 22%, ಇಡೀ ರಕ್ತದಲ್ಲಿನ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಎಯುಸಿ ಮೌಲ್ಯವು 15% ರಷ್ಟು. ಸಿ ಮೌಲ್ಯಗಳುಗರಿಷ್ಠ ಮತ್ತು ಫ್ಯೂರೋಸೆಮೈಡ್ನ ಎಯುಸಿ ಕ್ರಮವಾಗಿ 31 ಮತ್ತು 12% ರಷ್ಟು ಕಡಿಮೆಯಾಗಿದೆ ಮತ್ತು ಟಿ1/2 ಫ್ಯೂರೋಸೆಮೈಡ್ನ ಮೂತ್ರಪಿಂಡದ ತೆರವುಗೊಳಿಸುವಿಕೆಯಲ್ಲಿ ಗಮನಾರ್ಹ ಬದಲಾವಣೆಗಳಿಲ್ಲದೆ 32% ರಷ್ಟು ಕಡಿಮೆಯಾಗಿದೆ. ದೀರ್ಘಕಾಲದ ಜಂಟಿ ಬಳಕೆಯೊಂದಿಗೆ ಎರಡು drugs ಷಧಿಗಳ ಅಂತರ- drug ಷಧದ ಪರಸ್ಪರ ಕ್ರಿಯೆಯ ಬಗ್ಗೆ ಯಾವುದೇ ಮಾಹಿತಿ ಇಲ್ಲ.
ನಿಫೆಡಿಪೈನ್: ಆರೋಗ್ಯವಂತ ಸ್ವಯಂಸೇವಕರಿಂದ dose ಷಧಿಗಳ ಒಂದು ಡೋಸ್ ನಂತರ ನಿಫೆಡಿಪೈನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನ drug ಷಧ-drug ಷಧದ ಪರಸ್ಪರ ಕ್ರಿಯೆಯನ್ನು ಅಧ್ಯಯನ ಮಾಡುವಾಗ, ಪ್ಲಾಸ್ಮಾ ಸಿ ಹೆಚ್ಚಳ ಕಂಡುಬಂದಿದೆಗರಿಷ್ಠ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಎಯುಸಿ ಕ್ರಮವಾಗಿ 20 ಮತ್ತು 9% ರಷ್ಟು, ಹಾಗೆಯೇ ಮೂತ್ರಪಿಂಡಗಳಿಂದ ಹೊರಹಾಕಲ್ಪಡುವ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಪ್ರಮಾಣದಲ್ಲಿನ ಹೆಚ್ಚಳ. ಟಿಗರಿಷ್ಠ ಮತ್ತು ಟಿ1/2 ಮೆಟ್ಫಾರ್ಮಿನ್ ಬದಲಾಗಿಲ್ಲ. ಇದು ನಿಫೆಡಿಪೈನ್ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ಹೀರಿಕೊಳ್ಳುವಿಕೆಯ ಹೆಚ್ಚಳವನ್ನು ಆಧರಿಸಿದೆ. ನಿಫೆಡಿಪೈನ್ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ನಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಪರಿಣಾಮ ಕಡಿಮೆ.
ಕ್ಯಾಟಯಾನಿಕ್ ಸಿದ್ಧತೆಗಳು: ಕ್ಯಾಟಯಾನಿಕ್ drugs ಷಧಗಳು (ಅಂದರೆ, ಅಮಿಲೋರೈಡ್, ಡಿಗೊಕ್ಸಿನ್, ಮಾರ್ಫೈನ್, ಪ್ರೊಕೈನಮೈಡ್, ಕ್ವಿನಿಡಿನ್, ಕ್ವಿನೈನ್, ರಾನಿಟಿಡಿನ್, ಟ್ರೈಯಾಮ್ಟೆರೆನ್, ಟ್ರಿಮೆಥೊಪ್ರಿಮ್ ಅಥವಾ ವ್ಯಾಂಕೊಮೈಸಿನ್) ಕೊಳವೆಯಾಕಾರದ ಸ್ರವಿಸುವಿಕೆಯಿಂದ ಸ್ರವಿಸುತ್ತದೆ ಸೈದ್ಧಾಂತಿಕವಾಗಿ ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗೆ ಸಂವಹನ ಮಾಡಬಹುದು, ಹಂಚಿಕೆಯ ಮೂತ್ರಪಿಂಡದ ಕೊಳವೆಯಾಕಾರದ ಸಾರಿಗೆ ವ್ಯವಸ್ಥೆಗೆ ಸ್ಪರ್ಧಿಸುತ್ತದೆ. ಏಕ ಮತ್ತು ಬಹು ಡೋಸ್ ಅಧ್ಯಯನಗಳಲ್ಲಿ ಆರೋಗ್ಯವಂತ ಸ್ವಯಂಸೇವಕರು ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಸಿಮೆಟಿಡಿನ್ ನ ಏಕಕಾಲಿಕ ಆಡಳಿತದೊಂದಿಗೆ ಇದೇ ರೀತಿಯ ಸ್ಪರ್ಧೆಯನ್ನು ಗಮನಿಸಲಾಯಿತು, ಸಿ ಸಾಂದ್ರತೆಯಲ್ಲಿ 60% ಹೆಚ್ಚಳದೊಂದಿಗೆಗರಿಷ್ಠ ಪ್ಲಾಸ್ಮಾ ಮತ್ತು ಸಂಪೂರ್ಣ ರಕ್ತದಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್; ಮತ್ತು ಪ್ಲಾಸ್ಮಾ ಮತ್ತು ಸಂಪೂರ್ಣ ರಕ್ತದಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಎಯುಸಿಯಲ್ಲಿ 40% ಹೆಚ್ಚಳ. ಟಿ ಯ ಏಕ ಪ್ರಮಾಣಗಳ ಅಧ್ಯಯನದಲ್ಲಿ1/2 ಮೆಟ್ಫಾರ್ಮಿನ್ ಬದಲಾಗಲಿಲ್ಲ. ಸಿಮೆಟಿಡಿನ್ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ನ ಮೇಲೆ ಮೆಟ್ಫಾರ್ಮಿನ್ ಪರಿಣಾಮ ಬೀರಲಿಲ್ಲ. ಮತ್ತು ಈ ಅಂತರ್- drug ಷಧಿ ಸಂವಹನಗಳು ಮುಖ್ಯವಾಗಿ ಸೈದ್ಧಾಂತಿಕ ಪ್ರಾಮುಖ್ಯತೆಯನ್ನು ಹೊಂದಿದ್ದರೂ (ಸಿಮೆಟಿಡಿನ್ ಹೊರತುಪಡಿಸಿ), ರೋಗಿಯನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು / ಅಥವಾ ಏಕಕಾಲಿಕ ಆಡಳಿತದ ಸಂದರ್ಭಗಳಲ್ಲಿ ಪ್ರಾಕ್ಸಿಮಲ್ ಮೂತ್ರಪಿಂಡದ ಕೊಳವೆಗಳಿಂದ ಹೊರಹಾಕಲ್ಪಡುವ ಮೇಲಿನ ಕ್ಯಾಟಯಾನಿಕ್ drugs ಷಧಿಗಳ ಸಂಯೋಜನೆಯ ಡೋಸ್ ಹೊಂದಾಣಿಕೆ ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ.
ಇತರರು: ಕೆಲವು drugs ಷಧಿಗಳು ಹೈಪರ್ಗ್ಲೈಸೆಮಿಕ್ ಸಾಮರ್ಥ್ಯವನ್ನು ಹೊಂದಿವೆ ಮತ್ತು ಗ್ಲೈಸೆಮಿಯಾ ಮೇಲೆ ಸ್ಥಾಪಿತ ನಿಯಂತ್ರಣಕ್ಕೆ ಅಡ್ಡಿಯಾಗಬಹುದು. ಇವುಗಳಲ್ಲಿ ಥಿಯಾಜೈಡ್ ಮತ್ತು ಇತರ ಮೂತ್ರವರ್ಧಕಗಳು, ಕಾರ್ಟಿಕೊಸ್ಟೆರಾಯ್ಡ್ಗಳು, ಫಿನೋಥಿಯಾಜೈನ್ಗಳು, ಥೈರಾಯ್ಡ್ ಹಾರ್ಮೋನುಗಳು, ಈಸ್ಟ್ರೋಜೆನ್ಗಳು, ಮೌಖಿಕ ಗರ್ಭನಿರೋಧಕಗಳು, ಫೆನಿಟೋಯಿನ್, ನಿಕೋಟಿನಿಕ್ ಆಮ್ಲ, ಸಿಂಪಥೊಮಿಮೆಟಿಕ್ಸ್, ಬಿಕೆಕೆ ಮತ್ತು ಐಸೋನಿಯಾಜಿಡ್ ಸೇರಿವೆ. ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು ಸ್ವೀಕರಿಸುವ ರೋಗಿಗೆ ಪಟ್ಟಿಮಾಡಿದ drugs ಷಧಿಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡುವಾಗ, ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣ ನಿಯತಾಂಕಗಳನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಆರೋಗ್ಯವಂತ ಸ್ವಯಂಸೇವಕರು ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಪ್ರೊಪ್ರಾನೊಲಾಲ್ ಅಥವಾ ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಐಬುಪ್ರೊಫೇನ್ ತೆಗೆದುಕೊಳ್ಳುತ್ತಿರುವಾಗ, ಈ drugs ಷಧಿಗಳ ಯಾವುದೇ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳನ್ನು ಗಮನಿಸಲಾಗಿಲ್ಲ.
ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಅತ್ಯಲ್ಪ ಭಾಗ ಮಾತ್ರ ಪ್ಲಾಸ್ಮಾ ಪ್ರೋಟೀನ್ಗಳೊಂದಿಗೆ ಬಂಧಿಸುತ್ತದೆ, ಆದ್ದರಿಂದ, ಪ್ಲಾಸ್ಮಾ ಪ್ರೋಟೀನ್ಗಳಿಗೆ (ಸ್ಯಾಲಿಸಿಲೇಟ್ಗಳು, ಸಲ್ಫೋನಮೈಡ್ಗಳು, ಕ್ಲೋರಂಫೆನಿಕಲ್ ಮತ್ತು ಪ್ರೊಬೆನೆಸಿಡ್) ಸಕ್ರಿಯವಾಗಿ ಬಂಧಿಸುವ drugs ಷಧಿಗಳೊಂದಿಗೆ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಅಂತರ- drug ಷಧ ಸಂವಹನವು ಅಸಂಭವವಾಗಿದೆ, ಸಲ್ಫೋನಿಲ್ಯುರಿಯಸ್ಗಿಂತ ಭಿನ್ನವಾಗಿ ಇದು ಪ್ಲಾಸ್ಮಾ ಪ್ರೋಟೀನ್ಗಳಿಗೆ ಬಂಧಿಸುತ್ತದೆ.
ಡೋಸೇಜ್ ಮತ್ತು ಆಡಳಿತ
Jan ಟವನ್ನು ಲೆಕ್ಕಿಸದೆ ಜನುವಿಯಾ ತೆಗೆದುಕೊಳ್ಳಬಹುದು.
ಆರಂಭಿಕ ಶಿಫಾರಸು ಮಾಡಿದ ಡೋಸ್ ಪ್ರತಿದಿನ ಒಮ್ಮೆ 100 ಮಿಗ್ರಾಂ.
ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು / ಅಥವಾ PPARγ ಅಗೊನಿಸ್ಟ್ (ಥಿಯಾಜೊಲಿಡಿನಿಯೋನ್ಗಳು) ನೊಂದಿಗೆ ಜನುವಿಯಾವನ್ನು ಬಳಸುವಾಗ ಯಾವುದೇ ಡೋಸ್ ಹೊಂದಾಣಿಕೆ ಅಗತ್ಯವಿಲ್ಲ. Drugs ಷಧಿಗಳನ್ನು ಒಂದೇ ಸಮಯದಲ್ಲಿ ತೆಗೆದುಕೊಳ್ಳಬೇಕು.
ಜನುವಿಯಾವನ್ನು ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಅಥವಾ ಇನ್ಸುಲಿನ್ ಸಂಯೋಜನೆಯಲ್ಲಿ ಬಳಸುವಾಗ, ಕಡಿಮೆ ಪ್ರಮಾಣದ ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಅಥವಾ ಇನ್ಸುಲಿನ್ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಪರಿಗಣಿಸಬಹುದು.
ಜನುವಿಯಾದ ಪ್ರಮಾಣವನ್ನು ಬಿಟ್ಟುಬಿಡುವಾಗ, ರೋಗಿಯು ಇದನ್ನು ನೆನಪಿಸಿಕೊಂಡ ತಕ್ಷಣ ಅದನ್ನು ತೆಗೆದುಕೊಳ್ಳಬೇಕು. ಪ್ರವೇಶದ ದಿನದಂದು double ಷಧದ ಎರಡು ಪ್ರಮಾಣವನ್ನು ತೆಗೆದುಕೊಳ್ಳಬೇಡಿ.
ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ರೋಗಿಗಳು. ಸೌಮ್ಯ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ರೋಗಿಗಳಿಗೆ (ಸಿಸಿ ≥50 ಮಿಲಿ / ನಿಮಿಷ, ಸರಿಸುಮಾರು ಪುರುಷರಲ್ಲಿ ಪ್ಲಾಸ್ಮಾ ಕ್ರಿಯೇಟಿನೈನ್ ಮಟ್ಟ ≤1.7 ಮಿಗ್ರಾಂ / ಡಿಎಲ್, ಮಹಿಳೆಯರಲ್ಲಿ ≤1.5 ಮಿಗ್ರಾಂ / ಡಿಎಲ್) ಜನುವಿಯಾದ ಡೋಸೇಜ್ ಹೊಂದಾಣಿಕೆ ಅಗತ್ಯವಿಲ್ಲ.
ಮಧ್ಯಮ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ರೋಗಿಗಳಿಗೆ (ಸಿಸಿ ≥30 ಮಿಲಿ / ನಿಮಿಷ, ಆದರೆ 1.7 ಮಿಗ್ರಾಂ / ಡಿಎಲ್, ಆದರೆ ಪುರುಷರಲ್ಲಿ ≤3 ಮಿಗ್ರಾಂ / ಡಿಎಲ್,> 1.5 ಮಿಗ್ರಾಂ / ಡಿಎಲ್, ಆದರೆ ಮಹಿಳೆಯರಲ್ಲಿ ≤2.5 ಮಿಗ್ರಾಂ / ಡಿಎಲ್), ಜನುವಿಯಾ ಡೋಸ್ 50 ಮಿಗ್ರಾಂ ಒಂದು ದಿನಕ್ಕೆ ಒಮ್ಮೆ.
ತೀವ್ರ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ರೋಗಿಗಳಿಗೆ (ಪುರುಷರಲ್ಲಿ ಸಿಸಿ 3 ಮಿಗ್ರಾಂ / ಡಿಎಲ್, ಮಹಿಳೆಯರಲ್ಲಿ 2.5 ಮಿಗ್ರಾಂ / ಡಿಎಲ್), ಹಾಗೆಯೇ ಮೂತ್ರಪಿಂಡದ ರೋಗಶಾಸ್ತ್ರದ ಟರ್ಮಿನಲ್ ಹಂತದೊಂದಿಗೆ, ಹೆಮೋಡಯಾಲಿಸಿಸ್ ಅಥವಾ ಪೆರಿಟೋನಿಯಲ್ ಡಯಾಲಿಸಿಸ್ ಅಗತ್ಯವಿರುತ್ತದೆ, ಜನುವಿಯಾ ಪ್ರಮಾಣವು ದಿನಕ್ಕೆ ಒಮ್ಮೆ 25 ಮಿಗ್ರಾಂ. ಡಯಾಲಿಸಿಸ್ ಸಮಯವನ್ನು ಲೆಕ್ಕಿಸದೆ ಜನುವಿಯಾವನ್ನು ಬಳಸಬಹುದು.
ಪಿತ್ತಜನಕಾಂಗದ ವೈಫಲ್ಯದ ರೋಗಿಗಳು. ಸೌಮ್ಯ ಅಥವಾ ಮಧ್ಯಮ ಯಕೃತ್ತಿನ ವೈಫಲ್ಯದ ರೋಗಿಗಳಲ್ಲಿ ಜನುವಿಯಾಕ್ಕೆ ಯಾವುದೇ ಡೋಸೇಜ್ ಹೊಂದಾಣಿಕೆ ಅಗತ್ಯವಿಲ್ಲ. ತೀವ್ರ ಪಿತ್ತಜನಕಾಂಗದ ವೈಫಲ್ಯದ ರೋಗಿಗಳಲ್ಲಿ drug ಷಧವನ್ನು ಅಧ್ಯಯನ ಮಾಡಲಾಗಿಲ್ಲ.
ಹಿರಿಯ ರೋಗಿಗಳು. ವಯಸ್ಸಾದ ರೋಗಿಗಳಿಗೆ ಯಾವುದೇ ಡೋಸ್ ಹೊಂದಾಣಿಕೆ ಅಗತ್ಯವಿಲ್ಲ. 75 ವರ್ಷಕ್ಕಿಂತ ಹಳೆಯ ರೋಗಿಗಳಲ್ಲಿ ಜನುವಿಯಾ ಬಳಕೆಯನ್ನು ಅಧ್ಯಯನ ಮಾಡಲಾಗಿಲ್ಲ.
ಮಕ್ಕಳ ವಯಸ್ಸು. ಈ ವಯೋಮಾನದವರಲ್ಲಿ ಸುರಕ್ಷತೆ ಮತ್ತು ಪರಿಣಾಮಕಾರಿತ್ವದ ಬಗ್ಗೆ ಕ್ಲಿನಿಕಲ್ ಅಧ್ಯಯನಗಳ ಕೊರತೆಯಿಂದಾಗಿ 18 ವರ್ಷಕ್ಕಿಂತ ಕಡಿಮೆ ವಯಸ್ಸಿನ ಮಕ್ಕಳು ಮತ್ತು ಹದಿಹರೆಯದವರಿಗೆ ಜನುವಿಯಾವನ್ನು ಬಳಸಲು ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ.
ಸಂಕೀರ್ಣ ಅಪ್ಲಿಕೇಶನ್ನ ಸಾಧ್ಯತೆ
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ರೋಸಿಗ್ಲಿಟಾಜೋನ್, ಸಿಮ್ವಾಸ್ಟಾಟಿನ್, ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ವಾರ್ಫಾರಿನ್ ಚಟುವಟಿಕೆಯನ್ನು ತಡೆಯುವುದಿಲ್ಲ. ಮೌಖಿಕ ಗರ್ಭನಿರೋಧಕಗಳನ್ನು ನಿಯಮಿತವಾಗಿ ಬಳಸುವ ಮಹಿಳೆಯರು ಇದನ್ನು ಬಳಸಬಹುದು. ಇದನ್ನು ಡಯಾಕ್ಸಿನ್ಗೆ ಸಮಾನಾಂತರವಾಗಿ ಸೂಚಿಸಿದರೆ, ನಂತರದ ಸಾಧ್ಯತೆಗಳನ್ನು ಸ್ವಲ್ಪ ಹೆಚ್ಚಿಸಲಾಗುತ್ತದೆ, ಆದಾಗ್ಯೂ, ಅಂತಹ ಬದಲಾವಣೆಗಳಿಗೆ ಡೋಸೇಜ್ ಹೊಂದಾಣಿಕೆ ಅಗತ್ಯವಿರುವುದಿಲ್ಲ.
"ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್" ಅನ್ನು ಪ್ರತಿರೋಧಕಗಳೊಂದಿಗೆ (ಉದಾಹರಣೆಗೆ, "ಕೆಟೊಕೊನಜೋಲ್" ನೊಂದಿಗೆ) ಮತ್ತು ಸೈಕ್ಲೋಸ್ಪೊರಿನ್ನೊಂದಿಗೆ ಏಕಕಾಲದಲ್ಲಿ ಬಳಸಲು ಅನುಮತಿಸಲಾಗಿದೆ. ಅಂತಹ ಸಂದರ್ಭಗಳಲ್ಲಿ drug ಷಧದ ಪರಿಣಾಮವು ನಿರ್ಣಾಯಕವಲ್ಲ ಮತ್ತು ಅವುಗಳ ಬಳಕೆಯ ಪರಿಸ್ಥಿತಿಗಳನ್ನು ಬದಲಾಯಿಸುವುದಿಲ್ಲ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ, ಮೂತ್ರಪಿಂಡಗಳ ಮೇಲೆ ಡಬಲ್ ಲೋಡ್ ತಯಾರಿಸಲಾಗುತ್ತದೆ, drugs ಷಧಿಗಳ ಸಂಕೀರ್ಣವನ್ನು ಆಯ್ಕೆ ಮಾಡುತ್ತದೆ, ಅವುಗಳ ಸಾಮರ್ಥ್ಯ ಮತ್ತು ಸ್ಥಿತಿಯನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳುವುದು ಅವಶ್ಯಕ.
"ಸೀತಾಗ್ಲಿಪ್ಟಿನ್" ಎಂಬುದು drug ಷಧದ ಅಂತರರಾಷ್ಟ್ರೀಯ ಹೆಸರು, ಇದರ ವ್ಯಾಪಾರದ ಸಮಾನಾರ್ಥಕ "ಜನುವಿಯಾ."

ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳ ಸಮಯದಲ್ಲಿ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಆಧಾರಿತ ations ಷಧಿಗಳು ರೋಸಿಗ್ಲಿಟಾಜಾನ್, ಸಿಮ್ವಾಸ್ಟಾಟಿನ್, ಮೆಟ್ಫಾರ್ಮಿನ್, ಮೌಖಿಕ ಗರ್ಭನಿರೋಧಕಗಳು, ವಾರ್ಫಾರಿನ್ ಮತ್ತು ಗ್ಲಿಬೆನ್ಕ್ಲಾಮೈಡ್ನ c ಷಧೀಯ ಚಲನಶಾಸ್ತ್ರದ ಮೇಲೆ ಗಮನಾರ್ಹ ಮತ್ತು ಮಹತ್ವದ ಪರಿಣಾಮವನ್ನು ಬೀರಲಿಲ್ಲ.
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಆಧಾರಿತ ಸಿದ್ಧತೆಗಳನ್ನು ಬಳಸುವಾಗ, ಐಸೊಎಂಜೈಮ್ಗಳಾದ ಸಿವೈಪಿ 2 ಸಿ 9, ಸಿವೈಪಿ 3 ಎ 4 ಮತ್ತು ಸಿವೈಪಿ 2 ಸಿ 8 ಪ್ರತಿಬಂಧಕ ಸಂಭವಿಸುವುದಿಲ್ಲ. ಇದಲ್ಲದೆ, ಈ drugs ಷಧಿಗಳು ಈ ಕೆಳಗಿನ ಕಿಣ್ವಗಳನ್ನು ಪ್ರತಿಬಂಧಿಸುವುದಿಲ್ಲ: CYP2C19, CYP1A2, CYP2B6 ಮತ್ತು CYP2D6. ”
"ಮೆಟ್ಫಾರ್ಮಿನ್" ಮತ್ತು "ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್" ನ ಏಕಕಾಲಿಕ ಬಳಕೆಯು ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ನಲ್ಲಿನ ನಂತರದ ಸಕ್ರಿಯ ವಸ್ತುವಿನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ನಲ್ಲಿ ಗಮನಾರ್ಹ ಬದಲಾವಣೆಗಳನ್ನು ತರುವುದಿಲ್ಲ.
ಸಂಯೋಜಿತ ಯಾನುಮೆಟ್ ಅನ್ನು ಸಿಟಾಗ್ಲಿಪ್ಟಿನಮ್ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಅನಲಾಗ್ ಎಂದು ಪರಿಗಣಿಸಬಹುದು, ಇದು ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಒಳಗೊಂಡಿದೆ.
ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ - ಅದೇ ಸಕ್ರಿಯ ಪದಾರ್ಥಗಳೊಂದಿಗೆ ಒಂದು drug ಷಧವಿದೆ "ವೆಲ್ಮೆಟಿಯಾ." "ಯಾನುಮೆಟ್" ನ ಇತರ ಸಾದೃಶ್ಯಗಳು ಇದೇ ರೀತಿಯ ಕ್ರಿಯೆ ಮತ್ತು ಎಟಿಸಿ ಕೋಡ್ ಅನ್ನು ಹೊಂದಿವೆ:
- ಅವಂದಮೆತ್
- ಗ್ಲಿಬೊಮೆಟ್,
- ಡೌಗ್ಲಿಮ್ಯಾಕ್ಸ್
- ಟ್ರಿಪ್ರೈಡ್.
ಚಿಕಿತ್ಸೆಗಾಗಿ ಈ drugs ಷಧಿಗಳನ್ನು ಬಳಸುವ ರೋಗಿಗಳ ವಿಮರ್ಶೆಗಳಿಗೆ ಅನುಗುಣವಾಗಿ, ಅವು ಮಾನವ ದೇಹದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಪರಿಣಾಮ ಬೀರುತ್ತವೆ, ಆದಾಗ್ಯೂ, ಅನೇಕ ಅಡ್ಡಪರಿಣಾಮಗಳ ಸಂಭವನೀಯ ನೋಟದಿಂದಾಗಿ ಅವರಿಗೆ ಸ್ಥಿತಿಯ ಮೇಲೆ ಕಟ್ಟುನಿಟ್ಟಿನ ನಿಯಂತ್ರಣ ಅಗತ್ಯವಿರುತ್ತದೆ.

Medicine ಷಧದ ವೆಚ್ಚವು ದೇಶದ ಪ್ಯಾಕೇಜಿಂಗ್ ಮತ್ತು ಪ್ರದೇಶವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. 1596-1724 ರೂಬಲ್ಸ್ ನಡುವೆ ಬದಲಾಗುತ್ತದೆ. ಸೀತಾಗ್ಲಿಪ್ಟಿನ್ ಯಾನುಮೆಟ್ನ ಅನಲಾಗ್ನ ಬೆಲೆ 1,680 ರೂಬಲ್ಸ್ಗಳಿಂದ.
ವಿವಿಧ ವೇದಿಕೆಗಳಲ್ಲಿನ ವರದಿಗಳ ಪ್ರಕಾರ, ರೋಗಶಾಸ್ತ್ರದ ಆರಂಭಿಕ ಹಂತದಲ್ಲಿ drug ಷಧಿಯನ್ನು ಮಧುಮೇಹಿಗಳಿಗೆ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ತಜ್ಞರು ಮತ್ತು ರೋಗಿಗಳ ವಿಮರ್ಶೆಗಳು ಇನ್ಕ್ರೆಟಿನೊಮಿಮೆಟಿಕ್ ಅನ್ನು ಬಳಸುವುದರಲ್ಲಿ ಹೆಚ್ಚಿನ ಸಂಖ್ಯೆಯ ಸೂಕ್ಷ್ಮತೆಗಳಿವೆ ಎಂದು ತೋರಿಸುತ್ತದೆ.
"ಸೀತಾಗ್ಲಿಪ್ಟಿನ್" ಹೊಸ ಪೀಳಿಗೆಯ drug ಷಧವಾಗಿದೆ, ಎಲ್ಲಾ ವೈದ್ಯರಿಗೆ ಇದರ ಬಳಕೆಯಲ್ಲಿ ಹೆಚ್ಚಿನ ಅನುಭವವಿಲ್ಲ. ಇತ್ತೀಚಿನವರೆಗೂ, ಮೆಟ್ಫಾರ್ಮಿನ್ ಅನ್ನು ವ್ಯಾಪಕವಾಗಿ ಬಳಸಲಾಗುತ್ತಿತ್ತು, ಆದರೆ ಈಗ ಜನುವಿಯಾವನ್ನು ಮೊನೊಥೆರಪಿಯಾಗಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಸಾಕಷ್ಟು ಸಂಖ್ಯೆಯ ಸಾಧ್ಯತೆಗಳೊಂದಿಗೆ, ಮೆಟ್ಫಾರ್ಮಿನ್ನಂತಹ drugs ಷಧಿಗಳೊಂದಿಗೆ ಇದನ್ನು ಪೂರೈಸುವುದು ಸೂಕ್ತವಲ್ಲ.

ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನಲ್ಲಿ ಗ್ಲೈಸೆಮಿಯಾವನ್ನು ಉತ್ತಮವಾಗಿ ನಿಯಂತ್ರಿಸಲು ಕೊಡುಗೆ ನೀಡುವ ದೈಹಿಕ ಚಟುವಟಿಕೆ ಮತ್ತು ಆಹಾರದ ಆಡಳಿತಕ್ಕೆ “ಸೀತಾಗ್ಲಿಪ್ಟಿನ್” “ಯನುಮೆಟ್” ನ ಅನಲಾಗ್ ಅನ್ನು ತೋರಿಸಲಾಗಿದೆ. ಅವರ ಬಗ್ಗೆ ವಿಮರ್ಶೆಗಳು ಹೆಚ್ಚಾಗಿ ಸಕಾರಾತ್ಮಕವಾಗಿವೆ.ಆದಾಗ್ಯೂ, ಮಧುಮೇಹಿಗಳು drug ಷಧ ಮತ್ತು ಅದರ ಸಾದೃಶ್ಯಗಳು ಯಾವಾಗಲೂ ಎಲ್ಲಾ ಅವಶ್ಯಕತೆಗಳನ್ನು ಪೂರೈಸುವುದಿಲ್ಲ ಎಂದು ಹೇಳುತ್ತಾರೆ, ಅದರ ಪರಿಣಾಮಕಾರಿತ್ವವು ಕಾಲಾನಂತರದಲ್ಲಿ ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಇಲ್ಲಿರುವ ಅಂಶವೆಂದರೆ ಚಟವಲ್ಲ, ಆದರೆ ರೋಗದ ಗುಣಲಕ್ಷಣಗಳಲ್ಲಿ: ಎರಡನೇ ವಿಧದ ಮಧುಮೇಹವು ದೀರ್ಘಕಾಲದ ರೋಗಶಾಸ್ತ್ರವಾಗಿದ್ದು ಅದು ಪ್ರಗತಿಯಲ್ಲಿದೆ.
"ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್" ಬೆಲೆ, ವಿಮರ್ಶೆಗಳು ಮತ್ತು ಸಾದೃಶ್ಯಗಳನ್ನು ನಾವು ಪರಿಶೀಲಿಸಿದ್ದೇವೆ.
ಮಿತಿಮೀರಿದ ಪ್ರಮಾಣ
ಕ್ಲಿನಿಕಲ್ ಅಧ್ಯಯನದ ಸಮಯದಲ್ಲಿ, 800 ಮಿಗ್ರಾಂ ವರೆಗಿನ ಒಂದು ಡೋಸ್ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಆರೋಗ್ಯವಂತ ಸ್ವಯಂಸೇವಕರು ಚೆನ್ನಾಗಿ ಸಹಿಸಿಕೊಳ್ಳುತ್ತಾರೆ. ಕ್ಯೂಟಿ ಮಧ್ಯಂತರದಲ್ಲಿನ ಕನಿಷ್ಠ ಬದಲಾವಣೆಗಳನ್ನು ಪ್ರಾಯೋಗಿಕವಾಗಿ ಮಹತ್ವದ್ದಾಗಿ ಪರಿಗಣಿಸಲಾಗಿಲ್ಲ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅಧ್ಯಯನವೊಂದರಲ್ಲಿ ದೈನಂದಿನ 800 ಮಿಗ್ರಾಂ ಪ್ರಮಾಣದಲ್ಲಿ ಗಮನಿಸಲಾಗಿದೆ (ನೋಡಿ "ಫಾರ್ಮಾಕೊಡೈನಾಮಿಕ್ಸ್", ಹೃದಯ ಎಲೆಕ್ಟ್ರೋಫಿಸಿಯಾಲಜಿ ಮೇಲೆ ಪರಿಣಾಮ) ಮಾನವರಲ್ಲಿ ದಿನಕ್ಕೆ 800 ಮಿಗ್ರಾಂ ಡೋಸ್ ಅನ್ನು ಅಧ್ಯಯನ ಮಾಡಲಾಗಿಲ್ಲ.
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ (ಹಂತ I) ನ ಪುನರಾವರ್ತಿತ ಆಡಳಿತದ ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳಲ್ಲಿ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಜೊತೆಗಿನ ಚಿಕಿತ್ಸೆಗೆ ಸಂಬಂಧಿಸಿದ ಯಾವುದೇ ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆಗಳು ಪ್ರತಿದಿನ 400 ಮಿಗ್ರಾಂ ವರೆಗೆ 28 ದಿನಗಳವರೆಗೆ ಕಂಡುಬರುವುದಿಲ್ಲ.
ಮಿತಿಮೀರಿದ ಸೇವನೆಯ ಸಂದರ್ಭದಲ್ಲಿ, ಪ್ರಮಾಣಿತ ಬೆಂಬಲ ಕ್ರಮಗಳನ್ನು ಪ್ರಾರಂಭಿಸುವುದು ಅವಶ್ಯಕ: ಜೀರ್ಣಾಂಗದಿಂದ ಇನ್ನೂ ಹೀರಿಕೊಳ್ಳದ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ತೆಗೆದುಹಾಕುವುದು, ಇಸಿಜಿ ಸೇರಿದಂತೆ ಪ್ರಮುಖ ಚಿಹ್ನೆಗಳ ಮೇಲ್ವಿಚಾರಣೆ, ಮತ್ತು ಅಗತ್ಯವಿದ್ದರೆ ರೋಗಲಕ್ಷಣದ ಚಿಕಿತ್ಸೆಯ ನೇಮಕ.
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಕಳಪೆ ಡಯಲೈಸ್ ಆಗಿದೆ: ಕ್ಲಿನಿಕಲ್ ಅಧ್ಯಯನಗಳ ಪ್ರಕಾರ, 3-4 ಗಂಟೆಗಳ ಡಯಾಲಿಸಿಸ್ ಅಧಿವೇಶನದಲ್ಲಿ ಕೇವಲ 13.5% ಪ್ರಮಾಣವನ್ನು ಮಾತ್ರ ಹೊರಹಾಕಲಾಯಿತು. ಕ್ಲಿನಿಕಲ್ ಅಗತ್ಯವಿದ್ದಲ್ಲಿ, ದೀರ್ಘಕಾಲದ ಹಿಮೋಡಯಾಲಿಸಿಸ್ ಅನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಪೆರಿಟೋನಿಯಲ್ ಡಯಾಲಿಸಿಸ್ನ ಪರಿಣಾಮಕಾರಿತ್ವದ ಬಗ್ಗೆ ಯಾವುದೇ ಮಾಹಿತಿ ಇಲ್ಲ.
ಮೆಟ್ಫಾರ್ಮಿನ್ ಅನ್ನು ಅಧಿಕ ಪ್ರಮಾಣದಲ್ಲಿ ಸೇವಿಸಿದ ಪ್ರಕರಣಗಳು ನಡೆದಿವೆ, ಇದರಲ್ಲಿ 50 ಗ್ರಾಂ (50,000 ಮಿಗ್ರಾಂ) ಗಿಂತ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ ಆಡಳಿತವಿದೆ. ಮಿತಿಮೀರಿದ ಸೇವನೆಯ ಸರಿಸುಮಾರು 10% ಪ್ರಕರಣಗಳಲ್ಲಿ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ಗಮನಿಸಲಾಯಿತು, ಆದಾಗ್ಯೂ, ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಮಿತಿಮೀರಿದ ಸೇವನೆಯೊಂದಿಗೆ ಸ್ಪಷ್ಟವಾದ ಸಂಪರ್ಕವನ್ನು ಸ್ಥಾಪಿಸಲಾಗಿಲ್ಲ. ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ನ ಬೆಳವಣಿಗೆಯು ಮೆಟ್ಫಾರ್ಮಿನ್ ಮಿತಿಮೀರಿದ ಸೇವನೆಯ ಎಲ್ಲಾ ಪ್ರಕರಣಗಳಲ್ಲಿ ಸುಮಾರು 32% ರಷ್ಟಿದೆ ("ಮುನ್ನೆಚ್ಚರಿಕೆಗಳು" ನೋಡಿ, ಮೆಟ್ಫಾರ್ಮಿನ್) ಅನುಮಾನಾಸ್ಪದ ಮಿತಿಮೀರಿದ ಪ್ರಕರಣಗಳಲ್ಲಿ ಹೆಚ್ಚುವರಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ಅನ್ನು ತೆಗೆದುಹಾಕುವಿಕೆಯನ್ನು ವೇಗಗೊಳಿಸಲು ತುರ್ತು ಹಿಮೋಡಯಾಲಿಸಿಸ್ ಸಾಧ್ಯವಿದೆ (ಉತ್ತಮ ಹಿಮೋಡೈನಮಿಕ್ಸ್ನ ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ಅನ್ನು 170 ಮಿಲಿ / ನಿಮಿಷದ ವೇಗದಲ್ಲಿ ಡಯಲೈಸ್ ಮಾಡಲಾಗುತ್ತದೆ).
ಮುನ್ನೆಚ್ಚರಿಕೆಗಳು ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್
ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆ
ನೋಂದಣಿ-ನಂತರದ ವೀಕ್ಷಣೆಯ ಅವಧಿಯಲ್ಲಿ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ತೆಗೆದುಕೊಳ್ಳುವ ರೋಗಿಗಳಲ್ಲಿ, ರಕ್ತಸ್ರಾವ ಅಥವಾ ಮಾರಣಾಂತಿಕ ಮತ್ತು ಮಾರಕವಲ್ಲದ ಫಲಿತಾಂಶದೊಂದಿಗೆ ನೆಕ್ರೋಟಿಕ್ ಸೇರಿದಂತೆ ತೀವ್ರವಾದ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಬೆಳವಣಿಗೆಯ ಕುರಿತು ವರದಿಗಳು ಬಂದವು (ನೋಡಿ "ಅಡ್ಡಪರಿಣಾಮಗಳು", ನೋಂದಣಿ ನಂತರದ ಅವಲೋಕನಗಳು).
ಅನಿಶ್ಚಿತ ಗಾತ್ರದ ಜನಸಂಖ್ಯೆಯಿಂದ ಈ ಸಂದೇಶಗಳನ್ನು ಸ್ವಯಂಪ್ರೇರಣೆಯಿಂದ ಸ್ವೀಕರಿಸಲಾಗಿದ್ದರಿಂದ, ಈ ಸಂದೇಶಗಳ ಆವರ್ತನವನ್ನು ವಿಶ್ವಾಸಾರ್ಹವಾಗಿ ಅಂದಾಜು ಮಾಡುವುದು ಅಥವಾ .ಷಧದ ಅವಧಿಯೊಂದಿಗೆ ಸಾಂದರ್ಭಿಕ ಸಂಬಂಧವನ್ನು ಸ್ಥಾಪಿಸುವುದು ಅಸಾಧ್ಯ. ತೀವ್ರವಾದ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ವಿಶಿಷ್ಟ ಲಕ್ಷಣಗಳ ಬಗ್ಗೆ ರೋಗಿಗಳಿಗೆ ತಿಳಿಸಬೇಕು: ನಿರಂತರ ತೀವ್ರ ಹೊಟ್ಟೆ ನೋವು. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ನಿಲ್ಲಿಸಿದ ನಂತರ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕ್ಲಿನಿಕಲ್ ಅಭಿವ್ಯಕ್ತಿಗಳು ಕಣ್ಮರೆಯಾಯಿತು. ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಉರಿಯೂತದ ಸಂದರ್ಭದಲ್ಲಿ, ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಇತರ ಅಪಾಯಕಾರಿ .ಷಧಿಗಳ ಸಂಯೋಜನೆಯನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದನ್ನು ನಿಲ್ಲಿಸುವುದು ಅವಶ್ಯಕ.
ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯ ಮೇಲ್ವಿಚಾರಣೆ
ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ತೆಗೆದುಹಾಕಲು ಆದ್ಯತೆಯ ಮಾರ್ಗವೆಂದರೆ ಮೂತ್ರಪಿಂಡದ ವಿಸರ್ಜನೆ. ಮೆಟ್ಫಾರ್ಮಿನ್ ಶೇಖರಣೆಯ ಅಪಾಯ ಮತ್ತು ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ನ ಬೆಳವಣಿಗೆಯು ದುರ್ಬಲಗೊಂಡ ಮೂತ್ರಪಿಂಡದ ಕ್ರಿಯೆಯ ಪ್ರಮಾಣಕ್ಕೆ ಅನುಗುಣವಾಗಿ ಹೆಚ್ಚಾಗುತ್ತದೆ, ಆದ್ದರಿಂದ, ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು ವಯಸ್ಸಿಗೆ ಸಂಬಂಧಿಸಿದ ವಿಜಿಎನ್ ಗಿಂತ ಹೆಚ್ಚಿನ ಸೀರಮ್ ಕ್ರಿಯೇಟಿನೈನ್ ಸಾಂದ್ರತೆಯ ರೋಗಿಗಳಿಗೆ ಸೂಚಿಸಬಾರದು. ವಯಸ್ಸಾದ ರೋಗಿಗಳಲ್ಲಿ, ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯದಲ್ಲಿನ ವಯಸ್ಸಿಗೆ ಸಂಬಂಧಿಸಿದ ಇಳಿಕೆಯಿಂದಾಗಿ, ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯ ಕನಿಷ್ಠ ಪ್ರಮಾಣದಲ್ಲಿ ಸಾಕಷ್ಟು ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣವನ್ನು ಸಾಧಿಸಲು ಪ್ರಯತ್ನಿಸಬೇಕು. ವಯಸ್ಸಾದ ರೋಗಿಗಳಲ್ಲಿ, ವಿಶೇಷವಾಗಿ 80 ವರ್ಷಕ್ಕಿಂತ ಮೇಲ್ಪಟ್ಟವರಲ್ಲಿ, ಅವರು ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯವನ್ನು ನಿಯಮಿತವಾಗಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುತ್ತಾರೆ. ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸುವ ಮೊದಲು, ಮತ್ತು ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸಿದ ನಂತರ ವರ್ಷಕ್ಕೊಮ್ಮೆಯಾದರೂ, ಸೂಕ್ತವಾದ ಪರೀಕ್ಷೆಗಳ ಸಹಾಯದಿಂದ, ಅವರು ಸಾಮಾನ್ಯ ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯವನ್ನು ಖಚಿತಪಡಿಸುತ್ತಾರೆ.ಮೂತ್ರಪಿಂಡದ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆಯನ್ನು ಹೆಚ್ಚಿಸುವ ಸಾಧ್ಯತೆಯೊಂದಿಗೆ, ಮೂತ್ರಪಿಂಡದ ಕ್ರಿಯೆಯ ಮೇಲ್ವಿಚಾರಣೆಯನ್ನು ಹೆಚ್ಚಾಗಿ ನಡೆಸಲಾಗುತ್ತದೆ, ಮತ್ತು ಅದನ್ನು ಪತ್ತೆ ಮಾಡಿದಾಗ, ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು ರದ್ದುಗೊಳಿಸಲಾಗುತ್ತದೆ.
ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾಸ್ ಅಥವಾ ಇನ್ಸುಲಿನ್ ನೊಂದಿಗೆ ಏಕಕಾಲಿಕ ಬಳಕೆಯೊಂದಿಗೆ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಬೆಳವಣಿಗೆ
ಇತರ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಏಜೆಂಟ್ಗಳಂತೆ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ಗಳನ್ನು ಏಕಕಾಲದಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಅಥವಾ ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನಗಳ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ಗಮನಿಸಲಾಯಿತು (“ಅಡ್ಡಪರಿಣಾಮಗಳು” ನೋಡಿ). ಸಲ್ಫೋನಿಲಿಂಡ್ಯೂಸ್ಡ್ ಅಥವಾ ಇನ್ಸುಲಿನ್-ಪ್ರೇರಿತ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡಲು, ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಅಥವಾ ಇನ್ಸುಲಿನ್ ಉತ್ಪನ್ನದ ಪ್ರಮಾಣವನ್ನು ಕಡಿಮೆ ಮಾಡಬೇಕು.
ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾಸ್ ಅಥವಾ ಇನ್ಸುಲಿನ್ ನೊಂದಿಗೆ ಏಕಕಾಲಿಕ ಬಳಕೆಯೊಂದಿಗೆ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಬೆಳವಣಿಗೆ
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಕ್ಲಿನಿಕಲ್ ಅಧ್ಯಯನಗಳಲ್ಲಿ, ಮೊನೊಥೆರಪಿಯಲ್ಲಿ ಮತ್ತು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗದ drugs ಷಧಿಗಳ ಸಂಯೋಜನೆಯೊಂದಿಗೆ (ಅಂದರೆ ಮೆಟ್ಫಾರ್ಮಿನ್ ಅಥವಾ PPARγ ಅಗೊನಿಸ್ಟ್ಗಳು - ಥಿಯಾಜೊಲಿಡಿನಿಯೋನ್ಗಳು), ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ತೆಗೆದುಕೊಳ್ಳುವ ರೋಗಿಗಳ ಗುಂಪಿನಲ್ಲಿ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಸಂಭವವು ರೋಗಿಗಳ ಗುಂಪಿನಲ್ಲಿನ ಆವರ್ತನಕ್ಕೆ ಹತ್ತಿರದಲ್ಲಿದೆ ಪ್ಲಸೀಬೊ ತೆಗೆದುಕೊಳ್ಳುವುದು. ಇತರ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಏಜೆಂಟ್ಗಳಂತೆ, ಇನ್ಸುಲಿನ್ ಅಥವಾ ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನಗಳ ಸಂಯೋಜನೆಯಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಏಕಕಾಲದಲ್ಲಿ ಬಳಸುವುದರೊಂದಿಗೆ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ಗಮನಿಸಲಾಯಿತು (“ಅಡ್ಡಪರಿಣಾಮಗಳು” ನೋಡಿ). ಸಲ್ಫೋನಿಲಿಂಡ್ಯೂಸ್ಡ್ ಅಥವಾ ಇನ್ಸುಲಿನ್-ಪ್ರೇರಿತ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡಲು, ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಅಥವಾ ಇನ್ಸುಲಿನ್ ಉತ್ಪನ್ನದ ಪ್ರಮಾಣವನ್ನು ಕಡಿಮೆ ಮಾಡಬೇಕು.
ಮೊನೊಥೆರಪಿ ಮತ್ತು / ಅಥವಾ ಇತರ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಏಜೆಂಟ್ಗಳ ಸಂಯೋಜನೆಯ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ, ಅದರ ಭಾಗವಾಗಿರುವ ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅಥವಾ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯ ಬಳಕೆಯ ನಂತರದ ನೋಂದಣಿ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿ, ಅತಿಸೂಕ್ಷ್ಮ ಪ್ರತಿಕ್ರಿಯೆಗಳು ಪತ್ತೆಯಾಗಿವೆ. ಈ ಪ್ರತಿಕ್ರಿಯೆಗಳಲ್ಲಿ ಸ್ಟೀವನ್ಸ್-ಜಾನ್ಸನ್ ಸಿಂಡ್ರೋಮ್ ಸೇರಿದಂತೆ ಅನಾಫಿಲ್ಯಾಕ್ಸಿಸ್, ಆಂಜಿಯೋಡೆಮಾ, ಎಕ್ಸ್ಫೋಲಿಯೇಟಿವ್ ಚರ್ಮದ ಕಾಯಿಲೆಗಳು ಸೇರಿವೆ. ಅನಿಶ್ಚಿತ ಗಾತ್ರದ ಜನಸಂಖ್ಯೆಯಿಂದ ಈ ಡೇಟಾವನ್ನು ಸ್ವಯಂಪ್ರೇರಣೆಯಿಂದ ಪಡೆಯಲಾಗಿದ್ದರಿಂದ, ಈ ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆಗಳ ಚಿಕಿತ್ಸೆಯ ಆವರ್ತನ ಮತ್ತು ಸಾಂದರ್ಭಿಕ ಸಂಬಂಧವನ್ನು ನಿರ್ಧರಿಸಲಾಗುವುದಿಲ್ಲ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಚಿಕಿತ್ಸೆಯ ಪ್ರಾರಂಭವಾದ ಮೊದಲ 3 ತಿಂಗಳಲ್ಲಿ ಈ ಪ್ರತಿಕ್ರಿಯೆಗಳು ಸಂಭವಿಸಿದವು, ಕೆಲವು ಮೊದಲ ಡೋಸ್ ತೆಗೆದುಕೊಂಡ ನಂತರ ಗಮನಿಸಲಾಯಿತು. ಅತಿಸೂಕ್ಷ್ಮ ಪ್ರತಿಕ್ರಿಯೆಯ ಬೆಳವಣಿಗೆಯನ್ನು ಶಂಕಿಸಿದರೆ, ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದನ್ನು ನಿಲ್ಲಿಸುವುದು, ಪ್ರತಿಕೂಲ ಘಟನೆಯ ಬೆಳವಣಿಗೆಯ ಇತರ ಕಾರಣಗಳನ್ನು ಮೌಲ್ಯಮಾಪನ ಮಾಡುವುದು ಮತ್ತು ಇತರ ಲಿಪಿಡ್-ಕಡಿಮೆಗೊಳಿಸುವ ಚಿಕಿತ್ಸೆಯನ್ನು ಸೂಚಿಸುವುದು ಅಗತ್ಯವಾಗಿರುತ್ತದೆ ("ವಿರೋಧಾಭಾಸಗಳು" ಮತ್ತು "ಅಡ್ಡಪರಿಣಾಮಗಳು", ನೋಂದಣಿ ನಂತರದ ಅವಲೋಕನಗಳು).
ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ ಅಪರೂಪದ ಆದರೆ ಗಂಭೀರವಾದ ಚಯಾಪಚಯ ತೊಡಕು, ಇದು ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ಸಂಗ್ರಹವಾಗುವುದರಿಂದ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ. ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ನಲ್ಲಿನ ಸಾವು ಸುಮಾರು 50% ತಲುಪುತ್ತದೆ. ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ನ ಬೆಳವಣಿಗೆಯು ಕೆಲವು ದೈಹಿಕ ಕಾಯಿಲೆಗಳ ಹಿನ್ನೆಲೆಯಲ್ಲಿ, ನಿರ್ದಿಷ್ಟವಾಗಿ ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ ಅಥವಾ ಯಾವುದೇ ಇತರ ರೋಗಶಾಸ್ತ್ರೀಯ ಸ್ಥಿತಿಯ ವಿರುದ್ಧ ಸಂಭವಿಸಬಹುದು, ಜೊತೆಗೆ ತೀವ್ರವಾದ ಹೈಪೊಪರ್ಫ್ಯೂಷನ್ ಮತ್ತು ಅಂಗಾಂಶಗಳು ಮತ್ತು ಅಂಗಗಳ ಹೈಪೊಕ್ಸೆಮಿಯಾ ಇರುತ್ತದೆ. ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ ರಕ್ತದ ಪ್ಲಾಸ್ಮಾದಲ್ಲಿ (> 5 ಎಂಎಂಒಎಲ್ / ಎಲ್) ಹೆಚ್ಚಿದ ಸಾಂದ್ರತೆಯಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ, ರಕ್ತದ ಪಿಹೆಚ್ ಕಡಿಮೆಯಾಗಿದೆ, ಅಯಾನ್ ಮಧ್ಯಂತರದಲ್ಲಿನ ಹೆಚ್ಚಳದೊಂದಿಗೆ ಎಲೆಕ್ಟ್ರೋಲೈಟ್ ಅಡಚಣೆಗಳು, ಲ್ಯಾಕ್ಟೇಟ್ / ಪೈರುವಾಟ್ ಅನುಪಾತದಲ್ಲಿನ ಹೆಚ್ಚಳ. ಮೆಟ್ಫಾರ್ಮಿನ್ ಆಸಿಡೋಸಿಸ್ಗೆ ಕಾರಣವಾಗಿದ್ದರೆ, ಅದರ ಪ್ಲಾಸ್ಮಾ ಸಾಂದ್ರತೆಯು ಸಾಮಾನ್ಯವಾಗಿ> 5 μg / ml ಆಗಿರುತ್ತದೆ. ವರದಿಗಳ ಪ್ರಕಾರ, ಮೆಟ್ಫಾರ್ಮಿನ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ ಬಹಳ ವಿರಳವಾಗಿ ಅಭಿವೃದ್ಧಿಗೊಂಡಿತು (1000 ರೋಗಿ-ವರ್ಷಗಳಿಗೆ ಸುಮಾರು 0.03 ಪ್ರಕರಣಗಳಲ್ಲಿ, 1000 ರೋಗಿಗಳ ವರ್ಷಕ್ಕೆ ಸುಮಾರು 0.015 ಪ್ರಕರಣಗಳ ಸಾವಿನ ಪ್ರಮಾಣ). 20,000 ರೋಗಿಗಳ-ವರ್ಷಗಳ ಮೆಟ್ಫಾರ್ಮಿನ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ, ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳಲ್ಲಿ ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ನ ಯಾವುದೇ ಪ್ರಕರಣಗಳು ವರದಿಯಾಗಿಲ್ಲ.ತೀವ್ರವಾದ ರೋಗಶಾಸ್ತ್ರ ಮತ್ತು ಮೂತ್ರಪಿಂಡದ ಹೈಪೊಪರ್ಫ್ಯೂಷನ್ ಸೇರಿದಂತೆ ತೀವ್ರ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಲ್ಲಿ ತಿಳಿದಿರುವ ಪ್ರಕರಣಗಳು ಮುಖ್ಯವಾಗಿ ಸಂಭವಿಸಿವೆ, ಆಗಾಗ್ಗೆ ಅನೇಕ ಸೊಮ್ಯಾಟಿಕ್ / ಸರ್ಜಿಕಲ್ ಕಾಯಿಲೆಗಳು ಮತ್ತು ಪಾಲಿಫಾರ್ಮಸಿಗಳ ಸಂಯೋಜನೆಯೊಂದಿಗೆ. ಗಮನಾರ್ಹವಾದ drug ಷಧ ತಿದ್ದುಪಡಿ ಅಗತ್ಯವಿರುವ ಹೃದಯ ವೈಫಲ್ಯದ ರೋಗಿಗಳಲ್ಲಿ ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ನ ಅಪಾಯವು ಗಮನಾರ್ಹವಾಗಿ ಹೆಚ್ಚಾಗಿದೆ, ವಿಶೇಷವಾಗಿ ತೀವ್ರವಾದ ಹಂತದಲ್ಲಿ ಅಸ್ಥಿರ ಆಂಜಿನಾ ಪೆಕ್ಟೋರಿಸ್ / ಹೃದಯ ವೈಫಲ್ಯದೊಂದಿಗೆ, ತೀವ್ರವಾದ ಹೈಪೊಪರ್ಫ್ಯೂಷನ್ ಮತ್ತು ಹೈಪೊಕ್ಸೆಮಿಯಾ ಜೊತೆಗೆ. ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ ಅನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಅಪಾಯವು ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯಚಟುವಟಿಕೆಯ ಮಟ್ಟ ಮತ್ತು ರೋಗಿಯ ವಯಸ್ಸಿಗೆ ಅನುಗುಣವಾಗಿ ಹೆಚ್ಚಾಗುತ್ತದೆ, ಆದ್ದರಿಂದ, ಮೂತ್ರಪಿಂಡದ ಕ್ರಿಯೆಯ ಸಮರ್ಪಕ ಮೇಲ್ವಿಚಾರಣೆ, ಜೊತೆಗೆ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಕನಿಷ್ಠ ಪರಿಣಾಮಕಾರಿ ಪ್ರಮಾಣವನ್ನು ಬಳಸುವುದರಿಂದ ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ ಅಪಾಯವನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆ ಮಾಡಬಹುದು. ವಯಸ್ಸಾದ ರೋಗಿಗಳ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಮೂತ್ರಪಿಂಡದ ಕ್ರಿಯೆಯನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು ಅವಶ್ಯಕವಾಗಿದೆ, ಮತ್ತು 80 ವರ್ಷಕ್ಕಿಂತ ಹಳೆಯದಾದ ರೋಗಿಗಳಿಗೆ, ಕ್ರಿಯೇಟಿನೈನ್ ಕ್ಲಿಯರೆನ್ಸ್ ಮೌಲ್ಯಮಾಪನದ ಫಲಿತಾಂಶಗಳ ಪ್ರಕಾರ ಸಾಕಷ್ಟು ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯವನ್ನು ದೃ after ಪಡಿಸಿದ ನಂತರವೇ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಚಿಕಿತ್ಸೆಯು ಪ್ರಾರಂಭವಾಗುತ್ತದೆ, ಏಕೆಂದರೆ ಈ ರೋಗಿಗಳು ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ ಬೆಳವಣಿಗೆಯ ಅಪಾಯವನ್ನು ಹೊಂದಿರುತ್ತಾರೆ. ಇದಲ್ಲದೆ, ಹೈಪೊಕ್ಸೆಮಿಯಾ, ನಿರ್ಜಲೀಕರಣ ಅಥವಾ ಸೆಪ್ಸಿಸ್ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ ಯಾವುದೇ ಸ್ಥಿತಿಯಲ್ಲಿ, ಮೆಟ್ಫಾರ್ಮಿನ್ ಅನ್ನು ತಕ್ಷಣವೇ ರದ್ದುಗೊಳಿಸಬೇಕು. ದುರ್ಬಲಗೊಂಡ ಪಿತ್ತಜನಕಾಂಗದ ಕ್ರಿಯೆಯೊಂದಿಗೆ, ಲ್ಯಾಕ್ಟೇಟ್ ವಿಸರ್ಜನೆಯು ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಯಕೃತ್ತಿನ ಕಾಯಿಲೆಯ ಕ್ಲಿನಿಕಲ್ ಅಥವಾ ಪ್ರಯೋಗಾಲಯ ಚಿಹ್ನೆಗಳನ್ನು ಹೊಂದಿರುವ ರೋಗಿಗಳಿಗೆ ಮೆಟ್ಫಾರ್ಮಿನ್ ಅನ್ನು ಶಿಫಾರಸು ಮಾಡಬಾರದು. ಮೆಟ್ಫಾರ್ಮಿನ್ ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ, ಆಲ್ಕೋಹಾಲ್ ಸೇವನೆಯು ಸೀಮಿತವಾಗಿರಬೇಕು, ಏಕೆಂದರೆ ಆಲ್ಕೋಹಾಲ್ ಲ್ಯಾಕ್ಟೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಮೇಲೆ ಮೆಟ್ಫಾರ್ಮಿನ್ ಪರಿಣಾಮವನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ. ಇದಲ್ಲದೆ, ಇಂಟ್ರಾವಾಸ್ಕುಲರ್ ರೇಡಿಯೊಪ್ಯಾಕ್ ಅಧ್ಯಯನಗಳು ಮತ್ತು ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಮಧ್ಯಸ್ಥಿಕೆಗಳ ಅವಧಿಗೆ ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗಿನ ಚಿಕಿತ್ಸೆಯನ್ನು ತಾತ್ಕಾಲಿಕವಾಗಿ ನಿಲ್ಲಿಸಲಾಗುತ್ತದೆ.
ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ನ ಆಕ್ರಮಣವನ್ನು ಕಂಡುಹಿಡಿಯುವುದು ಕಷ್ಟ, ಮತ್ತು ಇದು ನಿರ್ದಿಷ್ಟವಲ್ಲದ ರೋಗಲಕ್ಷಣಗಳಾದ ಅಸ್ವಸ್ಥತೆ, ಮೈಯಾಲ್ಜಿಯಾ, ಉಸಿರಾಟದ ತೊಂದರೆ ಸಿಂಡ್ರೋಮ್, ಹೆಚ್ಚಿದ ಅರೆನಿದ್ರಾವಸ್ಥೆ ಮತ್ತು ನಿರ್ದಿಷ್ಟವಲ್ಲದ ಡಿಸ್ಪೆಪ್ಟಿಕ್ ರೋಗಲಕ್ಷಣಗಳೊಂದಿಗೆ ಮಾತ್ರ ಇರುತ್ತದೆ. ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ನ ಕೋರ್ಸ್ ಉಲ್ಬಣಗೊಳ್ಳುವುದರೊಂದಿಗೆ, ಲಘೂಷ್ಣತೆ, ಅಪಧಮನಿಯ ಹೈಪೊಟೆನ್ಷನ್ ಮತ್ತು ನಿರೋಧಕ ಬ್ರಾಡಿಯಾರ್ರಿಥ್ಮಿಯಾವು ಮೇಲೆ ತಿಳಿಸಲಾದ ರೋಗಲಕ್ಷಣಗಳಿಗೆ ಸೇರಬಹುದು. ಅಂತಹ ರೋಗಲಕ್ಷಣಗಳ ಸಂಭವನೀಯ ಮಹತ್ವದ ಬಗ್ಗೆ ವೈದ್ಯರು ಮತ್ತು ರೋಗಿಯು ತಿಳಿದಿರಬೇಕು ಮತ್ತು ರೋಗಿಯು ತಕ್ಷಣವೇ ಅವರ ನೋಟವನ್ನು ವೈದ್ಯರಿಗೆ ತಿಳಿಸಬೇಕು. ಪರಿಸ್ಥಿತಿ ತೆರವುಗೊಳ್ಳುವವರೆಗೆ ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗಿನ ಚಿಕಿತ್ಸೆಯನ್ನು ರದ್ದುಗೊಳಿಸಲಾಗುತ್ತದೆ.
ವಿದ್ಯುದ್ವಿಚ್ tes ೇದ್ಯಗಳು, ಕೀಟೋನ್ಗಳು, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಪ್ಲಾಸ್ಮಾ ಸಾಂದ್ರತೆಯನ್ನು ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ, ಜೊತೆಗೆ (ಸೂಚನೆಗಳ ಪ್ರಕಾರ) ರಕ್ತದ ಪಿಹೆಚ್, ಲ್ಯಾಕ್ಟೇಟ್ ಸಾಂದ್ರತೆ. ಕೆಲವೊಮ್ಮೆ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಪ್ಲಾಸ್ಮಾ ಸಾಂದ್ರತೆಯ ಮಾಹಿತಿಯು ಸಹ ಉಪಯುಕ್ತವಾಗಬಹುದು. ರೋಗಿಯು ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಸೂಕ್ತ ಪ್ರಮಾಣವನ್ನು ಬಳಸಿದ ನಂತರ, ಚಿಕಿತ್ಸೆಯ ಆರಂಭಿಕ ಹಂತಗಳ ವಿಶಿಷ್ಟವಾದ ಜಠರಗರುಳಿನ ಲಕ್ಷಣಗಳು ಕಣ್ಮರೆಯಾಗಬೇಕು. ಅಂತಹ ಲಕ್ಷಣಗಳು ಕಾಣಿಸಿಕೊಂಡರೆ, ಅವು ಹೆಚ್ಚಾಗಿ ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ ಅಥವಾ ಇನ್ನೊಂದು ಗಂಭೀರ ಕಾಯಿಲೆಯ ಬೆಳವಣಿಗೆಯ ಸಂಕೇತವಾಗಿದೆ.
ಮೆಟ್ಫಾರ್ಮಿನ್ ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ, ಸಿರೆಯ ರಕ್ತದ ಪ್ಲಾಸ್ಮಾದಲ್ಲಿನ ಲ್ಯಾಕ್ಟೇಟ್ ಸಾಂದ್ರತೆಯು ವಿಜಿಎನ್ ಅನ್ನು ಮೀರಿದರೆ, 5 ಎಂಎಂಒಎಲ್ / ಲೀಗಿಂತ ಹೆಚ್ಚಿಲ್ಲ, ಇದು ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ಗೆ ರೋಗಕಾರಕವಲ್ಲ ಮತ್ತು ಕಳಪೆ ನಿಯಂತ್ರಿತ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಅಥವಾ ಬೊಜ್ಜು, ಅಥವಾ ಅತಿಯಾದ ದೈಹಿಕ ಪರಿಶ್ರಮ ಅಥವಾ ತಾಂತ್ರಿಕ ಅಳತೆ ದೋಷದಂತಹ ಪರಿಸ್ಥಿತಿಗಳಿಂದಾಗಿರಬಹುದು . ಕೀಟೋಆಸಿಡೋಸಿಸ್ (ಕೀಟೋನುರಿಯಾ ಮತ್ತು ಕೀಟೋನೆಮಿಯಾ) ದೃ mation ೀಕರಣದ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ ಮಧುಮೇಹ ಮತ್ತು ಚಯಾಪಚಯ ಆಮ್ಲವ್ಯಾಧಿ ಇರುವ ಯಾವುದೇ ರೋಗಿಯಲ್ಲಿ, ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ ಅಪಾಯವಿದೆ.
ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ ಎನ್ನುವುದು ವೈದ್ಯಕೀಯ ಸೌಲಭ್ಯದಲ್ಲಿ ತುರ್ತು ಆರೈಕೆಯ ಅಗತ್ಯವಿರುವ ಸ್ಥಿತಿಯಾಗಿದೆ. ಮೆಟ್ಫಾರ್ಮಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ರದ್ದುಪಡಿಸಲಾಗಿದೆ ಮತ್ತು ನಿರ್ವಹಣೆ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯ ಕ್ರಮಗಳನ್ನು ತಕ್ಷಣ ನಡೆಸಲಾಗುತ್ತದೆ. ಉತ್ತಮ ಹಿಮೋಡೈನಮಿಕ್ಸ್ನ ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ಅನ್ನು 170 ಮಿಲಿ / ನಿಮಿಷದ ವೇಗದಲ್ಲಿ ಡಯಲೈಸ್ ಮಾಡಲಾಗುವುದರಿಂದ, ಆಸಿಡೋಸಿಸ್ ಅನ್ನು ತ್ವರಿತವಾಗಿ ಸರಿಪಡಿಸಲು ಮತ್ತು ಸಂಗ್ರಹವಾದ ಮೆಟ್ಫಾರ್ಮಿನ್ ಅನ್ನು ತೆಗೆದುಹಾಕಲು ತಕ್ಷಣದ ಹೆಮೋಡಯಾಲಿಸಿಸ್ ಅನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗುತ್ತದೆ.ಈ ಕ್ರಮಗಳು ಆಗಾಗ್ಗೆ ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ನ ಎಲ್ಲಾ ರೋಗಲಕ್ಷಣಗಳ ತ್ವರಿತ ಕಣ್ಮರೆಗೆ ಮತ್ತು ರೋಗಿಯ ಸ್ಥಿತಿಯನ್ನು ಪುನಃಸ್ಥಾಪಿಸಲು ಕಾರಣವಾಗುತ್ತವೆ (ನೋಡಿ. "ವಿರೋಧಾಭಾಸಗಳು").
ಸಾಮಾನ್ಯ ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ, ಮೆಟ್ಫಾರ್ಮಿನ್ ಮೊನೊಥೆರಪಿಯೊಂದಿಗೆ, ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಬೆಳವಣಿಗೆಯಾಗುವುದಿಲ್ಲ, ಆದರೆ ಅದರ ಬೆಳವಣಿಗೆಯು ಹಸಿವಿನ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಸಾಧ್ಯವಿದೆ, ನಂತರದ ದೈಹಿಕ ಪರಿಶ್ರಮದ ನಂತರ ಸೇವಿಸಿದ ಕ್ಯಾಲೊರಿಗಳ ಪರಿಹಾರವಿಲ್ಲದೆ, ಇತರ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಏಜೆಂಟ್ಗಳ (ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನಗಳು ಮತ್ತು ಇನ್ಸುಲಿನ್) ಅಥವಾ ಆಲ್ಕೋಹಾಲ್ ಅನ್ನು ಬಳಸುವುದು. ಹೆಚ್ಚಿನ ಮಟ್ಟಿಗೆ, ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಬೆಳವಣಿಗೆಯು ವಯಸ್ಸಾದ, ದುರ್ಬಲಗೊಂಡ ಅಥವಾ ಕ್ಷೀಣಿಸಿದ ರೋಗಿಗಳು, ಮದ್ಯವನ್ನು ದುರುಪಯೋಗಪಡಿಸಿಕೊಳ್ಳುವ ರೋಗಿಗಳು, ಮೂತ್ರಜನಕಾಂಗದ ಅಥವಾ ಪಿಟ್ಯುಟರಿ ಕೊರತೆಯಿರುವ ರೋಗಿಗಳ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ವಯಸ್ಸಾದ ರೋಗಿಗಳು ಮತ್ತು ಬೀಟಾ-ಬ್ಲಾಕರ್ಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವ ರೋಗಿಗಳಲ್ಲಿ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ಗುರುತಿಸುವುದು ಕಷ್ಟ.
ಸಹವರ್ತಿ ಫಾರ್ಮಾಕೋಥೆರಪಿ ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯ ಅಥವಾ ಮೆಟ್ಫಾರ್ಮಿನ್ ವಿತರಣೆಯ ಮೇಲೆ ಪ್ರತಿಕೂಲ ಪರಿಣಾಮ ಬೀರಬಹುದು. ಮೂತ್ರಪಿಂಡದ ಕ್ರಿಯೆ, ಹಿಮೋಡೈನಮಿಕ್ಸ್ ಅಥವಾ ಮೆಟ್ಫಾರ್ಮಿನ್ ವಿತರಣೆಯನ್ನು (ಕೊಳವೆಯಾಕಾರದ ಸ್ರವಿಸುವಿಕೆಯಿಂದ ದೇಹದಿಂದ ಹೊರಹಾಕಲ್ಪಡುವ ಕ್ಯಾಟಯಾನಿಕ್ drugs ಷಧಿಗಳಂತಹ) ಪ್ರತಿಕೂಲ ಪರಿಣಾಮ ಬೀರುವ drugs ಷಧಿಗಳ ಏಕಕಾಲಿಕ ಬಳಕೆಯನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಸೂಚಿಸಬೇಕು (“ಸಂವಹನ” ನೋಡಿ, ಮೆಟ್ಫಾರ್ಮಿನ್).
ಅಯೋಡಿನ್-ಒಳಗೊಂಡಿರುವ ಕಾಂಟ್ರಾಸ್ಟ್ ಏಜೆಂಟ್ಗಳ ಇಂಟ್ರಾವಾಸ್ಕುಲರ್ ಆಡಳಿತದೊಂದಿಗೆ ವಿಕಿರಣಶಾಸ್ತ್ರದ ಅಧ್ಯಯನಗಳು (ಉದಾ. ಐವಿ ಯುರೋಗ್ರಫಿ, ಐವಿ ಚೋಲಾಂಜಿಯೋಗ್ರಫಿ, ಆಂಜಿಯೋಗ್ರಫಿ, ಕಾಂಟ್ರಾಸ್ಟ್ ಏಜೆಂಟ್ಗಳ ಐವಿ ಆಡಳಿತದೊಂದಿಗೆ ಕಂಪ್ಯೂಟೆಡ್ ಟೊಮೊಗ್ರಫಿ)
ಮೆಟ್ಫಾರ್ಮಿನ್ ತೆಗೆದುಕೊಳ್ಳುವ ರೋಗಿಗಳಲ್ಲಿ ಅಯೋಡಿನ್-ಒಳಗೊಂಡಿರುವ ಕಾಂಟ್ರಾಸ್ಟ್ ಏಜೆಂಟ್ಗಳ ಇಂಟ್ರಾವಾಸ್ಕುಲರ್ ಆಡಳಿತವು ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ನ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ ಮತ್ತು ತೀವ್ರವಾದ ಮೂತ್ರಪಿಂಡದ ದುರ್ಬಲತೆಗೆ ಕಾರಣವಾಗಬಹುದು ("ವಿರೋಧಾಭಾಸಗಳು" ನೋಡಿ). ಆದ್ದರಿಂದ, ಅಂತಹ ಅಧ್ಯಯನಕ್ಕೆ ನಿಗದಿಯಾದ ರೋಗಿಗಳು ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು 48 ಗಂಟೆಗಳ ಮೊದಲು ಮತ್ತು ಅಧ್ಯಯನದ 48 ಗಂಟೆಗಳ ಒಳಗೆ ತೆಗೆದುಕೊಳ್ಳುವುದನ್ನು ತಾತ್ಕಾಲಿಕವಾಗಿ ನಿಲ್ಲಿಸಬೇಕು. ಸಾಮಾನ್ಯ ಮೂತ್ರಪಿಂಡದ ಕ್ರಿಯೆಯ ಪ್ರಯೋಗಾಲಯದ ದೃ mation ೀಕರಣದ ನಂತರವೇ ಚಿಕಿತ್ಸೆಯ ಪುನರಾರಂಭವನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ.
ಯಾವುದೇ ರೋಗಶಾಸ್ತ್ರದ ನಾಳೀಯ ಕುಸಿತ (ಆಘಾತ), ತೀವ್ರವಾದ ಹೃದಯ ವೈಫಲ್ಯ, ತೀವ್ರವಾದ ಹೃದಯ ಸ್ನಾಯುವಿನ ar ತಕ ಸಾವು ಮತ್ತು ಹೈಪೊಕ್ಸೆಮಿಯಾ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ ಇತರ ಪರಿಸ್ಥಿತಿಗಳು ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ ಮತ್ತು ಮೂತ್ರಪಿಂಡದ ಅಜೋಟೆಮಿಯಾ ಬೆಳವಣಿಗೆಯನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ. ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ ರೋಗಿಯಲ್ಲಿ ಪಟ್ಟಿ ಮಾಡಲಾದ ಪರಿಸ್ಥಿತಿಗಳು ಬೆಳೆದರೆ, ಸಂಯೋಜನೆಯನ್ನು ತಕ್ಷಣವೇ ನಿಲ್ಲಿಸಬೇಕು.
ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯ ಬಳಕೆಯನ್ನು ಯಾವುದೇ ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ ಹಸ್ತಕ್ಷೇಪದ ಅವಧಿಗೆ ನಿಲ್ಲಿಸಬೇಕು (ಕುಡಿಯುವ ಆಡಳಿತ ಮತ್ತು ಹಸಿವಿನ ಮೇಲೆ ನಿರ್ಬಂಧಗಳ ಅಗತ್ಯವಿಲ್ಲದ ಸಣ್ಣ ಬದಲಾವಣೆಗಳನ್ನು ಹೊರತುಪಡಿಸಿ) ಮತ್ತು ಸಾಮಾನ್ಯ meal ಟವನ್ನು ಪುನರಾರಂಭಿಸುವವರೆಗೆ, ಸಾಮಾನ್ಯ ಮೂತ್ರಪಿಂಡದ ಕ್ರಿಯೆಯ ಪ್ರಯೋಗಾಲಯ ದೃ mation ೀಕರಣವನ್ನು ಪಡೆಯಲಾಗುತ್ತದೆ.
ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಮೇಲೆ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಪರಿಣಾಮವನ್ನು ಆಲ್ಕೊಹಾಲ್ ಸಮರ್ಥಿಸುತ್ತದೆ. ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಚಿಕಿತ್ಸೆಯ ಅವಧಿಗೆ ರೋಗಿಗೆ ಆಲ್ಕೊಹಾಲ್ ದುರುಪಯೋಗದ ಅಪಾಯಗಳ ಬಗ್ಗೆ (ದೊಡ್ಡ ಪ್ರಮಾಣದಲ್ಲಿ ಒಂದೇ ಪ್ರಮಾಣ ಅಥವಾ ಸಣ್ಣ ಪ್ರಮಾಣದಲ್ಲಿ ನಿರಂತರವಾಗಿ ಸೇವಿಸುವುದು) ಎಚ್ಚರಿಕೆ ನೀಡಬೇಕು.
ದುರ್ಬಲಗೊಂಡ ಯಕೃತ್ತಿನ ಕಾರ್ಯ
ದುರ್ಬಲಗೊಂಡ ಯಕೃತ್ತಿನ ಕ್ರಿಯೆಯ ರೋಗಿಗಳಲ್ಲಿ ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ನ ಬೆಳವಣಿಗೆಯ ಪ್ರಕರಣಗಳು ತಿಳಿದಿರುವ ಕಾರಣ, ಯಕೃತ್ತಿನ ಕಾಯಿಲೆಯ ಕ್ಲಿನಿಕಲ್ ಅಥವಾ ಪ್ರಯೋಗಾಲಯದ ಚಿಹ್ನೆಗಳ ರೋಗಿಗಳಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು ಸೂಚಿಸಲು ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ.
ಸೈನೊಕೊಬಾಲಾಮಿನ್ (ವಿಟಮಿನ್ ಬಿ) ಸಾಂದ್ರತೆ12) ರಕ್ತ ಪ್ಲಾಸ್ಮಾದಲ್ಲಿ
29 ವಾರಗಳ ಕಾಲ ನಡೆಯುವ ಮೆಟ್ಫಾರ್ಮಿನ್ನ ನಿಯಂತ್ರಿತ ಅಧ್ಯಯನಗಳಲ್ಲಿ, 7% ರೋಗಿಗಳು ಸೈನೊಕೊಬಾಲಾಮಿನ್ (ವಿಟಮಿನ್ ಬಿ) ಯ ಆರಂಭಿಕ ಸಾಮಾನ್ಯ ಸಾಂದ್ರತೆಯ ಇಳಿಕೆ ತೋರಿಸಿದ್ದಾರೆ.12) ರಕ್ತದ ಪ್ಲಾಸ್ಮಾದಲ್ಲಿ ಕೊರತೆಯ ವೈದ್ಯಕೀಯ ರೋಗಲಕ್ಷಣಗಳ ಬೆಳವಣಿಗೆಯಿಲ್ಲದೆ. ವಿಟಮಿನ್ ಬಿ ಯ ಆಯ್ದ ಅಸಮರ್ಪಕ ಕ್ರಿಯೆಯಿಂದಾಗಿ ಇದೇ ರೀತಿಯ ಇಳಿಕೆ ಕಂಡುಬರಬಹುದು12 (ಅವುಗಳೆಂದರೆ, ವಿಟಮಿನ್ ಬಿ ಹೀರಿಕೊಳ್ಳಲು ಅಗತ್ಯವಾದ ಕ್ಯಾಸಲ್ ಆಂತರಿಕ ಅಂಶದೊಂದಿಗೆ ಸಂಕೀರ್ಣದ ರಚನೆಯ ಉಲ್ಲಂಘನೆ12), ಬಹಳ ವಿರಳವಾಗಿ ರಕ್ತಹೀನತೆಯ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ನಿರ್ಮೂಲನೆ ಅಥವಾ ವಿಟಮಿನ್ ಬಿ ಯ ಹೆಚ್ಚುವರಿ ಸೇವನೆಯಿಂದ ಸುಲಭವಾಗಿ ಸರಿಪಡಿಸಬಹುದು12. ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವಾಗ, ರಕ್ತದ ಹೆಮಟೊಲಾಜಿಕಲ್ ನಿಯತಾಂಕಗಳನ್ನು ವಾರ್ಷಿಕವಾಗಿ ಪರೀಕ್ಷಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಮತ್ತು ಉದ್ಭವಿಸಿದ ಯಾವುದೇ ವಿಚಲನಗಳನ್ನು ಅಧ್ಯಯನ ಮಾಡಿ ಸರಿಹೊಂದಿಸಬೇಕು. ವಿಟಮಿನ್ ಬಿ ಕೊರತೆ ರೋಗಿಗಳು12 (ವಿಟಮಿನ್ ಬಿ ಕಡಿಮೆ ಸೇವನೆ ಅಥವಾ ಹೀರಿಕೊಳ್ಳುವಿಕೆಯಿಂದಾಗಿ12 ಅಥವಾ ಕ್ಯಾಲ್ಸಿಯಂ) ವಿಟಮಿನ್ ಬಿ ಯ ಪ್ಲಾಸ್ಮಾ ಸಾಂದ್ರತೆಯನ್ನು ನಿರ್ಧರಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ12 2-3 ವರ್ಷಗಳ ಮಧ್ಯಂತರದಲ್ಲಿ.
ಸಮರ್ಪಕವಾಗಿ ನಿಯಂತ್ರಿತ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಹೊಂದಿರುವ ರೋಗಿಗಳ ಕ್ಲಿನಿಕಲ್ ಸ್ಥಿತಿಯಲ್ಲಿ ಬದಲಾವಣೆ
ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್, ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಅಥವಾ ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ನ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ ಈ ಹಿಂದೆ ಸಮರ್ಪಕವಾಗಿ ನಿಯಂತ್ರಿಸಲ್ಪಟ್ಟ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಹೊಂದಿರುವ ರೋಗಿಯಲ್ಲಿ ಪ್ರಯೋಗಾಲಯದ ವೈಪರೀತ್ಯಗಳು ಅಥವಾ ರೋಗದ ವೈದ್ಯಕೀಯ ಲಕ್ಷಣಗಳು (ವಿಶೇಷವಾಗಿ ಸ್ಪಷ್ಟವಾಗಿ ಗುರುತಿಸಲಾಗದ ಯಾವುದೇ ಸ್ಥಿತಿ) ಕಾಣಿಸಿಕೊಂಡರೆ ತಕ್ಷಣವೇ ಹೊರಗಿಡಬೇಕು. ರೋಗಿಯ ಸ್ಥಿತಿಯ ಮೌಲ್ಯಮಾಪನದಲ್ಲಿ ವಿದ್ಯುದ್ವಿಚ್ ly ೇದ್ಯಗಳು ಮತ್ತು ಕೀಟೋನ್ಗಳ ರಕ್ತ ಪರೀಕ್ಷೆಗಳು, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಸಾಂದ್ರತೆ, ಹಾಗೆಯೇ (ಸೂಚನೆಗಳ ಪ್ರಕಾರ) ರಕ್ತದ ಪಿಹೆಚ್, ಲ್ಯಾಕ್ಟೇಟ್, ಪೈರುವಾಟ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ನ ಪ್ಲಾಸ್ಮಾ ಸಾಂದ್ರತೆಗಳು ಇರಬೇಕು. ಯಾವುದೇ ಎಟಿಯಾಲಜಿಯ ಆಸಿಡೋಸಿಸ್ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ, ನೀವು ತಕ್ಷಣ ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದನ್ನು ನಿಲ್ಲಿಸಬೇಕು ಮತ್ತು ಆಸಿಡೋಸಿಸ್ ಅನ್ನು ಸರಿಪಡಿಸಲು ಸೂಕ್ತ ಕ್ರಮಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಬೇಕು.
ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣದ ನಷ್ಟ
ಹಿಂದೆ ಸ್ಥಿರವಾದ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣ ಹೊಂದಿರುವ ರೋಗಿಯಲ್ಲಿ ದೈಹಿಕ ಒತ್ತಡದ (ಹೈಪರ್ಥರ್ಮಿಯಾ, ಆಘಾತ, ಸೋಂಕು ಅಥವಾ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ) ಸಂದರ್ಭಗಳಲ್ಲಿ, ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣದ ತಾತ್ಕಾಲಿಕ ನಷ್ಟವು ಸಾಧ್ಯ. ಅಂತಹ ಅವಧಿಗಳಲ್ಲಿ, ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯೊಂದಿಗೆ ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು ತಾತ್ಕಾಲಿಕವಾಗಿ ಬದಲಾಯಿಸುವುದು ಸ್ವೀಕಾರಾರ್ಹ, ಮತ್ತು ತೀವ್ರ ಪರಿಸ್ಥಿತಿಯನ್ನು ಪರಿಹರಿಸಿದ ನಂತರ, ರೋಗಿಯು ಹಿಂದಿನ ಚಿಕಿತ್ಸೆಯನ್ನು ಪುನರಾರಂಭಿಸಬಹುದು.
ವಾಹನಗಳನ್ನು ಓಡಿಸುವ ಮತ್ತು ಕಾರ್ಯವಿಧಾನಗಳೊಂದಿಗೆ ಕೆಲಸ ಮಾಡುವ ಸಾಮರ್ಥ್ಯದ ಮೇಲೆ ಪ್ರಭಾವ. ವಾಹನಗಳನ್ನು ಓಡಿಸುವ ಮತ್ತು ಕಾರ್ಯವಿಧಾನಗಳೊಂದಿಗೆ ಕೆಲಸ ಮಾಡುವ ಸಾಮರ್ಥ್ಯದ ಮೇಲೆ ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯ ಪರಿಣಾಮವನ್ನು ಅಧ್ಯಯನ ಮಾಡಲು ಯಾವುದೇ ಅಧ್ಯಯನಗಳನ್ನು ನಡೆಸಲಾಗಿಲ್ಲ. ಅದೇನೇ ಇದ್ದರೂ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ತೆಗೆದುಕೊಳ್ಳುವಾಗ ತಲೆತಿರುಗುವಿಕೆ ಮತ್ತು ಅರೆನಿದ್ರಾವಸ್ಥೆ ಪ್ರಕರಣಗಳನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳಬೇಕು.
ಇದಲ್ಲದೆ, ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಉತ್ಪನ್ನಗಳು ಅಥವಾ ಇನ್ಸುಲಿನ್ನೊಂದಿಗೆ ಮೆಟ್ಫಾರ್ಮಿನ್ + ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಸಂಯೋಜನೆಯನ್ನು ಬಳಸುವಾಗ ರೋಗಿಗಳು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಅಪಾಯದ ಬಗ್ಗೆ ತಿಳಿದಿರಬೇಕು.
ವಸ್ತು ಮಾದರಿ ನಿಯಮಗಳು ಮತ್ತು ಸಾಮಾನ್ಯ ಗ್ಲೂಕೋಸ್ ವಾಚನಗೋಷ್ಠಿಗಳು
ಸಂಪೂರ್ಣ ರಕ್ತಕ್ಕಾಗಿ ಸಾಮಾನ್ಯ ಉಪವಾಸ ಮೌಲ್ಯಗಳು - 3.3-5.5 mmol / L, ಪ್ಲಾಸ್ಮಾಕ್ಕೆ - 4.0-6.1 mmol / L.
ಈ ಸರಳ ವಿಶ್ಲೇಷಣೆಗಾಗಿ ರಕ್ತದ ಮಾದರಿ ತನ್ನದೇ ಆದ ಸೂಕ್ಷ್ಮತೆಗಳನ್ನು ಹೊಂದಿದೆ. ರಕ್ತ, ಸಿರೆಯ ಅಥವಾ ಕ್ಯಾಪಿಲ್ಲರಿ ಆಗಿರಲಿ, ಬೆಳಿಗ್ಗೆ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ವಿಶ್ಲೇಷಣೆಗಾಗಿ ತೆಗೆದುಕೊಳ್ಳಬೇಕು. ನೀವು 10 ಗಂಟೆಗಳ ಕಾಲ ತಿನ್ನಲು ಸಾಧ್ಯವಿಲ್ಲ, ನೀವು ಶುದ್ಧ ನೀರನ್ನು ಕುಡಿಯಬಹುದು, ಆದರೆ ಅದಕ್ಕೂ ಮೊದಲು, ಆಹಾರವು ಪರಿಚಿತವಾಗಿರಬೇಕು.

ಕುಶಲತೆಯ ಮೊದಲು ಒತ್ತಡ, ಅಶಾಂತಿ, ದೈಹಿಕ ಚಟುವಟಿಕೆಯನ್ನು ತಪ್ಪಿಸುವುದು ಅವಶ್ಯಕ, ನೀವು ಧೂಮಪಾನ ಮಾಡಲು ಸಾಧ್ಯವಿಲ್ಲ. ಕೆಲವು ಗುಂಪುಗಳ drugs ಷಧಗಳು (ಸ್ಯಾಲಿಸಿಲೇಟ್ಗಳು, ಪ್ರತಿಜೀವಕಗಳ ವೈಯಕ್ತಿಕ ಪ್ರತಿನಿಧಿಗಳು), ವಿಟಮಿನ್ ಸಿ, ಮತ್ತು ಇತರ ಕೆಲವು drugs ಷಧಗಳು, ರೋಗಗಳು ಮತ್ತು ಷರತ್ತುಗಳಿಂದ ಫಲಿತಾಂಶವು ಪರಿಣಾಮ ಬೀರಬಹುದು.
ಸ್ಕ್ರೀನಿಂಗ್ಗಾಗಿ ಶಿಫಾರಸು ಮಾಡಲಾದ ಒಂದು ಅಧ್ಯಯನವೆಂದರೆ ಸಕ್ಕರೆಯ ಉಪವಾಸ. ದುರ್ಬಲವಾದ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯಕ್ಕಾಗಿ ದೊಡ್ಡ ಜನಸಂಖ್ಯೆಯ ಗುಂಪುಗಳನ್ನು ಪರೀಕ್ಷಿಸಲು ಸಾಕಷ್ಟು ತ್ವರಿತ ಮತ್ತು ಸರಳ ವಿಧಾನವು ನಿಮಗೆ ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ. ಈ ವಿಶ್ಲೇಷಣೆಯು ವೈದ್ಯರ ಪ್ರಿಸ್ಕ್ರಿಪ್ಷನ್ ಇಲ್ಲದೆ ಮಾಡಬಹುದಾದಂತಹವುಗಳನ್ನು ಸೂಚಿಸುತ್ತದೆ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಅಪಾಯದಲ್ಲಿರುವ ಜನರಿಗೆ ಸಕ್ಕರೆಗೆ ಬೆರಳಿನಿಂದ ರಕ್ತವನ್ನು ದಾನ ಮಾಡುವುದು ಮುಖ್ಯ.
ಹಸಿವು ಮತ್ತು ದೇಹದ ತೂಕದ ಮಧುಮೇಹವನ್ನು ನಿಯಂತ್ರಿಸಲು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್
ಟೈಪ್ 2 ಮಧುಮೇಹದ ರೋಗಕಾರಕದಲ್ಲಿ, ಮೂರು ಮುಖ್ಯ ಕಾರ್ಯವಿಧಾನಗಳನ್ನು ಗುರುತಿಸಲಾಗಿದೆ:
- ಅಂಗಾಂಶ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ,
- ಅಂತರ್ವರ್ಧಕ ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆಯಲ್ಲಿನ ಅಸ್ವಸ್ಥತೆಗಳು,
- ಯಕೃತ್ತಿನಿಂದ ಗ್ಲೂಕೋಸ್ನ ಅತಿಯಾದ ಸಂಶ್ಲೇಷಣೆ.
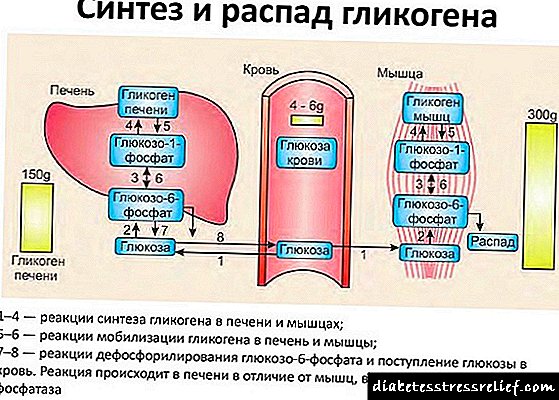
ಅಂತಹ ಕಪಟ ರೋಗದ ಬೆಳವಣಿಗೆಯ ಜವಾಬ್ದಾರಿ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಬಿ ಮತ್ತು ಸಿ ಕೋಶಗಳ ಮೇಲೆ ಇರುತ್ತದೆ. ಎರಡನೆಯದು ಸ್ನಾಯುಗಳು ಮತ್ತು ಮೆದುಳಿಗೆ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಶಕ್ತಿಯನ್ನಾಗಿ ಪರಿವರ್ತಿಸುವುದನ್ನು ಉತ್ತೇಜಿಸುವ ಹಾರ್ಮೋನ್ ಅನ್ನು ಸಹ ಉತ್ಪಾದಿಸುತ್ತದೆ. ಅದರ ಉತ್ಪಾದನೆಯ ಪ್ರಮಾಣವು ನಿಧಾನವಾಗಿದ್ದರೆ, ಇದು ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾವನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ.
ಗ್ಲುಕಗನ್ ಉತ್ಪಾದನೆಗೆ ಬಿ-ಕೋಶಗಳು ಕಾರಣವಾಗಿವೆ, ಇದರ ಹೆಚ್ಚುವರಿವು ಯಕೃತ್ತಿನಿಂದ ಗ್ಲೂಕೋಸ್ನ ಅತಿಯಾದ ಸ್ರವಿಸುವಿಕೆಗೆ ಪೂರ್ವಾಪೇಕ್ಷಿತಗಳನ್ನು ಸೃಷ್ಟಿಸುತ್ತದೆ. ಹೆಚ್ಚುವರಿ ಗ್ಲುಕಗನ್ ಮತ್ತು ಇನ್ಸುಲಿನ್ ಕೊರತೆಯು ರಕ್ತಪ್ರವಾಹದಲ್ಲಿ ಸಂಸ್ಕರಿಸದ ಗ್ಲೂಕೋಸ್ ಸಂಗ್ರಹಗೊಳ್ಳಲು ಪರಿಸ್ಥಿತಿಗಳನ್ನು ಒದಗಿಸುತ್ತದೆ.
ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಸ್ಥಿರ ಮತ್ತು ದೀರ್ಘಕಾಲೀನ (ರೋಗದ ಸಂಪೂರ್ಣ ಅವಧಿಗೆ) ನಿಯಂತ್ರಣವಿಲ್ಲದೆ ಟೈಪ್ 2 ಮಧುಮೇಹದ ಪರಿಣಾಮಕಾರಿ ನಿರ್ವಹಣೆ ಸಾಧ್ಯವಿಲ್ಲ. ಸಕ್ಕರೆ ಪರಿಹಾರ ಮಾತ್ರ ತೊಡಕುಗಳನ್ನು ತಡೆಗಟ್ಟುವ ಪರಿಸ್ಥಿತಿಗಳನ್ನು ಒದಗಿಸುತ್ತದೆ ಮತ್ತು ಮಧುಮೇಹಿಗಳ ಜೀವಿತಾವಧಿಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ ಎಂದು ಹಲವಾರು ಅಂತರರಾಷ್ಟ್ರೀಯ ಪ್ರಯೋಗಗಳು ದೃ irm ಪಡಿಸುತ್ತವೆ.
ಎಲ್ಲಾ ರೀತಿಯ ಆಂಟಿಡಿಯಾಬೆಟಿಕ್ drugs ಷಧಿಗಳ ಹೊರತಾಗಿಯೂ, ಎಲ್ಲಾ ರೋಗಿಗಳು ತಮ್ಮ ಸಹಾಯದಿಂದ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಸ್ಥಿರ ಪರಿಹಾರವನ್ನು ಸಾಧಿಸಲು ನಿರ್ವಹಿಸುವುದಿಲ್ಲ. ಅಧಿಕೃತ ಯುಕೆಪಿಡಿಎಸ್ ಅಧ್ಯಯನದ ಪ್ರಕಾರ, 45% ಮಧುಮೇಹಿಗಳು 3 ವರ್ಷಗಳ ನಂತರ ಮೈಕ್ರೊಆಂಜಿಯೋಪತಿ ತಡೆಗಟ್ಟಲು 100% ಪರಿಹಾರವನ್ನು ಪಡೆದರು, ಮತ್ತು 6 ವರ್ಷಗಳ ನಂತರ ಕೇವಲ 30% ಮಾತ್ರ.
ಈ ತೊಂದರೆಗಳು ಮೂಲಭೂತವಾಗಿ ಹೊಸ ವರ್ಗದ drugs ಷಧಿಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಅಗತ್ಯವನ್ನು ನಿರ್ದೇಶಿಸುತ್ತವೆ, ಅದು ಚಯಾಪಚಯ ಸಮಸ್ಯೆಗಳನ್ನು ತೊಡೆದುಹಾಕಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ, ಆದರೆ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯನ್ನು ಕಾಪಾಡಿಕೊಳ್ಳುತ್ತದೆ, ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆ ಮತ್ತು ಗ್ಲೈಸೆಮಿಯಾವನ್ನು ನಿಯಂತ್ರಿಸಲು ಅನುವು ಮಾಡಿಕೊಡುವ ದೈಹಿಕ ಕಾರ್ಯವಿಧಾನವನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ.
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಪ್ರಚೋದನೆಯಿಲ್ಲದೆ ಟೈಪ್ 2 ಮಧುಮೇಹವನ್ನು ನಿಯಂತ್ರಿಸಬಲ್ಲ ಇನ್ಕ್ರೆಟಿನ್ ಸರಣಿಯ ines ಷಧಿಗಳು, ಗ್ಲೈಸೆಮಿಯಾದಲ್ಲಿನ ಹಠಾತ್ ಬದಲಾವಣೆಗಳು, ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಅಪಾಯವು pharma ಷಧಿಕಾರರ ಇತ್ತೀಚಿನ ಬೆಳವಣಿಗೆಗಳಾಗಿವೆ.
ಜಿಎಲ್ಪಿ -4 ಕಿಣ್ವದ ಪ್ರತಿರೋಧಕ, ಸೀತಾಗ್ಲಿಪ್ಟಿನ್, ಮಧುಮೇಹಕ್ಕೆ ಹಸಿವು ಮತ್ತು ದೇಹದ ತೂಕವನ್ನು ನಿಯಂತ್ರಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ, ದೇಹಕ್ಕೆ ಗ್ಲೂಕೋಸ್ ವಿಷತ್ವದ ಸಮಸ್ಯೆಯನ್ನು ಸ್ವತಂತ್ರವಾಗಿ ನಿವಾರಿಸುವ ಸಾಮರ್ಥ್ಯವನ್ನು ನೀಡುತ್ತದೆ.
ಬಿಡುಗಡೆ ರೂಪ ಮತ್ತು ಸಂಯೋಜನೆ
 ಜನುವಿಯಾ ಎಂಬ ವ್ಯಾಪಾರ ಹೆಸರಿನೊಂದಿಗೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಆಧಾರಿತ medicine ಷಧಿಯು ಗುಲಾಬಿ ಅಥವಾ ಬೀಜ್ ಬಣ್ಣವನ್ನು ಹೊಂದಿರುವ ರೌಂಡ್ ಟ್ಯಾಬ್ಲೆಟ್ಗಳ ರೂಪದಲ್ಲಿ ಲಭ್ಯವಿದೆ ಮತ್ತು 100 ಮಿಗ್ರಾಂಗೆ “227”, 50 ಮಿಗ್ರಾಂಗೆ “112”, 25 ಮಿಗ್ರಾಂಗೆ “221” ಎಂದು ಗುರುತಿಸಲಾಗಿದೆ. ಮಾತ್ರೆಗಳನ್ನು ಪ್ಲಾಸ್ಟಿಕ್ ಪೆಟ್ಟಿಗೆಗಳಲ್ಲಿ ಅಥವಾ ಪೆನ್ಸಿಲ್ ಪ್ರಕರಣಗಳಲ್ಲಿ ತುಂಬಿಸಲಾಗುತ್ತದೆ. ಪೆಟ್ಟಿಗೆಯಲ್ಲಿ ಹಲವಾರು ಫಲಕಗಳು ಇರಬಹುದು.
ಜನುವಿಯಾ ಎಂಬ ವ್ಯಾಪಾರ ಹೆಸರಿನೊಂದಿಗೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಆಧಾರಿತ medicine ಷಧಿಯು ಗುಲಾಬಿ ಅಥವಾ ಬೀಜ್ ಬಣ್ಣವನ್ನು ಹೊಂದಿರುವ ರೌಂಡ್ ಟ್ಯಾಬ್ಲೆಟ್ಗಳ ರೂಪದಲ್ಲಿ ಲಭ್ಯವಿದೆ ಮತ್ತು 100 ಮಿಗ್ರಾಂಗೆ “227”, 50 ಮಿಗ್ರಾಂಗೆ “112”, 25 ಮಿಗ್ರಾಂಗೆ “221” ಎಂದು ಗುರುತಿಸಲಾಗಿದೆ. ಮಾತ್ರೆಗಳನ್ನು ಪ್ಲಾಸ್ಟಿಕ್ ಪೆಟ್ಟಿಗೆಗಳಲ್ಲಿ ಅಥವಾ ಪೆನ್ಸಿಲ್ ಪ್ರಕರಣಗಳಲ್ಲಿ ತುಂಬಿಸಲಾಗುತ್ತದೆ. ಪೆಟ್ಟಿಗೆಯಲ್ಲಿ ಹಲವಾರು ಫಲಕಗಳು ಇರಬಹುದು.
ಮೂಲ ಸಕ್ರಿಯ ವಸ್ತುವಾದ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಫಾಸ್ಫೇಟ್ ಹೈಡ್ರೇಟ್ ಅನ್ನು ಕ್ರೊಸ್ಕಾರ್ಮೆಲೋಸ್ ಸೋಡಿಯಂ, ಮೆಗ್ನೀಸಿಯಮ್ ಸ್ಟಿಯರೇಟ್, ಸೆಲ್ಯುಲೋಸ್, ಸೋಡಿಯಂ ಸ್ಟಿಯರಿಲ್ ಫ್ಯೂಮರೇಟ್, ಸಂಸ್ಕರಿಸದ ಕ್ಯಾಲ್ಸಿಯಂ ಹೈಡ್ರೋಜನ್ ಫಾಸ್ಫೇಟ್ನೊಂದಿಗೆ ಪೂರಕವಾಗಿದೆ.
ಸಿಲ್ಡಾಗ್ಲಿಪ್ಟಿನ್ಗಾಗಿ, ಬೆಲೆ ಪ್ಯಾಕೇಜ್ ಅನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ, ನಿರ್ದಿಷ್ಟವಾಗಿ 28 ಟ್ಯಾಬ್ಲೆಟ್ಗಳಿಗೆ ನೀವು 1,596-1724 ರೂಬಲ್ಸ್ಗಳನ್ನು ಪಾವತಿಸಬೇಕಾಗುತ್ತದೆ. ಪ್ರಿಸ್ಕ್ರಿಪ್ಷನ್ ation ಷಧಿಗಳನ್ನು ನೀಡಲಾಗುತ್ತದೆ, ಶೆಲ್ಫ್ ಜೀವನವು 1 ವರ್ಷ. For ಷಧವು ಶೇಖರಣೆಗಾಗಿ ವಿಶೇಷ ಪರಿಸ್ಥಿತಿಗಳ ಅಗತ್ಯವಿಲ್ಲ. ಓಪನ್ ಪ್ಯಾಕೇಜಿಂಗ್ ಅನ್ನು ರೆಫ್ರಿಜರೇಟರ್ ಬಾಗಿಲಲ್ಲಿ ಒಂದು ತಿಂಗಳು ಸಂಗ್ರಹಿಸಲಾಗುತ್ತದೆ.
ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್
87% ನಷ್ಟು ಜೈವಿಕ ಲಭ್ಯತೆಯೊಂದಿಗೆ drug ಷಧದ ಹೀರಿಕೊಳ್ಳುವಿಕೆಯು ತ್ವರಿತವಾಗಿ ಸಂಭವಿಸುತ್ತದೆ. ಹೀರಿಕೊಳ್ಳುವಿಕೆಯ ಪ್ರಮಾಣವು ಆಹಾರ ಸೇವಿಸುವ ಸಮಯ ಮತ್ತು ಸಂಯೋಜನೆಯ ಸಮಯವನ್ನು ಅವಲಂಬಿಸಿರುವುದಿಲ್ಲ, ನಿರ್ದಿಷ್ಟವಾಗಿ, ಕೊಬ್ಬಿನ ಆಹಾರಗಳು ಇನ್ಕ್ರೆಟಿನ್ ಮೈಮೆಟಿಕ್ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ನಿಯತಾಂಕಗಳನ್ನು ಬದಲಾಯಿಸುವುದಿಲ್ಲ.
ಸಮತೋಲನದಲ್ಲಿ, 100 ಮಿಗ್ರಾಂ ಟ್ಯಾಬ್ಲೆಟ್ನ ಹೆಚ್ಚುವರಿ ಬಳಕೆಯು ಎಯುಸಿ ಕರ್ವ್ ಅಡಿಯಲ್ಲಿ ಪ್ರದೇಶವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ, ಇದು ಸಮಯಕ್ಕೆ ವಿತರಣಾ ಪರಿಮಾಣಗಳ ಅವಲಂಬನೆಯನ್ನು 14% ರಷ್ಟು ಹೆಚ್ಚಿಸುತ್ತದೆ. 100 ಮಿಗ್ರಾಂ ಮಾತ್ರೆಗಳ ಒಂದು ಡೋಸ್ 198 ಲೀ ವಿತರಣಾ ಪ್ರಮಾಣವನ್ನು ಖಾತರಿಪಡಿಸುತ್ತದೆ.
ಇನ್ಕ್ರೆಟಿನ್ ಮೈಮೆಟಿಕ್ನ ತುಲನಾತ್ಮಕವಾಗಿ ಸಣ್ಣ ಭಾಗವನ್ನು ಚಯಾಪಚಯಿಸಲಾಗುತ್ತದೆ. ಡಿಪಿಪಿ -4 ಅನ್ನು ಪ್ರತಿಬಂಧಿಸುವ ಸಾಮರ್ಥ್ಯವಿಲ್ಲದ ಆರು ಮೆಟಾಬಾಲೈಟ್ಗಳನ್ನು ಗುರುತಿಸಲಾಗಿದೆ. ಮೂತ್ರಪಿಂಡದ ತೆರವು (ಕ್ಯೂಸಿ) - 350 ಮಿಲಿ / ನಿಮಿಷ. Drug ಷಧದ ಮುಖ್ಯ ಭಾಗವನ್ನು ಮೂತ್ರಪಿಂಡಗಳಿಂದ ತೆಗೆದುಹಾಕಲಾಗುತ್ತದೆ (79% ಬದಲಾಗದ ರೂಪದಲ್ಲಿ ಮತ್ತು 13% ಚಯಾಪಚಯ ರೂಪದಲ್ಲಿ), ಉಳಿದವು ಕರುಳಿನಿಂದ ಹೊರಹಾಕಲ್ಪಡುತ್ತದೆ.
ದೀರ್ಘಕಾಲದ ರೂಪದೊಂದಿಗೆ (ಸಿಸಿ - 50-80 ಮಿಲಿ / ನಿಮಿಷ.) ಮಧುಮೇಹಿಗಳಲ್ಲಿ ಮೂತ್ರಪಿಂಡಗಳ ಮೇಲೆ ಹೆಚ್ಚಿನ ಹೊರೆ ಬೀಳುವ ದೃಷ್ಟಿಯಿಂದ, ಸೂಚಕಗಳು ಒಂದೇ ಆಗಿರುತ್ತವೆ, ಸಿಸಿ 30-50 ಮಿಲಿ / ನಿಮಿಷ. ಎಯುಸಿ ಮೌಲ್ಯಗಳ ದ್ವಿಗುಣಗೊಳಿಸುವಿಕೆಯನ್ನು ಗಮನಿಸಲಾಯಿತು, ಸಿಸಿ 30 ಮಿಲಿ / ನಿಮಿಷಕ್ಕಿಂತ ಕಡಿಮೆ. - ನಾಲ್ಕು ಬಾರಿ. ಅಂತಹ ಪರಿಸ್ಥಿತಿಗಳು ಡೋಸ್ ಟೈಟರೇಶನ್ ಅನ್ನು ಸೂಚಿಸುತ್ತವೆ.
ಮಧ್ಯಮ ತೀವ್ರತೆಯ ಯಕೃತ್ತಿನ ರೋಗಶಾಸ್ತ್ರದೊಂದಿಗೆ, Cmax ಮತ್ತು AUC 13% ಮತ್ತು 21% ರಷ್ಟು ಹೆಚ್ಚಾಗುತ್ತದೆ. ತೀವ್ರ ಸ್ವರೂಪಗಳಲ್ಲಿ, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ನ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ ಗಮನಾರ್ಹವಾಗಿ ಬದಲಾಗುವುದಿಲ್ಲ, ಏಕೆಂದರೆ drug ಷಧವು ಪ್ರಾಥಮಿಕವಾಗಿ ಮೂತ್ರಪಿಂಡಗಳಿಂದ ಹೊರಹಾಕಲ್ಪಡುತ್ತದೆ.
ಯಾರು ಇನ್ಕ್ರೆಟಿನೊಮಿಮೆಟಿಕ್ ಎಂದು ತೋರಿಸಲಾಗಿದೆ
ಕಡಿಮೆ ಕಾರ್ಬ್ ಆಹಾರ ಮತ್ತು ಸಾಕಷ್ಟು ಸ್ನಾಯು ಚಟುವಟಿಕೆಯ ಜೊತೆಗೆ ಟೈಪ್ 2 ಮಧುಮೇಹಕ್ಕೆ ation ಷಧಿಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಇದನ್ನು ಮೆಟ್ಫಾರ್ಮಿನ್, ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಸಿದ್ಧತೆಗಳು ಅಥವಾ ಥಿಯಾಜೊಲಿಡಿನಿಯೋನ್ಗಳೊಂದಿಗೆ ಏಕ drug ಷಧ ಮತ್ತು ಜಂಟಿ ಚಿಕಿತ್ಸೆಯಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧದ ಸಮಸ್ಯೆಯನ್ನು ಪರಿಹರಿಸಲು ಈ ಆಯ್ಕೆಯು ಸಹಾಯ ಮಾಡಿದರೆ ಇನ್ಸುಲಿನ್ ಇಂಜೆಕ್ಷನ್ ಕಟ್ಟುಪಾಡುಗಳನ್ನು ಬಳಸಲು ಸಹ ಸಾಧ್ಯವಿದೆ.
ಕೀಲುಗಳ ಚಿಕಿತ್ಸೆಗಾಗಿ, ನಮ್ಮ ಓದುಗರು ಡಯಾಬೆನೋಟ್ ಅನ್ನು ಯಶಸ್ವಿಯಾಗಿ ಬಳಸಿದ್ದಾರೆ. ಈ ಉತ್ಪನ್ನದ ಜನಪ್ರಿಯತೆಯನ್ನು ನೋಡಿ, ಅದನ್ನು ನಿಮ್ಮ ಗಮನಕ್ಕೆ ನೀಡಲು ನಾವು ನಿರ್ಧರಿಸಿದ್ದೇವೆ.
ಪ್ರತಿಕೂಲ ಘಟನೆಗಳು
ವಿಮರ್ಶೆಗಳ ಪ್ರಕಾರ, ಎಲ್ಲಾ ಮಧುಮೇಹಿಗಳು ಡಿಸ್ಪೆಪ್ಸಿಯಾ, ಅಸಮಾಧಾನದ ಮಲ ಬಗ್ಗೆ ಕಾಳಜಿ ವಹಿಸುತ್ತಾರೆ. ಪ್ರಯೋಗಾಲಯ ಪರೀಕ್ಷೆಗಳಲ್ಲಿ, ಹೈಪರ್ಯುರಿಸೆಮಿಯಾ, ಥೈರಾಯ್ಡ್ ಗ್ರಂಥಿಯ ದಕ್ಷತೆಯ ಇಳಿಕೆ ಮತ್ತು ಲ್ಯುಕೋಸೈಟೋಸಿಸ್ ಅನ್ನು ಗುರುತಿಸಲಾಗಿದೆ.
ಇತರ ಅನಿರೀಕ್ಷಿತ ಪರಿಣಾಮಗಳಲ್ಲಿ (ಇನ್ಕ್ರೆಟಿನ್ ಮೈಮೆಟಿಕ್ನೊಂದಿಗಿನ ಸಂಪರ್ಕವು ಸಾಬೀತಾಗಿಲ್ಲ) - ಉಸಿರಾಟದ ಸೋಂಕುಗಳು, ಆರ್ತ್ರಲ್ಜಿಯಾ, ಮೈಗ್ರೇನ್, ನಾಸೊಫಾರ್ಂಜೈಟಿಸ್). ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಸಂಭವವು ನಿಯಂತ್ರಣ ಗುಂಪಿನ ಪ್ಲಸೀಬೊ ಫಲಿತಾಂಶಗಳನ್ನು ಹೋಲುತ್ತದೆ.
Intera ಷಧ ಸಂವಹನ ಫಲಿತಾಂಶಗಳು
ಮೆಟ್ಫಾರ್ಮಿನ್, ರೋಸಿಗ್ಲಿಟಾಜೋನ್, ಮೌಖಿಕ ಗರ್ಭನಿರೋಧಕಗಳು, ಗ್ಲಿಬೆನ್ಕ್ಲಾಮೈಡ್, ವಾರ್ಫಾರಿನ್, ಸಿಮ್ವಾಸ್ಟಾಟಿನ್ ಜೊತೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಏಕಕಾಲದಲ್ಲಿ ಬಳಸುವುದರಿಂದ, ಈ ಗುಂಪಿನ drugs ಷಧಿಗಳ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ ಬದಲಾಗುವುದಿಲ್ಲ.
ಡಿಗೊಕ್ಸಿನ್ನೊಂದಿಗೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ನ ಏಕಕಾಲಿಕ ಆಡಳಿತವು .ಷಧಿಗಳ ಡೋಸೇಜ್ನಲ್ಲಿನ ಬದಲಾವಣೆಯನ್ನು ಸೂಚಿಸುವುದಿಲ್ಲ. ಇದೇ ರೀತಿಯ ಶಿಫಾರಸುಗಳನ್ನು ಸೂಚನೆಯಿಂದ ಮತ್ತು ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಸೈಕ್ಲೋಸ್ಪೊರಿನ್, ಕೀಟೋಕೊನಜೋಲ್ನ ಪರಸ್ಪರ ಕ್ರಿಯೆಯಲ್ಲಿ ನೀಡಲಾಗುತ್ತದೆ.
ಸಿಲ್ಡಾಗ್ಲಿಪ್ಟಿನ್ - ಸಾದೃಶ್ಯಗಳು
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್ drug ಷಧದ ಅಂತರರಾಷ್ಟ್ರೀಯ ಹೆಸರು; ಇದರ ವ್ಯಾಪಾರ ಹೆಸರು ಜನುವಿಯಸ್. ಅನಲಾಗ್ ಅನ್ನು ಸಂಯೋಜಿತ ation ಷಧಿ ಯನುಮೆಟ್ ಎಂದು ಪರಿಗಣಿಸಬಹುದು, ಇದರಲ್ಲಿ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ ಸೇರಿವೆ. ಗಾಲ್ವಸ್ ಡಿಪಿಪಿ -4 ಪ್ರತಿರೋಧಕಗಳ (ನೊವಾರ್ಟಿಸ್ ಫಾರ್ಮಾ ಎಜಿ, ಸ್ವಿಟ್ಜರ್ಲೆಂಡ್) ಗುಂಪಿಗೆ ಸೇರಿದ್ದು, ಸಕ್ರಿಯ ಘಟಕ ವಿಲ್ಡಾಗ್ಲಿಪ್ಟಿನ್, ಬೆಲೆ 800 ರೂಬಲ್ಸ್ಗಳೊಂದಿಗೆ.
4 ನೇ ಹಂತದ ಎಟಿಎಕ್ಸ್ ಕೋಡ್ಗೆ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ drugs ಷಧಗಳು ಸಹ ಸೂಕ್ತವಾಗಿವೆ:
- ನೆಸಿನಾ (ಟಕೆಡಾ ಫಾರ್ಮಾಸ್ಯುಟಿಕಲ್ಸ್, ಯುಎಸ್ಎ, ಅಲೋಗ್ಲಿಪ್ಟಿನ್ ಆಧಾರಿತ),
- ಒಂಗ್ಲಿಸಾ (ಬ್ರಿಸ್ಟಲ್-ಮೈಯರ್ಸ್ ಸ್ಕ್ವಿಬ್ ಕಂಪನಿ, ಸ್ಯಾಕ್ಸಾಗ್ಲಿಪ್ಟಿನ್ ಆಧಾರಿತ, ಬೆಲೆ - 1800 ರೂಬಲ್ಸ್),
- ಟ್ರಾ z ೆಂಟಾ (ಬ್ರಿಸ್ಟಲ್-ಮೈಯರ್ಸ್ ಸ್ಕ್ವಿಬ್ ಕಂಪನಿ, ಇಟಲಿ, ಬ್ರಿಟನ್, ಲಿನಾಗ್ಲಿಪ್ಟಿನ್ ಎಂಬ ಸಕ್ರಿಯ ವಸ್ತುವಿನೊಂದಿಗೆ), ಬೆಲೆ - 1700 ರೂಬಲ್ಸ್.
ಈ ಗಂಭೀರ drugs ಷಧಿಗಳನ್ನು ಆದ್ಯತೆಯ drugs ಷಧಿಗಳ ಪಟ್ಟಿಯಲ್ಲಿ ಸೇರಿಸಲಾಗಿಲ್ಲ, ನಿಮ್ಮ ಸ್ವಂತ ಗಂಡಾಂತರ ಮತ್ತು ನಿಮ್ಮ ಬಜೆಟ್ ಮತ್ತು ಆರೋಗ್ಯದೊಂದಿಗೆ ಅಪಾಯವನ್ನು ಪ್ರಯೋಗಿಸುವುದು ಯೋಗ್ಯವಾಗಿದೆಯೇ?
ಸೀತಾಗ್ಲಿಪ್ಟಿನ್ - ವಿಮರ್ಶೆಗಳು
ವಿಷಯಾಧಾರಿತ ವೇದಿಕೆಗಳಲ್ಲಿನ ವರದಿಗಳ ಮೂಲಕ ನಿರ್ಣಯಿಸುವುದು, ರೋಗದ ಆರಂಭಿಕ ಹಂತದಲ್ಲಿ ಜಾನುವಿಯಸ್ ಅನ್ನು ಮಧುಮೇಹಿಗಳಿಗೆ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಬಗ್ಗೆ, ವೈದ್ಯರು ಮತ್ತು ರೋಗಿಗಳ ವಿಮರ್ಶೆಗಳು ಇನ್ಕ್ರೆಟಿನೊಮಿಮೆಟಿಕ್ ಬಳಕೆಯು ಅನೇಕ ಸೂಕ್ಷ್ಮ ವ್ಯತ್ಯಾಸಗಳನ್ನು ಹೊಂದಿದೆ ಎಂದು ತೋರಿಸುತ್ತದೆ.
ಜನುವಿಯಾ ಹೊಸ ಪೀಳಿಗೆಯ drug ಷಧವಾಗಿದ್ದು, ಎಲ್ಲಾ ವೈದ್ಯರು ಇದನ್ನು ಬಳಸುವಷ್ಟು ಅನುಭವವನ್ನು ಗಳಿಸಿಲ್ಲ. ಇತ್ತೀಚಿನವರೆಗೂ, ಮೆಟ್ಫಾರ್ಮಿನ್ ಮೊದಲ ಸಾಲಿನ drug ಷಧವಾಗಿತ್ತು; ಈಗ, ಜನುವಿಯಾವನ್ನು ಮೊನೊಥೆರಪಿ ಎಂದೂ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಅದರ ಸಾಮರ್ಥ್ಯಗಳು ಸಾಕಷ್ಟಿದ್ದರೆ, ಅದನ್ನು ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಇತರ drugs ಷಧಿಗಳೊಂದಿಗೆ ಪೂರೈಸುವುದು ಸೂಕ್ತವಲ್ಲ.
ಮಧುಮೇಹಿಗಳು always ಷಧವು ಯಾವಾಗಲೂ ನಿಗದಿತ ಅವಶ್ಯಕತೆಗಳನ್ನು ಪೂರೈಸುವುದಿಲ್ಲ ಎಂದು ದೂರುತ್ತಾರೆ, ಕಾಲಾನಂತರದಲ್ಲಿ ಅದರ ಪರಿಣಾಮಕಾರಿತ್ವವು ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಇಲ್ಲಿ ಸಮಸ್ಯೆ ಮಾತ್ರೆಗಳನ್ನು ಬಳಸುವುದರಲ್ಲಿ ಅಲ್ಲ, ಆದರೆ ರೋಗದ ವೈಶಿಷ್ಟ್ಯಗಳಲ್ಲಿ: ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ದೀರ್ಘಕಾಲದ, ಪ್ರಗತಿಶೀಲ ರೋಗಶಾಸ್ತ್ರವಾಗಿದೆ.
ಎಲ್ಲಾ ಕಾಮೆಂಟ್ಗಳು ಮೂಲಭೂತವಾಗಿ ಹೊಸ ವರ್ಗದ drugs ಷಧಿಗಳನ್ನು ಪ್ರತಿನಿಧಿಸುವ ಕ್ಲಿನಿಕಲ್ ಅಭ್ಯಾಸಕ್ಕೆ ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಅನ್ನು ಪರಿಚಯಿಸುವುದರಿಂದ, ಪೂರ್ವಭಾವಿ ಮಧುಮೇಹದಿಂದ ಹೆಚ್ಚುವರಿ ಚಿಕಿತ್ಸೆಯವರೆಗೆ ಯಾವುದೇ ಹಂತದಲ್ಲಿ ಟೈಪ್ 2 ಮಧುಮೇಹವನ್ನು ನಿರ್ವಹಿಸಲು ಸಾಕಷ್ಟು ಅವಕಾಶವನ್ನು ಒದಗಿಸುತ್ತದೆ, ಸಾಂಪ್ರದಾಯಿಕ ಗ್ಲೈಸೆಮಿಕ್ ಪರಿಹಾರ ಯೋಜನೆಗಳ ಬಳಕೆಯಿಂದ ಅತೃಪ್ತಿಕರ ಫಲಿತಾಂಶಗಳು.
ಪ್ರೊಫೆಸರ್ ಎ.ಎಸ್. ಅಮೆಟೊವ್, ಸಿಟಾಗ್ಲಿಪ್ಟಿನ್ ಬಳಸುವ ಸಿದ್ಧಾಂತ ಮತ್ತು ಅಭ್ಯಾಸದ ಬಗ್ಗೆ ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞ-ಮಧುಮೇಹ ತಜ್ಞ - ವೀಡಿಯೊದಲ್ಲಿ.
ಮಧುಮೇಹಕ್ಕೆ ಸಿಹಿತಿಂಡಿಗಳು
ಮಧುಮೇಹ ರೋಗಿಗಳು ಸಿಹಿ ಮಿಠಾಯಿ ಉತ್ಪನ್ನಗಳ ಬಳಕೆಯ ಬಗ್ಗೆ ಸಮಸ್ಯೆಯು ಉಳಿದಿದೆ, ಆದರೆ ಹೆಚ್ಚು ಅಲ್ಲ, ನಂತರ ಹಲವು ದಶಕಗಳವರೆಗೆ ಹೆಚ್ಚು ಪ್ರಸ್ತುತವಾಗಿದೆ. ನಿಸ್ಸಂದೇಹವಾಗಿ, ಜೀವನದಲ್ಲಿ ಒಮ್ಮೆಯಾದರೂ ಈ ಅಂತಃಸ್ರಾವಕ ಕಾಯಿಲೆಯಿಂದ ಬಳಲುತ್ತಿರುವ ಪ್ರತಿಯೊಬ್ಬರೂ ಸಿಹಿತಿಂಡಿಗಳು ಮಧುಮೇಹಿಗಳಿಗೆ ಹಾನಿಕಾರಕ ಮತ್ತು ದೇಹಕ್ಕೆ ಸರಿಪಡಿಸಲಾಗದ ಹಾನಿಯನ್ನುಂಟುಮಾಡುತ್ತವೆ ಎಂದು ಕೇಳಿದ್ದಾರೆ.ಹೇಗಾದರೂ, ನಾವು ಆಧುನಿಕ ಮತ್ತು ಪ್ರಗತಿಪರ ಜಗತ್ತಿನಲ್ಲಿ ವಾಸಿಸುತ್ತಿದ್ದೇವೆ ಎಂಬುದನ್ನು ಮರೆಯಬೇಡಿ, ಅಲ್ಲಿ ಅನೇಕ ಸಮಸ್ಯೆಗಳನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ಪರಿಹರಿಸಬಹುದು ಅಥವಾ ಕನಿಷ್ಠ ಸರಿಪಡಿಸಬಹುದು. ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಒಂದು ವಾಕ್ಯವಲ್ಲ ಮತ್ತು ಮಧುಮೇಹ ರೋಗಿಗೆ ಸಿಹಿತಿಂಡಿಗಳನ್ನು ತಿನ್ನುವುದನ್ನು ನಿಷೇಧಿಸಲಾಗಿಲ್ಲ, ಆದರೆ ಮೊದಲು ನೀವು ರುಚಿಕರವಾದ ಆಹಾರದ ಕೆಲವು ವೈಶಿಷ್ಟ್ಯಗಳು ಮತ್ತು ಸೂಕ್ಷ್ಮ ವ್ಯತ್ಯಾಸಗಳನ್ನು ಅಧ್ಯಯನ ಮಾಡಬೇಕಾಗುತ್ತದೆ.
ಹೌದು ಹೌದು! ನೀವು ಸರಿಯಾಗಿ ಕೇಳಿದ್ದೀರಿ: ಟೇಸ್ಟಿ ಡಯಟ್ ಆಹಾರ ಮತ್ತು ಸಲಹೆಗಳನ್ನು ತರ್ಕಬದ್ಧವಾಗಿ ಅನುಸರಿಸಿದಾಗ ಸಿಹಿಯಾಗುವುದರಿಂದ ದೇಹವು ಯಾವುದೇ ರೀತಿಯಲ್ಲಿ ಹಾನಿಯಾಗುವುದಿಲ್ಲ, ಆದರೆ, ಇದಕ್ಕೆ ವಿರುದ್ಧವಾಗಿ, ಮಧುಮೇಹದ ಪರಿಣಾಮವಾಗಿ ತೊಂದರೆಗೊಳಗಾದ ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳನ್ನು ಉತ್ತಮವಾಗಿ ಹೊಂದಿಸಲು ನಿಮಗೆ ಅನುಮತಿಸುತ್ತದೆ.
ಸಿಹಿ ಆಹಾರ
"ಡಯಟ್" ಮತ್ತು "ಡಯಟ್ ಫುಡ್" ಎಂಬ ಪದದಿಂದ ನಾವು ಅರ್ಥಮಾಡಿಕೊಳ್ಳಲು ಬಳಸಲಾಗುತ್ತದೆ - ಈ ಪ್ರಕ್ರಿಯೆಯು ನಮ್ಮನ್ನು ಕಿರಿಕಿರಿಗೊಳಿಸುವ ಇಚ್, ಾಶಕ್ತಿ, ಆತ್ಮಸಾಕ್ಷಿಯ ಮತ್ತು ಮಿತಿಗಳಿಂದ ಎಲ್ಲಾ ರೀತಿಯ ಪ್ರಯತ್ನಗಳನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ, ಆದರೆ ಇದು ಸಂಪೂರ್ಣವಾಗಿ ನಿಜವಲ್ಲ. ವೈದ್ಯಕೀಯ ಸಮುದಾಯದಲ್ಲಿ, “ಆಹಾರ” ಎಂಬ ಪದವು ವಿಶೇಷ ಪೌಷ್ಟಿಕಾಂಶ ಸಂಕೀರ್ಣವನ್ನು ಸೂಚಿಸುತ್ತದೆ, ಹೆಚ್ಚುವರಿ ಶಿಫಾರಸುಗಳು ಮತ್ತು ನಿರ್ದಿಷ್ಟ ರೋಗಕ್ಕೆ ಸೂಕ್ತವಾದ ಉತ್ಪನ್ನಗಳ ಪಟ್ಟಿಯನ್ನು ಹೊಂದಿರುತ್ತದೆ. ಆಹಾರವು ಸಿಹಿತಿಂಡಿಗಳನ್ನು ಹೊರತುಪಡಿಸುವುದಿಲ್ಲ ಮತ್ತು ಆಹಾರಕ್ಕೆ ವಿಶೇಷ ಪದಾರ್ಥಗಳನ್ನು ಸೇರಿಸುತ್ತದೆ - ಸಿಹಿಕಾರಕಗಳು ಮತ್ತು ಸಿಹಿಕಾರಕಗಳು.
ಮಧುಮೇಹದ ಸ್ಥಾಪಿತ ರೋಗನಿರ್ಣಯವನ್ನು ಹೊಂದಿರುವ ರೋಗಿಯು ಏನನ್ನಾದರೂ ಬಳಸಬಹುದೇ? ಖಂಡಿತವಾಗಿಯೂ ಅದು ಮಾಡಬಹುದು, ಆದರೆ ಇದು ಅವನ ಸ್ಥಿತಿಯ ಮೇಲೆ ಹೇಗೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ ಎಂಬುದು ಸಂಪೂರ್ಣವಾಗಿ ವಿಭಿನ್ನವಾದ ವಿಷಯವಾಗಿದೆ, ಮತ್ತು ಹೆಚ್ಚಾಗಿ, ಅನಿಯಂತ್ರಿತ ಪೌಷ್ಠಿಕಾಂಶವು ರೋಗದ ಪ್ರಗತಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ವಿಶೇಷವಾಗಿ ಮಧುಮೇಹ ಹೊಂದಿರುವ ಬಹುಪಾಲು ರೋಗಿಗಳು ಎರಡನೇ ರೀತಿಯ ರೋಗವನ್ನು ಹೊಂದಿದ್ದಾರೆಂದು ಪರಿಗಣಿಸಿ, ಇದು ಅನುಚಿತ ಜೀವನಶೈಲಿಯ ಪರಿಣಾಮವಾಗಿ ರೂಪುಗೊಳ್ಳುತ್ತದೆ, ಅಪೌಷ್ಟಿಕತೆ, ಮತ್ತು, ಅದಕ್ಕೆ ಒಂದು ಪ್ರವೃತ್ತಿ.
ಡಯಟ್ ನಂ 9 ಕಡಿಮೆ ಕಾರ್ಬ್ ಆಗಿದೆ ಮತ್ತು ಇದು ಅಮೇರಿಕನ್ ವೈದ್ಯ ರಿಚರ್ಡ್ ಬರ್ನ್ಸ್ಟೈನ್ ಅವರ ಸಾಧನೆಗಳನ್ನು ಆಧರಿಸಿದೆ. ಈ ಆಹಾರವು ಎಲ್ಲಾ ಮೂಲಭೂತ ಆಹಾರಗಳನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ ಮತ್ತು ಹೆಚ್ಚಿನ ಕ್ಯಾಲೊರಿಗಳನ್ನು ಹೊಂದಿರುತ್ತದೆ, ಮತ್ತು ಸಿಹಿಗೆ ಸಂಬಂಧಿಸಿದಂತೆ, ಇದು ಸಿಹಿ ಹಣ್ಣುಗಳು ಮತ್ತು ತರಕಾರಿಗಳ ಬಳಕೆಯನ್ನು ಹೊರತುಪಡಿಸುವುದಿಲ್ಲ, ಇದರಲ್ಲಿ ಗ್ಲೂಕೋಸ್ - ಸುಕ್ರೋಸ್, ಆದರೆ ಸುಲಭವಾಗಿ ಜೀರ್ಣವಾಗುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು (ಸಕ್ಕರೆ, ಹಿಟ್ಟು) ಸಿಹಿಕಾರಕಗಳೊಂದಿಗೆ ಬದಲಾಯಿಸಲಾಗುತ್ತದೆ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯಲ್ಲಿ ಸೇರಿಸಲಾಗಿಲ್ಲ. ನಿಮ್ಮ ಸ್ವಂತ ಕೈಗಳಿಂದ ತಯಾರಿಸಬಹುದಾದ ವಿವಿಧ ರುಚಿಕರವಾದ ಮತ್ತು ಸಿಹಿ ಭಕ್ಷ್ಯಗಳಿಗಾಗಿ ವಿಶೇಷ ಪಾಕವಿಧಾನಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಲಾಗಿದೆ, ಮತ್ತು ಅದೇ ಸಮಯದಲ್ಲಿ ಅವರು ಆಹಾರ ಸಂಖ್ಯೆ 9 ರ ಮಾನದಂಡಗಳನ್ನು ಪೂರೈಸುತ್ತಾರೆ.
ಸರಳ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು - ಹಾನಿ
ಸರಳ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು ಸುಲಭವಾಗಿ ಜೀರ್ಣವಾಗುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳಾಗಿವೆ, ಅವು ಜಠರಗರುಳಿನ ಪ್ರದೇಶದಲ್ಲಿ ತಕ್ಷಣವೇ ಒಡೆಯಲ್ಪಡುತ್ತವೆ ಮತ್ತು ವ್ಯವಸ್ಥಿತ ರಕ್ತಪರಿಚಲನೆಗೆ ಸೇರಿಕೊಳ್ಳುತ್ತವೆ. ಸರಳ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳಿಂದಲೇ ಇನ್ಸುಲಿನ್ ಸ್ರವಿಸುವಿಕೆಯ ಉಲ್ಬಣವು ಸಂಭವಿಸುತ್ತದೆ. ಈ ಅಂತಃಸ್ರಾವಕ ಕಾಯಿಲೆಯಿಂದ ಬಳಲುತ್ತಿರುವ ರೋಗಿಯು ಒಂದು ಸಮಯದಲ್ಲಿ ಸಾಕಷ್ಟು ಸರಳ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಸೇವಿಸಿದರೆ, ಇದು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನಲ್ಲಿ ತೀವ್ರ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಇದು ಯೋಗಕ್ಷೇಮದಲ್ಲಿ ಕ್ಷೀಣಿಸಲು ಕಾರಣವಾಗುತ್ತದೆ. ಅತ್ಯಂತ ಸಾಮಾನ್ಯವಾದ ಸರಳ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಸಕ್ಕರೆ.
ಸರಳ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು ಸಹ ಇವುಗಳನ್ನು ಒಳಗೊಂಡಿವೆ:
- ಬೇಕರಿ ಮತ್ತು ಮಿಠಾಯಿ ಉತ್ಪನ್ನಗಳು,
- ಸಿಹಿತಿಂಡಿಗಳು, ಚಾಕೊಲೇಟ್, ಕೋಕೋ,
- ಬಾಳೆಹಣ್ಣು, ಕಲ್ಲಂಗಡಿ ಮತ್ತು ಕಲ್ಲಂಗಡಿ ಮುಂತಾದ ಕೆಲವು ಹಣ್ಣುಗಳು
- ಸಿರಪ್, ಜಾಮ್, ಜೇನು.
ಈ ಎಲ್ಲಾ ಉತ್ಪನ್ನಗಳು ಹೆಚ್ಚಿನ ಗ್ಲೈಸೆಮಿಕ್ ಸೂಚಿಯನ್ನು ಹೊಂದಿರುತ್ತವೆ, ಏಕೆಂದರೆ ಅವು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಸಾಂದ್ರತೆಯಲ್ಲಿ ತೀವ್ರ ಹೆಚ್ಚಳವನ್ನು ಉಂಟುಮಾಡುತ್ತವೆ, ಇದು ಯಾವುದೇ ವ್ಯಕ್ತಿಗೆ ಹಾನಿಕಾರಕವಾಗಿದೆ. ವಿಶೇಷವಾಗಿ ಮಧುಮೇಹಿಗಳಿಗೆ. ಸರಳ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ನಿರಂತರವಾಗಿ ಸೇವಿಸುವ ವ್ಯಕ್ತಿಯಲ್ಲಿ ಮಧುಮೇಹ ಇರಬಹುದೇ? ಇದು ಸಾಧ್ಯ, ಏಕೆಂದರೆ ಅದರ ಅಭಿವೃದ್ಧಿಯ ಅಪಾಯವು ಗಮನಾರ್ಹವಾಗಿ ಹೆಚ್ಚಾಗುತ್ತದೆ. ಇದು ಸರಳ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳಾಗಿದ್ದು, ಇದನ್ನು ಮಧುಮೇಹಿಗಳಿಂದ ಸಿಹಿಕಾರಕಗಳು ಮತ್ತು ಸಿಹಿಕಾರಕಗಳೊಂದಿಗೆ ಬದಲಾಯಿಸಲು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ. ಸಣ್ಣ ಟಿಪ್ಪಣಿ ಮಾಡುವುದು ಮುಖ್ಯ, ಟೈಪ್ 1 ಮಧುಮೇಹಿಗಳಿಗೆ ಸಿಹಿತಿಂಡಿಗಳು ಯಾವಾಗಲೂ ಕೈಯಲ್ಲಿರಬೇಕು, ಏಕೆಂದರೆ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಅಧಿಕ ಪ್ರಮಾಣದಲ್ಲಿ ಸೇವಿಸುವುದರಿಂದ ಅವು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾದ ಅಡ್ಡಪರಿಣಾಮಗಳನ್ನು ತೊಡೆದುಹಾಕಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ಸಂಕೀರ್ಣ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು - ಪ್ರಯೋಜನಗಳು
ಸಂಕೀರ್ಣ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು ಒಂದೇ ಸರಳ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಸಂಕೀರ್ಣವಾಗಿದೆ, ಆದಾಗ್ಯೂ, ರಚನಾತ್ಮಕ ಲಕ್ಷಣಗಳು ಅಂತಹ ಅಣುಗಳನ್ನು ತ್ವರಿತವಾಗಿ ಒಡೆಯಲು ಮತ್ತು ರಕ್ತದಲ್ಲಿ ಹೀರಿಕೊಳ್ಳಲು ಅನುಮತಿಸುವುದಿಲ್ಲ. ಅವರು ಅಂತಹ ಸಿಹಿ ರುಚಿಯನ್ನು ಹೊಂದಿಲ್ಲ, ಆದರೆ ಅವು ಕಡಿಮೆ ಗ್ಲೈಸೆಮಿಕ್ ಸೂಚಿಯನ್ನು ಹೊಂದಿರುತ್ತವೆ ಮತ್ತು ಮಧುಮೇಹಿಗಳಿಗೆ ಮುಖ್ಯ ಆಹಾರವಾಗಿ ಸೂಕ್ತವಾಗಿವೆ.ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯಲ್ಲಿ ಭಾಗಿಯಾಗದ ಸಿಹಿಕಾರಕಗಳನ್ನು ಸೇರಿಸುವ ಮೂಲಕ ಸಂಕೀರ್ಣ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ರುಚಿಯನ್ನು ಸುಲಭವಾಗಿ ಪರಿಹರಿಸಬಹುದು.
ಸಿಹಿ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಬದಲಿಗಳು ಯಾವುವು?
ಹಾಗಿದ್ದರೂ, ಮಧುಮೇಹ ಇರುವವರು ಯಾವ ಸಿಹಿತಿಂಡಿಗಳನ್ನು ಹೊಂದಬಹುದು? ಆಧುನಿಕ ce ಷಧೀಯ ಮತ್ತು ಆಹಾರ ಉದ್ಯಮವು ಇನ್ನೂ ನಿಂತಿಲ್ಲ. ರುಚಿ ಮೊಗ್ಗುಗಳ ಮೇಲೆ ಸಿಹಿ ರುಚಿಯನ್ನು ಅನುಕರಿಸುವ, ಆದರೆ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳಲ್ಲದ ವಿವಿಧ ಸಂಯುಕ್ತಗಳ ವ್ಯಾಪಕ ಶ್ರೇಣಿಯನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಲಾಗಿದೆ. ಅಂತಹ ರಾಸಾಯನಿಕ ಸಂಯುಕ್ತಗಳ ಎರಡು ಮುಖ್ಯ ಗುಂಪುಗಳಿವೆ:
ಅವುಗಳಲ್ಲಿ ಪ್ರತಿಯೊಂದರ ಬಗ್ಗೆ ಹೆಚ್ಚು ವಿವರವಾಗಿ ಮಾತನಾಡೋಣ ಮತ್ತು ಈ ಸಂಯುಕ್ತಗಳ ಉಪಯುಕ್ತ ಮತ್ತು ಹಾನಿಕಾರಕ ಗುಣಲಕ್ಷಣಗಳನ್ನು ಸಹ ನಾವು ಅರ್ಥಮಾಡಿಕೊಳ್ಳುತ್ತೇವೆ.
ಸಿಹಿಕಾರಕಗಳು
ಈ ವಸ್ತುಗಳು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಹೊಂದಿರುತ್ತವೆ, ಆದರೆ ಸಕ್ಕರೆಗಿಂತ ಕಡಿಮೆ ಕ್ಯಾಲೋರಿ ಅಂಶವನ್ನು ಹೊಂದಿರುತ್ತವೆ. ಸಿಹಿಕಾರಕಗಳು ಹೆಚ್ಚು ತೀವ್ರವಾದ ರುಚಿಯನ್ನು ಹೊಂದಿರುತ್ತವೆ ಮತ್ತು ಸಣ್ಣ ಪರಿಮಾಣದೊಂದಿಗೆ ಭಕ್ಷ್ಯದ ರೀತಿಯ ರುಚಿ ಗುಣಗಳನ್ನು ಸಾಧಿಸಬಹುದು.
ಬದಲಿಗಳಲ್ಲಿ ಈ ರೀತಿಯ ವಸ್ತುಗಳು ಸೇರಿವೆ:
- ಇ 420 ಆಹಾರದ ಆಹಾರಗಳಲ್ಲಿ ಸೋರ್ಬಿಟಾಲ್ ಸಾಮಾನ್ಯ ಆಹಾರ ಪೂರಕವಾಗಿದೆ.
- ಮನ್ನಿಟಾಲ್ - ಸಸ್ಯಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ ಮತ್ತು ಆಹಾರ ಉದ್ಯಮದಲ್ಲಿ ಆಹಾರ ಸಂಯೋಜಕವಾಗಿ E421 ಬಳಸಲಾಗುತ್ತದೆ.
- ಫ್ರಕ್ಟೋಸ್ - ಎಲ್ಲಾ ಸಿಹಿ ಹಣ್ಣುಗಳು ಮತ್ತು ತರಕಾರಿಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ. ಇದು 80% ಜೇನುತುಪ್ಪವನ್ನು ಮಾಡುತ್ತದೆ.
- ಆಸ್ಪರ್ಟೇಮ್ ಸಕ್ಕರೆಗಿಂತ 300 - 600 ಪಟ್ಟು ಸಿಹಿಯಾಗಿದೆ, ಇದು ಆಹಾರ ಪೂರಕ ಇ 951 ಗೆ ಅನುರೂಪವಾಗಿದೆ.
ಸಿಹಿಕಾರಕಗಳಿಗೆ ಹೋಲಿಸಿದರೆ ಸಿಹಿಕಾರಕಗಳ ಒಂದು ಅಮೂಲ್ಯವಾದ ಆಸ್ತಿಯು ಉತ್ಕೃಷ್ಟವಾದ ರುಚಿಯಾಗಿದೆ, ಇದು ಅವುಗಳನ್ನು ಕಡಿಮೆ ಸಾಂದ್ರತೆಗಳಲ್ಲಿ ಬಳಸಲು ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ, ಆದರೆ ಆಹಾರ ಉತ್ಪನ್ನವು ಅದರ ಮಾಧುರ್ಯವನ್ನು ಕಳೆದುಕೊಳ್ಳುವುದಿಲ್ಲ. ಹೇಗಾದರೂ, ಹೀರಿಕೊಳ್ಳುವಾಗ ಸಿಹಿಕಾರಕಗಳು ಗ್ಲೂಕೋಸ್ ಆಗಿ ರೂಪಾಂತರಗೊಳ್ಳುತ್ತವೆ ಮತ್ತು ರಕ್ತದಲ್ಲಿ ಅದರ ಮಟ್ಟವನ್ನು ಹೆಚ್ಚಿಸುತ್ತವೆ, ಆದ್ದರಿಂದ ಅವುಗಳನ್ನು ದೊಡ್ಡ ಪ್ರಮಾಣದಲ್ಲಿ ಬಳಸುವುದು ಅಸಾಧ್ಯ - ಇದನ್ನು ಮಧುಮೇಹದಲ್ಲಿ ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳಬೇಕು.
ಸಿಹಿಕಾರಕಗಳು
ಸಕ್ಕರೆ ಮತ್ತು ಸಿಹಿಕಾರಕಗಳಂತೆ, ಸಿಹಿಕಾರಕಗಳು ಸಿಹಿ ರುಚಿಯನ್ನು ಹೊಂದಿರುತ್ತವೆ, ಆದಾಗ್ಯೂ, ಅವುಗಳ ರಾಸಾಯನಿಕ ರಚನೆಯು ಯಾವುದೇ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಆಗಿರುವುದಿಲ್ಲ. ನೈಸರ್ಗಿಕ ಮತ್ತು ಕೃತಕ ಸಿಹಿಕಾರಕಗಳು ಇವೆ. ನೈಸರ್ಗಿಕವಾದವುಗಳಲ್ಲಿ ಇವು ಸೇರಿವೆ: ಮಿರಾಕುಲಿನ್, ಓಸ್ಲಾಡಿನ್, ಎರ್ನಾಂಡುಲ್ಸಿನ್. ಕೃತಕಕ್ಕೆ: ಸ್ಯಾಕ್ರರಿನ್, ಸೈಕ್ಲೇಮೇಟ್, ನಿಯೋಟಮ್. ಸಿಹಿಕಾರಕಗಳು ಶೂನ್ಯ ಕ್ಯಾಲೋರಿ ಅಂಶವನ್ನು ಹೊಂದಿವೆ ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮತ್ತು ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಎರಡಕ್ಕೂ ಬಳಸಲು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ.
30 ಕ್ಕೂ ಹೆಚ್ಚು ಬಗೆಯ ಸಿಹಿಕಾರಕಗಳಿವೆ, ಅವುಗಳಲ್ಲಿ ಹೆಚ್ಚಿನವು ಪೆಪ್ಟೈಡ್ ಅಥವಾ ಪ್ರೋಟೀನ್ ಸ್ವಭಾವ. ರುಚಿ ಗುಣಲಕ್ಷಣಗಳು ವೈವಿಧ್ಯಮಯವಾಗಿವೆ, ಸಂಪೂರ್ಣ ಗುರುತಿನಿಂದ ಸಕ್ಕರೆಗಳು, ಹತ್ತಾರು ಮತ್ತು ನೂರಾರು ಪಟ್ಟು ಉತ್ತಮ ಮಾಧುರ್ಯ. ಟೈಪ್ 2 ಮಧುಮೇಹಿಗಳಿಗೆ ಸಿಹಿತಿಂಡಿಗಳು, ಸಿಹಿಕಾರಕಗಳನ್ನು ಆಧರಿಸಿವೆ, ಇದು ಸಾಂಪ್ರದಾಯಿಕ ಮಿಠಾಯಿಗಳಿಗೆ ಅತ್ಯುತ್ತಮ ಬದಲಿಯಾಗಿದೆ.
ಸಿಹಿಕಾರಕಗಳು ಮತ್ತು ಸಿಹಿಕಾರಕಗಳಿಂದ ಹಾನಿ
ಸಿಹಿಕಾರಕಗಳು ಮತ್ತು ಸಿಹಿಕಾರಕಗಳನ್ನು ಬಳಸುವುದರಿಂದ ಎಲ್ಲಾ ಪ್ರಯೋಜನಗಳ ಹೊರತಾಗಿಯೂ, ಈ ಪದಾರ್ಥಗಳ ಬಳಕೆಯು ಇನ್ನೂ ನಕಾರಾತ್ಮಕ ಭಾಗವನ್ನು ಹೊಂದಿದೆ. ಆದ್ದರಿಂದ, ಸಕ್ಕರೆ ಬದಲಿಗಳ ನಿರಂತರ ಮತ್ತು ಅತಿಯಾದ ಬಳಕೆಯಿಂದ, ಮಾನಸಿಕ ಅವಲಂಬನೆ ಬೆಳೆಯುತ್ತದೆ ಎಂದು ವಿಜ್ಞಾನಿಗಳು ಸಾಬೀತುಪಡಿಸಿದ್ದಾರೆ. ಸಿಹಿಕಾರಕಗಳು ಸಾಕಷ್ಟು ಇದ್ದರೆ. ನಂತರ ಮೆದುಳಿನ ನ್ಯೂರಾನ್ಗಳಲ್ಲಿ ಆಹಾರದ ಕ್ಯಾಲೊರಿ ಮೌಲ್ಯದ ಉಲ್ಲಂಘನೆಗೆ ಕಾರಣವಾಗುವ ಹೊಸ ಸಹಾಯಕ ಮಾರ್ಗಗಳು ಅಭಿವೃದ್ಧಿಗೊಳ್ಳುತ್ತವೆ, ನಿರ್ದಿಷ್ಟವಾಗಿ, ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಮೂಲ. ಪರಿಣಾಮವಾಗಿ, ಆಹಾರದ ಪೌಷ್ಠಿಕಾಂಶದ ಗುಣಲಕ್ಷಣಗಳ ಅಸಮರ್ಪಕ ಮೌಲ್ಯಮಾಪನವು ಅತಿಯಾಗಿ ತಿನ್ನುವುದಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ, ಇದು ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳನ್ನು ly ಣಾತ್ಮಕವಾಗಿ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ.
ಮಧುಮೇಹಿಗಳಿಗೆ ಸಿಹಿತಿಂಡಿಗಳನ್ನು ತಿನ್ನುವ ರಹಸ್ಯವೇನು?
ಚತುರ ಎಲ್ಲವೂ ಸರಳವಾಗಿದೆ! ಮೊದಲಿಗೆ, ನೀವು ಮಧುಮೇಹದ ರೂಪ ಮತ್ತು ಅದರ ಅಭಿವ್ಯಕ್ತಿಗಳಿಗೆ ಪರಿಹಾರದ ಮಟ್ಟವನ್ನು ಸ್ಪಷ್ಟವಾಗಿ ತಿಳಿದುಕೊಳ್ಳಬೇಕು. ಇದಕ್ಕಾಗಿ, ಗ್ಲೈಕೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ಮಟ್ಟವನ್ನು ನಿರ್ಧರಿಸುವುದು ಮತ್ತು ಮಧುಮೇಹದ ಮೈಕ್ರೊವಾಸ್ಕುಲರ್ ತೊಡಕುಗಳ ಮೌಲ್ಯಮಾಪನ (ನೇತ್ರಶಾಸ್ತ್ರಜ್ಞರಲ್ಲಿ ಫಂಡಸ್ ಪರೀಕ್ಷೆ) ಅತ್ಯುತ್ತಮವಾಗಿದೆ.
ಎರಡನೆಯದಾಗಿ, ಹೆಚ್ಚಿನ ಗ್ಲೈಸೆಮಿಕ್ ಸೂಚ್ಯಂಕದೊಂದಿಗೆ ಭಕ್ಷ್ಯಗಳನ್ನು ತಿನ್ನಲು ನೀವು ನಿರ್ಧರಿಸಿದರೆ, ಇನ್ಸುಲಿನ್ನ ತರ್ಕಬದ್ಧ ಪ್ರಮಾಣವನ್ನು ಸಮಯೋಚಿತವಾಗಿ ಲೆಕ್ಕಾಚಾರ ಮಾಡಲು ನೀವು ದೇಹಕ್ಕೆ ಪ್ರವೇಶಿಸುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಪ್ರಮಾಣವನ್ನು ಮುಂಚಿತವಾಗಿ ಲೆಕ್ಕ ಹಾಕಬೇಕು ಮತ್ತು ಅವುಗಳನ್ನು ಬ್ರೆಡ್ ಯೂನಿಟ್ಗಳಾಗಿ (ಎಕ್ಸ್ಇ) ಪರಿವರ್ತಿಸಬಹುದು.
ಮೂರನೆಯದಾಗಿ, ಹೆಚ್ಚಿನ ಗ್ಲೈಸೆಮಿಕ್ ಸೂಚಿಯನ್ನು ಹೊಂದಿರುವ ಉತ್ಪನ್ನಗಳನ್ನು ಯಾವಾಗಲೂ ಕಡಿಮೆ ಕ್ಯಾಲೋರಿ ಹೊಂದಿರುವ ಸಿಹಿಕಾರಕದೊಂದಿಗೆ ಬದಲಾಯಿಸಬಹುದು, ಇದು ತಿನ್ನುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಲೆಕ್ಕಹಾಕುವುದರಿಂದ ಮತ್ತು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಸೇವಿಸುವುದರಿಂದ ನಿಮ್ಮನ್ನು ಉಳಿಸುತ್ತದೆ.
ಸಿಹಿತಿಂಡಿಗಳಿಂದ ಮಧುಮೇಹದ ಬೆಳವಣಿಗೆ
ಸಿಹಿತಿಂಡಿಗಳಿಂದ ಮಧುಮೇಹ ರೋಗವು ಬೆಳೆಯಬಹುದೇ? ಈ ಪ್ರಶ್ನೆಗೆ ಉತ್ತರವು ನಿಮ್ಮನ್ನು ಅಸಮಾಧಾನಗೊಳಿಸುತ್ತದೆ, ಆದರೆ ಇರಬಹುದು. ಸೇವಿಸಿದ ಆಹಾರದ ನಡುವಿನ ಸಮತೋಲನ ಮತ್ತು ಅದಕ್ಕೆ ಅನುಗುಣವಾಗಿ ಅದರೊಂದಿಗೆ ಸರಬರಾಜು ಮಾಡಲಾದ ಶಕ್ತಿ ಮತ್ತು ದೈಹಿಕ ಚಟುವಟಿಕೆಯನ್ನು ಗಮನಿಸದಿದ್ದರೆ, ಮಧುಮೇಹ ಬೆಳೆಯುವ ಸಾಧ್ಯತೆಯು ಹೆಚ್ಚಾಗುತ್ತದೆ. ಹಿಟ್ಟು, ಮಿಠಾಯಿ ಮತ್ತು ಕಾರ್ಬೊನೇಟೆಡ್ ಪಾನೀಯಗಳನ್ನು ದೊಡ್ಡ ಪ್ರಮಾಣದಲ್ಲಿ ಬಳಸುವಾಗ, ನೀವು ಬೊಜ್ಜು ಬೆಳೆಯುವ ಅಪಾಯವನ್ನು ಎದುರಿಸುತ್ತೀರಿ, ಇದು ಕೆಲವೊಮ್ಮೆ ಟೈಪ್ 2 ಮಧುಮೇಹವನ್ನು ಹೆಚ್ಚಿಸುವ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ.
ಅಧಿಕ ತೂಕ ಹೊಂದಿರುವ ವ್ಯಕ್ತಿಯು ಈ ಜೀವನಶೈಲಿಯನ್ನು ಮುಂದುವರಿಸಿದರೆ ಏನಾಗುತ್ತದೆ? ಅಂತಹ ವ್ಯಕ್ತಿಯ ದೇಹದಲ್ಲಿ, ಇನ್ಸುಲಿನ್ಗೆ ಅಂಗಾಂಶಗಳ ಸೂಕ್ಷ್ಮತೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುವ ವಸ್ತುಗಳು ಉತ್ಪತ್ತಿಯಾಗಲು ಪ್ರಾರಂಭವಾಗುತ್ತವೆ, ಇದರ ಪರಿಣಾಮವಾಗಿ, ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಬೀಟಾ ಕೋಶಗಳು ಹೆಚ್ಚು ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದಿಸಲು ಪ್ರಾರಂಭಿಸುತ್ತವೆ ಮತ್ತು ಇದರ ಪರಿಣಾಮವಾಗಿ, ಮೀಸಲು ಉತ್ಪಾದನಾ ಕಾರ್ಯವಿಧಾನಗಳು ಖಾಲಿಯಾಗುತ್ತವೆ ಮತ್ತು ವ್ಯಕ್ತಿಯು ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಆಶ್ರಯಿಸಬೇಕಾಗುತ್ತದೆ.
ಸ್ವೀಕರಿಸಿದ ಮಾಹಿತಿಯ ಆಧಾರದ ಮೇಲೆ, ಈ ಕೆಳಗಿನ ತೀರ್ಮಾನಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಬಹುದು:
- ಸಿಹಿತಿಂಡಿಗಳಿಗೆ ಹೆದರಬೇಡಿ, ನೀವು ಅಳತೆಯನ್ನು ತಿಳಿದುಕೊಳ್ಳಬೇಕು.
- ನಿಮಗೆ ಮಧುಮೇಹ ಇಲ್ಲದಿದ್ದರೆ, ನಂತರ ನಿಮ್ಮ ದೇಹವನ್ನು ತೀವ್ರತೆಗೆ ತೆಗೆದುಕೊಳ್ಳಬೇಡಿ.
- ಮಧುಮೇಹಿಗಳಿಗೆ, ಅನಗತ್ಯ ಅಪಾಯಗಳಿಲ್ಲದ “ಸಿಹಿ” ಜೀವನಕ್ಕಾಗಿ ಹಲವಾರು ಪರ್ಯಾಯ ಆಯ್ಕೆಗಳಿವೆ, ನಾವು ಸಿಹಿಕಾರಕಗಳು, ಸಿಹಿಕಾರಕಗಳು ಮತ್ತು ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಒಂದು ತರ್ಕಬದ್ಧ ವಿಧಾನದ ಬಗ್ಗೆ ಮಾತನಾಡುತ್ತಿದ್ದೇವೆ.
ರೋಗದ ಬಗ್ಗೆ ಭಯಪಡಬೇಡಿ, ಆದರೆ ಅದರೊಂದಿಗೆ ಬದುಕಲು ಕಲಿಯಿರಿ ಮತ್ತು ನಂತರ ಎಲ್ಲಾ ನಿರ್ಬಂಧಗಳು ನಿಮ್ಮ ತಲೆಯಲ್ಲಿ ಮಾತ್ರ ಇರುತ್ತವೆ ಎಂದು ನೀವು ಅರ್ಥಮಾಡಿಕೊಳ್ಳುವಿರಿ!