ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯಗಳ ಚಿಕಿತ್ಸೆ
ಪಿಸಿಓಎಸ್ ಸಂತಾನೋತ್ಪತ್ತಿ ವಯಸ್ಸಿನ ಮಹಿಳೆಯರಲ್ಲಿ ಸಾಮಾನ್ಯ ಹಾರ್ಮೋನುಗಳ ಕಾಯಿಲೆಯಾಗಿದ್ದು, ಇದು ನಿರಂತರ ಬಂಜೆತನಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಸಮಸ್ಯೆಯ ತುರ್ತು ಹೊರತಾಗಿಯೂ, ಪಿಸಿಓಎಸ್ನ ನಿಖರವಾದ ಕಾರಣಗಳು ಇನ್ನೂ ತಿಳಿದಿಲ್ಲ.
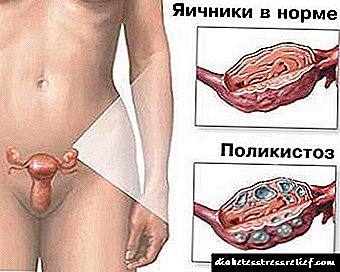
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯ ಹೊಂದಿರುವ ಬಹುತೇಕ ಎಲ್ಲ ಮಹಿಳೆಯರಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧವಿದೆ ಎಂದು ತಿಳಿದಿದೆ, ಅಂದರೆ, ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ನಿಯಂತ್ರಿಸುವ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಹಾರ್ಮೋನ್ ಇನ್ಸುಲಿನ್ಗೆ ಅವರ ಸಂವೇದನೆ ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಇವೆಲ್ಲವೂ ಇನ್ಸುಲಿನ್ ರಕ್ತದಲ್ಲಿ ದೊಡ್ಡ ಪ್ರಮಾಣದಲ್ಲಿ ಪರಿಚಲನೆಗೊಳ್ಳುತ್ತದೆ ಎಂಬ ಅಂಶಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಅಧ್ಯಯನದ ಪ್ರಕಾರ, ಹೆಚ್ಚಿದ ಇನ್ಸುಲಿನ್ ಅಂಡಾಶಯವನ್ನು ಪುರುಷ ಲೈಂಗಿಕ ಹಾರ್ಮೋನುಗಳಾದ ಆಂಡ್ರೋಜೆನ್ಗಳ ಅಧಿಕ ಉತ್ಪಾದನೆಗೆ ಪ್ರಚೋದಿಸುತ್ತದೆ, ಇದು ಅಂಡಾಶಯದ ರಚನೆ ಮತ್ತು ಕಾರ್ಯವನ್ನು ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ ಎಂದು can ಹಿಸಬಹುದು.
ಮೊದಲನೆಯದಾಗಿ, ಆಂಡ್ರೋಜೆನ್ಗಳು ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಕ್ರಿಯೆಯ ಮೇಲೆ ಪ್ರತಿಕೂಲ ಪರಿಣಾಮ ಬೀರುತ್ತವೆ, ಅದು ಇಲ್ಲದೆ ಗರ್ಭಧಾರಣೆ ಅಸಾಧ್ಯ, ಮೊಟ್ಟೆಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಬೆಳೆಯದಂತೆ ತಡೆಯುತ್ತದೆ. ಪುರುಷ ಹಾರ್ಮೋನುಗಳ ಪ್ರಭಾವದ ಅಡಿಯಲ್ಲಿ, ಅಂಡಾಶಯದ ಹೊರ ಕವಚವು ದಪ್ಪವಾಗುತ್ತದೆ ಮತ್ತು ಮಾಗಿದ ಕೋಶಕವು ಅದನ್ನು "ಹರಿದು ಹಾಕಲು" ಸಾಧ್ಯವಿಲ್ಲ ಇದರಿಂದ ಮೊಟ್ಟೆ ಹೊರಗೆ ಹೋಗಿ ಫಲೀಕರಣ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ಭಾಗವಹಿಸಬಹುದು. ಸ್ಫೋಟಗೊಳ್ಳದ ಕೋಶಕವು ದ್ರವದಿಂದ ತುಂಬಿ ಚೀಲವಾಗಿ ಬದಲಾಗುತ್ತದೆ. ಇತರ ಕಿರುಚೀಲಗಳಲ್ಲೂ ಅದೇ ಸಂಭವಿಸುತ್ತದೆ - ಅವು ಪ್ರಬುದ್ಧವಾಗುತ್ತವೆ ಮತ್ತು ಕೆಲಸ ಮಾಡುವುದನ್ನು ನಿಲ್ಲಿಸುತ್ತವೆ, ಚೀಲಗಳಾಗಿ ಮಾರ್ಪಡುತ್ತವೆ. ಹೀಗಾಗಿ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಕಾಯಿಲೆ ಇರುವ ಮಹಿಳೆಯ ಅಂಡಾಶಯಗಳು ಅನೇಕ ಸಣ್ಣ ಚೀಲಗಳ ಸಂಗ್ರಹವಾಗಿದೆ. ಈ ಕಾರಣದಿಂದಾಗಿ, ಪಿಸಿಓಎಸ್ನಲ್ಲಿನ ಅಂಡಾಶಯಗಳು ಸಾಮಾನ್ಯಕ್ಕಿಂತ ದೊಡ್ಡದಾಗಿರುತ್ತವೆ.
ಪಿಸಿಓಎಸ್ನ ಲಕ್ಷಣಗಳು
ಪಿಸಿಓಎಸ್ನ ಲಕ್ಷಣಗಳು ವೈವಿಧ್ಯಮಯವಾಗಿವೆ. ಮಹಿಳೆ ಸಾಮಾನ್ಯವಾಗಿ ಗಮನ ಕೊಡುವ ಮೊದಲ ವಿಷಯವೆಂದರೆ ಅನಿಯಮಿತ ಅವಧಿಗಳು. ಪಿಸಿಓಎಸ್ನಲ್ಲಿ ಮುಟ್ಟಿನ ವಿಳಂಬವು ತಿಂಗಳುಗಳು ಅಥವಾ ಆರು ತಿಂಗಳುಗಳಾಗಬಹುದು. ಅಂಡಾಶಯದ ಹಾರ್ಮೋನುಗಳ ಕ್ರಿಯೆಯ ಉಲ್ಲಂಘನೆಯು ಪ್ರೌ er ಾವಸ್ಥೆಯ ಅವಧಿಯಿಂದ ಪ್ರಾರಂಭವಾಗುವುದರಿಂದ, ಚಕ್ರದ ಅಸ್ವಸ್ಥತೆಗಳು ಮೆನಾರ್ಚೆಯಿಂದ ಪ್ರಾರಂಭವಾಗುತ್ತವೆ ಮತ್ತು ಸಾಮಾನ್ಯವಾಗುವುದಿಲ್ಲ. ಮೆನಾರ್ಚೆಯ ವಯಸ್ಸು ಜನಸಂಖ್ಯೆಗೆ ಅನುಗುಣವಾಗಿರುತ್ತದೆ ಎಂದು ಗಮನಿಸಬೇಕು - 12-13 ವರ್ಷಗಳು (ಅಡ್ರಿನೋಜೆನಿಟಲ್ ಸಿಂಡ್ರೋಮ್ನಲ್ಲಿ ಮೂತ್ರಜನಕಾಂಗದ ಹೈಪರಾಂಡ್ರೊಜೆನಿಸಂಗೆ ವ್ಯತಿರಿಕ್ತವಾಗಿ, ಮೆನಾರ್ಚೆ ತಡವಾದಾಗ). ಸರಿಸುಮಾರು 10-15% ರೋಗಿಗಳಲ್ಲಿ, ಎಂಡೊಮೆಟ್ರಿಯಲ್ ಹೈಪರ್ಪ್ಲಾಸ್ಟಿಕ್ ಪ್ರಕ್ರಿಯೆಗಳ ಹಿನ್ನೆಲೆಯ ವಿರುದ್ಧ ನಿಷ್ಕ್ರಿಯ ಗರ್ಭಾಶಯದ ರಕ್ತಸ್ರಾವದಿಂದ ಮುಟ್ಟಿನ ಅಕ್ರಮಗಳು ನಿರೂಪಿಸಲ್ಪಡುತ್ತವೆ. ಆದ್ದರಿಂದ, ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಮಹಿಳೆಯರಿಗೆ ಎಂಡೊಮೆಟ್ರಿಯಲ್ ಅಡೆನೊಕಾರ್ಸಿನೋಮ, ಫೈಬ್ರೊಸಿಸ್ಟಿಕ್ ಮಾಸ್ಟೋಪತಿ ಮತ್ತು ಸ್ತನ ಕ್ಯಾನ್ಸರ್ ಬರುವ ಅಪಾಯವಿದೆ.
ಸಸ್ತನಿ ಗ್ರಂಥಿಗಳನ್ನು ಸರಿಯಾಗಿ ಅಭಿವೃದ್ಧಿಪಡಿಸಲಾಗಿದೆ, ಪ್ರತಿ ಮೂರನೇ ಮಹಿಳೆಗೆ ಫೈಬ್ರೊಸಿಸ್ಟಿಕ್ ಮಾಸ್ಟೋಪತಿ ಇದೆ, ಇದು ದೀರ್ಘಕಾಲದ ಅನೋವ್ಯುಲೇಷನ್ ಮತ್ತು ಹೈಪರೆಸ್ಟ್ರೊಜೆನಿಯಾದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಬೆಳೆಯುತ್ತದೆ.
ಮುಟ್ಟಿನ ಅಕ್ರಮಗಳ ಜೊತೆಗೆ, ಪುರುಷ ಹಾರ್ಮೋನುಗಳ ಪ್ರಮಾಣ ಹೆಚ್ಚಾದ ಕಾರಣ, ದೇಹದಾದ್ಯಂತ ಕೂದಲು ಬೆಳವಣಿಗೆ ಹೆಚ್ಚಾಗಿದೆ (ಹಿರ್ಸುಟಿಸಮ್). ಚರ್ಮವು ಎಣ್ಣೆಯುಕ್ತವಾಗುತ್ತದೆ, ಮೊಡವೆ ಮತ್ತು ಬ್ಲ್ಯಾಕ್ ಹೆಡ್ಸ್ ಮುಖ, ಹಿಂಭಾಗ, ಎದೆಯ ಮೇಲೆ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ತೊಡೆಯ ಒಳಗಿನ ಮೇಲ್ಮೈಯಲ್ಲಿ, ಮೊಣಕೈಗಳ ಮೇಲೆ, ಆರ್ಮ್ಪಿಟ್ಗಳಲ್ಲಿ ಚರ್ಮದ ಮೇಲೆ ಗಾ brown ಕಂದು ಬಣ್ಣದ ಕಲೆಗಳು ಕಾಣಿಸಿಕೊಳ್ಳುವುದು ವಿಶಿಷ್ಟ ಲಕ್ಷಣವಾಗಿದೆ. ಸೆಬಾಸಿಯಸ್ ಗ್ರಂಥಿಗಳ ದುರ್ಬಲಗೊಂಡ ಕಾರ್ಯದಿಂದಾಗಿ ತಲೆಯ ಮೇಲಿನ ಕೂದಲು ತ್ವರಿತವಾಗಿ ಎಣ್ಣೆಯುಕ್ತವಾಗುತ್ತದೆ. ಹಿರ್ಸುಟಿಸಮ್, ವಿಭಿನ್ನ ತೀವ್ರತೆಯ, ಮೆನಾರ್ಚೆ ಅವಧಿಯಿಂದ, ಅಡ್ರಿನೊಜೆನಿಟಲ್ ಸಿಂಡ್ರೋಮ್ಗೆ ವ್ಯತಿರಿಕ್ತವಾಗಿ, ಮೆನಾರ್ಚೆಗೆ ಹಿರ್ಸುಟಿಸಮ್ ಬೆಳವಣಿಗೆಯಾದಾಗ, ಮೂತ್ರಜನಕಾಂಗದ ಗ್ರಂಥಿಗಳ ಹಾರ್ಮೋನುಗಳ ಕಾರ್ಯವನ್ನು ಮೂತ್ರಜನಕಾಂಗದ ಅವಧಿಯಲ್ಲಿ ಸಕ್ರಿಯಗೊಳಿಸಿದ ಕ್ಷಣದಿಂದ.
ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಬಹುತೇಕ ಎಲ್ಲಾ ರೋಗಿಗಳು ದೇಹದ ತೂಕವನ್ನು ಹೆಚ್ಚಿಸಿದ್ದಾರೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಹೆಚ್ಚುವರಿ ಕೊಬ್ಬನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಹೊಟ್ಟೆಯ ಮೇಲೆ ಸಂಗ್ರಹಿಸಲಾಗುತ್ತದೆ (“ಕೇಂದ್ರ” ಬೊಜ್ಜು). ಪಿಸಿಓಎಸ್ನಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಮಟ್ಟವನ್ನು ಹೆಚ್ಚಿಸಲಾಗಿರುವುದರಿಂದ, ಈ ರೋಗವನ್ನು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನೊಂದಿಗೆ ಸಂಯೋಜಿಸಲಾಗುತ್ತದೆ. ಅಧಿಕ ರಕ್ತದೊತ್ತಡ ಮತ್ತು ಅಪಧಮನಿಕಾಠಿಣ್ಯದಂತಹ ನಾಳೀಯ ಕಾಯಿಲೆಗಳ ಆರಂಭಿಕ ಬೆಳವಣಿಗೆಗೆ ಪಿಸಿಓಎಸ್ ಕೊಡುಗೆ ನೀಡುತ್ತದೆ.
ಮತ್ತು ಅಂತಿಮವಾಗಿ, ಪಿಸಿಓಎಸ್ನ ಮುಖ್ಯ ಮತ್ತು ಅಹಿತಕರ ಲಕ್ಷಣವೆಂದರೆ ಅಂಡೋತ್ಪತ್ತಿ ಕೊರತೆಯಿಂದಾಗಿ ಬಂಜೆತನ.ಹೆಚ್ಚಾಗಿ, ಪ್ರಾಥಮಿಕ ಬಂಜೆತನ (85% ಪ್ರಕರಣಗಳಲ್ಲಿ), ಅಂದರೆ. ಎಂದಿಗೂ ಗರ್ಭಧಾರಣೆಯಾಗಿಲ್ಲ. ಬಂಜೆತನವು ಕೆಲವೊಮ್ಮೆ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಏಕೈಕ ಲಕ್ಷಣವಾಗಿದೆ. ಮೂತ್ರಜನಕಾಂಗದ ಹೈಪರಾಂಡ್ರೊಜೆನಿಸಂಗೆ ವ್ಯತಿರಿಕ್ತವಾಗಿ ಬಂಜೆತನವು ಪ್ರಾಥಮಿಕವಾಗಿದೆ, ಇದರಲ್ಲಿ ಗರ್ಭಧಾರಣೆ ಸಾಧ್ಯ ಮತ್ತು ಅದರ ಗರ್ಭಪಾತವು ವಿಶಿಷ್ಟವಾಗಿದೆ.
ರೋಗದ ಅನೇಕ ಲಕ್ಷಣಗಳು ಇರುವುದರಿಂದ, ಪಿಸಿಓಎಸ್ ಯಾವುದೇ ಅಸಮಂಜಸ ಅಸ್ವಸ್ಥತೆಯೊಂದಿಗೆ ಸುಲಭವಾಗಿ ಗೊಂದಲಕ್ಕೊಳಗಾಗುತ್ತದೆ. ಚಿಕ್ಕ ವಯಸ್ಸಿನಲ್ಲಿ, ಎಣ್ಣೆಯುಕ್ತ ಚರ್ಮ, ಮೊಡವೆ ಮತ್ತು ಮೊಡವೆಗಳನ್ನು ನೈಸರ್ಗಿಕ ವಯಸ್ಸಿಗೆ ಸಂಬಂಧಿಸಿದ ವೈಶಿಷ್ಟ್ಯಗಳಿಗಾಗಿ ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ, ಮತ್ತು ಹೆಚ್ಚಿದ ಕೂದಲು ಮತ್ತು ಹೆಚ್ಚಿನ ತೂಕದ ಸಮಸ್ಯೆಗಳನ್ನು ಹೆಚ್ಚಾಗಿ ಆನುವಂಶಿಕ ಲಕ್ಷಣಗಳಾಗಿ ಗ್ರಹಿಸಲಾಗುತ್ತದೆ. ಆದ್ದರಿಂದ, stru ತುಚಕ್ರವು ಮುರಿಯದಿದ್ದರೆ ಮತ್ತು ಮಹಿಳೆ ಇನ್ನೂ ಗರ್ಭಿಣಿಯಾಗಲು ಪ್ರಯತ್ನಿಸದಿದ್ದರೆ, ಅಂತಹ ರೋಗಿಗಳು ಸ್ತ್ರೀರೋಗತಜ್ಞರ ಕಡೆಗೆ ವಿರಳವಾಗಿ ತಿರುಗುತ್ತಾರೆ. ಅಂತಹ ಯಾವುದೇ ಅಭಿವ್ಯಕ್ತಿಗಳು ರೂ m ಿಯಾಗಿಲ್ಲ ಮತ್ತು ನಿಮ್ಮಲ್ಲಿ ಅಂತಹ ರೋಗಲಕ್ಷಣಗಳನ್ನು ನೀವು ಕಂಡುಕೊಂಡರೆ, ನೀವು ಸ್ತ್ರೀರೋಗತಜ್ಞ-ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರನ್ನು ವೈಯಕ್ತಿಕವಾಗಿ ಸಂಪರ್ಕಿಸಬೇಕು.
ಪಿಸಿಓಎಸ್ ರೋಗನಿರ್ಣಯ
ಪಿಸಿಓಎಸ್ನಲ್ಲಿನ ಅಂಡಾಶಯದಲ್ಲಿನ ರಚನಾತ್ಮಕ ಬದಲಾವಣೆಗಳನ್ನು ಇವುಗಳಿಂದ ನಿರೂಪಿಸಲಾಗಿದೆ:
- ಸ್ಟ್ರೋಮಲ್ ಹೈಪರ್ಪ್ಲಾಸಿಯಾ,
- ಲ್ಯುಟೈನೈಸೇಶನ್ ಸೈಟ್ಗಳೊಂದಿಗೆ ಥಿಕಾ ಕೋಶಗಳ ಹೈಪರ್ಪ್ಲಾಸಿಯಾ,
- 5-8 ಮಿಮೀ ವ್ಯಾಸವನ್ನು ಹೊಂದಿರುವ ಅನೇಕ ಸಿಸ್ಟಿಕ್-ಅಟ್ರೆಸಿಂಗ್ ಕಿರುಚೀಲಗಳ ಉಪಸ್ಥಿತಿ, ಕ್ಯಾಪ್ಸುಲ್ ಅಡಿಯಲ್ಲಿ "ಹಾರ" ರೂಪದಲ್ಲಿ ಇದೆ,
- ಅಂಡಾಶಯದ ಕ್ಯಾಪ್ಸುಲ್ ದಪ್ಪವಾಗುವುದು
ಪಿಸಿಓಎಸ್ ರೋಗನಿರ್ಣಯವು ಈ ಕೆಳಗಿನವುಗಳನ್ನು ಒಳಗೊಂಡಿದೆ:
- ಸ್ತ್ರೀರೋಗತಜ್ಞ-ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರ ವಿವರವಾದ ಸಮೀಕ್ಷೆ ಮತ್ತು ಪರೀಕ್ಷೆ. ಪರೀಕ್ಷೆಯಲ್ಲಿ, ಪಿಸಿಓಎಸ್ನ ಅಂಡಾಶಯಗಳು ಮತ್ತು ಬಾಹ್ಯ ಚಿಹ್ನೆಗಳ ಹೆಚ್ಚಳವನ್ನು ವೈದ್ಯರು ಗಮನಿಸುತ್ತಾರೆ,
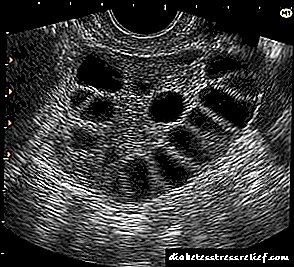 - ಯೋನಿ ಸಂವೇದಕದೊಂದಿಗೆ ಶ್ರೋಣಿಯ ಅಂಗಗಳ ಅಲ್ಟ್ರಾಸೌಂಡ್. ಅಂಡಾಶಯದ ಪರಿಧಿಯ ಮೇಲಿನ ಅಧ್ಯಯನವು 10 ಮಿ.ಮೀ.ವರೆಗಿನ ಅನೇಕ ನಿಯೋವಲೇಟೆಡ್ ಕಿರುಚೀಲಗಳನ್ನು ಬಹಿರಂಗಪಡಿಸುತ್ತದೆ, ಅಂಡಾಶಯದ ಪ್ರಮಾಣವು ಬಹಳವಾಗಿ ಹೆಚ್ಚಾಗುತ್ತದೆ
- ಯೋನಿ ಸಂವೇದಕದೊಂದಿಗೆ ಶ್ರೋಣಿಯ ಅಂಗಗಳ ಅಲ್ಟ್ರಾಸೌಂಡ್. ಅಂಡಾಶಯದ ಪರಿಧಿಯ ಮೇಲಿನ ಅಧ್ಯಯನವು 10 ಮಿ.ಮೀ.ವರೆಗಿನ ಅನೇಕ ನಿಯೋವಲೇಟೆಡ್ ಕಿರುಚೀಲಗಳನ್ನು ಬಹಿರಂಗಪಡಿಸುತ್ತದೆ, ಅಂಡಾಶಯದ ಪ್ರಮಾಣವು ಬಹಳವಾಗಿ ಹೆಚ್ಚಾಗುತ್ತದೆ
ಪಿಸಿಓಎಸ್ನ ಎಕೋಸ್ಕೋಪಿಕ್ ಚಿತ್ರಕ್ಕಾಗಿ ಸ್ಪಷ್ಟ ಮಾನದಂಡಗಳು: ಅಂಡಾಶಯದ ಪರಿಮಾಣವು 9 ಸೆಂ 3 ಕ್ಕಿಂತ ಹೆಚ್ಚು, ಹೈಪರ್ಪ್ಲಾಸ್ಟಿಕ್ ಸ್ಟ್ರೋಮಾ ಪರಿಮಾಣದ 25%, 10 ಮಿ.ಮೀ ವ್ಯಾಸದ ಹತ್ತು ಅಟ್ರೆಟಿಕ್ ಕಿರುಚೀಲಗಳು, ದಪ್ಪನಾದ ಕ್ಯಾಪ್ಸುಲ್ ಅಡಿಯಲ್ಲಿ ಪರಿಧಿಯಲ್ಲಿವೆ. ಅಂಡಾಶಯದ ಪರಿಮಾಣವನ್ನು ಸೂತ್ರದಿಂದ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ: ವಿ = 0.523 (ಎಲ್ ಎಕ್ಸ್ ಎಸ್ಎಕ್ಸ್ ಎಚ್) ಸೆಂ 3, ಇಲ್ಲಿ ವಿ, ಎಲ್, ಎಸ್, ಎಚ್ ಅನುಕ್ರಮವಾಗಿ ಅಂಡಾಶಯದ ಪರಿಮಾಣ, ಉದ್ದ, ಅಗಲ ಮತ್ತು ದಪ್ಪವಾಗಿರುತ್ತದೆ, 0.523 ಸ್ಥಿರ ಗುಣಾಂಕವಾಗಿದೆ. ಹೈಪರ್ಪ್ಲಾಸ್ಟಿಕ್ ಸ್ಟ್ರೋಮಾದಿಂದ ಅಂಡಾಶಯದ ಪರಿಮಾಣದಲ್ಲಿನ ಹೆಚ್ಚಳ ಮತ್ತು ಕಿರುಚೀಲಗಳ ವಿಶಿಷ್ಟ ಸ್ಥಳವು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯವನ್ನು ಸಾಮಾನ್ಯದಿಂದ (ಚಕ್ರದ 5-7 ನೇ ದಿನದಂದು) ಅಥವಾ ಮಲ್ಟಿಫೋಲಿಕ್ಯುಲಾರ್ನಿಂದ ಪ್ರತ್ಯೇಕಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಎರಡನೆಯದು ಆರಂಭಿಕ ಪ್ರೌ ty ಾವಸ್ಥೆ, ಹೈಪೊಗೊನಾಡೋಟ್ರೋಪಿಕ್ ಅಮೆನೋರಿಯಾ, ಸಿಒಸಿಗಳ ದೀರ್ಘಕಾಲದ ಬಳಕೆ. ಮಲ್ಟಿಫೋಲಿಕ್ಯುಲಾರ್ ಅಂಡಾಶಯಗಳು 4-10 ಮಿಮೀ ವ್ಯಾಸವನ್ನು ಹೊಂದಿರುವ ಸಣ್ಣ ಸಂಖ್ಯೆಯ ಕಿರುಚೀಲಗಳೊಂದಿಗೆ ಅಲ್ಟ್ರಾಸೌಂಡ್ನಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿವೆ., ಅಂಡಾಶಯದ ಉದ್ದಕ್ಕೂ ಇದೆ, ಸ್ಟ್ರೋಮಾದ ಸಾಮಾನ್ಯ ಚಿತ್ರ ಮತ್ತು, ಮುಖ್ಯವಾಗಿ, ಅಂಡಾಶಯದ ಸಾಮಾನ್ಯ ಪರಿಮಾಣ (4-8 ಸೆಂ 3),
- ರಕ್ತ ಪ್ಲಾಸ್ಮಾ ಹಾರ್ಮೋನುಗಳ ಅಧ್ಯಯನ (ಎಲ್ಹೆಚ್, ಎಫ್ಎಸ್ಹೆಚ್, ಪ್ರೊಲ್ಯಾಕ್ಟಿನ್, ಉಚಿತ ಟೆಸ್ಟೋಸ್ಟೆರಾನ್, ಡಿಹೆಚ್ಇಎ-ಎಸ್, 17-ಒಹೆಚ್ ಪ್ರೊಜೆಸ್ಟರಾನ್). Stru ತುಚಕ್ರದ ಕೆಲವು ದಿನಗಳಲ್ಲಿ ಹಾರ್ಮೋನುಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಬೇಕು, ಇಲ್ಲದಿದ್ದರೆ ಅಧ್ಯಯನವು ಮಾಹಿತಿಯುಕ್ತವಾಗುವುದಿಲ್ಲ. ಎಲ್ಹೆಚ್, ಎಫ್ಎಸ್ಹೆಚ್ ಮತ್ತು ಪ್ರೊಲ್ಯಾಕ್ಟಿನ್ 3-5 ನೇ ದಿನ, ಉಚಿತ ಟೆಸ್ಟೋಸ್ಟೆರಾನ್ ಮತ್ತು ಡಿಹೆಚ್ಇಎ-ಗಳು 8-10 ದಿನ, ಮತ್ತು 17-ಒಹೆಚ್ ಪ್ರೊಜೆಸ್ಟರಾನ್ ಚಕ್ರದ 21-22 ದಿನ ದಾನ ಮಾಡುತ್ತದೆ. ನಿಯಮದಂತೆ, ಪಾಲಿಸಿಸ್ಟೋಸಿಸ್ನೊಂದಿಗೆ, ಎಲ್ಹೆಚ್ ಮಟ್ಟವನ್ನು ಹೆಚ್ಚಿಸಲಾಗುತ್ತದೆ (ಎಲ್ಹೆಚ್ / ಎಫ್ಎಸ್ಹೆಚ್ ಅನುಪಾತದಲ್ಲಿ 2.5 ಕ್ಕಿಂತ ಹೆಚ್ಚಾಗುತ್ತದೆ), ಪ್ರೊಲ್ಯಾಕ್ಟಿನ್, ಟೆಸ್ಟೋಸ್ಟೆರಾನ್ ಮತ್ತು ಡಿಹೆಚ್ಇಎ-ಗಳು, ಮತ್ತು ಎಫ್ಎಸ್ಹೆಚ್ ಮತ್ತು 17-ಒಹೆಚ್ ಪ್ರೊಜೆಸ್ಟರಾನ್ ಅನ್ನು ಕಡಿಮೆ ಮಾಡಲಾಗುತ್ತದೆ.
- ಜೀವರಾಸಾಯನಿಕ ರಕ್ತ ಪರೀಕ್ಷೆ (ಪಿಸಿಓಎಸ್, ಕೊಲೆಸ್ಟ್ರಾಲ್, ಟ್ರೈಗ್ಲಿಸರೈಡ್ಗಳು ಮತ್ತು ಗ್ಲೂಕೋಸ್ನೊಂದಿಗೆ ಹೆಚ್ಚಿಸಬಹುದು),
- ಇನ್ಸುಲಿನ್ ಸೂಕ್ಷ್ಮತೆಯನ್ನು ನಿರ್ಧರಿಸಲು ಮೌಖಿಕ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣು ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ,
- ಅಂಡಾಶಯದ ಬಯಾಪ್ಸಿಯೊಂದಿಗೆ ರೋಗನಿರ್ಣಯದ ಲ್ಯಾಪರೊಸ್ಕೋಪಿ - ಹಿಸ್ಟೋಲಾಜಿಕಲ್ ಪರೀಕ್ಷೆಗೆ ಅಂಡಾಶಯದ ಅಂಗಾಂಶದ ತುಂಡನ್ನು ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ. ಎಂಡೊಮೆಟ್ರಿಯಲ್ ಹೈಪರ್ಪ್ಲಾಸ್ಟಿಕ್ ಪ್ರಕ್ರಿಯೆಗಳ ಹೆಚ್ಚಿನ ಆವರ್ತನದಿಂದಾಗಿ ಅಸಿಕ್ಲಿಕ್ ರಕ್ತಸ್ರಾವ ಹೊಂದಿರುವ ಮಹಿಳೆಯರಿಗೆ ಎಂಡೊಮೆಟ್ರಿಯಲ್ ಬಯಾಪ್ಸಿಯನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಡೆಕ್ಸಮೆಥಾಸೊನ್ನೊಂದಿಗಿನ ಮಾದರಿಯ ನಂತರ, ಆಂಡ್ರೊಜೆನ್ ಅಂಶವು ಸ್ವಲ್ಪಮಟ್ಟಿಗೆ ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಸುಮಾರು 25% ರಷ್ಟು (ಮೂತ್ರಜನಕಾಂಗದ ಭಾಗದಿಂದಾಗಿ).
ಎಸಿಟಿಎಚ್ನೊಂದಿಗಿನ ಪರೀಕ್ಷೆಯು ನಕಾರಾತ್ಮಕವಾಗಿರುತ್ತದೆ, ಇದು ಮೂತ್ರಜನಕಾಂಗದ ಹೈಪರಾಂಡ್ರೊಜೆನಿಸಂ ಅನ್ನು ಅಡ್ರಿನೊಜೆನಿಟಲ್ ಸಿಂಡ್ರೋಮ್ನ ವಿಶಿಷ್ಟ ಲಕ್ಷಣವನ್ನು ಹೊರತುಪಡಿಸುತ್ತದೆ. ಇನ್ಸುಲಿನ್ ಮಟ್ಟದಲ್ಲಿನ ಹೆಚ್ಚಳ ಮತ್ತು ರಕ್ತದಲ್ಲಿ ಪಿಎಸ್ಎಸ್ಜಿ ಇಳಿಕೆ ಕಂಡುಬಂದಿದೆ.
ಕ್ಲಿನಿಕಲ್ ಆಚರಣೆಯಲ್ಲಿ, ಸಕ್ಕರೆ ಕರ್ವ್ ಇನ್ಸುಲಿನ್ಗೆ ದುರ್ಬಲಗೊಂಡ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆಯನ್ನು ನಿರ್ಧರಿಸಲು ಸರಳ ಮತ್ತು ಒಳ್ಳೆ ವಿಧಾನವಾಗಿದೆ. ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಮೊದಲು ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ, ನಂತರ - 75 ಗ್ರಾಂ ಗ್ಲೂಕೋಸ್ ತೆಗೆದುಕೊಂಡ 2 ಗಂಟೆಗಳ ಒಳಗೆ. 2 ಗಂಟೆಗಳ ನಂತರ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವು ಆರಂಭಿಕ ಅಂಕಿಅಂಶಗಳನ್ನು ತಲುಪದಿದ್ದರೆ, ಇದು ದುರ್ಬಲಗೊಂಡ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆಯನ್ನು ಸೂಚಿಸುತ್ತದೆ, ಅಂದರೆ, ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ, ಇದಕ್ಕೆ ಸೂಕ್ತ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿರುತ್ತದೆ.
ರೋಗನಿರ್ಣಯದ ಮಾನದಂಡ ಪಿಸಿಓಎಸ್ ಅವುಗಳೆಂದರೆ:
- ಮೆನಾರ್ಚೆಯ ಸಮಯೋಚಿತ ವಯಸ್ಸು,
- ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ ಮುಟ್ಟಿನ ಅವಧಿಯ ಮುಟ್ಟಿನ ಅಕ್ರಮಗಳು, ಆಲಿಗೋಮೆನೊರಿಯಾ,
- 50% ಕ್ಕಿಂತ ಹೆಚ್ಚು ಮಹಿಳೆಯರಲ್ಲಿ ಮೆನಾರ್ಚೆ ಅವಧಿಯಿಂದ ಹಿರ್ಸುಟಿಸಮ್ ಮತ್ತು ಬೊಜ್ಜು,
- ಪ್ರಾಥಮಿಕ ಬಂಜೆತನ
- ದೀರ್ಘಕಾಲದ ಅನೋವ್ಯುಲೇಷನ್
- ಟ್ರಾನ್ಸ್ವಾಜಿನಲ್ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಪ್ರಕಾರ ಸ್ಟ್ರೋಮಾದಿಂದ ಅಂಡಾಶಯದ ಪರಿಮಾಣದಲ್ಲಿನ ಹೆಚ್ಚಳ,
- ಟಿ ಮಟ್ಟದಲ್ಲಿ ಹೆಚ್ಚಳ,
- LH ಹೆಚ್ಚಳ ಮತ್ತು LH / FSH ಅನುಪಾತ> 2.5.
ಪಿಸಿಓಎಸ್ ಚಿಕಿತ್ಸೆ
ಪಿಸಿಓಎಸ್ ಚಿಕಿತ್ಸೆಯನ್ನು ರೋಗಲಕ್ಷಣಗಳ ತೀವ್ರತೆ ಮತ್ತು ಗರ್ಭಿಣಿಯಾಗಲು ಮಹಿಳೆಯ ಬಯಕೆಯಿಂದ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ. ಸಾಮಾನ್ಯವಾಗಿ ಅವರು ಚಿಕಿತ್ಸೆಯ ಸಂಪ್ರದಾಯವಾದಿ ವಿಧಾನಗಳೊಂದಿಗೆ ಪ್ರಾರಂಭಿಸುತ್ತಾರೆ, ನಿಷ್ಪರಿಣಾಮಕಾರಿಯೊಂದಿಗೆ, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಮಹಿಳೆಗೆ ಬೊಜ್ಜು ಇದ್ದರೆ, ನಂತರ ದೇಹದ ತೂಕ ತಿದ್ದುಪಡಿಯೊಂದಿಗೆ ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸಬೇಕು. ಇಲ್ಲದಿದ್ದರೆ, ಅಂತಹ ರೋಗಿಗಳಲ್ಲಿ ಸಂಪ್ರದಾಯವಾದಿ ಚಿಕಿತ್ಸೆಯು ಯಾವಾಗಲೂ ಅಪೇಕ್ಷಿತ ಫಲಿತಾಂಶವನ್ನು ನೀಡುವುದಿಲ್ಲ.
ಸ್ಥೂಲಕಾಯತೆಯ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ ನಡೆಸಲಾಗುತ್ತದೆ:
- ಚಿಕಿತ್ಸೆಯ ಮೊದಲ ಹಂತವು ದೇಹದ ತೂಕವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುವುದು. ಕಡಿಮೆ ಮಾಡುವ ಆಹಾರದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ತೂಕ ನಷ್ಟವು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಮತ್ತು ಕೊಬ್ಬಿನ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಸಾಮಾನ್ಯೀಕರಣಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಆಹಾರದ ಒಟ್ಟು ಕ್ಯಾಲೊರಿ ಅಂಶವನ್ನು ದಿನಕ್ಕೆ 2000 ಕೆ.ಸಿ.ಎಲ್ ಗೆ ಇಳಿಸಲು ಆಹಾರವು ಒದಗಿಸುತ್ತದೆ, ಅದರಲ್ಲಿ 52% ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು, 16% ಪ್ರೋಟೀನ್ ಮತ್ತು 32% ಕೊಬ್ಬುಗಳು ಮತ್ತು ಸ್ಯಾಚುರೇಟೆಡ್ ಕೊಬ್ಬುಗಳು ಒಟ್ಟು ಕೊಬ್ಬಿನ 1/3 ಕ್ಕಿಂತ ಹೆಚ್ಚಿರಬಾರದು. ಆಹಾರದ ಒಂದು ಪ್ರಮುಖ ಅಂಶವೆಂದರೆ ಮಸಾಲೆಯುಕ್ತ ಮತ್ತು ಉಪ್ಪುಸಹಿತ ಆಹಾರಗಳು, ದ್ರವಗಳ ನಿರ್ಬಂಧ. ಉಪವಾಸದ ದಿನಗಳನ್ನು ಬಳಸುವಾಗ ಉತ್ತಮ ಪರಿಣಾಮವನ್ನು ಗಮನಿಸಬಹುದು; ಗ್ಲುಕೋನೋಜೆನೆಸಿಸ್ ಸಮಯದಲ್ಲಿ ಪ್ರೋಟೀನ್ ಸೇವನೆಯಿಂದ ಉಪವಾಸವನ್ನು ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ. ಹೆಚ್ಚಿದ ದೈಹಿಕ ಚಟುವಟಿಕೆಯು ದೇಹದ ತೂಕವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸಲು ಮಾತ್ರವಲ್ಲ, ಇನ್ಸುಲಿನ್ಗೆ ಸ್ನಾಯು ಅಂಗಾಂಶಗಳ ಸೂಕ್ಷ್ಮತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಚಿಕಿತ್ಸೆಯ ಮೊದಲ ಹಂತವಾಗಿ ದೇಹದ ತೂಕವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುವ ಅಗತ್ಯವನ್ನು ರೋಗಿಗೆ ಮನವರಿಕೆ ಮಾಡುವುದು ಅತ್ಯಂತ ಕಷ್ಟಕರ ಸಂಗತಿಯಾಗಿದೆ ಪಿಸಿಓಎಸ್,
- ಚಿಕಿತ್ಸೆಯ ಎರಡನೇ ಹಂತವೆಂದರೆ ಹಾರ್ಮೋನುಗಳ ಅಸ್ವಸ್ಥತೆಗಳ drug ಷಧ ಚಿಕಿತ್ಸೆ,
- ಚಿಕಿತ್ಸೆಯ ಮೂರನೇ ಹಂತವು ದೇಹದ ತೂಕವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸಿದ ನಂತರ ಮತ್ತು ಅಂಡೋತ್ಪತ್ತಿಯ ಪ್ರಚೋದನೆಯಾಗಿದೆ ಪಿಸಿಓಎಸ್ ಸಾಮಾನ್ಯ ದೇಹದ ತೂಕದೊಂದಿಗೆ. ಬಂಜೆತನದ ಟ್ಯೂಬಲ್ ಮತ್ತು ಪುರುಷ ಅಂಶಗಳನ್ನು ಹೊರತುಪಡಿಸಿದ ನಂತರ ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಚೋದನೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ.
ವೈದ್ಯಕೀಯ ತಜ್ಞರ ಲೇಖನಗಳು
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯಗಳಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವ ಮುಖ್ಯ ಗುರಿ ಪೂರ್ಣ ಅಂಡೋತ್ಪತ್ತಿಯನ್ನು ಪುನಃಸ್ಥಾಪಿಸುವುದು ಮತ್ತು ಹೈಪರಾಂಡ್ರೊಜೆನಿಸಂ ಮಟ್ಟವನ್ನು ಕಡಿಮೆ ಮಾಡುವುದು. ಅದನ್ನು ಸಾಧಿಸುವುದು ಸಿಂಡ್ರೋಮ್ನ ಅವಲಂಬಿತ ಕ್ಲಿನಿಕಲ್ ಅಭಿವ್ಯಕ್ತಿಗಳ ನಿರ್ಮೂಲನೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ: ಬಂಜೆತನ, ಮುಟ್ಟಿನ ಅಕ್ರಮಗಳು, ಹಿರ್ಸುಟಿಸಮ್. ಇದನ್ನು ವಿವಿಧ ಚಿಕಿತ್ಸಕ ಏಜೆಂಟ್ಗಳು ಸಾಧಿಸುತ್ತಾರೆ, ಜೊತೆಗೆ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ - ಬೆಣೆ-ಆಕಾರದ ಅಂಡಾಶಯದ ection ೇದನ.
ಹೆಚ್ಚು ವ್ಯಾಪಕವಾಗಿ ಬಳಸಲಾಗುವ ಸಂಪ್ರದಾಯವಾದಿ drugs ಷಧಿಗಳೆಂದರೆ ಸಿಂಥೆಟಿಕ್ ಈಸ್ಟ್ರೊಜೆನ್-ಪ್ರೊಜೆಸ್ಟೋಜೆನ್ drugs ಷಧಿಗಳಾದ ಬೈಸೆಕುರಿನ್, ನಾನ್-ಓವ್ಲಾನ್, ಓವಿಡೋನ್, ರಿಜೆವಿಡೋನ್, ಇತ್ಯಾದಿ. ಎತ್ತರದ ಮಟ್ಟವನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಪಿಟ್ಯುಟರಿ ಗೊನಡೋಟ್ರೋಪಿಕ್ ಕಾರ್ಯವನ್ನು ತಡೆಯಲು ಎಸ್ಹೆಚ್ಪಿಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಇದರ ಪರಿಣಾಮವಾಗಿ, ಅಂಡಾಶಯದ ಆಂಡ್ರೊಜೆನ್ಗಳ ಪ್ರಚೋದನೆಯು ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಮತ್ತು ಎಸ್ಇಜಿಪಿಯ ಈಸ್ಟ್ರೊಜೆನ್ ಘಟಕದಿಂದಾಗಿ TESH ನ ಬಂಧಿಸುವ ಸಾಮರ್ಥ್ಯವೂ ಹೆಚ್ಚಾಗುತ್ತದೆ. ಪರಿಣಾಮವಾಗಿ, ಹೈಪೋಥಾಲಮಸ್ನ ಆವರ್ತಕ ಕೇಂದ್ರಗಳ ಆಂಡ್ರೊಜೆನಿಕ್ ಪ್ರತಿಬಂಧವು ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಹಿರ್ಸುಟಿಸಮ್ ದುರ್ಬಲಗೊಳ್ಳುತ್ತದೆ. ಆದಾಗ್ಯೂ, ಅಪರೂಪದ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಸಿಗ್-ಸ್ಟೀರಾಯ್ಡ್ಗಳ ವ್ಯುತ್ಪನ್ನವಾಗಿರುವ ಎಸ್ಇಜಿಪಿಯ ಪ್ರೊಜೆಸ್ಟೋಜೆನ್ ಅಂಶದಿಂದಾಗಿ, ಹಿರ್ಸುಟಿಸಮ್ ಹೆಚ್ಚಾಗಬಹುದು ಎಂದು ಗಮನಿಸಬೇಕು. SEHP ಗಳು ಮೂತ್ರಜನಕಾಂಗದ ಗ್ರಂಥಿಗಳ ಆಂಡ್ರೊಜೆನಿಕ್ ಚಟುವಟಿಕೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಎಂಬುದಕ್ಕೆ ಪುರಾವೆಗಳಿವೆ. ಕಾರ್ಟಿಸೋಲ್ನೊಂದಿಗಿನ ಸಿಂಕ್ರೊನಸ್ನ ದೈನಂದಿನ ಕಂಪನಗಳ ಪರಿಮಾಣದಲ್ಲಿನ ಇಳಿಕೆ, ಹೊರಗಿನ ಎಸಿಟಿಎಚ್ಗೆ ಅದರ ಪ್ರತಿಕ್ರಿಯಾತ್ಮಕತೆಯ ಇಳಿಕೆ ಮತ್ತು ಡಿಹೆಚ್ಇಎ ಸಲ್ಫೇಟ್ ಪರಿಚಲನೆಯ ಸಾಂದ್ರತೆಯ ಇಳಿಕೆ ಕಂಡುಬರುತ್ತದೆ.ಚಿಕಿತ್ಸೆಯ ನಂತರ, ಅಂಡೋತ್ಪತ್ತಿ ಕ್ರಿಯೆಯ ಡಿಸ್ನಿಬಿಷನ್ (ರಿಬೌಂಡ್ ಎಫೆಕ್ಟ್) ಪರಿಣಾಮವನ್ನು ಗಮನಿಸಲಾಗುತ್ತದೆ, ಇದು ಈ ಚಿಕಿತ್ಸೆಯ ಅಂತಿಮ ಗುರಿಯಾಗಿದೆ. ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮವಾಗಿ, ನಿಯಮದಂತೆ, ಅಂಡಾಶಯದ ಗಾತ್ರವು ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಸಾಮಾನ್ಯವಾಗಿ, ಚಿಕಿತ್ಸೆಯ 3-6 ಕೋರ್ಸ್ಗಳನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ, ಸ್ವಯಂಪ್ರೇರಿತ ಅಥವಾ ಪ್ರೇರಿತ ಚಕ್ರದ 5 ರಿಂದ 25 ನೇ ದಿನದವರೆಗೆ ದಿನಕ್ಕೆ 1 ಟ್ಯಾಬ್ಲೆಟ್. ಅಮೆನೋರಿಯಾ ಸಂದರ್ಭದಲ್ಲಿ, ಪ್ರೊಜೆಸ್ಟರಾನ್ ಪರೀಕ್ಷೆಯ ನಂತರ (1% ಪ್ರೊಜೆಸ್ಟರಾನ್, 6 ದಿನಗಳವರೆಗೆ 1 ಮಿಲಿ ಐಎಂ) ಅಥವಾ ಯಾವುದೇ ಟ್ಯಾಬ್ಲೆಟ್ ಗೆಸ್ಟಾಜೆನ್ (ನಾರ್ಕೊಲಟ್ 0.005 ಗ್ರಾಂ ದಿನಕ್ಕೆ 2 ಬಾರಿ 10 ದಿನಗಳವರೆಗೆ), ಅಥವಾ ಎಸ್ಇಜಿಪಿ (1 7-10 ದಿನಗಳವರೆಗೆ ದಿನಕ್ಕೆ ಟ್ಯಾಬ್ಲೆಟ್). ಚಿಕಿತ್ಸೆಯ ಸಂಪೂರ್ಣ ಕೋರ್ಸ್ ನಂತರ ಉತ್ತೇಜಕ ಪರಿಣಾಮದ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ, 2 ರಿಂದ 4 ಚಕ್ರಗಳವರೆಗೆ ಎರಡನೇ, ಕಡಿಮೆ ಕೋರ್ಸ್ ನಡೆಸಲು ನೀವು ವಿರಾಮವನ್ನು ತೆಗೆದುಕೊಳ್ಳಬಹುದು (1-2 ತಿಂಗಳುಗಳು). ಸಾಕಷ್ಟು ಪರಿಣಾಮದೊಂದಿಗೆ (ಹೈಪೋಲುಟಿನಿಸಂನ ಸಂರಕ್ಷಣೆ), ಮಧ್ಯಂತರ ಚಿಕಿತ್ಸೆಯನ್ನು ಕೈಗೊಳ್ಳಬಹುದು: 1 ಚಿಕಿತ್ಸಾ ಚಕ್ರ, ನಂತರ ಅದು ಇಲ್ಲದೆ 1 ಚಕ್ರ, ಟಿಎಫ್ಡಿಯ ನಿಯಂತ್ರಣದಲ್ಲಿ. ಅಂತಹ ಚಿಕಿತ್ಸೆಯನ್ನು ಪದೇ ಪದೇ ನಡೆಸುವುದು ಸೂಕ್ತ. ಅವಳ ಸೂಚನೆಯು ಕಾರ್ಪಸ್ ಲೂಟಿಯಂನ ಚಕ್ರದಿಂದ ಚಕ್ರಕ್ಕೆ ಕಡಿಮೆಯಾಗುವುದು (ತಳದ ತಾಪಮಾನಕ್ಕೆ ಅನುಗುಣವಾಗಿ ಹಂತ II ಅನ್ನು ಕಡಿಮೆ ಮಾಡುವುದು). ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ಗಾಗಿ SEHP ಬಳಕೆಯ ಪರಿಣಾಮಕಾರಿತ್ವವು ಕಡಿಮೆ ಉಳಿದಿದೆ, 30% ಕ್ಕಿಂತ ಹೆಚ್ಚಿಲ್ಲ. ಅವುಗಳನ್ನು ಬಳಸುವಾಗ, ಅಡ್ಡಪರಿಣಾಮಗಳು ಸಾಧ್ಯ: ವಾಕರಿಕೆ, ದೇಹದಲ್ಲಿ ದ್ರವವನ್ನು ಉಳಿಸಿಕೊಳ್ಳುವುದು, ತೂಕ ಹೆಚ್ಚಾಗುವುದು, ಕಾಮ ಕಡಿಮೆಯಾಗುವುದು. ಅಪರೂಪದ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಹಿರ್ಸುಟಿಸಂನ ಹೆಚ್ಚಳವನ್ನು ಗಮನಿಸಬಹುದು. ಯಕೃತ್ತು ಮತ್ತು ಮೂತ್ರಪಿಂಡದ ಕಾಯಿಲೆಗಳು, ಉಬ್ಬಿರುವ ರಕ್ತನಾಳಗಳು ಮತ್ತು ಥ್ರಂಬೋಫಲ್ಬಿಟಿಸ್, ಥ್ರಂಬೋಸಿಸ್ನ ಪ್ರವೃತ್ತಿಯಾಗಿದೆ.
ಎಸ್ಇಜಿಪಿಗೆ ಹೆಚ್ಚುವರಿಯಾಗಿ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ, “ಶುದ್ಧ” ಪ್ರೊಜೆಸ್ಟೋಜೆನ್ಗಳು, ಉದಾಹರಣೆಗೆ ನಾರ್ಕೊಲಟ್ ಅನ್ನು ಬಳಸಬಹುದು. ಇದನ್ನು ಚಕ್ರದ 16 ರಿಂದ 25 ನೇ ದಿನದವರೆಗೆ 0.005-0.01 ಗ್ರಾಂ / ದಿನಕ್ಕೆ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಚಿಕಿತ್ಸೆಯ ಅವಧಿ 2 ರಿಂದ 6 ತಿಂಗಳವರೆಗೆ. ಈ ಚಿಕಿತ್ಸೆಯ ಗುರಿ SEHP ಯಂತೆಯೇ ಇರುತ್ತದೆ (LH ಅನ್ನು ನಿಗ್ರಹಿಸುವುದು, ಅಂಡಾಶಯದ ಟಿ ಕಡಿತ, ಮರುಕಳಿಸುವ ಪರಿಣಾಮ). ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ "ಶುದ್ಧ" ಪ್ರೊಜೆಸ್ಟೋಜೆನ್ಗಳ ಪರಿಣಾಮಕಾರಿತ್ವವು ಈಸ್ಟ್ರೊಜೆನ್ಗಳೊಂದಿಗೆ ಸಂಯೋಜನೆಗಿಂತ ಕಡಿಮೆಯಾಗಿದೆ (ಎಲ್ಹೆಚ್ ಅನ್ನು ನಿಗ್ರಹಿಸುವ ಕಡಿಮೆ ಮಟ್ಟ, ಟೆಶ್ನ ಬಂಧಿಸುವ ಸಾಮರ್ಥ್ಯವು ಹೆಚ್ಚಾಗುವುದಿಲ್ಲ), ಆದಾಗ್ಯೂ, ಕಡಿಮೆ ಸಂಖ್ಯೆಯ ಅಡ್ಡಪರಿಣಾಮಗಳು ಅವುಗಳನ್ನು ವ್ಯಾಪಕವಾಗಿ ಬಳಸಲು ಅನುಮತಿಸುತ್ತದೆ, ವಿಶೇಷವಾಗಿ ಇತರ .ಷಧಿಗಳ ಸಂಯೋಜನೆಯಲ್ಲಿ. "ಶುದ್ಧ" ಗೆಸ್ಟಜೆನ್ಗಳನ್ನು ವಿಶೇಷವಾಗಿ ಎಂಡೊಮೆಟ್ರಿಯಲ್ ಹೈಪರ್ಪ್ಲಾಸಿಯಾಕ್ಕೆ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಅವುಗಳನ್ನು ದೀರ್ಘಕಾಲದವರೆಗೆ, 6 ಕೋರ್ಸ್ಗಳಿಗೆ, ದಿನಕ್ಕೆ 0.01 ಗ್ರಾಂ ಎಂದು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಚಕ್ರದ 5 ರಿಂದ 25 ನೇ ದಿನದವರೆಗೆ ನಾರ್ಕೊಲಟ್ ಅನ್ನು ಬಳಸಲು ಸಾಧ್ಯವಿದೆ, ಆದರೆ ಗರ್ಭಾಶಯದ ರಕ್ತಸ್ರಾವವನ್ನು ಈ ಯೋಜನೆಯೊಂದಿಗೆ ಹೆಚ್ಚಾಗಿ ಗಮನಿಸಬಹುದು. 16 ರಿಂದ 25 ನೇ ದಿನದವರೆಗೆ 0.01 ಗ್ರಾಂಗೆ drug ಷಧಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು ಕಡಿಮೆ ಪರಿಣಾಮಕಾರಿಯಲ್ಲ ಮತ್ತು ಬಹುತೇಕ ಅಡ್ಡಪರಿಣಾಮಗಳನ್ನು ನೀಡುವುದಿಲ್ಲ.
ಎಂಡೊಮೆಟ್ರಿಯಲ್ ಕ್ಯಾನ್ಸರ್ ಅನ್ನು ಪತ್ತೆ ಮಾಡುವಾಗ, ಹೈಡ್ರಾಕ್ಸಿ-ಪ್ರೊಜೆಸ್ಟರಾನ್-ಕ್ಯಾಪ್ರೊನೇಟ್ (ಒಪಿಕೆ) ಯೊಂದಿಗಿನ ದೀರ್ಘಕಾಲೀನ ಚಿಕಿತ್ಸೆಯನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ವಾರಕ್ಕೆ 2 ಮಿಲಿ / ಮೀನಲ್ಲಿ 12.5% ನಡೆಸಲಾಗುತ್ತದೆ. ಅಂತಹ "ಆಂಕೊಲಾಜಿಕಲ್" ಡೋಸೇಜ್ ಆಗಾಗ್ಗೆ ಪ್ರಗತಿಯ ರಕ್ತಸ್ರಾವಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ, ಆದರೆ ಚಿಕಿತ್ಸೆಯ ಆಮೂಲಾಗ್ರ ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ ವಿಧಾನಗಳನ್ನು ತಪ್ಪಿಸುತ್ತದೆ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನ ಸಂಪ್ರದಾಯವಾದಿ ಚಿಕಿತ್ಸೆಯ ಸಾಧ್ಯತೆಗಳಲ್ಲಿ ನಿಜವಾದ ಕ್ರಾಂತಿಯು 1961 ರಿಂದ ಕ್ಲೋಮಿಫೆನ್ ಸಿಟ್ರೇಟ್ (ಕ್ಲೋಮಿಡ್, ಕ್ಲೋಸ್ಟಿಲ್ಬೆಗಿಟ್) ನ ಚಿಕಿತ್ಸಕ ಶಸ್ತ್ರಾಗಾರದಲ್ಲಿ ಕಾಣಿಸಿಕೊಂಡಿದ್ದರಿಂದ ಸಂಭವಿಸಿದೆ. ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನಲ್ಲಿ ಈ drug ಷಧಿಯ ಹೆಚ್ಚಿನ ಪರಿಣಾಮಕಾರಿತ್ವವು ನಿಖರವಾಗಿ ಕಂಡುಬಂದಿದೆ. ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಚೋದನೆಯ ಆವರ್ತನವು 70-86% ತಲುಪುತ್ತದೆ, ಫಲವತ್ತತೆ ಚೇತರಿಕೆ 42-61% ಪ್ರಕರಣಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ.
ರಾಸಾಯನಿಕವಾಗಿ, ಕ್ಲೋಫಿಮೆನಾ ಸಿಟ್ರೇಟ್ (ಕೆ) ಡೈಥೈಲ್ಸ್ಟಿಲ್ಬೆಸ್ಟ್ರಾಲ್ನ ಉತ್ಪನ್ನವಾಗಿದೆ, ಅಂದರೆ, ಸ್ಟೀರಾಯ್ಡ್ ಅಲ್ಲದ ಈಸ್ಟ್ರೊಜೆನ್. ಇದು ಜೈವಿಕವಾಗಿ ದುರ್ಬಲ ಈಸ್ಟ್ರೊಜೆನಿಕ್ ಚಟುವಟಿಕೆಯನ್ನು ಹೊಂದಿದೆ. ಅದೇ ಸಮಯದಲ್ಲಿ, ಕೆ ಬಲವಾದ ಆಂಟಿಸ್ಟ್ರೊಜೆನ್ ಆಗಿದೆ, ಇದು ಅಂತರ್ವರ್ಧಕ ಮತ್ತು ಹೊರಜಗತ್ತಿನ ಈಸ್ಟ್ರೊಜೆನ್ಗಳ ಗ್ರಾಹಕಗಳಿಗೆ ಸಂಬಂಧಿಸಿದಂತೆ ಅದರ ಹೆಚ್ಚಿನ ಸ್ಪರ್ಧಾತ್ಮಕತೆಯಿಂದ ದೃ is ೀಕರಿಸಲ್ಪಟ್ಟಿದೆ. ಆಂಟಿಸ್ಟ್ರೊಜೆನಿಕ್ ಗುಣಲಕ್ಷಣಗಳು, ಅದರ ಚಿಕಿತ್ಸಕ ಪರಿಣಾಮದಲ್ಲಿ ಮುಖ್ಯವಾದವುಗಳಾಗಿವೆ, ಅಂದರೆ, ಇದು ಹೈಪೋಥಾಲಮಸ್ನ ನಾದದ ಕೇಂದ್ರಗಳ ಮೇಲೆ ಈಸ್ಟ್ರೋನ್ ಒಐನ ಉತ್ತೇಜಕ ಪರಿಣಾಮವನ್ನು ತೆಗೆದುಹಾಕುತ್ತದೆ ಮತ್ತು ಅದೇ ಸಮಯದಲ್ಲಿ, ಪಿಟ್ಯುಟರಿ ಗ್ರಂಥಿಯಿಂದ ಅಂಡೋತ್ಪತ್ತಿ ಎಲ್ಹೆಚ್ ಬಿಡುಗಡೆಯನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ. ಕೆ ಅನ್ವಯಿಸುವ ಸ್ಥಳವು ಹೈಪೋಥಾಲಮಸ್, ಪಿಟ್ಯುಟರಿ ಗ್ರಂಥಿ, ಅಂಡಾಶಯದ ಮಟ್ಟದಲ್ಲಿ ಅದರ ನೇರ ಪರಿಣಾಮವನ್ನು ಹೊರಗಿಡಲಾಗುವುದಿಲ್ಲ. ಹಲವಾರು ಅಧ್ಯಯನಗಳು ತೋರಿಸಿದಂತೆ, ಕೆ ಸಾಕಷ್ಟು ಅಂತರ್ವರ್ಧಕ ಮಟ್ಟದ ಇ 2 ನೊಂದಿಗೆ ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ. ಇದರ ಜೊತೆಯಲ್ಲಿ, ಇದರ ಪರಿಣಾಮಕಾರಿತ್ವವು ಟಿ ಮಟ್ಟವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ (ಅದು ಹೆಚ್ಚು, ಪರಿಣಾಮಕಾರಿತ್ವ ಕಡಿಮೆ), ಎಲ್ಹೆಚ್ / ಎಫ್ಎಸ್ಹೆಚ್ ಅನುಪಾತ (1 ಕ್ಕೆ ಹತ್ತಿರ, ಹೆಚ್ಚಿನ ದಕ್ಷತೆ), ಮತ್ತು ಹೈಪರ್ಪ್ರೊಲ್ಯಾಕ್ಟಿನೆಮಿಯಾ ಮಟ್ಟವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ.50-150 ಅನ್ನು ನೇಮಿಸಲು, 5-7 ದಿನಗಳವರೆಗೆ ವಿರಳವಾಗಿ 200 ಮಿಗ್ರಾಂ / ದಿನ, ಕೆಲವೊಮ್ಮೆ 10 ದಿನಗಳು, ಚಕ್ರದ 5 ನೇ ದಿನದಿಂದ (3 ನೇ ದಿನದಿಂದ ಕಡಿಮೆ ಬಾರಿ) ಪ್ರಾರಂಭವಾಗುತ್ತದೆ. ಹೈಪರ್ ಸ್ಟಿಮ್ಯುಲೇಶನ್ ಪರಿಣಾಮವನ್ನು ತಪ್ಪಿಸಲು, ಚಕ್ರದ 5 ರಿಂದ 9 ನೇ ದಿನದವರೆಗೆ ದಿನಕ್ಕೆ 50 ಮಿಗ್ರಾಂ ಡೋಸ್ನೊಂದಿಗೆ ಚಿಕಿತ್ಸೆಯ 1 ನೇ ಕೋರ್ಸ್ ಅನ್ನು ಪ್ರಾರಂಭಿಸಬೇಕು. ಬೊಜ್ಜು ಹೊಂದಿರುವ ರೋಗಿಗಳು ತಕ್ಷಣ ದಿನಕ್ಕೆ 100 ಮಿಗ್ರಾಂ ತೋರಿಸುತ್ತಾರೆ. ಚಿಕಿತ್ಸೆಯ 1 ನೇ ಕೋರ್ಸ್ನಿಂದ ಪರಿಣಾಮದ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ, ಪುನರಾವರ್ತಿತ ಕೋರ್ಸ್ಗಳನ್ನು 3-6 ಬಾರಿ ನಡೆಸಬೇಕು, ಕ್ರಮೇಣ ದೈನಂದಿನ ಪ್ರಮಾಣವನ್ನು ಹೆಚ್ಚಿಸಬೇಕು (ಆದರೆ 200-250 ಮಿಗ್ರಾಂಗಿಂತ ಹೆಚ್ಚಿಲ್ಲ) ಮತ್ತು / ಅಥವಾ ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು 7-10 ದಿನಗಳವರೆಗೆ ಹೆಚ್ಚಿಸಬೇಕು (ವಿಶೇಷವಾಗಿ ಮಟ್ಟದಲ್ಲಿ ತೀವ್ರ ಇಳಿಕೆಯೊಂದಿಗೆ) FSH). ನಿಯಮಿತ ಮುಟ್ಟಿನಂತಹ ಪ್ರತಿಕ್ರಿಯೆ ಅಥವಾ ಹೈಪೋಲುಟಿನ್ ಚಕ್ರಗಳ ನೋಟವು ಅಪೂರ್ಣ ಪರಿಣಾಮವನ್ನು ಸೂಚಿಸುತ್ತದೆ. ಮುಟ್ಟಿನ ಪ್ರತಿಕ್ರಿಯೆಯ ಅನುಪಸ್ಥಿತಿ ಮತ್ತು ಗುದನಾಳದ ಉಷ್ಣತೆಯ ಹೆಚ್ಚಳವು ಚಿಕಿತ್ಸೆಯ ನಿಷ್ಪರಿಣಾಮತೆಯನ್ನು ಸೂಚಿಸುತ್ತದೆ. ಕೆ (ಹೈಪೋಲುಟಿನ್ ಚಕ್ರಗಳು) ಯ ಸಾಕಷ್ಟು ಪರಿಣಾಮಕಾರಿತ್ವದೊಂದಿಗೆ, ಹಿಂದಿನ ಚಕ್ರಗಳಿಗೆ ತಾಪಮಾನ ವಕ್ರರೇಖೆಯಿಂದ ನಿರ್ಣಯಿಸಲ್ಪಟ್ಟಂತೆ, ಅಂಡೋತ್ಪತ್ತಿ ಸಂಭವಿಸಿದ ಅವಧಿಯಲ್ಲಿ ಒಂದು ಅಥವಾ ಎರಡು ಬಾರಿ 3000-6000 ಐಯು / ಮೀ ಡೋಸ್ನಲ್ಲಿ ಕೊರಿಯೊನಿಕ್ ಹಾರ್ಮೋನ್ (ಸಿಜಿ) ಪರಿಚಯದೊಂದಿಗೆ ಇದನ್ನು ಸಂಯೋಜಿಸಬಹುದು. ಆದಾಗ್ಯೂ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನೊಂದಿಗೆ, ದೀರ್ಘಕಾಲದ ಹೆಪಟೈಟಿಸ್ ಸಿ ಯ ಹೆಚ್ಚುವರಿ ಆಡಳಿತವು ಇತರ ರೀತಿಯ ಅನೋವ್ಯುಲೇಷನ್ಗಳಂತೆ ಪರಿಣಾಮಕಾರಿಯಾಗುವುದಿಲ್ಲ, ಮತ್ತು ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ ಇದು ಹಿರ್ಸುಟಿಸಮ್ ಅನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ (ಅಂಡಾಶಯದ ಸ್ಟ್ರೋಮಾದ ಪ್ರಚೋದನೆಯಿಂದಾಗಿ). ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯು ವೈಯಕ್ತಿಕವಾಗಿದೆ ಮತ್ತು ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ 20 ಕೋರ್ಸ್ಗಳನ್ನು ತಲುಪಬಹುದು. ಕೆ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಅಂಡೋತ್ಪತ್ತಿ ಚಕ್ರಗಳನ್ನು ತಲುಪಿದ ನಂತರ, ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ವಿರಾಮವನ್ನು ಮಾಡಬೇಕು ಮತ್ತು ಅದರ ಪರಿಣಾಮಕಾರಿತ್ವದ ಸಂರಕ್ಷಣೆಯನ್ನು ಟಿಎಫ್ಡಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಬೇಕು. ಕ್ರಿಯೆಯು ಮಸುಕಾದಾಗ, ಪುನರಾವರ್ತಿತ ಶಿಕ್ಷಣ ಅಥವಾ ಇನ್ನೊಂದು ರೀತಿಯ ಚಿಕಿತ್ಸೆಯನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಕಾರ್ಪಸ್ ಲೂಟಿಯಂನ ಪೂರ್ಣ ಅಂಡೋತ್ಪತ್ತಿ ಮತ್ತು ಕಾರ್ಯವನ್ನು ಸಾಧಿಸಲು ಸಕಾರಾತ್ಮಕ ಪರಿಣಾಮವನ್ನು ಅರ್ಥಮಾಡಿಕೊಳ್ಳಬೇಕು, ಆದರೆ ಗರ್ಭಧಾರಣೆಯ ಆಕ್ರಮಣವಲ್ಲ, ಏಕೆಂದರೆ ಸಾಮಾನ್ಯ ಅಂಡೋತ್ಪತ್ತಿ ಪುನಃಸ್ಥಾಪನೆಯಾದಾಗ ಇನ್ನೂ ಬಂಜೆತನವನ್ನು ಹೊಂದಿರುವ ಕೆಲವು ರೋಗಿಗಳು ಈ ರೀತಿಯ ಚಿಕಿತ್ಸೆಯು ಅವರಿಗೆ ಸಹಾಯ ಮಾಡುವುದಿಲ್ಲ ಎಂದು ನಂಬುತ್ತಾರೆ. ಚಿಕಿತ್ಸೆಯನ್ನು ರದ್ದುಗೊಳಿಸಿದ ನಂತರ ಗರ್ಭಧಾರಣೆಯು ಆಗಾಗ್ಗೆ ಸಂಭವಿಸುತ್ತದೆ ಎಂಬುದನ್ನು ಸಹ ಗಮನಿಸಬೇಕು, ಏಕೆಂದರೆ ಮುಂದಿನ ಆಂಟಿಸ್ಟ್ರೊಜೆನಿಕ್ ಗುಣಲಕ್ಷಣಗಳಿಂದಾಗಿ taking ಷಧಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳುವಾಗ, ಗರ್ಭಕಂಠದ ಲೋಳೆಯ ರಚನೆಯು ಬದಲಾಗುತ್ತದೆ, ಇದರಿಂದಾಗಿ ಅದರ ಮೂಲಕ ವೀರ್ಯವನ್ನು ಭೇದಿಸುವುದು ಕಷ್ಟವಾಗುತ್ತದೆ. ಅಂಡೋತ್ಪತ್ತಿಯ ಪ್ರಚೋದನೆಯ ಸಂದರ್ಭದಲ್ಲಿ, ಟಿ ಮಟ್ಟವು ಕಡಿಮೆಯಾಗುತ್ತದೆ ಎಂದು ಗಮನಿಸಬೇಕು, ಮತ್ತು ಸುಮಾರು 15% ರೋಗಿಗಳು ಕೂದಲಿನ ಬೆಳವಣಿಗೆಯಲ್ಲಿ ಇಳಿಕೆ ಅಥವಾ ನಿಧಾನತೆಯನ್ನು ಗಮನಿಸುತ್ತಾರೆ. ಮುಟ್ಟು ನಿಲ್ಲುತ್ತಿರುವ ಮಾನವ ಗೊನಡೋಟ್ರೋಪಿನ್ ಮತ್ತು ಸಿಜಿಯೊಂದಿಗೆ ಕೆ ಸಂಯೋಜನೆಯು ಬಳಸುವ ಎಲ್ಲಾ drugs ಷಧಿಗಳ ಪ್ರಮಾಣವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. Drug ಷಧದ ಆರಂಭಿಕ ವರ್ಷಗಳಲ್ಲಿ ಹಲವಾರು ಲೇಖಕರು ವಿವರಿಸಿದ ಅಂಡಾಶಯದ ಹೈಪರ್ ಸ್ಟಿಮ್ಯುಲೇಶನ್ ಅಪಾಯವು ಸ್ಪಷ್ಟವಾಗಿ ಉತ್ಪ್ರೇಕ್ಷೆಯಾಗಿದೆ. ಇದನ್ನು ಬಹಳ ವಿರಳವಾಗಿ ಗಮನಿಸಲಾಗುತ್ತದೆ ಮತ್ತು drug ಷಧದ ಪ್ರಮಾಣವನ್ನು ಅವಲಂಬಿಸಿರುವುದಿಲ್ಲ, ಆದರೆ ಅದಕ್ಕೆ ಹೆಚ್ಚಿನ ಸಂವೇದನೆಯಿಂದ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ. ಇತರ ಅಡ್ಡಪರಿಣಾಮಗಳಾದ ದೃಷ್ಟಿಹೀನತೆ, ತಲೆಯ ಮೇಲೆ ಕೂದಲು ಉದುರುವುದು ಅಪರೂಪ ಮತ್ತು .ಷಧಿಯನ್ನು ನಿಲ್ಲಿಸಿದ ನಂತರ ಕಣ್ಮರೆಯಾಗುತ್ತದೆ. ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಕೆ ಚಿಕಿತ್ಸೆಯ ಹೆಚ್ಚಿನ ಪರಿಣಾಮಕಾರಿತ್ವದ ಹೊರತಾಗಿಯೂ, ಹಲವಾರು ಲೇಖಕರು ಈ ಕ್ರಿಯೆಯು ತಾತ್ಕಾಲಿಕ ಮತ್ತು ಹೆಚ್ಚಿನ ರೋಗಿಗಳಲ್ಲಿ ನಿರಂತರ ಉಪಶಮನಕ್ಕೆ ಕಾರಣವಾಗುವುದಿಲ್ಲ ಎಂದು ನಂಬುತ್ತಾರೆ. ನಮ್ಮ ಡೇಟಾದ ಪ್ರಕಾರ, ಪರಿಣಾಮವು ಟಿ, ಎಲ್ಹೆಚ್ / ಎಫ್ಎಸ್ಹೆಚ್ ಮತ್ತು ಕೆಲವು ಕ್ಲಿನಿಕಲ್ ಸೂಚಕಗಳ ಮಟ್ಟದಲ್ಲಿ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವದ ಸರಿಸುಮಾರು ಅದೇ ಅವಲಂಬನೆಯೊಂದಿಗೆ ಮುಂದುವರಿಯುತ್ತದೆ.
ಆಂಟಿಆಂಡ್ರೊಜೆನಿಕ್ ಗುಣಲಕ್ಷಣಗಳೊಂದಿಗೆ (ಸೈಪ್ರೊಟೆರೋನ್ ಅಸಿಟೇಟ್ - ಸಿ) drugs ಷಧಿಗಳ ಆಗಮನದೊಂದಿಗೆ ಹೊಸ ಚಿಕಿತ್ಸಕ ಸಾಧ್ಯತೆಗಳು ತೆರೆದಿವೆ. 1962 ರಲ್ಲಿ, ಎಫ್. ನ್ಯೂಮನ್ ಮತ್ತು ಇತರರು. ಸಂಶ್ಲೇಷಿತ ಸಿ, ಇದು ಹೈಡ್ರಾಕ್ಸಿಪ್ರೊಜೆಸ್ಟರಾನ್ನ ಉತ್ಪನ್ನವಾಗಿದೆ. ಆಂಟಿಆಂಡ್ರೊಜೆನಿಕ್ ಕ್ರಿಯೆಗೆ ಮೀಥೈಲ್ ಗುಂಪು ವಿಶೇಷ ಪ್ರಾಮುಖ್ಯತೆಯನ್ನು ಹೊಂದಿದೆ. ಸಿ ಸೈಟೋಪ್ಲಾಸ್ಮಿಕ್ ಗ್ರಾಹಕಗಳಿಗೆ ಸಂಬಂಧಿಸಿದಂತೆ ಡೈಹೈಡ್ರೊಟೆಸ್ಟೊಸ್ಟೆರಾನ್ (ಡಿಎಚ್ಟಿ) ಯೊಂದಿಗೆ ಸ್ಪರ್ಧಿಸುತ್ತದೆ, ಜೊತೆಗೆ, ಇದು ಸ್ಥಳಾಂತರವನ್ನು ತಡೆಯುತ್ತದೆ. ಪರಿಣಾಮವಾಗಿ, ಆಂಡ್ರೊಜೆನಿಕ್ ಕ್ರಿಯೆಯಲ್ಲಿ ಇಳಿಕೆ ಕಂಡುಬರುತ್ತದೆ, ಅಂದರೆ, ಗುರಿ ಅಂಗಗಳಲ್ಲಿ ಸ್ಪರ್ಧಾತ್ಮಕ ವೈರತ್ವದ ಹೊರಹೊಮ್ಮುವಿಕೆ. ಆಂಟಿಆಂಡ್ರೊಜೆನಿಕ್ ಗುಣಲಕ್ಷಣಗಳ ಜೊತೆಗೆ, ಸಿ ಉಚ್ಚರಿಸಲ್ಪಟ್ಟ ಗೆಸ್ಟಜೆನಿಕ್ ಮತ್ತು ಆಂಟಿಗೊನಾಡೋಟ್ರೋಪಿಕ್ ಪರಿಣಾಮವನ್ನು ಸಹ ಹೊಂದಿದೆ. ಇದು ಆಂಡ್ರೊಕೋರ್ಟ್ ಹೆಸರಿನಲ್ಲಿ ಮಾರಾಟವಾಗುತ್ತಿದೆ.
ಈ drug ಷಧಿಯನ್ನು ಚರ್ಮದ ವಿವಿಧ ಆಂಡ್ರೊಜೆನ್-ಅವಲಂಬಿತ ಕಾಯಿಲೆಗಳಿಗೆ ಮತ್ತು ಅದರ ಅನುಬಂಧಗಳಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು ಬಳಸಲಾಗುತ್ತದೆ, ನಿರ್ದಿಷ್ಟವಾಗಿ ಹಿರ್ಸುಟಿಸಮ್, ಎಣ್ಣೆಯುಕ್ತ ಸೆಬೊರಿಯಾ, ಮೊಡವೆ ಮತ್ತು ಆಂಡ್ರೊಜೆನೆಟಿಕ್ ಅಲೋಪೆಸಿಯಾ, ಇದು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನೊಂದಿಗೆ ಸಹ ಸಂಭವಿಸುತ್ತದೆ. ಸಿಂಡ್ರೋಮ್ನಲ್ಲಿ ಆಂಡ್ರೊಕೂರ್ನ ಬಳಕೆಯು ಸೌಂದರ್ಯವರ್ಧಕ ಪರಿಣಾಮವನ್ನು ಮಾತ್ರವಲ್ಲ, ಪ್ರತ್ಯೇಕ ರೋಗಕಾರಕ ಲಿಂಕ್ಗಳ ಮೇಲೆ ಕಾರ್ಯನಿರ್ವಹಿಸಲು ಸಹ ಅನುಮತಿಸುತ್ತದೆ, ನಿರ್ದಿಷ್ಟವಾಗಿ, ಆಂಟಿಗೊನಾಡೋಟ್ರೋಪಿಕ್ ಪರಿಣಾಮದಿಂದಾಗಿ, ಎತ್ತರದ ಎಲ್ಹೆಚ್ ಮಟ್ಟವನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಮತ್ತು ಅಂಡಾಶಯವನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಸಾಧ್ಯವಿದೆ. / ದಿನ). Ip ಷಧವು ಅಡಿಪೋಸ್ ಅಂಗಾಂಶಗಳಲ್ಲಿ ಸಂಗ್ರಹಗೊಳ್ಳುತ್ತದೆ ಎಂಬ ಅಂಶದಿಂದಾಗಿ, ಐ. ಹ್ಯಾಮರ್ಸ್ಟೈನ್ “ರಿವರ್ಸ್ ಡೋಸೇಜ್ ಸೀಕ್ವೆನ್ಸ್” ಅನ್ನು ಪ್ರಸ್ತಾಪಿಸಿದನು, ಅಂದರೆ, ಆಂಡ್ರೊಕೂರ್ (ಪ್ರೊಜೆಸ್ಟೋಜೆನ್ ಆಗಿ) ಅನ್ನು ಚಕ್ರದ ಆರಂಭದಲ್ಲಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ, 5 ರಿಂದ 14 ನೇ ದಿನದವರೆಗೆ, 50-100 ಮಿಗ್ರಾಂ / ದಿನ, ಮತ್ತು ಈಸ್ಟ್ರೊಜೆನ್ ಸೇವನೆಯು ಆಂಡ್ರೊಕ್ಯೂರ್ನೊಂದಿಗೆ ಅತಿಕ್ರಮಿಸುತ್ತದೆ, ಎಥಿನೈಲ್ ಎಸ್ಟ್ರಾಡಿಯೋಲ್ ಅನ್ನು 0.05 ಮಿಗ್ರಾಂಗೆ ಸೂಚಿಸಲಾಗುತ್ತದೆ (ಚಕ್ರದ 5 ರಿಂದ 25 ನೇ ದಿನದವರೆಗೆ). 6-9 ಕೋರ್ಸ್ಗಳಿಗೆ ಇಂತಹ ಚಿಕಿತ್ಸೆಯ ಬಳಕೆಯು ಹಿರ್ಸುಟಿಸಮ್ ಅನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, 9-12 ಕೋರ್ಸ್ಗಳು ಆಂಡ್ರೊಜೆನೆಟಿಕ್ ಅಲೋಪೆಸಿಯಾದಲ್ಲಿ ಪರಿಣಾಮಕಾರಿ. ಮೊಡವೆಗಳೊಂದಿಗೆ ಗಮನಿಸಿದ ದೊಡ್ಡ ಪರಿಣಾಮಕಾರಿತ್ವ. ಅಂತಹ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮವಾಗಿ, ಅಂಡಾಶಯದ ಗಾತ್ರದಲ್ಲಿ ಇಳಿಕೆ ಕಂಡುಬರುತ್ತದೆ. ಈಸ್ಟ್ರೊಜೆನಿಕ್ ಘಟಕವು ಟಿಇಎಸ್ಜಿಯ ಬಂಧಿಸುವ ಸಾಮರ್ಥ್ಯವನ್ನು ಹೆಚ್ಚಿಸುವ ಮೂಲಕ ಹಿರ್ಸುಟಿಸಮ್ನ ಪತನಕ್ಕೆ ಕೊಡುಗೆ ನೀಡುತ್ತದೆ. Drug ಷಧಿಯನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಚೆನ್ನಾಗಿ ಸಹಿಸಿಕೊಳ್ಳಲಾಗುತ್ತದೆ, ಸಣ್ಣ ಅಡ್ಡಪರಿಣಾಮಗಳು (ಮಾಸ್ಟೋಡಿನಿಯಾ, ತಲೆನೋವು, ಜನನಾಂಗದ ತುರಿಕೆ, ಕಾಮಾಸಕ್ತಿಯು ಕಡಿಮೆಯಾಗುವುದು) ಅಪರೂಪ ಮತ್ತು ಅಪಾಯಕಾರಿ ಅಲ್ಲ. ಆಂಡ್ರೊಕೂರ್ನಿಂದ ಅಕಾಲಿಕ ಲೈಂಗಿಕ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ ಮಕ್ಕಳಲ್ಲಿ ವಿವರಿಸಲಾದ ಮೂತ್ರಜನಕಾಂಗದ ಕಾರ್ಟೆಕ್ಸ್ನ ಕಾರ್ಯಚಟುವಟಿಕೆಯ ಮೇಲೆ ಖಿನ್ನತೆಯ ಪರಿಣಾಮವು ಸಾಮಾನ್ಯವಾಗಿ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಹೊಂದಿರುವ ವಯಸ್ಕರಲ್ಲಿ ಕಂಡುಬರುವುದಿಲ್ಲ. ಇದರ ಬಳಕೆಯು ಥ್ರಂಬೋಫಲ್ಬಿಟಿಸ್, ಗರ್ಭಧಾರಣೆಯಲ್ಲಿ ವಿರುದ್ಧಚಿಹ್ನೆಯನ್ನು ಹೊಂದಿದೆ.
ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದ ಆಂಡ್ರೊಕುರಾದ ಚಿಕಿತ್ಸೆಯನ್ನು ಚಿಕಿತ್ಸೆಯ ಆರಂಭಿಕ ಅವಧಿಯಲ್ಲಿ ನಡೆಸಲಾಗುತ್ತದೆ, ಮತ್ತು ನಂತರ, ಅಗತ್ಯವಿದ್ದರೆ, ಅವು ನಿರ್ವಹಣಾ ಡೋಸೇಜ್ಗೆ ಬದಲಾಗುತ್ತವೆ. ಈ ಉದ್ದೇಶಕ್ಕಾಗಿ, ಡಯಾನಾ ಎಂಬ drug ಷಧಿಯನ್ನು ಬಳಸಲಾಗುತ್ತದೆ, ಇದರಲ್ಲಿ 1 ಟ್ಯಾಬ್ಲೆಟ್ 0.05 ಮಿಗ್ರಾಂ ಎಥಿನೈಲ್ ಎಸ್ಟ್ರಾಡಿಯೋಲ್ ಮತ್ತು 2 ಮಿಗ್ರಾಂ ಆಂಡ್ರೊಕೂರ್ ಅನ್ನು ಹೊಂದಿರುತ್ತದೆ. ಮೌಖಿಕ ಗರ್ಭನಿರೋಧಕಗಳಿಗೆ ಸಾಮಾನ್ಯ ಯೋಜನೆಯ ಪ್ರಕಾರ ಡಯಾನಾವನ್ನು ಬಳಸಲಾಗುತ್ತದೆ: ಚಕ್ರದ 5 ರಿಂದ 25 ನೇ ದಿನದವರೆಗೆ, ದಿನಕ್ಕೆ 1 ಟ್ಯಾಬ್ಲೆಟ್. ಮುಟ್ಟಿನ ವಿಳಂಬದ ಸಂದರ್ಭದಲ್ಲಿ, ಆಡಳಿತದ ಪ್ರಾರಂಭವನ್ನು ಚಕ್ರದ 3 ನೇ ಮತ್ತು 1 ನೇ ದಿನಕ್ಕೆ ಸರಿಸಬಹುದು. ಆಂಡ್ರೊಕೋರ್ಟ್ ಸಾಧಿಸಿದ ಪರಿಣಾಮವನ್ನು ದೊಡ್ಡ ಪ್ರಮಾಣದಲ್ಲಿ ಯಶಸ್ವಿಯಾಗಿ ನಿರ್ವಹಿಸಲು ಚಿಕಿತ್ಸೆಯು ಅವರಿಗೆ ಅವಕಾಶ ನೀಡುತ್ತದೆ. ಇದಲ್ಲದೆ, drug ಷಧವು SEHP ಅನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ಬದಲಾಯಿಸಬಹುದು. ಹಿರ್ಸುಟಿಸಮ್ ಅನ್ನು ಹೆಚ್ಚಿಸಬಲ್ಲ ಸಿಗ್-ಸ್ಟೀರಾಯ್ಡ್ಗಳ ಉತ್ಪನ್ನಗಳನ್ನು ಅವುಗಳ ಸಂಯೋಜನೆಯಲ್ಲಿ ಪ್ರೊಜೆಸ್ಟೋಜೆನ್ ಆಗಿ ಸೇರಿಸಲಾಗಿದೆ. ಡಯಾನಾದಲ್ಲಿ ವಿರೋಧಾಭಾಸಗಳು ಮತ್ತು ಅಡ್ಡಪರಿಣಾಮಗಳು ಆಂಡ್ರೊಕೂರ್ನಂತೆಯೇ ಇರುತ್ತವೆ. ನಮ್ಮ ಸ್ವಂತ ಅನುಭವವು ವಿವಿಧ ಮೂಲದ ಹಿರ್ಸುಟಿಸಂನಲ್ಲಿ ಆಂಟಿಆಂಡ್ರೊಜೆನ್ ಚಿಕಿತ್ಸೆಯ ಹೆಚ್ಚಿನ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ದೃ ms ಪಡಿಸುತ್ತದೆ.
ವೆರೋಶ್ಪಿರಾನ್ ಅನ್ನು ಆಂಟಿಆಂಡ್ರೊಜೆನ್ ಆಗಿ ಬಳಸಲಾಗುತ್ತದೆ. 17-ಹೈಡ್ರಾಕ್ಸಿಲೇಷನ್ ಹಂತದಲ್ಲಿ ಟಿ ಉತ್ಪಾದನೆಯನ್ನು ಪ್ರತಿಬಂಧಿಸುವುದು, ಬಾಹ್ಯ ಗ್ರಾಹಕಗಳಿಗೆ ಡಿಎಚ್ಟಿಯನ್ನು ಬಂಧಿಸುವುದನ್ನು ಸ್ಪರ್ಧಾತ್ಮಕವಾಗಿ ತಡೆಯುವುದು, ಆಂಡ್ರೊಜೆನ್ಗಳ ಕ್ಯಾಟಬಾಲಿಸಮ್ ಅನ್ನು ಹೆಚ್ಚಿಸುವುದು ಮತ್ತು ಟಿ ಯ ಈಸ್ಟ್ರೋಜೆನ್ಗಳಿಗೆ ಬಾಹ್ಯ ಪರಿವರ್ತನೆಯನ್ನು ಸಕ್ರಿಯಗೊಳಿಸುವುದು ಇದರ ಕ್ರಿಯೆಯ ಕಾರ್ಯವಿಧಾನವಾಗಿದೆ. ವೆರೋಶ್ಪಿರಾನ್ ಅನ್ನು ವಿವಿಧ ಪ್ರಮಾಣದಲ್ಲಿ, 50 ರಿಂದ 200 ರವರೆಗೆ ಮತ್ತು 300 ಮಿಗ್ರಾಂ / ದಿನಕ್ಕೆ, ನಿರಂತರವಾಗಿ ಅಥವಾ 5 ರಿಂದ 25 ನೇ ದಿನದವರೆಗೆ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಆಗಾಗ್ಗೆ ಅಂತಹ ಯೋಜನೆಯೊಂದಿಗೆ, ಇಂಟರ್ಮೆನ್ಸ್ಟ್ರುವಲ್ ಸ್ಪಾಟಿಂಗ್ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ, ಇದನ್ನು ಗೆಸ್ಟಜೆನ್ಗಳ ಆಡಳಿತದಿಂದ ತೆಗೆದುಹಾಕಬಹುದು (ನಾರ್ಕೊಲಟ್, ನೊರೆಥಿಸ್ಟರಾನ್ ಅಸಿಟೇಟ್) ಅಥವಾ ವೆರೋಶ್ಪಿರಾನ್ ಅನ್ನು ಚಕ್ರದ ದ್ವಿತೀಯಾರ್ಧದಲ್ಲಿ ಮಾತ್ರ ಬಳಸಬಹುದು. ಚಿಕಿತ್ಸೆಯನ್ನು ದೀರ್ಘಕಾಲದವರೆಗೆ, ಕನಿಷ್ಠ 5 ತಿಂಗಳವರೆಗೆ ನಡೆಸಬೇಕು. ಇ. ಕೆ. ಕೊಮರೊವ್ ಅದರ ಸಕಾರಾತ್ಮಕ ಕ್ಲಿನಿಕಲ್ ಪರಿಣಾಮವನ್ನು ಸೂಚಿಸುತ್ತಾನೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, 17-ಕೆಎಸ್ನ ಮೂತ್ರದಲ್ಲಿ ವಿಸರ್ಜನೆಯ ಮಟ್ಟವು ಬದಲಾಗುವುದಿಲ್ಲ, ಟಿ ಅಂಶವು ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಉದಾನಲ್ಲಿ ಗಮನಾರ್ಹ ಹೆಚ್ಚಳ ಮತ್ತು ರಕ್ತದಲ್ಲಿನ ಪ್ರೊಜೆಸ್ಟರಾನ್ ಮಟ್ಟದಲ್ಲಿ ಬದಲಾವಣೆಗಳ ಅನುಪಸ್ಥಿತಿಯನ್ನು ಗಮನಿಸಬಹುದು. ಉದಾ ಅಂಶದ ಹೆಚ್ಚಳದ ಹೊರತಾಗಿಯೂ, ರಕ್ತದಲ್ಲಿನ ಎಲ್ಹೆಚ್ ಮತ್ತು ಎಫ್ಎಸ್ಹೆಚ್ ಪ್ರಮಾಣವು ಗಮನಾರ್ಹವಾಗಿ ಬದಲಾಗುವುದಿಲ್ಲ. ಗುದನಾಳದ ಉಷ್ಣತೆಯು ಮೊನೊಫಾಸಿಕ್ ಆಗಿ ಉಳಿದಿದೆ. ಹೀಗಾಗಿ, ವೆರೋಶ್ಪಿರಾನ್ ಅನ್ನು ಅಂಡಾಶಯದ ಹೈಪರಾಂಡ್ರೊಜೆನಿಸಂ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ, ಮುಖ್ಯವಾಗಿ ಸೌಂದರ್ಯವರ್ಧಕ ಉದ್ದೇಶಗಳಿಗಾಗಿ, ಹಿರ್ಸುಟಿಸಮ್ ಅನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಬಳಸಬಹುದು.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ವಿಶೇಷ ಸ್ಥಾನವನ್ನು ಗ್ಲುಕೊಕಾರ್ಟಿಕಾಯ್ಡ್ಗಳು (ಪ್ರೆಡ್ನಿಸೋನ್, ಡೆಕ್ಸಮೆಥಾಸೊನ್) ಆಕ್ರಮಿಸಿಕೊಂಡಿವೆ. ಈ ರೋಗದಲ್ಲಿ ಅವುಗಳ ಬಳಕೆಯ ಪ್ರಶ್ನೆ ವಿವಾದಾಸ್ಪದವಾಗಿದೆ. ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನ ಮೂತ್ರಜನಕಾಂಗದ ರೂಪದಲ್ಲಿ ಗ್ಲುಕೊಕಾರ್ಟಿಕಾಯ್ಡ್ಗಳ ಬಳಕೆಯನ್ನು ದೇಶೀಯ ಲೇಖಕರು ಶಿಫಾರಸು ಮಾಡುತ್ತಾರೆ - ಡೆಕ್ಸಮೆಥಾಸೊನ್ ದಿನಕ್ಕೆ 1/2 _ 1 ಟ್ಯಾಬ್ಲೆಟ್.ಚಿಕಿತ್ಸೆಯ ಅವಧಿ ವಿಭಿನ್ನವಾಗಿದೆ: 3 ತಿಂಗಳಿಂದ 1 ವರ್ಷ ಅಥವಾ ಹೆಚ್ಚಿನದು. ಕೆಲವು ಲೇಖಕರು ಚಕ್ರದ ಎರಡನೇ ಹಂತದಲ್ಲಿ ಮಾತ್ರ ಗ್ಲುಕೊಕಾರ್ಟಿಕಾಯ್ಡ್ಗಳನ್ನು ಬಳಸುವ ಮಧ್ಯಂತರ ಚಿಕಿತ್ಸಾ ವಿಧಾನಗಳನ್ನು ಸೂಚಿಸುತ್ತಾರೆ. ಅಂತಹ ಯೋಜನೆಯು ಚಿಕಿತ್ಸೆಯ ಗುರಿಯನ್ನು ವಿರೋಧಿಸುತ್ತದೆ - ಮೂತ್ರಜನಕಾಂಗದ ಕಾರ್ಟೆಕ್ಸ್ನ ಆಂಡ್ರೊಜೆನಿಕ್ ಕಾರ್ಯವನ್ನು ನಿಗ್ರಹಿಸುವ ಬದಲು, ಮರುಕಳಿಸುವ ಪರಿಣಾಮದಿಂದಾಗಿ ಅದರ ಸಕ್ರಿಯತೆಯನ್ನು ಪಡೆಯಬಹುದು. ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನ ಮಿಶ್ರ ರೂಪದಲ್ಲಿ ಡೆಕ್ಸಮೆಥಾಸೊನ್ನೊಂದಿಗೆ ಕ್ಲೋಮಿಫೆನ್ ಸಂಯೋಜನೆಯ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಇಎಂ ವಿಖ್ಲ್ಯೇವಾ ಸೂಚಿಸುತ್ತದೆ. ಮೂತ್ರಜನಕಾಂಗದ ಕಾರ್ಟೆಕ್ಸ್ನ ಆಂಡ್ರೊಜೆನಿಕ್ ಕಾರ್ಯವನ್ನು ನಿಗ್ರಹಿಸುವ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು 17-ಕೆಎಸ್ನ ಮೂತ್ರ ವಿಸರ್ಜನೆಗಿಂತ ರಕ್ತದಲ್ಲಿನ ಡಿಹೆಚ್ಇಎ ಸಲ್ಫೇಟ್ ಮತ್ತು 17-ಒಹೆಚ್ ಪ್ರೊಜೆಸ್ಟರಾನ್ ಅನ್ನು ನಿರ್ಧರಿಸುವಲ್ಲಿ ಹೆಚ್ಚು ನಿಖರವಾಗಿದೆ. ಎಸ್.ಎಸ್. ಎಸ್. ಯೆ ಗಮನಿಸಿದಂತೆ, ಕಾರ್ಟಿಕೊಸ್ಟೆರಾಯ್ಡ್ ಚಿಕಿತ್ಸೆಯ ಫಲಿತಾಂಶಗಳು ಗಮನಾರ್ಹವಾದ ಮೂತ್ರಜನಕಾಂಗದ ಆಂಡ್ರೊಜೆನ್ ಸ್ರವಿಸುವಿಕೆಯೊಂದಿಗೆ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಉತ್ತೇಜನಕಾರಿಯಾಗಿದೆ. ಮೂತ್ರಜನಕಾಂಗದ ಗ್ರಂಥಿಯ ಕ್ರಿಯೆಯನ್ನು ನಿಗ್ರಹಿಸುವುದು ಒಟ್ಟು ಆಂಡ್ರೊಜೆನ್ ಪೂಲ್ ಅನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಮತ್ತು ಆದ್ದರಿಂದ, ಈಸ್ಟ್ರೊನ್ನ ಹೆಚ್ಚುವರಿ ಗ್ರಂಥಿಗಳ ಉತ್ಪಾದನೆ. ಆದಾಗ್ಯೂ, ಸಮಸ್ಯೆ ಬಹುಶಃ ಹೆಚ್ಚು ಜಟಿಲವಾಗಿದೆ, ಏಕೆಂದರೆ ಕಾರ್ಟಿಕೊಸ್ಟೆರಾಯ್ಡ್ಗಳು ವಿಟ್ರೊದಲ್ಲಿನ ಇಲಿ ಅಂಡಾಶಯದ ಗ್ರ್ಯಾನುಲೋಸಾ ಕೋಶಗಳಲ್ಲಿ ಎಫ್ಎಸ್ಹೆಚ್-ಪ್ರೇರಿತ ಆರೊಮ್ಯಾಟೇಸ್ ಚಟುವಟಿಕೆಯ ಮೇಲೆ ಆಯ್ದ ಪ್ರತಿರೋಧವನ್ನು ಬೀರುತ್ತವೆ ಎಂದು ಇತ್ತೀಚೆಗೆ ಕಂಡುಬಂದಿದೆ. ಹೀಗಾಗಿ, ಕಾರ್ಟಿಕೊಸ್ಟೆರಾಯ್ಡ್ ನಿಗ್ರಹ ಚಿಕಿತ್ಸೆಗೆ ಅದರ ಉಪಯುಕ್ತತೆಯನ್ನು ನಿರ್ಧರಿಸಲು ಗಂಭೀರ ಮೌಲ್ಯಮಾಪನ ಅಗತ್ಯವಿದೆ. ಮುಖ್ಯವಾಗಿ ಡಿಹೆಚ್ಇಎ ಸಲ್ಫೇಟ್ ಹೆಚ್ಚಳದೊಂದಿಗೆ ಡೆಕ್ಸಮೆಥಾಸೊನ್ ಬಳಕೆಯನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ.
ಇತ್ತೀಚಿನ ವರ್ಷಗಳಲ್ಲಿ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನೊಂದಿಗೆ ಆಗಾಗ್ಗೆ ಪತ್ತೆಯಾದ ಮಧ್ಯಮ ಹೈಪರ್ಪ್ರೊಲ್ಯಾಕ್ಟಿನೆಮಿಯಾಕ್ಕೆ ಸಂಬಂಧಿಸಿದಂತೆ, ಪಾರ್ಲೋಡೆಲ್ ಅನ್ನು ಬಳಸಲು ಪ್ರಯತ್ನಿಸಲಾಗಿದೆ. ಹೈಪರ್ಪ್ರೊಲ್ಯಾಕ್ಟಿನೆಮಿಯಾದೊಂದಿಗೆ ಇತರ ರೀತಿಯ ಅಂಡೋತ್ಪತ್ತಿ ಅಸ್ವಸ್ಥತೆಯಂತೆ, ಇದು ಪ್ರೊಲ್ಯಾಕ್ಟಿನ್ ಮಟ್ಟಗಳ ಸಾಮಾನ್ಯೀಕರಣಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನಲ್ಲಿ, ಡೋಪಮೈನ್ ಅಗೊನಿಸ್ಟ್ ಆಗಿ ಪಾರ್ಲೋಡೆಲ್ ಎತ್ತರದ ಎಲ್ಹೆಚ್ ಮಟ್ಟಗಳಲ್ಲಿ ಒಂದು ನಿರ್ದಿಷ್ಟ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗಬಹುದು, ಇದು ಟಿ ಯಲ್ಲಿ ಒಂದು ನಿರ್ದಿಷ್ಟ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಆದಾಗ್ಯೂ, ಸಾಮಾನ್ಯವಾಗಿ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನಲ್ಲಿ ಪಾರ್ಲೋಡೆಲ್ ಬಳಕೆಯು ನಿಷ್ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ. ಅದೇ ಸಮಯದಲ್ಲಿ, ಅದರ ಪರಿಚಯದ ನಂತರ, ಕೆಗೆ ಸೂಕ್ಷ್ಮತೆಯ ಹೆಚ್ಚಳವನ್ನು ನಾವು ಗಮನಿಸಿದ್ದೇವೆ. ಹೀಗಾಗಿ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನ ಸಂಕೀರ್ಣ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ drug ಷಧವು ಒಂದು ನಿರ್ದಿಷ್ಟ ಸ್ಥಾನವನ್ನು ಪಡೆದುಕೊಳ್ಳಬಹುದು.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಹೊಂದಿರುವ ರೋಗಿಗಳಿಗೆ ಸಿಜಿಯೊಂದಿಗೆ ಪೆರ್ಗೋನಲ್ ಅಥವಾ ಎಂಸಿಎಚ್ (75 ಯು ಎಫ್ಎಸ್ಹೆಚ್ ಮತ್ತು 75 ಯು ಸಿಜಿ) ಯೊಂದಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವ ಸಾಧ್ಯತೆಯ ಬಗ್ಗೆ ಪ್ರಸ್ತಾಪಿಸಬೇಕು. ಈ ಚಿಕಿತ್ಸೆಯು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಮುಖ್ಯ ರೋಗಕಾರಕ ಕೊಂಡಿಗಳಲ್ಲಿ ಒಂದನ್ನು ಗುರಿಯಾಗಿರಿಸಿಕೊಂಡಿದೆ - ಕೋಶಕ, ಗ್ರ್ಯಾನುಲೋಸಾ ಕೋಶಗಳ ಪಕ್ವತೆಯ ಉತ್ತೇಜನ ಮತ್ತು ಅದರ ಆರೊಮ್ಯಾಟಸ್ ಚಟುವಟಿಕೆ. ಆದರೆ ಈ ವಿಷಯದಲ್ಲಿ ಹೆಚ್ಚು ಸ್ಪಷ್ಟವಾಗಿಲ್ಲ. ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಹೊಂದಿರುವ ರೋಗಿಗಳಿಗೆ ಪರ್ಗೋನಲ್ ಆಡಳಿತವು ರಕ್ತದಲ್ಲಿ ಟಿ ಮಟ್ಟ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ ಎಂಬುದಕ್ಕೆ ಪುರಾವೆಗಳಿವೆ. ಅದೇ ಸಮಯದಲ್ಲಿ, ಈ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವದ ವರದಿಗಳಿವೆ, ಆದಾಗ್ಯೂ, ಹೈಪರ್ ಸ್ಟಿಮ್ಯುಲೇಶನ್ ಸಾಧ್ಯತೆಯೊಂದಿಗೆ ಪರ್ಗೋನಲ್ಗೆ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯಗಳ ಅತಿಸೂಕ್ಷ್ಮತೆ ಇದೆ. ಚಕ್ರದ 3 ನೇ ದಿನದಿಂದ ಪ್ರಾರಂಭವಾಗುವ / ಮೀ ದೈನಂದಿನ 75-225 ಐಯು ಎಂಸಿಎಚ್ನಲ್ಲಿ ಚಿಕಿತ್ಸೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ. ಇ 2 (300-700 ಪಿಜಿ / ಮಿಲಿ) ಯ ಪೂರ್ವ-ಅಂಡೋತ್ಪತ್ತಿ ಮಟ್ಟವನ್ನು ತಲುಪಿದ ನಂತರ, ಒಂದು ದಿನಕ್ಕೆ ವಿರಾಮವನ್ನು ನೀಡಲಾಗುತ್ತದೆ, ಅದರ ನಂತರ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದ ದೀರ್ಘಕಾಲದ ಹೆಪಟೈಟಿಸ್ ಸಿ (3000-9000 ಯುನಿಟ್) ಗಳನ್ನು ಒಮ್ಮೆ ನಿರ್ವಹಿಸಲಾಗುತ್ತದೆ, ಇದು ಪ್ರಬುದ್ಧ ಕೋಶಕದ ಅಂಡೋತ್ಪತ್ತಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಕೆಳಗಿನ ಚಕ್ರಗಳಲ್ಲಿ ಸಾಕಷ್ಟು ಪರಿಣಾಮಕಾರಿತ್ವದೊಂದಿಗೆ, drug ಷಧದ ಪ್ರಮಾಣವನ್ನು ಹೆಚ್ಚಿಸಬಹುದು. ಚಿಕಿತ್ಸೆಯ ಅವಧಿ ಒಂದರಿಂದ ಹಲವಾರು ಚಕ್ರಗಳು. ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ, ಸ್ತ್ರೀರೋಗತಜ್ಞರಿಂದ ದೈನಂದಿನ ಮೇಲ್ವಿಚಾರಣೆ, ಟಿಎಫ್ಡಿಯಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಕಡ್ಡಾಯವಾಗಿದೆ, ಅಲ್ಟ್ರಾಸೌಂಡ್ ಬಳಸಿ ಕೋಶಕ ಪಕ್ವತೆಯ ಪ್ರಕ್ರಿಯೆಯ ತನಿಖೆ ಮತ್ತು ರಕ್ತದಲ್ಲಿನ ಇ 2 ಮಟ್ಟವನ್ನು ನಿರ್ಧರಿಸುವುದು ಅಪೇಕ್ಷಣೀಯವಾಗಿದೆ. ಶುದ್ಧ ಎಫ್ಎಸ್ಎಚ್ ತಯಾರಿಕೆಯನ್ನು ಬಳಸುವ ಸಾಧ್ಯತೆಯನ್ನು ಚರ್ಚಿಸಲಾಗಿದೆ. ಅಂಡೋತ್ಪತ್ತಿಯನ್ನು ಉತ್ತೇಜಿಸಲು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಲುಲಿಬೆರಿನ್ ಸಂದರ್ಭದಲ್ಲಿ ಪರಿಣಾಮಕಾರಿ ಬಳಕೆಯ ಬಗ್ಗೆ ಮಾಹಿತಿ ಇದೆ. ಆದಾಗ್ಯೂ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನಲ್ಲಿ ಎಂಸಿಎಚ್ ಮತ್ತು ಲುಲಿಬೆರಿನ್ನ ಕ್ರಿಯೆಯು ಸಾಮಾನ್ಯವಾಗಿ ಇತರ ಸಾಂಪ್ರದಾಯಿಕ drugs ಷಧಿಗಳಿಗಿಂತ (ಪ್ರೊಜೆಸ್ಟಿನ್, ಕ್ಲೋಮಿಫೆನ್) ತೀರಾ ಕಡಿಮೆ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಚಿಕಿತ್ಸೆಗಾಗಿ ಈ ಎಲ್ಲಾ ಚಿಕಿತ್ಸಕ ಏಜೆಂಟ್ಗಳನ್ನು ರೋಗದ ಒಂದು ವಿಶಿಷ್ಟ ರೂಪದಲ್ಲಿ ಮತ್ತು ಹೈಪರಾಂಡ್ರೊಜೆನಿಸಂನ ಮಿಶ್ರ ರೂಪಗಳಲ್ಲಿ (ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಅಥವಾ ಗ್ಲುಕೊಕಾರ್ಟಿಕಾಯ್ಡ್ಗಳೊಂದಿಗೆ), ಹಾಗೆಯೇ ವೈವಿಧ್ಯಮಯ ಅಥವಾ ಕೇಂದ್ರ ರೂಪಗಳಲ್ಲಿ ಬಳಸಬಹುದು. ಕೇಂದ್ರ ರೂಪಗಳೊಂದಿಗೆ, ಚಿಕಿತ್ಸೆಯ ಕೆಲವು ವೈಶಿಷ್ಟ್ಯಗಳಿವೆ. ದೇಹದ ಚಿಕಿತ್ಸೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುವ ಗುರಿಯನ್ನು ಹೊಂದಿರುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು, ಕೊಬ್ಬುಗಳು, ಉಪ್ಪಿನ ನಿರ್ಬಂಧದೊಂದಿಗೆ ಆಹಾರ ಚಿಕಿತ್ಸೆಯು ಅವರ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಮೊದಲ ಸ್ಥಾನದಲ್ಲಿದೆ. ಆಹಾರದ ಒಟ್ಟು ಕ್ಯಾಲೋರಿ ಅಂಶವು ದಿನಕ್ಕೆ 1800 ಕಿಲೋಕ್ಯಾಲರಿ (ಕೋಷ್ಟಕ 8). ವಾರಕ್ಕೆ 1-2 ಉಪವಾಸ ದಿನಗಳನ್ನು ಪರಿಚಯಿಸಲಾಗುತ್ತದೆ. ಹೆಚ್ಚಿದ ಇಂಟ್ರಾಕ್ರೇನಿಯಲ್ ಒತ್ತಡ, ನರವೈಜ್ಞಾನಿಕ ಮೈಕ್ರೋಸಿಂಪ್ಟೋಮ್ಯಾಟಿಕ್ಸ್ ಮತ್ತು ತಲೆಬುರುಡೆಯ ಎಕ್ಸರೆ ಮೇಲೆ ಎಂಡೋಕ್ರಾನಿಯೋಸಿಸ್ನ ಪರಿಣಾಮಗಳನ್ನು ಗುರುತಿಸಿದಾಗ, ನಿರ್ಜಲೀಕರಣ ಚಿಕಿತ್ಸೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ, ಇದರಲ್ಲಿ ಉಪ್ಪು, ಮೂತ್ರವರ್ಧಕಗಳು (ಫ್ಯೂರೋಸೆಮೈಡ್, ಟ್ರಯಾಂಪುರ್) ತೀವ್ರ ನಿರ್ಬಂಧವಿದೆ. ಮರುಬಳಕೆ ಮಾಡಬಹುದಾದ drugs ಷಧಿಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ, ಉದಾಹರಣೆಗೆ ಅಲೋ, ಫೈಬ್ಸ್, ಗಾಜಿನ ದೇಹ, ಬಯೋಕ್ವಿನಾಲ್ ಸಂಖ್ಯೆ 15-20, 2-3 ಮಿಲಿ ಐಎಂ. ಗರ್ಭಕಂಠದ ಬೆನ್ನುಮೂಳೆಯ ಶಿಫಾರಸು ಮಸಾಜ್, ಬಿ ವಿಟಮಿನ್ಗಳೊಂದಿಗೆ ಮೂಗಿನ ಎಲೆಕ್ಟ್ರೋಫೊರೆಸಿಸ್. ದೀರ್ಘಕಾಲದವರೆಗೆ, ಹಾರ್ಮೋನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಏಕಕಾಲದಲ್ಲಿ ಸಂಪರ್ಕಿಸುವ ಅಗತ್ಯತೆ ಮತ್ತು ಈ ಗುಂಪಿನ ರೋಗಿಗಳ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯ ಸಾಧ್ಯತೆಯು ವಿವಾದಾಸ್ಪದವಾಗಿದೆ. ಪ್ರಸ್ತುತ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನ ವಿಲಕ್ಷಣ ರೂಪದ ಚಿಕಿತ್ಸೆಯು ಗೊನಡೋಟ್ರೋಪಿಕ್ ಕಾರ್ಯವನ್ನು ಸಾಮಾನ್ಯೀಕರಿಸಲು ಈಸ್ಟ್ರೊಜೆನ್-ಪ್ರೊಜೆಸ್ಟೋಜೆನ್ ಅಥವಾ ಪ್ರೊಜೆಸ್ಟೋಜೆನ್ drugs ಷಧಿಗಳ ಏಕಕಾಲಿಕ ಸಂಪರ್ಕದೊಂದಿಗೆ ಮೇಲಿನ ations ಷಧಿಗಳ ಸಂಯೋಜನೆಯನ್ನು ಒಳಗೊಂಡಿರಬೇಕು ಎಂದು ಸಾಮಾನ್ಯವಾಗಿ ಒಪ್ಪಿಕೊಳ್ಳಲಾಗಿದೆ. ವಿ.ಎನ್. ನ್ಯೂರೋಎಂಡೋಕ್ರೈನ್ ವರ್ಗಾವಣೆಯ ಮೊದಲ ಹಂತದಲ್ಲಿ (ಹೈಪೋಥಾಲಾಮಿಕ್ ರಚನೆಗಳ ಹೈಪರ್ಫಂಕ್ಷನ್) ಸರಿಪಡಿಸುವ ವೈದ್ಯಕೀಯ ಹಸ್ತಕ್ಷೇಪವು ಸಕ್ರಿಯ ಕಾರ್ಯನಿರ್ವಹಣೆಯ ಸ್ಥಿತಿಯಲ್ಲಿರುವ ಪ್ರಮುಖ ವ್ಯವಸ್ಥೆಗಳನ್ನು ಉದ್ದೇಶಪೂರ್ವಕವಾಗಿ ಪರಿಣಾಮ ಬೀರಲು ಪರಿಣಾಮಕಾರಿಯಾಗಿ ಬಳಸಬಹುದು. ಪ್ರಕ್ರಿಯೆಯ ಆರಂಭದಲ್ಲಿ, ಹೈಪೋಥಾಲಮಸ್ ಅನ್ನು ಪ್ರತಿಬಂಧಿಸುವ ಗುರಿಯನ್ನು ಹೊಂದಿರುವ ಚಿಕಿತ್ಸಕ ಕ್ರಮಗಳ ಬಳಕೆಯನ್ನು ಲೇಖಕರು ಶಿಫಾರಸು ಮಾಡುತ್ತಾರೆ, ಹೈಪೋಥಾಲಾಮಿಕ್-ಪಿಟ್ಯುಟರಿ ಚಟುವಟಿಕೆಯಲ್ಲಿ ಮಧ್ಯಮ ಇಳಿಕೆ. ಈ ಉದ್ದೇಶಕ್ಕಾಗಿ, ಈಸ್ಟ್ರೊಜೆನ್-ಪ್ರೊಜೆಸ್ಟೋಜೆನ್ drugs ಷಧಗಳು, ಪ್ರೊಜೆಸ್ಟಿನ್ಗಳು ಆಹಾರದೊಂದಿಗೆ, ಟ್ರ್ಯಾಂಕ್ವಿಲೈಜರ್ಗಳು, ಗುಂಪು ಬಿ ವಿಟಮಿನ್ಗಳನ್ನು ಬಳಸುವುದು ಅವಶ್ಯಕ. ನರಪ್ರೇಕ್ಷಕಗಳ ಸ್ರವಿಸುವಿಕೆಯನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುವ ಏಜೆಂಟ್ಗಳನ್ನು ಸಹ ಅವರು ಶಿಫಾರಸು ಮಾಡುತ್ತಾರೆ (ಪಾರ್ಲೋಡೆಲ್, ಡಿಫೆನಿನ್).
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಹೊಂದಿರುವ ರೋಗಿಗಳಿಗೆ ಆಧುನಿಕ ಹಾರ್ಮೋನ್ ರಿಪ್ಲೇಸ್ಮೆಂಟ್ ಚಿಕಿತ್ಸೆಯ ಆರ್ಸೆನಲ್ ವಿಸ್ತರಣೆಯ ಹೊರತಾಗಿಯೂ, ಸಂಪ್ರದಾಯವಾದಿ ಚಿಕಿತ್ಸೆಯ ಸಾಧ್ಯತೆಗಳು ಕೆಲವು ಮಿತಿಗಳಿಗೆ ಸೀಮಿತವಾಗಿವೆ ಮತ್ತು ಶಾಸ್ತ್ರೀಯ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ ಚಿಕಿತ್ಸೆಯ ಮುಖ್ಯ ವಿಧಾನವಾಗಿ ಉಳಿದಿದೆ. ಪ್ರಸ್ತುತ, ಅಂಡಾಶಯದ ಬೆಣೆ-ಆಕಾರದ ection ೇದನವನ್ನು ನೀಡಲಾಗಿಲ್ಲ, ಆದರೆ ಕಾರ್ಟಿಕಲ್ ಪದರದ ಗರಿಷ್ಠ ಸಂರಕ್ಷಣೆಯೊಂದಿಗೆ ಅದರ ಸೆರೆಬ್ರಲ್ ಪದರದ ಹೈಪರ್ಪ್ಲಾಸ್ಟಿಕ್ ಕೇಂದ್ರ ಭಾಗವನ್ನು ಹೊರಹಾಕುವುದು, ಡಿಮೆಡ್ಯುಲೇಷನ್ ಪ್ರಕಾರಕ್ಕೆ ಅನುಗುಣವಾಗಿ ಫೋಲಿಕ್ಯುಲರ್ ಚೀಲಗಳ ಪಂಕ್ಚರ್ ಅಥವಾ ನಾಚ್ನೊಂದಿಗೆ. ಅಂಡೋತ್ಪತ್ತಿ ಚೇತರಿಕೆ 96%, ಫಲವತ್ತತೆ - 72% ಅಥವಾ ಹೆಚ್ಚಿನದನ್ನು ತಲುಪುತ್ತದೆ. ರೋಗಶಾಸ್ತ್ರೀಯ ಕೂದಲಿನ ಬೆಳವಣಿಗೆಯ ಸಂಪೂರ್ಣ ನಿಲುಗಡೆ 10-12% ರೋಗಿಗಳಲ್ಲಿ ಗುರುತಿಸಲ್ಪಟ್ಟಿದೆ. ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯ ಸಕಾರಾತ್ಮಕ ಪರಿಣಾಮದ ಕಾರ್ಯವಿಧಾನವು ಇನ್ನೂ ಸ್ಪಷ್ಟವಾಗಿಲ್ಲ. ಅಂಡಾಶಯದ ಆಂಡ್ರೋಜೆನ್ಗಳ ಮಟ್ಟದಲ್ಲಿನ ಇಳಿಕೆಗೆ ಅನೇಕ ಲೇಖಕರು ಕಾರಣವೆಂದು ಹೇಳುತ್ತಾರೆ, ಇದು ಕೆಟ್ಟ ವೃತ್ತವನ್ನು ಮುರಿಯಲು ನಿಮಗೆ ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ. ಕಾರ್ಯಾಚರಣೆಯ ನಂತರ, LH ನ ಎತ್ತರದ ತಳದ ಮಟ್ಟವು ಕಡಿಮೆಯಾಗುತ್ತದೆ, LH / FSH ಅನುಪಾತವು ಸಾಮಾನ್ಯಗೊಳ್ಳುತ್ತದೆ. ಎ.ಡಿ. ಡೊಬ್ರಾಚೆವಾ ಅವರ ಪ್ರಕಾರ, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವವು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ತೆರಪಿನ ಅಂಗಾಂಶದಿಂದ ಎಲ್ಹೆಚ್ ಸಂಯುಕ್ತದ ನಿರ್ದಿಷ್ಟತೆಯನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ: ಕನಿಷ್ಠ ಒಂದು ಅಂಡಾಶಯದಲ್ಲಾದರೂ ಅಂತಹ ಬಂಧವನ್ನು ಉಳಿಸಿಕೊಳ್ಳುವಾಗ ಸಕಾರಾತ್ಮಕ ಪರಿಣಾಮವನ್ನು ಗಮನಿಸಬಹುದು.
ಇತ್ತೀಚೆಗೆ, ಬೆಣೆ-ಆಕಾರದ ಅಂಡಾಶಯದ ವಿಂಗಡಣೆಯ ಪರಿಣಾಮವು ಅಲ್ಪಾವಧಿಯದ್ದಾಗಿದೆ ಎಂಬ ಅಭಿಪ್ರಾಯವಿತ್ತು ಮತ್ತು ಬಂಜೆತನದ ದೂರುಗಳಿಗೆ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ. ಆದಾಗ್ಯೂ, ಅನುಸರಣಾ ಇತಿಹಾಸದ ಅಧ್ಯಯನವು ಕಾರ್ಯಾಚರಣೆಯ 2 ವರ್ಷಗಳ ನಂತರ ಗರಿಷ್ಠ ಸಕಾರಾತ್ಮಕ ಪರಿಣಾಮವು ಕಂಡುಬರುತ್ತದೆ ಎಂದು ತೋರಿಸಿದೆ.ಇದು ಬದಲಾದಂತೆ, ವಯಸ್ಸಾದವರಲ್ಲಿ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವವು ಚಿಕ್ಕ ವಯಸ್ಸಿನ ರೋಗಿಗಳಿಗಿಂತ ಕಡಿಮೆಯಾಗಿದೆ. ದೀರ್ಘಕಾಲೀನ ಸಂಪ್ರದಾಯವಾದಿ ಚಿಕಿತ್ಸೆ ಅಥವಾ ನಿರೀಕ್ಷಿತ ನಿರ್ವಹಣೆ ಅಂಡಾಶಯದಲ್ಲಿ ಬದಲಾಯಿಸಲಾಗದ ರೂಪವಿಜ್ಞಾನದ ಬದಲಾವಣೆಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ ಮತ್ತು ಈ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯು ಸಹ ನಿಷ್ಪರಿಣಾಮಕಾರಿಯಾಗುತ್ತದೆ. ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನ ಕೇಂದ್ರ ರೂಪಗಳಿಗೆ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯ ಕಾರ್ಯಸಾಧ್ಯತೆಯನ್ನು ಮೌಲ್ಯಮಾಪನ ಮಾಡುವಾಗ ಈ ಅಂಶವನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳಬೇಕು, ನಿಯಮದಂತೆ, ಸಂಪ್ರದಾಯವಾದಿ ಚಿಕಿತ್ಸೆಯನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ದೀರ್ಘಕಾಲದವರೆಗೆ ನಡೆಸಲಾಗುತ್ತದೆ. ಪ್ರಸ್ತುತ, ಹೆಚ್ಚಿನ ಲೇಖಕರು ಅಸಮರ್ಥತೆಯ ಸಂದರ್ಭದಲ್ಲಿ ಅದು 6-12 ತಿಂಗಳುಗಳಿಗಿಂತ ಹೆಚ್ಚು ಕಾಲ ಇರಬಾರದು ಎಂದು ಸೂಚಿಸುತ್ತಾರೆ - ಈ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಹಸ್ತಕ್ಷೇಪವನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ತಂತ್ರಗಳು ಕ್ಯಾನ್ಸರ್ ವರೆಗಿನ ಎಂಡೊಮೆಟ್ರಿಯಲ್ ಹೈಪರ್ಪ್ಲಾಸ್ಟಿಕ್ ಸ್ಥಿತಿಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಅಪಾಯದಿಂದ ಕೂಡ ನಿರ್ದೇಶಿಸಲ್ಪಡುತ್ತವೆ, ಇದನ್ನು ವೈ. ವಿ. ಬೋಹ್ಮನ್ ದೀರ್ಘಕಾಲೀನ ಸಂಸ್ಕರಿಸದ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನ ತಡವಾದ ತೊಡಕು ಎಂದು ಪರಿಗಣಿಸಿದ್ದಾರೆ. ಬಿ. ಐ. He ೆಲೆಜ್ನೋವ್ ಅವರ ಮಾಹಿತಿಯ ಪ್ರಕಾರ, ಎಂಡೊಮೆಟ್ರಿಯಲ್ ಹೈಪರ್ಪ್ಲಾಸಿಯಾ ಸಂಭವವು 19.5%, ಅಡೆನೊಕಾರ್ಸಿನೋಮಗಳು - 2.5%. ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮವಾಗಿ ಅಂಡೋತ್ಪತ್ತಿ ಪುನಃಸ್ಥಾಪನೆ ಮತ್ತು ಕಾರ್ಪಸ್ ಲೂಟಿಯಂನ ಪೂರ್ಣ ಕಾರ್ಯ ಎಂಡೊಮೆಟ್ರಿಯಲ್ ಕ್ಯಾನ್ಸರ್ ತಡೆಗಟ್ಟುವಿಕೆ. ಅಂಡಾಶಯದ ಬೆಣೆ-ಆಕಾರದ ವಿಂಗಡಣೆಯ ಸಮಯದಲ್ಲಿ ಹೆಚ್ಚಿನ ಲೇಖಕರು ಗರ್ಭಾಶಯದ ಕುಹರದ ರೋಗನಿರ್ಣಯದ ಚಿಕಿತ್ಸೆಯನ್ನು ಶಿಫಾರಸು ಮಾಡುತ್ತಾರೆ.
ಸ್ಟ್ರೋಮಲ್ ಅಂಡಾಶಯದ ಟೆಕೊಮಾಟೋಸಿಸ್ನೊಂದಿಗೆ, ಇದು ಹೆಚ್ಚಾಗಿ ಹೈಪೋಥಾಲಾಮಿಕ್-ಪಿಟ್ಯುಟರಿ ಸಿಂಡ್ರೋಮ್ನ ರೋಗಲಕ್ಷಣಗಳೊಂದಿಗೆ ಇರುತ್ತದೆ ಎಂಬುದನ್ನು ಮನಸ್ಸಿನಲ್ಲಿಟ್ಟುಕೊಳ್ಳಬೇಕು. ಈ ರೋಗಶಾಸ್ತ್ರದೊಂದಿಗೆ, ದೀರ್ಘಕಾಲದ ಸಂಪ್ರದಾಯವಾದಿ ಚಿಕಿತ್ಸೆಯು ನಿಷ್ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ. ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯು ಅಂಡಾಶಯದ ಕ್ರಿಯೆಯ ಚೇತರಿಕೆಯ ಕಡಿಮೆ ಶೇಕಡಾವಾರು ಪ್ರಮಾಣವನ್ನು ನೀಡುತ್ತದೆ, ಆದರೆ drug ಷಧ ಚಿಕಿತ್ಸೆಗಿಂತ ಗಮನಾರ್ಹವಾಗಿ ಹೆಚ್ಚು. ವಿವಿಧ ರೀತಿಯ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಮತ್ತು ಸ್ಟ್ರೋಮಲ್ ಅಂಡಾಶಯದ ಟೆಕೊಮಾಟೋಸಿಸ್ನೊಂದಿಗೆ, ಬೆಣೆ-ಆಕಾರದ ವಿಂಗಡಣೆಯ ನಂತರ ಚಿಕಿತ್ಸೆಯು ಕೊನೆಗೊಳ್ಳುವುದಿಲ್ಲ ಎಂದು ಸಹ ಗಮನಿಸಬೇಕು. ಕಡ್ಡಾಯ ಅನುಸರಣೆಯ ಅಗತ್ಯವಿದೆ, ಮತ್ತು ಕಾರ್ಯಾಚರಣೆಯ 3-6 ತಿಂಗಳ ನಂತರ, ಅದು ಸಾಕಷ್ಟು ಪರಿಣಾಮಕಾರಿಯಾಗದಿದ್ದರೆ, ಸರಿಪಡಿಸುವ ಚಿಕಿತ್ಸೆಯನ್ನು ಕೈಗೊಳ್ಳಲಾಗುತ್ತದೆ, ಇದಕ್ಕಾಗಿ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನ ಸ್ವತಂತ್ರ ಚಿಕಿತ್ಸೆಗಾಗಿ ಒಂದೇ ರೀತಿಯ ವಿಧಾನಗಳನ್ನು ಬಳಸಬಹುದು. ನಮ್ಮ ಡೇಟಾದ ಪ್ರಕಾರ, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ನಂತರ, ಕ್ಲೋಮಿಫೆನ್ಗೆ ಸೂಕ್ಷ್ಮತೆಯು ಹೆಚ್ಚಾಗುತ್ತದೆ ಎಂಬುದನ್ನು ಗಮನಿಸಬೇಕು. ಅಂಡಾಶಯದ ಹೈಪರ್ ಸ್ಟಿಮ್ಯುಲೇಶನ್ ಅನ್ನು ತಪ್ಪಿಸಲು drug ಷಧದ ಪ್ರಮಾಣವನ್ನು ಆರಿಸುವಾಗ ಇದನ್ನು ನೆನಪಿನಲ್ಲಿಡಬೇಕು. ಡಿಸ್ಪೆನ್ಸರಿ ವೀಕ್ಷಣೆಯೊಂದಿಗೆ ಇಂತಹ ಸಂಕೀರ್ಣ ಹಂತದ ಚಿಕಿತ್ಸೆಯು ಫಲವತ್ತತೆ ಸೇರಿದಂತೆ ಸಾಮಾನ್ಯವಾಗಿ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಹೊಂದಿರುವ ರೋಗಿಗಳ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಹೆಚ್ಚಿಸುತ್ತದೆ.
ಪಿಸಿಓಎಸ್ಗೆ ಕನ್ಸರ್ವೇಟಿವ್ ಚಿಕಿತ್ಸೆ
ಪಿಸಿಓಎಸ್ಗೆ ಸಂಪ್ರದಾಯವಾದಿ ಚಿಕಿತ್ಸೆಯ ಗುರಿಗಳು ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಕ್ರಿಯೆಯನ್ನು ಉತ್ತೇಜಿಸುವುದು (ಮಹಿಳೆ ಗರ್ಭಧಾರಣೆಯ ಬಗ್ಗೆ ಆಸಕ್ತಿ ಹೊಂದಿದ್ದರೆ), ಸಾಮಾನ್ಯ ಮುಟ್ಟಿನ ಚಕ್ರವನ್ನು ಪುನಃಸ್ಥಾಪಿಸುವುದು, ಹೈಪರಾಂಡ್ರೊಜೆನಿಸಂನ ಬಾಹ್ಯ ಅಭಿವ್ಯಕ್ತಿಗಳನ್ನು ಕಡಿಮೆ ಮಾಡುವುದು (ಹೆಚ್ಚಿದ ಕೂದಲು, ಮೊಡವೆ, ಇತ್ಯಾದಿ), ಮತ್ತು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಮತ್ತು ಲಿಪಿಡ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಪರಸ್ಪರ ಸಂಬಂಧಗಳು.
ದುರ್ಬಲಗೊಂಡ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಸಂದರ್ಭದಲ್ಲಿ, ಬಿಗುನೈಡ್ ಗುಂಪಿನಿಂದ (ಮೆಟ್ಫಾರ್ಮಿನ್) ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ drugs ಷಧಿಗಳ ನೇಮಕದಿಂದ ಬಂಜೆತನ ಚಿಕಿತ್ಸೆಯು ಪ್ರಾರಂಭವಾಗುತ್ತದೆ. Drugs ಷಧಗಳು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಸರಿಪಡಿಸುತ್ತವೆ, ಚಿಕಿತ್ಸೆಯ ಕೋರ್ಸ್ 3-6 ತಿಂಗಳುಗಳು, ಪ್ರಮಾಣಗಳನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ಆಯ್ಕೆ ಮಾಡಲಾಗುತ್ತದೆ.
ಅಂಡೋತ್ಪತ್ತಿಯನ್ನು ಉತ್ತೇಜಿಸಲು, ಆಂಟಿಸ್ಟ್ರೊಜೆನ್ ಕ್ಲೋಮಿಫೆನ್ ಸಿಟ್ರೇಟ್ ಎಂಬ ಹಾರ್ಮೋನುಗಳ drug ಷಧಿಯನ್ನು ಬಳಸಲಾಗುತ್ತದೆ, ಇದು ಅಂಡಾಶಯದಿಂದ ಮೊಟ್ಟೆಯ ಬಿಡುಗಡೆಯನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ. Stru ತುಚಕ್ರದ 5-10 ನೇ ದಿನದಂದು drug ಷಧಿಯನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಸರಾಸರಿ, ಕ್ಲೋಮಿಫೆನ್ ಅನ್ನು ಅನ್ವಯಿಸಿದ ನಂತರ, 60% ರೋಗಿಗಳಲ್ಲಿ ಅಂಡೋತ್ಪತ್ತಿ ಪುನಃಸ್ಥಾಪನೆಯಾಗುತ್ತದೆ, ಗರ್ಭಧಾರಣೆಯು 35% ರಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ.
ಕ್ಲೋಮಿಫೆನ್ನ ಪರಿಣಾಮದ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ, ಅಂಡೋತ್ಪತ್ತಿಯನ್ನು ಉತ್ತೇಜಿಸಲು ಗೊರ್ನಡೋಟ್ರೋಪಿಕ್ ಹಾರ್ಮೋನ್ಗಳಾದ ಪೆರ್ಗೋನಲ್, ಹ್ಯೂಮೆಗಾನ್ ಅನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಸ್ತ್ರೀರೋಗತಜ್ಞರ ಕಟ್ಟುನಿಟ್ಟಿನ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿ ಹಾರ್ಮೋನ್ ಪ್ರಚೋದನೆಯನ್ನು ಕೈಗೊಳ್ಳಬೇಕು. ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಅಲ್ಟ್ರಾಸೌಂಡ್ ಮತ್ತು ತಳದ ದೇಹದ ಉಷ್ಣತೆಯನ್ನು ಬಳಸಿಕೊಂಡು ಮೌಲ್ಯಮಾಪನ ಮಾಡಲಾಗುತ್ತದೆ.
ಮಹಿಳೆ ಗರ್ಭಧಾರಣೆಯನ್ನು ಯೋಜಿಸದಿದ್ದರೆ, ಮುಟ್ಟಿನ ಚಕ್ರವನ್ನು ಪುನಃಸ್ಥಾಪಿಸಲು ಆಂಟಿಆಂಡ್ರೊಜೆನಿಕ್ ಗುಣಲಕ್ಷಣಗಳೊಂದಿಗೆ ಸಂಯೋಜಿತ ಮೌಖಿಕ ಗರ್ಭನಿರೋಧಕಗಳನ್ನು (ಸಿಒಸಿ) ಪಿಸಿಓಎಸ್ ಚಿಕಿತ್ಸೆಗಾಗಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ.ಇವು ಸಿಒಸಿ ಯಾರಿನಾ, ಡಯೇನ್ -35, ಜನೈನ್, ಜೆಸ್ ಗುಣಲಕ್ಷಣಗಳಾಗಿವೆ. COC ಗಳ ಸಾಕಷ್ಟು ಆಂಟಿಆಂಡ್ರೊಜೆನಿಕ್ ಪರಿಣಾಮದೊಂದಿಗೆ, ಆಂಟಿಆಂಡ್ರೋಜೆನ್ (ಆಂಡ್ರೊಕೂರ್) ನೊಂದಿಗೆ drugs ಷಧಿಗಳನ್ನು ಚಕ್ರದ 5 ರಿಂದ 15 ನೇ ದಿನದವರೆಗೆ ಬಳಸಲು ಸಾಧ್ಯವಿದೆ. ರಕ್ತದಲ್ಲಿನ ಹಾರ್ಮೋನುಗಳ ಕ್ರಿಯಾತ್ಮಕ ಮೇಲ್ವಿಚಾರಣೆಯೊಂದಿಗೆ ಚಿಕಿತ್ಸೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ. ಚಿಕಿತ್ಸೆಯ ಕೋರ್ಸ್ ಸರಾಸರಿ 6 ತಿಂಗಳಿಂದ ಒಂದು ವರ್ಷದವರೆಗೆ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯಕ್ಕೂ ಬಳಸಲಾಗುವ ಪೊಟ್ಯಾಸಿಯಮ್-ಸ್ಪೇರಿಂಗ್ ಮೂತ್ರವರ್ಧಕ ವೆರೋಶ್ಪಿರಾನ್ ಹೆಚ್ಚಿನ ಆಂಟಿ-ಆಂಡ್ರೊಜೆನಿಕ್ ಆಸ್ತಿಯನ್ನು ಹೊಂದಿದೆ. Drug ಷಧವು ಆಂಡ್ರೋಜೆನ್ಗಳ ಸಂಶ್ಲೇಷಣೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಮತ್ತು ದೇಹದ ಮೇಲೆ ಅವುಗಳ ಪರಿಣಾಮವನ್ನು ನಿರ್ಬಂಧಿಸುತ್ತದೆ. 6 ಷಧಿಯನ್ನು ಕನಿಷ್ಠ 6 ತಿಂಗಳವರೆಗೆ ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಪಿಸಿಓಎಸ್ನಲ್ಲಿ ಅಂಡೋತ್ಪತ್ತಿಯ ಪ್ರಚೋದನೆ. ಕ್ಲೋಮಿಫೆನ್
ಕ್ಲೋಮಿಫೆನ್ ಒಂದು ಸ್ಟೀರಾಯ್ಡ್ ಅಲ್ಲದ ಸಿಂಥೆಟಿಕ್ ಈಸ್ಟ್ರೊಜೆನ್ ಆಗಿದೆ. ಅದರ ಕ್ರಿಯೆಯ ಕಾರ್ಯವಿಧಾನವು ಎಸ್ಟ್ರಾಡಿಯೋಲ್ ಗ್ರಾಹಕಗಳ ದಿಗ್ಬಂಧನವನ್ನು ಆಧರಿಸಿದೆ. ಪ್ರತಿಕ್ರಿಯೆ ಕಾರ್ಯವಿಧಾನದಿಂದ ಕ್ಲೋಮಿಫೆನ್ ರದ್ದಾದ ನಂತರ, ಜಿಎನ್ಆರ್ಹೆಚ್ ಸ್ರವಿಸುವಿಕೆಯನ್ನು ಹೆಚ್ಚಿಸಲಾಗುತ್ತದೆ, ಇದು ಎಲ್ಹೆಚ್ ಮತ್ತು ಎಫ್ಎಸ್ಹೆಚ್ ಬಿಡುಗಡೆಯನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುತ್ತದೆ ಮತ್ತು ಅದರ ಪ್ರಕಾರ, ಅಂಡಾಶಯದಲ್ಲಿನ ಕಿರುಚೀಲಗಳ ಬೆಳವಣಿಗೆ ಮತ್ತು ಪಕ್ವತೆ. ಹೀಗಾಗಿ, ಕ್ಲೋಮಿಫೆನ್ ನೇರವಾಗಿ ಅಂಡಾಶಯವನ್ನು ಉತ್ತೇಜಿಸುವುದಿಲ್ಲ, ಆದರೆ ಹೈಪೋಥಾಲಾಮಿಕ್-ಪಿಟ್ಯುಟರಿ ವ್ಯವಸ್ಥೆಯ ಮೂಲಕ ಪರಿಣಾಮವನ್ನು ಬೀರುತ್ತದೆ. ಕ್ಲೋಮಿಫೆನ್ ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಚೋದನೆಯು stru ತುಚಕ್ರದ 5 ರಿಂದ 9 ನೇ ದಿನದವರೆಗೆ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ, ದಿನಕ್ಕೆ 50 ಮಿಗ್ರಾಂ. ಈ ಕಟ್ಟುಪಾಡಿನೊಂದಿಗೆ, ಕ್ಲೋಮಿಫೆನ್ನಿಂದ ಪ್ರೇರಿತವಾದ ಗೊನಡ್ರೊಟ್ರೊಪಿನ್ಗಳ ಮಟ್ಟದಲ್ಲಿನ ಹೆಚ್ಚಳವು ಪ್ರಬಲವಾದ ಕೋಶಕದ ಆಯ್ಕೆಯು ಈಗಾಗಲೇ ಪೂರ್ಣಗೊಂಡಿರುವ ಸಮಯದಲ್ಲಿ ಸಂಭವಿಸುತ್ತದೆ. ಕ್ಲೋಮಿಫೆನ್ನ ಹಿಂದಿನ ಆಡಳಿತವು ಅನೇಕ ಕಿರುಚೀಲಗಳ ಬೆಳವಣಿಗೆಯನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ ಮತ್ತು ಬಹು ಗರ್ಭಧಾರಣೆಯ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಅಲ್ಟ್ರಾಸೌಂಡ್ ಮತ್ತು ತಳದ ತಾಪಮಾನಕ್ಕೆ ಅನುಗುಣವಾಗಿ ಅಂಡೋತ್ಪತ್ತಿ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ, ಕ್ಲೋಮಿಫೀನ್ ಪ್ರಮಾಣವನ್ನು ಪ್ರತಿ ನಂತರದ ಚಕ್ರದಲ್ಲಿ 50 ಮಿಗ್ರಾಂ ಹೆಚ್ಚಿಸಬಹುದು, ಇದು ದಿನಕ್ಕೆ 200 ಮಿಗ್ರಾಂ ತಲುಪುತ್ತದೆ. ಆದಾಗ್ಯೂ, 100-150 ಮಿಗ್ರಾಂ ಕ್ಲೋಮಿಫೆನ್ ಅನ್ನು ಶಿಫಾರಸು ಮಾಡುವಾಗ ಯಾವುದೇ ಪರಿಣಾಮವಿಲ್ಲದಿದ್ದರೆ, ಡೋಸ್ನಲ್ಲಿ ಮತ್ತಷ್ಟು ಹೆಚ್ಚಳವು ಅಪ್ರಾಯೋಗಿಕವಾಗಿದೆ ಎಂದು ಅನೇಕ ವೈದ್ಯರು ನಂಬುತ್ತಾರೆ. 3 ತಿಂಗಳವರೆಗೆ ಗರಿಷ್ಠ ಪ್ರಮಾಣದಲ್ಲಿ ಅಂಡೋತ್ಪತ್ತಿ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ, ರೋಗಿಯನ್ನು ಕ್ಲೋಮಿಫೆನ್ಗೆ ನಿರೋಧಕವೆಂದು ಪರಿಗಣಿಸಬಹುದು. ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಚೋದನೆಯ ಪರಿಣಾಮಕಾರಿತ್ವದ ಮಾನದಂಡಗಳು ಹೀಗಿವೆ:
- 12-14 ದಿನಗಳವರೆಗೆ ಹೈಪರ್ಥರ್ಮಿಕ್ ಬಾಸಲ್ ತಾಪಮಾನದೊಂದಿಗೆ ನಿಯಮಿತ ಮುಟ್ಟಿನ ಚಕ್ರಗಳ ಪುನಃಸ್ಥಾಪನೆ,
- ಚಕ್ರದ ಎರಡನೇ ಹಂತದ ಮಧ್ಯದಲ್ಲಿ ಪ್ರೊಜೆಸ್ಟರಾನ್ ಮಟ್ಟವು 5 ng / ml ಆಗಿದೆ. ಮತ್ತು ಹೆಚ್ಚು, LH ನ ಪೂರ್ವ-ಅಂಡೋತ್ಪತ್ತಿ ಶಿಖರ,
- ಚಕ್ರದ 13-15 ನೇ ದಿನದಂದು ಅಂಡೋತ್ಪತ್ತಿಯ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಚಿಹ್ನೆಗಳು:
- ಕನಿಷ್ಠ 18 ಮಿಮೀ ವ್ಯಾಸವನ್ನು ಹೊಂದಿರುವ ಪ್ರಬಲ ಕೋಶಕ ಇರುವಿಕೆ.,
- ಎಂಡೊಮೆಟ್ರಿಯಲ್ ದಪ್ಪವು 8-10 ಮಿ.ಮೀ ಗಿಂತ ಕಡಿಮೆಯಿಲ್ಲ.
ಈ ಸೂಚಕಗಳ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ, ಮಾನವ ಕೋರಿಯಾನಿಕ್ ಗೊನಡೋಟ್ರೋಪಿನ್ನ 7500-10000 ಐಯು ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಮಾಣವನ್ನು ನಿರ್ವಹಿಸುವಂತೆ ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ - ಎಚ್ಸಿಜಿ (ಪ್ರೊಫೇಸ್, ಕೋರಗನ್, ಕೊಳೆತ), ನಂತರ ಅಂಡೋತ್ಪತ್ತಿಯನ್ನು 36-48 ಗಂಟೆಗಳ ನಂತರ ಗುರುತಿಸಲಾಗುತ್ತದೆ. ಕ್ಲೋಮಿಫೆನ್ನೊಂದಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಿದಾಗ, ಅದನ್ನು ಮನಸ್ಸಿನಲ್ಲಿಟ್ಟುಕೊಳ್ಳಬೇಕು ಲೋಳೆಯ ("ಒಣ ಕುತ್ತಿಗೆ"), ಇದು ವೀರ್ಯದ ಒಳಹೊಕ್ಕು ತಡೆಯುತ್ತದೆ ಮತ್ತು ಎಂಡೊಮೆಟ್ರಿಯಂನ ಪ್ರಸರಣವನ್ನು ತಡೆಯುತ್ತದೆ ಮತ್ತು ಮೊಟ್ಟೆಯ ಫಲೀಕರಣದ ಸಂದರ್ಭದಲ್ಲಿ ದುರ್ಬಲಗೊಂಡ ಕಸಿ ಮಾಡುವಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. Drug ಷಧದ ಈ ಅನಪೇಕ್ಷಿತ ಪರಿಣಾಮಗಳನ್ನು ತೊಡೆದುಹಾಕಲು, ಕ್ಲೋಮಿಫೆನ್ ತೆಗೆದುಕೊಂಡ ನಂತರ 1-2 ಮಿಗ್ರಾಂ ನೈಸರ್ಗಿಕ ಈಸ್ಟ್ರೊಜೆನ್ಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಅಥವಾ ಗರ್ಭಕಂಠದ ಲೋಳೆಯ ಪ್ರವೇಶಸಾಧ್ಯತೆಯನ್ನು ಹೆಚ್ಚಿಸಲು ಮತ್ತು ಎಂಡೊಮೆಟ್ರಿಯಂನ ಪ್ರಸರಣವನ್ನು ಹೆಚ್ಚಿಸಲು ಚಕ್ರದ 10 ರಿಂದ 14 ನೇ ದಿನದವರೆಗೆ ಅವುಗಳ ಸಂಶ್ಲೇಷಿತ ಸಾದೃಶ್ಯಗಳು (ಮೈಕ್ರೊಫೊಲಿನ್).
ಲೂಟಿಯಲ್ ಹಂತದ ಕೊರತೆಯ ಸಂದರ್ಭದಲ್ಲಿ, 16 ರಿಂದ 25 ನೇ ದಿನದವರೆಗೆ ಚಕ್ರದ ಎರಡನೇ ಹಂತದಲ್ಲಿ ಪ್ರೊಜೆಸ್ಟೋಜೆನ್ಗಳನ್ನು ನೇಮಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಅದೇ ಸಮಯದಲ್ಲಿ, ಪ್ರೊಜೆಸ್ಟರಾನ್ ಸಿದ್ಧತೆಗಳು (ಡುಫಾಸ್ಟನ್, ಉಟ್ರೋಜೆಸ್ತಾನ್) ಯೋಗ್ಯವಾಗಿದೆ.
ಕ್ಲೋಮಿಫೆನ್ನೊಂದಿಗಿನ ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಚೋದನೆಯ ಆವರ್ತನವು ಸರಿಸುಮಾರು 60-65%, 32-35% ಪ್ರಕರಣಗಳಲ್ಲಿ ಗರ್ಭಧಾರಣೆಯ ಆಕ್ರಮಣ, ಬಹು ಗರ್ಭಧಾರಣೆಯ ಆವರ್ತನ, ಮುಖ್ಯವಾಗಿ ಅವಳಿಗಳು 5-6%, ಅಪಸ್ಥಾನೀಯ ಗರ್ಭಧಾರಣೆಯ ಅಪಾಯ ಮತ್ತು ಸ್ವಯಂಪ್ರೇರಿತ ಗರ್ಭಪಾತದ ಜನಸಂಖ್ಯೆಗಿಂತ ಹೆಚ್ಚಿಲ್ಲ. ಅಂಡೋತ್ಪತ್ತಿ ಚಕ್ರಗಳ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಗರ್ಭಧಾರಣೆಯ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ, ಲ್ಯಾಪರೊಸ್ಕೋಪಿ ಸಮಯದಲ್ಲಿ ಪೆರಿಟೋನಿಯಲ್ ಬಂಜೆತನದ ಅಂಶಗಳನ್ನು ಹೊರಗಿಡುವ ಅಗತ್ಯವಿದೆ.
ಕ್ಲೋಮಿಫೆನ್ಗೆ ಪ್ರತಿರೋಧದೊಂದಿಗೆ, ಗೊನಡೋಟ್ರೋಪಿಕ್ drugs ಷಧಿಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ - ನೇರ ಪ್ರಚೋದಕ ಅಂಡೋತ್ಪತ್ತಿ. Men ತುಬಂಧಕ್ಕೊಳಗಾದ ಮಹಿಳೆಯರ ಮೂತ್ರದಿಂದ ತಯಾರಿಸಿದ ಮಾನವ ಮುಟ್ಟು ನಿಲ್ಲುತ್ತಿರುವ ಗೊನಡೋಟ್ರೋಪಿನ್ (ಎಚ್ಎಂಜಿ) ಅನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಎಚ್ಎಂಜಿ ಸಿದ್ಧತೆಗಳಲ್ಲಿ ಎಲ್ಹೆಚ್ ಮತ್ತು ಎಫ್ಎಸ್ಹೆಚ್, ತಲಾ 75 ಐಯು (ಪರ್ಗೋನಲ್, ಮೆನೋಗಾನ್, ಮೆನೋಪುರ್, ಇತ್ಯಾದಿ) ಇರುತ್ತದೆ. ಗೊನಡೋಟ್ರೋಪಿನ್ಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡುವಾಗ, ರೋಗಿಗೆ ಅನೇಕ ಗರ್ಭಧಾರಣೆಯ ಅಪಾಯ, ಸಂಭವನೀಯ ಬೆಳವಣಿಗೆಯ ಬಗ್ಗೆ ತಿಳಿಸಬೇಕು ಅಂಡಾಶಯದ ಹೈಪರ್ ಸ್ಟಿಮ್ಯುಲೇಶನ್ ಸಿಂಡ್ರೋಮ್, ಜೊತೆಗೆ ಚಿಕಿತ್ಸೆಯ ಹೆಚ್ಚಿನ ವೆಚ್ಚ. ಗರ್ಭಾಶಯ ಮತ್ತು ಕೊಳವೆಗಳ ರೋಗಶಾಸ್ತ್ರವನ್ನು ಹೊರತುಪಡಿಸಿದ ನಂತರವೇ ಚಿಕಿತ್ಸೆಯನ್ನು ಕೈಗೊಳ್ಳಬೇಕು, ಹಾಗೆಯೇ ಬಂಜೆತನದ ಪುರುಷ ಅಂಶ. ಚಿಕಿತ್ಸೆಯ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ, ಫೋಲಿಕ್ಯುಲೊಜೆನೆಸಿಸ್ ಮತ್ತು ಎಂಡೊಮೆಟ್ರಿಯಲ್ ಸ್ಥಿತಿಯ ಟ್ರಾನ್ಸ್ವಾಜಿನಲ್ ಅಲ್ಟ್ರಾಸೌಂಡ್ ಮೇಲ್ವಿಚಾರಣೆ ಕಡ್ಡಾಯವಾಗಿದೆ. 17 ಮಿಮೀ ವ್ಯಾಸವನ್ನು ಹೊಂದಿರುವ ಕನಿಷ್ಠ ಒಂದು ಕೋಶಕವಿದ್ದಾಗ, 7500-10000 ಐಯು ಡೋಸ್ನಲ್ಲಿ ಎಚ್ಸಿಜಿಯ ಒಂದೇ ಆಡಳಿತದಿಂದ ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ. 16 ಮಿ.ಮೀ ಗಿಂತ ಹೆಚ್ಚು ವ್ಯಾಸವನ್ನು ಹೊಂದಿರುವ 2 ಕ್ಕಿಂತ ಹೆಚ್ಚು ಕಿರುಚೀಲಗಳು ಪತ್ತೆಯಾದರೆ. ಅಥವಾ 14 ಕಿರುಚೀಲಗಳು 14 ಮಿ.ಮೀ ಗಿಂತ ಹೆಚ್ಚು ವ್ಯಾಸವನ್ನು ಹೊಂದಿರುತ್ತವೆ. ಅನೇಕ ಗರ್ಭಧಾರಣೆಯ ಅಪಾಯದಿಂದಾಗಿ ಎಚ್ಸಿಜಿ ಆಡಳಿತವು ಅನಪೇಕ್ಷಿತವಾಗಿದೆ.
ಗೊನಡೋಟ್ರೋಪಿನ್ಗಳೊಂದಿಗೆ ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಚೋದಿಸಿದಾಗ, ಗರ್ಭಧಾರಣೆಯ ಪ್ರಮಾಣವು 60% ಕ್ಕೆ ಏರುತ್ತದೆ, ಬಹು ಗರ್ಭಧಾರಣೆಯ ಅಪಾಯ 10-25%, ಅಪಸ್ಥಾನೀಯ ಗರ್ಭಧಾರಣೆ 2.5-6%, ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಕೊನೆಗೊಳ್ಳುವ ಚಕ್ರಗಳಲ್ಲಿ ಸ್ವಯಂಪ್ರೇರಿತ ಗರ್ಭಪಾತಗಳು 12-30% ತಲುಪುತ್ತವೆ, ಅಂಡಾಶಯದ ಹೈಪರ್ಸ್ಟಿಮ್ಯುಲೇಶನ್ ಸಿಂಡ್ರೋಮ್ 5 ರಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ -6% ಪ್ರಕರಣಗಳು.
ಹಾರ್ಮೋನ್ ಚಿಕಿತ್ಸೆಯ ಅಪಾಯ ಏನು?
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಕಾಯಿಲೆ ಪ್ರತ್ಯೇಕ ರೋಗವಲ್ಲ, ಆದರೆ ಇತರ ಕಾಯಿಲೆಗಳ ಕಾರಣ ಅಥವಾ ಅಡ್ಡಪರಿಣಾಮವನ್ನು ಪ್ರತಿನಿಧಿಸುತ್ತದೆ. ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಕಾಯಿಲೆಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವ ಮೊದಲು, ಈ ಕಾಯಿಲೆಯ ಉಪಸ್ಥಿತಿಯನ್ನು ನೀವು ನಿಖರವಾಗಿ ಪರಿಶೀಲಿಸಬೇಕು. ಇದನ್ನು ಮಾಡಲು, ಸಂತಾನೋತ್ಪತ್ತಿ ವ್ಯವಸ್ಥೆಯ ಕಾರ್ಯಚಟುವಟಿಕೆಯ ಸಮಸ್ಯೆಗಳ ಮೊದಲ ಚಿಹ್ನೆಗಳಲ್ಲಿ, ನೀವು ವೈದ್ಯಕೀಯ ಸಂಸ್ಥೆಗೆ ಭೇಟಿ ನೀಡಬೇಕು, ಅಲ್ಲಿ ತಜ್ಞರು ರೋಗನಿರ್ಣಯದ ಕ್ರಮಗಳ ಸರಣಿಯನ್ನು ನಡೆಸುತ್ತಾರೆ, ಅವುಗಳಲ್ಲಿ ಒಂದು ಅನಾಮ್ನೆಸಿಸ್ ಅನ್ನು ಸಂಗ್ರಹಿಸುವುದು. ಆಂಡ್ರೋಜೆನ್ಗಳು ಮತ್ತು ಈಸ್ಟ್ರೋಜೆನ್ಗಳು, ಇನ್ಸುಲಿನ್ ಹೈಪರ್ಸೆಕ್ರಿಷನ್ ಹೆಚ್ಚಿದ ಸ್ರವಿಸುವಿಕೆ ಇದೆ.
ಹಾರ್ಮೋನ್ ಚಿಕಿತ್ಸೆಯು ಹಾರ್ಮೋನುಗಳ ಅಡ್ಡಿಗೆ ಕಾರಣವಾಗಬಹುದು.
ಸಮಸ್ಯೆಯು ಹಾರ್ಮೋನುಗಳ ಅಡ್ಡಿಗಳಿಂದ ಉಂಟಾಗುವ ರೋಗಶಾಸ್ತ್ರೀಯ ಪರಿಸ್ಥಿತಿಗಳ ಸಂಖ್ಯೆಯನ್ನು ಸೂಚಿಸುತ್ತದೆ. ಆಗಾಗ್ಗೆ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಮುಟ್ಟಿನ ಅಕ್ರಮಗಳು ಮತ್ತು ಮಗುವಿನ ಗರ್ಭಧಾರಣೆಯ ಸಮಸ್ಯೆಗಳೊಂದಿಗೆ ಸಂಯೋಜಿಸಲ್ಪಟ್ಟಿದೆ. ಸಿಂಡ್ರೋಮ್ ಅನ್ನು ಎದುರಿಸಲು ಅಗತ್ಯವಿರುವ ಮುಖ್ಯ ಅಂಶಗಳು:
- ಸರಿಯಾದ ಆಹಾರವನ್ನು ಗಮನಿಸಿ,
- ವ್ಯವಸ್ಥಿತ ಕ್ರೀಡೆ
- ಆಲ್ಕೊಹಾಲ್ ಮತ್ತು ಧೂಮಪಾನದ ಬಳಕೆಯಲ್ಲಿ ವ್ಯಕ್ತವಾಗುವ ಕೆಟ್ಟ ಅಭ್ಯಾಸಗಳಿಂದ ದೂರವಿರುವುದು,
- ಸ್ವಂತ ತೂಕ ನಿಯಂತ್ರಣ.
ಹಾರ್ಮೋನುಗಳ drugs ಷಧಿಗಳ ಸಾಮಾನ್ಯೀಕರಣಕ್ಕೆ ಮುಖ್ಯ ಚಿಕಿತ್ಸೆ ವಿಶೇಷ .ಷಧಿಗಳ ಬಳಕೆಯಾಗಿದೆ. ದುರದೃಷ್ಟವಶಾತ್, ಈ ಕಾಯಿಲೆಗೆ ಯಾವುದೇ ವಿಶೇಷ ಪರಿಹಾರಗಳಿಲ್ಲ, ಆದರೆ ಕೆಲವು ations ಷಧಿಗಳು ಇತರ ಗಂಭೀರ ಕಾಯಿಲೆಗಳ ಸಾಧ್ಯತೆಯನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, ಉದಾಹರಣೆಗೆ, ಮಧುಮೇಹ, ಗರ್ಭಾಶಯದ ಆಂಕೊಲಾಜಿ, ಬಂಜೆತನ, ಹೃದ್ರೋಗ ಇತ್ಯಾದಿ.
ಭವಿಷ್ಯದಲ್ಲಿ ರೋಗಿಯು ಗರ್ಭಿಣಿಯಾಗಲು ಬಯಸದಿದ್ದರೆ, ಚಿಕಿತ್ಸಕ ಚಿಕಿತ್ಸೆಗೆ ಸಂಯೋಜಿತ ಗರ್ಭನಿರೋಧಕಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಅದರ ಆಂಟಿಆಂಡ್ರೊಜೆನಿಕ್ ಗುಣಲಕ್ಷಣಗಳಿಂದಾಗಿ, ಮುಟ್ಟಿನ ಚಕ್ರದ ನಿಯಂತ್ರಣವು ಸಂಭವಿಸುತ್ತದೆ. ಕೆಳಗಿನ drugs ಷಧಿಗಳು ಈ ಗುಣಗಳನ್ನು ಹೊಂದಿವೆ:
ಕ್ಲೋಯ್ ಜನನ ನಿಯಂತ್ರಣ ಮಾತ್ರೆಗಳು
ಸಿಒಸಿಗಳ ಆಂಟಿಆಂಡ್ರೊಜೆನಿಕ್ ಪರಿಣಾಮದ ಪರಿಣಾಮದ ವೈಫಲ್ಯವಿದ್ದರೆ, ಅವುಗಳನ್ನು stru ತುಚಕ್ರದ 5 ರಿಂದ 15 ನೇ ದಿನದವರೆಗೆ ಆಂಟಿಆಂಡ್ರೋಜೆನ್ (ಆಂಡ್ರೊಕೂರ್) ಸೇವನೆಯೊಂದಿಗೆ ಸಂಯೋಜಿಸಲಾಗುತ್ತದೆ. ಈ ಚಿಕಿತ್ಸೆಯನ್ನು ಎಲ್ಲಾ ರಕ್ತದ ಎಣಿಕೆಗಳ ನಿಯಂತ್ರಣದೊಂದಿಗೆ ಸಂಯೋಜಿಸಲಾಗಿದೆ ಎಂದು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಿ. ಚಿಕಿತ್ಸೆಯ ಅವಧಿ 6-12 ತಿಂಗಳುಗಳವರೆಗೆ ಇರುತ್ತದೆ.
ಹಾರ್ಮೋನುಗಳ drugs ಷಧಗಳು ವಿವಿಧ ಅಡ್ಡಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತವೆ ಎಂಬುದನ್ನು ಗಮನಿಸಬೇಕು, ಮುಖ್ಯವಾಗಿ ಮಹಿಳೆಯು ಭವಿಷ್ಯದಲ್ಲಿ ಮಕ್ಕಳನ್ನು ಹೊಂದಲು ಸಾಧ್ಯವಿಲ್ಲ. ಇದಲ್ಲದೆ, stru ತುಚಕ್ರವು ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ ಮತ್ತು ಸಾಮಾನ್ಯವಾಗಿ ಗಂಭೀರ ಆರೋಗ್ಯ ಸಮಸ್ಯೆಗಳು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ.ಸ್ವಯಂ- ation ಷಧಿಗಳನ್ನು ತ್ಯಜಿಸುವುದು ಮತ್ತು ನಿಮ್ಮ ಸ್ಥಿತಿಯನ್ನು ನಿರ್ಲಕ್ಷಿಸುವುದು ಬಹಳ ಮುಖ್ಯ, ಆದ್ದರಿಂದ ನೀವು ನಿಯಮಿತವಾಗಿ ವೈದ್ಯಕೀಯ ಸಂಸ್ಥೆಗೆ ಭೇಟಿ ನೀಡಬೇಕಾದರೆ ಹಾಜರಾಗುವ ವೈದ್ಯರು ಅಧ್ಯಯನವನ್ನು ಪತ್ತೆ ಹಚ್ಚುತ್ತಾರೆ ಮತ್ತು ಸರಿಪಡಿಸುತ್ತಾರೆ.
ಸರಿಯಾದ ಮತ್ತು ಸಮಯೋಚಿತ ಚಿಕಿತ್ಸೆಯಿಂದ, ಮುನ್ನರಿವು ಅನುಕೂಲಕರವಾಗಿರುತ್ತದೆ, ರೋಗಲಕ್ಷಣಗಳು ದೂರವಾಗಬಹುದು, ಮತ್ತು ಮಹಿಳೆ ಆರೋಗ್ಯವಂತ ಮಗುವಿಗೆ ಹೆರಿಗೆ ಮತ್ತು ಜನ್ಮ ನೀಡಬಹುದು. ಆದಾಗ್ಯೂ, ಜೀವನದುದ್ದಕ್ಕೂ ಹಾರ್ಮೋನುಗಳ ಗೋಳವನ್ನು ನಿಯಂತ್ರಿಸುವುದು ಅಗತ್ಯವಾಗಿರುತ್ತದೆ. ಹೇಗಾದರೂ, ಚಿಕಿತ್ಸೆ ನೀಡದಿದ್ದರೆ ಅಥವಾ ಸಮಯ ಕಳೆದುಹೋದಾಗ, ಬಂಜೆತನವು ವರ್ಷಗಳವರೆಗೆ ಇರುತ್ತದೆ. ಮತ್ತು op ತುಬಂಧದ ಪ್ರಾರಂಭದ ನಂತರ, ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಸೇರಬಹುದು, ಈ ಸಂದರ್ಭದಲ್ಲಿ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯವನ್ನು ಹೇಗೆ ಗುಣಪಡಿಸುವುದು ಎಂಬ ಪ್ರಶ್ನೆಗೆ ಉತ್ತರಿಸುವುದು ಹೆಚ್ಚು ಕಷ್ಟ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯಕ್ಕೆ ಹೇಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಬೇಕೆಂದು ಅನೇಕರು ಆಸಕ್ತಿ ಹೊಂದಿದ್ದಾರೆ, ಅನೇಕ ವಿಷಯಗಳಲ್ಲಿ ಚಿಕಿತ್ಸೆಯು ದೇಹಕ್ಕೆ ಹಾನಿಯ ಮಟ್ಟ, ಅಭಿವ್ಯಕ್ತಿಗಳು ಮತ್ತು ರೋಗದ ವೈವಿಧ್ಯತೆಯನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ, ಆದ್ದರಿಂದ, ಈ ಅಂಶಗಳಿಗೆ ಹೆಚ್ಚಿನ ಗಮನ ನೀಡಬೇಕು.
ಅಂಡಾಶಯದ ಪಾಲಿಸಿಸ್ಟೋಸಿಸ್ನಲ್ಲಿ ಸಿಯೋಫರಸ್ ಮತ್ತು ಗ್ಲೂಕೋಫೇಜ್
ಸಿಯೋಫೋರ್ ಮತ್ತು ಗ್ಲುಕೋಫೇಜ್ (ಸಿಯೋಫೋರ್, ಗ್ಲುಕೋಫೇಜ್, ಗ್ಲುಕೋಫೇಜ್ ಉದ್ದ) ಮೆಟ್ಫಾರ್ಮಿನ್ ಅನ್ನು ಒಳಗೊಂಡಿರುವ ce ಷಧೀಯ ಉತ್ಪನ್ನಗಳಾಗಿವೆ ಮತ್ತು ಇದನ್ನು ಹೆಚ್ಚಾಗಿ ಪಿಸಿಓಎಸ್ (ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್) ಹೊಂದಿರುವ ಮಹಿಳೆಯರಿಗೆ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಇರುವವರಲ್ಲಿ ಅಧಿಕ ರಕ್ತದ ಗ್ಲೂಕೋಸ್ಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು ವ್ಯಾಪಕವಾಗಿ ಬಳಸಲಾಗುವ ಇನ್ಸುಲಿನ್-ಸೆನ್ಸಿಟೈಸಿಂಗ್ ಬಿಗ್ವಾನೈಡ್ಗಳಿಗೆ ಅವು ಸೇರಿವೆ. ಇದೇ ರೀತಿಯ ಸಕಾರಾತ್ಮಕ ಪರಿಣಾಮದಿಂದಾಗಿ ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಮಹಿಳೆಯರಿಗೆ ಈ drugs ಷಧಿಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡಲು ಪ್ರಾರಂಭಿಸಿತು.
ಒಂದು ಹುಡುಗಿ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯವನ್ನು ಹೊಂದಿದ್ದರೆ, ಆಕೆಗೆ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧವೂ ಇರುವ ಸಾಧ್ಯತೆ ಇದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ರಕ್ತಪ್ರವಾಹದಿಂದ ಸ್ನಾಯುಗಳು ಮತ್ತು ಅಂಗಾಂಶಗಳಿಗೆ ಗ್ಲೂಕೋಸ್ (ಸಕ್ಕರೆ) ಸಾಗಿಸುವಾಗ ಇನ್ಸುಲಿನ್ ಕ್ರಿಯೆಗೆ ಪ್ರತಿಕ್ರಿಯಿಸುವ ಕೋಶಗಳ ಸಾಮರ್ಥ್ಯವು ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಮೆಟ್ಫಾರ್ಮಿನ್ ಇನ್ಸುಲಿನ್ಗೆ ಕೋಶದ ಪ್ರತಿಕ್ರಿಯೆಯನ್ನು ಸುಧಾರಿಸುತ್ತದೆ ಮತ್ತು ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಕೋಶಕ್ಕೆ ಸಾಗಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಪರಿಣಾಮವಾಗಿ, ದೇಹವು ಹೆಚ್ಚುವರಿ ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದಿಸುವ ಅಗತ್ಯವಿಲ್ಲ.
ಹಾರ್ಮೋನ್ ಮುಕ್ತ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಕಾಯಿಲೆ
ಚಿಕಿತ್ಸೆಯನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಸ್ತ್ರೀರೋಗತಜ್ಞರಿಂದ ಮಾತ್ರವಲ್ಲ, ಸ್ತ್ರೀರೋಗತಜ್ಞ-ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರಿಂದ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಇದು ಎಲ್ಲಾ ವೈದ್ಯಕೀಯ ಚಿಕಿತ್ಸೆಯಿಂದ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ, ಹಾರ್ಮೋನುಗಳ ಗೋಳವನ್ನು ಸ್ಥಿರಗೊಳಿಸಲು ಸಹಾಯ ಮಾಡುವ drugs ಷಧಗಳು. ದೇಹದ ತೂಕವನ್ನು ಕಡಿಮೆ ಮಾಡಲು, ಕ್ರೀಡೆಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡಲು ನಿಮಗೆ ಅನುಮತಿಸುವ ವಿಶೇಷ ಆಹಾರವನ್ನು ವೈದ್ಯರು ಶಿಫಾರಸು ಮಾಡಬಹುದು, ಏಕೆಂದರೆ ಹೆಚ್ಚಿನ ದೇಹದ ತೂಕ, ಹೆಚ್ಚು ಉಲ್ಬಣಗೊಂಡ ಹಾರ್ಮೋನುಗಳ ಅಸ್ವಸ್ಥತೆಗಳು. ಈ ರೋಗದ ಸೌಮ್ಯ ರೂಪಗಳಲ್ಲಿ, ತೂಕ ನಷ್ಟದ ನಂತರ ಎಲ್ಲಾ ಅಸ್ವಸ್ಥತೆಗಳು ಹಾದುಹೋಗಬಹುದು.
ದೇಹವು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಸರಿಯಾಗಿ ಬಳಸಲು ಸಹಾಯ ಮಾಡಲು ಮೆಟ್ಫಾರ್ಮಿನ್ ಅನ್ನು ಸೂಚಿಸಬಹುದು. ಒಂದು ವೇಳೆ ಮಹಿಳೆಯನ್ನು ಚಿಂತೆ ಮಾಡುವ ಬಂಜೆತನದ ಸಂದರ್ಭದಲ್ಲಿ, ವೈದ್ಯರು ಚಕ್ರದ ಮಧ್ಯದಲ್ಲಿ ಅಥವಾ ಇತರ .ಷಧಿಗಳ ಮಧ್ಯದಲ್ಲಿ ಕ್ಲೋಸ್ಟಿಲ್ಬೆಗಿಟ್ ಅನ್ನು ಸೂಚಿಸುವ ಮೂಲಕ ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಾರಂಭವನ್ನು ಉತ್ತೇಜಿಸುತ್ತಾರೆ. ಅಂಡೋತ್ಪತ್ತಿಯ ಆಕ್ರಮಣವನ್ನು ಅಲ್ಟ್ರಾಸೌಂಡ್ ನಿಯಂತ್ರಿಸುತ್ತದೆ. ತಜ್ಞರು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯವನ್ನು ಗಮನಿಸುತ್ತಾರೆ, drug ಷಧಿ ಚಿಕಿತ್ಸೆಯು ಉತ್ತಮ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ತೋರಿಸುತ್ತದೆ,
ಚಿಕಿತ್ಸೆಯು ನಿಷ್ಪರಿಣಾಮಕಾರಿಯಾಗಿದ್ದರೆ, ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞ-ಸ್ತ್ರೀರೋಗತಜ್ಞ ಲ್ಯಾಪರೊಸ್ಕೋಪಿಯನ್ನು ಶಿಫಾರಸು ಮಾಡುತ್ತಾರೆ (ಅಂಡಾಶಯದ ಚೀಲಗಳ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ ಅಥವಾ ಲೇಸರ್ ಹೊರಹಾಕುವಿಕೆ). ಕಾರ್ಯಾಚರಣೆಯು ಅದರ ಅಪಾಯಗಳನ್ನು ಹೊಂದಿದೆ: ಚರ್ಮವು ರೂಪುಗೊಳ್ಳಬಹುದು, ಅಂಡಾಶಯಗಳು ವಿರೂಪಗೊಳ್ಳಬಹುದು. ಇದನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಕೊನೆಯ ಉಪಾಯವಾಗಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ರೋಗದ ಕಾರಣಗಳು ಸಂಪೂರ್ಣವಾಗಿ ಅರ್ಥವಾಗದ ಕಾರಣ, ತಡೆಗಟ್ಟುವ ಕ್ರಮಗಳು ಸಹ ರೋಗವು ಸಂಭವಿಸುವುದಿಲ್ಲ ಎಂದು ಖಾತರಿಪಡಿಸುವುದಿಲ್ಲ. ಮತ್ತು ಇನ್ನೂ, ಮಹಿಳೆಯರು ಎಲ್ಲವನ್ನೂ ನಿಯಂತ್ರಿಸಬೇಕು, ಅವರ ಆರೋಗ್ಯವನ್ನು ಸೂಕ್ಷ್ಮವಾಗಿ ಗಮನಿಸಬೇಕು ಮತ್ತು ಮೊದಲ ಗೊಂದಲದ ಲಕ್ಷಣಗಳು ಕಾಣಿಸಿಕೊಂಡರೆ ವೈದ್ಯರನ್ನು ಸಂಪರ್ಕಿಸಿ.

ಚಿಕಿತ್ಸೆಯನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಸ್ತ್ರೀರೋಗತಜ್ಞ-ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರು ಸೂಚಿಸುತ್ತಾರೆ
ಅಂಕಿಅಂಶಗಳ ಪ್ರಕಾರ, ಇತ್ತೀಚಿನ ದಿನಗಳಲ್ಲಿ, ಸಂತಾನೋತ್ಪತ್ತಿ ವಯಸ್ಸಿನ ಸುಮಾರು 8-10% ಮಹಿಳೆಯರು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದಿಂದ ಬಳಲುತ್ತಿದ್ದಾರೆ, ಇದು stru ತುಚಕ್ರದ ವೈಫಲ್ಯಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ, ಕೆಲವೊಮ್ಮೆ ಮಹಿಳೆಯ ಸ್ಥಿತಿ ಮತ್ತು ಆಕೆಯ ಜೀವನದ ಗುಣಮಟ್ಟವನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಹದಗೆಡಿಸುತ್ತದೆ. ಹೇಗಾದರೂ, ಅತ್ಯಂತ ಗಂಭೀರವಾದ ತೊಡಕನ್ನು ಬಂಜೆತನದ ಸಂಭವ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ, ಮತ್ತು ಹೆರಿಗೆಯಾಗದ ಮಹಿಳೆಯರಲ್ಲಿ ಸಹ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಕಾಯಿಲೆಯ ವ್ಯುತ್ಪತ್ತಿ ಮತ್ತು ಕಾರಣಗಳು ರೋಗದ ಮುಂದಿನ ಚಿಕಿತ್ಸೆಯನ್ನು ನೇರವಾಗಿ ನಿಯಂತ್ರಿಸುತ್ತದೆ. ಈ ರೋಗವು ಅಂಡಾಶಯದಲ್ಲಿನ ಬದಲಾವಣೆಗಳಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟ ಒಂದು ರೀತಿಯ ಅಂತಃಸ್ರಾವಕ ಕಾಯಿಲೆಯಾಗಿದೆ.ವಿಶಿಷ್ಟವಾಗಿ, ಈ ಬದಲಾವಣೆಗಳು ನ್ಯೂರೋಎಂಡೋಕ್ರೈನ್ ಅಸ್ವಸ್ಥತೆಗಳಿಂದ ಉಂಟಾಗುತ್ತವೆ. ಅಂಡಾಶಯದ ಮೇಲೆ ಹೆಚ್ಚಿನ ಸಂಖ್ಯೆಯ ಚೀಲಗಳು ಬೆಳೆಯುತ್ತವೆ, ಇದು ಅನೋವ್ಯುಲೇಷನ್ ಸಮಯದಲ್ಲಿ ರೂಪುಗೊಳ್ಳುತ್ತದೆ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಬೆಳವಣಿಗೆಯ ಸಂಭವನೀಯ ಕಾರಣಗಳಲ್ಲಿ ಮಹಿಳೆಯರಲ್ಲಿ ಹಾರ್ಮೋನುಗಳ ಅಸಮತೋಲನ, ಆನುವಂಶಿಕ ಅಂಶಗಳು, ವಿವಿಧ ಜನನಾಂಗದ ಸೋಂಕುಗಳು ಮತ್ತು ಆಗಾಗ್ಗೆ ಒತ್ತಡದ ಸಂದರ್ಭಗಳು. ಇದಲ್ಲದೆ, ಈ ಕಾಯಿಲೆಯ ಸಂಭವವನ್ನು ಪ್ರಚೋದಿಸುವ ಅಂಶಗಳು ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್, ಅಧಿಕ ತೂಕ, ಹೆಚ್ಚಿನ ಸಂಖ್ಯೆಯ ಗರ್ಭಪಾತ ಅಥವಾ ಸ್ತ್ರೀರೋಗ ರೋಗಶಾಸ್ತ್ರ.

ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವೆಂದರೆ ಮಹಿಳೆಯರಲ್ಲಿ ಹಾರ್ಮೋನುಗಳ ಅಸಮತೋಲನ, ಆನುವಂಶಿಕ ಅಂಶ ಮತ್ತು ಜನನಾಂಗದ ಸೋಂಕುಗಳು
ಇದು ಸತತ ಹಂತಗಳನ್ನು ಒಳಗೊಂಡಿರುವ ಒಂದು ಸುದೀರ್ಘ ಪ್ರಕ್ರಿಯೆ ಎಂದು ಗಮನಿಸಬೇಕಾದ ಸಂಗತಿ. ಆರಂಭದಲ್ಲಿ, ಕಡಿಮೆ ಕ್ಯಾಲೋರಿ ಹೊಂದಿರುವ ಆಹಾರದ ಭಾಗಶಃ ಸೇವನೆಯಿಂದ ತೂಕವನ್ನು ಆದಷ್ಟು ಕಡಿಮೆ ಮಾಡುವುದು ಅವಶ್ಯಕ. ಕೊಬ್ಬಿನ ಮೀನು, ಕೋಳಿ ಮತ್ತು ಮಾಂಸ, ಮಸಾಲೆಯುಕ್ತ ಆಹಾರಗಳು, ಆಲ್ಕೋಹಾಲ್ ಮತ್ತು ಮಿಠಾಯಿಗಳನ್ನು ಆಹಾರದಿಂದ ಹೊರಗಿಡಲಾಗುತ್ತದೆ. Stru ತುಚಕ್ರವನ್ನು ನಿಯಂತ್ರಿಸುವ ಮತ್ತು ಆಂಡ್ರೋಜೆನ್ಗಳ ಪರಿಣಾಮವನ್ನು ಕಡಿಮೆ ಮಾಡುವ ಹಾರ್ಮೋನ್ ಹೊಂದಿರುವ drugs ಷಧಿಗಳ ಬಳಕೆಯ ಮೂಲಕ ಚಿಕಿತ್ಸೆಯು ಅನುಸರಿಸುತ್ತದೆ. ಹೆಚ್ಚುವರಿಯಾಗಿ, ಗರ್ಭಧಾರಣೆಯನ್ನು ಯೋಜಿಸುವಾಗ, ಸ್ಪಿರೊನೊಲ್ಯಾಕ್ಟೋನ್ ಅನ್ನು ಸೂಚಿಸಬಹುದು.
ಒಂದು ನಿರ್ದಿಷ್ಟ ಅವಧಿಗೆ ಸಂಪ್ರದಾಯವಾದಿ ಚಿಕಿತ್ಸೆಯು ಯಾವುದೇ ಪರಿಣಾಮವನ್ನು ಬೀರದಿದ್ದರೆ, ಲ್ಯಾಪರೊಸ್ಕೋಪಿಗೆ ಎಲ್ಲಾ ಸೂಚನೆಗಳು ಇವೆ. ಆದ್ದರಿಂದ, ಈಗಾಗಲೇ 75% ರೋಗಿಗಳಲ್ಲಿ 3 ತಿಂಗಳ ನಂತರ ಗರ್ಭಧಾರಣೆಯು ಸಂಭವಿಸುತ್ತದೆ, 50% - ಲ್ಯಾಪರೊಸ್ಕೋಪಿ ನಂತರ 6 ತಿಂಗಳೊಳಗೆ ಮತ್ತು 25% ರಲ್ಲಿ - 9 ತಿಂಗಳ ನಂತರ. ಆದರೆ ಮಹಿಳೆ ಗರ್ಭಿಣಿಯಾಗದಿದ್ದರೆ, ಆಕೆಗೆ ಅಂಡೋತ್ಪತ್ತಿಯ ಪ್ರಚೋದನೆಯನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಯಾವ ವಿಧಾನವು ಹೆಚ್ಚು ಪರಿಣಾಮಕಾರಿ?
ಪಾಲಿಸಿಸ್ಟಿಕ್ನಂತಹ ಗಂಭೀರ ಮತ್ತು ಅಪಾಯಕಾರಿ ಕಾಯಿಲೆಯೊಂದಿಗೆ ಅನೇಕ ಹುಡುಗಿಯರು ದೀರ್ಘಕಾಲ ಬದುಕುತ್ತಾರೆ. ಅವರಲ್ಲಿ ಕೆಲವರು ಭವಿಷ್ಯದಲ್ಲಿ ಗರ್ಭಿಣಿಯಾಗಲು ಯೋಜಿಸುವುದಿಲ್ಲ, ಆದ್ದರಿಂದ ಅವರು ಆರೋಗ್ಯದ ಬಗ್ಗೆ ನಿರ್ಲಕ್ಷ್ಯ ವಹಿಸುತ್ತಾರೆ, ಆದರೆ ಇತರರು ಹಾರ್ಮೋನುಗಳ ಬಳಕೆಯಿಲ್ಲದೆ ಚಿಕಿತ್ಸೆಯ ವಿಧಾನಗಳ ಅಸ್ತಿತ್ವವನ್ನು ನಂಬುವುದಿಲ್ಲ. ಅದೇನೇ ಇದ್ದರೂ, ಆಧುನಿಕ medicine ಷಧದಲ್ಲಿ ಇಂತಹ ವಿಧಾನಗಳು ಅಸ್ತಿತ್ವದಲ್ಲಿವೆ ಮತ್ತು ಸಕ್ರಿಯವಾಗಿ ಬಳಸಲ್ಪಡುತ್ತವೆ ಎಂದು ಅಧ್ಯಯನಗಳು ತೋರಿಸುತ್ತವೆ, ಮತ್ತು ವಿವಿಧ ವೇದಿಕೆಗಳಲ್ಲಿನ ಮಹಿಳೆಯರ ಸಕಾರಾತ್ಮಕ ವಿಮರ್ಶೆಗಳಿಂದ ಇದು ದೃ is ೀಕರಿಸಲ್ಪಟ್ಟಿದೆ.
ಈ ವಿಧಾನಗಳು ಈ ಕೆಳಗಿನ ಅಂಶಗಳನ್ನು ಒಳಗೊಂಡಿವೆ:
- ಸಕ್ರಿಯ ಬಿಂದುಗಳ ಮೇಲೆ ಪಾಯಿಂಟ್ ಪರಿಣಾಮ. ಹಿರುಡೋಥೆರಪಿ, ಅಕ್ಯುಪಂಕ್ಚರ್, ಆಕ್ಯುಪ್ರೆಶರ್, ಇತ್ಯಾದಿ. ಈ ಕುಶಲತೆಯಿಂದಾಗಿ, ಪುರುಷ-ಮಾದರಿಯ ಹಾರ್ಮೋನುಗಳ ಮಟ್ಟವು ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಮೂತ್ರಜನಕಾಂಗದ ಗ್ರಂಥಿಗಳ ಕಾರ್ಯಸಾಧ್ಯತೆಯನ್ನು ನಿಯಂತ್ರಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ಹಾರ್ಮೋನುಗಳ ಹಿನ್ನೆಲೆ ಸಾಮಾನ್ಯ ಸ್ಥಿತಿಗೆ ಬರುತ್ತದೆ.
- ಉರಿಯೂತದ ಚಿಕಿತ್ಸೆ. ಆಗಾಗ್ಗೆ, ಉರಿಯೂತದ ಪ್ರಕಾರದ ಗಂಭೀರ ದೀರ್ಘಕಾಲದ ಕಾಯಿಲೆಗಳ ಪರಿಣಾಮವಾಗಿ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಉದ್ಭವಿಸುತ್ತದೆ, ಇದು ಸ್ತ್ರೀ ಜನನಾಂಗದ ಪ್ರದೇಶದಲ್ಲಿ ಸ್ಥಳೀಕರಿಸಲ್ಪಡುತ್ತದೆ. ಸರಿಯಾದ ಚಿಕಿತ್ಸೆಯ ಕಾರಣದಿಂದಾಗಿ, ಉರಿಯೂತದ ನೋವನ್ನು ತೊಡೆದುಹಾಕಲು, ರಕ್ಷಣಾತ್ಮಕ ಕಾರ್ಯಗಳನ್ನು ಹೆಚ್ಚಿಸಲು ಸಾಧ್ಯವಿದೆ, ಇದು ರೋಗದ ಮರುಕಳಿಸುವಿಕೆಯ ವಿರುದ್ಧ ಅತ್ಯುತ್ತಮ ತಡೆಗಟ್ಟುವ ಕ್ರಮವಾಗಿರುತ್ತದೆ.
- ನರಮಂಡಲದ ನಿಯಂತ್ರಣ. ಈ ವ್ಯವಸ್ಥೆಯು ಅಂತಃಸ್ರಾವಕಕ್ಕೆ ನೇರವಾಗಿ ಸಂಬಂಧಿಸಿದೆ. ಮಹಿಳೆಯರಲ್ಲಿ ಪುರುಷ ಹಾರ್ಮೋನ್ ಸಾಂದ್ರತೆಯು ನರಗಳ ಸಹಾನುಭೂತಿಯ ವ್ಯವಸ್ಥೆಯ ಕಾರ್ಯನಿರ್ವಹಣೆಯ ಮೇಲೆ ಅವಲಂಬಿತವಾಗಿರುತ್ತದೆ. ಅದರ ಅತಿಯಾದ ಒತ್ತಡದ ಸಮಯದಲ್ಲಿ, ಟೆಸ್ಟೋಸ್ಟೆರಾನ್ ಅಂಶವು ಹೆಚ್ಚಾಗುತ್ತದೆ, ಇದು ಪಾಲಿಸಿಸ್ಟೋಸಿಸ್ನ ನೋಟಕ್ಕೆ ಒಂದು ಕಾರಣವಾಗಿದೆ.
- ಆಹಾರ ಪದ್ಧತಿ. ಪಿತ್ತಜನಕಾಂಗದ ತೊಂದರೆಗಳು ಹಾರ್ಮೋನುಗಳನ್ನು ತಟಸ್ಥಗೊಳಿಸುವ ಪ್ರಕ್ರಿಯೆಯನ್ನು ಸಂಕೀರ್ಣಗೊಳಿಸುತ್ತವೆ. ಜಡ ಜೀವನಶೈಲಿ ಮತ್ತು ಅತಿಯಾದ ದೇಹದ ತೂಕವು ಸಮಸ್ಯೆಯನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ. ನೀವು ಉತ್ತಮ ತಜ್ಞರ ಕಡೆಗೆ ತಿರುಗಿದರೆ, ನಂತರ ಅವರು ಸರಿಯಾದ ಆಹಾರವನ್ನು ಸೂಚಿಸುತ್ತಾರೆ, ಅದು ಅಗತ್ಯ ಉತ್ಪನ್ನಗಳನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ ಮತ್ತು ನಿಷೇಧಿಸಲಾಗಿದೆ. ಸರಿಯಾದ ಪೌಷ್ಠಿಕಾಂಶವನ್ನು ವ್ಯಾಯಾಮದೊಂದಿಗೆ ಸಂಯೋಜಿಸುವುದು ಒಳ್ಳೆಯದು.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಕಾಯಿಲೆಯು ಗಂಭೀರ ಕಾಯಿಲೆಯಾಗಿದ್ದು, ಇದು ಗಂಭೀರ ಅಭಿವ್ಯಕ್ತಿಗಳಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ, ಇದರಲ್ಲಿ ಮಹಿಳೆ ತನ್ನ ಸಂಪೂರ್ಣ ಸಂತಾನೋತ್ಪತ್ತಿ ಕಾರ್ಯಗಳನ್ನು ಕಳೆದುಕೊಳ್ಳಬಹುದು. ಅದಕ್ಕಾಗಿಯೇ, ರೋಗದ ಮೊದಲ ಅಭಿವ್ಯಕ್ತಿಗಳಲ್ಲಿ, ಅವರು ವೈದ್ಯಕೀಯ ಸಂಸ್ಥೆಯನ್ನು ಸಂಪರ್ಕಿಸುವುದು ಅವಶ್ಯಕ, ಅಲ್ಲಿ ಅವರು ದೇಹದ ಸಂಪೂರ್ಣ ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸುತ್ತಾರೆ ಮತ್ತು ಅತ್ಯಂತ ಪರಿಣಾಮಕಾರಿ ಚಿಕಿತ್ಸಕ ಚಿಕಿತ್ಸೆಯನ್ನು ಸೂಚಿಸುತ್ತಾರೆ.ಪಾಲಿಸಿಸ್ಟಿಕ್ ಕಾಯಿಲೆ ಎಂದರೆ ತಕ್ಷಣದ ಮತ್ತು ತುರ್ತು ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿರುವ ಅಪಾಯಕಾರಿ ಕಾಯಿಲೆ, ಇದಕ್ಕಾಗಿ, ಹಾರ್ಮೋನುಗಳ drugs ಷಧಗಳು, ಸಂಪ್ರದಾಯವಾದಿ ಚಿಕಿತ್ಸೆ ಮತ್ತು ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ ಹಸ್ತಕ್ಷೇಪವನ್ನು ಬಳಸಲಾಗುತ್ತದೆ.
ಪಿಸಿಓಎಸ್ಗೆ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆ
ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯನ್ನು ಪಿಸಿಓಎಸ್ನಲ್ಲಿ ಸಹ ಬಳಸಲಾಗುತ್ತದೆ, ಹೆಚ್ಚಾಗಿ ಬಂಜೆತನದ ಚಿಕಿತ್ಸೆಗಾಗಿ. ಲ್ಯಾಪರೊಸ್ಕೋಪಿಕ್ ಪ್ರವೇಶದಿಂದ ಕಾರ್ಯಾಚರಣೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ; ಸಾಮಾನ್ಯ ಅರಿವಳಿಕೆ ಅಡಿಯಲ್ಲಿ ಸಣ್ಣ isions ೇದನವನ್ನು ಮಾಡಲಾಗುತ್ತದೆ. ಪಿಸಿಓಎಸ್ ಚಿಕಿತ್ಸೆಗಾಗಿ ಎರಡು ಪ್ರಮುಖ ಕಾರ್ಯಾಚರಣೆಯ ವಿಧಾನಗಳಿವೆ - ಅಂಡಾಶಯದ ಬೆಣೆ-ಆಕಾರದ ection ೇದನ (ಅಂಡಾಶಯದ ಅಂಗಾಂಶಗಳನ್ನು ತೆಗೆದುಹಾಕಿ, ಇದು ಆಂಡ್ರೊಜೆನ್ಗಳನ್ನು ಅಧಿಕವಾಗಿ ಉತ್ಪಾದಿಸುತ್ತದೆ) ಮತ್ತು ಅಂಡಾಶಯದ ಎಲೆಕ್ಟ್ರೋಕಾಟೆರಿ (ಆಂಡ್ರೊಜೆನ್-ಉತ್ಪಾದಿಸುವ ಅಂಡಾಶಯದ ಅಂಗಾಂಶಗಳ ಪಾಯಿಂಟ್ ನಾಶ, ಬೆಣೆ-ಆಕಾರದ ವಿಂಗಡಣೆಗೆ ಹೋಲಿಸಿದರೆ ಕಾರ್ಯಾಚರಣೆಯು ಕಡಿಮೆ ಆಘಾತಕಾರಿ ಮತ್ತು ಕಡಿಮೆ ದೀರ್ಘವಾಗಿರುತ್ತದೆ). ಲ್ಯಾಪರೊಸ್ಕೋಪಿಕ್ ರಿಸೆಕ್ಷನ್ನ ಒಂದು ಪ್ರಯೋಜನವೆಂದರೆ ಆಗಾಗ್ಗೆ ಸಂಬಂಧಿಸಿದ ಪೆರಿಟೋನಿಯಲ್ ಬಂಜೆತನ ಅಂಶವನ್ನು (ಅಂಟಿಕೊಳ್ಳುವಿಕೆಗಳು, ಫಾಲೋಪಿಯನ್ ಟ್ಯೂಬ್ಗಳ ಅಡಚಣೆ) ತೆಗೆದುಹಾಕುವ ಸಾಮರ್ಥ್ಯ.
ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮವಾಗಿ, ಅಂಡೋತ್ಪತ್ತಿ ಪುನಃಸ್ಥಾಪನೆಯಾಗುತ್ತದೆ ಮತ್ತು 6-12 ತಿಂಗಳುಗಳಲ್ಲಿ ಮಹಿಳೆ ಮಗುವನ್ನು ಗರ್ಭಧರಿಸಬಹುದು. ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ನಂತರದ ಅವಧಿಯಲ್ಲಿ, 3-5 ದಿನಗಳ ನಂತರ, ಮುಟ್ಟಿನಂತಹ ಪ್ರತಿಕ್ರಿಯೆಯನ್ನು ಗಮನಿಸಬಹುದು, ಮತ್ತು 2 ವಾರಗಳ ನಂತರ - ಅಂಡೋತ್ಪತ್ತಿ, ಇದನ್ನು ತಳದ ತಾಪಮಾನದಲ್ಲಿ ಪರೀಕ್ಷಿಸಲಾಗುತ್ತದೆ. 2-3 ಚಕ್ರಗಳಿಗೆ ಅಂಡೋತ್ಪತ್ತಿಯ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ ಕ್ಲೋಮಿಫೆನ್ನ ಹೆಚ್ಚುವರಿ ನೇಮಕಾತಿಯ ಅಗತ್ಯವಿರುತ್ತದೆ. ನಿಯಮದಂತೆ, ಗರ್ಭಧಾರಣೆಯು 6-12 ತಿಂಗಳುಗಳಲ್ಲಿ ಸಂಭವಿಸುತ್ತದೆ, ಭವಿಷ್ಯದಲ್ಲಿ ಗರ್ಭಧಾರಣೆಯ ಆವರ್ತನವು ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಕಾರ್ಯಾಚರಣೆಯ ನಂತರ ಬಹುನಿರೀಕ್ಷಿತ ಗರ್ಭಧಾರಣೆಯು ಒಂದು ವರ್ಷದೊಳಗೆ ಸಂಭವಿಸದಿದ್ದರೆ, ಹೆಚ್ಚಿನ ನಿರೀಕ್ಷೆಯು ಅರ್ಥವಾಗುವುದಿಲ್ಲ ಮತ್ತು ಮಹಿಳೆಯನ್ನು ಐವಿಎಫ್ (ವಿಟ್ರೊ ಫಲೀಕರಣದಲ್ಲಿ) ಆಶ್ರಯಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಚೋದನೆ ಮತ್ತು ಗರ್ಭಧಾರಣೆಯ ಪ್ರಾರಂಭದ ಮೇಲೆ ಹೆಚ್ಚಿನ ಪರಿಣಾಮದ ಹೊರತಾಗಿಯೂ, ಹೆಚ್ಚಿನ ವೈದ್ಯರು ಸುಮಾರು 5 ವರ್ಷಗಳ ನಂತರ ಪಿಸಿಓಎಸ್ನ ವೈದ್ಯಕೀಯ ರೋಗಲಕ್ಷಣಗಳ ಮರುಕಳಿಕೆಯನ್ನು ವರದಿ ಮಾಡುತ್ತಾರೆ. ಆದ್ದರಿಂದ, ಗರ್ಭಧಾರಣೆ ಮತ್ತು ಹೆರಿಗೆಯ ನಂತರ, ಪಿಸಿಓಎಸ್ ಮರುಕಳಿಸುವಿಕೆಯನ್ನು ತಡೆಗಟ್ಟುವುದು ಅವಶ್ಯಕ, ಇದು ಮುಖ್ಯವಾಗಿದೆ, ಎಂಡೊಮೆಟ್ರಿಯಲ್ ಹೈಪರ್ಪ್ಲಾಸ್ಟಿಕ್ ಪ್ರಕ್ರಿಯೆಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಅಪಾಯವನ್ನು ನೀಡಲಾಗಿದೆ. ಈ ಉದ್ದೇಶಕ್ಕಾಗಿ, ಸಿಒಸಿಗಳನ್ನು ಸೂಚಿಸುವುದು ಹೆಚ್ಚು ಸೂಕ್ತವಾಗಿದೆ, ಮೇಲಾಗಿ ಮೊನೊಫಾಸಿಕ್ (ಮಾರ್ವೆಲಾನ್, ಫೆಮೋಡೆನ್, ಡಯೇನ್, ಮರ್ಸಿಲಾನ್, ಇತ್ಯಾದಿ). COC ಗಳಿಗೆ ಕಳಪೆ ಸಹಿಷ್ಣುತೆಯೊಂದಿಗೆ, ಇದು ಅಧಿಕ ತೂಕದೊಂದಿಗೆ ಸಂಭವಿಸುತ್ತದೆ, ಚಕ್ರದ ಎರಡನೇ ಹಂತದಲ್ಲಿ ಗೆಸ್ಟಜೆನ್ಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡಬಹುದು: ಡುಫಾಸ್ಟನ್ 20 ಮಿಗ್ರಾಂ ಪ್ರಮಾಣದಲ್ಲಿ. ಚಕ್ರದ 16 ರಿಂದ 25 ನೇ ದಿನದವರೆಗೆ.
ಗರ್ಭಧಾರಣೆಯನ್ನು ಯೋಜಿಸದ ಮಹಿಳೆಯರು, ಸಂತಾನೋತ್ಪತ್ತಿ ವ್ಯವಸ್ಥೆಯ ಮೀಸಲು ಸಾಮರ್ಥ್ಯಗಳನ್ನು ಗುರುತಿಸುವ ಗುರಿಯನ್ನು ಹೊಂದಿರುವ ಕ್ಲೋಮಿಫೆನ್ನೊಂದಿಗೆ ಅಂಡೋತ್ಪತ್ತಿಯನ್ನು ಪ್ರಚೋದಿಸುವ ಮೊದಲ ಹಂತದ ನಂತರ, ಚಕ್ರವನ್ನು ನಿಯಂತ್ರಿಸಲು, ಹಿರ್ಸುಟಿಸಮ್ ಅನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಮತ್ತು ಹೈಪರ್ಪ್ಲಾಸ್ಟಿಕ್ ಪ್ರಕ್ರಿಯೆಗಳನ್ನು ತಡೆಯಲು COC ಗಳು ಅಥವಾ ಗೆಸ್ಟಜೆನ್ಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡಲು ಸಹ ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯ ಏಕೆ ಸಂಭವಿಸುತ್ತದೆ ಮತ್ತು ಅದನ್ನು ಹೇಗೆ ಗುರುತಿಸುವುದು
ಮಹಿಳೆಯರಲ್ಲಿ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಸಂಭವಿಸಲು ನಿಖರವಾದ ಕಾರಣ ತಿಳಿದಿಲ್ಲ, ಆದ್ದರಿಂದ, ನಿಸ್ಸಂದಿಗ್ಧವಾಗಿ ಚಿಕಿತ್ಸೆಯ ತಂತ್ರವನ್ನು ಪ್ರಸ್ತಾಪಿಸಲಾಗಿಲ್ಲ. ಚಿಕಿತ್ಸೆಯ ಯೋಜನೆಯನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಿದ ಆಧಾರದ ಮೇಲೆ ವಿವಿಧ ಸಿದ್ಧಾಂತಗಳನ್ನು ಮುಂದಿಡಲಾಗಿದೆ:
- ಹೈಪೋಥಾಲಾಮಿಕ್-ಪಿಟ್ಯುಟರಿ ವ್ಯವಸ್ಥೆಯ ವೈಫಲ್ಯ ಮತ್ತು ಹೈಪೋಥಾಲಮಸ್ನ ಹಾರ್ಮೋನುಗಳ ದುರ್ಬಲ ಸಂಶ್ಲೇಷಣೆ. ಅಂತಹ ಸ್ಥಿತಿಯು ಆನುವಂಶಿಕ ಬದಲಾವಣೆಗಳ ಪರಿಣಾಮವಾಗಿರಬಹುದು ಅಥವಾ ಕೆಲವು ಹಾನಿಕಾರಕ ಅಂಶಗಳ ಹಿನ್ನೆಲೆಯಲ್ಲಿ (ವರ್ಗಾವಣೆಗೊಂಡ ಸಾಂಕ್ರಾಮಿಕ ರೋಗಗಳು, ಒತ್ತಡ, ಸ್ವಯಂ ನಿರೋಧಕ ರೋಗಶಾಸ್ತ್ರ, ಇತ್ಯಾದಿ) ವಿರುದ್ಧ ಸಂಭವಿಸಬಹುದು,
- ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ. ಇದಲ್ಲದೆ, ಜೀವರಾಸಾಯನಿಕ ರೂಪಾಂತರಗಳ ಸಂಕೀರ್ಣ ಸರಪಳಿಯು ಹಾರ್ಮೋನುಗಳ ಬದಲಾವಣೆಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆಯು ಹೆಚ್ಚಾಗುತ್ತದೆ, ಲ್ಯುಟೈನೈಜಿಂಗ್ ಹಾರ್ಮೋನ್ ಮತ್ತು ಆಂಡ್ರೋಜೆನ್ಗಳ ಮಟ್ಟವು ಹೆಚ್ಚಾಗುತ್ತದೆ, ಈಸ್ಟ್ರೊಜೆನ್ನ ಅಂಶವು ಕಡಿಮೆಯಾಗುತ್ತದೆ,
- ಅಂಡಾಶಯದ ರೋಗಶಾಸ್ತ್ರ. ಈ ಸಿದ್ಧಾಂತದ ಪ್ರಕಾರ, ಸೈಟೋಕ್ರೋಮ್ ಪಿ 450 ಸಿ 17 ಉತ್ಪಾದನೆಯ ಉಲ್ಲಂಘನೆಯಿಂದ ಆಂಡ್ರೋಜೆನ್ ಮತ್ತು ಹಾರ್ಮೋನುಗಳ ಅಸಮತೋಲನದ ಅತಿಯಾದ ಸಂಶ್ಲೇಷಣೆ ಉಂಟಾಗುತ್ತದೆ.
ಅನೇಕ ವಿಜ್ಞಾನಿಗಳ ಪ್ರಕಾರ, ಅಧಿಕ ತೂಕದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಪಿಸಿಓಎಸ್ನೊಂದಿಗೆ, ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧವು ರೋಗದ ಬೆಳವಣಿಗೆಯಲ್ಲಿ ಪ್ರಮುಖ ಪಾತ್ರ ವಹಿಸುತ್ತದೆ. ಸಾಮಾನ್ಯ ತೂಕದಲ್ಲಿ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಆನುವಂಶಿಕ ವೈಫಲ್ಯದ ಪರಿಣಾಮವಾಗಿ ಹೆಚ್ಚಾಗಿ ಬೆಳೆಯುತ್ತದೆ.
ಪಿಸಿಓಎಸ್ ರೋಗನಿರ್ಣಯದಲ್ಲಿ, ಯುರೋಪಿಯನ್ ಸೊಸೈಟಿ ಫಾರ್ ಹ್ಯೂಮನ್ ರಿಪ್ರೊಡಕ್ಷನ್ ಅಂಡ್ ಭ್ರೂಣಶಾಸ್ತ್ರ ಮತ್ತು ಅಮೇರಿಕನ್ ಸೊಸೈಟಿ ಫಾರ್ ರಿಪ್ರೊಡಕ್ಟಿವ್ ಮೆಡಿಸಿನ್ (ಇಎಸ್ಹೆಚ್ಆರ್ಇ / ಎಎಸ್ಆರ್ಎಂ) ಮಾನದಂಡಗಳ ಪ್ರಕಾರ, ಮೂರು ಪ್ರಮುಖ ಲಕ್ಷಣಗಳನ್ನು ಗುರುತಿಸಲಾಗಿದೆ:
- ಮಹಿಳೆಯರಲ್ಲಿ ಹಿರ್ಸುಟಿಸಮ್ (ಅತಿಯಾದ ಕೂದಲು ಬೆಳವಣಿಗೆ) ಮತ್ತು / ಅಥವಾ ಹೈಪರಾಂಡ್ರೊಜೆನೆಮಿಯಾ (ರಕ್ತದಲ್ಲಿ ಹೆಚ್ಚಿನ ಮಟ್ಟದ ಆಂಡ್ರೋಜೆನ್ಗಳು),

ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಮುಖ್ಯ ಚಿಹ್ನೆಗಳಲ್ಲಿ ಅತಿಯಾದ ಪುರುಷ ದೇಹದ ಕೂದಲು ಬೆಳವಣಿಗೆ.
- ಅನೋವ್ಯುಲೇಷನ್ ಎನ್ನುವುದು ಅಂಡಾಶಯದಲ್ಲಿ ಪ್ರಬಲವಾದ ಕೋಶಕವು ಪ್ರಬುದ್ಧವಾಗದ ಸ್ಥಿತಿಯಾಗಿದೆ. ಬಂಜೆತನಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ
- ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಪ್ರತಿಧ್ವನಿಗಳು: ಅಲ್ಟ್ರಾಸೌಂಡ್ನ ಫಲಿತಾಂಶಗಳ ಪ್ರಕಾರ, 8 ಮಿ.ಮೀ.ವರೆಗಿನ ಗಾತ್ರದ 10 ಕ್ಕಿಂತ ಹೆಚ್ಚು ಕಿರುಚೀಲಗಳನ್ನು ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ, ಜೊತೆಗೆ ಅಂಡಾಶಯದ ಪರಿಮಾಣದಲ್ಲಿನ ಹೆಚ್ಚಳ ಮತ್ತು ಅವುಗಳ ಕ್ಯಾಪ್ಸುಲ್ ದಪ್ಪವಾಗುವುದು.
ಹದಿಹರೆಯದ ಹುಡುಗಿಯರು ಅಥವಾ ಯುವತಿಯರಲ್ಲಿ (ಸಾಮಾನ್ಯವಾಗಿ 30 ವರ್ಷ ವಯಸ್ಸಿನವರು) ಸ್ಕ್ಲೆರೊಪೊಲಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಕಾಯಿಲೆಯನ್ನು ಮೊದಲು ಕಂಡುಹಿಡಿಯಲಾಗುತ್ತದೆ. ಒಬ್ಬ ಮಹಿಳೆ ಸ್ವಯಂಪ್ರೇರಿತವಾಗಿ ಗರ್ಭಿಣಿಯಾಗಲು ಮತ್ತು ಮಗುವಿಗೆ ಜನ್ಮ ನೀಡುವುದನ್ನು ನಿರ್ವಹಿಸುತ್ತದೆ, ಆದರೆ ಹೆಚ್ಚಾಗಿ ಪಿಸಿಓಎಸ್ ದೀರ್ಘಕಾಲದ ಅನೋವ್ಯುಲೇಷನ್ ಮತ್ತು ಬಂಜೆತನಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಈ ಸಮಸ್ಯೆಯಿಂದ ಅವರು ವೈದ್ಯರ ಕಡೆಗೆ ತಿರುಗುತ್ತಾರೆ. ನೆನಪಿಟ್ಟುಕೊಳ್ಳುವುದು ಬಹಳ ಮುಖ್ಯ: ಮೊದಲಿನ ರೋಗನಿರ್ಣಯವನ್ನು ಮಾಡಲಾಗಿದ್ದು, ಸಮಸ್ಯೆಯನ್ನು ನಿಭಾಯಿಸುವುದು ಮತ್ತು ತೊಡಕುಗಳ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡುವುದು ಸುಲಭ. ವಯಸ್ಸಾದಂತೆ, ನಿಗದಿತ drugs ಷಧಿಗಳಿಗೆ ಅಂಡಾಶಯದ ಸೂಕ್ಷ್ಮತೆಯು ಕಳೆದುಹೋಗುತ್ತದೆ ಮತ್ತು ಹಾರ್ಮೋನುಗಳ ಸಮತೋಲನವನ್ನು ಪುನಃಸ್ಥಾಪಿಸುವುದು ತುಂಬಾ ಕಷ್ಟ.
ನಾನು ರೋಗಶಾಸ್ತ್ರಕ್ಕೆ ಚಿಕಿತ್ಸೆ ನೀಡಬೇಕೇ?
ಪಿಸಿಓಎಸ್ ದೀರ್ಘಕಾಲದ ರೋಗಶಾಸ್ತ್ರವಾಗಿದೆ, ಮತ್ತು ಅದನ್ನು ಒಮ್ಮೆ ಮತ್ತು ತೊಡೆದುಹಾಕಲು ಕೆಲಸ ಮಾಡುವುದಿಲ್ಲ. ನೀವು stru ತುಚಕ್ರದ ಸ್ಥಿರೀಕರಣವನ್ನು ಮಾತ್ರ ಸಾಧಿಸಬಹುದು ಮತ್ತು ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಾರಂಭಿಸಬಹುದು. ಮುಟ್ಟಿನ ನಿಯಮಿತವಾಗಿ ಮತ್ತು ಸಮಯಕ್ಕೆ ಬರುತ್ತದೆ, ದೀರ್ಘ ವಿಳಂಬವಿಲ್ಲದೆ, ಕಿರುಚೀಲಗಳು ಅಂಡಾಶಯದಲ್ಲಿ ಹಣ್ಣಾಗುತ್ತವೆ, ಮತ್ತು ಮಗುವನ್ನು ಗರ್ಭಧರಿಸಲು ಸಾಧ್ಯವಾಗುತ್ತದೆ. ರೋಗದ ಬೆಳವಣಿಗೆಯು ನಿಧಾನವಾಗುವುದು, ಆದರೆ ಸಂಪೂರ್ಣವಾಗಿ ನಿಲ್ಲುವುದಿಲ್ಲ. ಕಾಲಾನಂತರದಲ್ಲಿ, ಪಿಸಿಓಎಸ್ ಹಿಂತಿರುಗುತ್ತದೆ, ಮತ್ತು ಮಹಿಳೆಗೆ ಚಕ್ರವನ್ನು ಗುಣಪಡಿಸಲು ಮತ್ತು ಪುನಃಸ್ಥಾಪಿಸಲು ಸಮಯವಿರುವುದು ಮುಖ್ಯ, ಆದರೆ ಅವಳ ಸಂತಾನೋತ್ಪತ್ತಿ ಕಾರ್ಯವನ್ನು ಅರಿತುಕೊಳ್ಳುವುದು ಸಹ ಮುಖ್ಯವಾಗಿದೆ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಚಕ್ರದ ಅಡ್ಡಿ ಮತ್ತು ಬಂಜೆತನಕ್ಕೆ ಮಾತ್ರವಲ್ಲ. ರೋಗದ ಸುದೀರ್ಘ ಕೋರ್ಸ್ ಸಹವರ್ತಿ ರೋಗಶಾಸ್ತ್ರದ ಹೆಚ್ಚಿನ ಅಪಾಯದೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ. ಇವು ಅಂತಹ ರೋಗಗಳಾಗಿರಬಹುದು:
- ಎಂಡೊಮೆಟ್ರಿಯಂನ ಹೈಪರ್ಪ್ಲಾಸ್ಟಿಕ್ ಪ್ರಕ್ರಿಯೆಯು ಗರ್ಭಾಶಯದ ರಕ್ತಸ್ರಾವಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ ಮತ್ತು ಬಂಜೆತನಕ್ಕೆ ಮತ್ತೊಂದು ಕಾರಣವಾಗಿದೆ,
- ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧದಿಂದ ಉಂಟಾಗುತ್ತದೆ,
- ಹೃದಯರಕ್ತನಾಳದ ವ್ಯವಸ್ಥೆಯಲ್ಲಿ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ ಮತ್ತು ಇತರ ಅಸ್ವಸ್ಥತೆಗಳು.

ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯವು ಅಧಿಕ ರಕ್ತದೊತ್ತಡ ಮತ್ತು ಹೃದಯದ ಕೆಲಸಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ಇತರ ಕಾಯಿಲೆಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು.
ಚಿಕಿತ್ಸೆಯ ನಿರಾಕರಣೆ ಮುಟ್ಟಿನ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆಯ ಪ್ರಗತಿಗೆ ಮಾತ್ರವಲ್ಲ, ಆರೋಗ್ಯದಲ್ಲಿ ಸಾಮಾನ್ಯ ಕ್ಷೀಣತೆಗೂ ಅಪಾಯವನ್ನುಂಟು ಮಾಡುತ್ತದೆ. Negative ಣಾತ್ಮಕ ಪರಿಣಾಮಗಳನ್ನು ಬೆಳೆಸುವ ಅಪಾಯವು ವಯಸ್ಸಿನೊಂದಿಗೆ ಹೆಚ್ಚಾಗುತ್ತದೆ.
SPK ಯಲ್ಲಿ ಗ್ಲೂಕೋಫೇಜ್ ಮತ್ತು SIOFOR ಕೆಲಸ ಹೇಗೆ
- ಗ್ಲುಕೋಫೇಜ್ ಮತ್ತು ಸಿಯೋಫೋರ್ ಆಹಾರದಿಂದ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಕರುಳಿನ ಹೀರಿಕೊಳ್ಳುವಿಕೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
- ಗ್ಲುಕೋಫೇಜ್ ಯಕೃತ್ತಿನಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಉತ್ಪಾದನೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಸಂಗ್ರಹಿಸಲು ಯಕೃತ್ತು ಆಹಾರವನ್ನು ಬಳಸುತ್ತದೆ. ದೇಹವು ಒತ್ತಡಕ್ಕೊಳಗಾದಾಗ, ಮೆದುಳು ಮತ್ತು ಸ್ನಾಯುಗಳಿಗೆ ನೇರ ಶಕ್ತಿಯ ಮೂಲವನ್ನು ಪೂರೈಸಲು ಮತ್ತು ಒತ್ತಡವನ್ನು ನಿರ್ವಹಿಸಲು ಯಕೃತ್ತು ಸಂಗ್ರಹವಾಗಿರುವ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಬಿಡುಗಡೆ ಮಾಡುತ್ತದೆ. ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗಿನ ations ಷಧಿಗಳಾದ ಸಿಯೋಫೋರ್ ಮತ್ತು ಗ್ಲುಕೋಫೇಜ್ ಈ ಮೀಸಲು ಗ್ಲೂಕೋಸ್ನ ಉತ್ಪಾದನೆಯನ್ನು ತಡೆಯುತ್ತದೆ.
- ಮೂರನೆಯದಾಗಿ, ಬಹು ಮುಖ್ಯವಾಗಿ, ಅವು ಸ್ನಾಯು ಕೋಶಗಳ ಸೂಕ್ಷ್ಮತೆಯನ್ನು ಇನ್ಸುಲಿನ್ಗೆ ಹೆಚ್ಚಿಸುತ್ತವೆ.
ಇನ್ಸುಲಿನ್ ಜೀವಕೋಶಗಳಿಗೆ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ತಲುಪಿಸುವ ಹಾರ್ಮೋನ್ ಆಗಿದೆ. ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಮಹಿಳೆಯರು ಸಾಮಾನ್ಯವಾಗಿ “ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ” ವನ್ನು ಹೊಂದಿರುತ್ತಾರೆ, ಈ ಸ್ಥಿತಿಯಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಜೀವಕೋಶಗಳಿಗೆ ಚಲಿಸಲು ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದ ಇನ್ಸುಲಿನ್ ಅಗತ್ಯವಿರುತ್ತದೆ. ಗ್ಲುಕೋಫೇಜ್ ಮತ್ತು ಸಿಯೋಫೋರ್ ದೇಹವು ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಕಡಿಮೆ ಇನ್ಸುಲಿನ್ ನೊಂದಿಗೆ ಸಾಗಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ, ಇದರಿಂದಾಗಿ ಈ ಹಾರ್ಮೋನ್ ಮಟ್ಟವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
ಅನೇಕ ಮಹಿಳೆಯರಲ್ಲಿ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯಕ್ಕೆ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧವು ಮುಖ್ಯ ಕಾರಣವಾಗಿದೆ, ಮತ್ತು ಕೆಲವೊಮ್ಮೆ ಮಧುಮೇಹ.
ರಕ್ತದಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಮತ್ತು ಇನ್ಸುಲಿನ್ ತೀವ್ರವಾಗಿ ಇರುವುದರಿಂದ ಅಂತಹ ಮಹಿಳೆ ತನ್ನ ತೂಕವನ್ನು ನಿಯಂತ್ರಿಸಲು ಸಾಧ್ಯವಿಲ್ಲ, ಬಂಜೆತನ ಮತ್ತು ಹೃದಯ ಅಸ್ವಸ್ಥತೆಗಳು, ಕೆಲವು ರೀತಿಯ ಕ್ಯಾನ್ಸರ್ ಮತ್ತು ಸಹಜವಾಗಿ ಮಧುಮೇಹವನ್ನು ಬೆಳೆಸುವ ಅಪಾಯವಿದೆ.
ಓವರೀಸ್ನ ಪಾಲಿಸಿಸ್ಟೋಸಿಸ್ನಲ್ಲಿ ಸಿಯೋಫರ್: ವೈದ್ಯರ ವಿಮರ್ಶೆಗಳು
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಮತ್ತು ಅದರ ರೋಗಲಕ್ಷಣಗಳಾದ ಹೈಪರಾಂಡ್ರೊಜೆನಿಸಮ್ (ಮೊಡವೆ, ಹೆಚ್ಚುವರಿ ಕೂದಲು, ಬೋಳು), ಸಂತಾನೋತ್ಪತ್ತಿ ಅಸ್ವಸ್ಥತೆಗಳು (ಅನಿಯಮಿತ ಅವಧಿಗಳು, ಅನೋವ್ಯುಲೇಷನ್, ಬಂಜೆತನ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯಗಳು) ಮತ್ತು ಚಯಾಪಚಯ ಅಸ್ವಸ್ಥತೆಗಳು (ತೂಕ ಹೆಚ್ಚಾಗುವುದು, ಬೊಜ್ಜು), ಅನೇಕ ಮಹಿಳೆಯರಲ್ಲಿ ಹೈಪರ್ಇನ್ಸುಲಿನೆಮಿಯಾ ಮತ್ತು ಪ್ರತಿರೋಧದೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ ಇನ್ಸುಲಿನ್ ಗೆ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಚಿಕಿತ್ಸೆಗಾಗಿ ಸಿಯೋಫೋರ್: ಪಿಸಿಓಎಸ್ ಮೇಲೆ ಪರಿಣಾಮದ ಅಧ್ಯಯನ
ಗ್ಲುಕೋಫೇಜ್ ಅಥವಾ ಸಿಯೋಫೋರ್ನೊಂದಿಗಿನ ಚಿಕಿತ್ಸೆಯು ಹಿರ್ಸುಟಿಸಮ್ ಅನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, ಅಂಡೋತ್ಪತ್ತಿಗೆ ಕಾರಣವಾಗಬಹುದು ಮತ್ತು ಪಾಲಿಸಿಸ್ಟಿಕ್ನೊಂದಿಗೆ stru ತುಚಕ್ರವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುತ್ತದೆ ಎಂದು ಅಧ್ಯಯನಗಳು ತೋರಿಸಿವೆ. ಆದ್ದರಿಂದ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಮತ್ತು ಹೈಪರ್ಇನ್ಸುಲಿನೆಮಿಯಾ (ರಕ್ತದಲ್ಲಿನ ಹೆಚ್ಚುವರಿ ಇನ್ಸುಲಿನ್) ಹೊಂದಿರುವ 39 ಮಹಿಳೆಯರನ್ನು ಒಳಗೊಂಡ ಒಂದು ಅಧ್ಯಯನದ ಪ್ರಕಾರ, ಮೆಟ್ಫಾರ್ಮಿನ್ ಚಿಕಿತ್ಸೆಯು ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣ ಕಡಿಮೆಯಾಗಲು ಕಾರಣವಾಯಿತು, ಜೊತೆಗೆ ಒಟ್ಟು ಮತ್ತು ಉಚಿತ ಟೆಸ್ಟೋಸ್ಟೆರಾನ್, ಕ್ಲಿನಿಕಲ್ ಸೇರಿದಂತೆ ಅವರ ಸ್ಥಿತಿಯನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಸುಧಾರಿಸಿತು. ಹೈಪರಾಂಡ್ರೊಜೆನಿಸಂನ ಅಭಿವ್ಯಕ್ತಿಗಳು (ಮಹಿಳೆಯರಲ್ಲಿ ಆಂಡ್ರೋಜೆನ್ಗಳ ಅತಿಯಾದ ಉತ್ಪಾದನೆ), ಮತ್ತು ಸಾಮಾನ್ಯ ಮುಟ್ಟನ್ನು. ಆದಾಗ್ಯೂ, ಅಧ್ಯಯನಗಳು ವ್ಯಾಯಾಮ ಮತ್ತು ಆಹಾರದ ಕಾರಣದಿಂದಾಗಿ ತೂಕ ನಷ್ಟವು ಮುಟ್ಟನ್ನು ನಿಯಂತ್ರಿಸುವಲ್ಲಿ ಮತ್ತು ಹೈಪರಾಂಡ್ರೊಜೆನಿಸಂನ ಲಕ್ಷಣಗಳಷ್ಟೇ ಪರಿಣಾಮಕಾರಿ ಎಂದು ತೋರಿಸಿದೆ.
ಅಂಡಾಶಯಗಳ ಪಾಲಿಸಿಸ್ಟೋಸಿಸ್ನಲ್ಲಿ ಸಿಯೋಫರ್: ಹೇಗೆ ತೆಗೆದುಕೊಳ್ಳುವುದು
- ಪಿಸಿಓಎಸ್ ಚಿಕಿತ್ಸೆ ಗ್ಲುಕೋಫೇಜ್ ಅಥವಾ ಸಿಯೋಫೋರ್ನೊಂದಿಗೆ ಮಾತ್ರ
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯ ಹೊಂದಿರುವ ಮಹಿಳೆ ಚೆನ್ನಾಗಿ ಸಹಿಸಿಕೊಳ್ಳಬಲ್ಲ ಪ್ರಮಾಣದಲ್ಲಿ drug ಷಧಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ. ಈ ಡೋಸೇಜ್ ಅನ್ನು ತಕ್ಷಣವೇ ಸೂಚಿಸದಿದ್ದರೆ ಹೆಚ್ಚಿನ ಜನರು ದಿನಕ್ಕೆ ಮೂರು ಬಾರಿ 500 ಮಿಗ್ರಾಂ ತೆಗೆದುಕೊಳ್ಳಬಹುದು, ಆದರೆ ಕ್ರಮೇಣ ಹೆಚ್ಚಳದಿಂದಾಗಿ ಇದನ್ನು ಸಾಧಿಸಬಹುದು.
ವೈದ್ಯರು ಸಾಮಾನ್ಯವಾಗಿ ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗೆ drugs ಷಧಿಗಳನ್ನು ಸೂಚಿಸುತ್ತಾರೆ, ದಿನಕ್ಕೆ ಒಂದು ಬಾರಿ 500 ಮಿಗ್ರಾಂನಿಂದ ಪ್ರಾರಂಭಿಸಿ, ಮತ್ತು ಡೋಸೇಜ್ ಅನ್ನು ಪ್ರತಿ ವಾರಕ್ಕೆ ಎರಡು ಬಾರಿ 500 ಮಿಗ್ರಾಂಗೆ ಹೆಚ್ಚಿಸಿ, ನಂತರ ಇನ್ನೊಂದು ವಾರದ ನಂತರ ದಿನಕ್ಕೆ 500 ಮಿಗ್ರಾಂಗೆ 3 ಬಾರಿ ಹೆಚ್ಚಿಸಿ. ಅಡ್ಡಪರಿಣಾಮಗಳಿಂದಾಗಿ ಮಹಿಳೆಗೆ ಮೂರು ದಿನಗಳ ದೈನಂದಿನ ಪ್ರಮಾಣವನ್ನು ಸಹಿಸಲಾಗದಿದ್ದರೆ, ಆಕೆಯನ್ನು ಎರಡು ದಿನಗಳ ಡೋಸ್ನಲ್ಲಿ ಬಿಡಲಾಗುತ್ತದೆ.
ಪಿಸಿಓಎಸ್ ಚಿಕಿತ್ಸೆಗಾಗಿ ಗ್ಲುಕೋಫೇಜ್ನ ಅತ್ಯಂತ ಪರಿಣಾಮಕಾರಿ ಡೋಸ್ ಸಾಮಾನ್ಯವಾಗಿ ದಿನಕ್ಕೆ 500 ಮಿಗ್ರಾಂ 3 ಬಾರಿ. ನಿಯಮಿತ ಅಂಡೋತ್ಪತ್ತಿ ಸ್ಥಾಪನೆಯಾಗುವವರೆಗೆ ಅಥವಾ ವೈದ್ಯರು ಶಿಫಾರಸು ಮಾಡಿದ ತನಕ ನೀವು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದೊಂದಿಗೆ ಗ್ಲುಕೋಫೇಜ್ ಅನ್ನು ಕುಡಿಯಬೇಕು.
- ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದೊಂದಿಗೆ ಕ್ಲೋಮಿಫೆನ್ ಮತ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್ಗಳ ಜಂಟಿ ಸ್ವಾಗತ
ಗ್ಲುಕೋಫೇಜ್ ಅಥವಾ ಸಿಯೋಫೋರ್ ಅಂಡೋತ್ಪತ್ತಿ ಮತ್ತು ನಿಯಮಿತ ಮುಟ್ಟಿನ ಕಾರಣವಾಗದಿದ್ದರೆ, ಮುಂದಿನ ಹಂತವು ಚಿಕಿತ್ಸೆಗೆ ಕ್ಲೋಮಿಫೆನ್ ಅನ್ನು ಸೇರಿಸುವುದು.
ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಕ್ಲೋಮಿಫೆನ್ ಸಂಯೋಜನೆಯು ಅಂಡೋತ್ಪತ್ತಿಗೆ ಕಾರಣವಾಗದಿದ್ದರೆ, ವೈದ್ಯರು ಇತರ ಆಯ್ಕೆಗಳಿಗೆ ಹೋಗುತ್ತಾರೆ. ಗರ್ಭಧಾರಣೆಯನ್ನು ಸಾಧಿಸಲು ಸಾಮಾನ್ಯವಾಗಿ ಈ ಕೆಳಗಿನ ಚಿಕಿತ್ಸೆಗಳಲ್ಲಿ ಒಂದನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ:
ಕೆಲವು ಮಹಿಳೆಯರು ದೇಹದ ತೂಕವನ್ನು ಲೆಕ್ಕಿಸದೆ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಮತ್ತು ಅನಿಯಮಿತ ಅಥವಾ ಗೈರುಹಾಜರಿಯನ್ನು ಹೊಂದಿರುತ್ತಾರೆ. ಇತರರಲ್ಲಿ, ಪಿಸಿಓಎಸ್ ತೂಕ ಹೆಚ್ಚಾಗುವುದರೊಂದಿಗೆ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ. ಅಂತಹ ಮಹಿಳೆಯರು ತಾವು ಹಿಂದೆ ಅಂಡೋತ್ಪತ್ತಿ ಮಾಡಿದ್ದ ಮತ್ತು ಆರೋಗ್ಯಕರವಾಗಿದ್ದ ದೇಹದ ತೂಕಕ್ಕೆ ಮರಳಿದರೆ ನಿಯಮಿತವಾಗಿ ಅಂಡೋತ್ಪತ್ತಿ ಪುನರಾರಂಭಿಸುವ ಸಾಧ್ಯತೆಯಿದೆ.
ತೂಕ ನಷ್ಟವನ್ನು "ಚಿಕಿತ್ಸೆ" ಎಂದು ವೈದ್ಯರು ಪರಿಗಣಿಸದಿದ್ದರೂ, ಇದು ಫಲವತ್ತತೆಯನ್ನು ಪುನಃಸ್ಥಾಪಿಸಬಹುದು ಅಥವಾ ಬಂಜೆತನದ ಚಿಕಿತ್ಸೆಯನ್ನು ಸುಲಭಗೊಳಿಸುತ್ತದೆ, ಇದರಿಂದಾಗಿ ದೇಹವು .ಷಧಿಗಳಿಗೆ ಹೆಚ್ಚು ಒಳಗಾಗುತ್ತದೆ. ಬೊಜ್ಜು ಚಿಕಿತ್ಸೆಯು ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಮಹಿಳೆಯರಲ್ಲಿ ಗರ್ಭಧಾರಣೆಯ ಯಶಸ್ಸಿನ ಪ್ರಮಾಣವನ್ನು ಸುಧಾರಿಸುತ್ತದೆ; ಈ ಕಾರಣಕ್ಕಾಗಿ, ಗ್ಲುಕೋಫೇಜ್ ಅಥವಾ ಸಿಯೋಫೋರ್ ತೆಗೆದುಕೊಳ್ಳುವಾಗ, ಗುಣಪಡಿಸುವ ಪ್ರಕ್ರಿಯೆಯನ್ನು ವೇಗಗೊಳಿಸುವ ಆಹಾರಕ್ರಮವನ್ನು ಅನುಸರಿಸುವುದು ಉಪಯುಕ್ತವಾಗಿದೆ.
ಗ್ಲುಕೋಫೇಜ್ ಮತ್ತು ಸಿಯೋಫರ್: ಡ್ರಗ್ಸ್ನ ಜಾಹೀರಾತು ಪರಿಣಾಮಗಳು
ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಅದರ ಸಾದೃಶ್ಯಗಳು (ಗ್ಲುಕೋಫೇಜ್ ಮತ್ತು ಸಿಯೋಫೋರ್) ವ್ಯಾಪಕವಾದ ಅಡ್ಡಪರಿಣಾಮಗಳು ಮತ್ತು ಆರೋಗ್ಯ ಪರಿಣಾಮಗಳನ್ನು ಹೊಂದಿವೆ. ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯ ಹೊಂದಿರುವ ಅನೇಕ ಮಹಿಳೆಯರು, ಈ drugs ಷಧಿಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡುತ್ತಾರೆ, ದೇಹದ ವಿವಿಧ ವ್ಯವಸ್ಥೆಗಳ ಮೇಲೆ ನಕಾರಾತ್ಮಕ ಪರಿಣಾಮ ಬೀರುವುದರಿಂದ ಅವುಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದನ್ನು ನಿಲ್ಲಿಸಲು ಒತ್ತಾಯಿಸಲಾಗುತ್ತದೆ.
ಗ್ಲುಕೋಫೇಜ್ ತೆಗೆದುಕೊಳ್ಳುವ ಮಹಿಳೆಯರಲ್ಲಿ 10-25% ಜನರು ಅನಾರೋಗ್ಯದಿಂದ ಬಳಲುತ್ತಿದ್ದಾರೆ ಎಂದು ದೂರಿದ್ದಾರೆ. ಅವರು ಸಾಮಾನ್ಯ ಅಸ್ವಸ್ಥತೆ ಮತ್ತು ಆಯಾಸವನ್ನು ಅನುಭವಿಸುತ್ತಾರೆ, ಇದು ವಿಭಿನ್ನ ಸಮಯವನ್ನು ಹೊಂದಿರುತ್ತದೆ. Taking ಷಧಿ ತೆಗೆದುಕೊಳ್ಳುವಾಗ ನೀವು ಅಡ್ಡಪರಿಣಾಮಗಳನ್ನು ಅನುಭವಿಸಿದರೆ ನಿಮ್ಮ ವೈದ್ಯರಿಗೆ ತಿಳಿಸಿ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯಕ್ಕಾಗಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ಮಾತ್ರೆಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವ ಮಹಿಳೆಯರಲ್ಲಿ ಮೂರನೇ ಒಂದು ಭಾಗದಷ್ಟು ಜನರು ವಾಕರಿಕೆ, ವಾಂತಿ ಮತ್ತು ಅತಿಸಾರ ಸೇರಿದಂತೆ ಜಠರಗರುಳಿನ ತೊಂದರೆಗಳನ್ನು ಅನುಭವಿಸುತ್ತಾರೆ. ಕೊಬ್ಬು ಅಥವಾ ಸಕ್ಕರೆ ಸಮೃದ್ಧವಾಗಿರುವ ಆಹಾರವನ್ನು ಸೇವಿಸಿದ ನಂತರ ಈ ಸಮಸ್ಯೆ ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುತ್ತದೆ, ಆದ್ದರಿಂದ ಆರೋಗ್ಯಕರ ಆಹಾರವು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ರೋಗಲಕ್ಷಣಗಳು ಕಾಲಾನಂತರದಲ್ಲಿ ಕಡಿಮೆಯಾಗುತ್ತವೆ ಮತ್ತು ಕೆಲವು ವಾರಗಳಲ್ಲಿ ಕಣ್ಮರೆಯಾಗಬಹುದು. ಕೆಲವು ಮಹಿಳೆಯರಿಗೆ ಕಡಿಮೆ-ಪ್ರಮಾಣದ ಗ್ಲುಕೋಫೇಜ್ನ ಆಡಳಿತ ಮತ್ತು ಅದರ ಕ್ರಮೇಣ ಹೆಚ್ಚಳವು ಜಠರಗರುಳಿನ ಪ್ರದೇಶವನ್ನು ತಪ್ಪಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
- ವಿಟಮಿನ್ ಬಿ 12 ನ ಮಾಲಾಬ್ಸರ್ಪ್ಷನ್
ಸಿಯೋಫೋರ್ ಮತ್ತು ಗ್ಲುಕೋಫೇಜ್ನ ಅತ್ಯಂತ ಗುಪ್ತ ಅಡ್ಡಪರಿಣಾಮವೆಂದರೆ ವಿಟಮಿನ್ ಬಿ 12 ಕೊರತೆ. ಮೆಟ್ಫಾರ್ಮಿನ್ ಬಿ 12 ಅನ್ನು ಹೀರಿಕೊಳ್ಳುವ ದೇಹದ ಸಾಮರ್ಥ್ಯವನ್ನು ತಡೆಯುತ್ತದೆ. ದೀರ್ಘಾವಧಿಯಲ್ಲಿ, ಜೀವಂತಿಕೆಯ ಕೊರತೆ. ಬಿ 12 ಆರೋಗ್ಯಕ್ಕೆ ಗಮನಾರ್ಹ ಅಪಾಯವನ್ನುಂಟುಮಾಡುತ್ತದೆ. ದೇಹದ ಪ್ರತಿಯೊಂದು ಜೀವಕೋಶದ ಸರಿಯಾದ ಬೆಳವಣಿಗೆ ಮತ್ತು ಕಾರ್ಯನಿರ್ವಹಣೆಗೆ ಬಿ 12 ಅವಶ್ಯಕ. ಡಿಎನ್ಎ ಸಂಶ್ಲೇಷಣೆ ಮತ್ತು ಇತರ ಹಲವು ಪ್ರಮುಖ ಜೀವರಾಸಾಯನಿಕ ಕಾರ್ಯಗಳಿಗೆ ಇದು ಅಗತ್ಯವಾಗಿರುತ್ತದೆ. ಬಿ 12 ಕೊರತೆ ಮತ್ತು ಹೃದಯರಕ್ತನಾಳದ ಕಾಯಿಲೆಯ ನಡುವೆ ಸಂಬಂಧವಿದೆ. ಅಧ್ಯಯನದ ಪ್ರಕಾರ, ಗ್ಲುಕೋಫೇಜ್ ಅಥವಾ ಸಿಯೋಫೋರ್ನಲ್ಲಿ 10-30% ರೋಗಿಗಳು ವಿಟಮಿನ್ ಬಿ 12 ಅನ್ನು ಹೀರಿಕೊಳ್ಳುವಲ್ಲಿ ಕಡಿಮೆಯಾಗುತ್ತಾರೆ. ಕನಿಷ್ಠ ಒಂದು ವರ್ಷ ಮೆಟ್ಫಾರ್ಮಿನ್ ತೆಗೆದುಕೊಳ್ಳುವ ಮೂವರು ಮಧುಮೇಹಿಗಳಲ್ಲಿ ಒಬ್ಬರು ಬಿ 12 ಕೊರತೆಯ ಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿದ್ದಾರೆ. ಬೇರೆ ರೀತಿಯಲ್ಲಿ ಹೇಳುವುದಾದರೆ, ಮಹಿಳೆ ಮುಂದೆ ಮೆಟ್ಫಾರ್ಮಿನ್ ಅಥವಾ ಅದರ ಸಾದೃಶ್ಯಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುತ್ತಾಳೆ, ಅವಳು ಬಿ 12 ಕೊರತೆಯನ್ನು ಬೆಳೆಸಿಕೊಳ್ಳುವ ಸಾಧ್ಯತೆಯಿದೆ.
ಈ ಮಾತ್ರೆಗಳ ದೀರ್ಘಕಾಲೀನ ಬಳಕೆಯು ಫೋಲಿಕ್ ಆಮ್ಲದ (ವಿಟ್ ಎನ್ ಬಿ 9) ಇಳಿಕೆ ಮತ್ತು ಹೋಮೋಸಿಸ್ಟೈನ್ ಮಟ್ಟ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ನೀವು ಗರ್ಭಿಣಿಯಾಗಿದ್ದರೆ ಅಥವಾ ಗರ್ಭಿಣಿಯಾಗಲು ಪ್ರಯತ್ನಿಸುತ್ತಿದ್ದರೆ ಬಿ 12 ಮತ್ತು ಫೋಲಿಕ್ ಆಮ್ಲದ ಕೊರತೆ ಮತ್ತು ಹೆಚ್ಚುವರಿ ಹೋಮೋಸಿಸ್ಟೈನ್ ಮಗುವಿಗೆ ಹಾನಿಕಾರಕವಾಗಿದೆ.
ಮೆಟ್ಫಾರ್ಮಿನ್ ವಿಸರ್ಜನೆಯಾಗಿದ್ದರೂ ಸಹ, ಕೆಲವು ಜನರಲ್ಲಿ ವಿಟಮಿನ್ ಬಿ 12 ಮಾಲಾಬ್ಸರ್ಪ್ಷನ್ ಮುಂದುವರಿಯಬಹುದು ಎಂದು ಕನಿಷ್ಠ ಒಂದು ಅಧ್ಯಯನವು ತೋರಿಸುತ್ತದೆ. ಬಿ 12 ಮತ್ತು ಫೋಲಿಕ್ ಆಮ್ಲದೊಂದಿಗೆ ಉತ್ತಮ ಗುಣಮಟ್ಟದ ವಿಟಮಿನ್ ಸಂಕೀರ್ಣವನ್ನು ತೆಗೆದುಕೊಳ್ಳುವ ಮೂಲಕ ಈ ಸಮಸ್ಯೆಯನ್ನು ಪರಿಹರಿಸಬಹುದು.
ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಸಸ್ಯಾಹಾರಿಗಳು ಮತ್ತು ಗ್ಲುಕೋಫೇಜ್ ಅನ್ನು ತೆಗೆದುಕೊಳ್ಳುವ ಮಹಿಳೆಯರು, ವಿಶೇಷವಾಗಿ ತಮ್ಮ ಆಹಾರದಲ್ಲಿ ಈ ವಸ್ತುವಿನ ಕೊರತೆಯಿಂದಾಗಿ ಬಿ 12 ಪೂರಕ ಅಗತ್ಯವಿರುತ್ತದೆ.
ಸಿಯೋಫೋರ್ ತೆಗೆದುಕೊಳ್ಳುವ ಜನರು ಹೆಚ್ಚಿನ ಮಟ್ಟದ ಹೋಮೋಸಿಸ್ಟೈನ್ ಅನ್ನು ಹೊಂದಿರುತ್ತಾರೆ. ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಮಹಿಳೆಯರು ಕೂಡ ಇದನ್ನು ಹೆಚ್ಚಿಸುವ ಸಾಧ್ಯತೆಯಿದೆ.
ಹೋಮೋಸಿಸ್ಟೈನ್ ಒಂದು ಅಮೈನೋ ಆಮ್ಲ. ಇದು ಸಾಮಾನ್ಯ ಪ್ರಮಾಣದಲ್ಲಿ ರಕ್ತದಲ್ಲಿದ್ದಾಗ, ಅದು ಯಾವುದೇ ತೊಂದರೆಗಳನ್ನು ಉಂಟುಮಾಡುವುದಿಲ್ಲ, ಆದರೆ ಹೆಚ್ಚಿದ ಮಟ್ಟ ಎಂದರೆ ದೇಹದಲ್ಲಿನ ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳು ತೊಂದರೆಗೊಳಗಾಗುತ್ತವೆ. ಹೆಚ್ಚಿದ ಹೋಮೋಸಿಸ್ಟೈನ್ ಪರಿಧಮನಿಯ ಕಾಯಿಲೆ, ಹೃದಯಾಘಾತ, ದೀರ್ಘಕಾಲದ ಆಯಾಸ, ಫೈಬ್ರೊಮ್ಯಾಲ್ಗಿಯ, ಅರಿವಿನ ದುರ್ಬಲತೆ ಮತ್ತು ಗರ್ಭಕಂಠದ ಕ್ಯಾನ್ಸರ್ಗೆ ಸಂಬಂಧಿಸಿದೆ.
ವಿಟಮಿನ್ ಬಿ 12, ವಿಟಮಿನ್ ಬಿ 6 ಮತ್ತು ಫೋಲಿಕ್ ಆಮ್ಲದ ಜೊತೆಗೆ, ಹೋಮೋಸಿಸ್ಟೈನ್ನ ಚಯಾಪಚಯ ಕ್ರಿಯೆಗೆ ಕಡಿಮೆ ಹಾನಿಕಾರಕ ಪದಾರ್ಥಗಳಾಗಿ ಕಾರಣವಾಗಿದೆ. ಆದ್ದರಿಂದ, ಮೆಟ್ಫಾರ್ಮಿನ್ ವಿಟಮಿನ್ ಬಿ 12 ಹೀರಿಕೊಳ್ಳುವಿಕೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಿದಾಗ, ಮಹಿಳೆ ಹೋಮೋಸಿಸ್ಟೈನ್ ಅನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಅಗತ್ಯವಾದ ಪೋಷಕಾಂಶಗಳಲ್ಲಿ ಒಂದನ್ನು ಕಳೆದುಕೊಳ್ಳುತ್ತಾಳೆ ಮತ್ತು ಆ ಮೂಲಕ ಹೃದಯರಕ್ತನಾಳದ ಕಾಯಿಲೆಯ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ.
ಹೆಚ್ಚಿದ ಹೋಮೋಸಿಸ್ಟೈನ್ ಮತ್ತು ಗರ್ಭಧಾರಣೆಯ ತೊಂದರೆಗಳು
ಪ್ರಿಕ್ಲಾಂಪ್ಸಿಯಾವು ಗರ್ಭಧಾರಣೆಯ ತೊಡಕು, ಇದು ರಕ್ತದೊತ್ತಡ ಮತ್ತು ಎಡಿಮಾದ ಹೆಚ್ಚಳದಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ. ಚಿಕಿತ್ಸೆ ನೀಡದೆ ಬಿಟ್ಟರೆ, ಪ್ರಿಕ್ಲಾಂಪ್ಸಿಯಾ ಎಕ್ಲಾಂಪ್ಸಿಯಾಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು, ಇದು ಮಹಿಳೆ ಮತ್ತು ಆಕೆಯ ಮಗುವಿಗೆ ಅಪಾಯವನ್ನುಂಟು ಮಾಡುತ್ತದೆ. ಎರಡನೇ ತ್ರೈಮಾಸಿಕದಲ್ಲಿ ಹೋಮೋಸಿಸ್ಟೈನ್ ಮಟ್ಟದಲ್ಲಿನ ಹೆಚ್ಚಳವು ಪ್ರಿಕ್ಲಾಂಪ್ಸಿಯದ ಅಪಾಯವನ್ನು 3.2 ಪಟ್ಟು ಹೆಚ್ಚಿಸುತ್ತದೆ.
ಹೆಚ್ಚಿದ ಹೋಮೋಸಿಸ್ಟೈನ್ ಮತ್ತು ಗರ್ಭಧಾರಣೆಯ ಆರಂಭಿಕ ನಷ್ಟದ ನಡುವಿನ ಸಂಬಂಧದ ಕುರಿತು ಸರಣಿ ಅಧ್ಯಯನಗಳನ್ನು ನೆದರ್ಲ್ಯಾಂಡ್ನ ಪ್ರಸೂತಿ ಮತ್ತು ಸ್ತ್ರೀರೋಗ ಶಾಸ್ತ್ರ ಇಲಾಖೆ ಪರಿಶೀಲಿಸಿದೆ. ಗರ್ಭಧಾರಣೆಯ ಆರಂಭಿಕ ನಷ್ಟಕ್ಕೆ ಹೆಚ್ಚಿನ ಹೋಮೋಸಿಸ್ಟೈನ್ ಮಟ್ಟವು ಅಪಾಯಕಾರಿ ಅಂಶವಾಗಿದೆ ಎಂದು ಅವರು ತೀರ್ಮಾನಿಸಿದರು.
ಅಂಡಾಶಯದ ಫೋಲಿಕ್ಯುಲರ್ ದ್ರವವು ವಿಟಮಿನ್ ಬಿ 12, ಬಿ 6 ಮತ್ತು ಫೋಲಿಕ್ ಆಮ್ಲದ ಜೊತೆಗೆ ಕೆಲವು ಪ್ರಮಾಣದ ಹೋಮೋಸಿಸ್ಟೈನ್ ಅನ್ನು ಹೊಂದಿರುತ್ತದೆ.ಫೋಲಿಕ್ಯುಲಾರ್ ದ್ರವವು ಮೊಟ್ಟೆಗೆ ಪೌಷ್ಠಿಕಾಂಶವನ್ನು ಒದಗಿಸುತ್ತದೆ, ರಕ್ತದ ಪ್ಲಾಸ್ಮಾದಿಂದ ಪೋಷಕಾಂಶಗಳನ್ನು ಸಾಗಿಸಲು ಅನುಕೂಲವಾಗುತ್ತದೆ. ಹೆಚ್ಚಿನ ಮಟ್ಟದ ಹೋಮೋಸಿಸ್ಟೈನ್, ಹಾಗೆಯೇ ಬಿ ಜೀವಸತ್ವಗಳ ಕೊರತೆಯು ಫಲೀಕರಣ ಪ್ರಕ್ರಿಯೆ ಮತ್ತು ಭ್ರೂಣದ ಆರಂಭಿಕ ಬೆಳವಣಿಗೆಯ ಮೇಲೆ ಪ್ರತಿಕೂಲ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ.
ಸಂಭಾವ್ಯವಾಗಿ, ಮೆಟ್ಫಾರ್ಮಿನ್ ಅಲ್ಲ, ಎತ್ತರದ ಹೋಮೋಸಿಸ್ಟೈನ್ ಮಟ್ಟಗಳು ಕೆಲವು ಮಹಿಳೆಯರಲ್ಲಿ ಗರ್ಭಧಾರಣೆಯ ತೊಂದರೆಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು. ಆದಾಗ್ಯೂ, ಗ್ಲುಕೋಫೇಜ್ ವಾಸ್ತವವಾಗಿ ಹೋಮೋಸಿಸ್ಟೈನ್ ಮಟ್ಟವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ.
ಗರ್ಭಧಾರಣೆಯ ಎಚ್ಚರಿಕೆ
ಅನೇಕ ಮಹಿಳೆಯರು ಯಶಸ್ವಿಯಾಗಿ ಗರ್ಭಧರಿಸಲು ಸಿಯೋಫೋರ್ ಅನ್ನು ಬಳಸುತ್ತಾರೆ. ಆದಾಗ್ಯೂ, ಕೆಲವು ದೇಶಗಳಲ್ಲಿ ಗ್ಲುಕೋಫೇಜ್ ಒಂದು ವರ್ಗ ಬಿ drug ಷಧವಾಗಿದೆ, ಅಂದರೆ ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಬಳಸುವಾಗ ಅದರ ಸುರಕ್ಷತೆಯನ್ನು ಸ್ಥಾಪಿಸಲಾಗಿಲ್ಲ. ಈ ವಸ್ತುವು ಎದೆ ಹಾಲಿನಲ್ಲಿ ಕಂಡುಬಂದಿದೆ, ಆದ್ದರಿಂದ ಗ್ಲುಕೋಫೇಜ್ ಅಥವಾ ಸಿಯೋಫೋರ್ ತೆಗೆದುಕೊಳ್ಳುವಾಗ ಸ್ತನ್ಯಪಾನ ಮಾಡುವುದು ಅನಪೇಕ್ಷಿತವಾಗಿದೆ.
ವಿಟಮಿನ್ ಬಿ 12 ಮತ್ತು ಫೋಲಿಕ್ ಆಮ್ಲದ ಹೀರಿಕೊಳ್ಳುವಿಕೆಯನ್ನು ಅಡ್ಡಿಪಡಿಸುವ ಮೂಲಕ, ಮೆಟ್ಫಾರ್ಮಿನ್ ಮೆಗಾಲೊಬ್ಲಾಸ್ಟಿಕ್ ರಕ್ತಹೀನತೆಗೆ ಕಾರಣವಾಗಬಹುದು. ಕೆಂಪು ರಕ್ತ ಕಣಗಳನ್ನು ಉತ್ಪಾದಿಸಲು ಮೂಳೆ ಮಜ್ಜೆಯಲ್ಲಿ ಸಾಕಷ್ಟು ಬಿ ಜೀವಸತ್ವಗಳು ಇಲ್ಲದಿದ್ದಾಗ ಮೆಗಾಲೊಬ್ಲಾಸ್ಟಿಕ್ ರಕ್ತಹೀನತೆ ಉಂಟಾಗುತ್ತದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ ಮೂಳೆ ಮಜ್ಜೆಯು ಅಪಕ್ವ ಮತ್ತು ನಿಷ್ಕ್ರಿಯ ಕೆಂಪು ರಕ್ತ ಕಣಗಳನ್ನು ಬಿಡುಗಡೆ ಮಾಡುತ್ತದೆ.
ಗ್ಲುಕೋಫೇಜ್ ಅಥವಾ ಸಿಯೋಫೋರ್ ತೆಗೆದುಕೊಳ್ಳುವ ಜನರಲ್ಲಿ ರಕ್ತಹೀನತೆ ಸಾಮಾನ್ಯವಲ್ಲವಾದರೂ, ಗ್ಲುಕೋಫೇಜ್ ಚಿಕಿತ್ಸೆಯ ಆರಂಭದಲ್ಲಿ ಬಿ 12 ಮತ್ತು ಫೋಲಿಕ್ ಆಮ್ಲದ ಮಟ್ಟವು ಆರಂಭದಲ್ಲಿ ಕಡಿಮೆ ಇದ್ದವರಲ್ಲಿ ಇದು ಸಂಭವಿಸಬಹುದು.
- ಯಕೃತ್ತು ಅಥವಾ ಮೂತ್ರಪಿಂಡದ ತೊಂದರೆಗಳು
ಮಹಿಳೆಯು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಜೊತೆಗೆ, ಯಕೃತ್ತು ಅಥವಾ ಮೂತ್ರಪಿಂಡಗಳೊಂದಿಗೆ ಯಾವುದೇ ಸಮಸ್ಯೆಗಳನ್ನು ಹೊಂದಿದ್ದರೆ, ಸಿಯೋಫೋರ್ ತೆಗೆದುಕೊಳ್ಳುವುದರಿಂದ ಅವುಗಳನ್ನು ಇನ್ನಷ್ಟು ಹದಗೆಡಿಸಬಹುದು, ಏಕೆಂದರೆ ಇದು ಯಕೃತ್ತಿನ ಕಾರ್ಯವನ್ನು ಬದಲಾಯಿಸುತ್ತದೆ ಮತ್ತು ಮೂತ್ರಪಿಂಡಗಳ ಮೂಲಕ ಹೊರಹಾಕಲ್ಪಡುತ್ತದೆ. ಆರೋಗ್ಯಕರ ಮೂತ್ರಪಿಂಡಗಳು ಮತ್ತು ಪಿತ್ತಜನಕಾಂಗವು ಗ್ಲುಕೋಫೇಜ್ ಮತ್ತು ಸಿಯೋಫೋರ್ ಫಲಿತಾಂಶಗಳನ್ನು ಸುಧಾರಿಸುತ್ತದೆ. ಮೆಟ್ಫಾರ್ಮಿನ್ ತೆಗೆದುಕೊಳ್ಳುವ ಮೊದಲು ಯಕೃತ್ತು ಮತ್ತು ಮೂತ್ರಪಿಂಡಗಳ ಕೆಲಸವನ್ನು ಮೌಲ್ಯಮಾಪನ ಮಾಡಬೇಕು ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ ವರ್ಷಕ್ಕೊಮ್ಮೆಯಾದರೂ ಪರೀಕ್ಷೆಯನ್ನು ಪುನರಾವರ್ತಿಸಬೇಕು.
- ಇತರ .ಷಧಿಗಳೊಂದಿಗೆ ಸಂವಹನ
ಮಹಿಳೆ ಇತರ .ಷಧಿಗಳ ಜೊತೆಗೆ ಮೆಟ್ಫಾರ್ಮಿನ್ ತೆಗೆದುಕೊಂಡರೆ ಆರೋಗ್ಯ ಸಮಸ್ಯೆಗಳು ಅಥವಾ ಅಡ್ಡಪರಿಣಾಮಗಳು ಹೆಚ್ಚಾಗಿ ಸಂಭವಿಸುತ್ತವೆ. ನೀವು ಹೆಚ್ಚು drugs ಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುತ್ತೀರಿ ಮತ್ತು ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ, drugs ಷಧಿಗಳ ನಡುವೆ ಕೆಲವು ರೀತಿಯ ಸಂವಹನ ಅಥವಾ ಅವುಗಳನ್ನು ಸಂಯೋಜಿಸುವುದರಿಂದ ಕೆಲವು ಅನಿರೀಕ್ಷಿತ ಪರಿಣಾಮಗಳು ಉಂಟಾಗುವ ಸಾಧ್ಯತೆ ಹೆಚ್ಚು. ವಿವಿಧ drugs ಷಧಿಗಳ ಸಂಯೋಜನೆಯ ಸಂಯೋಜನೆಯು ಆರೋಗ್ಯ, ತಳಿಶಾಸ್ತ್ರ, ಆಹಾರ ಮತ್ತು ಜೀವನಶೈಲಿಯ ಸ್ಥಿತಿಯನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ನೀವು add ಷಧಿಗಳನ್ನು ಸೇರಿಸುತ್ತಿದ್ದರೆ ಅಥವಾ ಬದಲಾಯಿಸುತ್ತಿದ್ದರೆ ಅಥವಾ ನೀವು ಯಾವುದೇ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಬೆಳೆಸಿಕೊಳ್ಳುತ್ತಿದ್ದರೆ ಯಾವಾಗಲೂ ನಿಮ್ಮ ವೈದ್ಯರನ್ನು ಸಂಪರ್ಕಿಸಿ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯ ಅಥವಾ ಆಂಡ್ರೊಜೆನೆಟಿಕ್ ಅಲೋಪೆಸಿಯಾ ಇರುವ ಮಹಿಳೆಯರಿಗೆ ಕೂದಲು ಉದುರುವುದು ದೊಡ್ಡ ಸಮಸ್ಯೆಯಾಗಿದೆ. ದೇವಾಲಯಗಳಲ್ಲಿ ಮತ್ತು ತಲೆಯ ಮೇಲ್ಭಾಗದಲ್ಲಿ ಪುರುಷರಲ್ಲಿ ಕೂದಲು ಉದುರುವಿಕೆಗೆ ಮೆಟ್ಫಾರ್ಮಿನ್ ಕಾರಣವಾಗಬಹುದು. ಈ ಸಂಬಂಧವನ್ನು ದೃ to ೀಕರಿಸುವ ವೈದ್ಯಕೀಯ ಸಾಹಿತ್ಯದಲ್ಲಿ ಏನೂ ಇಲ್ಲವಾದರೂ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಕಾಯಿಲೆ ಇರುವ ಕೆಲವು ಮಹಿಳೆಯರು ಗ್ಲುಕೋಫೇಜ್ ಮತ್ತು ಸಿಯೋಫೋರ್ ತೆಗೆದುಕೊಳ್ಳುವಾಗ ಕೂದಲು ಉದುರುವುದು ಉಲ್ಬಣಗೊಂಡಿದೆ ಎಂದು ವರದಿ ಮಾಡಿದೆ.
ಗ್ಲುಕೋಫೇಜ್ ಅಥವಾ ಸಿಯೋಫೋರ್ ತೆಗೆದುಕೊಳ್ಳುವ ಪ್ರತಿ 100,000 ಜನರಲ್ಲಿ ಸುಮಾರು 3 ಜನರು ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ ಎಂಬ ಸ್ಥಿತಿಯನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುತ್ತಾರೆ. ಲ್ಯಾಕ್ಟಿಕ್ ಆಮ್ಲವು ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಉಪ-ಉತ್ಪನ್ನವಾಗಿದೆ, ಇದು ತಟಸ್ಥಗೊಳಿಸುವುದಕ್ಕಿಂತ ವೇಗವಾಗಿ ನಿರ್ಮಿಸಿದರೆ ಅದು ವಿಷಕಾರಿಯಾಗಬಹುದು. ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ ಸಾಮಾನ್ಯವಾಗಿ ಮಧುಮೇಹ, ಮೂತ್ರಪಿಂಡ ಅಥವಾ ಪಿತ್ತಜನಕಾಂಗದ ಕಾಯಿಲೆ, ನಿರ್ಜಲೀಕರಣ, ತೀವ್ರ ದೀರ್ಘಕಾಲದ ಒತ್ತಡ ಅಥವಾ ಅನೇಕ taking ಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವ ಜನರಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ.
ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ ಕ್ರಮೇಣ ಹೆಚ್ಚಾಗಬಹುದು. ಆಳವಾದ ಮತ್ತು ಆಗಾಗ್ಗೆ ಉಸಿರಾಟದ ಅವಶ್ಯಕತೆ, ನಿಧಾನವಾಗಿ ಅನಿಯಮಿತ ಹೃದಯ ಬಡಿತ, ದೌರ್ಬಲ್ಯದ ಭಾವನೆ, ಸ್ನಾಯು ನೋವು, ಅರೆನಿದ್ರಾವಸ್ಥೆ ಮತ್ತು ಮುರಿದುಹೋಗುವ ಭಾವನೆ ಇದರೊಂದಿಗೆ ಬರುವ ಲಕ್ಷಣಗಳಾಗಿವೆ. ಚಿಕಿತ್ಸೆಗೆ ಸೋಡಿಯಂ ಬೈಕಾರ್ಬನೇಟ್ನ ಅಭಿದಮನಿ ಆಡಳಿತದ ಅಗತ್ಯವಿದೆ. ನೀವು ಈ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿದ್ದರೆ, ನಿಮ್ಮ ವೈದ್ಯರನ್ನು ಭೇಟಿ ಮಾಡಿ ಅಥವಾ ಆಂಬ್ಯುಲೆನ್ಸ್ಗೆ ಕರೆ ಮಾಡಿ.
- ಪಿತ್ತಕೋಶದ ತೊಂದರೆಗಳು
ಪಿತ್ತಜನಕಾಂಗವು ಪಿತ್ತಜನಕಾಂಗದಿಂದ ಉತ್ಪತ್ತಿಯಾಗುತ್ತದೆ, ಪಿತ್ತಕೋಶದಲ್ಲಿ ಸಂಗ್ರಹವಾಗುತ್ತದೆ ಮತ್ತು ಕೊಬ್ಬನ್ನು ಸಂಸ್ಕರಿಸಲು ಕರುಳಿನಲ್ಲಿ ಸ್ರವಿಸುತ್ತದೆ.ಪಿತ್ತಕೋಶದ ಸಮಸ್ಯೆಗಳಿಗೆ ಒಂದು ಕಾರಣವೆಂದರೆ ಗ್ಲುಕೋ az ್ ಮತ್ತು ಸಿಯೋಫೋರ್ನಂತಹ ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗಿನ drugs ಷಧಗಳು ಕರುಳಿನಿಂದ ಪಿತ್ತರಸದ ಸಾಮಾನ್ಯ ಮರುಹೀರಿಕೆಯನ್ನು ರಕ್ತಪ್ರವಾಹಕ್ಕೆ ತಗ್ಗಿಸುತ್ತದೆ, ಇದು ಕೊಲೊನ್ನಲ್ಲಿ ಪಿತ್ತ ಲವಣಗಳ ಸಾಂದ್ರತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಹೆಚ್ಚಿನ ಅಧ್ಯಯನಗಳು ಪಿತ್ತ ಲವಣಗಳು ಡಿಎನ್ಎ ಮುಕ್ತ ರಾಡಿಕಲ್ಗಳಿಗೆ ಹಾನಿಯನ್ನುಂಟುಮಾಡುತ್ತವೆ ಮತ್ತು ಕರುಳಿನ ಕ್ಯಾನ್ಸರ್ಗೆ ಕಾರಣವಾಗಬಹುದು ಎಂದು ತೋರಿಸುತ್ತವೆ. ಇದರ ಜೊತೆಯಲ್ಲಿ, ಪಿತ್ತರಸ ಆಮ್ಲಗಳು ಕೊಲೊನ್ನಲ್ಲಿರುವ ಕೋಶಗಳನ್ನು ಪ್ರಚೋದಿಸಿ ಲ್ಯುಕೋಟ್ರಿನ್ ಬಿ 4 (ಎಲ್ಟಿಬಿ 4) ಎಂಬ ಉರಿಯೂತದ ವಸ್ತುವನ್ನು ರೂಪಿಸುತ್ತವೆ. ಉರಿಯೂತದ ಕರುಳಿನ ಪರಿಸ್ಥಿತಿಗಳ ಆಕ್ರಮಣಕ್ಕೆ ಎಲ್ಟಿಬಿ 4 ಕೊಡುಗೆ ನೀಡುತ್ತದೆ. ಪಿತ್ತ ಲವಣಗಳ ಮೇಲಿನ ಬ್ಯಾಕ್ಟೀರಿಯಾದ ಕ್ರಿಯೆಯ ಉಪ-ಉತ್ಪನ್ನಗಳು ಕರುಳಿನ ಕೋಶವನ್ನು ಹಾನಿಗೊಳಿಸುತ್ತವೆ ಮತ್ತು ಆಹಾರ ಅಥವಾ ಬ್ಯಾಕ್ಟೀರಿಯಾದ ಕಣಗಳಂತಹ ವಿದೇಶಿ ಅಣುಗಳನ್ನು ರಕ್ತಪ್ರವಾಹಕ್ಕೆ ಹೀರಿಕೊಳ್ಳುತ್ತವೆ, ಇದು ಅಲರ್ಜಿ ಮತ್ತು ಇತರ ರೋಗನಿರೋಧಕ ಪ್ರತಿಕ್ರಿಯೆಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು.
ಇದಲ್ಲದೆ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯ (ಪಿಸಿಓಎಸ್) ಹೊಂದಿರುವ ಅನೇಕ ಮಹಿಳೆಯರು ಹೆಚ್ಚಿನ ಪ್ರೋಟೀನ್ ಆಹಾರದಲ್ಲಿದ್ದಾರೆ. ಈ ಪ್ರೋಟೀನ್ ಗೋಮಾಂಸ ಮತ್ತು ಇತರ ರೀತಿಯ ಮಾಂಸವನ್ನು ಹೊಂದಿದ್ದರೆ, ಕರುಳಿನಲ್ಲಿ ಪಿತ್ತರಸ ಆಮ್ಲದ ಸಾಂದ್ರತೆಯು ಹೆಚ್ಚಾಗುತ್ತದೆ. ಹೆಚ್ಚಿನ ಮಾಂಸದ ಆಹಾರವು ಕರುಳಿನ ಕ್ಯಾನ್ಸರ್ನ ಹೆಚ್ಚಿನ ಅಪಾಯದೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ.
ಮೆಟ್ಫಾರ್ಮಿನ್ - ಗ್ಲುಕೋಫೇಜ್ ಅಥವಾ ಸಿಯೋಫೋರ್ನೊಂದಿಗೆ drugs ಷಧಿಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡುವ ಮೊದಲು, ವೈದ್ಯರು ವೈದ್ಯಕೀಯ ಇತಿಹಾಸವನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಅಧ್ಯಯನ ಮಾಡಬೇಕು ಮತ್ತು ಚಯಾಪಚಯ ಮೌಲ್ಯಮಾಪನವನ್ನು ನಡೆಸಬೇಕು. ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಪ್ರತಿಯೊಬ್ಬರಿಗೂ ಈ .ಷಧಿಯ ಅಗತ್ಯವಿಲ್ಲ. ಈ medicine ಷಧಿ ತೆಗೆದುಕೊಳ್ಳುವಾಗ, ಮಹಿಳೆಯನ್ನು ವರ್ಷಕ್ಕೊಮ್ಮೆಯಾದರೂ ಪರೀಕ್ಷಿಸಬೇಕು. ದೀರ್ಘಕಾಲದ ಬಳಕೆಯಿಂದ, ವಿಟಮಿನ್ ಬಿ 12 ಕೊರತೆಯು ಬೆಳೆಯುವ ಅಪಾಯವಿದೆ.
ಮಹಿಳೆಯರಲ್ಲಿ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯ ಮತ್ತು ಹಾರ್ಮೋನುಗಳ ಅಸಹಜತೆಗಳ ಸಿಯೋಫೋರ್ ಚಿಕಿತ್ಸೆ

ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯವು ಸಾಕಷ್ಟು ಸಾಮಾನ್ಯವಾದ ಅಂತಃಸ್ರಾವಕ ಕಾಯಿಲೆಯಾಗಿದೆ. ಹೆರಿಗೆಯ ವಯಸ್ಸಿನ ಸುಮಾರು ಐದನೇ ಒಂದು ಭಾಗದಷ್ಟು ಮಹಿಳೆಯರು ಈ ರೋಗಶಾಸ್ತ್ರವನ್ನು ಎದುರಿಸುತ್ತಾರೆ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ನೇರವಾಗಿ ಸ್ತ್ರೀ ಹಾರ್ಮೋನುಗಳ ಮಟ್ಟವನ್ನು ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಇದು ಈಸ್ಟ್ರೊಜೆನ್ ಮತ್ತು ಪ್ರೊಜೆಸ್ಟರಾನ್ ಆಗಿದೆ.
ಈ ರೋಗವು ಮಧುಮೇಹ, ಬಂಜೆತನ ಮತ್ತು ಆಂಕೊಲಾಜಿಯ ಬೆಳವಣಿಗೆಯಿಂದ ತುಂಬಿರುತ್ತದೆ, ಆದ್ದರಿಂದ, ಅದರ ಸರಿಯಾದ ಸಂಕೀರ್ಣ ಚಿಕಿತ್ಸೆಯು ಬಹಳ ಮುಖ್ಯವಾಗಿದೆ. ಅನೇಕ ಕ್ಲಿನಿಕಲ್ ಅಧ್ಯಯನಗಳ ನಂತರ, ಸಿಯೋಫೋರ್ ಎಂಬ drug ಷಧಿಯನ್ನು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯಕ್ಕೆ ಸಕ್ರಿಯವಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ.
ವಿವಿಧ ಅಂಶಗಳು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯವನ್ನು ಪ್ರಚೋದಿಸಬಹುದು. ಅವುಗಳಲ್ಲಿ ಒಂದು ದೇಹದಿಂದ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಅಧಿಕವಾಗಿ ಉತ್ಪಾದಿಸುವುದು. ಇದು ಅಂಡೋತ್ಪತ್ತಿಯ ವೈಫಲ್ಯಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ ಮತ್ತು ಅಂಡಾಶಯದಿಂದ ಉತ್ಪತ್ತಿಯಾಗುವ ಆಂಡ್ರೋಜೆನ್ಗಳ (ಅಥವಾ ಪುರುಷ ಹಾರ್ಮೋನುಗಳ) ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಮತ್ತು ಇದು ಕಿರುಚೀಲಗಳ ಸಾಮಾನ್ಯ ಬೆಳವಣಿಗೆಯನ್ನು ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ. ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯವು ಈ ರೀತಿ ಬೆಳೆಯುತ್ತದೆ. ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಅನ್ನು ಜೀವಕೋಶಗಳಿಂದ ಗ್ಲೂಕೋಸ್ ಅಂಗಾಂಶಗಳ ಹೀರಿಕೊಳ್ಳುವಿಕೆಯ ಉಲ್ಲಂಘನೆಯಿಂದ ನಿರೂಪಿಸಲಾಗಿದೆ (ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ).
 ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯವು ಹೀಗೆ ಪ್ರಕಟವಾಗುತ್ತದೆ:
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯವು ಹೀಗೆ ಪ್ರಕಟವಾಗುತ್ತದೆ:
- stru ತುಚಕ್ರದ ನಿಯಮಗಳ ಉಲ್ಲಂಘನೆ,
- ಮಹಿಳೆಯ ದೇಹದಲ್ಲಿ ಅಧಿಕ ಮಟ್ಟದ ಆಂಡ್ರೋಜೆನ್ಗಳು,
- ಪಾಲಿಸಿಸ್ಟೋಸಿಸ್ ಅನ್ನು ಅಲ್ಟ್ರಾಸೌಂಡ್ ದೃ confirmed ಪಡಿಸುತ್ತದೆ.
ಅದೇ ಸಮಯದಲ್ಲಿ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ (ಪಿಸಿಓಎಸ್) ಹೊಂದಿರುವ ಮಹಿಳೆಯರಲ್ಲಿ ಅರ್ಧದಷ್ಟು ಜನರು ಮಧುಮೇಹದಂತೆ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧವನ್ನು ಅನುಭವಿಸುತ್ತಾರೆ. ಸಿಯೋಫೋರ್ನಂತಹ ಮಧುಮೇಹ ations ಷಧಿಗಳು ಇದೇ ರೀತಿಯ ರೋಗಕಾರಕ ಕ್ರಿಯೆಯ ಮೇಲೆ ಪ್ರಭಾವ ಬೀರುತ್ತವೆ ಎಂದು ವೈದ್ಯಕೀಯ ವಿಜ್ಞಾನಿಗಳು ನಂಬಲು ಇದು ಕಾರಣವಾಗಿದೆ.
ಆರಂಭದಲ್ಲಿ, ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಚಿಕಿತ್ಸೆಯ ಸಾಧನವಾಗಿ ಸಿಯೋಫೋರ್ (ಸಕ್ರಿಯ ವಸ್ತು ಮೆಟ್ಫಾರ್ಮಿನ್) ಅನ್ನು ರಚಿಸಲಾಗಿದೆ, ಇದು ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧದಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ (ಜೀವಕೋಶಗಳು ಇನ್ಸುಲಿನ್ಗೆ ಪ್ರತಿಕ್ರಿಯಿಸುವುದಿಲ್ಲ). 500, 800 ಅಥವಾ 1000 ಮಿಗ್ರಾಂನ ವಿವಿಧ ರೂಪಗಳಲ್ಲಿ ಲಭ್ಯವಿದೆ. Met ಷಧದ ಭಾಗವಾಗಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮತ್ತು ಟೆಸ್ಟೋಸ್ಟೆರಾನ್ ಮಟ್ಟವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.

ಸ್ತ್ರೀರೋಗ ಶಾಸ್ತ್ರದಲ್ಲಿನ ಸಿಯೋಫೋರ್ ಅನ್ನು ಸಾಕಷ್ಟು ಸಕ್ರಿಯವಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ: ಪಿಸಿಓಎಸ್ನಲ್ಲಿನ ಹಾರ್ಮೋನುಗಳ ಅಸಹಜತೆಗಳ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಇದು ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ, ಆದರೂ ಸೂಚನೆಗಳಲ್ಲಿ ಇದಕ್ಕೆ ಯಾವುದೇ ಸೂಚನೆಗಳಿಲ್ಲ.
ಇದು ಅಂಡೋತ್ಪತ್ತಿ ಚಕ್ರವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುತ್ತದೆ ಮತ್ತು ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಪ್ರತಿಕ್ರಿಯೆಗಳನ್ನು ಪ್ರಚೋದಿಸುವುದಿಲ್ಲ. ಆದ್ದರಿಂದ, an ಷಧಿಯನ್ನು ಅನೋವ್ಯುಲೇಟರಿ ಬಂಜೆತನ ಮತ್ತು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯಕ್ಕೆ ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ನಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ತೆಗೆದುಕೊಳ್ಳುವ ಜೀವಕೋಶದ ಪ್ರತಿರಕ್ಷೆಯು ಮಧುಮೇಹಕ್ಕಿಂತ ವಿಭಿನ್ನವಾಗಿ ಕಂಡುಬರುತ್ತದೆ, ಅಲ್ಲಿ ಬೊಜ್ಜು ಮುಖ್ಯ ಲಕ್ಷಣವಾಗಿದೆ.ಪಿಸಿಓಎಸ್ನೊಂದಿಗೆ ಇದನ್ನು ಗಮನಿಸಲಾಗುವುದಿಲ್ಲ. ಅಂದರೆ, ಅಧಿಕ ತೂಕ ಮತ್ತು ತೆಳ್ಳಗಿನ ಮಹಿಳೆಯರಿಗೆ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ ಒಂದೇ ಆಗಿರುತ್ತದೆ. ಇನ್ಸುಲಿನ್ ಆಂಡ್ರೋಜೆನ್ಗಳ ಉತ್ಪಾದನೆಯನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ, ಅವುಗಳ ಸಂಖ್ಯೆ ಹೆಚ್ಚಾಗುತ್ತದೆ. ಮತ್ತು ಇದು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಸಿಂಡ್ರೋಮ್ನ ಲಕ್ಷಣವಾಗಿದೆ. ಆದ್ದರಿಂದ, ಈ ಸಂದರ್ಭದಲ್ಲಿ ಸಿಯೋಫೋರ್ನೊಂದಿಗಿನ ಚಿಕಿತ್ಸೆಯನ್ನು ಸಮರ್ಥಿಸಲಾಗುತ್ತದೆ.
ಕ್ರಿಯೆಯ ಕಾರ್ಯವಿಧಾನ
ಈ drug ಷಧದ ಪರಿಣಾಮಗಳ ಅಧ್ಯಯನವು ಬಹಳ ಸಮಯದಿಂದ ನಡೆಯುತ್ತಿದೆ. ಆದರೆ ಸ್ತ್ರೀ ದೇಹದ ಮೇಲೆ ಅದರ ಪರಿಣಾಮದ ಅಂತಿಮ ಯೋಜನೆ ಇನ್ನೂ ಸ್ಥಾಪನೆಯಾಗಿಲ್ಲ.
 ಸಿಯೋಫೋರ್ನ ಪ್ರಯೋಜನಕಾರಿ ಪ್ರಭಾವವು ಇದರಲ್ಲಿ ವ್ಯಕ್ತವಾಗಿದೆ:
ಸಿಯೋಫೋರ್ನ ಪ್ರಯೋಜನಕಾರಿ ಪ್ರಭಾವವು ಇದರಲ್ಲಿ ವ್ಯಕ್ತವಾಗಿದೆ:
- ಪಿತ್ತಜನಕಾಂಗದ ಕೋಶಗಳಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಸಾಂದ್ರತೆಯ ಇಳಿಕೆ,
- ಕರುಳಿನ ಕೋಶಗಳು ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಸರಿಯಾಗಿ ಹೀರಿಕೊಳ್ಳುವುದಿಲ್ಲ,
- ಜೀವಕೋಶದ ಗ್ರಾಹಕಗಳು ಹೆಚ್ಚಾಗಿ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಬಂಧಿಸುತ್ತವೆ,
- ಲಿಪಿಡ್ ಚಯಾಪಚಯ ಮಟ್ಟವು ಹೊರಗಿದೆ.
ಈ drug ಷಧಿಯೊಂದಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಿದಾಗ, ದೇಹದಲ್ಲಿ ಸಕಾರಾತ್ಮಕ ಹಾರ್ಮೋನುಗಳ ಬದಲಾವಣೆಗಳು ಕಂಡುಬರುತ್ತವೆ ಮತ್ತು ಚಯಾಪಚಯವು ಸುಧಾರಿಸುತ್ತದೆ. ಇದರ ಜೊತೆಯಲ್ಲಿ, ಅಂಗಾಂಶ ಕೋಶಗಳ ಸೂಕ್ಷ್ಮತೆಯನ್ನು ಇನ್ಸುಲಿನ್ಗೆ ಹೆಚ್ಚಿಸಲು ಸಿಯೋಫೋರ್ ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಈ ಸಾಮರ್ಥ್ಯಕ್ಕಾಗಿ, ins ಷಧಿಯನ್ನು "ಇನ್ಸುಲಿನ್ ಸೆನ್ಸಿಟೈಸರ್" ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ.
ವೈದ್ಯಕೀಯ ಪ್ರಿಸ್ಕ್ರಿಪ್ಷನ್ ಇಲ್ಲದೆ ಸಿಯೋಫೋರ್ನೊಂದಿಗೆ ಸ್ವ-ಚಿಕಿತ್ಸೆಯು ಗಂಭೀರ ತೊಡಕುಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ!
Drug ಷಧವು ಸಾಕಷ್ಟು ಸಕಾರಾತ್ಮಕ ಪರಿಣಾಮಗಳನ್ನು ಬೀರುತ್ತದೆ. ಇದು ಹಸಿವಿನ ಇಳಿಕೆ, ಮತ್ತು ಆದ್ದರಿಂದ ರೋಗಿಯ ತೂಕ, ಕಡಿಮೆ ಆಂಡ್ರೊಜೆನ್ ಉತ್ಪತ್ತಿಯಾಗುತ್ತದೆ, ಮೊಡವೆಗಳು ಕಣ್ಮರೆಯಾಗುತ್ತವೆ, ರಕ್ತದೊತ್ತಡ ಸಾಮಾನ್ಯವಾಗುತ್ತದೆ. ಇದರ ಜೊತೆಯಲ್ಲಿ, stru ತುಚಕ್ರವು ಸಹಜ ಸ್ಥಿತಿಗೆ ಬರುತ್ತದೆ, ಅಂದರೆ ಭ್ರೂಣದ ಸರಿಯಾದ ಬೇರಿಂಗ್ನ ಸಾಧ್ಯತೆಗಳು ಹೆಚ್ಚಾಗುತ್ತವೆ.
ಕೊಬ್ಬು ಮತ್ತು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯಕ್ಕಾಗಿ
 ಸಿಯೋಫೋರ್ ಸ್ತ್ರೀ ದೇಹದಲ್ಲಿನ ಕೊಬ್ಬು ಮತ್ತು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಗಳ ಮೇಲೆ ವ್ಯಾಪಕವಾದ ಚಿಕಿತ್ಸಕ ಪರಿಣಾಮದಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ.
ಸಿಯೋಫೋರ್ ಸ್ತ್ರೀ ದೇಹದಲ್ಲಿನ ಕೊಬ್ಬು ಮತ್ತು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಗಳ ಮೇಲೆ ವ್ಯಾಪಕವಾದ ಚಿಕಿತ್ಸಕ ಪರಿಣಾಮದಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ.
ಕರುಳಿನ ಎಪಿಥೇಲಿಯಲ್ ಕೋಶಗಳಿಂದ ಗ್ಲೂಕೋಸ್ನ ಸಕ್ರಿಯ ತೆಗೆದುಕೊಳ್ಳುವಿಕೆಯನ್ನು ನಿಗ್ರಹಿಸಲು drug ಷಧವು ಸಹಾಯ ಮಾಡುತ್ತದೆ ಮತ್ತು ಅದರ ಪ್ರಕಾರ, ಸಕ್ಕರೆಯನ್ನು ಯಕೃತ್ತಿನಲ್ಲಿ ಸೇವಿಸುವುದನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
ಪಾಲಿಸಿಸ್ಟೋಸಿಸ್ನೊಂದಿಗೆ, ಮಧುಮೇಹದಂತೆ, ಪಿತ್ತಜನಕಾಂಗದ ಕೋಶಗಳಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಸಂಶ್ಲೇಷಣೆ ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ. ಅಂದರೆ, ಯಕೃತ್ತು, ರಕ್ತದಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಅಧಿಕವಾಗಿದ್ದರೂ, ಸಕ್ಕರೆಯನ್ನು ಉತ್ಪಾದಿಸುವುದನ್ನು ಮುಂದುವರಿಸುತ್ತದೆ. ಇದು ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧದ ಅಭಿವ್ಯಕ್ತಿ. ಕೆಳಗಿನವುಗಳು ಸಂಭವಿಸುತ್ತವೆ: ದೇಹದಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಅಂಶವು ಅಧಿಕವಾಗಿರುತ್ತದೆ, ಮತ್ತು ಜೀವಕೋಶಗಳು ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಸೆರೆಹಿಡಿಯಬೇಕು, ಆದರೆ ಇದು ಸಂಭವಿಸುವುದಿಲ್ಲ - ಜೀವಕೋಶಗಳು "ಹಸಿವಿನಿಂದ".
ಸಿಯೋಫೋರ್ ರಕ್ಷಣೆಗೆ ಬರುತ್ತಾನೆ. ಇದು ಇನ್ಸುಲಿನ್ಗೆ ಲಿಪಿಡ್ ಮತ್ತು ನರ ಕೋಶಗಳ ಸೂಕ್ಷ್ಮತೆಯನ್ನು ಹೆಚ್ಚಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಇದು ಪ್ಲಾಸ್ಮಾ ಸಕ್ಕರೆಯ ಇಳಿಕೆಗೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ನರ ತುದಿಗಳು ಮತ್ತು ಸ್ನಾಯು ಅಂಗಾಂಶಗಳ ಕೋಶಗಳು ಸರಿಯಾದ ಪೋಷಣೆಯನ್ನು ಪಡೆಯುತ್ತವೆ. ಮತ್ತು ಅಡಿಪೋಸ್ ಅಂಗಾಂಶವು ಗ್ಲೂಕೋಸ್ನಿಂದ ಕೊಬ್ಬಿನ ರಚನೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಆದ್ದರಿಂದ ರೋಗಿಯು ತೂಕವನ್ನು ಕಳೆದುಕೊಳ್ಳುತ್ತಿದ್ದಾನೆ.
ಇನ್ಸುಲಿನ್ ಕಡಿಮೆಯಾಗುವುದು ಅಸಮರ್ಪಕ ಕಾರ್ಯ ಮತ್ತು ಆಂಡ್ರೋಜೆನ್ಗಳ ಉತ್ಪಾದನೆಯಲ್ಲಿ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಮತ್ತು ಇದು ಸ್ತ್ರೀ ದೇಹದಲ್ಲಿ ಪುಲ್ಲಿಂಗೀಕರಣವನ್ನು ನಿಗ್ರಹಿಸುತ್ತದೆ.
ಸ್ತ್ರೀ ಸಂತಾನೋತ್ಪತ್ತಿ ವ್ಯವಸ್ಥೆಯಲ್ಲಿ
 ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯವು ಸಂತಾನೋತ್ಪತ್ತಿ ವ್ಯವಸ್ಥೆಯ ಒಟ್ಟಾರೆ ಕಾರ್ಯನಿರ್ವಹಣೆಯನ್ನು ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ, ಏಕೆಂದರೆ ಪುರುಷ ಮತ್ತು ಸ್ತ್ರೀ ಹಾರ್ಮೋನುಗಳ ಪ್ರಮಾಣದಲ್ಲಿ ಅಸಮಾನತೆಯಿದೆ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯವು ಸಂತಾನೋತ್ಪತ್ತಿ ವ್ಯವಸ್ಥೆಯ ಒಟ್ಟಾರೆ ಕಾರ್ಯನಿರ್ವಹಣೆಯನ್ನು ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ, ಏಕೆಂದರೆ ಪುರುಷ ಮತ್ತು ಸ್ತ್ರೀ ಹಾರ್ಮೋನುಗಳ ಪ್ರಮಾಣದಲ್ಲಿ ಅಸಮಾನತೆಯಿದೆ.
ಅಂಡೋತ್ಪತ್ತಿ ಚಕ್ರದಲ್ಲಿನ ಅಡೆತಡೆಗಳು ಈ ಕೆಳಗಿನ ಅಸ್ವಸ್ಥತೆಗಳಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿವೆ:
- ಮಾಸಿಕ ನೋವಿನ ಮತ್ತು ಅನಿಯಮಿತ,
- ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಕ್ರಿಯೆಯ ವೈಫಲ್ಯ,
- ಗರ್ಭಧಾರಣೆ ಸಂಭವಿಸುವುದಿಲ್ಲ.
ಸಿಯೋಫೋರ್ನ ಒಂದು ದೊಡ್ಡ ಸಂಗತಿಯೆಂದರೆ, ಅವನ ಸೇವನೆಯ ಪ್ರಾರಂಭವು stru ತುಚಕ್ರ ಮತ್ತು ಅಂಡೋತ್ಪತ್ತಿ ದಿನವನ್ನು ಅವಲಂಬಿಸಿರುವುದಿಲ್ಲ.
Drug ಷಧವು ಹಾರ್ಮೋನುಗಳ ಬದಲಾವಣೆಗಳನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುತ್ತದೆ. ಆದರೆ ಅವನಿಗೆ ಅಂತಃಸ್ರಾವಕ ವ್ಯವಸ್ಥೆಯನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ಗುಣಪಡಿಸಲು ಸಾಧ್ಯವಿಲ್ಲ. ಆದಾಗ್ಯೂ, ಸಿಯೋಫೋರ್ ಅನ್ನು ಇತರ drugs ಷಧಿಗಳ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ತೆಗೆದುಕೊಳ್ಳುವುದರಿಂದ ಸಂತಾನೋತ್ಪತ್ತಿ ಉಪಕರಣದ ಕಾರ್ಯನಿರ್ವಹಣೆಯನ್ನು ಸುಧಾರಿಸುತ್ತದೆ - ಮುಟ್ಟಿನ ನಿಯಮಿತವಾಗುತ್ತದೆ, ಗರ್ಭಿಣಿಯಾಗುವ ಸಾಧ್ಯತೆ ಹೆಚ್ಚಾಗುತ್ತದೆ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದೊಂದಿಗೆ ಸಿಯೋಫೋರ್ 850 ಬಗ್ಗೆ ವಿಮರ್ಶೆಗಳು ಮಾತ್ರವಲ್ಲ, ಆದರೆ drug ಷಧದ ಕ್ಲಿನಿಕಲ್ ಅಧ್ಯಯನಗಳು 30 ವರ್ಷದ ಮಹಿಳೆಯರಲ್ಲಿ ಚಕ್ರವು ಸಂಪೂರ್ಣವಾಗಿ ಚೇತರಿಸಿಕೊಂಡಿದೆ (97%).

ಸಿಯೋಫೋರ್ 850 ಮಾತ್ರೆಗಳು
Drug ಷಧದ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಮತ್ತಷ್ಟು ಹೆಚ್ಚಿಸಲು, ಈ ಕೆಳಗಿನ ಕ್ರಮಗಳನ್ನು ನಿರ್ವಹಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ:
- ಸಮಂಜಸವಾದ ದೈಹಿಕ ಚಟುವಟಿಕೆ (ಆರೋಗ್ಯ ಕಾರಣಗಳಿಗಾಗಿ),
- ತಂಬಾಕು ಮತ್ತು ಆಲ್ಕೋಹಾಲ್ ಅನ್ನು ಹೊರಗಿಡಿ,
- ಆಂಟಿಆಂಡ್ರೊಜೆನಿಕ್ .ಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಿ.
ವಿರೋಧಾಭಾಸಗಳು
 ಸಿಯೋಫೋರ್ನೊಂದಿಗಿನ ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ ಮುಖ್ಯ ವಿರೋಧಾಭಾಸವೆಂದರೆ .ಷಧದ ಯಾವುದೇ ಘಟಕಕ್ಕೆ ಅಸಹಿಷ್ಣುತೆ.
ಸಿಯೋಫೋರ್ನೊಂದಿಗಿನ ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ ಮುಖ್ಯ ವಿರೋಧಾಭಾಸವೆಂದರೆ .ಷಧದ ಯಾವುದೇ ಘಟಕಕ್ಕೆ ಅಸಹಿಷ್ಣುತೆ.
15 ವರ್ಷಕ್ಕಿಂತ ಕಡಿಮೆ ವಯಸ್ಸಿನ ಹುಡುಗಿಯರಿಗೆ ಚಿಕಿತ್ಸೆ ಅನಪೇಕ್ಷಿತವಾಗಿದೆ.
ಸಾಂಕ್ರಾಮಿಕ ಕಾಯಿಲೆ, ಅವಿವೇಕದ ಜ್ವರ, ಆಲ್ಕೊಹಾಲ್ ನಿಂದನೆ ಇದ್ದರೆ ಯಾವುದೇ ಸಂದರ್ಭದಲ್ಲಿ ನೀವು ಪಿಸಿಓಎಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ use ಷಧಿಯನ್ನು ಬಳಸಬಾರದು.
ಕೆಳಗಿನ ವಿರೋಧಾಭಾಸಗಳ ಜೊತೆಗೆ:
- ಮೂತ್ರಪಿಂಡಗಳು ಮತ್ತು ಯಕೃತ್ತಿನ ರೋಗಶಾಸ್ತ್ರ,
- ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ನಂತರದ ಅವಧಿ
- ಗ್ಯಾಂಗ್ರೀನ್
- ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್,
- ವಯಸ್ಸಿನ ಮಿತಿ - 60 ವರ್ಷಕ್ಕಿಂತ ಮೇಲ್ಪಟ್ಟ ಮಹಿಳೆಯರಿಗೆ, drug ಷಧಿಯನ್ನು ಬಳಸಲಾಗುವುದಿಲ್ಲ.
ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ, ವೈದ್ಯರ ನಿರ್ದೇಶನದಂತೆ ಮಾತ್ರ take ಷಧಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳಬೇಕು.
 ಪಿಸಿಓಎಸ್ನಲ್ಲಿ, ಈ ಕೆಳಗಿನ ಡೋಸೇಜ್ ಕಟ್ಟುಪಾಡುಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ: ದಿನಕ್ಕೆ 500 ಮಿಗ್ರಾಂ ಮತ್ತು ದಿನಕ್ಕೆ 3 als ಟ.
ಪಿಸಿಓಎಸ್ನಲ್ಲಿ, ಈ ಕೆಳಗಿನ ಡೋಸೇಜ್ ಕಟ್ಟುಪಾಡುಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ: ದಿನಕ್ಕೆ 500 ಮಿಗ್ರಾಂ ಮತ್ತು ದಿನಕ್ಕೆ 3 als ಟ.
ಟ್ಯಾಬ್ಲೆಟ್ ಅನ್ನು ಅಗಿಯದೆ ನುಂಗಬೇಕು, ಮತ್ತು ನೀರಿನಿಂದ ತೊಳೆಯಬೇಕು. ಗರಿಷ್ಠ ಅನುಮತಿಸುವ ದೈನಂದಿನ ಪ್ರಮಾಣವನ್ನು ನೆನಪಿಟ್ಟುಕೊಳ್ಳುವುದು ಬಹಳ ಮುಖ್ಯ - 1700 ಮಿಗ್ರಾಂಗಿಂತ ಹೆಚ್ಚು ಅಲ್ಲ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಕಾಯಿಲೆಗೆ ದೀರ್ಘಕಾಲದವರೆಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲಾಗುತ್ತದೆ, ಮತ್ತು ಸಿಯೋಫೋರ್ ಅನ್ನು ಆರು ತಿಂಗಳು ಅಥವಾ ಅದಕ್ಕಿಂತ ಹೆಚ್ಚಿನ ಸಮಯದಿಂದ ತೆಗೆದುಕೊಳ್ಳಬೇಕಾಗುತ್ತದೆ.
ಅಂಡೋತ್ಪತ್ತಿ ಚಕ್ರ ಮತ್ತು ಮುಟ್ಟಿನ ಮೇಲೆ ನಿಗಾ ಇಡುವುದು ಮುಖ್ಯ. ಸಾಮಾನ್ಯವಾಗಿ 6 ತಿಂಗಳ ನಂತರ, ಅಂಡೋತ್ಪತ್ತಿ ಸಾಮಾನ್ಯವಾಗಿದೆ. ನಂತರ drug ಷಧಿಯನ್ನು ನಿಲ್ಲಿಸಲಾಗುತ್ತದೆ. ಚಿಕಿತ್ಸೆಯ ಕೋರ್ಸ್ ಅನ್ನು ಪುನರಾವರ್ತಿಸುವ ಅಗತ್ಯವಿದ್ದರೆ, ಅವನನ್ನು ವೈದ್ಯರು ಸೂಚಿಸುತ್ತಾರೆ.
ಸಿಯೋಫೋರ್ ಅನ್ನು cription ಷಧಾಲಯದಲ್ಲಿ ಪ್ರಿಸ್ಕ್ರಿಪ್ಷನ್ನೊಂದಿಗೆ ಮಾತ್ರ ಖರೀದಿಸಬಹುದು. ಇದರರ್ಥ ಸ್ವ-ಚಿಕಿತ್ಸೆಯನ್ನು ನಿರ್ದಿಷ್ಟವಾಗಿ ಹೊರಗಿಡಲಾಗಿದೆ! ವೈದ್ಯರು ಮಾತ್ರ course ಷಧದ ಸರಿಯಾದ ಕೋರ್ಸ್ ಮತ್ತು ಡೋಸೇಜ್ ಅನ್ನು ಸೂಚಿಸಬಹುದು.
ಪಿಸಿಓಎಸ್ ಚಿಕಿತ್ಸೆಗಾಗಿ ಎಷ್ಟು ಸಮಯ ತೆಗೆದುಕೊಳ್ಳುತ್ತದೆ
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಚಿಕಿತ್ಸೆಯ ಗುರಿ ಮುಟ್ಟಿನ ಚಕ್ರವನ್ನು ಪುನಃಸ್ಥಾಪಿಸುವುದು ಮತ್ತು ಮಹಿಳೆ ಮಗುವನ್ನು ಗರ್ಭಧರಿಸಲು ಸಹಾಯ ಮಾಡುವುದು. ಚಿಕಿತ್ಸೆಯು ಹಲವಾರು ಹಂತಗಳಲ್ಲಿ ನಡೆಯುತ್ತದೆ:
- ತೂಕದ ಸಾಮಾನ್ಯೀಕರಣ
- Stru ತುಚಕ್ರದ ಪುನಃಸ್ಥಾಪನೆ,
- ಅಂಡೋತ್ಪತ್ತಿಯ ಪ್ರಚೋದನೆ.
ಮೊದಲ ಹಂತದ ಅವಧಿಯು ವ್ಯತ್ಯಾಸಗೊಳ್ಳುತ್ತದೆ ಮತ್ತು ಇದು ಆರಂಭಿಕ ತೂಕ ಮತ್ತು ಲಭ್ಯವಿರುವ ಚಯಾಪಚಯ ಅಸ್ವಸ್ಥತೆಗಳನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಸ್ಥಿರವಾದ ಮುಟ್ಟಿನ ಚಕ್ರವನ್ನು ಸಾಧಿಸಲು ಸಾಮಾನ್ಯವಾಗಿ ದೇಹದ ತೂಕವನ್ನು 5-10% ರಷ್ಟು ಕಡಿಮೆ ಮಾಡಲು ಸಾಕು. ಆಗಾಗ್ಗೆ ಈ ಹಂತದಲ್ಲಿ, ಅಂಡೋತ್ಪತ್ತಿ ಸ್ವತಂತ್ರವಾಗಿ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ, ಮತ್ತು ಹೆಚ್ಚಿನ ಚಿಕಿತ್ಸೆಯನ್ನು ಕೈಗೊಳ್ಳಲಾಗುವುದಿಲ್ಲ. ಪಾಲಿಸಿಸ್ಟಿಕ್ ಕಾಯಿಲೆ ಗುಣವಾಯಿತು ಎಂದು ಇದರ ಅರ್ಥವಲ್ಲ. ರೋಗವು ಉಳಿದಿದೆ ಮತ್ತು ಕೆಲವು ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ ಮತ್ತೆ ತನ್ನನ್ನು ತಾನೇ ಅನುಭವಿಸಬಹುದು.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ವಿರುದ್ಧದ ಹೋರಾಟದ ಮೊದಲ ಹೆಜ್ಜೆ ರೋಗಿಯ ತೂಕದ ಸಾಮಾನ್ಯೀಕರಣವಾಗಿರಬೇಕು.
Stage ಷಧಿ ಚಿಕಿತ್ಸೆಯನ್ನು ತೂಕ ಸ್ಥಿರೀಕರಣದ ನಂತರ ಅಥವಾ ಈ ಹಂತದ ಚಿಕಿತ್ಸೆಯೊಂದಿಗೆ ಸೂಚಿಸಬಹುದು. ಅಂಡೋತ್ಪತ್ತಿಯನ್ನು ಪುನಃಸ್ಥಾಪಿಸುವ ಹಾರ್ಮೋನುಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ ಮುಟ್ಟಿನ ನಿಯಮಿತವಾಗಬೇಕು. ಸ್ವಾಭಾವಿಕ ಅಂಡೋತ್ಪತ್ತಿ ಮತ್ತು ಮಗುವಿನ ಪರಿಕಲ್ಪನೆಯ ಸಂಭವನೀಯ ಪ್ರಾರಂಭ.
ಗರ್ಭಧಾರಣೆಯ ಯೋಜನೆಯನ್ನು ನೀವು ದೀರ್ಘಕಾಲದವರೆಗೆ ಮುಂದೂಡಲಾಗುವುದಿಲ್ಲ. ಅಂಡೋತ್ಪತ್ತಿ ಪುನಃಸ್ಥಾಪನೆಯಾದ ಕೂಡಲೇ ಮಗುವಿನ ಪರಿಕಲ್ಪನೆಯನ್ನು ಪರಿಗಣಿಸುವುದು ಯೋಗ್ಯವಾಗಿದೆ. ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮವನ್ನು ಒಂದು ವರ್ಷದವರೆಗೆ ನಿರ್ವಹಿಸಲಾಗುತ್ತದೆ, ಅದರ ನಂತರ ಗರ್ಭಧಾರಣೆಯ ಸಾಧ್ಯತೆಗಳು ಕಡಿಮೆಯಾಗುತ್ತವೆ.
ನಿಯಮಿತ ಮುಟ್ಟಿನ ಮತ್ತು ಸ್ಥಿರವಾದ ಅಂಡೋತ್ಪತ್ತಿ ಸಾಧಿಸಲು ಆಯ್ಕೆಮಾಡಿದ ಚಿಕಿತ್ಸೆಯ ಕಟ್ಟುಪಾಡು ಅನುಮತಿಸದಿದ್ದರೆ, ಫೋಲಿಕ್ಯುಲಾರ್ ಬೆಳವಣಿಗೆಯ drug ಷಧ-ಪ್ರೇರಿತ ವೇಗವರ್ಧನೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ. ಮೊಟ್ಟೆಯ ಪಕ್ವತೆಯನ್ನು ಉತ್ತೇಜಿಸುವ ಹಾರ್ಮೋನುಗಳ drugs ಷಧಿಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಮಗುವಿನ ಯಶಸ್ವಿ ಪರಿಕಲ್ಪನೆಯೊಂದಿಗೆ, ಚಿಕಿತ್ಸೆಯು ಇಲ್ಲಿ ಕೊನೆಗೊಳ್ಳುತ್ತದೆ. ಪರಿಣಾಮದ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ, ಕಾರ್ಯಾಚರಣೆಯನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಇನ್ ವಿಟ್ರೊ ಫಲೀಕರಣ ಸಾಧ್ಯ. ಅಂಡೋತ್ಪತ್ತಿಯ ಪ್ರಚೋದನೆಯ ನಂತರ, ಕಿರುಚೀಲಗಳನ್ನು ಸಂಗ್ರಹಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ಗರ್ಭಾಶಯದ ಕುಹರದೊಳಗೆ ಭ್ರೂಣಗಳನ್ನು ಮತ್ತಷ್ಟು ಅಳವಡಿಸುವುದರೊಂದಿಗೆ ವಿಟ್ರೊದಲ್ಲಿ ಪರಿಕಲ್ಪನೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ.
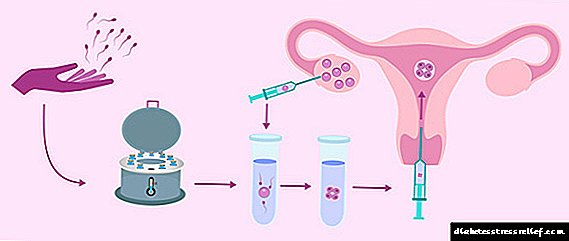
ಚಿಕಿತ್ಸೆಯ ನಂತರ, ಒಬ್ಬ ಮಹಿಳೆ ಇನ್ನೂ ಸ್ವಂತವಾಗಿ ಗರ್ಭಿಣಿಯಾಗಲು ಸಾಧ್ಯವಾಗದಿದ್ದರೆ, ಆಕೆಗೆ ವಿಟ್ರೊ ಫಲೀಕರಣ (ಐವಿಎಫ್) ನೀಡಲಾಗುತ್ತದೆ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯು ಅನೇಕ ಅಂಶಗಳನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಸರಾಸರಿ, ಚಿಕಿತ್ಸೆಯ ಪ್ರಾರಂಭದಿಂದ ಮಗುವಿನ ಗರ್ಭಧಾರಣೆಯವರೆಗೆ 1 ರಿಂದ 3 ವರ್ಷಗಳು ಹಾದುಹೋಗುತ್ತವೆ. ಪಿಸಿಓಎಸ್ ಅನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ಮತ್ತು ಶಾಶ್ವತವಾಗಿ ಗುಣಪಡಿಸುವುದು ಅಸಾಧ್ಯ, ಆದರೆ ನೀವು ಸ್ಥಿರವಾದ ಉಪಶಮನ ಮತ್ತು ಮಹಿಳೆಯರ ಸಂತಾನೋತ್ಪತ್ತಿ ಆರೋಗ್ಯದಲ್ಲಿ ಗಮನಾರ್ಹ ಸುಧಾರಣೆಯನ್ನು ಸಾಧಿಸಬಹುದು.
ತೂಕ ಸಾಮಾನ್ಯೀಕರಣ
ಸಾಕಷ್ಟು ಚಿಕಿತ್ಸೆಯೊಂದಿಗೆ ಸಹ, ರೋಗವು ಶೀಘ್ರವಾಗಿ ಹಾದುಹೋಗುತ್ತದೆ ಎಂದು ಭಾವಿಸಬಾರದು. ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ದೀರ್ಘಕಾಲೀನ ಚಿಕಿತ್ಸೆಯು ಮಗುವಿನ ಯಶಸ್ವಿ ಪರಿಕಲ್ಪನೆಗಾಗಿ, stru ತುಚಕ್ರದ ಸ್ಥಿರೀಕರಣವನ್ನು ಸಾಧಿಸುವುದು ಅಗತ್ಯವಾಗಿರುತ್ತದೆ. ಪ್ರಗತಿಶೀಲ ತೂಕ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗುವ ಅಖಂಡ ಚಯಾಪಚಯ ಅಸ್ವಸ್ಥತೆಗಳೊಂದಿಗೆ ಇದು ಬಹುತೇಕ ಅಸಾಧ್ಯ.ರೋಗದ ಬೆಳವಣಿಗೆಯನ್ನು ಪ್ರಚೋದಿಸುವ ರೋಗಶಾಸ್ತ್ರೀಯ ಸರಪಳಿಯನ್ನು ಮುರಿಯಲು ಈ ಕೆಳಗಿನ ವಿಧಾನಗಳು ಸಹಾಯ ಮಾಡುತ್ತವೆ:
- ಡಯಟ್ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದಿಂದ ಬಳಲುತ್ತಿರುವ ಮಹಿಳೆಯ ಆಹಾರದ ಹೃದಯಭಾಗದಲ್ಲಿ ಕಡಿಮೆ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಸೂಚಿಯನ್ನು ಹೊಂದಿರುವ ಉತ್ಪನ್ನಗಳಾಗಿರಬೇಕು. ಅಂತಹ ಉತ್ಪನ್ನಗಳು ಜೀರ್ಣಾಂಗವ್ಯೂಹದ ಮೂಲಕ ನಿಧಾನವಾಗಿ ಹಾದುಹೋಗುತ್ತವೆ ಮತ್ತು ಗ್ಲೂಕೋಸ್ನೊಂದಿಗೆ ರಕ್ತದ ಅತಿಸೂಕ್ಷ್ಮತೆಯನ್ನು ಪ್ರಚೋದಿಸುವುದಿಲ್ಲ. 1-2 ತಿಂಗಳ ನಂತರ ಇದರ ಪರಿಣಾಮವು ಗಮನಾರ್ಹವಾಗಿದೆ. ನಿಯಮದಂತೆ, 5-10% ನಷ್ಟು ತೂಕ ನಷ್ಟದೊಂದಿಗೆ, ಚಕ್ರವನ್ನು ಪುನಃಸ್ಥಾಪಿಸಲಾಗುತ್ತದೆ, ಮುಟ್ಟಿನ ಸ್ಥಿರವಾಗುತ್ತದೆ ಮತ್ತು ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ,
- ದೈಹಿಕ ಚಟುವಟಿಕೆ. ಪಿಸಿಓಎಸ್ನೊಂದಿಗೆ, ಜಿಮ್ನಲ್ಲಿ ಶಕ್ತಿ ತರಬೇತಿ ಮತ್ತು ವ್ಯಾಯಾಮಗಳು ಪ್ರಯೋಜನ ಪಡೆಯುತ್ತವೆ, ಆದರೆ ವಿರೋಧಾಭಾಸಗಳ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ ಮಾತ್ರ. ಹೃದಯ ಮತ್ತು ರಕ್ತನಾಳಗಳ ಹೊಂದಾಣಿಕೆಯ ರೋಗಶಾಸ್ತ್ರದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ, ನೀವು ವಿಶೇಷ ಚಿಕಿತ್ಸಾ ಗುಂಪುಗಳಲ್ಲಿ ಜಿಮ್ನಾಸ್ಟಿಕ್ಸ್, ಯೋಗ ಮತ್ತು ಪೈಲೇಟ್ಸ್ ಮಾಡಬಹುದು. ಈಜು, ಸ್ತಬ್ಧ ಓಟ, ವಾಕಿಂಗ್,
ದೈಹಿಕ ಚಟುವಟಿಕೆಯು ತೂಕ ನಷ್ಟಕ್ಕೆ ಕೊಡುಗೆ ನೀಡುತ್ತದೆ, ಇದರಿಂದಾಗಿ ಮಹಿಳೆಯರಿಗೆ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅನ್ನು ಸೋಲಿಸುವ ಸಾಧ್ಯತೆಗಳು ಹೆಚ್ಚಾಗುತ್ತವೆ.
- Drug ಷಧ ತಿದ್ದುಪಡಿ. ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಮತ್ತು ತೂಕವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸಲು ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಏಜೆಂಟ್ಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಅವು ಹಾರ್ಮೋನುಗಳ ಹಿನ್ನೆಲೆಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತವೆ ಮತ್ತು ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಾರಂಭಕ್ಕೆ ಕಾರಣವಾಗುತ್ತವೆ. ಇದಕ್ಕಾಗಿ, ಮೆಟ್ಫಾರ್ಮಿನ್ ಮತ್ತು ಅದರ ಸಾದೃಶ್ಯಗಳನ್ನು (ಸಿಯೋಫೋರ್, ಗ್ಲುಕೋಫೇಜ್) ಬಳಸಲಾಗುತ್ತದೆ. ಈ drugs ಷಧಿಗಳು ಕರುಳಿನಿಂದ ಗ್ಲೂಕೋಸ್ ಹೀರಿಕೊಳ್ಳುವುದನ್ನು ಮತ್ತು ಯಕೃತ್ತಿನಲ್ಲಿ ಅದರ ಉತ್ಪಾದನೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಮತ್ತು ಇನ್ಸುಲಿನ್ಗೆ ಕೋಶಗಳ ಸೂಕ್ಷ್ಮತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಮಹಿಳೆಯ ತೂಕವನ್ನು ಸ್ಥಿರಗೊಳಿಸಲಾಗುತ್ತದೆ, ತೊಡಕುಗಳ ಅಪಾಯವು ಕಡಿಮೆಯಾಗುತ್ತದೆ.
ಮೆಟ್ಫಾರ್ಮಿನ್ ಬಳಕೆಯು ರಕ್ತದಲ್ಲಿನ ಆಂಡ್ರೋಜೆನ್ಗಳ ಮಟ್ಟವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, ಹಿರ್ಸುಟಿಸಮ್ನ ಅಭಿವ್ಯಕ್ತಿಗಳನ್ನು ನಿವಾರಿಸುತ್ತದೆ, ಮುಟ್ಟಿನ ಚಕ್ರವನ್ನು ಪುನಃಸ್ಥಾಪಿಸಲು ಮತ್ತು ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಾರಂಭಿಸಲು ನಿಮಗೆ ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ ಎಂದು ಅಧ್ಯಯನಗಳು ತೋರಿಸಿವೆ. ಆದಾಗ್ಯೂ, ಇತರ ಅಧ್ಯಯನಗಳು ದೈಹಿಕ ಚಟುವಟಿಕೆಯೊಂದಿಗೆ ಸಂಯೋಜಿಸಲ್ಪಟ್ಟ ಆಹಾರವು ಇದೇ ರೀತಿಯ ಪರಿಣಾಮಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ ಮತ್ತು ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ .ಷಧಿಗಳ ಬಳಕೆಯ ಅವಶ್ಯಕತೆ ಯಾವಾಗಲೂ ಇರುವುದಿಲ್ಲ ಎಂದು ಸ್ಪಷ್ಟಪಡಿಸಿದೆ.
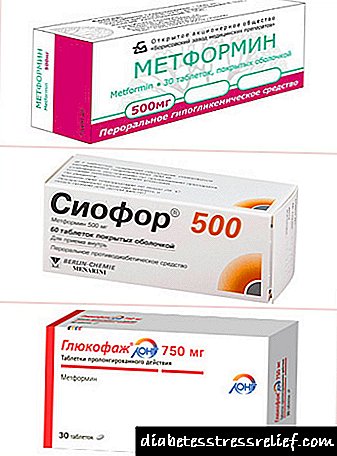
ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುವ ಮತ್ತು ತೂಕವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುವ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ drugs ಷಧಗಳು.
ಹಾರ್ಮೋನುಗಳ ಅಸ್ವಸ್ಥತೆಗಳ ತಿದ್ದುಪಡಿ
ಕೆಳಗಿನ ಹಾರ್ಮೋನುಗಳ ಸಿದ್ಧತೆಗಳೊಂದಿಗೆ ಸ್ಕ್ಲೆರೋಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯಗಳಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು ಸಾಧ್ಯವಿದೆ:
- ಸಂಯೋಜಿತ ಮೌಖಿಕ ಗರ್ಭನಿರೋಧಕಗಳು. ಜನನ ನಿಯಂತ್ರಣ ಮಾತ್ರೆಗಳು ಪಿಸಿಓಎಸ್ಗೆ ಹಾರ್ಮೋನುಗಳ ಚಿಕಿತ್ಸೆಯ ಆಧಾರವಾಗಿದೆ. ಈ drugs ಷಧಿಗಳು ಲ್ಯುಟೈನೈಜಿಂಗ್ ಹಾರ್ಮೋನ್ ಉತ್ಪಾದನೆಯನ್ನು ತಡೆಯುತ್ತದೆ, ಇದು ಅಂಡಾಶಯದಲ್ಲಿನ ಆಂಡ್ರೋಜೆನ್ಗಳ ಸಂಶ್ಲೇಷಣೆಯಲ್ಲಿ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಸಿಒಸಿಗಳು stru ತುಚಕ್ರವನ್ನು ಸ್ಥಿರಗೊಳಿಸುತ್ತವೆ ಮತ್ತು ಎಂಡೊಮೆಟ್ರಿಯಲ್ ಹೈಪರ್ಪ್ಲಾಸ್ಟಿಕ್ ಪ್ರಕ್ರಿಯೆಯನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, ಈ ಸ್ಥಿತಿಯು ಪಾಲಿಸಿಸ್ಟಿಕ್ನೊಂದಿಗೆ ಹೆಚ್ಚಾಗಿ ಸಂಬಂಧಿಸಿದೆ. ಡ್ರೊಸ್ಪೈರ್ನೋನ್ (ಯಾರಿನಾ ಮತ್ತು ಯಾರಿನಾ ಪ್ಲಸ್, ಜೆಸ್ ಮತ್ತು ಜೆಸ್ ಪ್ಲಸ್, ಮಾಡೆಲ್ ಪ್ರೊ, ಮಿಡಿಯಾನಾ), ಮತ್ತು ಇತರ drugs ಷಧಿಗಳನ್ನು (ಜೀನೈನ್, ಬೆಲಾರಾ, ಸಿಲೂಯೆಟ್, ರೆಗುಲಾನ್, ಮಾರ್ವೆಲಾನ್, ಇತ್ಯಾದಿ) ಆಧಾರಿತ ಹೊಸ ತಲೆಮಾರಿನ ಗೆಸ್ಟಜೆನ್ಗಳೊಂದಿಗೆ ಬಳಸಿದ drugs ಷಧಗಳು. ಗರ್ಭನಿರೋಧಕ ಯೋಜನೆಯ ಪ್ರಕಾರ ಅವುಗಳನ್ನು ಕುಡಿಯಬೇಕು,
- ಪ್ರೊಜೆಸ್ಟರಾನ್ ಸಿದ್ಧತೆಗಳು. ಚಕ್ರದ 16 ರಿಂದ 25 ನೇ ದಿನದವರೆಗೆ ಲೂಟಿಯಲ್ ಹಂತದ ಕೊರತೆಯ ಸಂದರ್ಭಗಳಲ್ಲಿ ಅವುಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ದೀರ್ಘ ವಿಳಂಬದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಮುಟ್ಟಿನ ಉಡಾವಣೆಯನ್ನು ಉತ್ತೇಜಿಸಿ. ನೈಸರ್ಗಿಕ ಪ್ರೊಜೆಸ್ಟರಾನ್ (ಉಟ್ರೋಜೆಸ್ತಾನ್) ಮತ್ತು ಸಂಶ್ಲೇಷಿತ ಅನಲಾಗ್ಗಳನ್ನು (ಡುಫಾಸ್ಟನ್, ನಾರ್ಕೊಲಟ್) ಆಧರಿಸಿದ ಎರಡೂ drugs ಷಧಿಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಶುದ್ಧ ಪ್ರೊಜೆಸ್ಟೋಜೆನ್ಗಳ ಪರಿಣಾಮಕಾರಿತ್ವವು ಈಸ್ಟ್ರೊಜೆನ್ಗಳ ಸಂಯೋಜನೆಗಿಂತ ಕಡಿಮೆಯಾಗಿದೆ, ಆದಾಗ್ಯೂ, ಪಿಸಿಓಎಸ್ಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು ಕಡಿಮೆ ಪ್ರತಿಕೂಲ ಪ್ರತಿಕ್ರಿಯೆಗಳನ್ನು ಬಳಸಬಹುದು.
- ಆಂಟಿಆಂಡ್ರೊಜೆನಿಕ್ .ಷಧಗಳು. ಹೈಪರ್ಆಂಡ್ರೊಜೆನಿಸಂ (ಹಿರ್ಸುಟಿಸಮ್) ನ ಅಭಿವ್ಯಕ್ತಿಗಳನ್ನು ತೆಗೆದುಹಾಕುವ ಏಜೆಂಟ್ಗಳಾಗಿ ಸಿಒಸಿಗಳಿಗೆ ಹೆಚ್ಚುವರಿಯಾಗಿ ಅವುಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಅವರು ಟೆರಾಟೋಜೆನಿಕ್ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿದ್ದಾರೆ, ಆದ್ದರಿಂದ, ಅವರ ಹಿನ್ನೆಲೆಗೆ ವಿರುದ್ಧವಾಗಿ ಮಗುವಿನ ಪರಿಕಲ್ಪನೆಯನ್ನು ಅನುಮತಿಸಲಾಗುವುದಿಲ್ಲ. ಸ್ತ್ರೀರೋಗ ಶಾಸ್ತ್ರದಲ್ಲಿ, ವೆರೋಶ್ಪಿರಾನ್, ಸ್ಪಿರೊನೊಲ್ಯಾಕ್ಟೋನ್, ಫ್ಲುಟಮೈಡ್ ಬಳಕೆಯನ್ನು ಅಭ್ಯಾಸ ಮಾಡಲಾಗುತ್ತದೆ. ಡಿಯಾಂಡಮೆಥಾಸೊನ್, ಮೀಥೈಲ್ಪ್ರೆಡ್ನಿಸೋಲೋನ್ (ಮೆಟಿಪ್ರೆಡ್) ಮತ್ತು ಇತರರು ಆಂಟಿಆಂಡ್ರೊಜೆನಿಕ್ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿದ್ದಾರೆ,
- ಅಂಡೋತ್ಪತ್ತಿಯನ್ನು ಉತ್ತೇಜಿಸುವ ugs ಷಧಗಳು. ಕಿರುಚೀಲಗಳ ಪಕ್ವತೆಯನ್ನು ಮತ್ತು ಅಂಡಾಶಯದಿಂದ ಮೊಟ್ಟೆಯ ಬಿಡುಗಡೆಯನ್ನು ವೇಗಗೊಳಿಸಲು ಕ್ಲೋಮಿಫೆನ್ ಅನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. Of ಷಧದ ಕನಿಷ್ಠ ಪ್ರಮಾಣದಿಂದ ಪ್ರಾರಂಭಿಸಿ ಚಿಕಿತ್ಸೆಯ ನಿಯಮವನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ಆಯ್ಕೆ ಮಾಡಲಾಗುತ್ತದೆ.
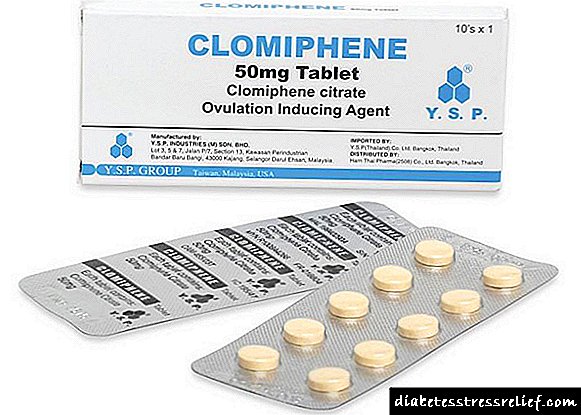
ಪಿಸಿಓಎಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ, ಅಂಡೋತ್ಪತ್ತಿಯನ್ನು ಉತ್ತೇಜಿಸಲು ಕ್ಲೋಮಿಫೆನ್ ಅನ್ನು ಬಳಸಲಾಗುತ್ತದೆ.
ಹಾರ್ಮೋನುಗಳಿಲ್ಲದೆ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಚಿಕಿತ್ಸೆ ಬಹುತೇಕ ಅಸಾಧ್ಯ.ಜೀವನಶೈಲಿಯ ಬದಲಾವಣೆಯ ನಂತರ (ಆಹಾರ ಮತ್ತು ದೈಹಿಕ ಚಟುವಟಿಕೆ) ಅಂಡೋತ್ಪತ್ತಿಯ ಪುನಃಸ್ಥಾಪನೆ ಸಂಭವಿಸುತ್ತದೆ, ಆದರೆ ಹೆಚ್ಚಾಗಿ ಹೆಚ್ಚುವರಿ ವೈದ್ಯಕೀಯ ತಿದ್ದುಪಡಿ ಅಗತ್ಯವಿರುತ್ತದೆ.
ಹಾರ್ಮೋನ್ ಚಿಕಿತ್ಸೆಯ ಜೊತೆಗೆ, ಇತರ drugs ಷಧಿಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ:
- ಜೀವಸತ್ವಗಳು ಮತ್ತು ಖನಿಜಗಳು. ಪಿಸಿಓಎಸ್ನೊಂದಿಗೆ, ವಿಟಮಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ದೇಹದ ಸಾಮಾನ್ಯ ಸ್ವರವನ್ನು ಹೆಚ್ಚಿಸಲು ಮತ್ತು ಪ್ರತಿರಕ್ಷಣಾ ವ್ಯವಸ್ಥೆಯನ್ನು ಉತ್ತೇಜಿಸಲು ಮಾತ್ರವಲ್ಲ. ಪ್ರಯೋಜನಕಾರಿ ಪದಾರ್ಥಗಳನ್ನು ನಿಯಮಿತವಾಗಿ ಸೇವಿಸುವುದರಿಂದ ಹಾರ್ಮೋನುಗಳ ಮಟ್ಟವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ ಮತ್ತು ರೋಗದ ಮುನ್ನರಿವು ಸುಧಾರಿಸುತ್ತದೆ. ಜೀವಸತ್ವಗಳು ಬಿ 6, ಬಿ 9 (ಫೋಲಿಕ್ ಆಮ್ಲ), ಡಿ 12, ಸಿ, ಡಿ, ಇ,
- ಹೋಮಿಯೋಪತಿ ಮತ್ತು ಗಿಡಮೂಲಿಕೆ ಪರಿಹಾರಗಳು. ಪುನಶ್ಚೈತನ್ಯಕಾರಿ ಚಿಕಿತ್ಸೆಯಾಗಿ ನಿಯೋಜಿಸಲಾಗಿದೆ. ಹಾರ್ಮೋನ್ ಮಟ್ಟವನ್ನು ಸಾಮಾನ್ಯೀಕರಿಸಲು ಕೊಡುಗೆ ನೀಡಿ, ಸಾಮಾನ್ಯ ಸ್ಥಿತಿಯನ್ನು ಸುಧಾರಿಸಿ, ಚೈತನ್ಯವನ್ನು ಹೆಚ್ಚಿಸಿ. ಫೈಟೊಹಾರ್ಮೋನ್ ಆಧಾರಿತ ಉತ್ಪನ್ನಗಳು (ಸೈಕ್ಲೋಡಿನೋನ್, ಡಿಸ್ಮೆನಾರ್ಮ್, ಹೆಲ್ಬಾ ಸೇರ್ಪಡೆಯೊಂದಿಗೆ ಗಿಡಮೂಲಿಕೆಗಳು, ಇತ್ಯಾದಿ), ಹೋಮಿಯೋಪತಿ ದುರ್ಬಲಗೊಳಿಸುವ drugs ಷಧಿಗಳನ್ನು (ಓವರಿಯಾಮಿನ್, ರಿಮೆನ್ಸ್, ಇನೋಫೆರ್ಟ್ ಮತ್ತು ಇತರರು) ಬಳಸಲಾಗುತ್ತದೆ,
- ಕಿಣ್ವದ ಸಿದ್ಧತೆಗಳು (ಉದಾ. ವೊಬೆನ್ಜಿಮ್). ಅವು ಸಾಮಾನ್ಯ ಬಲಪಡಿಸುವ ಮತ್ತು ಇಮ್ಯುನೊಮೊಡ್ಯುಲೇಟರಿ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿವೆ.

ಸಾಮಾನ್ಯ ಮತ್ತು ಸ್ಥಳೀಯ ರೋಗನಿರೋಧಕ ಶಕ್ತಿಯನ್ನು ನಿಯಂತ್ರಿಸಲು ಪಿಸಿಓಎಸ್ನ ಸಂಕೀರ್ಣ ಚಿಕಿತ್ಸೆಗಾಗಿ ವೊಬೆನ್ zy ೈಮ್ ಅನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. Anti ಷಧಿ ಪ್ರತಿಜೀವಕ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಒದಗಿಸುತ್ತದೆ.
ಮಾಸ್ಕೋದ ಕುಟುಂಬ ಯೋಜನಾ ಕೇಂದ್ರವು ವಿಟಮಿನ್ ಡಿ ಮಟ್ಟ ಮತ್ತು ಪಿಸಿಓಎಸ್ ನಡುವಿನ ಸಂಬಂಧದ ಬಗ್ಗೆ ಒಂದು ಅಧ್ಯಯನವನ್ನು ನಡೆಸಿತು. ಅಧ್ಯಯನವು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಹೊಂದಿರುವ 58 ಮಹಿಳೆಯರು ಮತ್ತು 28 ಆರೋಗ್ಯವಂತ ಮಹಿಳೆಯರನ್ನು ಒಳಗೊಂಡಿತ್ತು. ಎರಡೂ ಗುಂಪುಗಳ ಪರೀಕ್ಷಿತ ಗುಂಪುಗಳ ದೇಹದಲ್ಲಿ ವಿಟಮಿನ್ ಡಿ ಸಾಂದ್ರತೆಯು ಗಮನಾರ್ಹವಾಗಿ ಭಿನ್ನವಾಗಿಲ್ಲ ಎಂದು ತಿಳಿದುಬಂದಿದೆ, ಆದ್ದರಿಂದ ವಯಸ್ಕರಲ್ಲಿ ರೋಗದ ಬೆಳವಣಿಗೆಯ ಮೇಲೆ ಈ ಅಂಶದ ಪ್ರಭಾವದ ಬಗ್ಗೆ ಸ್ಪಷ್ಟವಾಗಿ ಮಾತನಾಡಲು ಸಾಧ್ಯವಿಲ್ಲ. ಈ ಅಧ್ಯಯನವನ್ನು 2015 ರಲ್ಲಿ “ಸಂತಾನೋತ್ಪತ್ತಿ ಸಮಸ್ಯೆಗಳು” ಎಂಬ ಜರ್ನಲ್ನಲ್ಲಿ ಪ್ರಕಟಿಸಲಾಗಿದೆ.
ಪರ್ಯಾಯ ಚಿಕಿತ್ಸೆಯ ಆಯ್ಕೆಗಳು
ಪಿಸಿಓಎಸ್ನ ಸಂಕೀರ್ಣ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ, ಲೇಸರ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಅಭ್ಯಾಸ ಮಾಡಲಾಗುತ್ತದೆ. Ation ಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಇದನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ ಮತ್ತು ಎರಡು ಆಯ್ಕೆಗಳನ್ನು ಒಳಗೊಂಡಿದೆ:
- ಅಭಿದಮನಿ ಲೇಸರ್ ರಕ್ತ ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆ,
- ಅಂಗದ ಪ್ರಕ್ಷೇಪಣಕ್ಕೆ ಲೇಸರ್ನ ಬಾಹ್ಯ ಮಾನ್ಯತೆ.
ಚಿಕಿತ್ಸೆಯ ಕೋರ್ಸ್ 10-12 ದಿನಗಳವರೆಗೆ ಇರುತ್ತದೆ. ತಿಂಗಳಿಗೆ ಎರಡು ಕೋರ್ಸ್ಗಳನ್ನು ವಿರಾಮದೊಂದಿಗೆ ತೋರಿಸಲಾಗುತ್ತದೆ. ಲೇಸರ್ ಚಿಕಿತ್ಸೆಯ ಹಿನ್ನೆಲೆಯಲ್ಲಿ, stru ತುಚಕ್ರದ ಸಾಮಾನ್ಯೀಕರಣವನ್ನು ಗುರುತಿಸಲಾಗಿದೆ.
ಪಿಸಿಓಎಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಭೌತಚಿಕಿತ್ಸೆಯ ವಿಧಾನಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ನಿರೀಕ್ಷಿತ ಪರಿಣಾಮಗಳು:
- ದಟ್ಟವಾದ ಅಂಡಾಶಯದ ಕ್ಯಾಪ್ಸುಲ್ನ ತೆಳುವಾಗುವುದು,
- ಜನನಾಂಗಗಳಲ್ಲಿ ರಕ್ತ ಮತ್ತು ದುಗ್ಧರಸ ಪರಿಚಲನೆ ಸುಧಾರಿಸುವುದು,
- ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಸಾಮಾನ್ಯೀಕರಣ.
ಭೌತಚಿಕಿತ್ಸೆಯು ಸಂತಾನೋತ್ಪತ್ತಿ ಅಂಗಗಳ ಚೇತರಿಕೆಯ ಸಮಯವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಮತ್ತು ರೋಗದ ಮುನ್ನರಿವನ್ನು ಸುಧಾರಿಸುತ್ತದೆ. ಕೆಳಗಿನ ವಿಧಾನಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ:
- ವಿಟಮಿನ್ ಬಿ 1 ಮತ್ತು ಲಿಡೇಸ್ನೊಂದಿಗೆ ಎಲೆಕ್ಟ್ರೋಫೋರೆಸಿಸ್
- ಕಡಿಮೆ ಆವರ್ತನದ ಕಾಂತಕ್ಷೇತ್ರವನ್ನು ಬಳಸಿಕೊಂಡು ಮ್ಯಾಗ್ನೆಟೋಥೆರಪಿ,
- ಜಲಚಿಕಿತ್ಸೆ (ಸಮುದ್ರ ಮತ್ತು ಕೋನಿಫೆರಸ್ ಸ್ನಾನ),
- ಅನುಬಂಧಗಳ ಪ್ರದೇಶದ ಮೇಲೆ ಮಡ್ ಥೆರಪಿ ಮತ್ತು ಪ್ಯಾರಾಫಿನ್ ಥೆರಪಿ.

ಪಾಲಿಸಿಸ್ಟಿಕ್ನ ಸಂಕೀರ್ಣ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಮಣ್ಣು ಮತ್ತು ಪ್ಯಾರಾಫಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಕೆಲವೊಮ್ಮೆ ಹೆಚ್ಚುವರಿ ವಿಧಾನಗಳಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯಕ್ಕೆ ಹಿರುಡೋಥೆರಪಿ ಮತ್ತೊಂದು ಪರ್ಯಾಯ ಚಿಕಿತ್ಸೆಯಾಗಿದೆ. ಯೋನಿಯ ಮತ್ತು ಹೊಟ್ಟೆಯ ಕೆಳಭಾಗದಲ್ಲಿ ಲೀಚ್ಗಳನ್ನು ಸ್ಥಾಪಿಸುವ ಅಭ್ಯಾಸ. 3 ರಿಂದ 6 ಅವಧಿಗಳನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ. ಶ್ರೋಣಿಯ ಅಂಗಗಳಲ್ಲಿನ ರಕ್ತದ ಹರಿವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸಲು ಮತ್ತು ಅಂಡಾಶಯದ ಕ್ಯಾಪ್ಸುಲ್ ತೆಳುವಾಗುವುದಕ್ಕೆ ಹಿರುಡೋಥೆರಪಿ ಕೊಡುಗೆ ನೀಡುತ್ತದೆ ಎಂದು ನಂಬಲಾಗಿದೆ.
ಜಾನಪದ ಪರಿಹಾರಗಳು ಸಸ್ಯ ಸಾಮಗ್ರಿಗಳ ಬಳಕೆಯನ್ನು ಸೂಚಿಸುತ್ತವೆ. ಮನೆಯಲ್ಲಿ, ಪೈನ್ ಫಾರೆಸ್ಟ್, ಸೆಲಾಂಡೈನ್, ಕೆಂಪು ಬ್ರಷ್, ಯಾರೋವ್, ಯಾರೋವ್, ಲೈಕೋರೈಸ್ನಂತಹ "ಸ್ತ್ರೀ" ಗಿಡಮೂಲಿಕೆಗಳ ಆಧಾರದ ಮೇಲೆ ನೀವು ಕಷಾಯ ಮತ್ತು ಕಷಾಯವನ್ನು ಮಾಡಬಹುದು. ಅಗಸೆ ಬೀಜಗಳು, ಜೇನುತುಪ್ಪ, ಪ್ರೋಪೋಲಿಸ್ ಅನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಚಿಕಿತ್ಸೆಯ ಕೋರ್ಸ್ ಉದ್ದವಾಗಿದೆ - ಅಡೆತಡೆಗಳೊಂದಿಗೆ 3-6 ತಿಂಗಳವರೆಗೆ.
ಪರ್ಯಾಯ medicine ಷಧವು ಸಾಂಪ್ರದಾಯಿಕ ವಿಧಾನಗಳನ್ನು ಬದಲಾಯಿಸಲು ಸಾಧ್ಯವಿಲ್ಲ ಮತ್ತು ಹಾಜರಾಗುವ ವೈದ್ಯರ ನೇಮಕಾತಿಗಳಿಗೆ ಹಾನಿಯಾಗದಂತೆ ಬಳಸಬಾರದು.
ಗರ್ಭಧಾರಣೆಯ ಯೋಜನೆ ಮತ್ತು ಮುನ್ನರಿವು
ಹಾರ್ಮೋನುಗಳ drugs ಷಧಿಗಳ ರದ್ದತಿ ಅಥವಾ ಹಾರ್ಮೋನುಗಳಲ್ಲದ ಚಿಕಿತ್ಸೆಯ ಕೋರ್ಸ್ ಮುಗಿದ ತಕ್ಷಣ ನೀವು ಮಗುವಿನ ಪರಿಕಲ್ಪನೆಯನ್ನು ಯೋಜಿಸಬಹುದು. ಕಾರ್ಯಾಚರಣೆಯ ನಂತರ, ದೇಹವು ಚೇತರಿಸಿಕೊಳ್ಳಲು ಸಮಯವಿರುವುದರಿಂದ ಕನಿಷ್ಠ 3 ತಿಂಗಳು ಕಾಯಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಅದೇ ಸಮಯದಲ್ಲಿ, ಗರ್ಭಧಾರಣೆಯನ್ನು 6-12 ತಿಂಗಳಿಗಿಂತ ಹೆಚ್ಚು ಕಾಲ ಮುಂದೂಡಬಾರದು.ಚಿಕಿತ್ಸೆಯನ್ನು ಪೂರ್ಣಗೊಳಿಸಿದ ಒಂದು ವರ್ಷದ ನಂತರ, ಅದರ ಪರಿಣಾಮಕಾರಿತ್ವವು ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಮತ್ತು ಮಗುವಿನ ಪರಿಕಲ್ಪನೆಯು ಸಮಸ್ಯಾತ್ಮಕವಾಗುತ್ತದೆ.
ರೋಗದ ಮುನ್ನರಿವು ವಿವಿಧ ಅಂಶಗಳನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ:
- ಮಹಿಳೆಯ ವಯಸ್ಸು. 30-35 ವರ್ಷಗಳ ನಂತರ, ಚಿಕಿತ್ಸೆಯ ಯಶಸ್ವಿ ಫಲಿತಾಂಶ ಮತ್ತು ಮಗುವಿನ ಪರಿಕಲ್ಪನೆಯ ಸಂಭವನೀಯತೆ ಕಡಿಮೆಯಾಗುತ್ತದೆ. ರೋಗದ ಸುದೀರ್ಘ ಕೋರ್ಸ್ನೊಂದಿಗೆ, ಅಂಡೋತ್ಪತ್ತಿ ಸಾಧಿಸುವುದು ಕಷ್ಟ. ಮೊಟ್ಟೆಯ ಪಕ್ವತೆಯನ್ನು ಉತ್ತೇಜಿಸಲು ಬಳಸುವ ಮುಖ್ಯ drug ಷಧವಾದ ಕ್ಲೋಮಿಫೆನ್ಗೆ ಅನೇಕ ಮಹಿಳೆಯರು ಪ್ರತಿರೋಧವನ್ನು ಹೊಂದಿದ್ದಾರೆ,
- ಶ್ರೋಣಿಯ ಅಂಗಗಳ ಹೊಂದಾಣಿಕೆಯ ರೋಗಶಾಸ್ತ್ರದ ಉಪಸ್ಥಿತಿ. ಗುರುತಿಸಲಾದ ಕಾಯಿಲೆಗಳ ಸಮಯೋಚಿತ ಚಿಕಿತ್ಸೆಯು ಮುನ್ನರಿವನ್ನು ಸುಧಾರಿಸುತ್ತದೆ ಮತ್ತು ಯಶಸ್ವಿ ಗರ್ಭಧಾರಣೆಯ ಸಾಧ್ಯತೆಗಳನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ,
- ಸ್ವಾಭಾವಿಕ ಗರ್ಭಧಾರಣೆಯ ಉಪಸ್ಥಿತಿ. ರೋಗನಿರ್ಣಯದ ಮೊದಲು ಅಥವಾ ಅಸ್ತಿತ್ವದಲ್ಲಿರುವ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಹಿನ್ನೆಲೆಗೆ ವಿರುದ್ಧವಾಗಿ ಮಹಿಳೆಗೆ ಕನಿಷ್ಠ ಒಂದು ಸ್ವಾಭಾವಿಕ ಗರ್ಭಧಾರಣೆಯಿದ್ದರೆ ಮುನ್ನರಿವು ಉತ್ತಮವಾಗಿರುತ್ತದೆ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯವು ಒಂದು ವಾಕ್ಯವಲ್ಲ. ರೋಗವನ್ನು ದೀರ್ಘಕಾಲದವರೆಗೆ ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ, ಆದಾಗ್ಯೂ, ಸಾಕಷ್ಟು ಚಿಕಿತ್ಸೆಯ ಹಿನ್ನೆಲೆಯಲ್ಲಿ, ನೀವು ಅದರ ನಕಾರಾತ್ಮಕ ಅಭಿವ್ಯಕ್ತಿಗಳನ್ನು ತೊಡೆದುಹಾಕಬಹುದು. ಸ್ತ್ರೀರೋಗತಜ್ಞರನ್ನು ಅಭ್ಯಾಸ ಮಾಡುವ ವಿಮರ್ಶೆಗಳ ಪ್ರಕಾರ, ಹೆಚ್ಚಿನ ಮಹಿಳೆಯರಲ್ಲಿ, ಸಂಕೀರ್ಣ ಚಿಕಿತ್ಸೆಯ ನಂತರ, stru ತುಚಕ್ರವನ್ನು ಪುನಃಸ್ಥಾಪಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ. ಆದರೆ ಮಗುವಿನ ಪರಿಕಲ್ಪನೆಯು ಅವನ ಯಶಸ್ವಿ ಬೇರಿಂಗ್ ಎಂದರ್ಥವಲ್ಲ, ಆದ್ದರಿಂದ, ಗರ್ಭಧಾರಣೆಯ ದೃ mation ೀಕರಣದ ನಂತರ, ನೀವು ಸ್ತ್ರೀರೋಗತಜ್ಞರೊಂದಿಗೆ ನೋಂದಾಯಿಸಿಕೊಳ್ಳಬೇಕು ಮತ್ತು ಹೆರಿಗೆಗೆ ಮುಂಚಿತವಾಗಿ ಗಮನಿಸಬೇಕು. ಈ ವಿಧಾನವು ತೊಡಕುಗಳ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಮತ್ತು ಮಹಿಳೆಯ ಸಂತಾನೋತ್ಪತ್ತಿ ಆರೋಗ್ಯವನ್ನು ಕಾಪಾಡಿಕೊಳ್ಳಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ಪಿಸಿಓಎಸ್ ಚಿಕಿತ್ಸೆಗಾಗಿ ಭೌತಚಿಕಿತ್ಸೆ ಮತ್ತು ಫಿಟ್ನೆಸ್
ಪಿಸಿಓಎಸ್ ಚಿಕಿತ್ಸೆಯ ಯಶಸ್ಸು ವೈದ್ಯರ ಮೇಲೆ ಮತ್ತು ನಿಗದಿತ ations ಷಧಿಗಳ ಮೇಲೆ ಮಾತ್ರವಲ್ಲ, ರೋಗಿಯ ಜೀವನಶೈಲಿಯನ್ನೂ ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಈಗಾಗಲೇ ಹೇಳಿದಂತೆ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ತೂಕ ತಿದ್ದುಪಡಿ ಬಹಳ ಮುಖ್ಯ. ತೂಕವನ್ನು ಕಡಿಮೆ ಮಾಡಲು, ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಸೇವನೆಯನ್ನು ಮಿತಿಗೊಳಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ - ಸಕ್ಕರೆ, ಚಾಕೊಲೇಟ್, ಆಲೂಗಡ್ಡೆ, ಬ್ರೆಡ್, ಪಾಸ್ಟಾ, ಸಿರಿಧಾನ್ಯಗಳು. ಸಾಧ್ಯವಾದರೆ, ಉಪ್ಪು ಸೇವನೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಬೇಕು. ಆಹಾರದ ಜೊತೆಗೆ, ವಾರಕ್ಕೆ ಕನಿಷ್ಠ 2-3 ಬಾರಿ ವ್ಯಾಯಾಮ ಮಾಡುವುದು ಒಳ್ಳೆಯದು. ಕ್ಲಿನಿಕಲ್ ಪ್ರಯೋಗಗಳ ಪ್ರಕಾರ - ಆಹಾರದ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ವಾರಕ್ಕೆ 2.5 ಗಂಟೆಗಳ ದೈಹಿಕ ಚಟುವಟಿಕೆ - ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಕೆಲವು ರೋಗಿಗಳು drugs ಷಧಿಗಳ ಬಳಕೆಯಂತೆಯೇ ಸಕಾರಾತ್ಮಕ ಪರಿಣಾಮವನ್ನು ಬೀರುತ್ತಾರೆ! ಅಡಿಪೋಸ್ ಅಂಗಾಂಶವು ಆಂಡ್ರೋಜೆನ್ಗಳ ಹೆಚ್ಚುವರಿ ಮೂಲವಾಗಿದೆ ಮತ್ತು ಹೆಚ್ಚುವರಿ ಪೌಂಡ್ಗಳನ್ನು ತೊಡೆದುಹಾಕುವುದು ಆಕೃತಿಯನ್ನು ಸರಿಪಡಿಸಲು ಮಾತ್ರವಲ್ಲ, ಪಾಲಿಸಿಸ್ಟೋಸಿಸ್ನ ಸಂದರ್ಭದಲ್ಲಿ "ಹೆಚ್ಚುವರಿ" ಆಂಡ್ರೋಜೆನ್ಗಳ ಪ್ರಮಾಣವನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
ಪಿಸಿಓಎಸ್ಗೆ ಭೌತಚಿಕಿತ್ಸೆಯ ವಿಧಾನಗಳನ್ನು ಸಹ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಅಂಡಾಶಯದ ಕಿಣ್ವಕ ವ್ಯವಸ್ಥೆಯನ್ನು ಸಕ್ರಿಯಗೊಳಿಸಲು ಲಿಡೇಸ್ ಗಾಲ್ವನೋಫೊರೆಸಿಸ್ ಅನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಸುಪ್ರಾಪ್ಯೂಬಿಕ್ ಪ್ರದೇಶದಲ್ಲಿ ವಿದ್ಯುದ್ವಾರಗಳನ್ನು ಸ್ಥಾಪಿಸಲಾಗಿದೆ. ಚಿಕಿತ್ಸೆಯ ಕೋರ್ಸ್ ಪ್ರತಿದಿನ 15 ದಿನಗಳು.
ದುರದೃಷ್ಟವಶಾತ್, ಪಿಸಿಓಎಸ್ ವಿರುದ್ಧದ ಹೋರಾಟಕ್ಕೆ ಸಾಂಪ್ರದಾಯಿಕ medicine ಷಧದಿಂದ ಪರಿಹಾರಗಳು ನಿಷ್ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ; ಆದ್ದರಿಂದ, ನಿಯಮದಂತೆ, ಅವುಗಳನ್ನು ಪಾಲಿಸಿಸ್ಟೋಸಿಸ್ಗೆ ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಚಿಕಿತ್ಸೆಯು ಉದ್ದವಾಗಿದೆ, ಸ್ತ್ರೀರೋಗತಜ್ಞ-ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರಿಂದ ಎಚ್ಚರಿಕೆಯಿಂದ ಗಮನಿಸುವುದು ಅಗತ್ಯವಾಗಿರುತ್ತದೆ. ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಎಲ್ಲಾ ಮಹಿಳೆಯರು, ಆದಷ್ಟು ಬೇಗ ಗರ್ಭಿಣಿಯಾಗಲು ಮತ್ತು ಜನ್ಮ ನೀಡುವಂತೆ ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಏಕೆಂದರೆ ರೋಗದ ಲಕ್ಷಣಗಳು, ಅಯ್ಯೋ, ಆಗಾಗ್ಗೆ ವಯಸ್ಸಿಗೆ ತಕ್ಕಂತೆ ಪ್ರಗತಿಯಾಗುತ್ತದೆ.
ಪಿಸಿಓಎಸ್ನ ತೊಡಕುಗಳು:
- ಬಂಜೆತನ, ಚಿಕಿತ್ಸೆ ನೀಡಲಾಗದ,
- ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಮತ್ತು ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಪಿಸಿಓಎಸ್ನಲ್ಲಿ ಹೃದಯಾಘಾತ ಮತ್ತು ಪಾರ್ಶ್ವವಾಯು ಅಪಾಯವು ಹಲವಾರು ಬಾರಿ ಹೆಚ್ಚಾಗುತ್ತದೆ,
- ಅಂಡಾಶಯದ ದೀರ್ಘಕಾಲದ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆಯಿಂದ ಪಾಲಿಸಿಸ್ಟಿಕ್ನೊಂದಿಗೆ ಎಂಡೊಮೆಟ್ರಿಯಲ್ ಕ್ಯಾನ್ಸರ್ ಬೆಳೆಯಬಹುದು,
- ಆರೋಗ್ಯವಂತ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಿಗಿಂತ ಹೆಚ್ಚಾಗಿ ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಿಗೆ ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ ಗರ್ಭಪಾತ, ಅಕಾಲಿಕ ಜನನ, ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರ ಮಧುಮೇಹ ಮತ್ತು ಪ್ರಿಕ್ಲಾಂಪ್ಸಿಯಾ ಇರುತ್ತದೆ.
ಪಿಸಿಓಎಸ್ ವಿಷಯದ ಬಗ್ಗೆ ಪ್ರಸೂತಿ-ಸ್ತ್ರೀರೋಗತಜ್ಞರ ಪ್ರಶ್ನೆಗಳು ಮತ್ತು ಉತ್ತರಗಳು:
1. ನನಗೆ ಬೊಜ್ಜು ಮತ್ತು ಪಿಸಿಓಎಸ್ ಇದೆ. ನಿಗದಿತ ಹಾರ್ಮೋನುಗಳು, ಸಿಒಸಿಗಳು, ಅದರಿಂದ ನಾನು ಇನ್ನೂ ಹೆಚ್ಚಿನದನ್ನು ಪಡೆದುಕೊಂಡೆ. ಏನು ಮಾಡಬೇಕು
ಹಾರ್ಮೋನುಗಳಿಗೆ ಪರೀಕ್ಷೆಗಳನ್ನು ರವಾನಿಸುವುದು ಮತ್ತು ಸ್ತ್ರೀರೋಗತಜ್ಞ-ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರೊಂದಿಗೆ ಚರ್ಚಿಸುವುದು ಅವಶ್ಯಕ, ಯಾವುದೇ ಸಂದರ್ಭದಲ್ಲಿ, ನಿಮ್ಮ ತೂಕವನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಪ್ರಯತ್ನಿಸಿ (ಆಹಾರ, ವ್ಯಾಯಾಮ).
2. ಆರಂಭಿಕ ಲೈಂಗಿಕತೆಯಿಂದಾಗಿ ಪಿಸಿಓಎಸ್ ಇರಬಹುದೇ?
ಇಲ್ಲ, ಅದು ಸಾಧ್ಯವಿಲ್ಲ.
3. ನನ್ನ ಮೀಸೆ ನನ್ನ ಮುಖದ ಮೇಲೆ ಬೆಳೆಯುತ್ತಿದೆ. ಇದರರ್ಥ ನಾನು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯವನ್ನು ಹೊಂದಿದ್ದೇನೆ?
ಅಗತ್ಯವಿಲ್ಲ, ಇದು ರೂ of ಿಯ ರೂಪಾಂತರವಾಗಿರಬಹುದು.ನಿಮ್ಮ ಸ್ತ್ರೀರೋಗತಜ್ಞ-ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರನ್ನು ಸಂಪರ್ಕಿಸಿ ಮತ್ತು ಹಾರ್ಮೋನುಗಳಿಗೆ ಪರೀಕ್ಷೆಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಿ.
4. ನನ್ನ ಬಳಿ ಪಿಸಿಓಎಸ್ ಇದೆ. ಅವಳು ಚಿಕಿತ್ಸೆಗೆ ಒಳಗಾಗಿದ್ದಳು - ಯಾವುದೇ ಪರಿಣಾಮವಿಲ್ಲ. ಇತ್ತೀಚೆಗೆ, ದೇಹದಾದ್ಯಂತ ಕೂದಲು ಬೆಳೆದಿದೆ. ಸ್ತ್ರೀರೋಗತಜ್ಞರು ಅಂಡಾಶಯದ ನಿರೋಧನವನ್ನು ಶಿಫಾರಸು ಮಾಡಿದರು. ಕೂದಲು ತೊಡೆದುಹಾಕಲು ಆಪರೇಷನ್ ಸಹಾಯ ಮಾಡುತ್ತದೆ?
ಇದು ಸಹಾಯ ಮಾಡುತ್ತದೆ, ಆದರೆ ಪರಿಣಾಮವು ತಾತ್ಕಾಲಿಕವಾಗಿರುತ್ತದೆ. ಕೂದಲಿನ ಸಂಪೂರ್ಣ ವಿಲೇವಾರಿ ಹಾರ್ಮೋನುಗಳ ಹಿನ್ನೆಲೆಯನ್ನು ಸರಿಪಡಿಸಿದ ನಂತರವೇ ಸಾಧ್ಯ.
5. ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಗೆ ಮುನ್ನ ಮತ್ತು ನಂತರ ಲ್ಯಾಪರೊಸ್ಕೋಪಿಯ ಉತ್ತಮ ಪರಿಣಾಮಕ್ಕಾಗಿ ಆಂಟಿಆಂಡ್ರೋಜೆನ್ಗಳನ್ನು ಕುಡಿಯುವುದು ಅಗತ್ಯವೇ?
ಇಲ್ಲ, ಇದು ಅನಿವಾರ್ಯವಲ್ಲ.
6. ನನಗೆ ಮುಟ್ಟಿನ ವಿಳಂಬವಾಯಿತು. ವೈದ್ಯರು ಪಿಸಿಓಎಸ್ ಮತ್ತು ನಿಗದಿತ ಹಾರ್ಮೋನುಗಳ ಅಲ್ಟ್ರಾಸೌಂಡ್ ರೋಗನಿರ್ಣಯವನ್ನು ಮಾಡಿದರು. ಆದರೆ ನಾನು ದೇಹದ ಕೂದಲನ್ನು ಹೆಚ್ಚಿಸಿಲ್ಲ, ಅಥವಾ ಬೊಜ್ಜು ಹೊಂದಿಲ್ಲ. ನಾನು ಹಾರ್ಮೋನುಗಳನ್ನು ಕುಡಿಯಬೇಕೇ?
ಪಿಸಿಓಎಸ್ ಅನ್ನು ಅಲ್ಟ್ರಾಸೌಂಡ್ ಆಧಾರದ ಮೇಲೆ ಮಾತ್ರ ಕಂಡುಹಿಡಿಯಲಾಗುವುದಿಲ್ಲ ಮತ್ತು ಮೇಲಾಗಿ, ಹಾರ್ಮೋನ್ ಮಟ್ಟವನ್ನು ಪರೀಕ್ಷಿಸದೆ ಚಿಕಿತ್ಸೆಯನ್ನು ಸೂಚಿಸಲಾಗುವುದಿಲ್ಲ. ಸ್ತ್ರೀರೋಗತಜ್ಞ-ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞನನ್ನು ಪದೇ ಪದೇ ಸಂಪರ್ಕಿಸಲು ನಾನು ಶಿಫಾರಸು ಮಾಡುತ್ತೇನೆ ಮತ್ತು ಪೂರ್ಣ ಪರೀಕ್ಷೆಗೆ ಒಳಗಾಗುತ್ತೇನೆ.
7. ನಾನು ಪಿಸಿಓಎಸ್ನೊಂದಿಗೆ ಸೌನಾಕ್ಕೆ ಹೋಗಬಹುದೇ?
ಹೌದು ನೀವು ಮಾಡಬಹುದು.
ಸ್ವಾಗತದಲ್ಲಿ ತೊಡಕುಗಳು
 ಸಿಯೋಫೋರ್ ಚಿಕಿತ್ಸೆಯು ಸಾಮಾನ್ಯವಾಗಿ ದೀರ್ಘಾವಧಿಯನ್ನು ಹೊಂದಿರುತ್ತದೆ (ಸುಮಾರು ಒಂದು ವರ್ಷ). ಆದ್ದರಿಂದ, ಅಡ್ಡಪರಿಣಾಮಗಳ ಅಪಾಯವು ತುಂಬಾ ಹೆಚ್ಚಾಗಿದೆ.
ಸಿಯೋಫೋರ್ ಚಿಕಿತ್ಸೆಯು ಸಾಮಾನ್ಯವಾಗಿ ದೀರ್ಘಾವಧಿಯನ್ನು ಹೊಂದಿರುತ್ತದೆ (ಸುಮಾರು ಒಂದು ವರ್ಷ). ಆದ್ದರಿಂದ, ಅಡ್ಡಪರಿಣಾಮಗಳ ಅಪಾಯವು ತುಂಬಾ ಹೆಚ್ಚಾಗಿದೆ.
ಹೆಚ್ಚಾಗಿ, ಜಠರಗರುಳಿನ ಪ್ರದೇಶದಿಂದ ಉಂಟಾಗುವ ತೊಂದರೆಗಳನ್ನು ಗಮನಿಸಬಹುದು.
ಇವು ಸಣ್ಣ ಲಕ್ಷಣಗಳಾಗಿರಬಹುದು - ವಾಕರಿಕೆ, ಹೊಟ್ಟೆ ಉಬ್ಬರ, ಹಸಿವಿನ ಕೊರತೆ.
ಆದರೆ ವಾಂತಿಯೊಂದಿಗೆ ಆಗಾಗ್ಗೆ ಅತಿಸಾರ ಸಂಭವಿಸಬಹುದು, ಇದು ದೇಹದ ನಿರ್ಜಲೀಕರಣಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಈ ಹಿನ್ನೆಲೆಯಲ್ಲಿ, ವಿಟಮಿನ್ ಬಿ 12 ನ ಕೊರತೆಯು ಹೆಚ್ಚಾಗಿ ಬೆಳೆಯುತ್ತದೆ. ಆದರೆ ಅದೇ ಸಮಯದಲ್ಲಿ ಸಿಯೋಫೋರ್ ಅನ್ನು ರದ್ದುಗೊಳಿಸುವುದು ಯೋಗ್ಯವಾಗಿಲ್ಲ. ಸೈನೊಕೊಬಾಲಾಮಿನ್ ತೆಗೆದುಕೊಳ್ಳುವ ಕೋರ್ಸ್ ತೆಗೆದುಕೊಂಡರೆ ಸಾಕು.
ಸಿಯೋಫೋರ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಅತ್ಯಂತ ಅಪಾಯಕಾರಿ ತೊಡಕು ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್. ಈ ರೋಗವು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದೊಂದಿಗೆ ಹೆಚ್ಚಾಗಿ ಸಂಭವಿಸುತ್ತದೆ. ಇದರ ಸಾರವೆಂದರೆ ಯಕೃತ್ತಿನ ಅಂಗಾಂಶವು ಲ್ಯಾಕ್ಟಿಕ್ ಆಮ್ಲ ಕೋಶಗಳನ್ನು ಸೆರೆಹಿಡಿಯಲು ಸಾಧ್ಯವಿಲ್ಲ. ರಕ್ತದಲ್ಲಿನ ಅತಿಯಾದ ಆಮ್ಲವು ಆಮ್ಲೀಕರಣಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಮೆದುಳು, ಹೃದಯ ಮತ್ತು ಮೂತ್ರಪಿಂಡಗಳು ಬಳಲುತ್ತವೆ.
ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದೊಂದಿಗೆ ಸಿಯೋಫರ್: ವೈದ್ಯರು ವಿಮರ್ಶಿಸುತ್ತಾರೆ
ರೋಗನಿರೋಧಕ ಶಾಸ್ತ್ರ ಮತ್ತು ಸಂತಾನೋತ್ಪತ್ತಿ ಸಂಸ್ಥೆಗಳು ಇದನ್ನು ಮುಖ್ಯವಾಗಿ ಅಂಡೋತ್ಪತ್ತಿಯನ್ನು ಪುನಃಸ್ಥಾಪಿಸಲು ಬಳಸುತ್ತವೆ. ರೋಗಿಗಳಲ್ಲಿ ಹಾರ್ಮೋನುಗಳು ಮತ್ತು ಕ್ಲಿನಿಕಲ್ ಚಿಹ್ನೆಗಳ ಮೇಲೆ ಸಿಯೋಫೋರ್ನ ಪ್ರಭಾವದ ಸಕಾರಾತ್ಮಕ ಚಲನಶೀಲತೆಯನ್ನು ವೈದ್ಯರು ಗಮನಿಸುತ್ತಾರೆ.
ಚಿಕಿತ್ಸೆಯು ದೇಹದ ತೂಕವನ್ನು ಕಡಿಮೆ ಮಾಡುವುದಲ್ಲದೆ, ವ್ಯಾಯಾಮದ ನಂತರ ಉಪವಾಸ ಇನ್ಸುಲಿನ್ ಮಟ್ಟವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಎಂದು ಅಧ್ಯಯನಗಳು ಬಹಿರಂಗಪಡಿಸಿವೆ. ಅಂಡಾಶಯದೊಂದಿಗೆ ಸಿಯೋಫೋರ್ 500 ಬಗ್ಗೆ ವಿಮರ್ಶೆಗಳು ತುಂಬಾ ಹೆಚ್ಚು.
500 ಮಿಲಿ ಡೋಸೇಜ್ ಹೊಂದಿರುವ drug ಷಧವು ದಿನಕ್ಕೆ ಮೂರು ಬಾರಿ (ಇನ್ಸುಲಿನ್ ಸೂಕ್ಷ್ಮತೆಯನ್ನು ಹೆಚ್ಚಿಸುವ ಇತರ drugs ಷಧಿಗಳ ಸಂಯೋಜನೆಯೊಂದಿಗೆ) ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಮತ್ತು ಅಂಡೋತ್ಪತ್ತಿಯನ್ನು ಪುನಃಸ್ಥಾಪಿಸುತ್ತದೆ ಎಂದು ಸಾಬೀತಾಗಿದೆ.
ಪಿಸಿಓಎಸ್ ವಿಷಯದಲ್ಲಿ drug ಷಧಿ ಚಿಕಿತ್ಸೆಯ ಪ್ರಯೋಜನಗಳ ಬಗ್ಗೆ ಇದೆಲ್ಲವೂ ಹೇಳುತ್ತದೆ. ಇದಲ್ಲದೆ, ಇದು ರೋಗಿಗಳಲ್ಲಿ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮತ್ತು ಹೃದಯ ಮತ್ತು ರಕ್ತನಾಳಗಳ ರೋಗಶಾಸ್ತ್ರದ ಅಪಾಯವನ್ನು ಪರಿಣಾಮಕಾರಿಯಾಗಿ ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
ಸಂಬಂಧಿತ ವೀಡಿಯೊಗಳು
ವೀಡಿಯೊದಲ್ಲಿ ಪಿಸಿಓಎಸ್ಗಾಗಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ತೆಗೆದುಕೊಳ್ಳುವ ಜಟಿಲತೆಗಳ ಬಗ್ಗೆ:
ರೋಗಶಾಸ್ತ್ರದ ಹೊರತಾಗಿಯೂ, ಇದು ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಅಥವಾ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಕಾಯಿಲೆ ಆಗಿರಲಿ, ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧವು ಯಾವಾಗಲೂ ದುರ್ಬಲಗೊಂಡ ಚಯಾಪಚಯ ಕ್ರಿಯೆಗೆ ಸಂಬಂಧಿಸಿದೆ. ಇದು ರಕ್ತ ಅಥವಾ ಅಧಿಕ ರಕ್ತದೊತ್ತಡದಲ್ಲಿ ಅಸಹಜವಾಗಿ ಹೆಚ್ಚಿನ ಮಟ್ಟದ ಲಿಪಿಡ್ಗಳ ರೂಪದಲ್ಲಿ ಪ್ರಕಟವಾಗುತ್ತದೆ. ಸಿಯೋಫೋರ್ ಈ ರೋಗಶಾಸ್ತ್ರವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುತ್ತದೆ ಮತ್ತು ಹೃದಯ ಸ್ನಾಯು ಮತ್ತು ನಾಳೀಯ ಕಾಯಿಲೆಗಳ ತೊಂದರೆಗಳ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
ಪಿಸಿಓಎಸ್ (ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್) ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ (ಸಿಯೋಫೋರ್). | | | ಸ್ತ್ರೀರೋಗತಜ್ಞ ಜೊತೆಗೆ ಅಲ್ಟ್ರಾಸೌಂಡ್
| | | ಸ್ತ್ರೀರೋಗತಜ್ಞ ಜೊತೆಗೆ ಅಲ್ಟ್ರಾಸೌಂಡ್ಮೆಟ್ಫಾರ್ಮಿನ್ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಸಾಮಾನ್ಯವಾಗಿ ಬಳಸುವ ಬಿಗ್ವಾನೈಡ್ ಗುಂಪಿನ ce ಷಧೀಯವಾಗಿದೆ.
ಪಶ್ಚಿಮ ಯುರೋಪ್ ಮತ್ತು ಯುನೈಟೆಡ್ ಸ್ಟೇಟ್ಸ್ನಲ್ಲಿ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ (ಪಿಸಿಓಎಸ್, ಸ್ಕ್ಲೆರೋಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯಗಳು, ಸ್ಟೈನ್-ಲೆವೆಂಥಾಲ್ ಸಿಂಡ್ರೋಮ್) ರೋಗನಿರ್ಣಯದಲ್ಲಿ ಇದನ್ನು "ಪೂರ್ವನಿಯೋಜಿತವಾಗಿ" ಬಳಸಲಾಗುತ್ತದೆ.
ಪಿಸಿಓಎಸ್ ಇದ್ದರೆ, ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ ಇರಬೇಕು. ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧದೊಂದಿಗೆ, ಇನ್ಸುಲಿನ್ಗೆ ಪ್ರತಿಕ್ರಿಯಿಸುವ ಕೋಶಗಳ ಸಾಮರ್ಥ್ಯ ಮತ್ತು ಕೋಶಕ್ಕೆ ಗ್ಲೂಕೋಸ್ ನುಗ್ಗುವಿಕೆಯು ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಮೆಟ್ಫಾರ್ಮಿನ್ ಇನ್ಸುಲಿನ್ಗೆ ಸೆಲ್ಯುಲಾರ್ ಪ್ರತಿಕ್ರಿಯೆಯನ್ನು ಸುಧಾರಿಸುತ್ತದೆ ಮತ್ತು ಗ್ಲೂಕೋಸ್ ಕೋಶವನ್ನು ಪ್ರವೇಶಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಪರಿಣಾಮವಾಗಿ, ಇನ್ಸುಲಿನ್ ಮಟ್ಟವು ಸಾಮಾನ್ಯ ಸ್ಥಿತಿಗೆ ಇಳಿಯುತ್ತದೆ.
ಪಿಸಿಓಎಸ್ (ಸ್ಕ್ಲೆರೋಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯ, ಸ್ಟೈನ್-ಲೆವೆಂಥಾಲ್ ಸಿಂಡ್ರೋಮ್) ರೋಗಲಕ್ಷಣಗಳಿಂದ ವ್ಯಕ್ತವಾಗುತ್ತದೆ: ಮೊಡವೆ, ಹಿರ್ಸುಟಿಸಮ್, ಅಲೋಪೆಸಿಯಾ (ತಲೆಯ ಮೇಲೆ ಕೂದಲು ಉದುರುವುದು), ದುರ್ಬಲಗೊಂಡ ಸಂತಾನೋತ್ಪತ್ತಿ ಕ್ರಿಯೆ (ಅನಿಯಮಿತ ಮುಟ್ಟಿನ, ಅನೋವ್ಯುಲೇಷನ್, ಬಂಜೆತನ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯ), ಚಯಾಪಚಯ ಅಸ್ವಸ್ಥತೆಗಳು (ತೂಕ ಹೆಚ್ಚಳ). ಈ ಲಕ್ಷಣಗಳು ನೇರವಾಗಿ ಹೈಪರ್ಇನ್ಸುಲಿನೆಮಿಯಾ ಮತ್ತು ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧಕ್ಕೆ ಸಂಬಂಧಿಸಿವೆ. ಇನ್ಸುಲಿನ್ ಮಟ್ಟವನ್ನು ಸಾಮಾನ್ಯೀಕರಿಸದೆ, ಪಿಸಿಓಎಸ್ (ಸ್ಟೈನ್-ಲೆವೆಂಥಾಲ್ ಸಿಂಡ್ರೋಮ್) ಸುಧಾರಣೆಗೆ ಒಬ್ಬರು ಕಾಯಬೇಕಾಗಿಲ್ಲ.
ಯುರೋಪಿಯನ್ ಮತ್ತು ಅಮೇರಿಕನ್ ಸಹೋದ್ಯೋಗಿಗಳ ಪ್ರಕಾರ, ಮೆಟ್ಫಾರ್ಮಿನ್ ತೆಗೆದುಕೊಳ್ಳುವುದರಿಂದ ಚಕ್ರವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುತ್ತದೆ, ಅಂಡೋತ್ಪತ್ತಿ ಪುನಃಸ್ಥಾಪಿಸುತ್ತದೆ, ಪಿಸಿಓಎಸ್ (ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್, ಅಂಡಾಶಯದ ಸ್ಕ್ಲೆರೋಸಿಸ್ಟೊಸಿಸ್, ಸ್ಟೈನ್-ಲೆವೆಂಥಾಲ್ ಸಿಂಡ್ರೋಮ್) ರೋಗಲಕ್ಷಣಗಳ ಅಭಿವ್ಯಕ್ತಿಯನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಆದಾಗ್ಯೂ, ಆಹಾರ ಪದ್ಧತಿ, ವೇಗವಾಗಿ ಜೀರ್ಣವಾಗುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಆಹಾರದಿಂದ ಹೊರಗಿಡುವುದು ಮತ್ತು ದೈಹಿಕ ವ್ಯಾಯಾಮದ ಬಗ್ಗೆ ಒಬ್ಬರು ಮರೆಯಬಾರದು.
ಮೆಟ್ಫಾರ್ಮಿನ್ - ಅಡ್ಡಪರಿಣಾಮಗಳು
ಮೆಟ್ಫಾರ್ಮಿನ್ (ಸಿಯೋಫೋರ್) ತೆಗೆದುಕೊಳ್ಳುವುದಕ್ಕೆ ಪ್ರತಿಕ್ರಿಯೆಯಾಗಿ ಕೆಲವು ಮಹಿಳೆಯರು ಅತಿಸಾರ, ವಾಯು, ವಾಕರಿಕೆ ಮತ್ತು ವಾಂತಿಯನ್ನು ಅನುಭವಿಸುತ್ತಾರೆ. ದೀರ್ಘಕಾಲೀನ ಚಿಕಿತ್ಸೆಯನ್ನು ಪಡೆಯುವ 10-30% ಜನರಲ್ಲಿ ಮೆಟ್ಫಾರ್ಮಿನ್ ಬಿ 12 ಅಸಮರ್ಪಕ ಕ್ರಿಯೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಇದು ರಕ್ತಹೀನತೆಗೆ ಕಾರಣವಾಗಬಹುದು.
ಮೆಟ್ಫಾರ್ಮಿನ್ ಚಿಕಿತ್ಸೆಯು ಹೋಮೋಸಿಸ್ಟೈನ್ (ಅಮೈನೊ ಆಸಿಡ್) ಮಟ್ಟವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ, ಇದು ಅಪಧಮನಿಕಾಠಿಣ್ಯದ ಅಪಾಯಕಾರಿ ಅಂಶವಾಗಿದೆ.
ಸಿಯೋಫೋರ್ ಬಳಸುವಾಗ ವಿರೋಧಾಭಾಸಗಳು:
ಪಿತ್ತಜನಕಾಂಗದ ವೈಫಲ್ಯ, ಮದ್ಯಪಾನ, ದುರ್ಬಲಗೊಂಡ ಮೂತ್ರಪಿಂಡದ ಕ್ರಿಯೆ.
Ce ಷಧಿಗಳಲ್ಲಿ, ಸಿಯೋಫೋರ್ (ಮೆಟ್ಫಾರ್ಮಿನ್) ನಂತಹ ಯಾವುದೇ drug ಷಧಿ ಇಲ್ಲ, ಇದು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್ (ಪಿಸಿಓಎಸ್, ಅಂಡಾಶಯದ ಸ್ಕ್ಲೆರೊಪೊಲಿಸಿಸ್ಟೊಸಿಸ್) ಗೆ ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಸತ್ಯವೆಂದರೆ ಪಿಸಿಓಎಸ್ ಚಿಕಿತ್ಸೆಯ ಏಕೈಕ ರೋಗಕಾರಕ ವಿಧಾನವೆಂದರೆ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧದ ವಿರುದ್ಧದ ಹೋರಾಟ ಮತ್ತು ಆ ಮೂಲಕ ಮೇಲೆ ತಿಳಿಸಿದ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಹಿಮ್ಮುಖಗೊಳಿಸುವುದು.
ರಜಾದಿನಗಳು ಮತ್ತು ವಾರಾಂತ್ಯಗಳಿಲ್ಲದೆ ನಾವು ಪ್ರತಿದಿನ ಕೆಲಸ ಮಾಡುತ್ತೇವೆ
ವಾರದ ದಿನಗಳಲ್ಲಿ ಬೆಳಿಗ್ಗೆ 9 ರಿಂದ ರಾತ್ರಿ 9 ರವರೆಗೆ, ವಾರಾಂತ್ಯದಲ್ಲಿ ಮತ್ತು ರಜಾದಿನಗಳಲ್ಲಿ ಬೆಳಿಗ್ಗೆ 9 ರಿಂದ ರಾತ್ರಿ 9 ರವರೆಗೆ ವೈದ್ಯರ ನೇಮಕಾತಿ.
ನೇಮಕಾತಿಯ ಮೂಲಕ 8-928-36-46-111 ಉತ್ತರ-ಕಕೇಶಿಯನ್ ಫೆಡರಲ್ ಡಿಸ್ಟ್ರಿಕ್ಟ್, ಸ್ಟಾವ್ರೊಪೋಲ್ ಪ್ರಾಂತ್ಯ, ಪಯಾಟಿಗೊರ್ಸ್ಕ್, ಯೆಸೆಂಟುಕ್ಸ್ಕಯಾ ಸೇಂಟ್, 28 ಡಿ
ಪಾಲಿಸಿಸ್ಟೋಸಿಸ್ನಲ್ಲಿ ಎಲ್ಹೆಚ್ ಉತ್ಪಾದನೆಯು ಹೇಗೆ ಬದಲಾಗುತ್ತದೆ
ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಮಹಿಳೆಯರು ಸಾಮಾನ್ಯವಾಗಿ ಹೆಚ್ಚಿನ ಮಟ್ಟದ ಲ್ಯುಟೈನೈಜಿಂಗ್ ಹಾರ್ಮೋನ್ ಮತ್ತು ಸಣ್ಣ ಎಫ್ಎಸ್ಎಚ್ ಅನ್ನು ಹೊಂದಿರುತ್ತಾರೆ, ಇದರ ಪರಿಣಾಮವಾಗಿ ಮುಟ್ಟಿನ ಚಕ್ರದ ಅಸಮರ್ಪಕ ಕಾರ್ಯಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಹೆಚ್ಚಿದ ಎಲ್ಹೆಚ್ ಮಹಿಳೆಯ ದೇಹದಲ್ಲಿ ಪುರುಷ ಹಾರ್ಮೋನುಗಳು (ಆಂಡ್ರೋಜೆನ್ಗಳು) ಮತ್ತು ಈಸ್ಟ್ರೊಜೆನ್ ಅಧಿಕವಾಗಿರುತ್ತದೆ. ಅತಿಯಾದ ಪ್ರಮಾಣದ ಆಂಡ್ರೋಜೆನ್ಗಳು ಮಧುಮೇಹ, ಹೃದ್ರೋಗ, ಮೊಡವೆಗಳು ಮತ್ತು ಹಿರ್ಸುಟಿಸಮ್ನ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುತ್ತವೆ. ಮತ್ತು ಹೆಚ್ಚಿದ ಈಸ್ಟ್ರೊಜೆನ್ ಮತ್ತು ಕಡಿಮೆಯಾದ ಪ್ರೊಜೆಸ್ಟರಾನ್ (ಇದು ಅಂಡೋತ್ಪತ್ತಿಯನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ) ಅಂಡೋತ್ಪತ್ತಿ ಪ್ರಕ್ರಿಯೆಯನ್ನು ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ, ಎಂಡೊಮೆಟ್ರಿಯೊಸಿಸ್, ಅಮೆನೋರಿಯಾ (ಮುಟ್ಟಿನ ಕೊರತೆ) ಅಥವಾ, ಗರ್ಭಾಶಯದ ರಕ್ತಸ್ರಾವವನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ. ಅನೇಕ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಪಿಸಿಓಎಸ್ ಸಹ ಸ್ಥೂಲಕಾಯತೆಯೊಂದಿಗೆ ಇರುತ್ತದೆ.
ಯಾವ ಲಕ್ಷಣಗಳು ಹೆಚ್ಚಿನ ಎಲ್ಹೆಚ್ ಮತ್ತು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯವನ್ನು ಸೂಚಿಸುತ್ತವೆ
ಹಾರ್ಮೋನುಗಳ ಸಮಸ್ಯೆಗಳಿಂದ ಉಂಟಾಗುವ ಸ್ತ್ರೀ ಬಂಜೆತನದಲ್ಲಿ, ಎಲ್ಹೆಚ್ ಮತ್ತು ಎಫ್ಎಸ್ಎಚ್ ಹೆಚ್ಚಳವು ಹೆಚ್ಚಾಗಿ ಲೈಂಗಿಕ ಹಾರ್ಮೋನುಗಳ ಕಡಿಮೆ ಸಾಂದ್ರತೆಯೊಂದಿಗೆ ಸಂಯೋಜಿಸಲ್ಪಡುತ್ತದೆ. ಸ್ಥಿರವಾದ ಹೆಚ್ಚಿನ ಎಲ್ಹೆಚ್ ಗೋನಾಡ್ಗಳು ಮತ್ತು ಹೈಪೋಥಾಲಮಸ್ ನಡುವಿನ ಪ್ರತಿಕ್ರಿಯೆಯ ಉಲ್ಲಂಘನೆಯನ್ನು ಸೂಚಿಸುತ್ತದೆ, ಇದು ಎಲ್ಹೆಚ್ ಮತ್ತು ಎಫ್ಎಸ್ಹೆಚ್ನ ತಪ್ಪಾದ ಉತ್ಪಾದನೆಯನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ. Op ತುಬಂಧದೊಂದಿಗೆ ಈ ಪರಿಸ್ಥಿತಿ ಸಾಮಾನ್ಯವಾಗಿದೆ, ಆದರೆ ಇದು ಸಂತಾನೋತ್ಪತ್ತಿ ವಯಸ್ಸಿನ ಮಹಿಳೆಯರಿಗೆ ವಿಚಲನವಾಗಿದೆ. ಇದು ಉಲ್ಲಂಘನೆಗಳನ್ನು ಸೂಚಿಸುತ್ತದೆ:
- ಆರಂಭಿಕ op ತುಬಂಧ
- ಶೆರೆಶೆವ್ಸ್ಕಿ-ಟರ್ನರ್ ಸಿಂಡ್ರೋಮ್,
- ಸೆಯರ್ ಸಿಂಡ್ರೋಮ್
- ಕೆಲವು ರೀತಿಯ ಜನ್ಮಜಾತ ಮೂತ್ರಜನಕಾಂಗದ ಹೈಪರ್ಪ್ಲಾಸಿಯಾ,
- ಅಂಡಾಶಯದ ಕ್ರಿಯೆ ಕಡಿಮೆಯಾಗಿದೆ.
ಅಂಡಾಶಯಗಳ ಪಾಲಿಸಿಸ್ಟೋಸಿಸ್ ಮತ್ತು LH / FSH ನ ಸಂಬಂಧ
ಸಾಮಾನ್ಯವಾಗಿ, ಹುಡುಗಿಯರಲ್ಲಿ ಎಲ್ಹೆಚ್ ಮತ್ತು ಎಫ್ಎಸ್ಹೆಚ್ ಅನುಪಾತವು ಮೊದಲ ಮುಟ್ಟಿನ ಪ್ರಾರಂಭದ ಒಂದು ವರ್ಷದ ನಂತರ ಮತ್ತು ಮೊದಲ ಮುಟ್ಟಿನ ನಂತರ ಮತ್ತು op ತುಬಂಧದ ಮೊದಲು 1.5 ರಿಂದ 2 ಎರಡು ವರ್ಷಗಳವರೆಗೆ ಇರುತ್ತದೆ.
ಎಲ್ಹೆಚ್ ಮತ್ತು ಎಫ್ಎಸ್ಹೆಚ್ ಅಂಡೋತ್ಪತ್ತಿಯನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ ಮತ್ತು ಮೆದುಳಿನಲ್ಲಿರುವ ಪಿಟ್ಯುಟರಿ ಗ್ರಂಥಿಯಿಂದ ಸ್ರವಿಸುತ್ತದೆ. ಚಕ್ರದ ಆರಂಭದಲ್ಲಿ, ಈ ಹಾರ್ಮೋನುಗಳ ಮಟ್ಟವು ಸಾಮಾನ್ಯವಾಗಿ 5 ರಿಂದ 20 mIU / ml ವ್ಯಾಪ್ತಿಯಲ್ಲಿರುತ್ತದೆ. ಹೆಚ್ಚಿನ ಮಹಿಳೆಯರು ಚಕ್ರದ ಆರಂಭದಲ್ಲಿ ಸರಿಸುಮಾರು ಒಂದೇ ಪ್ರಮಾಣದ LH ಮತ್ತು FSH ಅನ್ನು ಹೊಂದಿರುತ್ತಾರೆ. LH ನಲ್ಲಿ ತೀಕ್ಷ್ಣವಾದ ಹೆಚ್ಚಳ, ಇದರಲ್ಲಿ ಹಾರ್ಮೋನ್ ಪ್ರಮಾಣವು ಸುಮಾರು 25–40 mIU / ml ಗೆ ಹೆಚ್ಚಾಗುತ್ತದೆ, ಅಂಡೋತ್ಪತ್ತಿಗೆ 24 ಗಂಟೆಗಳ ಮೊದಲು ಇದನ್ನು ಆಚರಿಸಲಾಗುತ್ತದೆ.ಅಂಡಾಶಯದಿಂದ ಮೊಟ್ಟೆ ಬಿಡುಗಡೆಯಾದ ತಕ್ಷಣ, ಎಲ್ಹೆಚ್ ಕಡಿಮೆಯಾಗುತ್ತದೆ.
ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಅನೇಕ ಮಹಿಳೆಯರಲ್ಲಿ, ಎಲ್ಹೆಚ್ ಮತ್ತು ಎಫ್ಎಸ್ಹೆಚ್ ಸಾಮಾನ್ಯವಾಗಿ ಸಾಮಾನ್ಯ ಮಿತಿಯಲ್ಲಿರುತ್ತವೆ - 5 ರಿಂದ 20 ಎಮ್ಐಯು / ಮಿಲಿ. ಆದರೆ ಅದೇ ಸಮಯದಲ್ಲಿ, ಹಾರ್ಮೋನುಗಳ ಅನುಪಾತವನ್ನು ಉಲ್ಲಂಘಿಸಲಾಗಿದೆ: ಎಲ್ಹೆಚ್ ಎಫ್ಎಸ್ಹೆಚ್ಗಿಂತ 2-3 ಪಟ್ಟು ಹೆಚ್ಚಾಗಿದೆ.
ಉದಾಹರಣೆಗೆ, ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಹುಡುಗಿ ಸುಮಾರು 18 mIU / ml ನ ಲ್ಯುಟೈನೈಜಿಂಗ್ ಹಾರ್ಮೋನ್ ಮಟ್ಟವನ್ನು ಹೊಂದಿರಬಹುದು ಮತ್ತು ಸುಮಾರು 6 mIU / ml ನ FSH ಮಟ್ಟವನ್ನು ಹೊಂದಿರಬಹುದು (ಇವೆರಡೂ ಸಾಮಾನ್ಯ ವ್ಯಾಪ್ತಿಯಲ್ಲಿ 5–20 mIU / ml ಆಗಿರುತ್ತದೆ). ಈ ಪರಿಸ್ಥಿತಿಯನ್ನು ಕರೆಯಲಾಗುತ್ತದೆ LH ನಿಂದ FSH ಗೆ ಹೆಚ್ಚಿದ ಅನುಪಾತ, ಅಥವಾ 3: 1 ಅನುಪಾತ. ಅಂಡೋತ್ಪತ್ತಿಯನ್ನು ಅಡ್ಡಿಪಡಿಸಲು ಹಾರ್ಮೋನುಗಳ ಈ ಅನುಪಾತವು ಸಾಕು. ಹಿಂದೆ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ರೋಗನಿರ್ಣಯದಲ್ಲಿ ಈ ಮಾನದಂಡವನ್ನು ಪ್ರಮುಖ ಅಂಶವೆಂದು ಪರಿಗಣಿಸಲಾಗಿತ್ತು. ಪ್ರಸ್ತುತ, ಪಿಸಿಓಎಸ್ ರೋಗನಿರ್ಣಯದಲ್ಲಿ ಈ ವಿಶ್ಲೇಷಣೆ ಮತ್ತು ಅನುಪಾತವು ಅಷ್ಟು ಮುಖ್ಯವಲ್ಲ, ಆದರೆ ಒಟ್ಟಾರೆ ಚಿತ್ರವನ್ನು ನಿರ್ಣಯಿಸಲು ಉಪಯುಕ್ತವಾಗಿದೆ.
ಇದರ ಜೊತೆಯಲ್ಲಿ, ಎಲ್ಹೆಚ್ / ಎಫ್ಎಸ್ಹೆಚ್ ಅನುಪಾತ ಮತ್ತು ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧದ ನಡುವೆ ಪರಸ್ಪರ ಸಂಬಂಧವಿದೆ. ಎಲ್ಹೆಚ್ ಎಫ್ಎಸ್ಹೆಚ್ ಅನುಪಾತವನ್ನು ಉಲ್ಲಂಘಿಸಿ, ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧವನ್ನು ಹೆಚ್ಚಾಗಿ ಕಂಡುಹಿಡಿಯಲಾಗುತ್ತದೆ.
ನ್ಯಾಚುರಲ್ ವಿಧಾನಗಳ ಮೂಲಕ ಓವರಿಗಳ ಪಾಲಿಸಿಸ್ಟೋಸಿಸ್ನಲ್ಲಿ ಎಲ್ಹೆಚ್ ಉತ್ಪಾದನೆಯನ್ನು ಹೇಗೆ ಕಾರ್ಯಗತಗೊಳಿಸಬಹುದು
- ಇನ್ಸುಲಿನ್ ನಿಯಂತ್ರಣ
ವಿಜ್ಞಾನಿಗಳು ಇನ್ಸುಲಿನ್ ಮತ್ತು ಎಲ್ಹೆಚ್ ನಡುವೆ ಸಂಪರ್ಕವಿದೆ ಎಂದು ಸೂಚಿಸುತ್ತಾರೆ. ಪಿಸಿಓಎಸ್ ಮತ್ತು ಬೊಜ್ಜು ಹೊಂದಿರುವ 10 ಮಹಿಳೆಯರೊಂದಿಗಿನ ಅಧ್ಯಯನಗಳು ಮಹಿಳೆಯರು ತೂಕವನ್ನು ಕಳೆದುಕೊಳ್ಳುವುದರಿಂದ ಮತ್ತು ಅವರ ದೇಹವು ಇನ್ಸುಲಿನ್ಗೆ ಹೆಚ್ಚು ಸಂವೇದನಾಶೀಲವಾಗುವುದರಿಂದ, ಎಲ್ಹೆಚ್ ಮಟ್ಟವು ಸಾಮಾನ್ಯವಾಗುತ್ತದೆ ಎಂದು ತೋರಿಸಿದೆ. ಈ ಪ್ರಯೋಗದಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧವು ಹೆಚ್ಚಿನ ಮಟ್ಟದ LH ಗೆ ಸಂಬಂಧಿಸಿದೆ.
ಮತ್ತೊಂದು ಅಧ್ಯಯನವು ಹೆಚ್ಚಿನ ಇನ್ಸುಲಿನ್ ಗೊನಡೋಟ್ರೋಪಿನ್-ಬಿಡುಗಡೆ ಮಾಡುವ ಹಾರ್ಮೋನ್ (ಜಿಎನ್ಆರ್ಹೆಚ್, ಜಿಎನ್ಆರ್ಹೆಚ್) ಮೇಲೆ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತದೆ, ಇದು ಎಲ್ಹೆಚ್ ಉತ್ಪಾದನೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಹೀಗಾಗಿ, ಇನ್ಸುಲಿನ್ ಅನ್ನು ನಿಯಂತ್ರಿಸುವ ಮೂಲಕ, ಲ್ಯುಟೈನೈಜಿಂಗ್ ಹಾರ್ಮೋನ್ ಅನ್ನು ಸಹ ಕಡಿಮೆ ಮಾಡಬಹುದು ಎಂದು ನಂಬಲಾಗಿದೆ.
ಸ್ಯೂಡೋವಿಟಮಿನ್ ಮಯೋ-ಇನೋಸಿಟಾಲ್ ಇನ್ಸುಲಿನ್ ಸೂಕ್ಷ್ಮತೆಯನ್ನು ಹೆಚ್ಚಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ, ಪಿಸಿಓಎಸ್ನಲ್ಲಿ ತೂಕ ಮತ್ತು ಮೊಡವೆಗಳನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, ಎಲ್ಹೆಚ್ ಮತ್ತು ಟೆಸ್ಟೋಸ್ಟೆರಾನ್ ಅನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, ಅಂಡೋತ್ಪತ್ತಿಯನ್ನು ನಿಯಂತ್ರಿಸುತ್ತದೆ ಮತ್ತು ಅಡ್ಡಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗದೆ ಮೊಟ್ಟೆಯ ಗುಣಮಟ್ಟವನ್ನು ಸುಧಾರಿಸುತ್ತದೆ.
ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಮಹಿಳೆಯರಿಗೆ ಒಮೆಗಾ -3 ಒಂದು ಪ್ರಮುಖ ಆಹಾರ ಪದಾರ್ಥವಾಗಿದೆ. ಈ ಕೊಬ್ಬಿನಾಮ್ಲಗಳು ದೇಹದಲ್ಲಿನ ಒಟ್ಟಾರೆ ಉರಿಯೂತವನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಮತ್ತು ಟೆಸ್ಟೋಸ್ಟೆರಾನ್ ಅನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಒಮೆಗಾ ಸಹ ಎಲ್ಹೆಚ್ ಮಟ್ಟವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
ನಿಯಮಿತ ವ್ಯಾಯಾಮವು ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯದ ಲಕ್ಷಣಗಳನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಅವರು ಸಹಾಯ ಮಾಡುತ್ತಾರೆ:
- ಇನ್ಸುಲಿನ್ ಮೇಲೆ ಸಕಾರಾತ್ಮಕ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ
- ಅಂಡೋತ್ಪತ್ತಿಯ ಆವರ್ತನವನ್ನು ಹೆಚ್ಚಿಸಿ,
- ಕಡಿಮೆ ಕೊಲೆಸ್ಟ್ರಾಲ್
- ತೂಕವನ್ನು ಕಡಿಮೆ ಮಾಡಲು.
ಅವಲೋಕನಗಳು ಮತ್ತು ಹಾರ್ಮೋನುಗಳ ರಕ್ತ ಪರೀಕ್ಷೆಗಳ ಪ್ರಕಾರ, 6 ವಾರಗಳ ನಿಯಮಿತ ತರಬೇತಿಯು ಪಿಟ್ಯುಟರಿ ಗ್ರಂಥಿಯ ಕಾರ್ಯ ಮತ್ತು ಹಾರ್ಮೋನುಗಳ ಉತ್ಪಾದನೆಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರಬಹುದು: ತರಗತಿಗಳ ನಂತರ, ಎಲ್ಹೆಚ್ ಮತ್ತು ಪ್ರೊಲ್ಯಾಕ್ಟಿನ್ ಕಡಿಮೆಯಾಗುತ್ತದೆ ಮತ್ತು ಎಫ್ಎಸ್ಹೆಚ್ ಹೆಚ್ಚಾಗುತ್ತದೆ.
L ಷಧಿಗಳನ್ನು ಬಳಸುವ ಪಾಲಿಸಿಸ್ಟೊಸಿಸ್ನಲ್ಲಿ ಎಲ್ಹೆಚ್ ಮತ್ತು ಎಫ್ಎಸ್ಎಚ್ ಸಂಬಂಧವನ್ನು ಹೇಗೆ ಮರುಸ್ಥಾಪಿಸುವುದು?
- ಮೆಟ್ಫಾರ್ಮಿನ್ (ಗ್ಲುಕೋಫೇಜ್)
ಮೆಟ್ಫಾರ್ಮಿನ್ (ಗ್ಲುಕೋಫೇಜ್ ಮತ್ತು ಸಿಯೋಫೋರ್) ಹೊಂದಿರುವ ugs ಷಧಿಗಳನ್ನು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ಗೆ ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಜೊತೆಗೆ ಪಿಸಿಓಎಸ್ ಹೊಂದಿರುವ ಮಹಿಳೆಯರು ಸೇರಿದಂತೆ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧವನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಹೆಚ್ಚಿನ ಎಲ್ಹೆಚ್ ಹೆಚ್ಚಿದ ಇನ್ಸುಲಿನ್ನೊಂದಿಗೆ ಸಂಬಂಧ ಹೊಂದಿದ್ದರೆ, ಮೆಟ್ಫಾರ್ಮಿನ್ನೊಂದಿಗಿನ ಮಾತ್ರೆಗಳು ಮುಟ್ಟಿನ ಚಕ್ರವನ್ನು ಸ್ಥಾಪಿಸಬಹುದು, ಪುರುಷ ಹಾರ್ಮೋನ್ ಮಟ್ಟವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸಬಹುದು ಮತ್ತು ಪಾಲಿಸಿಸ್ಟಿಕ್ನ ಲಕ್ಷಣಗಳನ್ನು ಕಡಿಮೆ ಮಾಡಬಹುದು.
ಪುರುಷ ಹಾರ್ಮೋನುಗಳ ಅತಿಯಾದ ಉತ್ಪಾದನೆಯನ್ನು ತಡೆಯುವ ಮುಖ್ಯ drugs ಷಧಿಗಳಲ್ಲಿ ಫ್ಲುಟಮೈಡ್, ಫಿನಾಸ್ಟರೈಡ್, ಸ್ಪಿರೊನೊಲ್ಯಾಕ್ಟೋನ್, ಸೈಪ್ರೊಟೆರೋನ್ ಅಸಿಟೇಟ್ ಸೇರಿವೆ. ಕೆಲವು ಜನನ ನಿಯಂತ್ರಣ ಮಾತ್ರೆಗಳು (ಸರಿ, ಕೆಒಕೆ) ಆಂಟಿಆಂಡ್ರೊಜೆನಿಕ್ ಪರಿಣಾಮವನ್ನು ಸಹ ಹೊಂದಿವೆ.