ಮಕ್ಕಳು ಮತ್ತು ಹದಿಹರೆಯದವರಲ್ಲಿ ಮಧುಮೇಹ
ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಬಾಲ್ಯದಲ್ಲಿಯೂ ಸಹ ಸಂಭವಿಸಬಹುದಾದ ದೀರ್ಘಕಾಲದ ರೂಪದಲ್ಲಿ ಆನುವಂಶಿಕ ಕಾಯಿಲೆಯಾಗಿದೆ. ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯು ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದಿಸಲು ಸಾಧ್ಯವಿಲ್ಲ ಎಂಬ ಕಾರಣದಿಂದಾಗಿ ಈ ಕಾಯಿಲೆ ಉಂಟಾಗುತ್ತದೆ.
ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಮುಖ್ಯ ಭಾಗವಹಿಸುವವರು. ಇದು ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಜೀವಕೋಶಗಳಿಗೆ ಅಗತ್ಯವಾದ ಶಕ್ತಿಯಾಗಿ ಪರಿವರ್ತಿಸುತ್ತದೆ. ಪರಿಣಾಮವಾಗಿ, ಸಕ್ಕರೆಯನ್ನು ದೇಹದಿಂದ ಹೀರಿಕೊಳ್ಳಲು ಸಾಧ್ಯವಿಲ್ಲ; ಇದು ರಕ್ತದಲ್ಲಿ ದೊಡ್ಡ ಪ್ರಮಾಣದಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ ಮತ್ತು ಭಾಗಶಃ ಮಾತ್ರ ಹೊರಹಾಕಲ್ಪಡುತ್ತದೆ.
ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಮಕ್ಕಳಲ್ಲಿ ಕಡಿಮೆ ಸಾಮಾನ್ಯವಾಗಿದೆ, ಇದು ರೋಗದ ಎಲ್ಲಾ ಪ್ರಕರಣಗಳಲ್ಲಿ 10% ವರೆಗೆ ಇರುತ್ತದೆ. ಮೊದಲ ಚಿಹ್ನೆಗಳನ್ನು ಚಿಕ್ಕ ವಯಸ್ಸಿನಲ್ಲಿಯೇ ಗಮನಿಸಬಹುದು.
ಟೈಪ್ 1 ಮಧುಮೇಹದ ಲಕ್ಷಣಗಳು
 ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನಲ್ಲಿ, ರೋಗಲಕ್ಷಣಗಳು ಸಾಕಷ್ಟು ಬೇಗನೆ ಕಾಣಿಸಿಕೊಳ್ಳಲು ಪ್ರಾರಂಭಿಸುತ್ತವೆ. ಕೆಲವೇ ವಾರಗಳಲ್ಲಿ, ಮಗುವಿನ ಸ್ಥಿತಿಯು ತೀವ್ರವಾಗಿ ಹದಗೆಡುತ್ತದೆ, ಮತ್ತು ಅವನು ವೈದ್ಯಕೀಯ ಸೌಲಭ್ಯದಲ್ಲಿ ಕೊನೆಗೊಳ್ಳುತ್ತಾನೆ. ಟೈಪ್ 1 ಮಧುಮೇಹದ ಲಕ್ಷಣಗಳನ್ನು ಸಮಯಕ್ಕೆ ಗುರುತಿಸಬೇಕು.
ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನಲ್ಲಿ, ರೋಗಲಕ್ಷಣಗಳು ಸಾಕಷ್ಟು ಬೇಗನೆ ಕಾಣಿಸಿಕೊಳ್ಳಲು ಪ್ರಾರಂಭಿಸುತ್ತವೆ. ಕೆಲವೇ ವಾರಗಳಲ್ಲಿ, ಮಗುವಿನ ಸ್ಥಿತಿಯು ತೀವ್ರವಾಗಿ ಹದಗೆಡುತ್ತದೆ, ಮತ್ತು ಅವನು ವೈದ್ಯಕೀಯ ಸೌಲಭ್ಯದಲ್ಲಿ ಕೊನೆಗೊಳ್ಳುತ್ತಾನೆ. ಟೈಪ್ 1 ಮಧುಮೇಹದ ಲಕ್ಷಣಗಳನ್ನು ಸಮಯಕ್ಕೆ ಗುರುತಿಸಬೇಕು.
ದೇಹದ ನಿರ್ಜಲೀಕರಣದಿಂದಾಗಿ ನಿರಂತರ ಬಾಯಾರಿಕೆ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ, ಏಕೆಂದರೆ ದೇಹವು ರಕ್ತದಲ್ಲಿ ಪರಿಚಲನೆಗೊಳ್ಳುವ ಸಕ್ಕರೆಯನ್ನು ನೀರಿನಿಂದ ದುರ್ಬಲಗೊಳಿಸುವುದಿಲ್ಲ. ಮಗು ನಿರಂತರವಾಗಿ ಮತ್ತು ದೊಡ್ಡ ಪ್ರಮಾಣದಲ್ಲಿ ನೀರು ಅಥವಾ ಇತರ ಪಾನೀಯಗಳನ್ನು ಕೇಳುತ್ತದೆ.
ಮಗು ಮೂತ್ರ ವಿಸರ್ಜನೆಗಾಗಿ ಶೌಚಾಲಯಕ್ಕೆ ಭೇಟಿ ನೀಡುವ ಸಾಧ್ಯತೆ ಹೆಚ್ಚು ಎಂದು ಪೋಷಕರು ಗಮನಿಸಲು ಪ್ರಾರಂಭಿಸುತ್ತಾರೆ. ರಾತ್ರಿಯಲ್ಲಿ ಇದು ಸಾಮಾನ್ಯವಾಗಿ ಕಂಡುಬರುತ್ತದೆ.
ಶಕ್ತಿಯ ಮೂಲವಾಗಿ ಗ್ಲೂಕೋಸ್ ಮಗುವಿನ ದೇಹದ ಜೀವಕೋಶಗಳಿಗೆ ಪ್ರವೇಶಿಸುವುದನ್ನು ನಿಲ್ಲಿಸುತ್ತದೆ, ಆದ್ದರಿಂದ, ಪ್ರೋಟೀನ್ ಅಂಗಾಂಶ ಮತ್ತು ಕೊಬ್ಬಿನ ಸೇವನೆಯು ಹೆಚ್ಚಾಗುತ್ತದೆ. ಪರಿಣಾಮವಾಗಿ, ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ತೂಕವನ್ನು ನಿಲ್ಲಿಸುತ್ತಾನೆ, ಮತ್ತು ಆಗಾಗ್ಗೆ ತೂಕವನ್ನು ವೇಗವಾಗಿ ಕಳೆದುಕೊಳ್ಳಲು ಪ್ರಾರಂಭಿಸುತ್ತಾನೆ.
ಮಕ್ಕಳು ಮತ್ತು ಹದಿಹರೆಯದವರಲ್ಲಿ ಟೈಪ್ 1 ಮಧುಮೇಹವು ಮತ್ತೊಂದು ವಿಶಿಷ್ಟ ಲಕ್ಷಣವನ್ನು ಹೊಂದಿದೆ - ಆಯಾಸ. ಮಗುವಿಗೆ ಸಾಕಷ್ಟು ಶಕ್ತಿ ಮತ್ತು ಚೈತನ್ಯವಿಲ್ಲ ಎಂದು ಪೋಷಕರು ಗಮನಿಸುತ್ತಾರೆ. ಹಸಿವಿನ ಭಾವನೆ ಕೂಡ ತೀವ್ರಗೊಳ್ಳುತ್ತದೆ. ಆಹಾರದ ಕೊರತೆಯ ಬಗ್ಗೆ ನಿರಂತರ ದೂರುಗಳನ್ನು ಗಮನಿಸಬಹುದು.
ಅಂಗಾಂಶಗಳಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಕೊರತೆ ಮತ್ತು ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದ ಆಹಾರ ಇರುವುದು ಇದಕ್ಕೆ ಕಾರಣ. ಇದಲ್ಲದೆ, ಒಂದೇ ಭಕ್ಷ್ಯವು ವ್ಯಕ್ತಿಯನ್ನು ಪೂರ್ಣವಾಗಿ ಅನುಭವಿಸಲು ಅನುಮತಿಸುವುದಿಲ್ಲ. ಮಗುವಿನ ಸ್ಥಿತಿಯು ತೀವ್ರವಾಗಿ ಹದಗೆಟ್ಟಾಗ ಮತ್ತು ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಬೆಳವಣಿಗೆಯಾದಾಗ, ನಂತರ ಹಸಿವಿನ ಮಟ್ಟವು ವೇಗವಾಗಿ ಕಡಿಮೆಯಾಗುತ್ತದೆ.
ಮಕ್ಕಳಲ್ಲಿ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ವಿವಿಧ ದೃಷ್ಟಿ ಸಮಸ್ಯೆಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಮಸೂರದ ನಿರ್ಜಲೀಕರಣದಿಂದಾಗಿ, ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ತನ್ನ ಕಣ್ಣುಗಳ ಮುಂದೆ ಮಂಜು ಮತ್ತು ಇತರ ದೃಷ್ಟಿಗೋಚರ ತೊಂದರೆಗಳನ್ನು ಹೊಂದಿರುತ್ತಾನೆ. ಮಧುಮೇಹದಿಂದಾಗಿ, ಶಿಲೀಂಧ್ರಗಳ ಸೋಂಕು ಸಂಭವಿಸಬಹುದು ಎಂದು ವೈದ್ಯರು ಹೇಳುತ್ತಾರೆ. ಸಣ್ಣ ಮಕ್ಕಳಲ್ಲಿ, ಗುಣಪಡಿಸಲು ಕಷ್ಟಕರವಾದ ಡಯಾಪರ್ ರಾಶ್ ರೂಪಗಳು. ಹುಡುಗಿಯರು ಥ್ರಷ್ ಹೊಂದಿರಬಹುದು.
ರೋಗದ ಚಿಹ್ನೆಗಳಿಗೆ ನೀವು ಗಮನ ನೀಡಿದರೆ, ನಂತರ ಕೀಟೋಆಸಿಡೋಸಿಸ್ ರೂಪುಗೊಳ್ಳುತ್ತದೆ, ಇದನ್ನು ಹೀಗೆ ವ್ಯಕ್ತಪಡಿಸಲಾಗುತ್ತದೆ:
- ಗದ್ದಲದ ಉಸಿರಾಟ
- ವಾಕರಿಕೆ
- ಆಲಸ್ಯ
- ಹೊಟ್ಟೆ ನೋವು
- ಬಾಯಿಯಿಂದ ಅಸಿಟೋನ್ ವಾಸನೆ.
ಒಂದು ಮಗು ಇದ್ದಕ್ಕಿದ್ದಂತೆ ಮಂಕಾಗಬಹುದು. ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಸಹ ಸಾವಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ ಸಾಮಾನ್ಯಕ್ಕಿಂತ ಕಡಿಮೆಯಾದಾಗ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಸಂಭವಿಸುತ್ತದೆ. ನಿಯಮದಂತೆ, ಈ ಕೆಳಗಿನ ಲಕ್ಷಣಗಳು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ:
- ಹಸಿವು
- ನಡುಕ
- ಬಡಿತ
- ದುರ್ಬಲ ಪ್ರಜ್ಞೆ.
ಪಟ್ಟಿಮಾಡಿದ ರೋಗಲಕ್ಷಣಗಳ ಜ್ಞಾನವು ಕೋಮಾ ಮತ್ತು ಸಾವಿಗೆ ಕಾರಣವಾಗುವ ಅಪಾಯಕಾರಿ ಸಂದರ್ಭಗಳನ್ನು ತಪ್ಪಿಸಲು ಸಾಧ್ಯವಾಗಿಸುತ್ತದೆ.
ಗ್ಲೂಕೋಸ್ ಹೊಂದಿರುವ ಮಾತ್ರೆಗಳು, ಮಿಠಾಯಿಗಳು, ನೈಸರ್ಗಿಕ ರಸಗಳು, ಸಕ್ಕರೆ ಮತ್ತು ಚುಚ್ಚುಮದ್ದಿನ ಗ್ಲುಕಗನ್ ಒಂದು ಸೆಟ್ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ದಾಳಿಯನ್ನು ತೊಡೆದುಹಾಕಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ಮಗುವಿನಲ್ಲಿ ಮಧುಮೇಹದ ಅಪಾಯ. ಮಕ್ಕಳಲ್ಲಿ ಮಧುಮೇಹದ ಲಕ್ಷಣಗಳು ಮತ್ತು ಚಿಕಿತ್ಸೆ
ನಾವು ಸಾರ್ವಕಾಲಿಕ ಅವಸರದಲ್ಲಿದ್ದೇವೆ, ಒತ್ತಡವನ್ನು ನಿವಾರಿಸುತ್ತೇವೆ, ದೈಹಿಕ ನಿಷ್ಕ್ರಿಯತೆಯೊಂದಿಗೆ ಹೋರಾಡುತ್ತೇವೆ, ತರಾತುರಿಯಲ್ಲಿ ತಿನ್ನುತ್ತೇವೆ. ಮತ್ತು ನಂತರ ಏನು? ರೋಗಿಗಳ ಸಂಖ್ಯೆ ಹೆಚ್ಚಾಗಿದೆ, ಉದಾಹರಣೆಗೆ, ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (ಡಿಎಂ), ಬೊಜ್ಜು, ಅಧಿಕ ರಕ್ತದೊತ್ತಡ. ದುರದೃಷ್ಟವಶಾತ್, ಅನೇಕ ರೋಗಗಳು ಮಕ್ಕಳು ಮತ್ತು ಹದಿಹರೆಯದವರನ್ನು ಉಳಿಸಿಲ್ಲ.

ಮಧುಮೇಹ ಬೆಳೆದು ಪುನಶ್ಚೇತನಗೊಂಡಿದೆ
ವಿಶ್ವದ ಒಟ್ಟು ಮಧುಮೇಹ ರೋಗಿಗಳ ಸಂಖ್ಯೆ (ಮೊದಲ ಮತ್ತು ಎರಡನೆಯ ವಿಧ) 150 ಮಿಲಿಯನ್ ಜನರನ್ನು ಮೀರಿದೆ, ವಯಸ್ಕರಲ್ಲಿ 2.5 ಮಿಲಿಯನ್ ರೋಗಿಗಳು ರಷ್ಯಾದಲ್ಲಿ ಅಧಿಕೃತವಾಗಿ ನೋಂದಾಯಿಸಿಕೊಂಡಿದ್ದಾರೆ. ಪ್ರಿಡಿಯಾಬಿಟಿಸ್ನ ಹಂತದಲ್ಲಿ ಅದೇ ಸಂಖ್ಯೆಯ ಜನರು ಇದ್ದಾರೆ. ಆದರೆ ವಾಸ್ತವವಾಗಿ, ಅಧಿಕೃತ ಅಂಕಿಅಂಶಗಳಿಗಿಂತ ರೋಗಿಗಳ ಸಂಖ್ಯೆ ಎರಡು ಮೂರು ಪಟ್ಟು ಹೆಚ್ಚಾಗಿದೆ. ರೋಗಿಗಳ ಸಂಖ್ಯೆ ವಾರ್ಷಿಕವಾಗಿ 5-7% ರಷ್ಟು ಹೆಚ್ಚಾಗುತ್ತದೆ ಮತ್ತು ಪ್ರತಿ ವರ್ಷ ದ್ವಿಗುಣಗೊಳ್ಳುತ್ತದೆ. ಮಕ್ಕಳ ಅಂಕಿಅಂಶಗಳು ಇನ್ನೂ ದುಃಖಕರವಾಗಿವೆ - ವರ್ಷಗಳವರೆಗೆ 4% ಕ್ಕಿಂತ ಹೆಚ್ಚಿಲ್ಲ. 2000 ರ ನಂತರ - ವರ್ಷಕ್ಕೆ 46% ಹೊಸ ಪ್ರಕರಣಗಳು. ಕಳೆದ ಒಂದು ದಶಕದಲ್ಲಿ, 100,000 ಹದಿಹರೆಯದವರಲ್ಲಿ ಮಧುಮೇಹದ 0.7 ರಿಂದ 7.2 ರವರೆಗೆ ಮಧುಮೇಹದ ಬೆಳವಣಿಗೆ.
ಏನು ಮತ್ತು ಏಕೆ
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್, WHO ವ್ಯಾಖ್ಯಾನದ ಪ್ರಕಾರ, ಅಂತಃಸ್ರಾವಕ ವ್ಯವಸ್ಥೆಯ ಒಂದು ಕಾಯಿಲೆಯಾಗಿದ್ದು, ಇದರಲ್ಲಿ ದೀರ್ಘಕಾಲದ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ (ಹೈಪರ್ ಗ್ಲೈಸೆಮಿಯಾ) ಸ್ಥಿತಿಯನ್ನು ಗಮನಿಸಲಾಗಿದೆ, ಇದು ಅನೇಕ ಆನುವಂಶಿಕ, ಹೊರಜಗತ್ತಿನ ಮತ್ತು ಇತರ ಅಂಶಗಳ ಕ್ರಿಯೆಯ ಪರಿಣಾಮವಾಗಿ ಬೆಳೆಯಬಹುದು. ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾವು ಇನ್ಸುಲಿನ್ ಕೊರತೆಯಿಂದ ಉಂಟಾಗಬಹುದು - ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಹಾರ್ಮೋನ್, ಅಥವಾ ಅದರ ಚಟುವಟಿಕೆಯನ್ನು ಪ್ರತಿರೋಧಿಸುವ ಹೆಚ್ಚಿನ ಅಂಶಗಳು. ಈ ಕಾಯಿಲೆಯು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್, ಕೊಬ್ಬು ಮತ್ತು ಪ್ರೋಟೀನ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಆಳವಾದ ಅಸ್ವಸ್ಥತೆಗಳು ಮತ್ತು ವಿವಿಧ ಅಂಗಗಳು ಮತ್ತು ವ್ಯವಸ್ಥೆಗಳ ಕೊರತೆಯ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ, ವಿಶೇಷವಾಗಿ ಕಣ್ಣುಗಳು, ಮೂತ್ರಪಿಂಡಗಳು, ನರಗಳು, ಹೃದಯ ಮತ್ತು ರಕ್ತನಾಳಗಳು.
ಆಧುನಿಕ ಆಲೋಚನೆಗಳ ಪ್ರಕಾರ, ಬಾಲ್ಯ ಮತ್ತು ಹದಿಹರೆಯದಲ್ಲಿ (ಮುಖ್ಯವಾಗಿ 30 ವರ್ಷಗಳವರೆಗೆ) ಬೆಳವಣಿಗೆಯಾಗುವ ಟೈಪ್ 1 ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (ಐಡಿಡಿಎಂ), ಇದು ಪರಿಸರೀಯ ಅಂಶಗಳಿಗೆ ಒಡ್ಡಿಕೊಂಡಾಗ ಆನುವಂಶಿಕ (ಆನುವಂಶಿಕ) ಪ್ರವೃತ್ತಿಯ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಬೆಳವಣಿಗೆಯಾಗುವ ಕಾಯಿಲೆಯಾಗಿದೆ. ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ನ ಕಾರಣಗಳೆಂದರೆ, ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಬೀಟಾ ಕೋಶಗಳ (ಲ್ಯಾಂಗರ್ಹ್ಯಾನ್ಸ್ ಕೋಶಗಳು) ಪ್ರಭಾವದಿಂದಾಗಿ ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆಯು ಕಡಿಮೆಯಾಗುತ್ತದೆ ಅಥವಾ ಸಂಪೂರ್ಣವಾಗಿ ನಿಲ್ಲುತ್ತದೆ, ಉದಾಹರಣೆಗೆ, ವೈರಲ್ ಸೋಂಕು, ಆಹಾರದಲ್ಲಿ ವಿಷಕಾರಿ ಏಜೆಂಟ್ಗಳ ಉಪಸ್ಥಿತಿ, ನೈಟ್ರೊಸೊಮೈನ್, ಒತ್ತಡ ಮತ್ತು ಇತರ ಅಂಶಗಳು.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್, ಮುಖ್ಯವಾಗಿ ವಯಸ್ಸಾದವರಿಂದ ಪ್ರಭಾವಿತವಾಗಿರುತ್ತದೆ, ಇದು ಟೈಪ್ 1 ಮಧುಮೇಹಕ್ಕಿಂತ ನಾಲ್ಕು ಪಟ್ಟು ಹೆಚ್ಚು ಸಾಮಾನ್ಯವಾಗಿದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಬೀಟಾ ಕೋಶಗಳು ಆರಂಭದಲ್ಲಿ ಸಾಮಾನ್ಯ ಮತ್ತು ದೊಡ್ಡ ಪ್ರಮಾಣದಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಉತ್ಪಾದಿಸುತ್ತವೆ. ಆದಾಗ್ಯೂ, ಅದರ ಚಟುವಟಿಕೆಯು ಕಡಿಮೆಯಾಗುತ್ತದೆ (ಸಾಮಾನ್ಯವಾಗಿ ಅಡಿಪೋಸ್ ಅಂಗಾಂಶದ ಪುನರಾವರ್ತನೆಯಿಂದಾಗಿ, ಗ್ರಾಹಕಗಳು ಇನ್ಸುಲಿನ್ಗೆ ಕಡಿಮೆ ಸಂವೇದನೆಯನ್ನು ಹೊಂದಿರುತ್ತವೆ). ಭವಿಷ್ಯದಲ್ಲಿ, ಇನ್ಸುಲಿನ್ ರಚನೆಯಲ್ಲಿ ಇಳಿಕೆ ಸಂಭವಿಸಬಹುದು. ಟೈಪ್ ಡಯಾಬಿಟಿಸ್ನ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣಗಳು ಒಂದು ಆನುವಂಶಿಕ ಪ್ರವೃತ್ತಿ, ಬೊಜ್ಜು, ಹೆಚ್ಚಾಗಿ ಅತಿಯಾಗಿ ತಿನ್ನುವುದರೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ, ಜೊತೆಗೆ ಅಂತಃಸ್ರಾವಕ ವ್ಯವಸ್ಥೆಯ ಕಾಯಿಲೆಗಳು (ಪಿಟ್ಯುಟರಿ ಗ್ರಂಥಿಯ ರೋಗಶಾಸ್ತ್ರ, ಥೈರಾಯ್ಡ್ ಗ್ರಂಥಿ (ಹೈಪೋ- ಮತ್ತು ಹೈಪರ್ಫಂಕ್ಷನ್), ಮೂತ್ರಜನಕಾಂಗದ ಕಾರ್ಟೆಕ್ಸ್). ಹೆಚ್ಚು ಅಪರೂಪದ ಸಂದರ್ಭಗಳಲ್ಲಿ, ವೈರಸ್ ಕಾಯಿಲೆಗಳು (ಇನ್ಫ್ಲುಯೆನ್ಸ, ವೈರಲ್ ಹೆಪಟೈಟಿಸ್, ಹರ್ಪಿಸ್ ವೈರಸ್, ಇತ್ಯಾದಿ), ಕೊಲೆಲಿಥಿಯಾಸಿಸ್ ಮತ್ತು ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಉರಿಯೂತ, ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಗೆಡ್ಡೆಗಳಲ್ಲೂ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಸಂಭವಿಸಬಹುದು.
ಮಧುಮೇಹದ ಅಪಾಯಗಳನ್ನು ನಿರ್ಣಯಿಸಿ
ನಿಮ್ಮ ಕುಟುಂಬದಲ್ಲಿ ಯಾರಾದರೂ ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿದ್ದರೆ ಅಥವಾ ಅನಾರೋಗ್ಯದಿಂದ ಬಳಲುತ್ತಿದ್ದರೆ ಮಧುಮೇಹ ಬರುವ ಅಪಾಯ ಹೆಚ್ಚಾಗುತ್ತದೆ ಎಂದು ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರು ವಿಶ್ವಾಸ ಹೊಂದಿದ್ದಾರೆ. ಆದಾಗ್ಯೂ, ವಿಭಿನ್ನ ಮೂಲಗಳು ವಿಭಿನ್ನ ಸಂಖ್ಯೆಗಳನ್ನು ಒದಗಿಸುತ್ತವೆ, ಅದು ರೋಗದ ಸಾಧ್ಯತೆಯನ್ನು ನಿರ್ಧರಿಸುತ್ತದೆ. ಟೈಪ್ 1 ಮಧುಮೇಹವು ತಾಯಿಯ ಕಡೆಯಿಂದ 3-7% ನಷ್ಟು ಸಂಭವನೀಯತೆಯೊಂದಿಗೆ ಮತ್ತು ತಂದೆಯ ಕಡೆಯಿಂದ 10% ನಷ್ಟು ಸಂಭವನೀಯತೆಯೊಂದಿಗೆ ಆನುವಂಶಿಕವಾಗಿರುತ್ತದೆ ಎಂಬ ಅವಲೋಕನಗಳಿವೆ. ಇಬ್ಬರೂ ಪೋಷಕರು ಅನಾರೋಗ್ಯದಿಂದ ಬಳಲುತ್ತಿದ್ದರೆ, ರೋಗದ ಅಪಾಯವು ಹಲವಾರು ಬಾರಿ ಹೆಚ್ಚಾಗುತ್ತದೆ - 70% ವರೆಗೆ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ತಾಯಿಯ ಮತ್ತು ತಂದೆಯ ಕಡೆಯಿಂದ 80% ನಷ್ಟು ಸಂಭವನೀಯತೆಯೊಂದಿಗೆ ಆನುವಂಶಿಕವಾಗಿರುತ್ತದೆ, ಮತ್ತು ಟೈಪ್ 2 ಮಧುಮೇಹವು ಎರಡೂ ಪೋಷಕರ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರಿದರೆ, ಮಕ್ಕಳಲ್ಲಿ ಅದರ ಅಭಿವ್ಯಕ್ತಿಯ ಸಂಭವನೀಯತೆ 100% ಕ್ಕೆ ತಲುಪುತ್ತದೆ.
ಆದ್ದರಿಂದ, ರಕ್ತ ಸಂಬಂಧಿಗಳಿಗೆ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಪ್ರಕರಣಗಳಿವೆ, ಮಗುವಿಗೆ ಅಪಾಯವಿದೆ ಎಂದು ನೆನಪಿಟ್ಟುಕೊಳ್ಳಬೇಕು ಮತ್ತು ಆದ್ದರಿಂದ ಈ ಗಂಭೀರ ಕಾಯಿಲೆಯನ್ನು ಬೆಳೆಸುವ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡಬೇಕು (ಸೋಂಕು ತಡೆಗಟ್ಟುವಿಕೆ, ಆರೋಗ್ಯಕರ ಜೀವನಶೈಲಿ ಮತ್ತು ಪೋಷಣೆ, ಇತ್ಯಾದಿ).
ಮಧುಮೇಹಕ್ಕೆ ಎರಡನೆಯ ಪ್ರಮುಖ ಕಾರಣವೆಂದರೆ ಅಧಿಕ ತೂಕ ಅಥವಾ ಬೊಜ್ಜು, ಈ ರೋಗಲಕ್ಷಣವು ಪ್ರೌ th ಾವಸ್ಥೆಯಲ್ಲಿ ಮತ್ತು ಬಾಲ್ಯದಲ್ಲಿ ಮುಖ್ಯವಾಗಿದೆ. ತಮ್ಮ ಅಭ್ಯಾಸ ಮತ್ತು ಅವಲೋಕನದ ದೀರ್ಘಾವಧಿಯಲ್ಲಿ, ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರು ಟೈಪ್ 2 ಮಧುಮೇಹ ಹೊಂದಿರುವ ಸುಮಾರು 90% ನಷ್ಟು ರೋಗಿಗಳು ಬೊಜ್ಜು ಹೊಂದಿದ್ದಾರೆಂದು ಕಂಡುಹಿಡಿದಿದ್ದಾರೆ ಮತ್ತು ತೀವ್ರ ಸ್ಥೂಲಕಾಯತೆಯು ಸುಮಾರು 100% ಜನರಲ್ಲಿ ಮಧುಮೇಹದ ಸಾಧ್ಯತೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಪ್ರತಿ ಹೆಚ್ಚುವರಿ ಕಿಲೋಗ್ರಾಂಗಳು ಕೆಲವೊಮ್ಮೆ ವಿವಿಧ ಕಾಯಿಲೆಗಳನ್ನು ಉಂಟುಮಾಡುವ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ: ಸೇರಿದಂತೆ ಹೃದಯರಕ್ತನಾಳದ, ಉದಾಹರಣೆಗೆ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ ಮತ್ತು ಸೆರೆಬ್ರಲ್ ಸ್ಟ್ರೋಕ್, ಜಂಟಿ ರೋಗಗಳು ಮತ್ತು, ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್.
ಮಧುಮೇಹದ ಬೆಳವಣಿಗೆಯಲ್ಲಿ, ವಿಶೇಷವಾಗಿ ಬಾಲ್ಯದಲ್ಲಿ, ಒಂದು ಪಾತ್ರವನ್ನು ವಹಿಸುವ ಮೂರನೇ ಕಾರಣವೆಂದರೆ ವೈರಲ್ ಸೋಂಕುಗಳು (ರುಬೆಲ್ಲಾ, ಚಿಕನ್ಪಾಕ್ಸ್, ಸಾಂಕ್ರಾಮಿಕ ಹೆಪಟೈಟಿಸ್ ಮತ್ತು ಜ್ವರ ಸೇರಿದಂತೆ ಇತರ ರೋಗಗಳು). ಈ ಸೋಂಕುಗಳು ರೋಗನಿರೋಧಕ ಅಸ್ವಸ್ಥತೆ ಹೊಂದಿರುವ ಮಕ್ಕಳಲ್ಲಿ ಸ್ವಯಂ ನಿರೋಧಕ ಪ್ರಕ್ರಿಯೆಯನ್ನು ಪ್ರಚೋದಿಸುವ ಯಾಂತ್ರಿಕತೆಯ ಪಾತ್ರವನ್ನು ವಹಿಸುತ್ತವೆ (ಇದನ್ನು ಮೊದಲು ರೋಗನಿರ್ಣಯ ಮಾಡಲಾಗುವುದಿಲ್ಲ). ಸಹಜವಾಗಿ, ಹೆಚ್ಚಿನ ಜನರಲ್ಲಿ, ಜ್ವರ ಅಥವಾ ಚಿಕನ್ಪಾಕ್ಸ್ ಮಧುಮೇಹದ ಪ್ರಾರಂಭವಾಗುವುದಿಲ್ಲ. ಆದರೆ ಬೊಜ್ಜು ಮಗು ತಂದೆ ಅಥವಾ ತಾಯಿಗೆ ಮಧುಮೇಹ ಇರುವ ಕುಟುಂಬದಿಂದ ಬಂದರೆ, ಜ್ವರ ಕೂಡ ಅವನಿಗೆ ಅಪಾಯವಾಗಿದೆ.
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಮತ್ತೊಂದು ಕಾರಣವೆಂದರೆ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕಾಯಿಲೆ, ಇದು ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಉರಿಯೂತ (ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಉರಿಯೂತ), ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕ್ಯಾನ್ಸರ್, ಅಂಗಗಳ ಆಘಾತ ಮತ್ತು drugs ಷಧಗಳು ಅಥವಾ ರಾಸಾಯನಿಕಗಳೊಂದಿಗೆ ವಿಷಪೂರಿತವಾಗಿದೆ. ಈ ರೋಗಗಳು ಮುಖ್ಯವಾಗಿ ವಯಸ್ಸಾದ ವಯಸ್ಸಿನಲ್ಲಿ ಬೆಳೆಯುತ್ತವೆ. ವಯಸ್ಕರಲ್ಲಿ, ದೀರ್ಘಕಾಲದ ಒತ್ತಡ ಮತ್ತು ಭಾವನಾತ್ಮಕ ಅತಿಯಾದ ಒತ್ತಡವು ಮಧುಮೇಹದ ಆಕ್ರಮಣದಲ್ಲಿ ಪ್ರಮುಖ ಪಾತ್ರವಹಿಸುತ್ತದೆ, ವಿಶೇಷವಾಗಿ ವ್ಯಕ್ತಿಯು ಕುಟುಂಬದಲ್ಲಿ ಅಧಿಕ ತೂಕ ಮತ್ತು ಅನಾರೋಗ್ಯದಿಂದ ಬಳಲುತ್ತಿದ್ದರೆ.
ಹದಿಹರೆಯದವರಲ್ಲಿ, ಟೈಪ್ 2 ಮಧುಮೇಹದ ಬೆಳವಣಿಗೆಗೆ ಅಪಾಯಕಾರಿ ಅಂಶಗಳು ಹೀಗಿವೆ ಎಂದು ನಾನು ಗಮನಿಸಲು ಬಯಸುತ್ತೇನೆ.
- ಬೊಜ್ಜು
- ದೈಹಿಕ ಚಟುವಟಿಕೆ ಕಡಿಮೆಯಾಗಿದೆ
- ಹೊರೆಯ ಆನುವಂಶಿಕತೆ
- ಪ್ರೌ er ಾವಸ್ಥೆ
- ಹುಡುಗಿಯರಲ್ಲಿ ಪಾಲಿಸಿಸ್ಟಿಕ್ ಓವರಿ ಸಿಂಡ್ರೋಮ್
ಪ್ರಸ್ತುತ, ಮಕ್ಕಳಲ್ಲಿ "ಮೆಟಾಬಾಲಿಕ್ ಸಿಂಡ್ರೋಮ್" ಎಂದು ಕರೆಯಲ್ಪಡುವ ಬೆಳವಣಿಗೆಯ ಬಗ್ಗೆ ಶಿಶುವೈದ್ಯರು ಮತ್ತು ಮಕ್ಕಳ ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರು ಕಾಳಜಿ ವಹಿಸುತ್ತಾರೆ: ಬೊಜ್ಜು + ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ (ಸಾಮಾನ್ಯ ಇನ್ಸುಲಿನ್ ಸಾಂದ್ರತೆಯೊಂದಿಗೆ ಅಂಗಾಂಶದ ಗ್ಲೂಕೋಸ್ ಬಳಕೆ ಕಡಿಮೆಯಾಗುವ ಸ್ಥಿತಿ). ಸಾಕಷ್ಟು ಅಂಗಾಂಶದ ಗ್ಲೂಕೋಸ್ ಸೇವನೆಯು ಲ್ಯಾಂಗರ್ಹ್ಯಾನ್ಸ್ ಕೋಶಗಳ ಪ್ರಚೋದನೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಇನ್ಸುಲಿನ್ನ ಹೊಸ ಭಾಗಗಳ ಅಭಿವೃದ್ಧಿ ಮತ್ತು ಹೈಪರ್ಇನ್ಸುಲಿನೆಮಿಯಾ ಬೆಳವಣಿಗೆ), ಜೊತೆಗೆ ಡಿಸ್ಲಿಪಿಡೆಮಿಯಾ (ಹೆಚ್ಚಿದ / ಬದಲಾದ ರಕ್ತದ ಲಿಪಿಡ್ಗಳು), ಜೊತೆಗೆ ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ.
ಯುನೈಟೆಡ್ ಸ್ಟೇಟ್ಸ್ನಲ್ಲಿ, ಇಡೀ ಹದಿಹರೆಯದ ಜನಸಂಖ್ಯೆಯಲ್ಲಿ 4.2% ಹದಿಹರೆಯದವರಲ್ಲಿ ಮೆಟಾಬಾಲಿಕ್ ಸಿಂಡ್ರೋಮ್ ಪತ್ತೆಯಾಗಿದೆ (ಅಧ್ಯಯನಗಳು 1988 - 1994), ಮತ್ತು ಯುವಕರು ಹುಡುಗಿಯರಿಗಿಂತ ಈ ಸಿಂಡ್ರೋಮ್ಗೆ ಹೆಚ್ಚು ಒಳಗಾಗುತ್ತಾರೆ. 21% ಹದಿಹರೆಯದವರಲ್ಲಿ ಸ್ಥೂಲಕಾಯತೆಯೊಂದಿಗೆ ದುರ್ಬಲಗೊಂಡ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆ ಕಂಡುಬರುತ್ತದೆ. ರಷ್ಯಾದಲ್ಲಿ, ಯಾವುದೇ ಸಮಗ್ರ ಅಂಕಿಅಂಶಗಳಿಲ್ಲ, ಆದರೆ 1994 ರಲ್ಲಿ, ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ರಾಜ್ಯ ನೋಂದಣಿ ಮಾಸ್ಕೋದಲ್ಲಿ ವಾಸಿಸುವ ಮಧುಮೇಹ ರೋಗಿಗಳ ನೋಂದಣಿಯನ್ನು ರಚಿಸಿತು. 1994 ರಲ್ಲಿ ಮಕ್ಕಳಲ್ಲಿ ಐಡಿಡಿಎಂ ಸಂಭವಿಸಿದ್ದು 11.7 ಜನರು ಎಂದು ಸ್ಥಾಪಿಸಲಾಯಿತು. ಪ್ರತಿ 100 ಸಾವಿರ ಮಕ್ಕಳಿಗೆ, ಮತ್ತು 1995 ರಲ್ಲಿ - ಈಗಾಗಲೇ 100 ಸಾವಿರಕ್ಕೆ 12.1. ಇದು ದುಃಖದ ಪ್ರವೃತ್ತಿಯಾಗಿದೆ.
ಸಮಯಕ್ಕೆ ಗುರುತಿಸಿ
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಅನೇಕ "ಮುಖವಾಡಗಳನ್ನು" ಹೊಂದಿರುವ ರೋಗಗಳಲ್ಲಿ ಒಂದಾಗಿದೆ. ಬಾಲ್ಯದಲ್ಲಿ, ವಿಶೇಷವಾಗಿ ಚಿಕ್ಕ ವಯಸ್ಸಿನಲ್ಲಿಯೇ ಈ ಕಾಯಿಲೆ (ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್) ಬೆಳವಣಿಗೆಯಾಗಿದ್ದರೆ, ಸುಪ್ತ (ಸುಪ್ತ) ಅವಧಿಯು ಹೆಚ್ಚಾಗಿ ಚಿಕ್ಕದಾಗಿದೆ - ಆದರೆ ಮಗು ಇದ್ದಕ್ಕಿದ್ದಂತೆ ರಾತ್ರಿಯೂ ಸೇರಿದಂತೆ ಬಹಳಷ್ಟು ಕುಡಿಯಲು ಮತ್ತು ಮೂತ್ರ ವಿಸರ್ಜಿಸಲು ಪ್ರಾರಂಭಿಸಿತು ಎಂಬ ಅಂಶಕ್ಕೆ ಪೋಷಕರು ಮಾತ್ರ ಗಮನ ಹರಿಸಬಹುದು, ಎನ್ಯುರೆಸಿಸ್ ಸಂಭವಿಸಬಹುದು. ಮಗುವಿನ ಹಸಿವು ಬದಲಾಗಬಹುದು: ಒಂದೋ ತಿನ್ನಲು ನಿರಂತರ ಬಯಕೆ ಇರುತ್ತದೆ, ಅಥವಾ, ಇದಕ್ಕೆ ವಿರುದ್ಧವಾಗಿ, ಆಹಾರವನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ತಿರಸ್ಕರಿಸಬಹುದು. ಮಗು ಬೇಗನೆ ತೂಕವನ್ನು ಕಳೆದುಕೊಳ್ಳುತ್ತದೆ, ಆಲಸ್ಯವಾಗುತ್ತದೆ, ಆಟವಾಡಲು ಮತ್ತು ನಡೆಯಲು ಇಷ್ಟಪಡುವುದಿಲ್ಲ. ಪೋಷಕರು ಮತ್ತು ಶಿಶುವೈದ್ಯರು ಇಬ್ಬರೂ ಈ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಗಮನಿಸದೇ ಇರಬಹುದು, ಏಕೆಂದರೆ ರೋಗದ ಎದ್ದುಕಾಣುವ ಅಭಿವ್ಯಕ್ತಿಗಳು ಇಲ್ಲ (ಜ್ವರ, ಕೆಮ್ಮು ಮತ್ತು ಸ್ರವಿಸುವ ಮೂಗು, ಇತ್ಯಾದಿ). ಮಧುಮೇಹದ ಆರಂಭಿಕ ಹಂತದಲ್ಲಿರುವ ಕೆಲವು ಮಕ್ಕಳು ಚರ್ಮದ ಕಾಯಿಲೆಗಳನ್ನು ಹೊಂದಬಹುದು: ಎಸ್ಜಿಮಾ, ಕುದಿಯುವಿಕೆ, ಶಿಲೀಂಧ್ರ ರೋಗಗಳು, ಆವರ್ತಕ ಕಾಯಿಲೆ ಬೆಳೆಯುತ್ತದೆ.
ಮತ್ತು ರೋಗನಿರ್ಣಯವನ್ನು ಸಮಯಕ್ಕೆ ಸರಿಯಾಗಿ ಮಾಡದಿದ್ದರೆ, ಮಗುವಿನ ಸ್ಥಿತಿಯು ತೀವ್ರವಾಗಿ ಹದಗೆಡುತ್ತದೆ - ಮಧುಮೇಹ ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಬೆಳೆಯುತ್ತದೆ: ಬಾಯಾರಿಕೆ, ಲೋಳೆಯ ಪೊರೆಗಳ ಶುಷ್ಕತೆ ಮತ್ತು ಚರ್ಮದ ಹೆಚ್ಚಳ, ಮಕ್ಕಳು ದೌರ್ಬಲ್ಯ, ತಲೆನೋವು, ಅರೆನಿದ್ರಾವಸ್ಥೆ ಬಗ್ಗೆ ದೂರು ನೀಡುತ್ತಾರೆ. ವಾಕರಿಕೆ ಮತ್ತು ವಾಂತಿ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ, ಅದು ಶೀಘ್ರದಲ್ಲೇ ಹೆಚ್ಚು ಆಗಾಗ್ಗೆ ಆಗುತ್ತದೆ. ಕೀಟೋಆಸಿಡೋಸಿಸ್ ತೀವ್ರಗೊಳ್ಳುತ್ತಿದ್ದಂತೆ, ಉಸಿರಾಟವು ಆಗಾಗ್ಗೆ, ಗದ್ದಲದ ಮತ್ತು ಆಳವಾಗಿ ಪರಿಣಮಿಸುತ್ತದೆ, ಮಗುವಿಗೆ ಅಸಿಟೋನ್ ವಾಸನೆ ಬರುತ್ತದೆ. ಪ್ರಜ್ಞೆಯು ಕೋಮಾದವರೆಗೆ ಸಂಭವಿಸಬಹುದು, ಮತ್ತು ಸಣ್ಣ ರೋಗಿಗೆ ತುರ್ತು ಸಹಾಯವನ್ನು ನೀಡದಿದ್ದರೆ, ಅವನು ಸಾಯಬಹುದು.
ಮಕ್ಕಳು ಮತ್ತು ಹದಿಹರೆಯದವರಲ್ಲಿ ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಲಕ್ಷಣಗಳಲ್ಲಿನ ವ್ಯತ್ಯಾಸಗಳು:
| ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ | ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ |
| ಅಪರೂಪವಾಗಿ ಬೊಜ್ಜು | 85% ಬೊಜ್ಜು |
| ರೋಗಲಕ್ಷಣಗಳ ತ್ವರಿತ ಅಭಿವೃದ್ಧಿ | ರೋಗಲಕ್ಷಣಗಳ ನಿಧಾನ ಬೆಳವಣಿಗೆ |
| ಕೀಟೋಆಸಿಡೋಸಿಸ್ನ ಆಗಾಗ್ಗೆ ಉಪಸ್ಥಿತಿ | 33% ಜನರು ಕೀಟೋನುರಿಯಾವನ್ನು ಹೊಂದಿದ್ದಾರೆ (ಮೂತ್ರದಲ್ಲಿ ಕೀಟೋನ್ ದೇಹಗಳ ಉಪಸ್ಥಿತಿ, ಸಾಮಾನ್ಯವಾಗಿ ಅವು ಇರುವುದಿಲ್ಲ) ಮತ್ತು ಸೌಮ್ಯ ಕೀಟೋಆಸಿಡೋಸಿಸ್ |
| ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಮತ್ತು ರಕ್ತಸಂಬಂಧದ ಒಂದು ಸಾಲಿನ ಆನುವಂಶಿಕತೆಯಿಂದ 5% ನಷ್ಟು ತೂಕವಿರುತ್ತದೆ) | 74-100% ರಲ್ಲಿ ಆನುವಂಶಿಕತೆಯು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮತ್ತು ರಕ್ತಸಂಬಂಧದಿಂದ ಹೊರೆಯಾಗಿದೆ) |
| ಇತರ ರೋಗನಿರೋಧಕ ಕಾಯಿಲೆಗಳ ಉಪಸ್ಥಿತಿ | ಹುಡುಗಿಯರಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ, ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಡಿಸ್ಲಿಪಿಡೆಮಿಯಾ, ಪಾಲಿಸಿಸ್ಟಿಕ್ ಅಂಡಾಶಯ |
ಹದಿಹರೆಯದವರಲ್ಲಿ, ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ, ಕ್ಲಿನಿಕಲ್ ಚಿತ್ರ ನಿಧಾನವಾಗಿ ಬೆಳೆಯುತ್ತದೆ. ರೋಗದ ಮೊದಲ ಲಕ್ಷಣಗಳು ಹೆಚ್ಚಿದ ಬಾಯಾರಿಕೆ (ಪಾಲಿಡಿಪ್ಸಿಯಾ), ಮೂತ್ರ ವಿಸರ್ಜನೆಯ ಪ್ರಮಾಣ ಮತ್ತು ಆವರ್ತನದಲ್ಲಿನ ಹೆಚ್ಚಳ (ಪಾಲಿಯುರಿಯಾ), ರಾತ್ರಿಯ ಎನ್ಯುರೆಸಿಸ್ನ ನೋಟ, ಚರ್ಮ ಮತ್ತು ಜನನಾಂಗಗಳ ತುರಿಕೆ, ಆಯಾಸ.
ಮಧುಮೇಹವನ್ನು ಹುಡುಕಿ ಮತ್ತು ತಟಸ್ಥಗೊಳಿಸಿ
- ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ನಿರ್ಧರಿಸುವುದು ರೋಗ ಅಥವಾ ದುರ್ಬಲಗೊಂಡ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆಯನ್ನು ಕಂಡುಹಿಡಿಯುವ ಸರಳ ವಿಧಾನವಾಗಿದೆ. ಆರೋಗ್ಯವಂತ ಜನರಲ್ಲಿ ಸಾಮಾನ್ಯ ಉಪವಾಸ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವು ಇರುತ್ತದೆ
- ಬೆಳಿಗ್ಗೆ ಮೂತ್ರದ ಪ್ರಮಾಣವನ್ನು ಪರೀಕ್ಷಿಸುವಾಗ, ಗ್ಲುಕೋಸುರಿಯಾ (ಮೂತ್ರದಲ್ಲಿ ಗ್ಲೂಕೋಸ್ನ ಉಪಸ್ಥಿತಿ), ಅಸಿಟೂರಿಯಾ (ಮೂತ್ರದಲ್ಲಿ ಅಸಿಟೋನ್ ದೇಹಗಳ ಉಪಸ್ಥಿತಿ), ಕೆಟೋನುರಿಯಾ (ಮೂತ್ರದಲ್ಲಿ ಕೀಟೋನ್ ದೇಹಗಳ ಉಪಸ್ಥಿತಿ) ಅಥವಾ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಪತ್ತೆಹಚ್ಚಿದರೆ, ತಜ್ಞರನ್ನು ಸಂಪರ್ಕಿಸಿ ವಿಶೇಷ ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸುವುದು ಅಗತ್ಯ - ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆ ಪರೀಕ್ಷೆ .
- ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆ ಪರೀಕ್ಷೆ (ಸಕ್ಕರೆ ಕರ್ವ್).
ಪರೀಕ್ಷೆಯ ಮೊದಲು, ಮಗುವಿಗೆ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ನಿರ್ಬಂಧವಿಲ್ಲದೆ ಸಾಮಾನ್ಯ ಆಹಾರವನ್ನು ಮೂರು ದಿನಗಳಲ್ಲಿ ಸೂಚಿಸುವುದು ಅವಶ್ಯಕ. ಪರೀಕ್ಷೆಯನ್ನು ಬೆಳಿಗ್ಗೆ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ನಡೆಸಲಾಗುತ್ತದೆ. ಮಗುವಿಗೆ ಗ್ಲೂಕೋಸ್ ಸಿರಪ್ ಕುಡಿಯಲು ನೀಡಲಾಗುತ್ತದೆ (ಗ್ಲುಕೋಸ್ ಅನ್ನು 1.75 ಗ್ರಾಂ / ಕೆಜಿ ಆದರ್ಶ ತೂಕದ ದರದಲ್ಲಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಆದರೆ 75 ಗ್ರಾಂ ಗಿಂತ ಹೆಚ್ಚಿಲ್ಲ). ಗ್ಲೂಕೋಸ್ ಸೇವನೆಯ ನಂತರ 60 ಮತ್ತು 120 ನಿಮಿಷಗಳ ನಂತರ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ಸಕ್ಕರೆ ಪರೀಕ್ಷೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ.
ಸಾಮಾನ್ಯವಾಗಿ, 1 ಗಂಟೆಯ ನಂತರ, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವು 8.8 mmol / l ಗಿಂತ ಹೆಚ್ಚಾಗಬಾರದು, 2 ಗಂಟೆಗಳ ನಂತರ ಅದು 7.8 mmol / l ಗಿಂತ ಹೆಚ್ಚಿರಬಾರದು ಅಥವಾ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ಸಾಮಾನ್ಯ ಸ್ಥಿತಿಗೆ ಮರಳಬೇಕು.
ಸಿರೆಯ ರಕ್ತದ ಪ್ಲಾಸ್ಮಾದಲ್ಲಿ ಅಥವಾ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿರುವ ಸಂಪೂರ್ಣ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವು 15 ಎಂಎಂಒಎಲ್ / ಲೀ ಮೀರಿದರೆ (ಅಥವಾ ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ಹಲವಾರು ಬಾರಿ 7.8 ಎಂಎಂಒಎಲ್ / ಲೀ ಮೀರಿದೆ), ಮಧುಮೇಹವನ್ನು ಪತ್ತೆಹಚ್ಚಲು ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣು ಪರೀಕ್ಷೆಯ ಅಗತ್ಯವಿಲ್ಲ.
ಮತ್ತೊಂದು 2 ಅಪಾಯಕಾರಿ ಅಂಶಗಳನ್ನು ಹೊಂದಿರುವ ಸ್ಥೂಲಕಾಯದ ಮಕ್ಕಳು - ಟೈಪ್ 2 ಮಧುಮೇಹಕ್ಕೆ ಹೊರೆಯಾದ ಆನುವಂಶಿಕತೆ ಮತ್ತು ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧದ ಚಿಹ್ನೆಗಳು - ಕನಿಷ್ಠ 2 ವರ್ಷಗಳಿಗೊಮ್ಮೆ ರಕ್ತದ ಗ್ಲೂಕೋಸ್ಗಾಗಿ ಪರೀಕ್ಷಿಸಬೇಕು, ಇದು 10 ವರ್ಷದಿಂದ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ. - ತಜ್ಞರ ಕಡ್ಡಾಯ ಸಮಾಲೋಚನೆ - ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞ, ನೇತ್ರಶಾಸ್ತ್ರಜ್ಞ, ನರವಿಜ್ಞಾನಿ, ನೆಫ್ರಾಲಜಿಸ್ಟ್, ಮೂಳೆಚಿಕಿತ್ಸಕ.
- ಹೆಚ್ಚುವರಿ ವಿಶೇಷ ಪರೀಕ್ಷಾ ವಿಧಾನಗಳನ್ನು ನಡೆಸಲು ಸಾಧ್ಯವಿದೆ: ರಕ್ತದಲ್ಲಿನ ಗ್ಲೈಕೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ಮಟ್ಟವನ್ನು ನಿರ್ಧರಿಸುವುದು (ಎಚ್ಬಿಎ 1 ಸಿ), ಪ್ರೊಇನ್ಸುಲಿನ್, ಸಿ-ಪೆಪ್ಟೈಡ್, ಗ್ಲುಕಗನ್, ಆಂತರಿಕ ಅಂಗಗಳು ಮತ್ತು ಮೂತ್ರಪಿಂಡಗಳ ಅಲ್ಟ್ರಾಸೌಂಡ್, ಫಂಡಸ್ನ ಪರೀಕ್ಷೆ, ಮೈಕ್ರೊಅಲ್ಬ್ಯುಮಿನೂರಿಯಾ ಮಟ್ಟವನ್ನು ನಿರ್ಧರಿಸುವುದು ಇತ್ಯಾದಿ.
- ಕುಟುಂಬದಲ್ಲಿ, ವಿಶೇಷವಾಗಿ ಮಗುವಿನ ಪೋಷಕರಲ್ಲಿ ಪುನರಾವರ್ತಿತ ಮಧುಮೇಹ ಪ್ರಕರಣಗಳು ಕಂಡುಬಂದರೆ, ರೋಗವನ್ನು ಮೊದಲೇ ಪತ್ತೆಹಚ್ಚಲು ಅಥವಾ ಅದಕ್ಕೆ ಪ್ರವೃತ್ತಿಯನ್ನು ಹೊಂದಲು ಆನುವಂಶಿಕ ಅಧ್ಯಯನವನ್ನು ಮಾಡಬಹುದು.
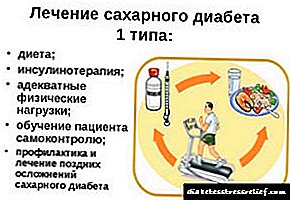
ಮಧುಮೇಹಕ್ಕೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು ವಿವಿಧ ಮಾರ್ಗಗಳಿವೆ. ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಪ್ರಮುಖ ಗುರಿಗಳೆಂದರೆ ರೋಗಲಕ್ಷಣಗಳ ನಿರ್ಮೂಲನೆ, ಸೂಕ್ತವಾದ ಚಯಾಪಚಯ ನಿಯಂತ್ರಣ, ತೀವ್ರ ಮತ್ತು ದೀರ್ಘಕಾಲದ ತೊಡಕುಗಳ ತಡೆಗಟ್ಟುವಿಕೆ ಮತ್ತು ರೋಗಿಗಳಿಗೆ ಸಾಧ್ಯವಾದಷ್ಟು ಹೆಚ್ಚಿನ ಗುಣಮಟ್ಟದ ಜೀವನದ ಸಾಧನೆ.
ಚಿಕಿತ್ಸೆಯ ಮುಖ್ಯ ತತ್ವಗಳು ಮಧುಮೇಹ ಆಹಾರ, ಡೋಸ್ಡ್ ದೈಹಿಕ ಚಟುವಟಿಕೆ, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಸ್ವಯಂ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು ಇತ್ಯಾದಿ. ಮಧುಮೇಹ ಶಾಲೆಗಳಲ್ಲಿ ಕಲಿಸಲಾಗುತ್ತದೆ. ಈಗ ಅಂತಹ ಅನೇಕ ಶಾಲೆಗಳಿವೆ. ಪ್ರಪಂಚದಾದ್ಯಂತ, ಮಧುಮೇಹ ಹೊಂದಿರುವ ಮಕ್ಕಳು ಮತ್ತು ಅವರ ಪೋಷಕರು ತಮ್ಮ ರೋಗದ ಬಗ್ಗೆ ಜ್ಞಾನವನ್ನು ಪಡೆಯುವ ಅವಕಾಶವನ್ನು ಹೊಂದಿದ್ದಾರೆ ಮತ್ತು ಇದು ಸಮಾಜದ ಪೂರ್ಣ ಸದಸ್ಯರಾಗಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ಮೊದಲ ಮಧುಮೇಹ ಶಾಲೆ ಮಾಸ್ಕೋದಲ್ಲಿ ಒಂದು ವರ್ಷದಿಂದ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತಿದೆ.ಆರಂಭಿಕ ತರಬೇತಿಯ ನಂತರ, ಅಗತ್ಯವಿದ್ದರೆ, ಒಂದು ವರ್ಷದ ನಂತರ, ಹದಿಹರೆಯದವರು ಅಥವಾ ಅನಾರೋಗ್ಯದ ಮಕ್ಕಳ ಸಂಬಂಧಿಕರು ಮಧುಮೇಹದ ಬಗ್ಗೆ ತಮ್ಮ ಜ್ಞಾನವನ್ನು ಕ್ರೋ ate ೀಕರಿಸಲು ಮತ್ತು ನವೀಕರಿಸಲು ಎರಡನೇ ಅಧ್ಯಯನದ ಕೋರ್ಸ್ ತೆಗೆದುಕೊಳ್ಳಬಹುದು.
ಮಧುಮೇಹಕ್ಕೆ non ಷಧೇತರ ಚಿಕಿತ್ಸೆಗಳು
ಮಧುಮೇಹಕ್ಕೆ ಆಹಾರ ಚಿಕಿತ್ಸೆಯು ಈ ಕೆಳಗಿನ ಅವಶ್ಯಕತೆಗಳನ್ನು ಪೂರೈಸಬೇಕು: ಸುಲಭವಾಗಿ ಜೀರ್ಣವಾಗುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು (ಸಕ್ಕರೆ, ಚಾಕೊಲೇಟ್, ಜೇನುತುಪ್ಪ, ಜಾಮ್, ಇತ್ಯಾದಿ) ಹೊರಗಿಡುವುದು ಮತ್ತು ಸ್ಯಾಚುರೇಟೆಡ್ ಕೊಬ್ಬಿನ ಕಡಿಮೆ ಬಳಕೆ. ಎಲ್ಲಾ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು ದೈನಂದಿನ ಆಹಾರದ 50-60% ಕ್ಯಾಲೊರಿ ಅಂಶವನ್ನು ಒದಗಿಸಬೇಕು, ಪ್ರೋಟೀನ್ಗಳು 15% ಕ್ಕಿಂತ ಹೆಚ್ಚಿಲ್ಲ, ಮತ್ತು ಒಟ್ಟು ಕೊಬ್ಬಿನಂಶವು ದೈನಂದಿನ ಶಕ್ತಿಯ ಅಗತ್ಯತೆಯ 30-35% ಮೀರಬಾರದು. 1 ವರ್ಷದೊಳಗಿನ ಶಿಶುಗಳು ಮತ್ತು ಮಕ್ಕಳನ್ನು ಆಹಾರದ ಪ್ರಕಾರಕ್ಕೆ ಅನುಗುಣವಾಗಿ ಲೆಕ್ಕಹಾಕಲಾಗುತ್ತದೆ (ಕೃತಕ, ಮಿಶ್ರ, ನೈಸರ್ಗಿಕ). ಸ್ತನ್ಯಪಾನವನ್ನು 1.5 ವರ್ಷಗಳವರೆಗೆ ಇಡುವುದು ಸೂಕ್ತವಾಗಿದೆ ಎಂದು ಗಮನಿಸಬೇಕು.
ಕಡ್ಡಾಯ ತೂಕ ನಷ್ಟವು ಮಧುಮೇಹ ತಡೆಗಟ್ಟುವಿಕೆ ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ಮೊದಲ ಹೆಜ್ಜೆಯಾಗಿದೆ.
ಸ್ವಯಂ-ಮೇಲ್ವಿಚಾರಣೆಯ ಅಗತ್ಯವನ್ನು ಅನಾರೋಗ್ಯದ ಮಗುವಿಗೆ ವಿವರಿಸಬೇಕು ಮತ್ತು ಪರೀಕ್ಷಾ ಪಟ್ಟಿಗಳ ಸಹಾಯದಿಂದ ಅದನ್ನು ಮನೆಯಲ್ಲಿ ಹೇಗೆ ನಡೆಸಬೇಕು ಎಂಬುದನ್ನು ಕಲಿಸಬೇಕು (ರಕ್ತ ಮತ್ತು ಮೂತ್ರದಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ನಿರ್ಧರಿಸುವುದು).
ಮಧುಮೇಹವು 5 ವರ್ಷಗಳಿಗಿಂತ ಹೆಚ್ಚು ಕಾಲ ಇದ್ದರೆ, ರಕ್ತದೊತ್ತಡವನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು, ಅಲ್ಬುಮಿನೂರಿಯಾಕ್ಕೆ ಮೂತ್ರಶಾಸ್ತ್ರ, ರೆಟಿನೋಪತಿ ಪತ್ತೆಗಾಗಿ ಕಣ್ಣಿನ ಚಿಕಿತ್ಸಾಲಯದ ನಾಳೀಯ ರೋಗನಿರ್ಣಯ ಕೋಣೆಯಲ್ಲಿ ರೋಗಿಗಳ ವಾರ್ಷಿಕ ಸಮಾಲೋಚನೆ ಅಗತ್ಯ. ವರ್ಷಕ್ಕೆ ಎರಡು ಬಾರಿ ಮಗುವನ್ನು ದಂತವೈದ್ಯರು ಮತ್ತು ಇಎನ್ಟಿ ವೈದ್ಯರು ಪರೀಕ್ಷಿಸಬೇಕು.
ಯುವ ರೋಗಿಗಳಿಗೆ ಮಾನಸಿಕ ಸಹಾಯ ಮತ್ತು ವಯಸ್ಕರ ಬೆಂಬಲ ಬೇಕು, ಮತ್ತು ಮಧುಮೇಹದ ಅನೇಕ ಶಾಲೆಗಳ ಧ್ಯೇಯವಾಕ್ಯ - "ಮಧುಮೇಹವು ಒಂದು ಜೀವನ ವಿಧಾನ" ಎಂಬುದು ವ್ಯರ್ಥವಾಗಿಲ್ಲ. ಆದರೆ ಪೋಷಕರು ತಮ್ಮ ಮಗುವಿಗೆ ನಿರಂತರ ಭಯ ಮತ್ತು ಎಲ್ಲದರಿಂದ ಅವನನ್ನು ರಕ್ಷಿಸುವ ಬಯಕೆಯು ಮಗುವು ತನ್ನ ಸುತ್ತಲಿನ ಪ್ರಪಂಚವನ್ನು ಪ್ರತಿ ತಿರುವಿನಲ್ಲಿಯೂ ಅಪಾಯ ಮತ್ತು ಬೆದರಿಕೆಯನ್ನು ಒಯ್ಯುವ ಜಗತ್ತು ಎಂದು ಗ್ರಹಿಸಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ ಎಂಬ ಅಂಶಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು ಎಂಬುದನ್ನು ನೆನಪಿನಲ್ಲಿಟ್ಟುಕೊಳ್ಳಬೇಕು.

ಮಧುಮೇಹಕ್ಕೆ treat ಷಧಿ ಚಿಕಿತ್ಸೆಗಳು
- ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಚಿಕಿತ್ಸೆಯು ಸಕ್ಕರೆ ಕಡಿಮೆ ಮಾಡುವ drugs ಷಧಿಗಳನ್ನು ಮಾತ್ರೆಗಳ ರೂಪದಲ್ಲಿ ನೇಮಿಸುವುದರೊಂದಿಗೆ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ.
- ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆ.
ಇನ್ಸುಲಿನ್ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ನಿಯಂತ್ರಿಸುತ್ತದೆ, ಹೆಚ್ಚುವರಿ ಸಕ್ಕರೆಯನ್ನು ದೇಹಕ್ಕೆ ಗ್ಲೈಕೊಜೆನ್ ಆಗಿ ಪರಿವರ್ತಿಸಲು ಕೊಡುಗೆ ನೀಡುತ್ತದೆ. ಇನ್ಸುಲಿನ್ ಗ್ರಾಹಕಗಳು ಒಂದು ರೀತಿಯ "ಬೀಗಗಳು" ಆಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತವೆ, ಮತ್ತು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಬೀಗಗಳನ್ನು ತೆರೆಯುವ ಕೀಲಿಯೊಂದಿಗೆ ಹೋಲಿಸಬಹುದು ಮತ್ತು ಗ್ಲೂಕೋಸ್ ಕೋಶವನ್ನು ಪ್ರವೇಶಿಸಲು ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ, ಆದ್ದರಿಂದ ಐಡಿಡಿಎಂನೊಂದಿಗೆ, ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯಿಂದ ಚಿಕಿತ್ಸೆಯು ಪ್ರಾರಂಭವಾಗುತ್ತದೆ.
ರೋಗದ ಸುದೀರ್ಘ ಕೋರ್ಸ್ ಹೊಂದಿರುವ ವಯಸ್ಕ ರೋಗಿಗಳಲ್ಲಿ, ಮಾತ್ರೆಗಳ ರೂಪದಲ್ಲಿ ಸಕ್ಕರೆ ಕಡಿಮೆ ಮಾಡುವ drugs ಷಧಿಗಳ ಚಟವು ಹೆಚ್ಚಾಗಿ ಬೆಳೆಯುತ್ತದೆ, ಮತ್ತು ರೋಗದ ಪ್ರಾರಂಭದಿಂದ ವರ್ಷಗಳ ನಂತರ, ಟೈಪ್ 2 ಮಧುಮೇಹ ಹೊಂದಿರುವ ಸರಾಸರಿ 10-15% ರೋಗಿಗಳು ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಗೆ ಹೋಗುತ್ತಾರೆ.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನಲ್ಲಿ, ಇನ್ಸುಲಿನ್ ಅನ್ನು ಸಬ್ಕ್ಯುಟೇನಿಯಲ್ ಆಗಿ ನೀಡಲಾಗುತ್ತದೆ. ಒಳಗೆ, ಇನ್ಸುಲಿನ್ ಅನ್ನು ತೆಗೆದುಕೊಳ್ಳಲಾಗುವುದಿಲ್ಲ, ಏಕೆಂದರೆ ಜೀರ್ಣಕಾರಿ ರಸಗಳು ಅದನ್ನು ನಾಶಮಾಡುತ್ತವೆ. ಚುಚ್ಚುಮದ್ದನ್ನು ಸುಗಮಗೊಳಿಸಲು ಅರೆ-ಸ್ವಯಂಚಾಲಿತ ಇಂಜೆಕ್ಟರ್ಗಳನ್ನು ಬಳಸಿ - ಪೆನ್ ಸಿರಿಂಜುಗಳು.
ಕಾಲಾನಂತರದಲ್ಲಿ, ಇನ್ಸುಲಿನ್ ಅಗತ್ಯವು ಹೆಚ್ಚಾಗುತ್ತದೆ, ಹಸಿವು ಬದಲಾಗಬಹುದು, ಮಕ್ಕಳಲ್ಲಿ ಇದು ಹೆಚ್ಚಾಗಿ ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಆದ್ದರಿಂದ, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್, ಹಾಗೆಯೇ ಮೂತ್ರದ ಗ್ಲೂಕೋಸ್ ಮತ್ತು ಅಸಿಟೋನ್ ಅನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಬೇಕು.
ರೋಗದ ಕೋರ್ಸ್ನ ಲಕ್ಷಣಗಳು
ಐಡಿಡಿಎಂ ಹೊಂದಿರುವ ಹೆಚ್ಚಿನ ಮಕ್ಕಳಲ್ಲಿ, ರೋಗನಿರ್ಣಯ ಮತ್ತು ಸರಿಯಾದ ಚಿಕಿತ್ಸೆಯ ಸಮಯದಿಂದ ರೋಗದ ಹಿಂಜರಿತವು ವಾರಗಳಲ್ಲಿ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ, ಇನ್ಸುಲಿನ್ ಅಗತ್ಯವು ತೀವ್ರವಾಗಿ ಕಡಿಮೆಯಾದಾಗ ತಾತ್ಕಾಲಿಕ ಉಪಶಮನವೂ ಸಾಧ್ಯ. ಈ ಹಂತವು ಹಲವಾರು ತಿಂಗಳುಗಳವರೆಗೆ ಇರುತ್ತದೆ. ದುರದೃಷ್ಟವಶಾತ್, ರೋಗದ ಆಕ್ರಮಣದಿಂದ ವರ್ಷಗಳಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಅಗತ್ಯವು ಮತ್ತೆ ಹೆಚ್ಚಾಗುತ್ತದೆ ಮತ್ತು ದೇಹದ ತೂಕವನ್ನು ತಲುಪುತ್ತದೆ. ಪ್ರೌ er ಾವಸ್ಥೆಯ ಸಮಯದಲ್ಲಿ, ಬೆಳವಣಿಗೆಯ ವೇಗ ಮತ್ತು ದೇಹದ ತೂಕ ಹೆಚ್ಚಾದಾಗ, ಮಧುಮೇಹದ ಕೋರ್ಸ್ ಅನ್ನು ಕೊರತೆಯಿಂದ ನಿರೂಪಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ಬಹಳ ಎಚ್ಚರಿಕೆಯಿಂದ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಬೇಕಾಗುತ್ತದೆ. ಹದಿಹರೆಯದ ಅವಧಿ ಮುಗಿದ ನಂತರ, ಮಧುಮೇಹ ಮತ್ತೆ ಸ್ಥಿರವಾಗುತ್ತಿದೆ.
ಅನೇಕವೇಳೆ, ಮಧುಮೇಹವು ಇಡೀ ಅಂತಃಸ್ರಾವಕ ವ್ಯವಸ್ಥೆಯ ರೋಗಶಾಸ್ತ್ರದ ಮೊದಲ ಅಭಿವ್ಯಕ್ತಿಯಾಗಿದೆ. ತರುವಾಯ, ಮಕ್ಕಳು ಇತರ ಅಂತಃಸ್ರಾವಕ ಗ್ರಂಥಿಗಳ ಸ್ವಯಂ ನಿರೋಧಕ ಕಾಯಿಲೆಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಬಹುದು, ಮುಖ್ಯವಾಗಿ ಥೈರಾಯ್ಡ್ ಗ್ರಂಥಿ. ಮಧುಮೇಹದ ಕಳಪೆ ಪರಿಹಾರವು ಎಲ್ಲಾ ರೀತಿಯ ಚಯಾಪಚಯ ಮತ್ತು ವಿಶೇಷವಾಗಿ ಪ್ರೋಟೀನ್ನ ಉಲ್ಲಂಘನೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಇದು ನಿರ್ದಿಷ್ಟವಲ್ಲದ ರಕ್ಷಣೆ ಮತ್ತು ರೋಗನಿರೋಧಕ ಶಕ್ತಿಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಪರಿಣಾಮವಾಗಿ, ಪಯೋಡರ್ಮಾ ಮತ್ತು ಶಿಲೀಂಧ್ರಗಳ ಸೋಂಕಿನ ರೂಪದಲ್ಲಿ ಚರ್ಮ ಮತ್ತು ಲೋಳೆಯ ಪೊರೆಗಳ ಸಾಂಕ್ರಾಮಿಕ ಗಾಯಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಆವರ್ತನ, ಗುಣಪಡಿಸುವ ಪ್ರಕ್ರಿಯೆಯು ಕಷ್ಟಕರವಾಗಿದೆ.
ಬಾಲ್ಯದಲ್ಲಿ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ತೀವ್ರ ತೊಡಕುಗಳು: ಕೀಟೋಆಸಿಟೋಸಿಸ್, ಕೀಟೋಆಸಿಡೋಟಿಕ್ ಕೋಮಾ, ಹೈಪೋಕ್ಲೆಮಿಕ್ ಪರಿಸ್ಥಿತಿಗಳು ಮತ್ತು ಹೈಪೋಕ್ಲೆಮಿಕ್ ಕೋಮಾ, ಹೈಪರೋಸ್ಮೋಲಾರ್ ಕೋಮಾ.
ಮಕ್ಕಳಲ್ಲಿ ಇತರ ತೊಂದರೆಗಳು ನಿಧಾನವಾಗಿ ಬೆಳೆಯುತ್ತವೆ. ಅವು ನಾಳೀಯ ತೊಡಕುಗಳನ್ನು ಆಧರಿಸಿವೆ - ಮೈಕ್ರೊಆಂಜಿಯೋಪಥೀಸ್, ಇದರ ಬೆಳವಣಿಗೆಯು ಮಗುವಿನ ಆನುವಂಶಿಕ ಗುಣಲಕ್ಷಣಗಳನ್ನು ಮತ್ತು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಪರಿಹಾರವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಸಾಮಾನ್ಯವಾಗಿ, ಮೈಕ್ರೊಆಂಜಿಯೋಪಥಿಗಳು ರೋಗದ ಪ್ರಾರಂಭದ ವರ್ಷಗಳ ನಂತರ ಬೆಳವಣಿಗೆಯಾಗುತ್ತವೆ. ಈ ರೂಪದಲ್ಲಿ ತೊಡಕುಗಳು ಸಂಭವಿಸಬಹುದು:
- ಮೂತ್ರಪಿಂಡದ ಹಾನಿ (ಮಧುಮೇಹ ನೆಫ್ರೋಪತಿ),
- ನರಮಂಡಲದ ಹಾನಿ (ಮಧುಮೇಹ ನರರೋಗ, ಎನ್ಸೆಫಲೋಪತಿ),
- ಕಣ್ಣಿನ ಹಾನಿ (ಡಯಾಬಿಟಿಕ್ ರೆಟಿನೋಪತಿ),
ರೋಗಿಗಳಲ್ಲಿ ಸಾಂಕ್ರಾಮಿಕ ತೊಡಕುಗಳು ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುತ್ತವೆ ಕ್ಷಯ.
ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿರುವ ಮಗುವಿನ ಕಾಯಿಲೆ ಖಂಡಿತವಾಗಿಯೂ ಇಡೀ ಕುಟುಂಬಕ್ಕೆ ಒತ್ತಡವನ್ನುಂಟು ಮಾಡುತ್ತದೆ. ಆದರೆ ಕುಟುಂಬ ಮತ್ತು ವೈದ್ಯರ ಬಲವಾದ ಒಕ್ಕೂಟದಿಂದ, ನಾವು ಮಗುವಿಗೆ ಸರಿಯಾದ ದೈಹಿಕ ಮತ್ತು ಮಾನಸಿಕ ಬೆಳವಣಿಗೆಯನ್ನು ಒದಗಿಸಲು ಸಾಧ್ಯವಾಗುತ್ತದೆ, ಜೊತೆಗೆ ಸಾಕಷ್ಟು ಸಾಮಾಜಿಕ ದೃಷ್ಟಿಕೋನವನ್ನು ನೀಡುತ್ತೇವೆ. ಈ ಕಾಯಿಲೆಯಿಂದ ಬಳಲುತ್ತಿರುವ ಮಕ್ಕಳು ಶಾಲೆಯ ಜೀವನದಲ್ಲಿ ಸಕ್ರಿಯವಾಗಿ ಭಾಗವಹಿಸಬಹುದು, ಸಾಕಷ್ಟು ಮಟ್ಟದ ಸಿದ್ಧತೆಯೊಂದಿಗೆ, ಅವರು ತಮ್ಮ ಹೆತ್ತವರೊಂದಿಗೆ ಪ್ರಯಾಣಿಸಬಹುದು, ಪಾದಯಾತ್ರೆಗೆ ಹೋಗಬಹುದು, ಕಾರು ಓಡಿಸಬಹುದು, ಇತ್ಯಾದಿ. ಪ್ರಬುದ್ಧರಾದ ನಂತರ, ಅವರು ಪೂರ್ಣ ಪ್ರಮಾಣದ ಕುಟುಂಬಗಳನ್ನು ಹೊಂದಲು ಸಾಧ್ಯವಾಗುತ್ತದೆ. ಸರಿಯಾದ ಮತ್ತು ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಗೆ ಅಂಟಿಕೊಂಡಿರುವುದು ತೊಡಕುಗಳು ಸಾಧ್ಯವಾದಷ್ಟು ತಡವಾಗಿ ಬೆಳೆಯುವುದನ್ನು ಖಚಿತಪಡಿಸುತ್ತದೆ.
ವೈದ್ಯರನ್ನು ಯಾವಾಗ ನೋಡಬೇಕು
ಟೈಪ್ 1 ಮಧುಮೇಹದ ಯಾವುದೇ ಚಿಹ್ನೆಗಳು ಅಥವಾ ರೋಗಲಕ್ಷಣಗಳನ್ನು ನೀವು ಗಮನಿಸಿದರೆ, ನಿಮ್ಮ ಮಗುವಿನ ವೈದ್ಯರನ್ನು ಸಂಪರ್ಕಿಸಿ.
ಟೈಪ್ 1 ಮಧುಮೇಹಕ್ಕೆ ನಿಖರವಾದ ಕಾರಣ ತಿಳಿದಿಲ್ಲ. ಆದರೆ ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ ಹೆಚ್ಚಿನ ಜನರಲ್ಲಿ, ಸಾಮಾನ್ಯವಾಗಿ ಹಾನಿಕಾರಕ ಬ್ಯಾಕ್ಟೀರಿಯಾ ಮತ್ತು ವೈರಸ್ಗಳ ವಿರುದ್ಧ ಹೋರಾಡುವ ದೇಹದ ಪ್ರತಿರಕ್ಷಣಾ ವ್ಯವಸ್ಥೆಯು ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯಲ್ಲಿನ ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದಿಸುವ (ಐಲೆಟ್) ಕೋಶಗಳನ್ನು ತಪ್ಪಾಗಿ ನಾಶಪಡಿಸುತ್ತದೆ. ಈ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ಪಾತ್ರವನ್ನು ಜೆನೆಟಿಕ್ಸ್ ಮತ್ತು ಪರಿಸರ ಅಂಶಗಳು ವಹಿಸುತ್ತವೆ.
ಸಕ್ಕರೆಯನ್ನು (ಗ್ಲೂಕೋಸ್) ರಕ್ತದಿಂದ ದೇಹದ ಜೀವಕೋಶಗಳಿಗೆ ಚಲಿಸುವ ಇನ್ಸುಲಿನ್ ನಿರ್ಣಾಯಕ ಕೆಲಸವನ್ನು ಮಾಡುತ್ತದೆ. ಆಹಾರವನ್ನು ಜೀರ್ಣಿಸಿಕೊಳ್ಳುವಾಗ ಸಕ್ಕರೆ ರಕ್ತಪ್ರವಾಹಕ್ಕೆ ಪ್ರವೇಶಿಸುತ್ತದೆ.
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ದ್ವೀಪ ಕೋಶ ನಾಶವಾದ ತಕ್ಷಣ, ನಿಮ್ಮ ಮಗು ಕಡಿಮೆ ಅಥವಾ ಯಾವುದೇ ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದಿಸುವುದಿಲ್ಲ. ಪರಿಣಾಮವಾಗಿ, ನಿಮ್ಮ ಮಗುವಿನ ರಕ್ತದಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ನಿರ್ಮಿಸುತ್ತದೆ, ಅಲ್ಲಿ ಅದು ಮಾರಣಾಂತಿಕ ತೊಂದರೆಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು.
ಅಪಾಯಕಾರಿ ಅಂಶಗಳು
ಮಕ್ಕಳಲ್ಲಿ ಟೈಪ್ 1 ಮಧುಮೇಹವನ್ನು ಬೆಳೆಸುವ ಅಪಾಯಕಾರಿ ಅಂಶಗಳು:
- ಕುಟುಂಬದ ಇತಿಹಾಸ. ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ ಪೋಷಕರು ಅಥವಾ ಒಡಹುಟ್ಟಿದವರೊಂದಿಗೆ ಯಾರಾದರೂ ಈ ಸ್ಥಿತಿಯನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಅಪಾಯವನ್ನು ಸ್ವಲ್ಪ ಹೆಚ್ಚಿಸಿದ್ದಾರೆ.
- ಆನುವಂಶಿಕ ಸಂವೇದನೆ. ಕೆಲವು ಜೀನ್ಗಳ ಉಪಸ್ಥಿತಿಯು ಟೈಪ್ 1 ಮಧುಮೇಹವನ್ನು ಹೆಚ್ಚಿಸುವ ಅಪಾಯವನ್ನು ಸೂಚಿಸುತ್ತದೆ.
- ರೇಸ್. ಯುನೈಟೆಡ್ ಸ್ಟೇಟ್ಸ್ನಲ್ಲಿ, ಟೈಪ್ 1 ಮಧುಮೇಹವು ಇತರ ಜನಾಂಗಗಳಿಗಿಂತ ಹಿಸ್ಪಾನಿಕ್ ಅಲ್ಲದ ಬಿಳಿ ಜನರಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುತ್ತದೆ.
ಪರಿಸರ ಅಪಾಯಕಾರಿ ಅಂಶಗಳು ಒಳಗೊಂಡಿರಬಹುದು:
- ಕೆಲವು ವೈರಸ್ಗಳು. ವಿವಿಧ ವೈರಸ್ಗಳಿಗೆ ಒಡ್ಡಿಕೊಳ್ಳುವುದರಿಂದ ದ್ವೀಪ ಕೋಶಗಳ ಸ್ವಯಂ ನಿರೋಧಕ ನಾಶವನ್ನು ಉಂಟುಮಾಡಬಹುದು.
- ಡಯಟ್ ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ನ ಬೆಳವಣಿಗೆಯಲ್ಲಿ ನಿರ್ದಿಷ್ಟ ಆಹಾರದ ಅಂಶ ಅಥವಾ ಪೋಷಕಾಂಶಗಳು ಪಾತ್ರವಹಿಸುವುದಿಲ್ಲ ಎಂದು ತೋರಿಸಲಾಗಿದೆ.ಆದರೆ, ಹಸುವಿನ ಹಾಲಿನ ಆರಂಭಿಕ ಸೇವನೆಯು ಟೈಪ್ 1 ಮಧುಮೇಹದ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ, ಆದರೆ ಸ್ತನ್ಯಪಾನವು ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಮಗುವಿನ ಆಹಾರದಲ್ಲಿ ಏಕದಳ ಆಡಳಿತದ ಸಮಯವು ಮಗುವಿನಲ್ಲಿ ಟೈಪ್ 1 ಮಧುಮೇಹವನ್ನು ಉಂಟುಮಾಡುವ ಅಪಾಯವನ್ನು ಸಹ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ.
ತೊಡಕುಗಳು
ಟೈಪ್ 1 ಮಧುಮೇಹದ ತೊಂದರೆಗಳು ಕ್ರಮೇಣ ಬೆಳೆಯುತ್ತವೆ. ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ದೀರ್ಘಕಾಲದವರೆಗೆ ಸರಿಯಾಗಿ ನಿಯಂತ್ರಿಸದಿದ್ದರೆ, ಮಧುಮೇಹ ತೊಂದರೆಗಳನ್ನು ಅಂತಿಮವಾಗಿ ಕಡಿತಗೊಳಿಸಬಹುದು ಅಥವಾ ಜೀವಕ್ಕೆ ಅಪಾಯವಿದೆ.
ತೊಡಕುಗಳು ಒಳಗೊಂಡಿರಬಹುದು:
- ಹೃದಯ ಮತ್ತು ರಕ್ತನಾಳಗಳ ಕಾಯಿಲೆ. ಎದೆ ನೋವು (ಆಂಜಿನಾ ಪೆಕ್ಟೋರಿಸ್), ಹೃದಯಾಘಾತ, ಪಾರ್ಶ್ವವಾಯು, ಅಪಧಮನಿಗಳ ಕಿರಿದಾಗುವಿಕೆ (ಅಪಧಮನಿ ಕಾಠಿಣ್ಯ), ಮತ್ತು ನಂತರದ ದಿನಗಳಲ್ಲಿ ಅಧಿಕ ರಕ್ತದೊತ್ತಡದಂತಹ ಪರಿಧಮನಿಯ ಕಾಯಿಲೆಗಳಂತಹ ಬೆಳವಣಿಗೆಯ ಪರಿಸ್ಥಿತಿಯನ್ನು ಮಧುಮೇಹವು ನಾಟಕೀಯವಾಗಿ ಹೆಚ್ಚಿಸುತ್ತದೆ.
- ನರ ಹಾನಿ. ಹೆಚ್ಚುವರಿ ಸಕ್ಕರೆ ನಿಮ್ಮ ಮಗುವಿನ ನರಗಳಿಗೆ, ವಿಶೇಷವಾಗಿ ಕಾಲುಗಳಿಗೆ ಆಹಾರವನ್ನು ನೀಡುವ ಸಣ್ಣ ರಕ್ತನಾಳಗಳ ಗೋಡೆಗಳನ್ನು ಹಾನಿಗೊಳಿಸುತ್ತದೆ. ಇದು ಜುಮ್ಮೆನಿಸುವಿಕೆ, ಮರಗಟ್ಟುವಿಕೆ, ಸುಡುವಿಕೆ ಅಥವಾ ನೋವನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ. ನರಗಳ ಹಾನಿ ಸಾಮಾನ್ಯವಾಗಿ ದೀರ್ಘಕಾಲದವರೆಗೆ ಕ್ರಮೇಣ ಸಂಭವಿಸುತ್ತದೆ.
- ಮೂತ್ರಪಿಂಡಗಳಿಗೆ ಹಾನಿ. ಮಧುಮೇಹವು ನಿಮ್ಮ ಮಗುವಿನ ರಕ್ತ ತ್ಯಾಜ್ಯವನ್ನು ಫಿಲ್ಟರ್ ಮಾಡುವ ಹಲವಾರು ಸಣ್ಣ ರಕ್ತನಾಳಗಳನ್ನು ಹಾನಿಗೊಳಿಸುತ್ತದೆ. ತೀವ್ರವಾದ ಹಾನಿ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯ ಅಥವಾ ಹಂತದ ಕೊನೆಯಲ್ಲಿ ಬದಲಾಯಿಸಲಾಗದ ಮೂತ್ರಪಿಂಡ ಕಾಯಿಲೆಗೆ ಕಾರಣವಾಗಬಹುದು, ಡಯಾಲಿಸಿಸ್ ಅಥವಾ ಮೂತ್ರಪಿಂಡ ಕಸಿ ಅಗತ್ಯವಿರುತ್ತದೆ.
- ಕಣ್ಣಿನ ಹಾನಿ. ಮಧುಮೇಹವು ರೆಟಿನಾದ ರಕ್ತನಾಳಗಳನ್ನು ಹಾನಿಗೊಳಿಸುತ್ತದೆ, ಇದು ದೃಷ್ಟಿ ಕಡಿಮೆ ಮತ್ತು ಕುರುಡುತನಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು. ಮಧುಮೇಹವು ಕಣ್ಣಿನ ಪೊರೆ ಮತ್ತು ಗ್ಲುಕೋಮಾದ ಹೆಚ್ಚಿನ ಅಪಾಯಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು.
- ಚರ್ಮ ರೋಗಗಳು. ಮಧುಮೇಹವು ನಿಮ್ಮ ಮಗುವಿಗೆ ಬ್ಯಾಕ್ಟೀರಿಯಾದ ಸೋಂಕುಗಳು, ಶಿಲೀಂಧ್ರಗಳ ಸೋಂಕುಗಳು ಮತ್ತು ತುರಿಕೆ ಸೇರಿದಂತೆ ಚರ್ಮದ ಸಮಸ್ಯೆಗಳಿಗೆ ಹೆಚ್ಚು ಒಳಗಾಗಬಹುದು.
- ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಮಧುಮೇಹವು ಸಾಮಾನ್ಯ ಮೂಳೆ ಖನಿಜ ಸಾಂದ್ರತೆಯ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗಬಹುದು, ಇದು ವಯಸ್ಕನಾಗಿ ನಿಮ್ಮ ಮಗುವಿನಲ್ಲಿ ಆಸ್ಟಿಯೊಪೊರೋಸಿಸ್ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ.
ತಡೆಗಟ್ಟುವಿಕೆ
ಟೈಪ್ 1 ಮಧುಮೇಹವನ್ನು ತಡೆಗಟ್ಟಲು ಪ್ರಸ್ತುತ ಯಾವುದೇ ಮಾರ್ಗಗಳಿಲ್ಲ.
ಟೈಪ್ 1 ಮಧುಮೇಹವನ್ನು ಬೆಳೆಸುವ ಹೆಚ್ಚಿನ ಅಪಾಯದಲ್ಲಿರುವ ಮಕ್ಕಳನ್ನು ಅಸ್ವಸ್ಥತೆಗೆ ಸಂಬಂಧಿಸಿದ ಪ್ರತಿಕಾಯಗಳಿಗೆ ಪರೀಕ್ಷಿಸಬಹುದು. ಆದರೆ ಈ ಪ್ರತಿಕಾಯಗಳ ಉಪಸ್ಥಿತಿಯು ಮಧುಮೇಹವನ್ನು ಅನಿವಾರ್ಯವಾಗಿಸುವುದಿಲ್ಲ. ಮತ್ತು ಪ್ರತಿಕಾಯಗಳು ಪತ್ತೆಯಾದರೆ ಟೈಪ್ 1 ಮಧುಮೇಹವನ್ನು ತಡೆಗಟ್ಟಲು ಪ್ರಸ್ತುತ ಯಾವುದೇ ಮಾರ್ಗಗಳಿಲ್ಲ.
ರೋಗವನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಹೆಚ್ಚಿನ ಅಪಾಯದಲ್ಲಿರುವ ಜನರಲ್ಲಿ ಟೈಪ್ 1 ಮಧುಮೇಹವನ್ನು ತಡೆಗಟ್ಟಲು ಸಂಶೋಧಕರು ಕೆಲಸ ಮಾಡುತ್ತಿದ್ದಾರೆ. ಇತರ ಅಧ್ಯಯನಗಳು ಹೊಸದಾಗಿ ರೋಗನಿರ್ಣಯ ಮಾಡಿದ ಜನರಲ್ಲಿ ದ್ವೀಪ ಕೋಶಗಳ ಮತ್ತಷ್ಟು ನಾಶವನ್ನು ತಡೆಗಟ್ಟುವ ಗುರಿಯನ್ನು ಹೊಂದಿವೆ.
ನಿಮ್ಮ ಮಗುವಿನ ಟೈಪ್ 1 ಮಧುಮೇಹವನ್ನು ತಡೆಯಲು ನಿಮಗೆ ಏನನ್ನೂ ಮಾಡಲು ಸಾಧ್ಯವಾಗದಿದ್ದರೂ, ನಿಮ್ಮ ಮಗುವಿಗೆ ಅವನ ತೊಡಕುಗಳನ್ನು ತಡೆಯಲು ನೀವು ಸಹಾಯ ಮಾಡಬಹುದು:
- ನಿಮ್ಮ ಮಗುವಿಗೆ ಸಾಧ್ಯವಾದಷ್ಟು ಉತ್ತಮ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ನಿಯಂತ್ರಣವನ್ನು ಕಾಪಾಡಿಕೊಳ್ಳಲು ಸಹಾಯ ಮಾಡುವುದು
- ಆರೋಗ್ಯಕರ ಆಹಾರವನ್ನು ಸೇವಿಸುವ ಮತ್ತು ನಿಯಮಿತ ದೈಹಿಕ ಚಟುವಟಿಕೆಯಲ್ಲಿ ಭಾಗವಹಿಸುವ ಪ್ರಾಮುಖ್ಯತೆಯನ್ನು ನಿಮ್ಮ ಮಗುವಿಗೆ ಕಲಿಸುವುದು
- ಆರಂಭಿಕ ರೋಗನಿರ್ಣಯದ ನಂತರ ಐದು ವರ್ಷಗಳಿಗಿಂತ ಹೆಚ್ಚು ಪ್ರಾರಂಭವಾಗದ ನಿಮ್ಮ ಮಗುವಿನ ಮಧುಮೇಹ ವೈದ್ಯರು ಮತ್ತು ವಾರ್ಷಿಕ ಕಣ್ಣಿನ ಪರೀಕ್ಷೆಯೊಂದಿಗೆ ನಿಯಮಿತ ಭೇಟಿಗಳನ್ನು ನಿಗದಿಪಡಿಸಿ.
- ಮಕ್ಕಳಲ್ಲಿ ಟೈಪ್ 1 ಮಧುಮೇಹಕ್ಕೆ ಹಲವಾರು ರಕ್ತ ಪರೀಕ್ಷೆಗಳಿವೆ:
- ಯಾದೃಚ್ om ಿಕ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಪರೀಕ್ಷೆ. ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ಗೆ ಇದು ಪ್ರಾಥಮಿಕ ಸ್ಕ್ರೀನಿಂಗ್ ಪರೀಕ್ಷೆಯಾಗಿದೆ. ರಕ್ತದ ಮಾದರಿಯನ್ನು ಯಾವುದೇ ಸಮಯದಲ್ಲಿ ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ. ನಿಮ್ಮ ಮಗು ಕೊನೆಯ ಬಾರಿಗೆ ಸೇವಿಸಿದ ಹೊರತಾಗಿಯೂ, ಯಾದೃಚ್ blood ಿಕ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವು ಪ್ರತಿ ಡೆಸಿಲಿಟರ್ಗೆ 200 ಮಿಲಿಗ್ರಾಂ (ಮಿಗ್ರಾಂ / ಡಿಎಲ್) ಅಥವಾ ಪ್ರತಿ ಲೀಟರ್ಗೆ 11.1 ಮಿಲಿಮೋಲ್ (ಎಂಎಂಒಎಲ್ / ಲೀ) ಅಥವಾ ಹೆಚ್ಚಿನದು ಮಧುಮೇಹವನ್ನು ಸೂಚಿಸುತ್ತದೆ.
- ಗ್ಲೈಸಿಡಲ್ ಹಿಮೋಗ್ಲೋಬಿನ್ (ಎ 1 ಸಿ). ಈ ಪರೀಕ್ಷೆಯು ಕಳೆದ ಎರಡು ಮೂರು ತಿಂಗಳುಗಳಲ್ಲಿ ನಿಮ್ಮ ಮಗುವಿನ ಸರಾಸರಿ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ತೋರಿಸುತ್ತದೆ. ನಿರ್ದಿಷ್ಟವಾಗಿ ಹೇಳುವುದಾದರೆ, ಕೆಂಪು ರಕ್ತ ಕಣಗಳಲ್ಲಿ (ಹಿಮೋಗ್ಲೋಬಿನ್) ಆಮ್ಲಜನಕವನ್ನು ಹೊಂದಿರುವ ಪ್ರೋಟೀನ್ಗೆ ಜೋಡಿಸಲಾದ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಶೇಕಡಾವಾರು ಪ್ರಮಾಣವನ್ನು ಪರೀಕ್ಷೆಯು ಅಳೆಯುತ್ತದೆ. ಎರಡು ಪ್ರತ್ಯೇಕ ಪರೀಕ್ಷೆಗಳಲ್ಲಿ ಎ 1 ಸಿ ಮಟ್ಟವು 6.5 ಪ್ರತಿಶತ ಅಥವಾ ಹೆಚ್ಚಿನದಾಗಿದೆ ಮಧುಮೇಹವನ್ನು ಸೂಚಿಸುತ್ತದೆ.
- ಉಪವಾಸ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಪರೀಕ್ಷೆ. ನಿಮ್ಮ ಮಗು ಬೇಗನೆ ಚೇತರಿಸಿಕೊಂಡ ನಂತರ ರಕ್ತದ ಮಾದರಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ. ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು 126 ಮಿಗ್ರಾಂ / ಡಿಎಲ್ (7.0 ಎಂಎಂಒಎಲ್ / ಲೀ) ಅಥವಾ ಹೆಚ್ಚಿನದನ್ನು ಉಪವಾಸ ಮಾಡುವುದು ಟೈಪ್ 1 ಮಧುಮೇಹವನ್ನು ಸೂಚಿಸುತ್ತದೆ.
ಹೆಚ್ಚುವರಿ ಪರೀಕ್ಷೆಗಳು
ನಿಮ್ಮ ಮಗುವಿಗೆ ಯಾವ ರೀತಿಯ ಮಧುಮೇಹವಿದೆ ಎಂಬುದನ್ನು ಖಚಿತಪಡಿಸಲು ನಿಮ್ಮ ವೈದ್ಯರು ಹೆಚ್ಚುವರಿ ಪರೀಕ್ಷೆಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡುತ್ತಾರೆ. ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಅನ್ನು ಪ್ರತ್ಯೇಕಿಸುವುದು ಮುಖ್ಯ, ಏಕೆಂದರೆ ಚಿಕಿತ್ಸೆಯ ತಂತ್ರಗಳು ವಿಭಿನ್ನವಾಗಿವೆ.
ಈ ಹೆಚ್ಚುವರಿ ಪರೀಕ್ಷೆಗಳು ಸೇರಿವೆ:
- ಟೈಪ್ 1 ಮಧುಮೇಹಕ್ಕೆ ನಿರ್ದಿಷ್ಟವಾದ ಪ್ರತಿಕಾಯಗಳನ್ನು ಪರೀಕ್ಷಿಸಲು ರಕ್ತ ಪರೀಕ್ಷೆಗಳು
- ಕೀಟೋನ್ಗಳನ್ನು ಪರೀಕ್ಷಿಸಲು ಮೂತ್ರಶಾಸ್ತ್ರ, ಇದು ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಅನ್ನು ಸೂಚಿಸುತ್ತದೆ, ಟೈಪ್ 2 ಅಲ್ಲ
ರೋಗನಿರ್ಣಯದ ನಂತರ
ಉತ್ತಮ ಮಧುಮೇಹ ನಿರ್ವಹಣೆಯನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಲು ಮತ್ತು ಅವನ ಅಥವಾ ಅವಳ ಎ 1 ಸಿ ಮಟ್ಟವನ್ನು ಪರೀಕ್ಷಿಸಲು ನಿಮ್ಮ ಮಗುವಿಗೆ ನಿಯಮಿತ ಅನುಸರಣಾ ಸಭೆಗಳು ಬೇಕಾಗುತ್ತವೆ. ಅಮೇರಿಕನ್ ಡಯಾಬಿಟಿಸ್ ಅಸೋಸಿಯೇಷನ್ ಎಲ್ಲಾ ಮಕ್ಕಳಿಗೆ ಎ 1 ಸಿ 7.5 ಅಥವಾ ಅದಕ್ಕಿಂತ ಕಡಿಮೆ ಶಿಫಾರಸು ಮಾಡಿದೆ.
ನಿಮ್ಮ ಮಗುವನ್ನು ಪರೀಕ್ಷಿಸಲು ನಿಮ್ಮ ವೈದ್ಯರು ನಿಯತಕಾಲಿಕವಾಗಿ ರಕ್ತ ಮತ್ತು ಮೂತ್ರ ಪರೀಕ್ಷೆಯನ್ನು ಸಹ ಬಳಸುತ್ತಾರೆ:
- ಕೊಲೆಸ್ಟ್ರಾಲ್ ಮಟ್ಟ
- ಥೈರಾಯ್ಡ್ ಕ್ರಿಯೆ
- ಮೂತ್ರಪಿಂಡದ ಕಾರ್ಯ
ಹೆಚ್ಚುವರಿಯಾಗಿ, ನಿಮ್ಮ ವೈದ್ಯರು ನಿಯಮಿತವಾಗಿ ಮಾಡುತ್ತಾರೆ:
- ನಿಮ್ಮ ಮಗುವಿನ ರಕ್ತದೊತ್ತಡ ಮತ್ತು ಎತ್ತರವನ್ನು ಅಳೆಯಿರಿ
- ನಿಮ್ಮ ಮಗು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಪರಿಶೀಲಿಸುವ ಮತ್ತು ಇನ್ಸುಲಿನ್ ನೀಡುವ ತಾಣಗಳನ್ನು ಪರಿಶೀಲಿಸಿ
ನಿಮ್ಮ ಮಗುವಿಗೆ ನಿಯಮಿತವಾಗಿ ಕಣ್ಣಿನ ಪರೀಕ್ಷೆಗಳು ಬೇಕಾಗುತ್ತವೆ. ನಿಮ್ಮ ಮಗುವಿನ ವಯಸ್ಸು ಮತ್ತು ರೋಗಲಕ್ಷಣಗಳನ್ನು ಅವಲಂಬಿಸಿ ಮಧುಮೇಹ ರೋಗನಿರ್ಣಯದ ಸಮಯದಲ್ಲಿ ಮತ್ತು ನಿಯಮಿತ ಮಧ್ಯಂತರಗಳಲ್ಲಿ ನಿಮ್ಮ ಮಗುವನ್ನು ಉದರದ ಕಾಯಿಲೆಗೆ ತಪಾಸಣೆ ಮಾಡಬಹುದು.
ಟೈಪ್ 1 ಮಧುಮೇಹಕ್ಕೆ ಆಜೀವ ಚಿಕಿತ್ಸೆಯು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ, ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆ, ಆರೋಗ್ಯಕರ ಆಹಾರ ಪದ್ಧತಿ ಮತ್ತು ನಿಯಮಿತ ವ್ಯಾಯಾಮವನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ - ಮಕ್ಕಳಿಗೆ ಸಹ. ನಿಮ್ಮ ಮಗು ಬೆಳೆದಂತೆ ಮತ್ತು ಬದಲಾದಂತೆ, ಮಧುಮೇಹ ಚಿಕಿತ್ಸಾ ಯೋಜನೆಯೂ ಇರುತ್ತದೆ.
ನಿಮ್ಮ ಮಗುವಿನ ಮಧುಮೇಹವನ್ನು ನಿರ್ವಹಿಸುವುದು ವಿಪರೀತವೆಂದು ತೋರುತ್ತಿದ್ದರೆ, ಅದನ್ನು ಒಂದು ದಿನಕ್ಕೆ ತೆಗೆದುಕೊಳ್ಳಿ. ಕೆಲವು ದಿನಗಳಲ್ಲಿ, ನಿಮ್ಮ ಮಗುವಿನ ಸಕ್ಕರೆಯೊಂದಿಗೆ ನೀವು ಉತ್ತಮ ಕೆಲಸ ಮಾಡಬಹುದು ಮತ್ತು ಇತರ ದಿನಗಳಲ್ಲಿ, ಏನೂ ಕೆಲಸ ಮಾಡುತ್ತಿಲ್ಲ ಎಂದು ತೋರುತ್ತದೆ. ನೀವು ಒಬ್ಬಂಟಿಯಾಗಿಲ್ಲ ಎಂಬುದನ್ನು ಮರೆಯಬೇಡಿ.
ನಿಮ್ಮ ಮಗುವಿನ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಸಾಧ್ಯವಾದಷ್ಟು ಸಾಮಾನ್ಯಕ್ಕೆ ಹತ್ತಿರವಾಗಿಸಲು ನಿಮ್ಮ ಮಗುವಿನ ಮಧುಮೇಹ ತಂಡದೊಂದಿಗೆ - ವೈದ್ಯರು, ಮಧುಮೇಹ ಶಿಕ್ಷಕರು ಮತ್ತು ಪೌಷ್ಟಿಕತಜ್ಞರೊಂದಿಗೆ ನೀವು ನಿಕಟವಾಗಿ ಕೆಲಸ ಮಾಡುತ್ತೀರಿ.
ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ನಿಯಂತ್ರಣ
ನಿಮ್ಮ ಮಗುವಿನ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ದಿನಕ್ಕೆ ನಾಲ್ಕು ಬಾರಿಯಾದರೂ ನೀವು ಪರಿಶೀಲಿಸಬೇಕು ಮತ್ತು ರೆಕಾರ್ಡ್ ಮಾಡಬೇಕಾಗುತ್ತದೆ, ಆದರೆ ಹೆಚ್ಚಾಗಿ. ಇದಕ್ಕೆ ಆಗಾಗ್ಗೆ ಕೋಲುಗಳು ಬೇಕಾಗುತ್ತವೆ. ಕೆಲವು ರಕ್ತದ ಗ್ಲೂಕೋಸ್ ಮೀಟರ್ಗಳು ಬೆರಳ ತುದಿಯನ್ನು ಹೊರತುಪಡಿಸಿ ಇತರ ತಾಣಗಳಲ್ಲಿ ಪರೀಕ್ಷಿಸಲು ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ.
ನಿಮ್ಮ ಮಗುವಿನ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಅವನ ಗುರಿ ವ್ಯಾಪ್ತಿಯಲ್ಲಿ ಉಳಿದಿದೆ ಎಂದು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಲು ಆಗಾಗ್ಗೆ ಪರೀಕ್ಷೆಯು ಏಕೈಕ ಮಾರ್ಗವಾಗಿದೆ, ಅದು ನಿಮ್ಮ ಮಗು ಬೆಳೆದಂತೆ ಮತ್ತು ಬದಲಾದಂತೆ ಬದಲಾಗಬಹುದು. ನಿಮ್ಮ ಮಗುವಿಗೆ ನಿಮ್ಮ ಗುರಿ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಶ್ರೇಣಿ ಏನೆಂದು ನಿಮ್ಮ ಮಗುವಿನ ವೈದ್ಯರು ನಿಮಗೆ ತಿಳಿಸುತ್ತಾರೆ.
ನಿರಂತರ ಗ್ಲೂಕೋಸ್ ಮಾನಿಟರಿಂಗ್ (ಸಿಜಿಎಂ)
ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ನಿಯಂತ್ರಿಸುವ ಇತ್ತೀಚಿನ ವಿಧಾನವೆಂದರೆ ನಿರಂತರ ಗ್ಲೂಕೋಸ್ ಮಾನಿಟರಿಂಗ್ (ಸಿಜಿಎಂ). ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾದ ಸಾಮಾನ್ಯ ಎಚ್ಚರಿಕೆ ಲಕ್ಷಣಗಳನ್ನು ಅನುಭವಿಸದ ಜನರಿಗೆ ಇದು ಹೆಚ್ಚು ಪ್ರಯೋಜನಕಾರಿಯಾಗಬಹುದು.
ಸಿಜಿಎಂ ಚರ್ಮದ ಅಡಿಯಲ್ಲಿ ನೇರವಾಗಿ ಸೇರಿಸಲಾದ ತೆಳುವಾದ ಸೂಜಿಯನ್ನು ಬಳಸುತ್ತದೆ, ಇದು ಪ್ರತಿ ಕೆಲವು ನಿಮಿಷಗಳಲ್ಲಿ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಪರಿಶೀಲಿಸುತ್ತದೆ. ಸಿಜಿಎಂ ಅನ್ನು ಪ್ರಮಾಣಿತ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ನಿಯಂತ್ರಣದಂತೆ ಇನ್ನೂ ನಿಖರವಾಗಿ ಪರಿಗಣಿಸಲಾಗಿಲ್ಲ. ಇದು ಹೆಚ್ಚುವರಿ ಸಾಧನವಾಗಿರಬಹುದು, ಆದರೆ ಸಾಮಾನ್ಯವಾಗಿ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ನಿಯಮಿತ ಮೇಲ್ವಿಚಾರಣೆಯನ್ನು ಬದಲಾಯಿಸುವುದಿಲ್ಲ.
ಇನ್ಸುಲಿನ್ ಮತ್ತು ಇತರ .ಷಧಿಗಳು
ಟೈಪ್ 1 ಮಧುಮೇಹ ಇರುವ ಯಾರಾದರೂ ಬದುಕಲು ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿದೆ. ಅನೇಕ ರೀತಿಯ ಇನ್ಸುಲಿನ್ ಲಭ್ಯವಿದೆ, ಅವುಗಳೆಂದರೆ:
- ವೇಗವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್. ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಗಳಾದ ಲಿಸ್ಪ್ರೊ (ಹುಮಲಾಗ್), ಆಸ್ಪರ್ಟ್ (ನೊವೊಲಾಗ್) ಮತ್ತು ಗ್ಲುಲಿಸಿನ್ (ಎಪಿಡ್ರಾ), 15 ನಿಮಿಷಗಳಲ್ಲಿ ಕೆಲಸ ಮಾಡಲು ಪ್ರಾರಂಭಿಸುತ್ತವೆ, ಸುಮಾರು ಒಂದು ಗಂಟೆಯ ನಂತರ ಮತ್ತು ಕೊನೆಯ ನಾಲ್ಕು ಗಂಟೆಗಳ ನಂತರ ಗರಿಷ್ಠವಾಗಿರುತ್ತದೆ.
- ಸಣ್ಣ ನಟನೆ ಇನ್ಸುಲಿನ್. ಹ್ಯೂಮನ್ ಇನ್ಸುಲಿನ್ (ಹುಮುಲಿನ್ ಆರ್) ನಂತಹ ಚಿಕಿತ್ಸೆಯನ್ನು before ಟಕ್ಕೆ 20-30 ನಿಮಿಷಗಳ ಮೊದಲು, ಗರಿಷ್ಠ 1.5 ರಿಂದ 2 ಗಂಟೆಗಳವರೆಗೆ ಮತ್ತು ನಾಲ್ಕರಿಂದ ಆರು ಗಂಟೆಗಳವರೆಗೆ ನಿರ್ವಹಿಸಬೇಕು.
- ಇಂಟರ್ಮೀಡಿಯೆಟ್ ಆಕ್ಟಿಂಗ್ ಇನ್ಸುಲಿನ್. ಇನ್ಸುಲಿನ್ ಎನ್ಪಿಹೆಚ್ (ಹುಮುಲಿನ್ ಎನ್) ನಂತಹ ಚಿಕಿತ್ಸೆಗಳು ಸುಮಾರು ಒಂದು ಗಂಟೆಯ ನಂತರ ಕೆಲಸ ಮಾಡಲು ಪ್ರಾರಂಭಿಸುತ್ತವೆ, ಸುಮಾರು ಆರು ಗಂಟೆಗಳ ನಂತರ ಗರಿಷ್ಠ ಮತ್ತು ಕೊನೆಯ 12-24 ಗಂಟೆಗಳ ನಂತರ.
- ದೀರ್ಘ ನಟನೆ ಇನ್ಸುಲಿನ್. ಇನ್ಸುಲಿನ್ ಗ್ಲಾರ್ಜಿನ್ (ಲ್ಯಾಂಟಸ್) ಮತ್ತು ಇನ್ಸುಲಿನ್ ಡಿಟೆಮಿರ್ (ಲೆವೆಮಿರ್) ನಂತಹ ಚಿಕಿತ್ಸೆಗಳು ವಾಸ್ತವಿಕವಾಗಿ ಯಾವುದೇ ಗರಿಷ್ಠತೆಯನ್ನು ಹೊಂದಿಲ್ಲ ಮತ್ತು 20-26 ಗಂಟೆಗಳ ಕಾಲ ವ್ಯಾಪ್ತಿಯನ್ನು ಒದಗಿಸುತ್ತವೆ.
ನಿಮ್ಮ ಮಗುವಿನ ವಯಸ್ಸು ಮತ್ತು ಅಗತ್ಯಗಳಿಗೆ ಅನುಗುಣವಾಗಿ, ನಿಮ್ಮ ವೈದ್ಯರು ಹಗಲು ಮತ್ತು ರಾತ್ರಿ ಸಮಯದಲ್ಲಿ ಬಳಸಲು ಇನ್ಸುಲಿನ್ ಪ್ರಕಾರದ ಮಿಶ್ರಣವನ್ನು ಸೂಚಿಸಬಹುದು.
ಇನ್ಸುಲಿನ್ ವಿತರಣಾ ಆಯ್ಕೆಗಳು
ಇನ್ಸುಲಿನ್ ವಿತರಣೆಗೆ ಹಲವಾರು ಆಯ್ಕೆಗಳಿವೆ, ಅವುಗಳೆಂದರೆ:
- ತೆಳುವಾದ ಸೂಜಿ ಮತ್ತು ಸಿರಿಂಜ್. ಸೂಜಿ ಮತ್ತು ಸಿರಿಂಜ್ನ ಪ್ರಯೋಜನವೆಂದರೆ ಕೆಲವು ವಿಭಿನ್ನ ರೀತಿಯ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಒಂದು ಚುಚ್ಚುಮದ್ದಿನಲ್ಲಿ ಬೆರೆಸಬಹುದು, ಇದು ಚುಚ್ಚುಮದ್ದಿನ ಸಂಖ್ಯೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
- ಇನ್ಸುಲಿನ್ ಪೆನ್. ಕಾರ್ಟ್ರಿಡ್ಜ್ ಇನ್ಸುಲಿನ್ನಿಂದ ತುಂಬಿರುವುದನ್ನು ಹೊರತುಪಡಿಸಿ ಈ ಸಾಧನವು ಇಂಕ್ ಪೆನ್ನಂತೆ ಕಾಣುತ್ತದೆ. ಮಿಶ್ರ ಇನ್ಸುಲಿನ್ ಪೆನ್ನುಗಳು ಲಭ್ಯವಿದೆ, ಆದರೆ ಈ ಮಿಶ್ರಣಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಮಕ್ಕಳಿಗೆ ಉದ್ದೇಶಿಸಿರುವುದಿಲ್ಲ.
- ಇನ್ಸುಲಿನ್ ಪಂಪ್. ಈ ಸಾಧನವು ದೇಹದ ಹೊರಗೆ ಧರಿಸಿರುವ ಸೆಲ್ ಫೋನ್ನ ಗಾತ್ರವಾಗಿದೆ. ಒಂದು ಟ್ಯೂಬ್ ಇನ್ಸುಲಿನ್ ಜಲಾಶಯವನ್ನು ಹೊಟ್ಟೆಯ ಚರ್ಮದ ಅಡಿಯಲ್ಲಿ ಸೇರಿಸಲಾದ ಕ್ಯಾತಿಟರ್ಗೆ ಸಂಪರ್ಕಿಸುತ್ತದೆ. ಪಂಪ್ ಅನ್ನು ಸಿಜಿಎಂ ಸಂಯೋಜನೆಯಲ್ಲಿ ಬಳಸಬಹುದು.
ಆರೋಗ್ಯಕರ ಆಹಾರ
ನಿಮ್ಮ ಮಗು ನೀರಸ, ಮೃದುವಾದ ಆಹಾರಗಳ ಆಜೀವ “ಮಧುಮೇಹ ಆಹಾರ” ಕ್ಕೆ ಸೀಮಿತವಾಗಿರುವುದಿಲ್ಲ. ಬದಲಾಗಿ, ನಿಮ್ಮ ಮಗುವಿಗೆ ಸಾಕಷ್ಟು ಹಣ್ಣುಗಳು, ತರಕಾರಿಗಳು ಮತ್ತು ಧಾನ್ಯಗಳು ಬೇಕಾಗುತ್ತವೆ - ಆಹಾರದಲ್ಲಿ ಹೆಚ್ಚಿನ ಆಹಾರ ಮತ್ತು ಕೊಬ್ಬು ಮತ್ತು ಕ್ಯಾಲೊರಿಗಳು ಕಡಿಮೆ. ತಾತ್ತ್ವಿಕವಾಗಿ, ನಿಮ್ಮ ಮಗುವಿನ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಸೇವನೆಯು ಸ್ಥಿರವಾಗಿರಬೇಕು.
ನಿಮ್ಮ ಮಗುವಿನ ಪೌಷ್ಟಿಕತಜ್ಞರು ನಿಮ್ಮ ಮಗು ಮತ್ತು ಕುಟುಂಬದ ಉಳಿದವರು ಕಡಿಮೆ ಪ್ರಾಣಿ ಉತ್ಪನ್ನಗಳು ಮತ್ತು ಸಿಹಿತಿಂಡಿಗಳನ್ನು ಸೇವಿಸುವಂತೆ ಸೂಚಿಸುತ್ತಾರೆ. ಈ meal ಟ ಯೋಜನೆ ಇಡೀ ಕುಟುಂಬಕ್ಕೆ ಉತ್ತಮವಾಗಿದೆ. ಸಿಹಿ ಆಹಾರಗಳು ನಿಮ್ಮ ಮಗುವಿನ ಪೌಷ್ಠಿಕಾಂಶ ಯೋಜನೆಯಲ್ಲಿ ಸೇರ್ಪಡೆಗೊಳ್ಳುವವರೆಗೆ ಕಾಲಕಾಲಕ್ಕೆ ಕ್ರಮವಾಗಿರುತ್ತವೆ.
ನಿಮ್ಮ ಮಗುವಿಗೆ ಏನು ಮತ್ತು ಎಷ್ಟು ಆಹಾರವನ್ನು ನೀಡಬೇಕು ಎಂಬುದನ್ನು ಅರ್ಥಮಾಡಿಕೊಳ್ಳುವುದು ಸಮಸ್ಯೆಯಾಗಬಹುದು. ನಿಮ್ಮ ಮಗುವಿನ ಆರೋಗ್ಯ ಗುರಿಗಳು, ಪೌಷ್ಠಿಕಾಂಶದ ಆದ್ಯತೆಗಳು ಮತ್ತು ಜೀವನಶೈಲಿಯನ್ನು ಪೂರೈಸುವ ಪೌಷ್ಠಿಕಾಂಶದ ಯೋಜನೆಯನ್ನು ಮಾಡಲು ಪೌಷ್ಟಿಕತಜ್ಞರು ನಿಮಗೆ ಸಹಾಯ ಮಾಡಬಹುದು.
ಆರೋಗ್ಯಕರ ಆಯ್ಕೆಗಿಂತ ಸಕ್ಕರೆ ಅಥವಾ ಕೊಬ್ಬಿನಂಶವುಳ್ಳ ಕೆಲವು ಆಹಾರಗಳು ನಿಮ್ಮ ಮಗುವಿನ ಪೌಷ್ಟಿಕಾಂಶ ಯೋಜನೆಯಲ್ಲಿ ಸೇರಿಸಲು ಹೆಚ್ಚು ಕಷ್ಟವಾಗಬಹುದು. ಉದಾಹರಣೆಗೆ, ಹೆಚ್ಚಿನ ಕೊಬ್ಬಿನ ಆಹಾರಗಳು ನಿಮ್ಮ ಮಗು ತಿಂದ ಕೆಲವೇ ಗಂಟೆಗಳ ನಂತರ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು ಏಕೆಂದರೆ ಕೊಬ್ಬು ಜೀರ್ಣಕ್ರಿಯೆಯನ್ನು ನಿಧಾನಗೊಳಿಸುತ್ತದೆ.
ದುರದೃಷ್ಟವಶಾತ್, ನಿಮ್ಮ ಮಗುವಿನ ದೇಹವು ವಿಭಿನ್ನ ಆಹಾರವನ್ನು ಹೇಗೆ ಸಂಸ್ಕರಿಸುತ್ತದೆ ಎಂಬುದನ್ನು ಹೇಳಲು ಯಾವುದೇ ಸ್ಥಾಪಿತ ಸೂತ್ರವಿಲ್ಲ. ಆದರೆ, ಕಾಲಾನಂತರದಲ್ಲಿ, ನಿಮ್ಮ ಪ್ರೀತಿಪಾತ್ರರು ಅವನ ಅಥವಾ ಅವಳ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಮೇಲೆ ಹೇಗೆ ಪರಿಣಾಮ ಬೀರುತ್ತಾರೆ ಎಂಬುದರ ಕುರಿತು ನೀವು ಇನ್ನಷ್ಟು ಕಲಿಯುವಿರಿ, ಮತ್ತು ನಂತರ ನೀವು ಅವುಗಳನ್ನು ಸರಿದೂಗಿಸಲು ಕಲಿಯಬಹುದು.
ದೈಹಿಕ ಚಟುವಟಿಕೆ
ಪ್ರತಿಯೊಬ್ಬರಿಗೂ ನಿಯಮಿತವಾಗಿ ಏರೋಬಿಕ್ ವ್ಯಾಯಾಮ ಬೇಕು, ಮತ್ತು ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ ಮಕ್ಕಳು ಭಿನ್ನವಾಗಿರುವುದಿಲ್ಲ. ನಿಯಮಿತ ದೈಹಿಕ ಚಟುವಟಿಕೆಯನ್ನು ಪಡೆಯಲು ನಿಮ್ಮ ಮಗುವಿಗೆ ಪ್ರೋತ್ಸಾಹಿಸಿ ಮತ್ತು ಇನ್ನೂ ಉತ್ತಮವಾಗಿ ನಿಮ್ಮ ಮಗುವಿನೊಂದಿಗೆ ವ್ಯಾಯಾಮ ಮಾಡಿ. ದೈಹಿಕ ಚಟುವಟಿಕೆಯನ್ನು ನಿಮ್ಮ ಮಗುವಿನ ದೈನಂದಿನ ಜೀವನದ ಒಂದು ಭಾಗವನ್ನಾಗಿ ಮಾಡಿ.
ಆದರೆ ದೈಹಿಕ ಚಟುವಟಿಕೆಯು ಸಾಮಾನ್ಯವಾಗಿ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಮತ್ತು ವ್ಯಾಯಾಮದ ನಂತರ 12 ಗಂಟೆಗಳವರೆಗೆ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ ಎಂಬುದನ್ನು ನೆನಪಿಡಿ. ನಿಮ್ಮ ಮಗು ಹೊಸ ಚಟುವಟಿಕೆಯನ್ನು ಪ್ರಾರಂಭಿಸಿದರೆ, ಈ ಚಟುವಟಿಕೆಗೆ ನಿಮ್ಮ ಮಗುವಿನ ದೇಹವು ಹೇಗೆ ಪ್ರತಿಕ್ರಿಯಿಸುತ್ತದೆ ಎಂಬುದನ್ನು ತಿಳಿಯುವವರೆಗೆ ನಿಮ್ಮ ಮಗುವಿನ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಸಾಮಾನ್ಯಕ್ಕಿಂತ ಹೆಚ್ಚಾಗಿ ಪರಿಶೀಲಿಸಿ. ಹೆಚ್ಚಿದ ಚಟುವಟಿಕೆಯನ್ನು ಸರಿದೂಗಿಸಲು ನಿಮ್ಮ ಮಗುವಿನ ಯೋಜನೆ ಅಥವಾ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ನೀವು ಹೊಂದಿಸಬೇಕಾಗಬಹುದು.
ನಿಮ್ಮ ಮಗು ಇನ್ಸುಲಿನ್ ತೆಗೆದುಕೊಂಡು ಬಿಗಿಯಾದ ವೇಳಾಪಟ್ಟಿಯಲ್ಲಿ ತಿನ್ನುತ್ತಿದ್ದರೂ ಸಹ, ಅವನ ಅಥವಾ ಅವಳ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಪ್ರಮಾಣವು ಅನಿರೀಕ್ಷಿತವಾಗಿ ಬದಲಾಗಬಹುದು. ನಿಮ್ಮ ಮಗುವಿನ ಮಧುಮೇಹ ಆರೈಕೆ ತಂಡದೊಂದಿಗೆ, ಇದಕ್ಕೆ ಪ್ರತಿಕ್ರಿಯೆಯಾಗಿ ನಿಮ್ಮ ಮಗುವಿನ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವು ಹೇಗೆ ಬದಲಾಗುತ್ತದೆ ಎಂಬುದನ್ನು ನೀವು ಕಲಿಯುವಿರಿ:
- ಆಹಾರ ಉತ್ಪನ್ನಗಳು. ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಇರುವ ಚಿಕ್ಕ ಮಕ್ಕಳಿಗೆ ಆಹಾರವು ಒಂದು ನಿರ್ದಿಷ್ಟ ಸಮಸ್ಯೆಯಾಗಬಹುದು, ಏಕೆಂದರೆ ಅವರು ಸಾಮಾನ್ಯವಾಗಿ ತಮ್ಮ ಪ್ಲೇಟ್ಗಳಲ್ಲಿರುವುದನ್ನು ಪೂರ್ಣಗೊಳಿಸುವುದಿಲ್ಲ. ನಿಮ್ಮ ಮಗುವಿಗೆ ಅವನು ಅಥವಾ ಅವಳು ಹೆಚ್ಚು ಆಹಾರವನ್ನು ಒಳಗೊಳ್ಳಲು ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದನ್ನು ನೀಡಿದರೆ ಇದು ಒಂದು ಸಮಸ್ಯೆಯಾಗಿದೆ. ಇದು ನಿಮ್ಮ ಮಗುವಿಗೆ ಸಮಸ್ಯೆಯಾಗಿದೆಯೇ ಎಂದು ನಿಮ್ಮ ವೈದ್ಯರಿಗೆ ತಿಳಿಸಿ, ಆದ್ದರಿಂದ ನೀವು ಮತ್ತು ನಿಮ್ಮ ವೈದ್ಯರು ನಿಮ್ಮ ಕುಟುಂಬಕ್ಕೆ ಕೆಲಸ ಮಾಡುವ ಇನ್ಸುಲಿನ್ ಕಟ್ಟುಪಾಡುಗಳನ್ನು ತರಬಹುದು.
- ದೈಹಿಕ ಚಟುವಟಿಕೆ. ನಿಮ್ಮ ಮಗು ಹೆಚ್ಚು ಸಕ್ರಿಯವಾಗಿರುತ್ತದೆ, ಅವರ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಸರಿದೂಗಿಸಲು, ನಿಮ್ಮ ಮಗುವಿನ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ಅಸಾಮಾನ್ಯ ದೈಹಿಕ ಚಟುವಟಿಕೆಗೆ ಇಳಿಸಬೇಕಾಗಬಹುದು. ಅಥವಾ ನಿಮ್ಮ ಮಗುವಿಗೆ ವ್ಯಾಯಾಮದ ಮೊದಲು ತಿಂಡಿ ಬೇಕಾಗಬಹುದು.
- ರೋಗ. ನಿಮ್ಮ ಮಗುವಿನ ಇನ್ಸುಲಿನ್ ಅಗತ್ಯದ ಮೇಲೆ ಈ ರೋಗವು ವಿಭಿನ್ನ ಪರಿಣಾಮವನ್ನು ಬೀರುತ್ತದೆ. ಅನಾರೋಗ್ಯದ ಸಮಯದಲ್ಲಿ ಉತ್ಪತ್ತಿಯಾಗುವ ಹಾರ್ಮೋನುಗಳು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತವೆ, ಆದರೆ ಹಸಿವು ಅಥವಾ ವಾಂತಿಯ ಕಾರಣದಿಂದಾಗಿ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಸೇವನೆಯು ಕಡಿಮೆಯಾಗುವುದರಿಂದ ಇನ್ಸುಲಿನ್ ಅಗತ್ಯವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಅನಾರೋಗ್ಯದ ದಿನ ನಿರ್ವಹಣಾ ಯೋಜನೆಯ ಬಗ್ಗೆ ನಿಮ್ಮ ವೈದ್ಯರನ್ನು ಕೇಳಿ.
- ಬೆಳವಣಿಗೆ ಚಿಮುಕಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ಪ್ರೌ er ಾವಸ್ಥೆ. ಸರಳವಾಗಿ, ನೀವು ಮಗುವಿನ ಇನ್ಸುಲಿನ್ ಅಗತ್ಯಗಳನ್ನು ಕರಗತ ಮಾಡಿಕೊಂಡಾಗ, ಅವನು ಅಥವಾ ಅವಳು ಮೊಳಕೆಯೊಡೆಯುತ್ತಾರೆ, ಅದು ರಾತ್ರೋರಾತ್ರಿ ಮತ್ತು ಇದ್ದಕ್ಕಿದ್ದಂತೆ ಸಾಕಷ್ಟು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಸ್ವೀಕರಿಸುವುದಿಲ್ಲ. ಹಾರ್ಮೋನುಗಳು ಇನ್ಸುಲಿನ್ ಅಗತ್ಯತೆಗಳ ಮೇಲೆ ಸಹ ಪರಿಣಾಮ ಬೀರಬಹುದು, ವಿಶೇಷವಾಗಿ ಹದಿಹರೆಯದ ಹುಡುಗಿಯರು ಮುಟ್ಟನ್ನು ಪ್ರಾರಂಭಿಸಿದಾಗ.
- ಮಲಗಲು. ರಾತ್ರಿಯಲ್ಲಿ ಕಡಿಮೆ ರಕ್ತದ ಸಕ್ಕರೆಯ ತೊಂದರೆಗಳನ್ನು ತಪ್ಪಿಸಲು, ನಿಮ್ಮ ಮಗುವಿನ ಇನ್ಸುಲಿನ್ ದಿನಚರಿಯನ್ನು ನೀವು ಹೊಂದಿಸಬೇಕಾಗಬಹುದು. ಮಲಗುವ ಮುನ್ನ ಉತ್ತಮ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಬಗ್ಗೆ ನಿಮ್ಮ ವೈದ್ಯರನ್ನು ಕೇಳಿ.
ತೊಂದರೆಯ ಚಿಹ್ನೆಗಳು
ನಿಮ್ಮ ಎಲ್ಲಾ ಪ್ರಯತ್ನಗಳ ಹೊರತಾಗಿಯೂ, ಕೆಲವೊಮ್ಮೆ ಸಮಸ್ಯೆಗಳು ಉದ್ಭವಿಸುತ್ತವೆ. ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ನ ಕೆಲವು ಅಲ್ಪಾವಧಿಯ ತೊಂದರೆಗಳಾದ ಕಡಿಮೆ ರಕ್ತದ ಸಕ್ಕರೆ, ಅಧಿಕ ರಕ್ತದ ಸಕ್ಕರೆ ಮತ್ತು ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಅನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಮೂತ್ರದಲ್ಲಿ ಕೀಟೋನ್ಗಳನ್ನು ಪತ್ತೆಹಚ್ಚುವ ಮೂಲಕ ರೋಗನಿರ್ಣಯ ಮಾಡಲಾಗುತ್ತದೆ - ತಕ್ಷಣದ ಆರೈಕೆಯ ಅಗತ್ಯವಿರುತ್ತದೆ. ಚಿಕಿತ್ಸೆ ನೀಡದಿದ್ದರೆ, ಈ ಪರಿಸ್ಥಿತಿಗಳು ರೋಗಗ್ರಸ್ತವಾಗುವಿಕೆಗಳು ಮತ್ತು ಪ್ರಜ್ಞೆಯ ನಷ್ಟಕ್ಕೆ (ಕೋಮಾ) ಕಾರಣವಾಗಬಹುದು.
ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ
ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ - ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ನಿಮ್ಮ ಮಗುವಿನ ಗುರಿ ವ್ಯಾಪ್ತಿಗಿಂತ ಕೆಳಗಿರುತ್ತದೆ. Sug ಟವನ್ನು ಬಿಟ್ಟುಬಿಡುವುದು, ಸಾಮಾನ್ಯಕ್ಕಿಂತ ಹೆಚ್ಚು ದೈಹಿಕ ಚಟುವಟಿಕೆಯನ್ನು ಪಡೆಯುವುದು ಅಥವಾ ಹೆಚ್ಚು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಚುಚ್ಚುಮದ್ದು ಮಾಡುವುದು ಸೇರಿದಂತೆ ಅನೇಕ ಕಾರಣಗಳಿಗಾಗಿ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಕಡಿಮೆಯಾಗಬಹುದು.
ಕಡಿಮೆ ರಕ್ತದ ಸಕ್ಕರೆಯ ಲಕ್ಷಣಗಳನ್ನು ನಿಮ್ಮ ಮಗುವಿಗೆ ಕಲಿಸಿ. ಅನುಮಾನ ಬಂದಾಗ, ಅವನು ಅಥವಾ ಅವಳು ಯಾವಾಗಲೂ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಪರೀಕ್ಷೆಯನ್ನು ಮಾಡಬೇಕು. ಕಡಿಮೆ ರಕ್ತದ ಸಕ್ಕರೆಯ ಆರಂಭಿಕ ಚಿಹ್ನೆಗಳು ಮತ್ತು ಲಕ್ಷಣಗಳು:
- ಮಸುಕಾದ ಮೈಬಣ್ಣ
- ಬೆವರುವುದು
- ಸಡಿಲತೆ
- ಹಸಿವು
- ಕಿರಿಕಿರಿ
- ನರ ಅಥವಾ ಆತಂಕ
- ತಲೆನೋವು
ನಂತರ, ಕಡಿಮೆ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಚಿಹ್ನೆಗಳು ಮತ್ತು ಲಕ್ಷಣಗಳು, ಕೆಲವೊಮ್ಮೆ ಹದಿಹರೆಯದವರು ಮತ್ತು ವಯಸ್ಕರಲ್ಲಿ ಮಾದಕತೆ ಎಂದು ತಪ್ಪಾಗಿ ಗ್ರಹಿಸಲ್ಪಡುತ್ತವೆ:
- ಆಲಸ್ಯ
- ಗೊಂದಲ ಅಥವಾ ಆಂದೋಲನ
- ಅರೆನಿದ್ರಾವಸ್ಥೆ
- ಮಂದವಾದ ಮಾತು
- ಸಮನ್ವಯದ ನಷ್ಟ
- ಬೆಸ ವರ್ತನೆ
- ಪ್ರಜ್ಞೆಯ ನಷ್ಟ
ನಿಮ್ಮ ಮಗುವಿಗೆ ಕಡಿಮೆ ರಕ್ತದ ಸಕ್ಕರೆ ಇದ್ದರೆ:
- ನಿಮ್ಮ ಮಗುವಿಗೆ ಹಣ್ಣಿನ ರಸ, ಗ್ಲೂಕೋಸ್ ಮಾತ್ರೆಗಳು, ಕ್ಯಾರಮೆಲ್, ನಿಯಮಿತ (ಆಹಾರೇತರ) ಸೋಡಾ ಅಥವಾ ಸಕ್ಕರೆಯ ಇನ್ನೊಂದು ಮೂಲವನ್ನು ನೀಡಿ
- ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಸಾಮಾನ್ಯ ವ್ಯಾಪ್ತಿಯಲ್ಲಿದೆ ಎಂದು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಲು ಸುಮಾರು 15 ನಿಮಿಷಗಳಲ್ಲಿ ಮರುಪರಿಶೀಲಿಸಿ.
- ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಇನ್ನೂ ಕಡಿಮೆಯಾಗಿದ್ದರೆ, ಸಾಕಷ್ಟು ಸಕ್ಕರೆಯೊಂದಿಗೆ ಚಿಕಿತ್ಸೆಯನ್ನು ಪುನರಾವರ್ತಿಸಿ, ತದನಂತರ ಮತ್ತೊಂದು 15 ನಿಮಿಷಗಳ ನಂತರ ಪರೀಕ್ಷೆಯನ್ನು ಪುನರಾವರ್ತಿಸಿ
ನೀವು ಚಿಕಿತ್ಸೆ ನೀಡದಿದ್ದರೆ, ಕಡಿಮೆ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ನಿಮ್ಮ ಮಗುವಿಗೆ ಪ್ರಜ್ಞೆ ಕಳೆದುಕೊಳ್ಳುತ್ತದೆ. ಇದು ಸಂಭವಿಸಿದಲ್ಲಿ, ಮಗುವಿಗೆ ಹಾರ್ಮೋನಿನ ತುರ್ತು ಚುಚ್ಚುಮದ್ದಿನ ಅಗತ್ಯವಿರಬಹುದು, ಅದು ರಕ್ತದಲ್ಲಿ ಸಕ್ಕರೆ ಬಿಡುಗಡೆಯನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ (ಗ್ಲುಕಗನ್). ನಿಮ್ಮ ಮಗು ಯಾವಾಗಲೂ ವೇಗವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಸಕ್ಕರೆಯ ಮೂಲವನ್ನು ಹೊಂದಿದೆಯೆ ಎಂದು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಿ.
ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ
ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ - ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ನಿಮ್ಮ ಮಗುವಿನ ಗುರಿ ವ್ಯಾಪ್ತಿಗಿಂತ ಹೆಚ್ಚಾಗಿದೆ. ಅನಾರೋಗ್ಯ, ಹೆಚ್ಚು ತಿನ್ನುವುದು, ತಪ್ಪಾದ ಆಹಾರವನ್ನು ಸೇವಿಸುವುದು ಮತ್ತು ಸಾಕಷ್ಟು ಇನ್ಸುಲಿನ್ ಇಲ್ಲದಿರುವುದು ಸೇರಿದಂತೆ ಅನೇಕ ಕಾರಣಗಳಿಗಾಗಿ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಪ್ರಮಾಣವು ಏರಿಕೆಯಾಗಬಹುದು.
ಅಧಿಕ ರಕ್ತದ ಸಕ್ಕರೆಯ ಚಿಹ್ನೆಗಳು ಮತ್ತು ಲಕ್ಷಣಗಳು:
- ಆಗಾಗ್ಗೆ ಮೂತ್ರ ವಿಸರ್ಜನೆ
- ಹೆಚ್ಚಿದ ಬಾಯಾರಿಕೆ ಅಥವಾ ಒಣ ಬಾಯಿ
- ದೃಷ್ಟಿ ಮಸುಕಾಗಿದೆ
- ಆಯಾಸ
- ವಾಕರಿಕೆ
ನೀವು ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾವನ್ನು ಅನುಮಾನಿಸಿದರೆ:
- ನಿಮ್ಮ ಮಗುವಿನ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಪರಿಶೀಲಿಸಿ
- ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ನಿಮ್ಮ ಮಗುವಿನ ಗುರಿ ವ್ಯಾಪ್ತಿಗಿಂತ ಹೆಚ್ಚಿದ್ದರೆ ನೀವು ಹೆಚ್ಚುವರಿ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಚುಚ್ಚಬೇಕಾಗಬಹುದು.
- 15 ನಿಮಿಷ ಕಾಯಿರಿ ಮತ್ತು ನಂತರ ನಿಮ್ಮ ಮಗುವಿನ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಎರಡು ಬಾರಿ ಪರಿಶೀಲಿಸಿ
- ಭವಿಷ್ಯದ ಅಧಿಕ ರಕ್ತದ ಸಕ್ಕರೆಯನ್ನು ತಡೆಗಟ್ಟಲು ನಿಮ್ಮ meal ಟ ಅಥವಾ plan ಷಧಿ ಯೋಜನೆಯನ್ನು ಹೊಂದಿಸಿ
ನಿಮ್ಮ ಮಗುವಿಗೆ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವು 240 ಮಿಗ್ರಾಂ / ಡಿಎಲ್ (13.3 ಎಂಎಂಒಎಲ್ / ಲೀ) ಗಿಂತ ಹೆಚ್ಚಿದ್ದರೆ, ಕೀಟೋನ್ಗಳನ್ನು ಪರೀಕ್ಷಿಸಲು ನಿಮ್ಮ ಮಗು ಮೂತ್ರ ಪರೀಕ್ಷೆಯ ಸ್ಟಿಕ್ ಅನ್ನು ಬಳಸಬೇಕು. ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಅಧಿಕವಾಗಿದ್ದರೆ ಅಥವಾ ಕೀಟೋನ್ಗಳು ಇದ್ದಲ್ಲಿ ನಿಮ್ಮ ಮಗುವಿಗೆ ವ್ಯಾಯಾಮ ಮಾಡಲು ಬಿಡಬೇಡಿ.
ಮಧುಮೇಹ ಕೀಟೋಆಸಿಡೋಸಿಸ್
ಇನ್ಸುಲಿನ್ ತೀವ್ರ ಕೊರತೆಯಿಂದಾಗಿ ನಿಮ್ಮ ಮಗುವಿನ ದೇಹವು ಕೀಟೋನ್ಗಳನ್ನು ತಯಾರಿಸುತ್ತದೆ. ನಿಮ್ಮ ಮಗುವಿನ ರಕ್ತದಲ್ಲಿ ಹೆಚ್ಚುವರಿ ಕೀಟೋನ್ಗಳು ಸಂಗ್ರಹವಾಗುತ್ತವೆ ಮತ್ತು ಮೂತ್ರದಲ್ಲಿ ಚೆಲ್ಲುತ್ತವೆ, ಇದನ್ನು ಡಯಾಬಿಟಿಕ್ ಕೀಟೋಆಸಿಡೋಸಿಸ್ (ಡಿಕೆಎ) ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ. ಸಂಸ್ಕರಿಸದ ಡಿಕೆಎ ಜೀವಕ್ಕೆ ಅಪಾಯಕಾರಿ.
ಡಿಕೆಎ ಚಿಹ್ನೆಗಳು ಮತ್ತು ಲಕ್ಷಣಗಳು:
- ಬಾಯಾರಿಕೆ ಅಥವಾ ಒಣ ಬಾಯಿ
- ಮೂತ್ರ ವಿಸರ್ಜನೆ ಹೆಚ್ಚಾಗಿದೆ
- ಬಳಲಿಕೆ
- ಒಣ ಅಥವಾ ತೊಳೆದ ಚರ್ಮ
- ವಾಕರಿಕೆ, ವಾಂತಿ ಅಥವಾ ಹೊಟ್ಟೆ ನೋವು
- ನಿಮ್ಮ ಮಗುವಿನ ಉಸಿರಾಟದ ಮೇಲೆ ಸಿಹಿ, ಹಣ್ಣಿನ ವಾಸನೆ
- ಗೊಂದಲ
ನೀವು ಡಿಕೆಎಯನ್ನು ಅನುಮಾನಿಸಿದರೆ, ಹೆಚ್ಚುವರಿ ಕೀಟೋನ್ಗಳಿಗಾಗಿ ನಿಮ್ಮ ಮಗುವಿನ ಮೂತ್ರವನ್ನು ಪ್ರತ್ಯಕ್ಷವಾದ ಕೀಟೋನ್ ಪರೀಕ್ಷಾ ಕಿಟ್ನೊಂದಿಗೆ ಪರಿಶೀಲಿಸಿ. ಕೀಟೋನ್ ಮಟ್ಟ ಹೆಚ್ಚಿದ್ದರೆ, ನಿಮ್ಮ ಮಗುವಿನ ವೈದ್ಯರನ್ನು ಸಂಪರ್ಕಿಸಿ ಅಥವಾ ತುರ್ತು ವೈದ್ಯಕೀಯ ಚಿಕಿತ್ಸೆ ಪಡೆಯಿರಿ.
ಜೀವನಶೈಲಿ ಮತ್ತು ಮನೆಮದ್ದು
ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಗಂಭೀರ ಕಾಯಿಲೆಯಾಗಿದೆ. ನಿಮ್ಮ ಮಗುವಿಗೆ ಅವನ ಅಥವಾ ಅವಳ ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯ ಯೋಜನೆಯನ್ನು ಅನುಸರಿಸಲು ಸಹಾಯ ಮಾಡುವುದು 24 ಗಂಟೆಗಳ ಬದ್ಧತೆಯನ್ನು ತೆಗೆದುಕೊಳ್ಳುತ್ತದೆ ಮತ್ತು ಆರಂಭದಲ್ಲಿ ಕೆಲವು ಮಹತ್ವದ ಜೀವನಶೈಲಿಯ ಬದಲಾವಣೆಗಳ ಅಗತ್ಯವಿರುತ್ತದೆ.
ಆದರೆ ನಿಮ್ಮ ಪ್ರಯತ್ನಗಳು ಗಮನಕ್ಕೆ ಅರ್ಹವಾಗಿವೆ. ಟೈಪ್ 1 ಮಧುಮೇಹಕ್ಕೆ ಸಂಪೂರ್ಣ ಚಿಕಿತ್ಸೆಯು ನಿಮ್ಮ ಮಗುವಿನ ಗಂಭೀರ ಮತ್ತು ಮಾರಣಾಂತಿಕ ತೊಡಕುಗಳ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
ನಿಮ್ಮ ಮಗು ವಯಸ್ಸಾದಂತೆ:
- ಮಧುಮೇಹ ನಿರ್ವಹಣೆಯಲ್ಲಿ ಹೆಚ್ಚು ಸಕ್ರಿಯ ಪಾತ್ರ ವಹಿಸಲು ಅವನ ಅಥವಾ ಅವಳನ್ನು ಪ್ರೋತ್ಸಾಹಿಸಿ
- ಆಜೀವ ಮಧುಮೇಹ ಆರೈಕೆಯನ್ನು ಹೈಲೈಟ್ ಮಾಡಿ
- ನಿಮ್ಮ ಮಗುವಿಗೆ ಅವನ ಅಥವಾ ಅವಳ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಹೇಗೆ ಪರೀಕ್ಷಿಸಬೇಕು ಮತ್ತು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಹೇಗೆ ಚುಚ್ಚಬೇಕು ಎಂದು ಕಲಿಸಿ
- ಬುದ್ಧಿವಂತ ಆಹಾರ ಆಯ್ಕೆಗಳನ್ನು ಆಯ್ಕೆ ಮಾಡಲು ನಿಮ್ಮ ಮಗುವಿಗೆ ಸಹಾಯ ಮಾಡಿ
- ದೈಹಿಕವಾಗಿ ಸಕ್ರಿಯವಾಗಿರಲು ನಿಮ್ಮ ಮಗುವನ್ನು ಪ್ರೋತ್ಸಾಹಿಸಿ
- ನಿಮ್ಮ ಮಗು ಮತ್ತು ಅವನ ಅಥವಾ ಅವಳ ಮಧುಮೇಹ ಆರೈಕೆ ತಂಡದ ನಡುವಿನ ಸಂಬಂಧವನ್ನು ಉತ್ತೇಜಿಸಿ
- ನಿಮ್ಮ ಮಗು ವೈದ್ಯಕೀಯ ಗುರುತಿನ ಟ್ಯಾಗ್ ಧರಿಸಿರುವುದನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಿ.
ಎಲ್ಲಕ್ಕಿಂತ ಹೆಚ್ಚಾಗಿ, ಧನಾತ್ಮಕವಾಗಿರಿ. ಇಂದು ನಿಮ್ಮ ಮಗುವಿಗೆ ನೀವು ಕಲಿಸುವ ಅಭ್ಯಾಸವು ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ನೊಂದಿಗೆ ಸಕ್ರಿಯ ಮತ್ತು ಆರೋಗ್ಯಕರ ಜೀವನವನ್ನು ಆನಂದಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ಶಾಲೆ ಮತ್ತು ಮಧುಮೇಹ
ಅಧಿಕ ಮತ್ತು ಕಡಿಮೆ ರಕ್ತದ ಸಕ್ಕರೆಯ ಲಕ್ಷಣಗಳು ಅವರಿಗೆ ತಿಳಿದಿದೆಯೆ ಎಂದು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಲು ನೀವು ಶಾಲಾ ದಾದಿ ಮತ್ತು ನಿಮ್ಮ ಮಗುವಿನ ಶಿಕ್ಷಕರೊಂದಿಗೆ ಕೆಲಸ ಮಾಡಬೇಕಾಗುತ್ತದೆ. ನಿಮ್ಮ ಶಾಲಾ ದಾದಿ ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದು ಮಾಡಬೇಕಾಗಬಹುದು ಅಥವಾ ನಿಮ್ಮ ಮಗುವಿನ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಪರೀಕ್ಷಿಸಬೇಕಾಗಬಹುದು. ಫೆಡರಲ್ ಕಾನೂನು ಮಧುಮೇಹ ಹೊಂದಿರುವ ಮಕ್ಕಳನ್ನು ರಕ್ಷಿಸುತ್ತದೆ, ಮತ್ತು ಎಲ್ಲಾ ಮಕ್ಕಳು ಸರಿಯಾದ ಶಿಕ್ಷಣವನ್ನು ಪಡೆಯುವುದನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಲು ಶಾಲೆಗಳು ಸಮಂಜಸವಾದ ಕ್ರಮಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಬೇಕು.
ನಿಮ್ಮ ಮಗುವಿನ ಭಾವನೆಗಳು
ಮಧುಮೇಹವು ನೇರವಾಗಿ ಅಥವಾ ಪರೋಕ್ಷವಾಗಿ ನಿಮ್ಮ ಮಗುವಿನ ಭಾವನೆಗಳ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರಬಹುದು. ಸರಿಯಾಗಿ ನಿಯಂತ್ರಿಸಲ್ಪಟ್ಟ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಕಿರಿಕಿರಿಯಂತಹ ವರ್ತನೆಯ ಬದಲಾವಣೆಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು. ಹುಟ್ಟುಹಬ್ಬದ ಸಂತೋಷಕೂಟದಲ್ಲಿ ಇದು ಸಂಭವಿಸಿದಲ್ಲಿ ನಿಮ್ಮ ಮಗು ಕೇಕ್ ತುಂಡು ಮೊದಲು ಇನ್ಸುಲಿನ್ ತೆಗೆದುಕೊಳ್ಳಲು ಮರೆತಿದ್ದರೆ, ಅವನು ಅಥವಾ ಅವಳು ಸ್ನೇಹಿತರೊಂದಿಗೆ ಹಿಡಿತಕ್ಕೆ ಬರಬಹುದು.
ಮಧುಮೇಹವು ನಿಮ್ಮ ಮಗುವನ್ನು ಇತರ ಮಕ್ಕಳಿಗಿಂತ ಭಿನ್ನವಾಗಿಸುತ್ತದೆ. ರಕ್ತವನ್ನು ಸೆಳೆಯುವ ಮತ್ತು ತಮ್ಮನ್ನು ತಾವು ಹೊಡೆತಗಳನ್ನು ನೀಡುವ ಸಾಮರ್ಥ್ಯವನ್ನು ಹೊಂದಿರುವ, ತಮ್ಮ ಗೆಳೆಯರೊಂದಿಗೆ ಡಯಾಬಿಟಿಸ್ ಇರುವ ಮಕ್ಕಳು. ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿರುವ ಇತರ ಮಕ್ಕಳೊಂದಿಗೆ ನಿಮ್ಮ ಮಗುವನ್ನು ಪಡೆಯುವುದು ನಿಮ್ಮ ಮಗುವನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ಮಾನಸಿಕ ಆರೋಗ್ಯ ಮತ್ತು ಮಾದಕದ್ರವ್ಯ
ಮಧುಮೇಹ ಹೊಂದಿರುವ ಜನರು ಖಿನ್ನತೆ ಮತ್ತು ಆತಂಕದ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತಾರೆ, ಅದಕ್ಕಾಗಿಯೇ ಅನೇಕ ಮಧುಮೇಹ ತಜ್ಞರು ನಿಯಮಿತವಾಗಿ ಸಾಮಾಜಿಕ ಕಾರ್ಯಕರ್ತ ಅಥವಾ ಮನಶ್ಶಾಸ್ತ್ರಜ್ಞರನ್ನು ಮಧುಮೇಹ ತಂಡದಲ್ಲಿ ಸೇರಿಸಿಕೊಳ್ಳುತ್ತಾರೆ.
ನಿರ್ದಿಷ್ಟವಾಗಿ ಹೇಳುವುದಾದರೆ, ಹದಿಹರೆಯದವರು ಮಧುಮೇಹವನ್ನು ಎದುರಿಸಲು ವಿಶೇಷವಾಗಿ ಕಷ್ಟ. ತನ್ನ ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯ ಕಟ್ಟುಪಾಡುಗಳನ್ನು ಚೆನ್ನಾಗಿ ಪಾಲಿಸುವ ಮಗು ತನ್ನ ಹದಿಹರೆಯದವರಲ್ಲಿ ಅವನ ಅಥವಾ ಅವಳ ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯನ್ನು ನಿರ್ಲಕ್ಷಿಸುತ್ತದೆ.
ಹದಿಹರೆಯದವರಿಗೆ ಮಧುಮೇಹವಿದೆ ಎಂದು ಸ್ನೇಹಿತರಿಗೆ ಹೇಳುವುದು ಕಷ್ಟಕರವಾಗಿರುತ್ತದೆ ಏಕೆಂದರೆ ಅವರು ಹೊಂದಿಕೊಳ್ಳಲು ಬಯಸುತ್ತಾರೆ. ಅವರು ಡ್ರಗ್ಸ್, ಆಲ್ಕೋಹಾಲ್ ಮತ್ತು ಧೂಮಪಾನ, ಮಧುಮೇಹ ಇರುವವರಿಗೆ ಇನ್ನಷ್ಟು ಅಪಾಯಕಾರಿಯಾದ ನಡವಳಿಕೆಗಳನ್ನು ಸಹ ಪ್ರಯೋಗಿಸಬಹುದು. ತಿನ್ನುವ ಅಸ್ವಸ್ಥತೆಗಳು ಮತ್ತು ತೂಕ ನಷ್ಟಕ್ಕೆ ಇನ್ಸುಲಿನ್ ನಿರಾಕರಿಸುವುದು ಹದಿಹರೆಯದವರಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಸಂಭವಿಸುವ ಇತರ ಸಮಸ್ಯೆಗಳು.
ನಿಮ್ಮ ಹದಿಹರೆಯದವರೊಂದಿಗೆ ಮಾತನಾಡಿ ಅಥವಾ ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿರುವವರ ಮೇಲೆ drugs ಷಧಗಳು, ಮದ್ಯ ಮತ್ತು ಧೂಮಪಾನದ ಪರಿಣಾಮಗಳ ಬಗ್ಗೆ ನಿಮ್ಮ ಹದಿಹರೆಯದವರೊಂದಿಗೆ ಮಾತನಾಡಲು ನಿಮ್ಮ ಹದಿಹರೆಯದ ವೈದ್ಯರನ್ನು ಕೇಳಿ.
ನಿಮ್ಮ ಮಗು ಅಥವಾ ಹದಿಹರೆಯದವರು ನಿರಂತರವಾಗಿ ದುಃಖ ಅಥವಾ ನಿರಾಶಾವಾದಿಗಳಾಗಿದ್ದರೆ ಅಥವಾ ಅವರ ನಿದ್ರೆಯ ಅಭ್ಯಾಸ, ಸ್ನೇಹಿತರು ಅಥವಾ ಶಾಲೆಯ ಕಾರ್ಯಕ್ಷಮತೆಯಲ್ಲಿ ನಾಟಕೀಯ ಬದಲಾವಣೆಗಳನ್ನು ಅನುಭವಿಸುತ್ತಿರುವುದನ್ನು ನೀವು ಗಮನಿಸಿದರೆ, ಖಿನ್ನತೆಯನ್ನು ಮೌಲ್ಯಮಾಪನ ಮಾಡಲು ನಿಮ್ಮ ಮಗುವನ್ನು ಕೇಳಿ. ನಿಮ್ಮ ಮಗ ಅಥವಾ ಮಗಳು ತೂಕ ಇಳಿಸಿಕೊಳ್ಳುತ್ತಿರುವುದನ್ನು ನೀವು ಗಮನಿಸಿದರೆ ಅಥವಾ ಚೆನ್ನಾಗಿ ತಿನ್ನಲು ತೋರುತ್ತಿಲ್ಲವಾದರೆ ನಿಮ್ಮ ಮಗುವಿನ ವೈದ್ಯರಿಗೆ ತಿಳಿಸಿ.
ಬೆಂಬಲ ಗುಂಪುಗಳು
ಸಲಹೆಗಾರ ಅಥವಾ ಚಿಕಿತ್ಸಕನೊಂದಿಗೆ ಮಾತನಾಡುವುದು ನಿಮ್ಮ ಮಗುವಿಗೆ ಸಹಾಯ ಮಾಡುತ್ತದೆ ಅಥವಾ ಟೈಪ್ 1 ಮಧುಮೇಹದ ರೋಗನಿರ್ಣಯದೊಂದಿಗೆ ಬರುವ ನಾಟಕೀಯ ಜೀವನಶೈಲಿಯ ಬದಲಾವಣೆಗಳನ್ನು ನೀವು ನಿಭಾಯಿಸಬಹುದು. ಮಕ್ಕಳಿಗಾಗಿ ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಸಪೋರ್ಟ್ ಗುಂಪಿನಲ್ಲಿ ನಿಮ್ಮ ಮಗು ಬೆಂಬಲ ಮತ್ತು ತಿಳುವಳಿಕೆಯನ್ನು ಕಾಣಬಹುದು. ಪೋಷಕರಿಗೆ ಬೆಂಬಲ ಗುಂಪುಗಳು ಸಹ ಲಭ್ಯವಿದೆ.
ಬೆಂಬಲ ಗುಂಪುಗಳು ಎಲ್ಲರಿಗೂ ಅಲ್ಲವಾದರೂ, ಅವು ಮಾಹಿತಿಯ ಉತ್ತಮ ಮೂಲಗಳಾಗಿರಬಹುದು. ಗುಂಪಿನ ಸದಸ್ಯರು ಆಗಾಗ್ಗೆ ಇತ್ತೀಚಿನ ಚಿಕಿತ್ಸಾ ವಿಧಾನಗಳ ಬಗ್ಗೆ ತಿಳಿದಿರುತ್ತಾರೆ ಮತ್ತು ಅವರ ಅನುಭವಗಳು ಅಥವಾ ಉಪಯುಕ್ತ ಮಾಹಿತಿಯನ್ನು ಹಂಚಿಕೊಳ್ಳಲು ಒಲವು ತೋರುತ್ತಾರೆ, ಉದಾಹರಣೆಗೆ, ನಿಮ್ಮ ಮಗುವಿನ ನೆಚ್ಚಿನ ಪಾನೀಯ ರೆಸ್ಟೋರೆಂಟ್ಗಾಗಿ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಪ್ರಮಾಣವನ್ನು ಎಲ್ಲಿ ಕಂಡುಹಿಡಿಯಬೇಕು. ನಿಮಗೆ ಆಸಕ್ತಿ ಇದ್ದರೆ, ನಿಮ್ಮ ವೈದ್ಯರು ನಿಮ್ಮ ಪ್ರದೇಶದ ಗುಂಪನ್ನು ಶಿಫಾರಸು ಮಾಡಬಹುದು.
ಬೆಂಬಲ ವೆಬ್ಸೈಟ್ಗಳು ಸೇರಿವೆ:
- ಅಮೇರಿಕನ್ ಡಯಾಬಿಟಿಸ್ ಅಸೋಸಿಯೇಷನ್ (ಎಡಿಎ). ಮಧುಮೇಹ ಹೊಂದಿರುವ ಮಕ್ಕಳು ಮತ್ತು ಹದಿಹರೆಯದವರಿಗೆ ಶಿಕ್ಷಣ ಮತ್ತು ಬೆಂಬಲವನ್ನು ನೀಡುವ ಮಧುಮೇಹ ಕಾರ್ಯಕ್ರಮಗಳನ್ನು ಎಡಿಎ ನೀಡುತ್ತದೆ.
- ಜೆಡಿಆರ್ಎಫ್.
- ಮಧುಮೇಹ ಹೊಂದಿರುವ ಮಕ್ಕಳು.
ಸಂದರ್ಭಕ್ಕೆ ತಕ್ಕಂತೆ ಮಾಹಿತಿಯನ್ನು ಪೋಸ್ಟ್ ಮಾಡಲಾಗುತ್ತಿದೆ
ಸರಿಯಾಗಿ ನಿಯಂತ್ರಿಸದ ಮಧುಮೇಹದಿಂದ ಉಂಟಾಗುವ ತೊಂದರೆಗಳು ಬೆದರಿಸಬಹುದು. ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಅನೇಕ ಯಶಸ್ಸುಗಳು ಸಂಭವಿಸುವ ಮೊದಲು ಅನೇಕ ಅಧ್ಯಯನಗಳು - ಮತ್ತು ಆದ್ದರಿಂದ ನೀವು ಓದಬಹುದಾದ ಬಹಳಷ್ಟು ಸಾಹಿತ್ಯಗಳು ಪೂರ್ಣಗೊಂಡಿವೆ ಎಂಬುದನ್ನು ನೆನಪಿಟ್ಟುಕೊಳ್ಳುವುದು ಬಹಳ ಮುಖ್ಯ. ನೀವು ಮತ್ತು ನಿಮ್ಮ ಮಗು ನಿಮ್ಮ ಮಗುವಿನ ವೈದ್ಯರೊಂದಿಗೆ ಕೆಲಸ ಮಾಡುತ್ತಿದ್ದರೆ ಮತ್ತು ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ನಿಯಂತ್ರಿಸಲು ನೀವು ಎಲ್ಲವನ್ನು ಮಾಡಿದರೆ, ನಿಮ್ಮ ಮಗು ದೀರ್ಘ ಮತ್ತು ಸಾಮಾನ್ಯ ಜೀವನವನ್ನು ನಡೆಸುವ ಸಾಧ್ಯತೆಯಿದೆ.
ಅಪಾಯಿಂಟ್ಮೆಂಟ್ಗಾಗಿ ಸಿದ್ಧತೆ
ನಿಮ್ಮ ಮಗುವಿನ ಪ್ರಾಥಮಿಕ ಆರೈಕೆ ವೈದ್ಯರು ಟೈಪ್ 1 ಮಧುಮೇಹದ ಆರಂಭಿಕ ರೋಗನಿರ್ಣಯವನ್ನು ಮಾಡುವ ಸಾಧ್ಯತೆಯಿದೆ. ನಿಮ್ಮ ಮಗುವಿನ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಸ್ಥಿರಗೊಳಿಸಲು ಆಸ್ಪತ್ರೆಗೆ ಅಗತ್ಯವಿರಬಹುದು.
ನಿಮ್ಮ ಮಗುವಿನ ದೀರ್ಘಕಾಲೀನ ಮಧುಮೇಹ ಆರೈಕೆಯನ್ನು ಬಹುಶಃ ಮಕ್ಕಳಲ್ಲಿ ಚಯಾಪಚಯ ಅಸ್ವಸ್ಥತೆಗಳಲ್ಲಿ ಪರಿಣತಿ ಹೊಂದಿರುವ ವೈದ್ಯರು ಮಾಡುತ್ತಾರೆ (ಮಕ್ಕಳ ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞ). ನಿಮ್ಮ ಮಗುವಿನ ಆರೋಗ್ಯ ಕೇಂದ್ರವು ಸಾಮಾನ್ಯವಾಗಿ ಪೌಷ್ಟಿಕತಜ್ಞ, ಪ್ರಮಾಣೀಕೃತ ಮಧುಮೇಹ ಶಿಕ್ಷಣತಜ್ಞ ಮತ್ತು ಕಣ್ಣಿನ ಆರೈಕೆ ತಜ್ಞರನ್ನು (ನೇತ್ರಶಾಸ್ತ್ರಜ್ಞ) ಸಹ ಹೊಂದಿರುತ್ತದೆ.
ಸಭೆಗೆ ತಯಾರಾಗಲು ನಿಮಗೆ ಸಹಾಯ ಮಾಡುವ ಕೆಲವು ಮಾಹಿತಿ ಇಲ್ಲಿದೆ.
ನೀವು ಏನು ಮಾಡಬಹುದು
ನೇಮಕಾತಿಗೆ ಮೊದಲು, ಈ ಕೆಳಗಿನವುಗಳನ್ನು ಮಾಡಿ:
- ನಿಮ್ಮ ಮಗುವಿನ ಯೋಗಕ್ಷೇಮದ ಬಗ್ಗೆ ಎಲ್ಲಾ ಚಿಂತೆಗಳನ್ನು ಬರೆಯಿರಿ.
- ನಿಮ್ಮೊಂದಿಗೆ ಸೇರಲು ಕುಟುಂಬದ ಸದಸ್ಯ ಅಥವಾ ಸ್ನೇಹಿತನನ್ನು ಕೇಳಿ. ಮಧುಮೇಹವನ್ನು ನಿರ್ವಹಿಸಲು, ನೀವು ಸಾಕಷ್ಟು ಮಾಹಿತಿಯನ್ನು ನೆನಪಿಟ್ಟುಕೊಳ್ಳಬೇಕು. ನಿಮ್ಮೊಂದಿಗೆ ಬರುವ ಯಾರಾದರೂ ನೀವು ತಪ್ಪಿಸಿಕೊಂಡ ಅಥವಾ ಮರೆತಿದ್ದನ್ನು ನೆನಪಿಸಿಕೊಳ್ಳಬಹುದು.
- ಕೇಳಲು ಪ್ರಶ್ನೆಗಳನ್ನು ಬರೆಯಿರಿ ನಿಮ್ಮ ವೈದ್ಯರು. ನಿಮ್ಮ ವೈದ್ಯರೊಂದಿಗೆ ನಿಮ್ಮ ಸಮಯ ಸೀಮಿತವಾಗಿದೆ, ಆದ್ದರಿಂದ ನಿಮ್ಮ ಮಗುವಿಗೆ ಸಂಬಂಧಿಸಿದ ಪ್ರಶ್ನೆಗಳ ಪಟ್ಟಿಯನ್ನು ತಯಾರಿಸಲು ಇದು ಸಹಾಯಕವಾಗಬಹುದು. ನೀವು ಪರಿಹರಿಸಬಹುದಾದ ಸಮಸ್ಯೆಗಳನ್ನು ಹೊಂದಿದ್ದರೆ ನಿಮ್ಮ ಆಹಾರ ತಜ್ಞ ಅಥವಾ ಮಧುಮೇಹ ನರ್ಸ್ ಶಿಕ್ಷಕರನ್ನು ಸಂಪರ್ಕಿಸಲು ನಿಮ್ಮ ವೈದ್ಯರನ್ನು ಕೇಳಿ.
ನಿಮ್ಮ ವೈದ್ಯರು, ಪೌಷ್ಟಿಕತಜ್ಞರು ಅಥವಾ ಮಧುಮೇಹ ಶಿಕ್ಷಕರೊಂದಿಗೆ ನೀವು ಚರ್ಚಿಸಬಹುದಾದ ವಿಷಯಗಳು:
- ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮೇಲ್ವಿಚಾರಣೆಯ ಆವರ್ತನ ಮತ್ತು ಸಮಯ
- ಇನ್ಸುಲಿನ್ ಥೆರಪಿ - ಬಳಸಿದ ಇನ್ಸುಲಿನ್ ಪ್ರಕಾರಗಳು, ಡೋಸಿಂಗ್ ಸಮಯ ಮತ್ತು ಡೋಸ್ ಪ್ರಮಾಣ
- ಇನ್ಸುಲಿನ್ ಆಡಳಿತ - ಪಂಪ್ಗಳ ವಿರುದ್ಧ ಹೊಡೆತಗಳು
- ಕಡಿಮೆ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ (ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ) - ಹೇಗೆ ಗುರುತಿಸುವುದು ಮತ್ತು ಚಿಕಿತ್ಸೆ ನೀಡುವುದು
- ಅಧಿಕ ರಕ್ತದ ಸಕ್ಕರೆ (ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ) - ಹೇಗೆ ಗುರುತಿಸುವುದು ಮತ್ತು ಚಿಕಿತ್ಸೆ ನೀಡುವುದು
- ಕೀಟೋನ್ಸ್ - ಪರೀಕ್ಷೆ ಮತ್ತು ಚಿಕಿತ್ಸೆ
- ಪೋಷಣೆ - ಆಹಾರದ ಪ್ರಕಾರಗಳು ಮತ್ತು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಮೇಲೆ ಅವುಗಳ ಪರಿಣಾಮ
- ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಎಣಿಕೆ
- ವ್ಯಾಯಾಮ - ಚಟುವಟಿಕೆಗಾಗಿ ಇನ್ಸುಲಿನ್ ಮತ್ತು ಆಹಾರ ಸೇವನೆಯನ್ನು ನಿಯಂತ್ರಿಸುವುದು
- ಶಾಲೆ ಅಥವಾ ಬೇಸಿಗೆ ಶಿಬಿರದಲ್ಲಿ ಮತ್ತು ರಾತ್ರಿಯಂತಹ ವಿಶೇಷ ಸಂದರ್ಭಗಳಲ್ಲಿ ಮಧುಮೇಹದಿಂದ ಕೆಲಸ ಮಾಡಿ
- ವೈದ್ಯಕೀಯ ನಿರ್ವಹಣೆ - ನೀವು ಎಷ್ಟು ಬಾರಿ ವೈದ್ಯರನ್ನು ಮತ್ತು ಇತರ ಮಧುಮೇಹ ಆರೈಕೆ ವೃತ್ತಿಪರರನ್ನು ನೋಡಬಹುದು
ನಿಮ್ಮ ವೈದ್ಯರಿಂದ ಏನು ನಿರೀಕ್ಷಿಸಬಹುದು
ನಿಮ್ಮ ವೈದ್ಯರು ನಿಮಗೆ ಕೆಲವು ಪ್ರಶ್ನೆಗಳನ್ನು ಕೇಳಬಹುದು, ಅವುಗಳೆಂದರೆ:
- ನಿಮ್ಮ ಮಗುವಿನ ಮಧುಮೇಹವನ್ನು ನಿರ್ವಹಿಸುವಲ್ಲಿ ನೀವು ಎಷ್ಟು ಆರಾಮದಾಯಕವಾಗಿದ್ದೀರಿ?
- ನಿಮ್ಮ ಮಗುವಿಗೆ ಕಡಿಮೆ ರಕ್ತದ ಸಕ್ಕರೆಯ ಕಂತುಗಳಿವೆಯೇ?
- ವಿಶಿಷ್ಟ ದೈನಂದಿನ ಆಹಾರ ಯಾವುದು?
- ನಿಮ್ಮ ಮಗು ವ್ಯಾಯಾಮ ಮಾಡುತ್ತಿದೆಯೇ? ಹಾಗಿದ್ದರೆ, ಎಷ್ಟು ಬಾರಿ?
- ಸರಾಸರಿ, ನೀವು ಪ್ರತಿದಿನ ಎಷ್ಟು ಇನ್ಸುಲಿನ್ ಬಳಸುತ್ತೀರಿ?
ನಿಮ್ಮ ಮಗುವಿನ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ನಿಯಂತ್ರಿಸದಿದ್ದರೆ ಅಥವಾ ನಿರ್ದಿಷ್ಟ ಪರಿಸ್ಥಿತಿಯಲ್ಲಿ ಏನು ಮಾಡಬೇಕೆಂದು ನಿಮಗೆ ಖಾತ್ರಿಯಿಲ್ಲದಿದ್ದರೆ ಸಭೆಗಳ ನಡುವೆ ನಿಮ್ಮ ಮಗುವಿನ ವೈದ್ಯರನ್ನು ಅಥವಾ ಮಧುಮೇಹ ಶಿಕ್ಷಕರನ್ನು ಸಂಪರ್ಕಿಸಿ.