ಮಧುಮೇಹ ರೋಗಿಗಳಿಗೆ ಶುಶ್ರೂಷೆಯ ಆರೈಕೆಯ ಲಕ್ಷಣಗಳು
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳನ್ನು ನೋಡಿಕೊಳ್ಳುವಾಗ, ಸಾಕಷ್ಟು ದೈಹಿಕ ಚಟುವಟಿಕೆ, ದೇಹದಲ್ಲಿ ಪಡೆದ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು ಮತ್ತು ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣ (ಅಥವಾ ಸಕ್ಕರೆ ಕಡಿಮೆ ಮಾಡುವ ಮಾತ್ರೆಗಳು) ನಡುವೆ ಸಾಕಷ್ಟು ಅನುಪಾತವನ್ನು ಗಮನಿಸುವುದು ಅವಶ್ಯಕ.
ಆಹಾರ ಚಿಕಿತ್ಸೆಯನ್ನು ಪರಿಚಯಿಸುವ ಮೂಲಕ ನೀವು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಸೇವನೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಬಹುದು ಮತ್ತು ಕ್ಯಾಲೊರಿ ಸೇವನೆಯ ಮೇಲೆ ಒಟ್ಟಾರೆ ನಿಯಂತ್ರಣವನ್ನು ಹೊಂದಬಹುದು, ಆದರೂ ಇದು ಹೆಚ್ಚುವರಿ ವಿಧಾನವಾಗಿದೆ.
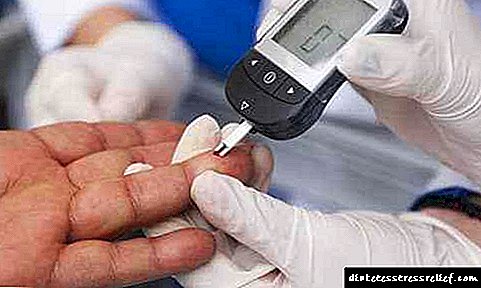
ಯಾವುದೇ ರೀತಿಯ ಮಧುಮೇಹದಿಂದ, ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ನಿರ್ಧರಿಸುವುದು ಬಹಳ ಮುಖ್ಯ.
ಮೊದಲ ಪ್ರಕಾರದಲ್ಲಿ, ಇದನ್ನು ಹೆಚ್ಚಾಗಿ ಮಾಡಲಾಗುತ್ತದೆ: ಬೆಳಿಗ್ಗೆ ವಾರಕ್ಕೊಮ್ಮೆ, ಮತ್ತು ಪ್ರತಿ meal ಟಕ್ಕೂ ಮೊದಲು ಮತ್ತು ಎರಡು ಗಂಟೆಗಳ ನಂತರ. ಎರಡನೆಯ ವಿಧದಲ್ಲಿ, ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ತಿಂಗಳಿಗೆ ಹಲವಾರು ಬಾರಿ ಅಳೆಯಲಾಗುತ್ತದೆ. ಗ್ಲುಕೋಮೀಟರ್ನೊಂದಿಗೆ ಇದನ್ನು ಮಾಡುವುದು ಉತ್ತಮ.
ಮೂತ್ರದಲ್ಲಿನ ಸಕ್ಕರೆ ಅಂಶವನ್ನು ನಿರ್ಧರಿಸುವುದು ಸಹ ಮುಖ್ಯವಾಗಿದೆ. ಪರೀಕ್ಷಾ ಪಟ್ಟಿಗಳನ್ನು ಬಳಸಿ ಇದನ್ನು ಮಾಡಿ. ರೋಗಿಯ ಅವಲೋಕನಗಳ ದಿನಚರಿಯಲ್ಲಿ ದಿನಾಂಕ, ಸಮಯ, ನಿಗದಿತ ations ಷಧಿಗಳ ಹೆಸರುಗಳೊಂದಿಗೆ ಎಲ್ಲಾ ಡೇಟಾವನ್ನು ನಮೂದಿಸಬೇಕು, ಇದು ಸೇವನೆಯ ಪ್ರಮಾಣವನ್ನು ಸೂಚಿಸುತ್ತದೆ.
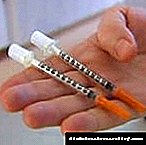
ಇನ್ಸುಲಿನ್ ನ ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಆಡಳಿತವನ್ನು ಸೂಚಿಸುವಾಗ, ಕೆಲವು ನಿಯಮಗಳನ್ನು ಪಾಲಿಸಬೇಕು. ಆದ್ದರಿಂದ, ಚುಚ್ಚುಮದ್ದನ್ನು ಹೊಟ್ಟೆಯ ಬಲ ಮತ್ತು ಎಡಭಾಗದಲ್ಲಿ, ಮೊಣಕೈಗಿಂತ ಮೇಲಿನ ತೋಳಿನ ಹೊರ ಭಾಗ, ಹೊರ ಮತ್ತು ಒಳ ತೊಡೆಗಳಲ್ಲಿ ನಡೆಸಲಾಗುತ್ತದೆ. ಆಗಾಗ್ಗೆ ಇನ್ಸುಲಿನ್ ಆಡಳಿತದೊಂದಿಗೆ, ಚುಚ್ಚುಮದ್ದಿನ ಪ್ರದೇಶವನ್ನು ಬದಲಾಯಿಸಲು ಪ್ರಯತ್ನಿಸಿ. ಎರಡು ರೀತಿಯ ಇನ್ಸುಲಿನ್ನ ಏಕಕಾಲಿಕ ಆಡಳಿತದೊಂದಿಗೆ, ನೀವು ಪ್ರತಿಯೊಂದಕ್ಕೂ ಪ್ರತ್ಯೇಕ ಸಿರಿಂಜ್ ಮತ್ತು ಪ್ರತ್ಯೇಕ ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ ಅನ್ನು ಬಳಸಬೇಕು. ಪರಿಚಯದ ನಂತರ, ರೋಗಿಯನ್ನು ಸ್ವಲ್ಪ ಚಲಿಸುವಂತೆ ಕೇಳಿಕೊಳ್ಳುವುದು ಅವಶ್ಯಕ, ಆದ್ದರಿಂದ ಇನ್ಸುಲಿನ್ ರಕ್ತವನ್ನು ವೇಗವಾಗಿ ಪ್ರವೇಶಿಸುತ್ತದೆ. ಚುಚ್ಚುಮದ್ದಿನ ಅರ್ಧ ಘಂಟೆಯ ನಂತರ, ರೋಗಿಯು ತಿನ್ನಬೇಕು.
ಮಧುಮೇಹ ರೋಗಿಗಳನ್ನು ನೋಡಿಕೊಳ್ಳುವಾಗ, ವೈಯಕ್ತಿಕ ನೈರ್ಮಲ್ಯದ ಬಗ್ಗೆ ವಿಶೇಷ ಗಮನ ನೀಡಬೇಕು. ರೋಗಿಯು ಹಾಸಿಗೆ ಹಿಡಿದಿದ್ದರೆ ಈ ಗಮನವು ದ್ವಿಗುಣಗೊಳ್ಳುತ್ತದೆ. ಒತ್ತಡದ ನೋವನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ತಡೆಗಟ್ಟುವುದು, ಪ್ರತಿ ಶಾರೀರಿಕ ಆಡಳಿತದ ನಂತರ ರೋಗಿಯನ್ನು ತೊಳೆಯುವುದು ಅವಶ್ಯಕ, ಏಕೆಂದರೆ ಅಧಿಕ ರಕ್ತದ ಸಕ್ಕರೆ ಚರ್ಮವನ್ನು ಬಹಳವಾಗಿ ಕೆರಳಿಸುತ್ತದೆ ಮತ್ತು ತುರಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ತೊಳೆಯುವ ನಂತರ, ಚರ್ಮವನ್ನು ಒಣಗಿಸಿ ಒಣಗಿಸಿ ಪುಡಿಯಿಂದ ಸಂಸ್ಕರಿಸಲಾಗುತ್ತದೆ.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನಲ್ಲಿ, ಹಲ್ಲುಜ್ಜುವಿಕೆಯು ವಿಶೇಷ ಗಮನಕ್ಕೆ ಅರ್ಹವಾಗಿದೆ, ಇದನ್ನು ಉರಿಯೂತದ ಪರಿಣಾಮದೊಂದಿಗೆ ವಿಶೇಷ ಪೇಸ್ಟ್ನೊಂದಿಗೆ ನಡೆಸಬೇಕು. ಸತ್ಯವೆಂದರೆ ಅಂತಹ ರೋಗಿಗಳು ಬಾಯಿಯ ಲೋಳೆಪೊರೆಯ ಮತ್ತು ಒಸಡುಗಳ ಆಗಾಗ್ಗೆ ಕಾಯಿಲೆಗಳಿಂದ ಜಿಂಗೈವಿಟಿಸ್ ಮತ್ತು ಸ್ಟೊಮಾಟಿಟಿಸ್ ರೂಪದಲ್ಲಿ ಗುಣಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿರುತ್ತಾರೆ. ನಿಮ್ಮ ಬಾಯಿ ಹಲ್ಲುಜ್ಜುವುದರ ಜೊತೆಗೆ, ಗಿಡಮೂಲಿಕೆಗಳ ಕಷಾಯ ಮತ್ತು ಹಲ್ಲಿನ ಅಮೃತದಿಂದ ತೊಳೆಯಿರಿ.
ರೋಗಿಯ ಕಟ್ಟುಪಾಡುಗಳಲ್ಲಿನ ಯಾವುದೇ ಬದಲಾವಣೆಗಳು ಮಾರಣಾಂತಿಕ ಮಿತಿಮೀರಿದ ಅಥವಾ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಕೊರತೆಗೆ ಕಾರಣವಾಗಬಹುದು. ಆದ್ದರಿಂದ, ಮನೆಯಿಂದ ಹೊರಡುವಾಗ, ರೋಗಿಯು ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು, ಕೆಲವು ಸಕ್ಕರೆ ತುಂಡುಗಳನ್ನು ಮತ್ತು ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ಸೂಚಿಸುವ ಟಿಪ್ಪಣಿಯನ್ನು ಹೊಂದಿರಬೇಕು.
ರೋಗಿಯು ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾದ ಕೊರತೆಯಿಂದ (ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ) ಅಥವಾ ಹೆಚ್ಚುವರಿ (ಸಕ್ಕರೆ) ಯಿಂದ ಬಳಲುತ್ತಿದ್ದಾರೆಯೇ ಎಂದು ನೀವು can ಹಿಸುವ ವಿಶೇಷ ಚಿಹ್ನೆಗಳು ಇವೆ. ಆದ್ದರಿಂದ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ಹಠಾತ್ ದೌರ್ಬಲ್ಯ, ತಲೆನೋವು, ತಲೆತಿರುಗುವಿಕೆ ಮತ್ತು ಸ್ನಾಯು ಸೆಳೆತದಿಂದ ನಿರೂಪಿಸಲಾಗಿದೆ. ಬಹುಶಃ ಹಸಿವಿನ ತೀವ್ರ ಭಾವನೆ, ಅಪಾರ ಬೆವರುವುದು, ತೀಕ್ಷ್ಣವಾದ ಮಾನಸಿಕ ಪ್ರಚೋದನೆ. ಸಾಮಾನ್ಯವಾಗಿ ಆಲ್ಕೋಹಾಲ್ ಬಳಕೆಯಿಂದ ಪ್ರಚೋದಿಸಲ್ಪಡುವ ಈ ಸ್ಥಿತಿಯು ಬಹಳ ಬೇಗನೆ ಬೆಳೆಯುತ್ತದೆ ಮತ್ತು ವಿಶಿಷ್ಟವಾಗಿ ಕಂಡುಬರುತ್ತದೆ, ಮುಖ್ಯವಾಗಿ ಟೈಪ್ 1 ಮಧುಮೇಹ ರೋಗಿಗಳಿಗೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ರೋಗಿಗೆ 4-5 ತುಂಡು ಸಕ್ಕರೆ, ಸಿಹಿತಿಂಡಿಗಳು, ಸಿಹಿ ಬಿಸಿ ಚಹಾ ಅಥವಾ ಅನಿಲದೊಂದಿಗೆ ಸಿಹಿ ನೀರನ್ನು ನೀಡಬಹುದು.
ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ (ಅಧಿಕ) ಕ್ರಮೇಣ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ (ಒಂದು ಗಂಟೆಯಿಂದ ಹಲವಾರು ದಿನಗಳವರೆಗೆ) ಮತ್ತು ವಾಕರಿಕೆ, ವಾಂತಿ, ಹಸಿವಿನ ಕೊರತೆ, ಬಾಯಾರಿಕೆ, ಒಣ ಚರ್ಮ, ಉಸಿರಾಟದ ತೊಂದರೆಗಳ ತೀವ್ರ ಭಾವನೆಯ ನೋಟದಲ್ಲಿ ವ್ಯಕ್ತವಾಗುತ್ತದೆ. ರೋಗಿಯು ಆಲಸ್ಯ, ಪ್ರತಿಬಂಧಕವಾಗುತ್ತದೆ. ದೀರ್ಘಕಾಲದ ಕಾಯಿಲೆಯ ಒತ್ತಡ ಅಥವಾ ಉಲ್ಬಣದಿಂದ ಈ ಸ್ಥಿತಿಯನ್ನು ಪ್ರಚೋದಿಸಬಹುದು. ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾದೊಂದಿಗೆ, ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದನ್ನು ನೀಡಲಾಗುತ್ತದೆ ಮತ್ತು ಪಾನೀಯವನ್ನು ನೀಡಲಾಗುತ್ತದೆ. ರೋಗಿಗಳನ್ನು ನೋಡಿಕೊಳ್ಳುವಾಗ, ಪ್ರತಿ ಎರಡು ಗಂಟೆಗಳಿಗೊಮ್ಮೆ ನಿಯಮಿತವಾಗಿ ಸಕ್ಕರೆ ಮಾಪನಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ ಮತ್ತು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಸಾಮಾನ್ಯವಾಗುವವರೆಗೆ ಇನ್ಸುಲಿನ್ ಅನ್ನು ನಿಯಮಿತವಾಗಿ ನೀಡಲಾಗುತ್ತದೆ. ಸಕ್ಕರೆ ಮಟ್ಟ ಇಳಿಯದಿದ್ದರೆ, ರೋಗಿಯನ್ನು ತಕ್ಷಣ ಆಸ್ಪತ್ರೆಗೆ ಸೇರಿಸಬೇಕು.
ಕಳೆದ ಮೂವತ್ತು ವರ್ಷಗಳಲ್ಲಿ ಮಧುಮೇಹಶಾಸ್ತ್ರದ ಪ್ರಮುಖ ಸಾಧನೆಯೆಂದರೆ ದಾದಿಯರ ಹೆಚ್ಚುತ್ತಿರುವ ಪಾತ್ರ ಮತ್ತು ಮಧುಮೇಹದಲ್ಲಿ ಅವರ ಪರಿಣತಿಯ ಸಂಘಟನೆಯಾಗಿದೆ, ಅಂತಹ ದಾದಿಯರು ಮಧುಮೇಹ ರೋಗಿಗಳಿಗೆ ಉತ್ತಮ-ಗುಣಮಟ್ಟದ ಆರೈಕೆಯನ್ನು ಒದಗಿಸುತ್ತಾರೆ, ಆಸ್ಪತ್ರೆಗಳು, ಸಾಮಾನ್ಯ ವೈದ್ಯರು ಮತ್ತು ಹೊರರೋಗಿಗಳ ಸಂವಹನವನ್ನು ಆಯೋಜಿಸುತ್ತಾರೆ ಮತ್ತು ರೋಗಿಗಳಿಗೆ ತರಬೇತಿ ನೀಡುತ್ತಾರೆ.
ಮಧುಮೇಹ ಆರೈಕೆಯಲ್ಲಿ ಪರಿಣತಿ ಹೊಂದಿರುವ ದಾದಿಯರ ಜವಾಬ್ದಾರಿಗಳು ಸಲಹೆಗಾರರ ಜವಾಬ್ದಾರಿಯನ್ನು ಹೋಲುತ್ತವೆ.
ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳ ಜೀವನದ ಗುಣಮಟ್ಟವನ್ನು ಸುಧಾರಿಸಲು, ದಾದಿಯೊಬ್ಬರು ಹೀಗೆ ಮಾಡಬೇಕಾಗುತ್ತದೆ:
- ? ರೋಗದ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣಗಳು ಮತ್ತು ಅದರ ತೊಡಕುಗಳನ್ನು ವಿವರಿಸಿ.
- ? ಚಿಕಿತ್ಸೆಯ ತತ್ವಗಳನ್ನು ರೂಪಿಸಿ, ಸರಳವಾದ ಮೂಲಭೂತ ನಿಯಮಗಳಿಂದ ಪ್ರಾರಂಭಿಸಿ ಮತ್ತು ಚಿಕಿತ್ಸೆ ಮತ್ತು ವೀಕ್ಷಣೆಗಾಗಿ ಕ್ರಮೇಣ ಶಿಫಾರಸುಗಳನ್ನು ವಿಸ್ತರಿಸುವುದು, ರೋಗದ ಸ್ವತಂತ್ರ ನಿಯಂತ್ರಣಕ್ಕೆ ರೋಗಿಗಳನ್ನು ಸಿದ್ಧಪಡಿಸುವುದು.
- ? ಸರಿಯಾದ ಪೋಷಣೆ ಮತ್ತು ಜೀವನಶೈಲಿಯ ಬದಲಾವಣೆಗಳಿಗೆ ರೋಗಿಗಳಿಗೆ ವಿವರವಾದ ಶಿಫಾರಸುಗಳನ್ನು ಒದಗಿಸಿ.
- ? ರೋಗಿಗಳಿಗೆ ಅಗತ್ಯವಾದ ಸಾಹಿತ್ಯವನ್ನು ಶಿಫಾರಸು ಮಾಡಿ.
ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯ ಒಂದು ಲಕ್ಷಣವೆಂದರೆ ರೋಗಿಯು ಸ್ವತಂತ್ರವಾಗಿ ಜೀವನಕ್ಕೆ ಸಂಕೀರ್ಣ ಚಿಕಿತ್ಸೆಯನ್ನು ನಡೆಸಬೇಕಾಗುತ್ತದೆ. ಇದನ್ನು ಮಾಡಲು, ಅವನು ತನ್ನ ಅನಾರೋಗ್ಯದ ಎಲ್ಲಾ ಅಂಶಗಳ ಬಗ್ಗೆ ಜ್ಞಾನ ಹೊಂದಿರಬೇಕು ಮತ್ತು ನಿರ್ದಿಷ್ಟ ಪರಿಸ್ಥಿತಿಗೆ ಅನುಗುಣವಾಗಿ ಚಿಕಿತ್ಸೆಯನ್ನು ಬದಲಾಯಿಸಲು ಶಕ್ತನಾಗಿರಬೇಕು - ಮತ್ತು ದಾದಿಯೊಬ್ಬರು ಇದಕ್ಕೆ ಸಹಾಯ ಮಾಡಬೇಕು.
ಯಾವುದೇ ಚಿಕಿತ್ಸಕ ಕ್ರಮಗಳನ್ನು ಯೋಜಿಸುವಾಗ ಮಧುಮೇಹ ರೋಗಿಗಳ ಜೀವನದ ಗುಣಮಟ್ಟದ ಮೌಲ್ಯಮಾಪನವನ್ನು ಕೈಗೊಳ್ಳಬೇಕು.
ಮಧುಮೇಹದ ತೊಡಕುಗಳು ಜೀವನದ ಗುಣಮಟ್ಟವನ್ನು ಹೆಚ್ಚು ಹದಗೆಡಿಸುತ್ತವೆ, ಜೀವನದ ಗುಣಮಟ್ಟದ ಗ್ಲೈಸೆಮಿಕ್ ನಿಯಂತ್ರಣವನ್ನು ಸುಧಾರಿಸುವ ತೀವ್ರವಾದ ತಂತ್ರಗಳು ಕಡಿಮೆಯಾಗುವುದಿಲ್ಲ.
ರೋಗವನ್ನು ಸ್ವತಂತ್ರವಾಗಿ ನಿರ್ವಹಿಸುವ ಅವಕಾಶವನ್ನು ರೋಗಿಗೆ ಒದಗಿಸುವ ಮೂಲಕ ಜೀವನದ ಗುಣಮಟ್ಟವು ಧನಾತ್ಮಕವಾಗಿ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ಈ ಸಾಧ್ಯತೆಯು ಆರೋಗ್ಯ ಸೇವೆ ಒದಗಿಸುವವರು, ಮಧುಮೇಹ ನೀತಿ ಮತ್ತು ದೀರ್ಘಕಾಲದ .ಷಧವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ವೈದ್ಯಕೀಯ ಸಿಬ್ಬಂದಿ ರೋಗಿಯ ಧ್ವನಿಯನ್ನು ಆಲಿಸಿದರೆ ರೋಗಿಗಳು ಸ್ವತಃ ಸರಿಯಾದ ನೀತಿಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಬಹುದು. ಅಂತಹ ಕೆಲಸದ ಅನುಭವವು ಅಸ್ತಿತ್ವದಲ್ಲಿದೆ, ಇದನ್ನು ಮನಶ್ಶಾಸ್ತ್ರಜ್ಞರ ಸಹಾಯದಿಂದ ನಡೆಸಲಾಗುತ್ತದೆ.
ರೋಗಶಾಸ್ತ್ರ, ರೋಗಕಾರಕತೆ, ಬೆಳವಣಿಗೆಯ ಹಂತಗಳು ಮತ್ತು ರೋಗದ ಲಕ್ಷಣಗಳು. ಚಿಕಿತ್ಸೆಯ ವಿಧಾನಗಳು, ತಡೆಗಟ್ಟುವ ಪುನರ್ವಸತಿ, ತೊಂದರೆಗಳು ಮತ್ತು ಮಧುಮೇಹ ರೋಗಿಗಳ ತುರ್ತು ಪರಿಸ್ಥಿತಿಗಳು. ಆಹಾರ ಮತ್ತು drug ಷಧ ಚಿಕಿತ್ಸೆಯ ಮೂಲ ತತ್ವಗಳು. ದೈಹಿಕ ಚಟುವಟಿಕೆಯ ಪ್ರಯೋಜನಗಳು.
| ಶಿರೋನಾಮೆ | Ine ಷಧಿ |
| ವೀಕ್ಷಿಸಿ | ಟರ್ಮ್ ಪೇಪರ್ |
| ಭಾಷೆ | ರಷ್ಯನ್ |
| ದಿನಾಂಕವನ್ನು ಸೇರಿಸಲಾಗಿದೆ | 26.10.2014 |
ಅಧ್ಯಾಯ 1. ಸಂಶೋಧನೆಯ ವಿಷಯದ ಬಗ್ಗೆ ಸಾಹಿತ್ಯ ವಿಮರ್ಶೆ
1.1 ಟೈಪ್ I ಡಯಾಬಿಟಿಸ್
1.2 ಮಧುಮೇಹದ ವರ್ಗೀಕರಣ
1.3 ಮಧುಮೇಹದ ರೋಗಶಾಸ್ತ್ರ
4.4 ಮಧುಮೇಹದ ರೋಗಕಾರಕ
1.5 ಟೈಪ್ 1 ಮಧುಮೇಹದ ಬೆಳವಣಿಗೆಯ ಹಂತಗಳು
1.6 ಮಧುಮೇಹದ ಲಕ್ಷಣಗಳು
7.7 ಮಧುಮೇಹಕ್ಕೆ ಚಿಕಿತ್ಸೆ
1.8 ಮಧುಮೇಹಕ್ಕೆ ತುರ್ತು ಪರಿಸ್ಥಿತಿಗಳು
1.9 ಮಧುಮೇಹದ ತೊಂದರೆಗಳು ಮತ್ತು ಅವುಗಳ ತಡೆಗಟ್ಟುವಿಕೆ
1.10 ಮಧುಮೇಹದಲ್ಲಿ ವ್ಯಾಯಾಮ ಮಾಡಿ
ಅಧ್ಯಾಯ 2. ಪ್ರಾಯೋಗಿಕ ಭಾಗ
1.1 ಅಧ್ಯಯನದ ಸ್ಥಳ
2.2 ಅಧ್ಯಯನದ ವಸ್ತು
3.3 ಸಂಶೋಧನಾ ವಿಧಾನಗಳು
4.4 ಸಂಶೋಧನಾ ಫಲಿತಾಂಶಗಳು
G. G ಜಿಬಿಯು ಆರ್ಎಂಇ ಡಿಆರ್ಕೆಬಿಯಲ್ಲಿ "ಸ್ಕೂಲ್ ಆಫ್ ಡಯಾಬಿಟಿಸ್" ನ ಅನುಭವ
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (ಡಿಎಂ) ಆಧುನಿಕ .ಷಧದ ಪ್ರಮುಖ ವೈದ್ಯಕೀಯ ಮತ್ತು ಸಾಮಾಜಿಕ ಸಮಸ್ಯೆಗಳಲ್ಲಿ ಒಂದಾಗಿದೆ. ವ್ಯಾಪಕ ಹರಡುವಿಕೆ, ರೋಗಿಗಳ ಆರಂಭಿಕ ಅಂಗವೈಕಲ್ಯ ಮತ್ತು ಹೆಚ್ಚಿನ ಮರಣ ಪ್ರಮಾಣವು ಮಧುಮೇಹವನ್ನು ವಿಶೇಷ ಸಾಂಕ್ರಾಮಿಕವಲ್ಲದ ಕಾಯಿಲೆಯ ಸಾಂಕ್ರಾಮಿಕ ರೋಗವೆಂದು ಪರಿಗಣಿಸಲು ಡಬ್ಲ್ಯುಎಚ್ಒ ತಜ್ಞರಿಗೆ ಆಧಾರವಾಗಿದೆ ಮತ್ತು ಅದನ್ನು ಎದುರಿಸಲು ರಾಷ್ಟ್ರೀಯ ಆರೋಗ್ಯ ವ್ಯವಸ್ಥೆಗಳ ಆದ್ಯತೆಯೆಂದು ಪರಿಗಣಿಸಲಾಗಿದೆ.
ಇತ್ತೀಚಿನ ವರ್ಷಗಳಲ್ಲಿ, ಎಲ್ಲಾ ಹೆಚ್ಚು ಅಭಿವೃದ್ಧಿ ಹೊಂದಿದ ದೇಶಗಳಲ್ಲಿ ಮಧುಮೇಹವು ಗಮನಾರ್ಹವಾಗಿ ಹೆಚ್ಚಾಗಿದೆ. ಮಧುಮೇಹ ರೋಗಿಗಳಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವ ಆರ್ಥಿಕ ವೆಚ್ಚಗಳು ಮತ್ತು ಅದರ ತೊಡಕುಗಳು ಖಗೋಳ ಅಂಕಿಅಂಶಗಳನ್ನು ತಲುಪುತ್ತವೆ.
ಟೈಪ್ I ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ) ಬಾಲ್ಯದಲ್ಲಿ ಸಾಮಾನ್ಯವಾಗಿ ಕಂಡುಬರುವ ಅಂತಃಸ್ರಾವಕ ಕಾಯಿಲೆಗಳಲ್ಲಿ ಒಂದಾಗಿದೆ. ರೋಗಿಗಳಲ್ಲಿ, ಮಕ್ಕಳು 4-5% ರಷ್ಟಿದ್ದಾರೆ.
ಬಹುತೇಕ ಪ್ರತಿಯೊಂದು ದೇಶಕ್ಕೂ ರಾಷ್ಟ್ರೀಯ ಮಧುಮೇಹ ಕಾರ್ಯಕ್ರಮವಿದೆ. 1996 ರಲ್ಲಿ, ರಷ್ಯಾದ ಒಕ್ಕೂಟದ ಅಧ್ಯಕ್ಷರ ತೀರ್ಪಿನ ಪ್ರಕಾರ “ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಹೊಂದಿರುವ ವ್ಯಕ್ತಿಗಳಿಗೆ ರಾಜ್ಯ ಬೆಂಬಲದ ಕ್ರಮಗಳು”, ಫೆಡರಲ್ ಪ್ರೋಗ್ರಾಂ “ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್” ಅನ್ನು ಅಂಗೀಕರಿಸಲಾಯಿತು, ನಿರ್ದಿಷ್ಟವಾಗಿ, ಮಧುಮೇಹ ಸೇವೆಯ ಸಂಘಟನೆ, ರೋಗಿಗಳಿಗೆ drug ಷಧಿ ಪೂರೈಕೆ ಮತ್ತು ಮಧುಮೇಹ ತಡೆಗಟ್ಟುವಿಕೆ ಸೇರಿದಂತೆ. 2002 ರಲ್ಲಿ, ಫೆಡರಲ್ ಟಾರ್ಗೆಟ್ ಪ್ರೋಗ್ರಾಂ "ಡಯಾಬಿಟಿಸ್" ಅನ್ನು ಮತ್ತೆ ಅಳವಡಿಸಲಾಯಿತು.
ಪ್ರಸ್ತುತತೆ: ಮಧುಮೇಹದ ಸಮಸ್ಯೆಯನ್ನು ರೋಗದ ಗಮನಾರ್ಹ ಹರಡುವಿಕೆಯಿಂದ ಮೊದಲೇ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ, ಜೊತೆಗೆ ಇದು ಸಂಕೀರ್ಣವಾದ ಕಾಯಿಲೆಗಳು ಮತ್ತು ತೊಡಕುಗಳು, ಆರಂಭಿಕ ಅಂಗವೈಕಲ್ಯ ಮತ್ತು ಮರಣದ ಬೆಳವಣಿಗೆಗೆ ಆಧಾರವಾಗಿದೆ.
ಉದ್ದೇಶ: ಮಧುಮೇಹ ರೋಗಿಗಳಿಗೆ ಶುಶ್ರೂಷೆಯ ಆರೈಕೆಯ ವೈಶಿಷ್ಟ್ಯಗಳನ್ನು ಅಧ್ಯಯನ ಮಾಡುವುದು.
1. ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳ ರೋಗಶಾಸ್ತ್ರ, ರೋಗಕಾರಕ, ಕ್ಲಿನಿಕಲ್ ರೂಪಗಳು, ಚಿಕಿತ್ಸಾ ವಿಧಾನಗಳು, ತಡೆಗಟ್ಟುವ ಪುನರ್ವಸತಿ, ತೊಡಕುಗಳು ಮತ್ತು ತುರ್ತು ಪರಿಸ್ಥಿತಿಗಳ ಮಾಹಿತಿಯ ಮೂಲಗಳನ್ನು ಅಧ್ಯಯನ ಮಾಡುವುದು.
2. ಮಧುಮೇಹ ರೋಗಿಗಳಲ್ಲಿನ ಮುಖ್ಯ ಸಮಸ್ಯೆಗಳನ್ನು ಗುರುತಿಸಿ.
3. ಮಧುಮೇಹ ಶಾಲೆಯಲ್ಲಿ ಮಧುಮೇಹ ರೋಗಿಗಳ ಶಿಕ್ಷಣದ ಅಗತ್ಯವನ್ನು ತೋರಿಸಿ.
4. ಆಹಾರ ಚಿಕಿತ್ಸೆ, ಸ್ವಯಂ ನಿಯಂತ್ರಣ, ಮಾನಸಿಕ ಹೊಂದಾಣಿಕೆ ಮತ್ತು ದೈಹಿಕ ಚಟುವಟಿಕೆಯ ಮೂಲ ತಂತ್ರಗಳ ಬಗ್ಗೆ ತಡೆಗಟ್ಟುವ ಚರ್ಚೆಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವುದು.
5. ರೋಗಿಗಳಲ್ಲಿ ಸಂಭಾಷಣೆ ಡೇಟಾವನ್ನು ಪರೀಕ್ಷಿಸಿ.
6. ಚರ್ಮದ ಆರೈಕೆ, ದೈಹಿಕ ಚಟುವಟಿಕೆಯ ಪ್ರಯೋಜನಗಳ ಬಗ್ಗೆ ಜ್ಞಾನವನ್ನು ಹೆಚ್ಚಿಸಲು ಮೆಮೊಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಿ.
7. ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಜಿಬಿಯು ಆರ್ಎಂಇ ಡಿಆರ್ಕೆಬಿ ಶಾಲೆಯ ಅನುಭವದ ಪರಿಚಯ.
ಅಧ್ಯಾಯ 1. ಸಂಶೋಧನೆಯ ವಿಷಯದ ಬಗ್ಗೆ ಸಾಹಿತ್ಯ ವಿಮರ್ಶೆ
1.1 ಟೈಪ್ I ಡಯಾಬಿಟಿಸ್
ಟೈಪ್ I ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (ಐಡಿಡಿಎಂ) ಎನ್ನುವುದು ಪ್ಯಾಂಕ್ರಿಯಾಟಿಕ್ ಬಿ ಜೀವಕೋಶಗಳಿಗೆ ಹಾನಿಯಾಗುವುದರಿಂದ ಸಂಪೂರ್ಣ ಅಥವಾ ಸಾಪೇಕ್ಷ ಇನ್ಸುಲಿನ್ ಕೊರತೆಯಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟ ಒಂದು ಸ್ವಯಂ ನಿರೋಧಕ ಕಾಯಿಲೆಯಾಗಿದೆ. ಈ ಪ್ರಕ್ರಿಯೆಯ ಬೆಳವಣಿಗೆಯಲ್ಲಿ, ಆನುವಂಶಿಕ ಪ್ರವೃತ್ತಿ ಮತ್ತು ಪರಿಸರ ಅಂಶಗಳು ಮುಖ್ಯವಾಗಿವೆ.
ಮಕ್ಕಳಲ್ಲಿ ಐಡಿಡಿಎಂ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುವ ಪ್ರಮುಖ ಅಂಶಗಳು:
ವೈರಲ್ ಸೋಂಕುಗಳು (ಎಂಟರೊವೈರಸ್, ರುಬೆಲ್ಲಾ ವೈರಸ್, ಮಂಪ್ಸ್, ಕಾಕ್ಸ್ಸಾಕಿ ಬಿ ವೈರಸ್, ಇನ್ಫ್ಲುಯೆನ್ಸ ವೈರಸ್),
ಗರ್ಭಾಶಯದ ಸೋಂಕುಗಳು (ಸೈಟೊಮೆಗಾಲೊವೈರಸ್),
ನೈಸರ್ಗಿಕ ಆಹಾರದ ಅವಧಿಯ ಕೊರತೆ ಅಥವಾ ಕಡಿತ,
ವಿವಿಧ ರೀತಿಯ ಒತ್ತಡ
ಆಹಾರದಲ್ಲಿ ವಿಷಕಾರಿ ಏಜೆಂಟ್ ಇರುವಿಕೆ.
ಟೈಪ್ I ಡಯಾಬಿಟಿಸ್ನಲ್ಲಿ (ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ), ಕಟ್ಟುನಿಟ್ಟಾದ ಆಹಾರ ಮತ್ತು ಆಹಾರದ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಹೊರಗಿನಿಂದ ನಿಯಮಿತವಾಗಿ ಇನ್ಸುಲಿನ್ ಅನ್ನು ನೀಡುವುದು ಒಂದೇ ಚಿಕಿತ್ಸೆಯಾಗಿದೆ.
ಟೈಪ್ I ಮಧುಮೇಹವು 25-30 ವಯಸ್ಸಿನ ನಡುವೆ ಕಂಡುಬರುತ್ತದೆ, ಆದರೆ ಯಾವುದೇ ವಯಸ್ಸಿನಲ್ಲಿ ಸಂಭವಿಸಬಹುದು: ಶೈಶವಾವಸ್ಥೆಯಲ್ಲಿ, ಮತ್ತು ನಲವತ್ತು ಮತ್ತು 70 ರಲ್ಲಿ.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ರೋಗನಿರ್ಣಯವನ್ನು ಎರಡು ಮುಖ್ಯ ಸೂಚಕಗಳ ಪ್ರಕಾರ ಮಾಡಲಾಗುತ್ತದೆ: ರಕ್ತ ಮತ್ತು ಮೂತ್ರದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಮಟ್ಟ.
ಸಾಮಾನ್ಯವಾಗಿ, ಮೂತ್ರಪಿಂಡದಲ್ಲಿ ಶೋಧನೆಯಿಂದ ಗ್ಲೂಕೋಸ್ ವಿಳಂಬವಾಗುತ್ತದೆ ಮತ್ತು ಮೂತ್ರಪಿಂಡದ ಫಿಲ್ಟರ್ ಎಲ್ಲಾ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಉಳಿಸಿಕೊಳ್ಳುವುದರಿಂದ ಮೂತ್ರದಲ್ಲಿನ ಸಕ್ಕರೆ ಪತ್ತೆಯಾಗುವುದಿಲ್ಲ. ಮತ್ತು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವು 8.8--9.9 mmol / L ಗಿಂತ ಹೆಚ್ಚಿದ್ದರೆ, ಮೂತ್ರಪಿಂಡದ ಫಿಲ್ಟರ್ ಸಕ್ಕರೆಯನ್ನು ಮೂತ್ರಕ್ಕೆ ರವಾನಿಸಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ. ವಿಶೇಷ ಪರೀಕ್ಷಾ ಪಟ್ಟಿಗಳನ್ನು ಬಳಸಿ ಮೂತ್ರದಲ್ಲಿ ಇದರ ಉಪಸ್ಥಿತಿಯನ್ನು ನಿರ್ಧರಿಸಬಹುದು. ಮೂತ್ರದಲ್ಲಿ ಇದು ಪತ್ತೆಯಾಗಲು ಪ್ರಾರಂಭವಾಗುವ ಕನಿಷ್ಠ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಮೂತ್ರಪಿಂಡದ ಮಿತಿ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ.
ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ (ಹೈಪರ್ ಗ್ಲೈಸೆಮಿಯಾ) 9-10 ಎಂಎಂಒಎಲ್ / ಲೀ ಗೆ ಹೆಚ್ಚಳವು ಮೂತ್ರದಲ್ಲಿ (ಗ್ಲುಕೋಸುರಿಯಾ) ವಿಸರ್ಜನೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಮೂತ್ರದಲ್ಲಿ ಹೊರಹಾಕಲ್ಪಡುವುದರಿಂದ, ಗ್ಲೂಕೋಸ್ ಅದರೊಂದಿಗೆ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದ ನೀರು ಮತ್ತು ಖನಿಜ ಲವಣಗಳನ್ನು ಒಯ್ಯುತ್ತದೆ. ದೇಹದಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಕೊರತೆ ಮತ್ತು ಜೀವಕೋಶಗಳಿಗೆ ಗ್ಲೂಕೋಸ್ ಪ್ರವೇಶಿಸುವ ಅಸಾಧ್ಯತೆಯ ಪರಿಣಾಮವಾಗಿ, ಎರಡನೆಯದು ಶಕ್ತಿಯ ಹಸಿವಿನ ಸ್ಥಿತಿಯಲ್ಲಿರುವುದರಿಂದ ದೇಹದ ಕೊಬ್ಬನ್ನು ಶಕ್ತಿಯ ಮೂಲವಾಗಿ ಬಳಸಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ. ಕೊಬ್ಬಿನ ಸ್ಥಗಿತ ಉತ್ಪನ್ನಗಳು - ಕೀಟೋನ್ ದೇಹಗಳು ಮತ್ತು ನಿರ್ದಿಷ್ಟವಾಗಿ ಅಸಿಟೋನ್ ರಕ್ತ ಮತ್ತು ಮೂತ್ರದಲ್ಲಿ ಸಂಗ್ರಹವಾಗುತ್ತವೆ, ಇದು ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ದೀರ್ಘಕಾಲದ ಕಾಯಿಲೆಯಾಗಿದ್ದು, ಜೀವಿತಾವಧಿಯಲ್ಲಿ ಅನಾರೋಗ್ಯವನ್ನು ಅನುಭವಿಸುವುದು ಅಸಾಧ್ಯ. ಆದ್ದರಿಂದ, ತರಬೇತಿಯ ಸಮಯದಲ್ಲಿ, “ಅನಾರೋಗ್ಯ”, “ಅನಾರೋಗ್ಯ” ಎಂಬ ಪದಗಳನ್ನು ತ್ಯಜಿಸುವುದು ಅವಶ್ಯಕ. ಬದಲಾಗಿ, ಮಧುಮೇಹವು ಒಂದು ರೋಗವಲ್ಲ, ಆದರೆ ಒಂದು ಜೀವನ ವಿಧಾನ ಎಂದು ಒತ್ತಿಹೇಳಬೇಕಾಗಿದೆ.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳನ್ನು ನಿರ್ವಹಿಸುವ ವಿಶಿಷ್ಟತೆಯೆಂದರೆ, ಚಿಕಿತ್ಸೆಯ ಫಲಿತಾಂಶಗಳನ್ನು ಸಾಧಿಸುವಲ್ಲಿ ಮುಖ್ಯ ಪಾತ್ರವನ್ನು ರೋಗಿಗೆ ನಿಗದಿಪಡಿಸಲಾಗಿದೆ. ಆದ್ದರಿಂದ, ನಿರ್ದಿಷ್ಟ ಪರಿಸ್ಥಿತಿಗೆ ಅನುಗುಣವಾಗಿ ಚಿಕಿತ್ಸೆಯ ಕಟ್ಟುಪಾಡುಗಳನ್ನು ಸರಿಹೊಂದಿಸಲು ಅವನು ತನ್ನ ಅನಾರೋಗ್ಯದ ಎಲ್ಲಾ ಅಂಶಗಳ ಬಗ್ಗೆ ಜ್ಞಾನ ಹೊಂದಿರಬೇಕು. ಅನೇಕ ವಿಷಯಗಳಲ್ಲಿ ರೋಗಿಗಳು ತಮ್ಮ ಆರೋಗ್ಯದ ಸ್ಥಿತಿಯ ಜವಾಬ್ದಾರಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳಬೇಕಾಗುತ್ತದೆ, ಮತ್ತು ಅವರಿಗೆ ಸೂಕ್ತ ತರಬೇತಿ ನೀಡಿದರೆ ಮಾತ್ರ ಇದು ಸಾಧ್ಯ.
ಅನಾರೋಗ್ಯದ ಮಗುವಿನ ಆರೋಗ್ಯ ಸ್ಥಿತಿಗೆ ಪೋಷಕರು ದೊಡ್ಡ ಜವಾಬ್ದಾರಿಯನ್ನು ಹೊಂದಿದ್ದಾರೆ, ಏಕೆಂದರೆ ಅವರ ಆರೋಗ್ಯ ಮತ್ತು ಯೋಗಕ್ಷೇಮ ಮಾತ್ರವಲ್ಲ, ಅವರ ಇಡೀ ಜೀವನ ಮುನ್ನರಿವು ಮಧುಮೇಹ ವಿಷಯಗಳಲ್ಲಿ ಅವರ ಸಾಕ್ಷರತೆ ಮತ್ತು ಮಗುವಿನ ಸರಿಯಾದ ನಡವಳಿಕೆಯ ಮೇಲೆ ಅವಲಂಬಿತವಾಗಿರುತ್ತದೆ.
ಪ್ರಸ್ತುತ, ಮಧುಮೇಹವು ಇನ್ನು ಮುಂದೆ ರೋಗವಲ್ಲ, ಅದು ರೋಗಿಗಳಿಗೆ ಸಾಮಾನ್ಯವಾಗಿ ವಾಸಿಸಲು, ಕೆಲಸ ಮಾಡಲು ಮತ್ತು ಕ್ರೀಡೆಗಳನ್ನು ಆಡುವ ಅವಕಾಶವನ್ನು ಕಸಿದುಕೊಳ್ಳುತ್ತದೆ. ಆಧುನಿಕ ಚಿಕಿತ್ಸಾ ಆಯ್ಕೆಗಳೊಂದಿಗೆ ನೀವು ಆಹಾರ ಮತ್ತು ಸರಿಯಾದ ಕಟ್ಟುಪಾಡುಗಳನ್ನು ಅನುಸರಿಸಿದರೆ, ರೋಗಿಯ ಜೀವನವು ಆರೋಗ್ಯವಂತ ಜನರ ಜೀವನಕ್ಕಿಂತ ಹೆಚ್ಚು ಭಿನ್ನವಾಗಿರುವುದಿಲ್ಲ. ಡಯಾಬಿಟಾಲಜಿಯ ಬೆಳವಣಿಗೆಯ ಪ್ರಸ್ತುತ ಹಂತದಲ್ಲಿ ರೋಗಿಗಳ ಶಿಕ್ಷಣವು ಅಗತ್ಯವಾದ ಅಂಶವಾಗಿದೆ ಮತ್ತು drug ಷಧ ಚಿಕಿತ್ಸೆಯ ಜೊತೆಗೆ ಮಧುಮೇಹ ರೋಗಿಗಳ ಯಶಸ್ವಿ ಚಿಕಿತ್ಸೆಯ ಕೀಲಿಯಾಗಿದೆ.
ಮಧುಮೇಹ ನಿರ್ವಹಣೆಯ ಆಧುನಿಕ ಪರಿಕಲ್ಪನೆಯು ಈ ರೋಗವನ್ನು ನಿರ್ದಿಷ್ಟ ಜೀವನಶೈಲಿಯಾಗಿ ಪರಿಗಣಿಸುತ್ತದೆ. ಪ್ರಸ್ತುತ ನಿಗದಿಪಡಿಸಿದ ಕಾರ್ಯಗಳ ಪ್ರಕಾರ, ಮಧುಮೇಹ ಆರೈಕೆಯ ಪರಿಣಾಮಕಾರಿ ವ್ಯವಸ್ಥೆಯ ಅಸ್ತಿತ್ವವು ಈ ರೀತಿಯ ಗುರಿಗಳ ಸಾಧನೆಗೆ ಒದಗಿಸುತ್ತದೆ:
ಮಧುಮೇಹದ ತೀವ್ರ ಮತ್ತು ದೀರ್ಘಕಾಲದ ತೊಡಕುಗಳನ್ನು ತೊಡೆದುಹಾಕಲು ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳ ಸಂಪೂರ್ಣ ಅಥವಾ ಬಹುತೇಕ ಸಾಮಾನ್ಯೀಕರಣ,
ರೋಗಿಯ ಜೀವನದ ಗುಣಮಟ್ಟವನ್ನು ಸುಧಾರಿಸುವುದು.
ಈ ಸಮಸ್ಯೆಗಳನ್ನು ಪರಿಹರಿಸಲು ಪ್ರಾಥಮಿಕ ಆರೈಕೆ ಕೆಲಸಗಾರರಿಂದ ಸಾಕಷ್ಟು ಶ್ರಮ ಬೇಕಾಗುತ್ತದೆ. ರೋಗಿಗಳಿಗೆ ಶುಶ್ರೂಷಾ ಆರೈಕೆಯ ಗುಣಮಟ್ಟವನ್ನು ಸುಧಾರಿಸುವ ಪರಿಣಾಮಕಾರಿ ಸಾಧನವಾಗಿ ತರಬೇತಿಯತ್ತ ಗಮನ ಹರಿಸುವುದು ರಷ್ಯಾದ ಎಲ್ಲಾ ಪ್ರದೇಶಗಳಲ್ಲಿ ಬೆಳೆಯುತ್ತಿದೆ.
1.2 ಮಧುಮೇಹದ ವರ್ಗೀಕರಣ
I. ಕ್ಲಿನಿಕಲ್ ರೂಪಗಳು:
1. ಪ್ರಾಥಮಿಕ: ಆನುವಂಶಿಕ, ಅಗತ್ಯ (ಸ್ಥೂಲಕಾಯತೆಯೊಂದಿಗೆ ಅಥವಾ ಇಲ್ಲದೆ).
2. ದ್ವಿತೀಯಕ (ರೋಗಲಕ್ಷಣ): ಪಿಟ್ಯುಟರಿ, ಸ್ಟೀರಾಯ್ಡ್, ಥೈರಾಯ್ಡ್, ಮೂತ್ರಜನಕಾಂಗ, ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿ (ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಉರಿಯೂತ, ಗೆಡ್ಡೆಯ ಗಾಯ ಅಥವಾ ತೆಗೆಯುವಿಕೆ), ಕಂಚು (ಹಿಮೋಕ್ರೊಮಾಟೋಸಿಸ್ನೊಂದಿಗೆ).
3. ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರ ಮಧುಮೇಹ (ಗರ್ಭಾವಸ್ಥೆ).
II. ತೀವ್ರತೆಯಿಂದ:
3. ತೀವ್ರ ಕೋರ್ಸ್.
III. ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ವಿಧಗಳು (ಕೋರ್ಸ್ನ ಸ್ವರೂಪ):
ಟೈಪ್ 1 - ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ (ಆಸಿಡೋಸಿಸ್ ಮತ್ತು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಪ್ರವೃತ್ತಿಯನ್ನು ಹೊಂದಿರುವ ಲೇಬಲ್, ಹೆಚ್ಚಾಗಿ ಯುವಕರು),
ಟೈಪ್ 2 - ಇನ್ಸುಲಿನ್-ಸ್ವತಂತ್ರವಲ್ಲದ (ವಯಸ್ಸಾದವರ ಸ್ಥಿರ, ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್).
IV. ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಪರಿಹಾರದ ಸ್ಥಿತಿ:
1.3 ಮಧುಮೇಹದ ರೋಗಶಾಸ್ತ್ರ
ಎಸ್ಡಿ -1 ಎಂಬುದು ಆನುವಂಶಿಕ ಪ್ರವೃತ್ತಿಯನ್ನು ಹೊಂದಿರುವ ಕಾಯಿಲೆಯಾಗಿದೆ, ಆದರೆ ರೋಗದ ಬೆಳವಣಿಗೆಗೆ ಅದರ ಕೊಡುಗೆ ಚಿಕ್ಕದಾಗಿದೆ (ಅದರ ಬೆಳವಣಿಗೆಯನ್ನು ಸುಮಾರು 1/3 ರಷ್ಟು ನಿರ್ಧರಿಸುತ್ತದೆ) - ಎಸ್ಡಿ -1 ರಲ್ಲಿ ಒಂದೇ ರೀತಿಯ ಅವಳಿಗಳಲ್ಲಿ ಹೊಂದಾಣಿಕೆ ಕೇವಲ 36% ಮಾತ್ರ. ಅನಾರೋಗ್ಯದ ತಾಯಿಯೊಂದಿಗಿನ ಮಗುವಿನಲ್ಲಿ ಸಿಡಿ -1 ಅನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಸಂಭವನೀಯತೆ 1--2%, ತಂದೆ - 3-6%, ಸಹೋದರ ಅಥವಾ ಸಹೋದರಿ - 6%. ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ದ್ವೀಪಗಳಿಗೆ ಪ್ರತಿಕಾಯಗಳು, ಗ್ಲುಟಮೇಟ್ ಡೆಕಾರ್ಬಾಕ್ಸಿಲೇಸ್ (ಜಿಎಡಿ 65) ಗೆ ಪ್ರತಿಕಾಯಗಳು ಮತ್ತು ಟೈರೋಸಿನ್ ಫಾಸ್ಫಟೇಸ್ (ಐಎ -2 ಮತ್ತು ಐಎ -2 ಸಿ) ಗೆ ಪ್ರತಿಕಾಯಗಳು ಒಳಗೊಂಡಿರುವ ಬಿ ಜೀವಕೋಶಗಳಿಗೆ ಸ್ವಯಂ ನಿರೋಧಕ ಹಾನಿಯ ಒಂದು ಅಥವಾ ಹೆಚ್ಚಿನ ಹಾಸ್ಯ ಗುರುತುಗಳು 85-90% ರೋಗಿಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತವೆ. . ಅದೇನೇ ಇದ್ದರೂ, ಬಿ ಜೀವಕೋಶಗಳ ನಾಶದಲ್ಲಿ ಮುಖ್ಯ ಪ್ರಾಮುಖ್ಯತೆಯನ್ನು ಸೆಲ್ಯುಲಾರ್ ಪ್ರತಿರಕ್ಷೆಯ ಅಂಶಗಳಿಗೆ ನೀಡಲಾಗುತ್ತದೆ. ಸಿಡಿ -1 ಎಚ್ಎಲ್ಎ ಹ್ಯಾಪ್ಲೋಟೈಪ್ಗಳಾದ ಡಿಕ್ಯೂಎ ಮತ್ತು ಡಿಕ್ಯೂಬಿಗೆ ಸಂಬಂಧಿಸಿದೆ, ಆದರೆ ಕೆಲವು ಎಚ್ಎಲ್ಎ-ಡಿಆರ್ / ಡಿಕ್ಯೂ ಆಲೀಲ್ಗಳು ರೋಗದ ಬೆಳವಣಿಗೆಗೆ ಮುಂದಾಗಬಹುದು, ಆದರೆ ಇತರವು ರಕ್ಷಣಾತ್ಮಕವಾಗಿವೆ. ಹೆಚ್ಚಿದ ಆವರ್ತನದೊಂದಿಗೆ, ಸಿಡಿ -1 ಅನ್ನು ಇತರ ಸ್ವಯಂ ನಿರೋಧಕ ಎಂಡೋಕ್ರೈನ್ (ಆಟೋಇಮ್ಯೂನ್ ಥೈರಾಯ್ಡಿಟಿಸ್, ಅಡಿಸನ್ ಕಾಯಿಲೆ) ಮತ್ತು ಎಂಡೋಕ್ರೈನ್ ಅಲ್ಲದ ಕಾಯಿಲೆಗಳಾದ ಅಲೋಪೆಸಿಯಾ, ವಿಟಲಿಗೋ, ಕ್ರೋನ್ಸ್ ಕಾಯಿಲೆ, ಸಂಧಿವಾತ ಕಾಯಿಲೆಗಳೊಂದಿಗೆ ಸಂಯೋಜಿಸಲಾಗಿದೆ.
4.4 ಮಧುಮೇಹದ ರೋಗಕಾರಕ
ಸಿಡಿ -1 ಸ್ವಯಂ ನಿರೋಧಕ ಪ್ರಕ್ರಿಯೆಯಿಂದ 80-90% ಬಿ-ಕೋಶಗಳನ್ನು ನಾಶಪಡಿಸುತ್ತದೆ. ಈ ಪ್ರಕ್ರಿಯೆಯ ವೇಗ ಮತ್ತು ತೀವ್ರತೆಯು ಗಮನಾರ್ಹವಾಗಿ ಬದಲಾಗಬಹುದು.ಹೆಚ್ಚಾಗಿ, ಮಕ್ಕಳು ಮತ್ತು ಯುವಜನರಲ್ಲಿ ರೋಗದ ಒಂದು ವಿಶಿಷ್ಟವಾದ ಕೋರ್ಸ್ನೊಂದಿಗೆ, ಈ ಪ್ರಕ್ರಿಯೆಯು ರೋಗದ ಹಿಂಸಾತ್ಮಕ ಅಭಿವ್ಯಕ್ತಿಯಿಂದ ಶೀಘ್ರವಾಗಿ ಮುಂದುವರಿಯುತ್ತದೆ, ಇದರಲ್ಲಿ ಮೊದಲ ಕ್ಲಿನಿಕಲ್ ರೋಗಲಕ್ಷಣಗಳ ಆಕ್ರಮಣದಿಂದ ಕೀಟೋಆಸಿಡೋಸಿಸ್ (ಕೀಟೋಆಸಿಡೋಟಿಕ್ ಕೋಮಾ ವರೆಗೆ) ಬೆಳವಣಿಗೆಗೆ ಕೆಲವೇ ವಾರಗಳು ಹಾದುಹೋಗಬಹುದು.
ಇತರ, ಹೆಚ್ಚು ಅಪರೂಪದ ಪ್ರಕರಣಗಳಲ್ಲಿ, ನಿಯಮದಂತೆ, 40 ವರ್ಷಕ್ಕಿಂತ ಮೇಲ್ಪಟ್ಟ ವಯಸ್ಕರಲ್ಲಿ, ಈ ಕಾಯಿಲೆಯು ಇತ್ತೀಚೆಗೆ ಸಂಭವಿಸಬಹುದು (ವಯಸ್ಕರ ಸುಪ್ತ ಸ್ವಯಂ ನಿರೋಧಕ ಮಧುಮೇಹ - ಲಾಡಾ), ರೋಗದ ಪ್ರಾರಂಭದಲ್ಲಿ, ಅಂತಹ ರೋಗಿಗಳಿಗೆ ಹೆಚ್ಚಾಗಿ ಡಿಎಂ -2 ರೋಗನಿರ್ಣಯ ಮಾಡಲಾಗುತ್ತದೆ, ಮತ್ತು ಹಲವಾರು ವರ್ಷಗಳವರೆಗೆ ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾ ಸಿದ್ಧತೆಗಳನ್ನು ಸೂಚಿಸುವ ಮೂಲಕ ಮಧುಮೇಹಕ್ಕೆ ಪರಿಹಾರವನ್ನು ಸಾಧಿಸಬಹುದು. ಆದರೆ ಭವಿಷ್ಯದಲ್ಲಿ, ಸಾಮಾನ್ಯವಾಗಿ 3 ವರ್ಷಗಳ ನಂತರ, ಸಂಪೂರ್ಣ ಇನ್ಸುಲಿನ್ ಕೊರತೆಯ ಲಕ್ಷಣಗಳಿವೆ (ತೂಕ ನಷ್ಟ, ಕೀಟೋನುರಿಯಾ, ತೀವ್ರ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ, ಸಕ್ಕರೆ ಕಡಿಮೆ ಮಾಡುವ ಮಾತ್ರೆಗಳನ್ನು ತೆಗೆದುಕೊಂಡರೂ).
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ -1 ರ ರೋಗಕಾರಕವು ಸೂಚಿಸಿದಂತೆ, ಸಂಪೂರ್ಣ ಇನ್ಸುಲಿನ್ ಕೊರತೆಯನ್ನು ಆಧರಿಸಿದೆ. ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ ಅಂಗಾಂಶಗಳಿಗೆ (ಅಡಿಪೋಸ್ ಮತ್ತು ಸ್ನಾಯು) ಪ್ರವೇಶಿಸಲು ಗ್ಲೂಕೋಸ್ನ ಅಸಮರ್ಥತೆಯು ಶಕ್ತಿಯ ಕೊರತೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಇದರ ಪರಿಣಾಮವಾಗಿ ಲಿಪೊಲಿಸಿಸ್ ಮತ್ತು ಪ್ರೋಟಿಯೋಲಿಸಿಸ್ ತೀವ್ರಗೊಳ್ಳುತ್ತವೆ, ಇದು ತೂಕ ನಷ್ಟಕ್ಕೆ ಸಂಬಂಧಿಸಿದೆ. ಗ್ಲೈಸೆಮಿಯಾದಲ್ಲಿನ ಹೆಚ್ಚಳವು ಹೈಪರೋಸ್ಮೋಲರಿಟಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಇದು ಆಸ್ಮೋಟಿಕ್ ಮೂತ್ರವರ್ಧಕ ಮತ್ತು ತೀವ್ರ ನಿರ್ಜಲೀಕರಣದೊಂದಿಗೆ ಇರುತ್ತದೆ. ಇನ್ಸುಲಿನ್ ಕೊರತೆ ಮತ್ತು ಶಕ್ತಿಯ ಕೊರತೆಯ ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ, ವ್ಯತಿರಿಕ್ತ ಹಾರ್ಮೋನುಗಳ (ಗ್ಲುಕಗನ್, ಕಾರ್ಟಿಸೋಲ್, ಬೆಳವಣಿಗೆಯ ಹಾರ್ಮೋನ್) ಉತ್ಪಾದನೆಯನ್ನು ನಿರ್ಬಂಧಿಸಲಾಗಿದೆ, ಇದು ಗ್ಲೈಸೆಮಿಯಾವನ್ನು ಹೆಚ್ಚಿಸಿದರೂ, ಗ್ಲುಕೋನೋಜೆನೆಸಿಸ್ನ ಪ್ರಚೋದನೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಅಡಿಪೋಸ್ ಅಂಗಾಂಶದಲ್ಲಿನ ವರ್ಧಿತ ಲಿಪೊಲಿಸಿಸ್ ಉಚಿತ ಕೊಬ್ಬಿನಾಮ್ಲಗಳ ಸಾಂದ್ರತೆಯಲ್ಲಿ ಗಮನಾರ್ಹ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಇನ್ಸುಲಿನ್ ಕೊರತೆಯೊಂದಿಗೆ, ಪಿತ್ತಜನಕಾಂಗದ ಲಿಪೊಸೈಂಥೆಟಿಕ್ ಸಾಮರ್ಥ್ಯವನ್ನು ನಿಗ್ರಹಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ಕೀಟೋಜೆನೆಸಿಸ್ನಲ್ಲಿ ಉಚಿತ ಕೊಬ್ಬಿನಾಮ್ಲಗಳನ್ನು ಸೇರಿಸಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ. ಕೀಟೋನ್ ದೇಹಗಳ ಸಂಗ್ರಹವು ಮಧುಮೇಹ ಕೀಟೋಸಿಸ್ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಮತ್ತು ಭವಿಷ್ಯದಲ್ಲಿ - ಕೀಟೋಆಸಿಡೋಸಿಸ್. ನಿರ್ಜಲೀಕರಣ ಮತ್ತು ಆಸಿಡೋಸಿಸ್ನಲ್ಲಿ ಪ್ರಗತಿಶೀಲ ಹೆಚ್ಚಳದೊಂದಿಗೆ, ಕೋಮಾ ಬೆಳೆಯುತ್ತದೆ, ಇದು ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆ ಮತ್ತು ಪುನರ್ಜಲೀಕರಣದ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ ಅನಿವಾರ್ಯವಾಗಿ ಸಾವಿನಲ್ಲಿ ಕೊನೆಗೊಳ್ಳುತ್ತದೆ.
1.5 ಟೈಪ್ 1 ಮಧುಮೇಹದ ಬೆಳವಣಿಗೆಯ ಹಂತಗಳು
1. ಎಚ್ಎಲ್ಎ ವ್ಯವಸ್ಥೆಗೆ ಸಂಬಂಧಿಸಿದ ಮಧುಮೇಹಕ್ಕೆ ಆನುವಂಶಿಕ ಪ್ರವೃತ್ತಿ.
2. ಕಾಲ್ಪನಿಕ ಆರಂಭಿಕ ಟಾರ್ಕ್. ವಿವಿಧ ಮಧುಮೇಹ ಅಂಶಗಳಿಂದ ಬಿ-ಕೋಶಗಳಿಗೆ ಹಾನಿ ಮತ್ತು ಪ್ರತಿರಕ್ಷಣಾ ಪ್ರಕ್ರಿಯೆಗಳ ಪ್ರಚೋದನೆ. ರೋಗಿಗಳು ಈಗಾಗಲೇ ಸಣ್ಣ ಟೈಟರ್ನಲ್ಲಿ ಐಲೆಟ್ ಕೋಶಗಳಿಗೆ ಪ್ರತಿಕಾಯಗಳನ್ನು ಹೊಂದಿದ್ದಾರೆ, ಆದರೆ ಇನ್ಸುಲಿನ್ ಸ್ರವಿಸುವಿಕೆಯು ಇನ್ನೂ ಬಳಲುತ್ತಿಲ್ಲ.
3. ಸಕ್ರಿಯ ಸ್ವಯಂ ನಿರೋಧಕ ಇನ್ಸುಲಿನ್. ಪ್ರತಿಕಾಯ ಟೈಟರ್ ಹೆಚ್ಚು, ಬಿ-ಕೋಶಗಳ ಸಂಖ್ಯೆ ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಇನ್ಸುಲಿನ್ ಸ್ರವಿಸುವಿಕೆಯು ಕಡಿಮೆಯಾಗುತ್ತದೆ.
4. ಗ್ಲೂಕೋಸ್-ಪ್ರಚೋದಿತ ಇನ್ಸುಲಿನ್ ಸ್ರವಿಸುವಿಕೆ ಕಡಿಮೆಯಾಗಿದೆ. ಒತ್ತಡದ ಸಂದರ್ಭಗಳಲ್ಲಿ, ರೋಗಿಯು ಅಸ್ಥಿರ ದುರ್ಬಲಗೊಂಡ ಗ್ಲೂಕೋಸ್ ಸಹಿಷ್ಣುತೆ (ಎನ್ಟಿಜಿ) ಮತ್ತು ದುರ್ಬಲ ಉಪವಾಸ ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ (ಎನ್ಜಿಎಫ್) ಅನ್ನು ಪತ್ತೆ ಮಾಡಬಹುದು.
5. “ಮಧುಚಂದ್ರ” ದ ಸಂಭಾವ್ಯ ಪ್ರಸಂಗವನ್ನು ಒಳಗೊಂಡಂತೆ ಮಧುಮೇಹದ ಕ್ಲಿನಿಕಲ್ ಅಭಿವ್ಯಕ್ತಿ. 90% ಕ್ಕಿಂತ ಹೆಚ್ಚು ಬಿ-ಕೋಶಗಳು ಸತ್ತ ಕಾರಣ ಇನ್ಸುಲಿನ್ ಸ್ರವಿಸುವಿಕೆಯು ತೀವ್ರವಾಗಿ ಕಡಿಮೆಯಾಗುತ್ತದೆ.
6. ಬಿ-ಕೋಶಗಳ ಸಂಪೂರ್ಣ ನಾಶ, ಇನ್ಸುಲಿನ್ ಸ್ರವಿಸುವಿಕೆಯ ಸಂಪೂರ್ಣ ನಿಲುಗಡೆ.
1.6 ಮಧುಮೇಹದ ಲಕ್ಷಣಗಳು
ಅಧಿಕ ರಕ್ತದ ಸಕ್ಕರೆ
ಅರಿಯಲಾಗದ ಬಾಯಾರಿಕೆಯ ಭಾವನೆ
ತೂಕ ನಷ್ಟವು ಆಹಾರದಲ್ಲಿನ ಬದಲಾವಣೆಯಿಂದ ಉಂಟಾಗುವುದಿಲ್ಲ,
ದೌರ್ಬಲ್ಯ, ಆಯಾಸ,
ದೃಷ್ಟಿಹೀನತೆ, ಸಾಮಾನ್ಯವಾಗಿ ಕಣ್ಣುಗಳ ಮುಂದೆ "ಬಿಳಿ ಮುಸುಕು" ರೂಪದಲ್ಲಿ,
ಕಾಲುಗಳಲ್ಲಿ ಮರಗಟ್ಟುವಿಕೆ ಮತ್ತು ಜುಮ್ಮೆನಿಸುವಿಕೆ,
ಕರು ಸ್ನಾಯುಗಳ ಕಾಲುಗಳು ಮತ್ತು ಸೆಳೆತಗಳಲ್ಲಿ ಭಾರವಾದ ಭಾವನೆ,
ಗಾಯಗಳನ್ನು ನಿಧಾನವಾಗಿ ಗುಣಪಡಿಸುವುದು ಮತ್ತು ಸಾಂಕ್ರಾಮಿಕ ರೋಗಗಳಿಂದ ದೀರ್ಘಕಾಲ ಚೇತರಿಸಿಕೊಳ್ಳುವುದು.
7.7 ಮಧುಮೇಹಕ್ಕೆ ಚಿಕಿತ್ಸೆ
ಸ್ವಯಂ ನಿಯಂತ್ರಣ ಮತ್ತು ಸ್ವಯಂ ನಿಯಂತ್ರಣದ ಪ್ರಕಾರಗಳು
ಮಧುಮೇಹದಲ್ಲಿ ಸ್ವಯಂ-ಮೇಲ್ವಿಚಾರಣೆಯನ್ನು ರೋಗಿಯಿಂದ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮತ್ತು ಮೂತ್ರದ ಸಕ್ಕರೆಯ ಸ್ವತಂತ್ರ ಆಗಾಗ್ಗೆ ನಿರ್ಣಯ ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ, ಸ್ವಯಂ-ಮೇಲ್ವಿಚಾರಣೆಯ ದೈನಂದಿನ ಮತ್ತು ಸಾಪ್ತಾಹಿಕ ದಿನಚರಿಯನ್ನು ನಿರ್ವಹಿಸುತ್ತದೆ. ಇತ್ತೀಚಿನ ವರ್ಷಗಳಲ್ಲಿ, ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಅಥವಾ ಮೂತ್ರವನ್ನು ತ್ವರಿತವಾಗಿ ನಿರ್ಧರಿಸುವ ಅನೇಕ ಉತ್ತಮ-ಗುಣಮಟ್ಟದ ಸಾಧನಗಳನ್ನು (ಪರೀಕ್ಷಾ ಪಟ್ಟಿಗಳು ಮತ್ತು ಗ್ಲುಕೋಮೀಟರ್) ರಚಿಸಲಾಗಿದೆ. ಸ್ವಯಂ ನಿಯಂತ್ರಣದ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿಯೇ ಒಬ್ಬರ ಕಾಯಿಲೆಯ ಬಗ್ಗೆ ಸರಿಯಾದ ತಿಳುವಳಿಕೆ ಬರುತ್ತದೆ ಮತ್ತು ಮಧುಮೇಹ ನಿರ್ವಹಣಾ ಕೌಶಲ್ಯಗಳನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಲಾಗುತ್ತದೆ.
ಎರಡು ಸಾಧ್ಯತೆಗಳಿವೆ - ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮತ್ತು ಮೂತ್ರದ ಸಕ್ಕರೆಯ ಸ್ವ-ನಿರ್ಣಯ. ಮೂತ್ರದ ಸಕ್ಕರೆಯನ್ನು ವಾದ್ಯಗಳ ಸಹಾಯವಿಲ್ಲದೆ ದೃಶ್ಯ ಪರೀಕ್ಷಾ ಪಟ್ಟಿಗಳಿಂದ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ, ಒದ್ದೆಯಾದ ಮೂತ್ರದ ಪಟ್ಟಿಯೊಂದಿಗೆ ಕಲೆಗಳನ್ನು ಪ್ಯಾಕೇಜ್ನಲ್ಲಿ ಲಭ್ಯವಿರುವ ಬಣ್ಣ ಮಾಪಕಕ್ಕೆ ಹೋಲಿಸುತ್ತದೆ. ಹೆಚ್ಚು ತೀವ್ರವಾದ ಕಲೆ, ಮೂತ್ರದಲ್ಲಿ ಸಕ್ಕರೆ ಅಂಶ ಹೆಚ್ಚಾಗುತ್ತದೆ. ದಿನಕ್ಕೆ ಎರಡು ಬಾರಿ ಮೂತ್ರವನ್ನು ವಾರಕ್ಕೆ 2-3 ಬಾರಿ ಪರೀಕ್ಷಿಸಬೇಕಾಗುತ್ತದೆ.
ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ನಿರ್ಧರಿಸಲು ಎರಡು ವಿಧಗಳಿವೆ: ಮೂತ್ರದ ಪಟ್ಟಿಗಳಂತೆಯೇ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ದೃಶ್ಯ ಪರೀಕ್ಷಾ ಪಟ್ಟಿಗಳು (ಬಣ್ಣ ಮಾಪಕದೊಂದಿಗೆ ಕಲೆಗಳ ಹೋಲಿಕೆ), ಮತ್ತು ಕಾಂಪ್ಯಾಕ್ಟ್ ಸಾಧನಗಳು - ಗ್ಲುಕೋಮೀಟರ್ಗಳು, ಇದು ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಪರದೆಯ ಮೇಲೆ ಸಂಖ್ಯೆಯಾಗಿ ಅಳೆಯುವ ಫಲಿತಾಂಶವನ್ನು ನೀಡುತ್ತದೆ- ಪ್ರದರ್ಶನ. ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಅಳೆಯಬೇಕು:
ಪ್ರತಿದಿನ ಮಲಗುವ ಮುನ್ನ
ತಿನ್ನುವ ಮೊದಲು, ದೈಹಿಕ ಚಟುವಟಿಕೆ.
ಇದಲ್ಲದೆ, ಪ್ರತಿ 10 ದಿನಗಳಿಗೊಮ್ಮೆ, ರಕ್ತದ ಸಕ್ಕರೆಯನ್ನು ಇಡೀ ದಿನ (ದಿನಕ್ಕೆ 4-7 ಬಾರಿ) ನಿಯಂತ್ರಿಸುವುದು ಅವಶ್ಯಕ.
ಪರೀಕ್ಷಾ ಪಟ್ಟಿಗಳನ್ನು ಬಳಸಿ ಮೀಟರ್ ಸಹ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತದೆ, ಪ್ರತಿ ಸಾಧನವು ತನ್ನದೇ ಆದ “ಪಟ್ಟೆ” ಯನ್ನು ಹೊಂದಿರುತ್ತದೆ. ಆದ್ದರಿಂದ, ಸಾಧನವನ್ನು ಖರೀದಿಸುವಾಗ, ಸೂಕ್ತವಾದ ಪರೀಕ್ಷಾ ಪಟ್ಟಿಗಳ ಹೆಚ್ಚಿನ ನಿಬಂಧನೆಯನ್ನು ನೋಡಿಕೊಳ್ಳುವುದು ಮೊದಲನೆಯದು.
ಪರೀಕ್ಷಾ ಪಟ್ಟಿಗಳೊಂದಿಗೆ ಕೆಲಸ ಮಾಡುವಾಗ ಸಾಮಾನ್ಯ ತಪ್ಪುಗಳು:
ಆಲ್ಕೋಹಾಲ್ನೊಂದಿಗೆ ಬೆರಳನ್ನು ಹೇರಳವಾಗಿ ಒರೆಸಿ: ಅದರ ಮಿಶ್ರಣವು ವಿಶ್ಲೇಷಣೆಯ ಫಲಿತಾಂಶದ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ನಿಮ್ಮ ಕೈಗಳನ್ನು ಬೆಚ್ಚಗಿನ ನೀರಿನಿಂದ ತೊಳೆದು ಒಣಗಲು ಒರೆಸುವುದು ಸಾಕು, ವಿಶೇಷ ನಂಜುನಿರೋಧಕಗಳನ್ನು ಬಳಸಬೇಕಾಗಿಲ್ಲ.
ಪಂಕ್ಚರ್ ಅನ್ನು ಬೆರಳಿನ ಡಿಸ್ಟಲ್ ಫ್ಯಾಲ್ಯಾಂಕ್ಸ್ನ ಪಾರ್ಶ್ವ ಮೇಲ್ಮೈಯಲ್ಲಿ ಅಲ್ಲ, ಆದರೆ ಅದರ ಸಣ್ಣ ದಿಂಬಿನ ಮೇಲೆ ಮಾಡಲಾಗುತ್ತದೆ.
ಸಾಕಷ್ಟು ದೊಡ್ಡ ಪ್ರಮಾಣದ ರಕ್ತವು ರೂಪುಗೊಳ್ಳುತ್ತದೆ. ಪರೀಕ್ಷಾ ಪಟ್ಟಿಗಳೊಂದಿಗಿನ ದೃಶ್ಯ ಕೆಲಸದ ಸಮಯದಲ್ಲಿ ಮತ್ತು ಕೆಲವು ಗ್ಲುಕೋಮೀಟರ್ಗಳೊಂದಿಗೆ ಕೆಲಸ ಮಾಡುವಾಗ ರಕ್ತದ ಗಾತ್ರವು ವಿಭಿನ್ನವಾಗಿರುತ್ತದೆ.
ಪರೀಕ್ಷಾ ಮೈದಾನದಲ್ಲಿ ರಕ್ತವನ್ನು ಸ್ಮೀಯರ್ ಮಾಡಿ ಅಥವಾ ಎರಡನೇ ಹನಿ "ಅಗೆಯಿರಿ". ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಆರಂಭಿಕ ಉಲ್ಲೇಖ ಸಮಯವನ್ನು ನಿಖರವಾಗಿ ಗಮನಿಸುವುದು ಅಸಾಧ್ಯ, ಇದರ ಪರಿಣಾಮವಾಗಿ ಅಳತೆಯ ಫಲಿತಾಂಶವು ತಪ್ಪಾಗಿರಬಹುದು.
ದೃಶ್ಯ ಪರೀಕ್ಷಾ ಪಟ್ಟಿಗಳು ಮತ್ತು ಮೊದಲ ತಲೆಮಾರಿನ ಗ್ಲುಕೋಮೀಟರ್ಗಳೊಂದಿಗೆ ಕೆಲಸ ಮಾಡುವಾಗ ಪರೀಕ್ಷಾ ಪಟ್ಟಿಯಲ್ಲಿ ರಕ್ತಕ್ಕೆ ಒಡ್ಡಿಕೊಳ್ಳುವ ಸಮಯವನ್ನು ಗಮನಿಸುವುದಿಲ್ಲ. ನೀವು ಮೀಟರ್ನ ಧ್ವನಿ ಸಂಕೇತಗಳನ್ನು ನಿಖರವಾಗಿ ಅನುಸರಿಸಬೇಕು ಅಥವಾ ಸೆಕೆಂಡ್ ಹ್ಯಾಂಡ್ನೊಂದಿಗೆ ಗಡಿಯಾರವನ್ನು ಹೊಂದಿರಬೇಕು.
ಪರೀಕ್ಷಾ ಕ್ಷೇತ್ರದಿಂದ ರಕ್ತವನ್ನು ನಿಧಾನವಾಗಿ ಅಳಿಸಿಹಾಕುವುದಿಲ್ಲ. ಸಾಧನವನ್ನು ಬಳಸುವಾಗ ಪರೀಕ್ಷಾ ಮೈದಾನದಲ್ಲಿ ಉಳಿದಿರುವ ರಕ್ತ ಅಥವಾ ಹತ್ತಿ ಮಾಪನದ ನಿಖರತೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಮತ್ತು ಮೀಟರ್ನ ದ್ಯುತಿಸಂವೇದಕ ವಿಂಡೋವನ್ನು ಕಲುಷಿತಗೊಳಿಸುತ್ತದೆ.
ರೋಗಿಯನ್ನು ತನ್ನದೇ ಆದ ತರಬೇತಿ ಪಡೆಯಬೇಕು, ರಕ್ತವನ್ನು ಸೆಳೆಯಲು, ದೃಶ್ಯ ಪರೀಕ್ಷಾ ಪಟ್ಟಿಗಳನ್ನು, ಗ್ಲುಕೋಮೀಟರ್ ಅನ್ನು ಬಳಸಬೇಕಾಗುತ್ತದೆ.
ಮಧುಮೇಹಕ್ಕೆ ಕಡಿಮೆ ಪರಿಹಾರದೊಂದಿಗೆ, ಒಬ್ಬ ವ್ಯಕ್ತಿಯಲ್ಲಿ ಹಲವಾರು ಕೀಟೋನ್ ದೇಹಗಳು ರೂಪುಗೊಳ್ಳಬಹುದು, ಇದು ಮಧುಮೇಹದ ಗಂಭೀರ ತೊಡಕಿಗೆ ಕಾರಣವಾಗಬಹುದು - ಕೀಟೋಆಸಿಡೋಸಿಸ್. ಕೀಟೋಆಸಿಡೋಸಿಸ್ನ ನಿಧಾನಗತಿಯ ಬೆಳವಣಿಗೆಯ ಹೊರತಾಗಿಯೂ, ರಕ್ತ ಅಥವಾ ಮೂತ್ರ ಪರೀಕ್ಷೆಗಳ ಫಲಿತಾಂಶಗಳ ಪ್ರಕಾರ, ಅದನ್ನು ಹೆಚ್ಚಿಸಿದರೆ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಪ್ರಯತ್ನಿಸಬೇಕು. ಅನುಮಾನಾಸ್ಪದ ಸಂದರ್ಭಗಳಲ್ಲಿ, ವಿಶೇಷ ಮಾತ್ರೆಗಳು ಅಥವಾ ಪಟ್ಟಿಗಳ ಸಹಾಯದಿಂದ ಮೂತ್ರದಲ್ಲಿ ಅಸಿಟೋನ್ ಇದೆಯೋ ಇಲ್ಲವೋ ಎಂಬುದನ್ನು ನೀವು ನಿರ್ಧರಿಸಬೇಕು.
ಸ್ವಯಂ ನಿಯಂತ್ರಣದ ಅಂಶವೆಂದರೆ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ನಿಯತಕಾಲಿಕವಾಗಿ ಪರೀಕ್ಷಿಸುವುದು ಮಾತ್ರವಲ್ಲ, ಫಲಿತಾಂಶಗಳನ್ನು ಸರಿಯಾಗಿ ಮೌಲ್ಯಮಾಪನ ಮಾಡುವುದು, ಸಕ್ಕರೆ ಸೂಚಕಗಳ ಗುರಿಗಳನ್ನು ಸಾಧಿಸದಿದ್ದರೆ ಕೆಲವು ಕ್ರಮಗಳನ್ನು ಯೋಜಿಸುವುದು.
ಪ್ರತಿ ಮಧುಮೇಹ ರೋಗಿಯು ತಮ್ಮ ರೋಗದ ಕ್ಷೇತ್ರದಲ್ಲಿ ಜ್ಞಾನವನ್ನು ಪಡೆದುಕೊಳ್ಳಬೇಕು. ಒಬ್ಬ ಸಮರ್ಥ ರೋಗಿಯು ಸಕ್ಕರೆ ಸೂಚಕಗಳ ಕ್ಷೀಣತೆಗೆ ಕಾರಣಗಳನ್ನು ಯಾವಾಗಲೂ ವಿಶ್ಲೇಷಿಸಬಹುದು: ಬಹುಶಃ ಇದು ಪೌಷ್ಠಿಕಾಂಶದಲ್ಲಿನ ಗಂಭೀರ ದೋಷಗಳಿಂದ ಮುಂಚಿತವಾಗಿರಬಹುದು ಮತ್ತು ಇದರ ಪರಿಣಾಮವಾಗಿ ತೂಕ ಹೆಚ್ಚಾಗಬಹುದೇ? ಬಹುಶಃ ಕ್ಯಾಥರ್ಹಾಲ್ ಕಾಯಿಲೆ, ಜ್ವರ ಇದೆಯೇ?
ಆದಾಗ್ಯೂ, ಜ್ಞಾನವು ಮುಖ್ಯವಲ್ಲ, ಆದರೆ ಕೌಶಲ್ಯಗಳು ಸಹ. ಯಾವುದೇ ಪರಿಸ್ಥಿತಿಯಲ್ಲಿ ಸರಿಯಾದ ನಿರ್ಧಾರವನ್ನು ತೆಗೆದುಕೊಳ್ಳಲು ಮತ್ತು ಸರಿಯಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸಲು ಪ್ರಾರಂಭಿಸುವುದು ಈಗಾಗಲೇ ಮಧುಮೇಹದ ಬಗ್ಗೆ ಉನ್ನತ ಮಟ್ಟದ ಜ್ಞಾನವನ್ನು ಮಾತ್ರವಲ್ಲ, ಉತ್ತಮ ಫಲಿತಾಂಶಗಳನ್ನು ಸಾಧಿಸುವಾಗ ನಿಮ್ಮ ರೋಗವನ್ನು ನಿರ್ವಹಿಸುವ ಸಾಮರ್ಥ್ಯವನ್ನೂ ಸಹ ಹೊಂದಿದೆ. ಸರಿಯಾದ ಪೋಷಣೆಗೆ ಮರಳುವುದು, ತೂಕವನ್ನು ಕಳೆದುಕೊಳ್ಳುವುದು ಮತ್ತು ಸ್ವಯಂ ನಿಯಂತ್ರಣವನ್ನು ಸುಧಾರಿಸುವುದು ಎಂದರೆ ಮಧುಮೇಹವನ್ನು ನಿಜವಾಗಿಯೂ ನಿಯಂತ್ರಿಸುವುದು. ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ, ತಕ್ಷಣವೇ ವೈದ್ಯರನ್ನು ಸಂಪರ್ಕಿಸಿ ಮತ್ತು ಪರಿಸ್ಥಿತಿಯನ್ನು ನಿಭಾಯಿಸಲು ಸ್ವತಂತ್ರ ಪ್ರಯತ್ನಗಳನ್ನು ನಿರಾಕರಿಸುವುದು ಸರಿಯಾದ ನಿರ್ಧಾರ.
ಸ್ವಯಂ ನಿಯಂತ್ರಣದ ಮುಖ್ಯ ಗುರಿಯನ್ನು ಚರ್ಚಿಸಿದ ನಂತರ, ನಾವು ಈಗ ಅದರ ವೈಯಕ್ತಿಕ ಕಾರ್ಯಗಳನ್ನು ರೂಪಿಸಬಹುದು:
ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಮೇಲೆ ಪೋಷಣೆ ಮತ್ತು ದೈಹಿಕ ಚಟುವಟಿಕೆಯ ಪರಿಣಾಮದ ಮೌಲ್ಯಮಾಪನ,
ಮಧುಮೇಹ ಪರಿಹಾರದ ಮೌಲ್ಯಮಾಪನ
ರೋಗದ ಅವಧಿಯಲ್ಲಿ ಹೊಸ ಸಂದರ್ಭಗಳ ನಿರ್ವಹಣೆ,
* ವೈದ್ಯಕೀಯ ಚಿಕಿತ್ಸೆ ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ಬದಲಾವಣೆಗಳ ಅಗತ್ಯವಿರುವ ಸಮಸ್ಯೆಗಳನ್ನು ಗುರುತಿಸುವುದು.
ಸ್ವಯಂ ನಿಯಂತ್ರಣ ಕಾರ್ಯಕ್ರಮವು ಯಾವಾಗಲೂ ವೈಯಕ್ತಿಕವಾಗಿರುತ್ತದೆ ಮತ್ತು ಮಗುವಿನ ಕುಟುಂಬದ ಸಾಧ್ಯತೆಗಳು ಮತ್ತು ಜೀವನಶೈಲಿಯನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳಬೇಕು. ಆದಾಗ್ಯೂ, ಎಲ್ಲಾ ರೋಗಿಗಳಿಗೆ ಹಲವಾರು ಸಾಮಾನ್ಯ ಶಿಫಾರಸುಗಳನ್ನು ನೀಡಬಹುದು.
1. ಸ್ವಯಂ-ಮೇಲ್ವಿಚಾರಣೆಯ ಫಲಿತಾಂಶಗಳು ರೆಕಾರ್ಡ್ ಮಾಡಲು ಯಾವಾಗಲೂ ಉತ್ತಮವಾಗಿದೆ (ದಿನಾಂಕ ಮತ್ತು ಸಮಯದೊಂದಿಗೆ), ವೈದ್ಯರೊಂದಿಗೆ ಚರ್ಚಿಸಲು ಹೆಚ್ಚು ವಿವರವಾದ ಟಿಪ್ಪಣಿಗಳನ್ನು ಬಳಸಿ.
2. ವಾಸ್ತವವಾಗಿ, ಸ್ವಯಂ ನಿಯಂತ್ರಣ ಮೋಡ್ ಈ ಕೆಳಗಿನ ಯೋಜನೆಯನ್ನು ಸಂಪರ್ಕಿಸಬೇಕು:
ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ನಿರ್ಧರಿಸಲು ಮತ್ತು ವಾರದಲ್ಲಿ 2-3 ಬಾರಿ ತಿಂದ 1-2 ಗಂಟೆಗಳಲ್ಲಿ, ಸೂಚಕಗಳು ಗುರಿ ಮಟ್ಟಕ್ಕೆ ಅನುಗುಣವಾಗಿರುತ್ತವೆ, ತೃಪ್ತಿದಾಯಕ ಫಲಿತಾಂಶವೆಂದರೆ ಮೂತ್ರದಲ್ಲಿ ಸಕ್ಕರೆಯ ಅನುಪಸ್ಥಿತಿ,
ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ದಿನಕ್ಕೆ 1-4 ಬಾರಿ ನಿರ್ಧರಿಸಿ, ಮಧುಮೇಹಕ್ಕೆ ಪರಿಹಾರವು ಅತೃಪ್ತಿಕರವಾಗಿದ್ದರೆ (ಸಮಾನಾಂತರವಾಗಿ - ಪರಿಸ್ಥಿತಿಯ ವಿಶ್ಲೇಷಣೆ, ಅಗತ್ಯವಿದ್ದರೆ, ವೈದ್ಯರೊಂದಿಗೆ ಸಮಾಲೋಚಿಸಿ). ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ನಡೆಸಿದರೆ, ತೃಪ್ತಿದಾಯಕ ಸಕ್ಕರೆ ಮಟ್ಟದಲ್ಲೂ ಸಹ ಅದೇ ರೀತಿಯ ಸ್ವಯಂ ನಿಯಂತ್ರಣದ ಅಗತ್ಯವಿರುತ್ತದೆ,
ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ದಿನಕ್ಕೆ 4-8 ಬಾರಿ ರೋಗಗಳು, ಜೀವನಶೈಲಿಯಲ್ಲಿ ಗಮನಾರ್ಹ ಬದಲಾವಣೆಗಳು,
ನಿಯತಕಾಲಿಕವಾಗಿ ಸ್ವಯಂ ನಿಯಂತ್ರಣ ಮತ್ತು ಅದರ ಕಟ್ಟುಪಾಡಿನ ತಂತ್ರವನ್ನು (ಮೇಲಾಗಿ ಪ್ರದರ್ಶನದೊಂದಿಗೆ) ಚರ್ಚಿಸಿ, ಜೊತೆಗೆ ಅದರ ಫಲಿತಾಂಶಗಳನ್ನು ಗ್ಲೈಕೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ನೊಂದಿಗೆ ಪರಸ್ಪರ ಸಂಬಂಧಿಸಿ.
ರೋಗಿಯು ಸ್ವಯಂ-ಮೇಲ್ವಿಚಾರಣೆಯ ಫಲಿತಾಂಶಗಳನ್ನು ಡೈರಿಯಲ್ಲಿ ಪ್ರವೇಶಿಸುತ್ತಾನೆ, ಹೀಗಾಗಿ ಸ್ವಯಂ-ಚಿಕಿತ್ಸೆಯ ಆಧಾರವನ್ನು ಮತ್ತು ವೈದ್ಯರೊಂದಿಗೆ ಅದರ ನಂತರದ ಚರ್ಚೆಯನ್ನು ರಚಿಸುತ್ತದೆ. ಹಗಲಿನಲ್ಲಿ ವಿವಿಧ ಸಮಯಗಳಲ್ಲಿ ಸಕ್ಕರೆಯನ್ನು ನಿರಂತರವಾಗಿ ನಿರ್ಧರಿಸುವುದು, ರೋಗಿಯು ಮತ್ತು ಅವನ ಹೆತ್ತವರು ಅಗತ್ಯ ಕೌಶಲ್ಯಗಳನ್ನು ಹೊಂದಿದ್ದರೆ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ಬದಲಾಯಿಸಬಹುದು ಅಥವಾ ಅವರ ಆಹಾರವನ್ನು ಸರಿಹೊಂದಿಸಬಹುದು, ಭವಿಷ್ಯದಲ್ಲಿ ಗಂಭೀರ ತೊಡಕುಗಳ ಬೆಳವಣಿಗೆಯನ್ನು ತಡೆಯುವ ಸ್ವೀಕಾರಾರ್ಹ ಸಕ್ಕರೆ ಮೌಲ್ಯಗಳನ್ನು ಸಾಧಿಸಬಹುದು.
ಮಧುಮೇಹ ಹೊಂದಿರುವ ಅನೇಕ ರೋಗಿಗಳು ದಿನಚರಿಯನ್ನು ಇಟ್ಟುಕೊಳ್ಳುತ್ತಾರೆ, ಅಲ್ಲಿ ಅವರು ರೋಗಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ಎಲ್ಲವನ್ನೂ ನೀಡುತ್ತಾರೆ. ಆದ್ದರಿಂದ, ನಿಮ್ಮ ತೂಕವನ್ನು ನಿಯತಕಾಲಿಕವಾಗಿ ಮೌಲ್ಯಮಾಪನ ಮಾಡುವುದು ಬಹಳ ಮುಖ್ಯ. ಈ ಮಾಹಿತಿಯನ್ನು ಡೈರಿಯಲ್ಲಿ ಪ್ರತಿ ಬಾರಿಯೂ ದಾಖಲಿಸಬೇಕು, ನಂತರ ಅಂತಹ ಪ್ರಮುಖ ಸೂಚಕದ ಉತ್ತಮ ಅಥವಾ ಕೆಟ್ಟ ಡೈನಾಮಿಕ್ಸ್ ಇರುತ್ತದೆ.
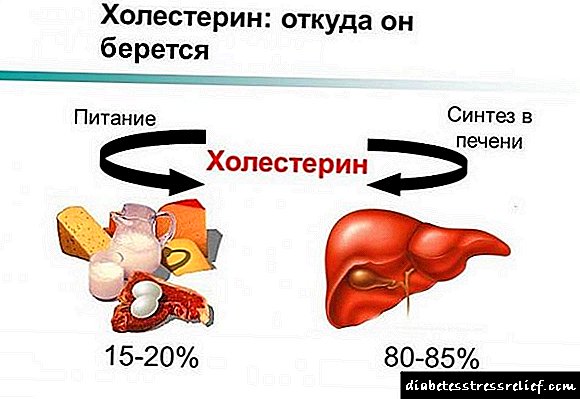
ಇದಲ್ಲದೆ, ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಅಧಿಕ ರಕ್ತದ ಕೊಲೆಸ್ಟ್ರಾಲ್ ಮುಂತಾದ ಸಾಮಾನ್ಯ ಸಮಸ್ಯೆಗಳನ್ನು ಚರ್ಚಿಸುವುದು ಅವಶ್ಯಕ. ರೋಗಿಗಳಿಗೆ ಈ ನಿಯತಾಂಕಗಳ ನಿಯಂತ್ರಣ ಬೇಕು, ಅವುಗಳನ್ನು ಡೈರಿಗಳಲ್ಲಿ ಗಮನಿಸುವುದು ಸೂಕ್ತ.
ಪ್ರಸ್ತುತ, ಮಧುಮೇಹವನ್ನು ಸರಿದೂಗಿಸುವ ಮಾನದಂಡಗಳಲ್ಲಿ ಒಂದು ಸಾಮಾನ್ಯ ಮಟ್ಟದ ರಕ್ತದೊತ್ತಡ (ಬಿಪಿ). ರಕ್ತದೊತ್ತಡದ ಹೆಚ್ಚಳವು ಅಂತಹ ರೋಗಿಗಳಿಗೆ ವಿಶೇಷವಾಗಿ ಅಪಾಯಕಾರಿ ಅವುಗಳಲ್ಲಿ, ಎಎಚ್ ಸರಾಸರಿಗಿಂತ 2-3 ಪಟ್ಟು ಹೆಚ್ಚಾಗಿ ಬೆಳೆಯುತ್ತದೆ. ಅಧಿಕ ರಕ್ತದೊತ್ತಡ ಮತ್ತು ಮಧುಮೇಹದ ಸಂಯೋಜನೆಯು ಎರಡೂ ಕಾಯಿಲೆಗಳ ಪರಸ್ಪರ ಹೊರೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಆದ್ದರಿಂದ, ರಕ್ತದೊತ್ತಡವನ್ನು ನಿಯಮಿತವಾಗಿ ಮತ್ತು ಸ್ವತಂತ್ರವಾಗಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವ ಅಗತ್ಯವನ್ನು ಫೆಲ್ಡ್ಶರ್ (ನರ್ಸ್) ರೋಗಿಗೆ ವಿವರಿಸಬೇಕು, ಒತ್ತಡವನ್ನು ಅಳೆಯುವ ಸರಿಯಾದ ವಿಧಾನವನ್ನು ಕಲಿಸಬೇಕು ಮತ್ತು ಸಮಯಕ್ಕೆ ತಜ್ಞರನ್ನು ಸಂಪರ್ಕಿಸಲು ರೋಗಿಯನ್ನು ಮನವೊಲಿಸಬೇಕು.
ಆಸ್ಪತ್ರೆಗಳು ಮತ್ತು ಚಿಕಿತ್ಸಾಲಯಗಳು ಪ್ರಸ್ತುತ ಗ್ಲೈಕೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ (ಎಚ್ಎಲ್ಎ 1 ಸಿ) ಎಂದು ಕರೆಯಲ್ಪಡುವ ವಿಷಯದ ಬಗ್ಗೆ ತನಿಖೆ ನಡೆಸುತ್ತಿವೆ, ಈ ಪರೀಕ್ಷೆಯು ಕಳೆದ 6 ವಾರಗಳಲ್ಲಿ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಹೇಗಿದೆ ಎಂಬುದನ್ನು ಸ್ಪಷ್ಟಪಡಿಸಲು ನಿಮಗೆ ಅನುಮತಿಸುತ್ತದೆ.
ಟೈಪ್ I ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಿಗೆ ಪ್ರತಿ 2-3 ತಿಂಗಳಿಗೊಮ್ಮೆ ಈ ಸೂಚಕವನ್ನು ನಿರ್ಧರಿಸಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಗ್ಲೈಕೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ಸೂಚ್ಯಂಕ (ಎಚ್ಬಿಎ 1 ಸಿ) ರೋಗಿಯು ತನ್ನ ರೋಗವನ್ನು ಎಷ್ಟು ಚೆನ್ನಾಗಿ ನಿರ್ವಹಿಸುತ್ತದೆ ಎಂಬುದನ್ನು ಸೂಚಿಸುತ್ತದೆ.
ಗ್ಲೈಕೇಟೆಡ್ ಹಿಮೋಲೋಗ್ಲೋಬಿನ್ನ ಸೂಚಕ ಏನು ಹೇಳುತ್ತದೆ (ಎಚ್ಎಲ್ಎ 1 ಸೆ)
6% ಕ್ಕಿಂತ ಕಡಿಮೆ - ರೋಗಿಗೆ ಮಧುಮೇಹ ಇಲ್ಲ ಅಥವಾ ಅವನು ರೋಗದೊಂದಿಗೆ ಜೀವನಕ್ಕೆ ಸಂಪೂರ್ಣವಾಗಿ ಹೊಂದಿಕೊಳ್ಳುತ್ತಾನೆ.
6 - 7.5% - ರೋಗಿಯು ಮಧುಮೇಹದೊಂದಿಗೆ ಜೀವನಕ್ಕೆ ಹೊಂದಿಕೊಂಡಿದ್ದಾನೆ (ತೃಪ್ತಿದಾಯಕ).
7.5 -9% - ರೋಗಿಯು ಅತೃಪ್ತಿಕರವಾಗಿ (ಕಳಪೆಯಾಗಿ) ಮಧುಮೇಹದೊಂದಿಗೆ ಜೀವನಕ್ಕೆ ಹೊಂದಿಕೊಳ್ಳುತ್ತಾನೆ.
9% ಕ್ಕಿಂತ ಹೆಚ್ಚು - ರೋಗಿಯು ಮಧುಮೇಹದಿಂದ ಜೀವನಕ್ಕೆ ಹೊಂದಿಕೊಳ್ಳುವುದಿಲ್ಲ.
ಮಧುಮೇಹವು ದೀರ್ಘಕಾಲದ ಕಾಯಿಲೆಯಾಗಿದ್ದು, ಇದು ರೋಗಿಗಳ ದೀರ್ಘಕಾಲೀನ ಹೊರರೋಗಿಗಳ ಮೇಲ್ವಿಚಾರಣೆಯ ಅಗತ್ಯವಿರುತ್ತದೆ, ಆಧುನಿಕ ಮಟ್ಟದಲ್ಲಿ ಇದರ ಪರಿಣಾಮಕಾರಿ ಚಿಕಿತ್ಸೆಯು ಕಡ್ಡಾಯವಾಗಿ ಸ್ವಯಂ-ಮೇಲ್ವಿಚಾರಣೆಯ ಅಗತ್ಯವಿರುತ್ತದೆ. ಆದಾಗ್ಯೂ, ತರಬೇತಿ ಪಡೆದ ರೋಗಿಯು ತನ್ನ ಫಲಿತಾಂಶಗಳನ್ನು ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ಸಮರ್ಪಕವಾಗಿ ಅಳವಡಿಸಿಕೊಳ್ಳಲು ಆರಂಭಿಕ ಹಂತವಾಗಿ ಬಳಸದಿದ್ದರೆ ಸ್ವಯಂ-ಮೇಲ್ವಿಚಾರಣೆ ಮಾತ್ರ ಪರಿಹಾರದ ಮಟ್ಟವನ್ನು ಪರಿಣಾಮ ಬೀರುವುದಿಲ್ಲ ಎಂಬುದನ್ನು ನೆನಪಿನಲ್ಲಿಡಬೇಕು.
ಆಹಾರ ಚಿಕಿತ್ಸೆಯ ಮೂಲ ತತ್ವಗಳು
ಟೈಪ್ I ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳ ಪೋಷಣೆಯಲ್ಲಿ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ (ಬ್ರೆಡ್ ಘಟಕಗಳು) ಸೇವನೆಯ ನಿರಂತರ ಮೇಲ್ವಿಚಾರಣೆಯನ್ನು ಒಳಗೊಂಡಿದೆ.
ಆಹಾರಗಳು ಪೋಷಕಾಂಶಗಳ ಮೂರು ಮುಖ್ಯ ಗುಂಪುಗಳನ್ನು ಒಳಗೊಂಡಿರುತ್ತವೆ: ಪ್ರೋಟೀನ್ಗಳು, ಕೊಬ್ಬುಗಳು ಮತ್ತು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು. ಆಹಾರದಲ್ಲಿ ಜೀವಸತ್ವಗಳು, ಖನಿಜ ಲವಣಗಳು ಮತ್ತು ನೀರು ಕೂಡ ಇದೆ. ಈ ಎಲ್ಲದರ ಪ್ರಮುಖ ಅಂಶವೆಂದರೆ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು, ಏಕೆಂದರೆ ಅವು ಸೇವಿಸಿದ ಕೂಡಲೇ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತವೆ. ಎಲ್ಲಾ ಇತರ ಆಹಾರ ಘಟಕಗಳು after ಟದ ನಂತರ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಪರಿಣಾಮ ಬೀರುವುದಿಲ್ಲ.
ಕ್ಯಾಲೋರಿ ಅಂಶದಂತಹ ವಿಷಯವಿದೆ. ಕ್ಯಾಲೋರಿ ಎಂದರೆ ವಸ್ತುವಿನ "ದಹನ" ದ ಸಮಯದಲ್ಲಿ ದೇಹದ ಜೀವಕೋಶದಲ್ಲಿ ಉತ್ಪತ್ತಿಯಾಗುವ ಶಕ್ತಿಯ ಪ್ರಮಾಣ. ಆಹಾರದ ಕ್ಯಾಲೋರಿ ಅಂಶ ಮತ್ತು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಹೆಚ್ಚಳಕ್ಕೆ ಯಾವುದೇ ನೇರ ಸಂಬಂಧವಿಲ್ಲ ಎಂದು ತಿಳಿಯಬೇಕು. ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಭರಿತ ಆಹಾರಗಳು ಮಾತ್ರ ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತವೆ. ಆದ್ದರಿಂದ, ನಾವು ಈ ಉತ್ಪನ್ನಗಳನ್ನು ಆಹಾರದಲ್ಲಿ ಮಾತ್ರ ಪರಿಗಣಿಸುತ್ತೇವೆ.
ಆಹಾರದೊಂದಿಗೆ ಸೇವಿಸಿದ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ನಾನು ಹೇಗೆ ಲೆಕ್ಕ ಹಾಕಬಹುದು?
ಜೀರ್ಣವಾಗುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಲೆಕ್ಕಾಚಾರ ಮಾಡುವ ಅನುಕೂಲಕ್ಕಾಗಿ, ಅವರು ಬ್ರೆಡ್ ಯುನಿಟ್ (ಎಕ್ಸ್ಇ) ನಂತಹ ಪರಿಕಲ್ಪನೆಯನ್ನು ಬಳಸುತ್ತಾರೆ. XE ಮತ್ತು XE ಗೆ 10-12 ಗ್ರಾಂ ಜೀರ್ಣವಾಗುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು ಯಾವುದೇ ಕಟ್ಟುನಿಟ್ಟಾಗಿ ವ್ಯಾಖ್ಯಾನಿಸಲಾದ ಸಂಖ್ಯೆಯನ್ನು ವ್ಯಕ್ತಪಡಿಸಬಾರದು ಎಂದು ಸಾಮಾನ್ಯವಾಗಿ ಒಪ್ಪಿಕೊಳ್ಳಲಾಗಿದೆ, ಆದರೆ ಆಹಾರದಲ್ಲಿ ಸೇವಿಸುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಲೆಕ್ಕಾಚಾರವನ್ನು ಸುಲಭಗೊಳಿಸಲು ಇದು ಸಹಾಯ ಮಾಡುತ್ತದೆ, ಇದು ಅಂತಿಮವಾಗಿ ನಿಮಗೆ ಸಾಕಷ್ಟು ಪ್ರಮಾಣದ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಆಯ್ಕೆ ಮಾಡಲು ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ. ಎಕ್ಸ್ಇ ವ್ಯವಸ್ಥೆಯನ್ನು ತಿಳಿದುಕೊಳ್ಳುವುದರಿಂದ, ನೀವು ಆಹಾರದ ಬೇಸರದ ತೂಕವನ್ನು ತ್ಯಜಿಸಬಹುದು. E ಟಕ್ಕೆ ತಕ್ಷಣವೇ ಕಣ್ಣಿಗೆ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಪ್ರಮಾಣವನ್ನು ಲೆಕ್ಕಹಾಕಲು ಎಕ್ಸ್ಇ ನಿಮಗೆ ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ. ಇದು ಅನೇಕ ಪ್ರಾಯೋಗಿಕ ಮತ್ತು ಮಾನಸಿಕ ಸಮಸ್ಯೆಗಳನ್ನು ತೆಗೆದುಹಾಕುತ್ತದೆ.
ಮಧುಮೇಹಕ್ಕೆ ಕೆಲವು ಸಾಮಾನ್ಯ ಪೌಷ್ಠಿಕಾಂಶದ ಮಾರ್ಗಸೂಚಿಗಳು:
ಒಂದು meal ಟಕ್ಕೆ, ಸಣ್ಣ ಇನ್ಸುಲಿನ್ನ ಒಂದು ಚುಚ್ಚುಮದ್ದಿಗೆ, 7 XE ಗಿಂತ ಹೆಚ್ಚು ತಿನ್ನಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ (ವಯಸ್ಸಿಗೆ ಅನುಗುಣವಾಗಿ). “ಒಂದು meal ಟ” ಎಂಬ ಪದದಿಂದ ನಾವು ಬೆಳಗಿನ ಉಪಾಹಾರ (ಮೊದಲ ಮತ್ತು ಎರಡನೆಯ ಒಟ್ಟಿಗೆ), lunch ಟ ಅಥವಾ ಭೋಜನ ಎಂದರ್ಥ.
ಎರಡು als ಟಗಳ ನಡುವೆ, ನೀವು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಹಿಸುಕಿಕೊಳ್ಳದೆ ಒಂದು ಎಕ್ಸ್ಇ ತಿನ್ನಬಹುದು (ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಸಾಮಾನ್ಯವಾಗಿದೆ ಮತ್ತು ನಿರಂತರವಾಗಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಲಾಗುತ್ತದೆ).
ಒಂದು XE ಗೆ ಅದರ ಒಟ್ಟುಗೂಡಿಸುವಿಕೆಗೆ ಸುಮಾರು 1.5-4 ಯುನಿಟ್ ಇನ್ಸುಲಿನ್ ಅಗತ್ಯವಿದೆ. ಎಕ್ಸ್ಇನಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಅಗತ್ಯವನ್ನು ಸ್ವಯಂ-ಮೇಲ್ವಿಚಾರಣಾ ಡೈರಿಯನ್ನು ಬಳಸಿ ಮಾತ್ರ ಸ್ಥಾಪಿಸಬಹುದು.
ಎಕ್ಸ್ಇ ವ್ಯವಸ್ಥೆಯು ಅದರ ನ್ಯೂನತೆಗಳನ್ನು ಹೊಂದಿದೆ: ಎಕ್ಸ್ಇ ಪ್ರಕಾರ ಆಹಾರವನ್ನು ಆರಿಸುವುದು ಶಾರೀರಿಕವಲ್ಲ, ಏಕೆಂದರೆ ಆಹಾರದ ಎಲ್ಲಾ ಪ್ರಮುಖ ಅಂಶಗಳು ಆಹಾರದಲ್ಲಿ ಇರಬೇಕು: ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು, ಪ್ರೋಟೀನ್ಗಳು, ಕೊಬ್ಬುಗಳು, ಜೀವಸತ್ವಗಳು ಮತ್ತು ಮೈಕ್ರೊಲೆಮೆಂಟ್ಸ್. ಆಹಾರದ ದೈನಂದಿನ ಕ್ಯಾಲೋರಿ ಅಂಶವನ್ನು ಈ ಕೆಳಗಿನಂತೆ ವಿತರಿಸಲು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ: 60% ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು, 30% ಪ್ರೋಟೀನ್ ಮತ್ತು 10% ಕೊಬ್ಬು. ಆದರೆ ನೀವು ನಿರ್ದಿಷ್ಟವಾಗಿ ಪ್ರೋಟೀನ್, ಕೊಬ್ಬು ಮತ್ತು ಕ್ಯಾಲೊರಿಗಳ ಪ್ರಮಾಣವನ್ನು ಲೆಕ್ಕಾಚಾರ ಮಾಡುವ ಅಗತ್ಯವಿಲ್ಲ. ಸಾಧ್ಯವಾದಷ್ಟು ಕಡಿಮೆ ಎಣ್ಣೆ ಮತ್ತು ಕೊಬ್ಬಿನ ಮಾಂಸವನ್ನು ಮತ್ತು ಸಾಧ್ಯವಾದಷ್ಟು ತರಕಾರಿಗಳು ಮತ್ತು ಹಣ್ಣುಗಳನ್ನು ಸೇವಿಸಿ.
ಅನುಸರಿಸಬೇಕಾದ ಕೆಲವು ಸರಳ ನಿಯಮಗಳು ಇಲ್ಲಿವೆ:
ಆಹಾರವನ್ನು ಸಣ್ಣ ಭಾಗಗಳಲ್ಲಿ ತೆಗೆದುಕೊಳ್ಳಬೇಕು ಮತ್ತು ಆಗಾಗ್ಗೆ (ದಿನಕ್ಕೆ 4-6 ಬಾರಿ) (ಕಡ್ಡಾಯ lunch ಟ, ಮಧ್ಯಾಹ್ನ ತಿಂಡಿ, ಎರಡನೇ ಭೋಜನ).
ಸ್ಥಾಪಿತ ಆಹಾರವನ್ನು ಅನುಸರಿಸಿ - .ಟವನ್ನು ಬಿಟ್ಟುಬಿಡದಿರಲು ಪ್ರಯತ್ನಿಸಿ.
ಅತಿಯಾಗಿ ತಿನ್ನುವುದಿಲ್ಲ - ವೈದ್ಯರು ಅಥವಾ ದಾದಿಯರು ಶಿಫಾರಸು ಮಾಡಿದಷ್ಟು ತಿನ್ನಿರಿ.
ಫುಲ್ಮೀಲ್ ಬ್ರೆಡ್ ಅಥವಾ ಹೊಟ್ಟು ಬ್ರೆಡ್ ಬಳಸಿ.
ಪ್ರತಿದಿನ ತರಕಾರಿಗಳನ್ನು ಸೇವಿಸಿ.
ಕೊಬ್ಬು, ಸಕ್ಕರೆ ಬಳಕೆಯನ್ನು ತಪ್ಪಿಸಿ.
ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (ಟೈಪ್ I ಡಯಾಬಿಟಿಸ್) ಸಂದರ್ಭದಲ್ಲಿ, ರಕ್ತದಲ್ಲಿನ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಸೇವನೆಯು ದಿನವಿಡೀ ಏಕರೂಪವಾಗಿರಬೇಕು ಮತ್ತು ಇನ್ಸುಲಿನೆಮಿಯಾಕ್ಕೆ ಅನುಗುಣವಾದ ಪರಿಮಾಣದಲ್ಲಿರಬೇಕು, ಅಂದರೆ. ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣ.
ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿ ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯನ್ನು ಜೀವನದುದ್ದಕ್ಕೂ ನಡೆಸಲಾಗುತ್ತದೆ.
ರೋಗಿಗಳು ತಿಳಿದಿರಬೇಕುರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುವ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯಿಂದ ಉತ್ಪತ್ತಿಯಾಗುವ ಹಾರ್ಮೋನ್ ಇನ್ಸುಲಿನ್ ಆಗಿದೆ. ಇನ್ಸುಲಿನ್ ಸಿದ್ಧತೆಗಳ ಪ್ರಕಾರಗಳು ಮೂಲ, ಕ್ರಿಯೆಯ ಅವಧಿ. ರೋಗಿಗಳು ಕಡಿಮೆ, ದೀರ್ಘಕಾಲದ, ಸಂಯೋಜಿತ ಆಕ್ಷನ್ ಇನ್ಸುಲಿನ್ಗಳ ಕ್ರಮಗಳನ್ನು ತಿಳಿದುಕೊಳ್ಳಬೇಕು, ರಷ್ಯಾದ ಮಾರುಕಟ್ಟೆಯಲ್ಲಿ ಸಾಮಾನ್ಯ ಇನ್ಸುಲಿನ್ ಸಿದ್ಧತೆಗಳ ವ್ಯಾಪಾರದ ಹೆಸರುಗಳು ಅದೇ ಅವಧಿಯ with ಷಧಿಗಳ ಪರಸ್ಪರ ವಿನಿಮಯಕ್ಕೆ ಒತ್ತು ನೀಡುತ್ತವೆ. ರೋಗಿಗಳು "ಸಣ್ಣ" ಇನ್ಸುಲಿನ್ ಅನ್ನು "ಉದ್ದ" ದಿಂದ, ಹಾಳಾದಿಂದ ಬಳಸಬಹುದಾದ, ಇನ್ಸುಲಿನ್ ಸಂಗ್ರಹಿಸುವ ನಿಯಮಗಳು, ಇನ್ಸುಲಿನ್ ನೀಡುವ ಸಾಮಾನ್ಯ ವ್ಯವಸ್ಥೆಗಳು: ಸಿರಿಂಜ್ - ಪೆನ್ನುಗಳು, ಇನ್ಸುಲಿನ್ ಪಂಪ್ಗಳ ನಡುವೆ ದೃಷ್ಟಿಗೋಚರವಾಗಿ ಗುರುತಿಸಲು ಕಲಿಯುತ್ತಾರೆ.
ತೀವ್ರವಾದ ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯು ಪ್ರಸ್ತುತ ನಡೆಯುತ್ತಿದೆ, ಇದರಲ್ಲಿ ದೀರ್ಘಕಾಲೀನ ಇನ್ಸುಲಿನ್ ಅನ್ನು ದಿನಕ್ಕೆ 2 ಬಾರಿ ನೀಡಲಾಗುತ್ತದೆ, ಮತ್ತು ಪ್ರತಿ meal ಟಕ್ಕೂ ಮೊದಲು ಅಲ್ಪ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ನಿಖರವಾದ ಲೆಕ್ಕಾಚಾರದೊಂದಿಗೆ ನೀಡಲಾಗುತ್ತದೆ.
ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯ ಸೂಚನೆಗಳು:
ಸಂಪೂರ್ಣ: ಟೈಪ್ I ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್, ಕೋಮಾ ಮತ್ತು ಕೋಮಾ.
ಸಾಪೇಕ್ಷ: ಟೈಪ್ II ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್, ಕೀಟೋಆಸಿಡೋಸಿಸ್, ತೀವ್ರ ಗಾಯಗಳು, ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ ಮಧ್ಯಸ್ಥಿಕೆಗಳು, ಸಾಂಕ್ರಾಮಿಕ ರೋಗಗಳು, ತೀವ್ರ ದೈಹಿಕ ಕಾಯಿಲೆಗಳು, ಬಳಲಿಕೆ, ಮಧುಮೇಹದ ಮೈಕ್ರೊವಾಸ್ಕುಲರ್ ತೊಡಕುಗಳು, ಕೊಬ್ಬಿನ ಹೆಪಟೋಸಿಸ್, ಮಧುಮೇಹ ನರರೋಗದ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ ಮೌಖಿಕ ಸಿದ್ಧತೆಗಳಿಂದ ಸರಿಪಡಿಸಲಾಗಿಲ್ಲ.
ಆಧುನಿಕ ಇನ್ಸುಲಿನ್ ಸಿದ್ಧತೆಗಳು ಮತ್ತು ಸಾಧನಗಳ ಎಲ್ಲಾ ಅನುಕೂಲಗಳ ಸಂಪೂರ್ಣ ಲಾಭವನ್ನು ಪಡೆಯಲು ರೋಗಿಯು ಸರಿಯಾದ ಇನ್ಸುಲಿನ್ ಆಡಳಿತದ ಕೌಶಲ್ಯಗಳನ್ನು ಕರಗತ ಮಾಡಿಕೊಳ್ಳಬೇಕು.
ಟೈಪ್ I ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿರುವ ಎಲ್ಲಾ ಮಕ್ಕಳು ಮತ್ತು ಹದಿಹರೆಯದವರಿಗೆ ಇನ್ಸುಲಿನ್ ಇಂಜೆಕ್ಟರ್ಗಳನ್ನು (ಸಿರಿಂಜ್ ಪೆನ್ನುಗಳು) ಒದಗಿಸಬೇಕು.
ಇನ್ಸುಲಿನ್ ಅನ್ನು ನಿರ್ವಹಿಸಲು ಸಿರಿಂಜ್ ಪೆನ್ನುಗಳ ರಚನೆಯು .ಷಧಿಯ ಆಡಳಿತವನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಸುಗಮಗೊಳಿಸಿದೆ. ಈ ಸಿರಿಂಜ್ ಪೆನ್ನುಗಳು ಸಂಪೂರ್ಣವಾಗಿ ಸ್ವಾಯತ್ತ ವ್ಯವಸ್ಥೆಗಳಾಗಿರುವುದರಿಂದ, ಬಾಟಲಿಯಿಂದ ಇನ್ಸುಲಿನ್ ಸಂಗ್ರಹಿಸುವ ಅಗತ್ಯವಿಲ್ಲ. ಉದಾಹರಣೆಗೆ, ನೊವೊಪೆನ್ 3 ಸಿರಿಂಜ್ ಪೆನ್ನಲ್ಲಿ, ಪೆನ್ಫಿಲ್ ಎಂದು ಬದಲಾಯಿಸಬಹುದಾದ ಕಾರ್ಟ್ರಿಡ್ಜ್ ಹಲವಾರು ದಿನಗಳವರೆಗೆ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ಹೊಂದಿರುತ್ತದೆ.
ಅಲ್ಟ್ರಾ-ತೆಳುವಾದ, ಸಿಲಿಕೋನ್ ಲೇಪಿತ ಸೂಜಿಗಳು ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದನ್ನು ವಾಸ್ತವಿಕವಾಗಿ ನೋವುರಹಿತವಾಗಿಸುತ್ತವೆ.
ಸಿರಿಂಜ್ ಪೆನ್ನುಗಳನ್ನು ಅವುಗಳ ಬಳಕೆಯ ಅವಧಿಗೆ ಕೋಣೆಯ ಉಷ್ಣಾಂಶದಲ್ಲಿ ಸಂಗ್ರಹಿಸಬಹುದು.
ಇನ್ಸುಲಿನ್ ಆಡಳಿತದ ವೈಶಿಷ್ಟ್ಯಗಳು
ಶಾರ್ಟ್-ಆಕ್ಟಿಂಗ್ ಇನ್ಸುಲಿನ್ ಅನ್ನು 30 ಟಕ್ಕೆ 30 ನಿಮಿಷಗಳ ಮೊದಲು ನೀಡಬೇಕು (ಅಗತ್ಯವಿದ್ದರೆ 40 ನಿಮಿಷಗಳು).
ಅಲ್ಟ್ರಾ-ಶಾರ್ಟ್-ಆಕ್ಟಿಂಗ್ ಇನ್ಸುಲಿನ್ (ಹುಮಲಾಗ್ ಅಥವಾ ನೊವೊರಾಪಿಡ್) ಅನ್ನು before ಟಕ್ಕೆ ಮುಂಚಿತವಾಗಿ, ಅಗತ್ಯವಿದ್ದರೆ - during ಟದ ಸಮಯದಲ್ಲಿ ಅಥವಾ ತಕ್ಷಣವೇ ನೀಡಲಾಗುತ್ತದೆ.
ಹೊಟ್ಟೆಯ ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಅಂಗಾಂಶದಲ್ಲಿ, ಮಧ್ಯಮ-ಅವಧಿಯ ಇನ್ಸುಲಿನ್ - ತೊಡೆಯ ಅಥವಾ ಪೃಷ್ಠದ ಭಾಗಗಳಲ್ಲಿ ಸಬ್ಕ್ಯುಟೇನಿಯಲ್ ಆಗಿ ಕಡಿಮೆ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ.
ಲಿಪೊಡಿಸ್ಟ್ರೋಫಿಯ ಬೆಳವಣಿಗೆಯನ್ನು ತಡೆಗಟ್ಟಲು ಅದೇ ಪ್ರದೇಶದ ಇನ್ಸುಲಿನ್ ಇಂಜೆಕ್ಷನ್ ತಾಣಗಳ ದೈನಂದಿನ ಬದಲಾವಣೆಯನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ.
Drug ಷಧಿ ಆಡಳಿತದ ನಿಯಮಗಳು
ನೀವು ಪ್ರಾರಂಭಿಸುವ ಮೊದಲು. ಕಾಳಜಿ ವಹಿಸುವ ಮೊದಲ ವಿಷಯವೆಂದರೆ ಕೈಗಳ ಸ್ವಚ್ iness ತೆ ಮತ್ತು ಇಂಜೆಕ್ಷನ್ ಸೈಟ್. ಪ್ರತಿದಿನ ಸೋಪ್ ಮತ್ತು ಶವರ್ನಿಂದ ನಿಮ್ಮ ಕೈಗಳನ್ನು ತೊಳೆಯಿರಿ. ರೋಗಿಗಳು ಹೆಚ್ಚುವರಿಯಾಗಿ ನಂಜುನಿರೋಧಕ ಚರ್ಮದ ದ್ರಾವಣಗಳೊಂದಿಗೆ ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುತ್ತಾರೆ. ಚಿಕಿತ್ಸೆಯ ನಂತರ, ಉದ್ದೇಶಿತ ಚುಚ್ಚುಮದ್ದಿನ ಸ್ಥಳವು ಒಣಗಬೇಕು.
ಪ್ರಸ್ತುತ ಬಳಸುವ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಕೋಣೆಯ ಉಷ್ಣಾಂಶದಲ್ಲಿ ಸಂಗ್ರಹಿಸಬೇಕು.
ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ ಅನ್ನು ಆಯ್ಕೆಮಾಡುವಾಗ, ಎಲ್ಲಾ ಎರಡು ಕಾರ್ಯಗಳಲ್ಲಿ ಮೊದಲು ನೆನಪಿಟ್ಟುಕೊಳ್ಳುವುದು ಅವಶ್ಯಕ:
1. ರಕ್ತದಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಹೀರಿಕೊಳ್ಳುವ ಅಗತ್ಯ ದರವನ್ನು ಹೇಗೆ ಖಚಿತಪಡಿಸಿಕೊಳ್ಳುವುದು (ದೇಹದ ವಿವಿಧ ಪ್ರದೇಶಗಳಿಂದ, ಇನ್ಸುಲಿನ್ ವಿಭಿನ್ನ ವೇಗದಲ್ಲಿ ಹೀರಲ್ಪಡುತ್ತದೆ).
2. ಒಂದೇ ಸ್ಥಳದಲ್ಲಿ ಆಗಾಗ್ಗೆ ಚುಚ್ಚುಮದ್ದನ್ನು ತಪ್ಪಿಸುವುದು ಹೇಗೆ.
ಸಕ್ಷನ್ ದರ. ಇನ್ಸುಲಿನ್ ಹೀರಿಕೊಳ್ಳುವಿಕೆಯು ಇದನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ:
ಅದರ ಆಡಳಿತದ ಸ್ಥಳದಿಂದ: ಹೊಟ್ಟೆಗೆ ಪರಿಚಯಿಸಿದಾಗ, 15 ಷಧವು 10-15 ನಿಮಿಷಗಳಲ್ಲಿ, 15-20 ನಿಮಿಷಗಳ ನಂತರ ಭುಜದಲ್ಲಿ, 30 ನಿಮಿಷಗಳ ನಂತರ ತೊಡೆಯಲ್ಲಿ ಕಾರ್ಯನಿರ್ವಹಿಸಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ. ಕಡಿಮೆ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಹೊಟ್ಟೆಗೆ ಚುಚ್ಚಲು ಮತ್ತು ತೊಡೆಗಳು ಅಥವಾ ಪೃಷ್ಠದೊಳಗೆ ದೀರ್ಘಕಾಲ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ,
ದೈಹಿಕ ಚಟುವಟಿಕೆಯಿಂದ: ರೋಗಿಯು ಇನ್ಸುಲಿನ್ ಮತ್ತು ವ್ಯಾಯಾಮವನ್ನು ಚುಚ್ಚಿದರೆ, drug ಷಧವು ರಕ್ತವನ್ನು ಹೆಚ್ಚು ವೇಗವಾಗಿ ಪ್ರವೇಶಿಸುತ್ತದೆ,
ದೇಹದ ಉಷ್ಣತೆ: ರೋಗಿಯು ತಣ್ಣಗಾಗಿದ್ದರೆ, ಇನ್ಸುಲಿನ್ ಹೆಚ್ಚು ನಿಧಾನವಾಗಿ ಹೀರಲ್ಪಡುತ್ತದೆ, ಅವನು ಕೇವಲ ಬಿಸಿ ಸ್ನಾನ ಮಾಡಿದ್ದರೆ, ವೇಗವಾಗಿ,
ಇಂಜೆಕ್ಷನ್ ತಾಣಗಳಲ್ಲಿ ರಕ್ತ ಮೈಕ್ರೊ ಸರ್ಕ್ಯುಲೇಷನ್ ಅನ್ನು ಸುಧಾರಿಸುವ ವೈದ್ಯಕೀಯ ಮತ್ತು ಆರೋಗ್ಯ-ಸುಧಾರಿಸುವ ಕಾರ್ಯವಿಧಾನಗಳಿಂದ: ಮಸಾಜ್, ಸ್ನಾನ, ಸೌನಾ, ಭೌತಚಿಕಿತ್ಸೆಯು ಇನ್ಸುಲಿನ್ ಹೀರಿಕೊಳ್ಳುವಿಕೆಯನ್ನು ವೇಗಗೊಳಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ,
ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ಗಳ ವಿತರಣೆ. ಹಿಂದಿನದಕ್ಕಿಂತ ಸಾಕಷ್ಟು ದೂರದಲ್ಲಿ ಇಂಜೆಕ್ಷನ್ ಮಾಡಲು ಕಾಳಜಿ ವಹಿಸಬೇಕು. ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ಗಳ ಪರ್ಯಾಯವು ಚರ್ಮದ ಅಡಿಯಲ್ಲಿ ಸೀಲ್ಗಳ ರಚನೆಯನ್ನು ತಪ್ಪಿಸುತ್ತದೆ (ಒಳನುಸುಳುವಿಕೆ).
ಚರ್ಮದ ಅತ್ಯಂತ ಅನುಕೂಲಕರ ಪ್ರದೇಶಗಳು ಭುಜದ ಹೊರ ಮೇಲ್ಮೈ, ಉಪ-ಪ್ರದೇಶ, ತೊಡೆಯ ಮುಂಭಾಗದ ಬಾಹ್ಯ ಮೇಲ್ಮೈ ಮತ್ತು ಕಿಬ್ಬೊಟ್ಟೆಯ ಗೋಡೆಯ ಪಾರ್ಶ್ವ ಮೇಲ್ಮೈ. ಈ ಸ್ಥಳಗಳಲ್ಲಿ, ಚರ್ಮವು ಪಟ್ಟುಗಳಲ್ಲಿ ಚೆನ್ನಾಗಿ ಸೆರೆಹಿಡಿಯಲ್ಪಡುತ್ತದೆ ಮತ್ತು ರಕ್ತನಾಳಗಳು, ನರಗಳು ಮತ್ತು ಪೆರಿಯೊಸ್ಟಿಯಮ್ಗೆ ಹಾನಿಯಾಗುವ ಅಪಾಯವಿಲ್ಲ.
ಇಂಜೆಕ್ಷನ್ ತಯಾರಿಕೆ
ನೀವು ದೀರ್ಘಕಾಲೀನ ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದನ್ನು ಮಾಡುವ ಮೊದಲು, ನೀವು ಚೆನ್ನಾಗಿ ಮಿಶ್ರಣ ಮಾಡಬೇಕಾಗುತ್ತದೆ. ಇದಕ್ಕಾಗಿ, ಪುನರ್ಭರ್ತಿ ಮಾಡಿದ ಕಾರ್ಟ್ರಿಡ್ಜ್ ಹೊಂದಿರುವ ಸಿರಿಂಜ್ ಪೆನ್ ಅನ್ನು ಕನಿಷ್ಠ 10 ಬಾರಿ ಮೇಲಕ್ಕೆ ಮತ್ತು ಕೆಳಕ್ಕೆ ತಿರುಗಿಸಲಾಗುತ್ತದೆ. ಮಿಶ್ರಣ ಮಾಡಿದ ನಂತರ, ಇನ್ಸುಲಿನ್ ಸಮವಾಗಿ ಬಿಳಿ ಮತ್ತು ಮೋಡವಾಗಬೇಕು. ಚುಚ್ಚುಮದ್ದಿನ ಮೊದಲು ಶಾರ್ಟ್-ಆಕ್ಟಿಂಗ್ ಇನ್ಸುಲಿನ್ (ಸ್ಪಷ್ಟ ಪರಿಹಾರ) ಬೆರೆಸುವ ಅಗತ್ಯವಿಲ್ಲ.
ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದಿನ ಸ್ಥಳಗಳು ಮತ್ತು ತಂತ್ರಗಳು
ಇನ್ಸುಲಿನ್ ಅನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಸಬ್ಕ್ಯುಟೇನಿಯಲ್ ಆಗಿ ನೀಡಲಾಗುತ್ತದೆ, ವಿಶೇಷ ಸಂದರ್ಭಗಳಲ್ಲಿ ಇದನ್ನು ಇಂಟ್ರಾಮಸ್ಕುಲರ್ ಅಥವಾ ಇಂಟ್ರಾವೆನಸ್ ಆಗಿ ನಿರ್ವಹಿಸಿದಾಗ (ಸಾಮಾನ್ಯವಾಗಿ ಆಸ್ಪತ್ರೆಯಲ್ಲಿ). ಚುಚ್ಚುಮದ್ದಿನ ಸ್ಥಳದಲ್ಲಿ ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಕೊಬ್ಬಿನ ಪದರವು ತುಂಬಾ ತೆಳುವಾಗಿದ್ದರೆ ಅಥವಾ ಸೂಜಿ ತುಂಬಾ ಉದ್ದವಾಗಿದ್ದರೆ, ಆಡಳಿತದ ಸಮಯದಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಸ್ನಾಯುವನ್ನು ಪ್ರವೇಶಿಸಬಹುದು. ಸ್ನಾಯುವಿನೊಳಗೆ ಇನ್ಸುಲಿನ್ ಪರಿಚಯಿಸುವುದು ಅಪಾಯಕಾರಿ ಅಲ್ಲ, ಆದಾಗ್ಯೂ, ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಇಂಜೆಕ್ಷನ್ಗಿಂತ ವೇಗವಾಗಿ ಇನ್ಸುಲಿನ್ ರಕ್ತದಲ್ಲಿ ಹೀರಲ್ಪಡುತ್ತದೆ.
1.8 ಮಧುಮೇಹಕ್ಕೆ ತುರ್ತು ಪರಿಸ್ಥಿತಿಗಳು
ಪಾಠದ ಸಮಯದಲ್ಲಿ, ಖಾಲಿ ಹೊಟ್ಟೆಯಲ್ಲಿ ಮತ್ತು before ಟಕ್ಕೆ ಮುಂಚಿತವಾಗಿ (3.3-5.5 ಎಂಎಂಒಎಲ್ / ಲೀ) ಸಾಮಾನ್ಯ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟದ ಮೌಲ್ಯಗಳು, ಹಾಗೆಯೇ ತಿನ್ನುವ 2 ಗಂಟೆಗಳ ನಂತರ (
ಇದೇ ರೀತಿಯ ದಾಖಲೆಗಳು
ಸಕ್ಕರೆ ಅಂಶ, ಒಟ್ಟು ಕೊಲೆಸ್ಟ್ರಾಲ್ ಮಟ್ಟ, ದೇಹದ ತೂಕ, ರಕ್ತದೊತ್ತಡ, ಹೃದಯ ಬಡಿತದ ಮೇಲೆ ಚಾಕೊಲೇಟ್ ಪರಿಣಾಮವನ್ನು ಅಧ್ಯಯನ ಮಾಡುವುದು. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳ ಶುಶ್ರೂಷೆಯಲ್ಲಿ ಆರೈಕೆಯ ದಾದಿಯ ವೃತ್ತಿಪರ ಪಾತ್ರದ ವಿಶ್ಲೇಷಣೆ.
ಪ್ರಬಂಧ 2,2 ಎಂ, ಸೇರಿಸಲಾಗಿದೆ 06/16/2015
ಮಧುಮೇಹ ಸಮಸ್ಯೆಯ ವೈದ್ಯಕೀಯ ಅಂಶಗಳು. ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳ ವ್ಯಕ್ತಿತ್ವದ ಮಾನಸಿಕ ಗುಣಲಕ್ಷಣಗಳು. ಮಾನಸಿಕ ಅಸ್ವಸ್ಥತೆ ಹೊಂದಿರುವ ವ್ಯಕ್ತಿಗಳಿಗೆ ಮಾನಸಿಕ ಸಹಾಯಕ್ಕಾಗಿ ಸಾಮಾನ್ಯ ನಿಬಂಧನೆಗಳು. ಸೈಕೋಸೊಮ್ಯಾಟಿಕ್ ಕಾಯಿಲೆಗಳಿಗೆ ಮಾನಸಿಕ ಚಿಕಿತ್ಸೆಯ ತತ್ವಗಳು.
ಪ್ರಬಂಧ 103.6 ಕೆ, ಸೇರಿಸಲಾಗಿದೆ 03/17/2011
ಮಧುಮೇಹವು ನಮ್ಮ ಕಾಲದ ಜಾಗತಿಕ ಸಮಸ್ಯೆಗಳಲ್ಲಿ ಒಂದಾಗಿದೆ. 2005-2007ರ ಮಧುಮೇಹ ರೋಗಿಗಳ ಕೇಸ್ ಹಿಸ್ಟರಿಗಳ ಆಯ್ಕೆ. ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳಲ್ಲಿ ಸ್ವಯಂ ನಿಯಂತ್ರಣದ ಮಟ್ಟ. ತೊಡಕುಗಳ ಸಾಧ್ಯತೆ. ಆಹಾರದಲ್ಲಿ ಕೊಲೆಸ್ಟ್ರಾಲ್ ಪ್ರಮಾಣ.
ಟರ್ಮ್ ಪೇಪರ್ 529.4 ಕೆ, 3/11/2009 ಸೇರಿಸಲಾಗಿದೆ
ಪ್ರಾಯೋಗಿಕ ಆರೋಗ್ಯ ರಕ್ಷಣೆಯ ಆಧಾರವಾಗಿ ನರ್ಸಿಂಗ್. ಮಧುಮೇಹದ ಗುಣಲಕ್ಷಣ. ದೈಹಿಕ ವಿಭಾಗದಲ್ಲಿ ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿರುವ ಮಕ್ಕಳಿಗೆ ಆಸ್ಪತ್ರೆಯ ಕೆಲಸ ಮತ್ತು ಶುಶ್ರೂಷಾ ಆರೈಕೆ. ಶುಶ್ರೂಷಾ ಹಸ್ತಕ್ಷೇಪದ ವರ್ಗಗಳು.
ಟರ್ಮ್ ಪೇಪರ್ 470.2 ಕೆ, ಸೇರಿಸಲಾಗಿದೆ 07/10/2015
ಜಾಗತಿಕ ಸಮಸ್ಯೆಯಾಗಿ ಮಧುಮೇಹದ ಗುಣಲಕ್ಷಣ. ರೋಗದ ಬೆಳವಣಿಗೆಯ ವರ್ಗೀಕರಣ ಮತ್ತು ಹಂತಗಳ ಅಧ್ಯಯನ. ಮಧುಮೇಹದಲ್ಲಿ ಶುಶ್ರೂಷಾ ಪ್ರಕ್ರಿಯೆಯ ಲಕ್ಷಣಗಳು. ರೋಗಿಗಳ ಆರೈಕೆ ತಂತ್ರಜ್ಞಾನ. ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಸ್ಥಿತಿಗೆ ಪ್ರಥಮ ಚಿಕಿತ್ಸೆ.
ಟರ್ಮ್ ಪೇಪರ್ 509.8 ಕೆ, ಸೇರಿಸಲಾಗಿದೆ 08/17/2015
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್, ಅದರ ಪ್ರಕಾರಗಳು ಮತ್ತು ಕಾರಣಗಳು. STATISTIKA ಪ್ಯಾಕೇಜ್ ಸಹಾಯದಿಂದ ಮಧುಮೇಹ ಸಂಭವಿಸುವ ಸೂಚಕಗಳ ಸಂಖ್ಯಾಶಾಸ್ತ್ರೀಯ ಮೌಲ್ಯಮಾಪನ ಮತ್ತು ವಿಶ್ಲೇಷಣೆ. ಪರಸ್ಪರ ಸಂಬಂಧ ಮತ್ತು ಮಂದಗತಿಯ ಪರಸ್ಪರ ಸಂಬಂಧದ ವಿಶ್ಲೇಷಣೆ, ಬಹು ಹಿಂಜರಿತ ಮಾದರಿಯನ್ನು ನಿರ್ಮಿಸುವುದು.
ಟರ್ಮ್ ಪೇಪರ್ 1000.6 ಕೆ, ಸೇರಿಸಲಾಗಿದೆ 07/06/2008
ಪ್ರಿಮೊರ್ಸ್ಕಿ ಪ್ರಾಂತ್ಯದಲ್ಲಿ ಮಧುಮೇಹ ಹೊಂದಿರುವ ನಾಗರಿಕರ ವೈದ್ಯಕೀಯ ಮತ್ತು ಸಾಮಾಜಿಕ ರಕ್ಷಣೆ ಕ್ಷೇತ್ರದಲ್ಲಿ ರಾಜ್ಯ ನೀತಿಯ ಅನುಷ್ಠಾನದ ಅಧ್ಯಯನ ಮತ್ತು ವಿಶ್ಲೇಷಣೆ. ಆದ್ಯತೆಯ ರಾಷ್ಟ್ರೀಯ ಆರೋಗ್ಯ ಕಾರ್ಯಕ್ರಮಕ್ಕಾಗಿ ಆದ್ಯತೆಯ drug ಷಧ ನಿಬಂಧನೆಯನ್ನು ಸುಧಾರಿಸುವ ಪ್ರಸ್ತಾಪಗಳು.
ಪ್ರಬಂಧ 82.9 ಕೆ, ಸೇರಿಸಲಾಗಿದೆ 05/14/2014
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ಲಕ್ಷಣಗಳು ಮತ್ತು ಕೋರ್ಸ್, ಸಂಭವನೀಯ ತೊಡಕುಗಳು. ಮಧುಮೇಹ ಹೊಂದಿರುವ ಮಕ್ಕಳಲ್ಲಿ ದೈಹಿಕ ಚಟುವಟಿಕೆಯ ಸಂಘಟನೆ. ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಪರಿಸ್ಥಿತಿಗಳ ಬೆಳವಣಿಗೆಗೆ ಸಾಧ್ಯತೆಗಳು. ಅನಾರೋಗ್ಯದ ಮಗುವಿಗೆ ಪೋಷಣೆ. ದೈಹಿಕ ವಿಭಾಗದ ಆಸ್ಪತ್ರೆಯಲ್ಲಿ ಶುಶ್ರೂಷೆಯನ್ನು ಒದಗಿಸುವುದು.
ಪ್ರಬಂಧ 509.5 ಕೆ, ಸೇರಿಸಲಾಗಿದೆ 01/08/2015
ಮಧುಮೇಹದ ವರ್ಗೀಕರಣ. ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್. ಇನ್ಸುಲಿನ್ ಅಲ್ಲದ ಅವಲಂಬಿತ ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್. ಎಟಿಯಾಲಜಿ. ರೋಗಕಾರಕ. ಕ್ಲಿನಿಕಲ್ ಚಿತ್ರ. ಮಧುಮೇಹ ಹೃದಯ ಸಂಬಂಧಿ ಮಧುಮೇಹ ರೋಗಿಗಳಲ್ಲಿ ಸಕ್ಕರೆ ಕೋಮಾ. ಹೈಪರ್ಗ್ಲೈಸೆಮಿಕ್ ಕೋಮಾ.
ಅಮೂರ್ತ 41.6 ಕೆ, ಏಪ್ರಿಲ್ 6, 2007 ಸೇರಿಸಲಾಗಿದೆ
ಇನ್ಸುಲಿನ್ ಅಣುವಿನ ರಚನೆ. ಜೀರ್ಣಕ್ರಿಯೆಯಲ್ಲಿ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಪಾತ್ರ ಮತ್ತು ಪ್ರಾಮುಖ್ಯತೆ. ಪ್ರೋಟೀನ್ ಗ್ರಾಹಕದ ಮೂಲಕ ಈ ಹಾರ್ಮೋನ್ ಕ್ರಿಯೆಯ ಕಾರ್ಯವಿಧಾನ. ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ರೋಗಿಗಳ ಚಿಕಿತ್ಸೆಗಾಗಿ ಇನ್ಸುಲಿನ್ ಅನ್ನು ವ್ಯಾಪಕವಾಗಿ ಬಳಸುವುದು. ಇನ್ಸುಲಿನ್ ಕ್ರಿಯೆಗೆ ಸಂಬಂಧಿಸಿದ ರೋಗಗಳು.
ಅಮೂರ್ತ 175.0 ಕೆ, ಸೇರಿಸಲಾಗಿದೆ 04/12/2015
ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗೆ ನೈರ್ಮಲ್ಯದ ಪಾತ್ರ. ದೈನಂದಿನ ಜೀವನದಲ್ಲಿ ಮೌಖಿಕ ಕುಹರ, ಕಾಲುಗಳು ಮತ್ತು ಲಯದ ಆರೈಕೆಗಾಗಿ ಸಾಮಾನ್ಯ ಶಿಫಾರಸುಗಳು. ತರ್ಕಬದ್ಧ ಮಾನಸಿಕ ಚಿಕಿತ್ಸೆಯ ಮೌಲ್ಯ. ಸ್ವಯಂ-ಮೇಲ್ವಿಚಾರಣಾ ತಂತ್ರಗಳು ಮತ್ತು ದೀರ್ಘಕಾಲದವರೆಗೆ ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯ ಗುಣಮಟ್ಟವನ್ನು ನಿರ್ಣಯಿಸುವ ವಿಧಾನಗಳು.
| ಶಿರೋನಾಮೆ | Ine ಷಧಿ |
| ವೀಕ್ಷಿಸಿ | ಅಮೂರ್ತ |
| ಭಾಷೆ | ರಷ್ಯನ್ |
| ದಿನಾಂಕವನ್ನು ಸೇರಿಸಲಾಗಿದೆ | 26.03.2010 |
| ಫೈಲ್ ಗಾತ್ರ | 14.3 ಕೆ |

ನಿಮ್ಮ ಉತ್ತಮ ಕೆಲಸವನ್ನು ಜ್ಞಾನ ನೆಲೆಗೆ ಸಲ್ಲಿಸುವುದು ಸುಲಭ. ಕೆಳಗಿನ ಫಾರ್ಮ್ ಅನ್ನು ಬಳಸಿ
ವಿದ್ಯಾರ್ಥಿಗಳು, ಪದವಿ ವಿದ್ಯಾರ್ಥಿಗಳು, ತಮ್ಮ ಅಧ್ಯಯನ ಮತ್ತು ಕೆಲಸಗಳಲ್ಲಿ ಜ್ಞಾನದ ಮೂಲವನ್ನು ಬಳಸುವ ಯುವ ವಿಜ್ಞಾನಿಗಳು ನಿಮಗೆ ತುಂಬಾ ಕೃತಜ್ಞರಾಗಿರಬೇಕು.
ಮನೆ ಸಂಸ್ಥೆಆಸ್ಪತ್ರೆಆದರೆಅನಾರೋಗ್ಯದ ಸಾವನ್ನು ನೋಡಿಕೊಳ್ಳುವಾಗarnyಡಿಐಬೆಟ್
ಯಾವುದೇ ವ್ಯಕ್ತಿಯ ಜೀವನದಲ್ಲಿ ನೈರ್ಮಲ್ಯ ಮುಖ್ಯವಾಗಿದೆ, ಆದರೆ ಇದು ಮಧುಮೇಹ ರೋಗಿಗಳಲ್ಲಿ ವಿಶೇಷವಾಗಿ ದೊಡ್ಡ ಪಾತ್ರವನ್ನು ವಹಿಸುತ್ತದೆ. ಇದು ವೈಯಕ್ತಿಕ ನೈರ್ಮಲ್ಯ, ಮನೆಯ ನೈರ್ಮಲ್ಯವನ್ನು ಕಾಪಾಡಿಕೊಳ್ಳುವುದು, ಬಟ್ಟೆ ನೈರ್ಮಲ್ಯ, ಪೋಷಣೆ ಮಾತ್ರವಲ್ಲದೆ, ದೈಹಿಕ ಚಟುವಟಿಕೆಯ ಬೆಳವಣಿಗೆ, ದೈಹಿಕ ಚಿಕಿತ್ಸೆಯ ಸಂಕೀರ್ಣಗಳು, ಗಟ್ಟಿಯಾಗುವುದು ಮತ್ತು ಕೆಟ್ಟ ಅಭ್ಯಾಸಗಳನ್ನು ತೊಡೆದುಹಾಕುವುದು ಸಹ ಒಳಗೊಂಡಿದೆ.
ಬೆಳಿಗ್ಗೆ ಇನ್ಸುಲಿನ್ ನೀಡುವ ರೋಗಿಗಳಲ್ಲಿ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಪರಿಸ್ಥಿತಿಗಳ ಬೆಳವಣಿಗೆಯನ್ನು ತಪ್ಪಿಸಲು, ಗ್ಲೈಸೆಮಿಯದ ಮಟ್ಟವನ್ನು ನಿಯಂತ್ರಿಸಿದ ನಂತರ, ಬೆಳಿಗ್ಗೆ ವ್ಯಾಯಾಮದ ನಂತರ ಚುಚ್ಚುಮದ್ದನ್ನು ಮಾಡಬೇಕು.
ದೈಹಿಕ ವ್ಯಾಯಾಮ ಮತ್ತು ನಂತರದ ನೀರಿನ ಕಾರ್ಯವಿಧಾನಗಳನ್ನು ನಿರ್ವಹಿಸುವುದು (ಉಜ್ಜುವುದು, ಡೌಸಿಂಗ್, ಸ್ನಾನ ಮಾಡುವುದು ಅಥವಾ ಸ್ನಾನ ಮಾಡುವುದು) ದೇಹವನ್ನು ಚೆನ್ನಾಗಿ ಮೃದುಗೊಳಿಸುತ್ತದೆ, ರೋಗಕ್ಕೆ ಅದರ ಪ್ರತಿರೋಧವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ.
ಬಾಯಿಯ ನೈರ್ಮಲ್ಯ
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನಲ್ಲಿ, ಹಲ್ಲು ಮತ್ತು ಒಸಡುಗಳ ಕಾಯಿಲೆಗಳು ಹೆಚ್ಚಾಗಿ ಬೆಳೆಯುತ್ತವೆ ಮತ್ತು ಹೆಚ್ಚು ಕಷ್ಟಕರವಾಗಿರುತ್ತದೆ, ಆದ್ದರಿಂದ ಬಾಯಿಯ ಕುಹರದ ಆರೈಕೆಗೆ ಹೆಚ್ಚಿನ ಪ್ರಾಮುಖ್ಯತೆ ನೀಡಬೇಕು. ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಯು ನಿಯಮಿತವಾಗಿ (6 ತಿಂಗಳಲ್ಲಿ 1 ಬಾರಿ) ದಂತವೈದ್ಯರನ್ನು ಭೇಟಿ ಮಾಡಬೇಕು, ಸಮಯಕ್ಕೆ ಹಲ್ಲು ಹುಟ್ಟುವುದು, ಟಾರ್ಟಾರ್ ಅನ್ನು ತೆಗೆದುಹಾಕುವುದು.
ಮಧುಮೇಹದಲ್ಲಿ ಕಾಲು ಹಾನಿಯಾಗುವ ಅಪಾಯ ತುಂಬಾ ಹೆಚ್ಚು. ಡಯಾಬಿಟಿಕ್ ಫೂಟ್ ಸಿಂಡ್ರೋಮ್ ಎಂಬ ಪರಿಕಲ್ಪನೆಯೂ ಇದೆ. ಬಾಹ್ಯ ನರ ತುದಿಗಳು, ರಕ್ತನಾಳಗಳಿಗೆ ಹಾನಿಯಾಗುವುದರೊಂದಿಗೆ, ದೂರದ ಕೆಳ ತುದಿಗಳಿಗೆ ಸೂಕ್ಷ್ಮತೆ ಮತ್ತು ರಕ್ತ ಪೂರೈಕೆಯು ತೀವ್ರವಾಗಿ ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಈ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಸಾಮಾನ್ಯ ಬೂಟುಗಳು ಪಾದದ ವಿರೂಪ, ಹುಣ್ಣು ಮತ್ತು ಮಧುಮೇಹ ಗ್ಯಾಂಗ್ರೀನ್ನ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗಬಹುದು. ಪಾದದ ವಿರೂಪತೆಯು ಪ್ಲ್ಯಾಂಟರ್ ಮೇಲ್ಮೈಯಲ್ಲಿ ಹೆಚ್ಚಿದ ಒತ್ತಡದ ಪ್ರದೇಶಗಳ ರಚನೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಪರಿಣಾಮವಾಗಿ, ಪಾದದ ಮೃದು ಅಂಗಾಂಶಗಳ ಉರಿಯೂತದ ಗಾಯವು ಸಂಭವಿಸುತ್ತದೆ, ನಂತರ ಪೆಪ್ಟಿಕ್ ಹುಣ್ಣು ರಚನೆಯಾಗುತ್ತದೆ. ಇದರ ಜೊತೆಯಲ್ಲಿ, ಗ್ಲೈಸೆಮಿಯಾ ಮತ್ತು ಕಳಪೆ ರಕ್ತ ಪೂರೈಕೆಯೊಂದಿಗೆ ಚರ್ಮಕ್ಕೆ ಯಾವುದೇ ಹಾನಿಯು ಅಸ್ಥಿರಜ್ಜು ಮತ್ತು ಅಸ್ಥಿಸಂಧಿವಾತ ಉಪಕರಣಗಳಿಗೆ ಹರಡುವುದರೊಂದಿಗೆ ಭಾರಿ ಸೋಂಕಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಮಧುಮೇಹ ಕಾಲು ಚಿಕಿತ್ಸೆಯು ಸಂಕೀರ್ಣ ಮತ್ತು ಸುದೀರ್ಘ ಪ್ರಕ್ರಿಯೆಯಾಗಿದೆ. ಆದರೆ ಕಾಲುಗಳ ಆರೈಕೆಗಾಗಿ ವೈಯಕ್ತಿಕ ತಡೆಗಟ್ಟುವ ಕ್ರಮಗಳನ್ನು ಮಾಡುವ ಮೂಲಕ ರೋಗಗಳು ಮತ್ತು ತೊಡಕುಗಳನ್ನು ತಪ್ಪಿಸಬಹುದು.
ಆರೋಗ್ಯವನ್ನು ಕಾಪಾಡಿಕೊಳ್ಳುವಲ್ಲಿ ಒಂದು ಪ್ರಮುಖ ಅಂಶವೆಂದರೆ ದೈನಂದಿನ ಜೀವನದಲ್ಲಿ ಲಯಬದ್ಧತೆಯನ್ನು ಕಾಪಾಡುವುದು. ಮೊದಲನೆಯದಾಗಿ, ನಾವು ಕೆಲಸ ಮತ್ತು ವಿಶ್ರಾಂತಿ, ಎಚ್ಚರ ಮತ್ತು ನಿದ್ರೆಯ ಪರ್ಯಾಯದ ಬಗ್ಗೆ ಮಾತನಾಡುತ್ತಿದ್ದೇವೆ. ಎಲ್ಲಾ ರೀತಿಯ ಮನರಂಜನೆಗಳಲ್ಲಿ, ಶಾರೀರಿಕವಾಗಿ ಮುಖ್ಯವಾದದ್ದು ನಿದ್ರೆ. ನಿದ್ರಾಹೀನತೆಯು ಮಧುಮೇಹ ಆರೈಕೆಯ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಗಮನಾರ್ಹವಾಗಿ ದುರ್ಬಲಗೊಳಿಸುತ್ತದೆ. ವೇಗವಾಗಿ ಬೀಳುವ ನಿದ್ರೆ ಮತ್ತು ಗಾ sleep ನಿದ್ರೆಯನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಲು, ಇದನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ:
ಮಲಗುವ ಸಮಯಕ್ಕೆ ಕನಿಷ್ಠ 2 ಗಂಟೆಗಳ ಮೊದಲು ಕೊನೆಯ meal ಟ (ವಿಸ್ತೃತ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಬಳಸುವ ಮತ್ತು ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಪರಿಸ್ಥಿತಿಗಳಿಗೆ ಗುರಿಯಾಗುವ ರೋಗಿಗಳಿಗೆ ಮಾತ್ರ ಒಂದು ವಿನಾಯಿತಿ ಅನುಮತಿಸಲಾಗಿದೆ - ಅಂತಹ ರೋಗಿಗಳು ಮಲಗುವ ವೇಳೆಗೆ 30-40 ನಿಮಿಷಗಳ ಮೊದಲು ಲಘು ಹೆಚ್ಚುವರಿ ಭೋಜನವನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು ಸೂಕ್ತವಾಗಿದೆ - ಹಣ್ಣು, ಕೆಫೀರ್),
ತಾಜಾ ಗಾಳಿಯಲ್ಲಿ 30 - ನಿಮಿಷದ ಸಂಜೆ ನಡಿಗೆ,
ಚೆನ್ನಾಗಿ ಗಾಳಿ ಇರುವ ಪ್ರದೇಶದಲ್ಲಿ ಮಲಗಿಕೊಳ್ಳಿ
ಆರಾಮದಾಯಕ, ಪರಿಚಿತ ಸ್ಥಾನವನ್ನು ತೆಗೆದುಕೊಳ್ಳಿ, ವಿಶ್ರಾಂತಿ ಪಡೆಯಿರಿ,
ಸ್ನಾಯುಗಳನ್ನು ವಿಶ್ರಾಂತಿ ಮಾಡಲು ಸ್ವಯಂ-ಸಲಹೆಯನ್ನು ಬಳಸುವುದು.
ಮಲಗುವ ಮಾತ್ರೆಗಳು ಮತ್ತು ನಿದ್ರಾಜನಕಗಳನ್ನು ಬಳಸುವ ಅಗತ್ಯತೆಯ ಪ್ರಶ್ನೆಯನ್ನು ವೈದ್ಯರು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸುತ್ತಾರೆ.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಒಂದು ಜೀವಮಾನದ ಕಾಯಿಲೆಯಾಗಿದೆ, ಆದ್ದರಿಂದ, ಅನೇಕರಿಗೆ, ಅಂತಹ ರೋಗನಿರ್ಣಯವನ್ನು ಮಾಡುವುದರಿಂದ ಖಿನ್ನತೆ ಉಂಟಾಗುತ್ತದೆ, ಹೊರಗಿನ ಪ್ರಪಂಚದಲ್ಲಿ ಆಸಕ್ತಿಯ ನಷ್ಟವಾಗುತ್ತದೆ. ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರು ರೋಗಿಗಳು ಮತ್ತು ಅವರ ಕುಟುಂಬದ ಸದಸ್ಯರೊಂದಿಗೆ ನಿರಂತರವಾಗಿ ಮಾನಸಿಕ ಚಿಕಿತ್ಸಕ ಸಂದರ್ಶನಗಳನ್ನು ನಡೆಸಬೇಕು, ಸರಿಯಾದ ಕಟ್ಟುಪಾಡು ಮತ್ತು ಚಿಕಿತ್ಸೆಯೊಂದಿಗೆ, ರೋಗಿಯು ಸಾಮಾನ್ಯ ಜೀವನಶೈಲಿಯನ್ನು ನಡೆಸಬಹುದು, ತನ್ನ ವೃತ್ತಿಪರ ಕರ್ತವ್ಯಗಳನ್ನು ಪೂರೈಸಬಹುದು ಮತ್ತು ಕೀಳರಿಮೆ ಅನುಭವಿಸಬಾರದು ಎಂದು ಒತ್ತಿಹೇಳುತ್ತಾರೆ.
ರೋಗಿಯು ಸ್ವಯಂ ತರಬೇತಿಯನ್ನು ಕರಗತ ಮಾಡಿಕೊಳ್ಳಬೇಕು, ಅಗತ್ಯವಿದ್ದರೆ, ಮನೋರೋಗ ಚಿಕಿತ್ಸಕ ಅಥವಾ ಮನೋವೈದ್ಯರು ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಭಾಗಿಯಾಗಬೇಕು.
ಕೆಲಸದಲ್ಲಿ, ಕುಟುಂಬದಲ್ಲಿ, ತಿಳುವಳಿಕೆ, ಕಾಳಜಿಯೊಂದಿಗೆ ಸುತ್ತುವರಿಯಲು ರೋಗಿಗೆ ಅನುಕೂಲಕರ ಮಾನಸಿಕ ಪರಿಸ್ಥಿತಿಯನ್ನು ಸೃಷ್ಟಿಸುವುದು ಬಹಳ ಮುಖ್ಯ.
ತರಬೇತಿ ಮತ್ತು ಸ್ವಯಂ ನಿಯಂತ್ರಣದ ವ್ಯವಸ್ಥೆಯು ಹೆಚ್ಚಿನ ಪ್ರಾಮುಖ್ಯತೆಯನ್ನು ಹೊಂದಿದೆ, ಏಕೆಂದರೆ ಇದು ನಿಮಗೆ ಪರಿಹಾರದ ಸ್ಥಿತಿಯನ್ನು ಕಾಪಾಡಿಕೊಳ್ಳಲು ಮತ್ತು ತೀವ್ರವಾದ ಆಂಜಿಯೋಪಥಿಗಳು ಮತ್ತು ನರರೋಗಗಳ ಬೆಳವಣಿಗೆಯನ್ನು ತಡೆಯಲು ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ. ತರಬೇತಿ ಮತ್ತು ಸ್ವಯಂ ನಿಯಂತ್ರಣ ಇವುಗಳನ್ನು ಒಳಗೊಂಡಿವೆ:
ರೋಗದ ಮೂಲತತ್ವ, ಅದರ ಬೆಳವಣಿಗೆಯ ಕಾರ್ಯವಿಧಾನಗಳು, ಮುನ್ನರಿವು, ಚಿಕಿತ್ಸೆಯ ತತ್ವಗಳು,
ಸರಿಯಾದ ಕೆಲಸ ಮತ್ತು ಉಳಿದ ವಿಧಾನದ ಅನುಸರಣೆ,
ಸರಿಯಾದ ವೈದ್ಯಕೀಯ ಪೋಷಣೆಯ ಸಂಘಟನೆ,
ನಿಮ್ಮ ದೇಹದ ತೂಕದ ನಿರಂತರ ನಿಯಂತ್ರಣ,
ಕೋಮಾದ ಚಿಕಿತ್ಸಾಲಯದ ಅಧ್ಯಯನ ಮತ್ತು ಅವುಗಳನ್ನು ತಡೆಗಟ್ಟುವ ಕ್ರಮಗಳು, ಜೊತೆಗೆ ತುರ್ತು ಆರೈಕೆ,
ಇನ್ಸುಲಿನ್ ಇಂಜೆಕ್ಷನ್ ತಂತ್ರಗಳ ಅಧ್ಯಯನ.
ರಕ್ತ ಮತ್ತು ಮೂತ್ರದಲ್ಲಿನ ಸೂಚಕಗಳ ಸ್ವಯಂ-ಮೇಲ್ವಿಚಾರಣೆ (ಸೂಚಕ ಪಟ್ಟಿಗಳು, ಗ್ಲುಕೋಮೀಟರ್ಗಳನ್ನು ಬಳಸಿ). ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಮಧ್ಯಮ ಮತ್ತು ದೀರ್ಘಕಾಲೀನ ನಿಯಂತ್ರಣವನ್ನು ಮೌಲ್ಯಮಾಪನ ಮಾಡಲು ಈ ಕೆಳಗಿನ ವಿಧಾನಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ.
ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯ ಗುಣಮಟ್ಟವನ್ನು ದೀರ್ಘಕಾಲದವರೆಗೆ (3 ತಿಂಗಳು) ನಿರ್ಣಯಿಸಲು ಎಚ್ಬಿಎ 1 ಅಥವಾ ಎಚ್ಬಿಎ 1 ಸಿ ಮಟ್ಟವನ್ನು ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ. ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಹಿಮೋಗ್ಲೋಬಿನ್ ಅಣುವಿಗೆ ಬಂಧಿಸುವ ಮೂಲಕ ಈ ರೀತಿಯ ಹಿಮೋಗ್ಲೋಬಿನ್ಗಳು ರೂಪುಗೊಳ್ಳುತ್ತವೆ. ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಯ ದೇಹದಲ್ಲಿಯೂ ಇಂತಹ ಬಂಧನ ಕಂಡುಬರುತ್ತದೆ, ಆದರೆ ಮಧುಮೇಹದಲ್ಲಿ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಹೆಚ್ಚಾದ ಕಾರಣ, ಹಿಮೋಗ್ಲೋಬಿನ್ಗೆ ಅದರ ಬಂಧವು ಹೆಚ್ಚು ತೀವ್ರವಾಗಿರುತ್ತದೆ. ವಿಶಿಷ್ಟವಾಗಿ, ರಕ್ತದಲ್ಲಿನ 5-6% ರಷ್ಟು ಹಿಮೋಗ್ಲೋಬಿನ್ ಸಕ್ಕರೆಯಿಂದ ಉಂಟಾಗುತ್ತದೆ. ಇದಲ್ಲದೆ, ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟ ಹೆಚ್ಚಾದಷ್ಟೂ ಹೆಚ್ಚು ಎಚ್ಬಿಎ 1 ಅಥವಾ ಎಚ್ಬಿಎ 1 ಸಿ ರೂಪುಗೊಳ್ಳುತ್ತದೆ. ಮೊದಲಿಗೆ, ಈ ಸಂಪರ್ಕವು “ದುರ್ಬಲ”, ಅಂದರೆ. ಹಿಂತಿರುಗಿಸಬಹುದಾದ, ಆದರೆ ಎತ್ತರಿಸಿದ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಪ್ರಮಾಣವು ಹಲವಾರು ಗಂಟೆಗಳವರೆಗೆ ಇದ್ದಾಗ, ಈ ಸಂಪರ್ಕವು “ಬಲವಾದ” ಆಗುತ್ತದೆ - ಹಿಮೋಗ್ಲೋಬಿನ್ ಅನ್ನು ಹೊತ್ತೊಯ್ಯುವ ಕೆಂಪು ರಕ್ತ ಕಣಗಳು ಗುಲ್ಮದಲ್ಲಿ ಒಡೆಯುವವರೆಗೂ ಇದು ಮುಂದುವರಿಯುತ್ತದೆ. ಎರಿಥ್ರೋಸೈಟ್ನ ಜೀವಿತಾವಧಿಯು ಸುಮಾರು 12 ವಾರಗಳು (ಅಥವಾ 3 ತಿಂಗಳುಗಳು) ಆಗಿರುವುದರಿಂದ, ಸಕ್ಕರೆ-ಸಂಬಂಧಿತ ಹಿಮೋಗ್ಲೋಬಿನ್ (ಎಚ್ಬಿಎ 1 ಅಥವಾ ಎಚ್ಬಿಎ 1 ಸಿ) ಮಟ್ಟವು ಈ ಅವಧಿಗೆ ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಯ ಚಯಾಪಚಯ ಸ್ಥಿತಿಯನ್ನು ಪ್ರತಿಬಿಂಬಿಸುತ್ತದೆ, ಅಂದರೆ. ಮೂರು ತಿಂಗಳು. ಗ್ಲೂಕೋಸ್ ಅಣುವಿಗೆ ಸಂಬಂಧಿಸಿದ ಹಿಮೋಗ್ಲೋಬಿನ್ನ ಶೇಕಡಾವಾರು ಪ್ರಮಾಣವು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಹೆಚ್ಚಳದ ಮಟ್ಟವನ್ನು ಸಹ ಕಲ್ಪಿಸುತ್ತದೆ: ಅದು ಹೆಚ್ಚು, ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಮಟ್ಟ ಹೆಚ್ಚಾಗುತ್ತದೆ ಮತ್ತು ಪ್ರತಿಯಾಗಿ. ಅಸ್ಥಿರ (ಲೇಬಲ್) ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯೊಂದಿಗೆ ಎಚ್ಬಿಎ 1 ಮಟ್ಟದಲ್ಲಿನ ದೊಡ್ಡ ಏರಿಳಿತಗಳು ಕಂಡುಬರುತ್ತವೆ, ಇದು ವಿಶೇಷವಾಗಿ ಮಧುಮೇಹ ಅಥವಾ ಯುವ ರೋಗಿಗಳಿಗೆ. ಆದರೆ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಇದಕ್ಕೆ ವಿರುದ್ಧವಾಗಿ, ಸ್ಥಿರವಾಗಿದ್ದಾಗ, ಒಳ್ಳೆಯ ಅಥವಾ ಕೆಟ್ಟ ಚಯಾಪಚಯ ದರಗಳು ಮತ್ತು ಕಡಿಮೆ ಅಥವಾ ಹೆಚ್ಚಿನ ಎಚ್ಬಿಎ 1 ಅಥವಾ ಎಚ್ಬಿಎ 1 ಸಿ ಮೌಲ್ಯಗಳ ನಡುವೆ ನೇರ ಸಂಬಂಧವಿರುತ್ತದೆ.
ಇಂದು, ಅಧಿಕ ರಕ್ತದ ಸಕ್ಕರೆ ಮಧುಮೇಹದ ದುಷ್ಪರಿಣಾಮಗಳ ಬೆಳವಣಿಗೆಗೆ ಒಂದು ಮುಖ್ಯ ಕಾರಣ ಎಂದು ನಿರ್ವಿವಾದವಾಗಿ ಸಾಬೀತಾಗಿದೆ, ಇದರ ತಡವಾದ ತೊಡಕುಗಳು ಎಂದು ಕರೆಯಲ್ಪಡುತ್ತವೆ. ಆದ್ದರಿಂದ, ಎಚ್ಬಿಎ 1 ರ ಹೆಚ್ಚಿನ ದರಗಳು ಮಧುಮೇಹದ ತಡವಾದ ತೊಡಕುಗಳ ಸಂಭವನೀಯ ಬೆಳವಣಿಗೆಯ ಪರೋಕ್ಷ ಸಂಕೇತವಾಗಿದೆ.
ಎಚ್ಬಿಎ 1 ಮತ್ತು ಎಚ್ಬಿಎ 1 ಸಿ ವಿಷಯದಲ್ಲಿ ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯ ಗುಣಮಟ್ಟದ ಮಾನದಂಡಗಳು ಹೀಗಿವೆ: ಸಾಮಾನ್ಯ ಚಯಾಪಚಯ - 5.5-7.6%, 3.5-6.1%, ಚಯಾಪಚಯ ಕ್ರಿಯೆಗೆ ಉತ್ತಮ ಅಥವಾ ಉತ್ತಮ ಪರಿಹಾರ - 7.0-9.0%, 6, 0-8.0%, ತೃಪ್ತಿದಾಯಕ ವಿನಿಮಯ ಪರಿಹಾರ - 9.0-10.5%, 8.0-9.5%, ಅತೃಪ್ತಿಕರ ವಿನಿಮಯ ಪರಿಹಾರ 10.5-13.0%, 9.5-12.0%, ಕೊಳೆತ ಚಯಾಪಚಯ 13.0-15%, 12-14%.
ಮೇಲಿನ ಮೌಲ್ಯಗಳು ಸೂಚಕವಾಗಿವೆ, ಅದರಲ್ಲೂ ವಿಶೇಷವಾಗಿ ಅವುಗಳ ವ್ಯಾಪ್ತಿಯು ನಿರ್ಣಯದ ವಿಧಾನವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ ಮತ್ತು ಒಂದು ವಿಧಾನದಿಂದ ಪಡೆದ ಸೂಚಕಗಳನ್ನು ಮಾತ್ರ ಪರಸ್ಪರ ಹೋಲಿಸಬಹುದು.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಚಿಕಿತ್ಸೆಯ ಗುಣಮಟ್ಟವನ್ನು ನಿರ್ಣಯಿಸಲು ಮತ್ತೊಂದು ವಿಧಾನವೆಂದರೆ ಫ್ರಕ್ಟೊಸಾಮೈನ್ನ ರಕ್ತದ ಅಂಶವನ್ನು ನಿರ್ಧರಿಸುವುದು, ಇದು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್-ಬೌಂಡ್ ಅಲ್ಬುಮಿನ್ ಆಗಿದೆ. ಫ್ರಕ್ಟೊಸಮೈನ್ ಮಟ್ಟವು ಕಳೆದ 2-3 ವಾರಗಳಲ್ಲಿ ಸರಾಸರಿ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಪ್ರತಿಬಿಂಬಿಸುತ್ತದೆ. ಫ್ರಕ್ಟೊಸಮೈನ್ಗೆ ಫ್ರಕ್ಟೋಸ್ನೊಂದಿಗೆ ಯಾವುದೇ ಸಂಬಂಧವಿಲ್ಲ ಎಂಬುದನ್ನು ಗಮನಿಸಿ.
ಫ್ರಕ್ಟೊಸಮೈನ್ ರಕ್ತದ ವಿಷಯದಲ್ಲಿ ಗಮನಾರ್ಹ ಬದಲಾವಣೆಯು 2-3 ವಾರಗಳಲ್ಲಿ ಸಂಭವಿಸುವುದರಿಂದ, ಎಚ್ಬಿಎ 1 ಗೆ ಹೋಲಿಸಿದರೆ ಇದರ ಮಟ್ಟವು ಕಡಿಮೆ ಮಧ್ಯಂತರಕ್ಕೆ (6-8 ವಾರಗಳು) ಚಿಕಿತ್ಸೆಯಾಗಿ ನ್ಯಾವಿಗೇಟ್ ಮಾಡಲು ನಿಮಗೆ ಅನುಮತಿಸುತ್ತದೆ. ಆದ್ದರಿಂದ, ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಯಶಸ್ವಿ ನಿಯಂತ್ರಣವು ರಕ್ತದಲ್ಲಿನ ಫ್ರಕ್ಟೊಸಾಮೈನ್ನ ಆರಂಭದಲ್ಲಿ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ ಸಾಕಷ್ಟು ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಈ ನಿಟ್ಟಿನಲ್ಲಿ, ಹೊಸದಾಗಿ ರೋಗನಿರ್ಣಯ ಮಾಡಿದ ಮಧುಮೇಹಕ್ಕೆ ಫ್ರಕ್ಟೊಸಮೈನ್ ಅಧ್ಯಯನವು ವಿಶೇಷವಾಗಿ ಮೌಲ್ಯಯುತವಾಗಿದೆ, ಪರಿಣಾಮಕಾರಿ ಚಿಕಿತ್ಸೆಯೊಂದಿಗೆ ಸಕ್ಕರೆ ಮಟ್ಟವು ತ್ವರಿತವಾಗಿ ಸಾಮಾನ್ಯಗೊಳ್ಳುತ್ತದೆ ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ಕೊನೆಯ 2-3 ವಾರಗಳಲ್ಲಿ ಮಧುಮೇಹ ಪರಿಹಾರದ ಮಟ್ಟವನ್ನು ಸಾಮಾನ್ಯ ಕಲ್ಪನೆಯನ್ನು ಪಡೆಯುವುದು ಅಪೇಕ್ಷಣೀಯವಾಗಿದೆ.
ಫ್ರಕ್ಟೊಸಮೈನ್ - ಸಾಮಾನ್ಯ ಮಟ್ಟ 205-285 mmol / L.
ಮಧುಮೇಹ ಆರೈಕೆಯ ಲಕ್ಷಣಗಳು
ಮಧುಮೇಹಕ್ಕೆ ಮುಖ್ಯ ಕ್ರಮಗಳು ಹೀರಿಕೊಳ್ಳುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು, ದೈಹಿಕ ಚಟುವಟಿಕೆ ಮತ್ತು ಚುಚ್ಚುಮದ್ದಿನ ಇನ್ಸುಲಿನ್ (ಅಥವಾ ಸಕ್ಕರೆ ಕಡಿಮೆ ಮಾಡುವ ಮಾತ್ರೆಗಳು) ನಡುವೆ ಸಾಕಷ್ಟು ಅನುಪಾತವನ್ನು ಸೃಷ್ಟಿಸುವ ಗುರಿಯನ್ನು ಹೊಂದಿವೆ.
ಡಯಟ್ ಥೆರಪಿ - ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಸೇವನೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುವುದು, ಸೇವಿಸುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಆಹಾರವನ್ನು ನಿಯಂತ್ರಿಸುವುದು. ಇದು ಸಹಾಯಕ ವಿಧಾನವಾಗಿದೆ ಮತ್ತು drug ಷಧಿ ಚಿಕಿತ್ಸೆಯ ಸಂಯೋಜನೆಯಲ್ಲಿ ಮಾತ್ರ ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ.
ದೈಹಿಕ ಚಟುವಟಿಕೆ - ಸಮರ್ಪಕವಾದ ಕೆಲಸ ಮತ್ತು ವಿಶ್ರಾಂತಿಯನ್ನು ಖಾತರಿಪಡಿಸುವುದು, ನಿರ್ದಿಷ್ಟ ವ್ಯಕ್ತಿಗೆ ದೇಹದ ತೂಕ ಕಡಿಮೆಯಾಗುವುದನ್ನು ಖಾತ್ರಿಪಡಿಸುವುದು, ಶಕ್ತಿಯ ಬಳಕೆಯ ನಿಯಂತ್ರಣ ಮತ್ತು ಶಕ್ತಿಯ ಬಳಕೆ.
ಬದಲಿ ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆ - ವಿಸ್ತೃತ ಇನ್ಸುಲಿನ್ಗಳ ಬೇಸ್ಲೈನ್ ಮಟ್ಟವನ್ನು ಆಯ್ಕೆ ಮಾಡುವುದು ಮತ್ತು ಸಣ್ಣ ಮತ್ತು ಅಲ್ಟ್ರಾಶಾರ್ಟ್ ಇನ್ಸುಲಿನ್ನೊಂದಿಗೆ ಸೇವಿಸಿದ ನಂತರ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಹೆಚ್ಚಳವನ್ನು ನಿಲ್ಲಿಸುತ್ತದೆ.
ಟೈಪ್ II ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಿಗೆ drug ಷಧ ಚಿಕಿತ್ಸೆಯು ವೈದ್ಯರು ಆಯ್ಕೆಮಾಡುವ ಮತ್ತು ಸೂಚಿಸುವ drugs ಷಧಿಗಳ ದೊಡ್ಡ ಗುಂಪನ್ನು ಒಳಗೊಂಡಿದೆ.
ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗೆ ಪ್ರಮುಖ ಚಿಹ್ನೆಗಳ ನಿರಂತರ ಮೇಲ್ವಿಚಾರಣೆಯ ಅಗತ್ಯವಿದೆ.
ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ವ್ಯಾಖ್ಯಾನವನ್ನು ಟೈಪ್ 1 ಮಧುಮೇಹದಿಂದ ಮಾಡಬೇಕು: ವಾರಕ್ಕೊಮ್ಮೆ ಬೆಳಿಗ್ಗೆ. ಅಗತ್ಯವಿದ್ದರೆ, ಹಗಲಿನಲ್ಲಿ: ಪ್ರತಿ meal ಟಕ್ಕೂ ಮೊದಲು ಮತ್ತು hours ಟದ 2 ಗಂಟೆಗಳ ನಂತರ, ಬೆಳಿಗ್ಗೆ ಮತ್ತು ರಾತ್ರಿ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನಲ್ಲಿ, ದಿನದ ವಿವಿಧ ಸಮಯಗಳಲ್ಲಿ ತಿಂಗಳಿಗೆ ಹಲವಾರು ಬಾರಿ ಅಳತೆಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು ಸಾಕು. ನಿಮಗೆ ಅನಾರೋಗ್ಯ ಅನಿಸಿದರೆ - ಹೆಚ್ಚಾಗಿ.
ಅನುಕೂಲಕ್ಕಾಗಿ, ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ವಾಚನಗೋಷ್ಠಿಗಳು, ಸಮಯ ಮತ್ತು ದಿನಾಂಕವನ್ನು ಮಾತ್ರವಲ್ಲದೆ ತೆಗೆದುಕೊಂಡ ations ಷಧಿಗಳ ಪ್ರಮಾಣ ಮತ್ತು ಆಹಾರಕ್ರಮವನ್ನೂ ಸಹ ನೀವು ದಾಖಲಿಸುವ ದಿನಚರಿಯನ್ನು ಇರಿಸಿ.
ಗ್ಲುಕೋಮೀಟರ್ನೊಂದಿಗೆ ಹೆಚ್ಚು ನಿಖರ ಮತ್ತು ಆಧುನಿಕ ವಿಧಾನವನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ. ಗ್ಲೂಕೋಸ್ ಆಕ್ಸಿಡೇಸ್ ಬಯೋಸೆನ್ಸರ್ ಉಪಕರಣಕ್ಕೆ ಸಂಪರ್ಕ ಹೊಂದಿದ ಬಿಸಾಡಬಹುದಾದ ಸೂಚಕ ತಟ್ಟೆಯಲ್ಲಿ ಒಂದು ಹನಿ ರಕ್ತವನ್ನು ಇರಿಸಲು ಸಾಕು, ಮತ್ತು ಕೆಲವು ಸೆಕೆಂಡುಗಳ ನಂತರ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ (ಗ್ಲೈಸೆಮಿಯಾ) ಮಟ್ಟವನ್ನು ತಿಳಿಯಲಾಗುತ್ತದೆ.
ದೇಹದ ತೂಕ ಬದಲಾವಣೆ. ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಇನ್ಸುಲಿನ್ ಡೋಸೇಜ್ಗಳ ಲೆಕ್ಕಾಚಾರವನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡಲು ರೋಗಿಯನ್ನು ಪ್ರತಿದಿನ ತೂಕ ಮಾಡುವುದು ಅವಶ್ಯಕ.
ಮೂತ್ರದಲ್ಲಿ ಸಕ್ಕರೆಯ ನಿರ್ಣಯ. ಪರೀಕ್ಷಾ ಪಟ್ಟಿಗಳೊಂದಿಗೆ ಅಳತೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ. ವಿಶ್ಲೇಷಣೆಗಾಗಿ, ದಿನಕ್ಕೆ ಸಂಗ್ರಹಿಸಿದ ಮೂತ್ರ ಅಥವಾ ಅರ್ಧ ಘಂಟೆಯ ಭಾಗವನ್ನು ಬಳಸಲಾಗುತ್ತದೆ (ಶೌಚಾಲಯದಲ್ಲಿ ಮೂತ್ರ ವಿಸರ್ಜಿಸಿದ ನಂತರ, ನೀವು ಒಂದು ಲೋಟ ನೀರು ಕುಡಿಯಬೇಕು ಮತ್ತು ಅರ್ಧ ಘಂಟೆಯ ನಂತರ ವಿಶ್ಲೇಷಣೆ ಪಾತ್ರೆಯಲ್ಲಿ ಮೂತ್ರ ವಿಸರ್ಜಿಸಬೇಕು).
ಜೀವರಾಸಾಯನಿಕ ರಕ್ತ ಪರೀಕ್ಷೆಯ ಪ್ರಕಾರ ಗ್ಲೈಕೋಲೈಸ್ಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ಸೂಚಿಯನ್ನು ಕಾಲು ಭಾಗಕ್ಕೊಮ್ಮೆ ನಡೆಸಲಾಗುತ್ತದೆ.
(!) ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದನ್ನು ಸರಿಯಾಗಿ ನಿರ್ವಹಿಸುವುದು ಹೇಗೆ.
ದಿನಕ್ಕೆ ಮೂತ್ರದಲ್ಲಿ ಹೊರಹಾಕಲ್ಪಡುವ ಸಕ್ಕರೆಯ ಪ್ರಮಾಣವು ಆಹಾರದಿಂದ ಪಡೆದ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ 10% ಕ್ಕಿಂತ ಹೆಚ್ಚಿದ್ದರೆ, ಇನ್ಸುಲಿನ್ನ ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಆಡಳಿತವನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಟೈಪ್ II ಡಯಾಬಿಟಿಸ್ನಲ್ಲಿ ಮಾತ್ರೆಗಳು ಮತ್ತು ಆಹಾರವು ನಿಷ್ಪರಿಣಾಮಕಾರಿಯಾಗಿದ್ದರೆ, ರೋಗದ ಉಲ್ಬಣಗೊಂಡ ಸಂದರ್ಭದಲ್ಲಿ ಅಥವಾ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಗೆ ಸಿದ್ಧವಾಗಿದ್ದರೆ, ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಸಹ ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಪ್ರಸ್ತುತ, ಹೆಚ್ಚಿನ ಸಂಖ್ಯೆಯ ಇನ್ಸುಲಿನ್ ಸಿದ್ಧತೆಗಳಿವೆ, ಕ್ರಿಯೆಯ ಅವಧಿಯಲ್ಲಿ (ಅಲ್ಟ್ರಾಶಾರ್ಟ್, ಸಣ್ಣ, ಮಧ್ಯಮ, ವಿಸ್ತೃತ), ಶುದ್ಧೀಕರಣದ ವಿಷಯದಲ್ಲಿ (ಮೊನೊಪಿಕ್, ಮೊನೊಕಾಂಪೊನೆಂಟ್), ಜಾತಿಗಳ ನಿರ್ದಿಷ್ಟತೆ (ಮಾನವ, ಹಂದಿಮಾಂಸ, ಗೋವಿನ, ತಳೀಯವಾಗಿ ವಿನ್ಯಾಸಗೊಳಿಸಲಾದ, ಇತ್ಯಾದಿ)
ವೈದ್ಯರು ಒಂದೇ ಸಮಯದಲ್ಲಿ ಅಥವಾ ಎರಡು ರೀತಿಯ ಇನ್ಸುಲಿನ್ ಸಿದ್ಧತೆಗಳ ವಿವಿಧ ಸಂಯೋಜನೆಗಳನ್ನು ಸೂಚಿಸಬಹುದು: ಅಲ್ಪಾವಧಿಯ ಕ್ರಿಯೆ ಮತ್ತು ಮಧ್ಯಮ ಅಥವಾ ದೀರ್ಘ ಕ್ರಿಯೆ.
ವಿಶಿಷ್ಟವಾಗಿ, ಕಡಿಮೆ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ತಯಾರಿಕೆಯನ್ನು ದಿನಕ್ಕೆ 3 ಬಾರಿ ನೀಡಲಾಗುತ್ತದೆ (ಉಪಾಹಾರ, lunch ಟ ಮತ್ತು ಭೋಜನಕ್ಕೆ ಮೊದಲು). ದೀರ್ಘಕಾಲ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ತಯಾರಿಕೆ - ದಿನಕ್ಕೆ 1 ಅಥವಾ 2 ಬಾರಿ.
ಇನ್ಸುಲಿನ್ ಸಿದ್ಧತೆಗಳನ್ನು ಕ್ರಿಯೆಯ ಘಟಕಗಳಲ್ಲಿ ಅಥವಾ ಮಿಲಿಲೀಟರ್ಗಳಲ್ಲಿ 0.1 ಮಿಲಿ = 4 ಘಟಕಗಳಲ್ಲಿ ಡೋಸ್ ಮಾಡಲಾಗುತ್ತದೆ.
ಇನ್ಸುಲಿನ್ ಅನ್ನು ಕೋಣೆಯ ಉಷ್ಣಾಂಶದಲ್ಲಿ ಸಂಗ್ರಹಿಸಲಾಗುತ್ತದೆ. ನಿಮ್ಮ ವಾರ್ಡ್ ಅದನ್ನು ರೆಫ್ರಿಜರೇಟರ್ನಲ್ಲಿ ಸಂಗ್ರಹಿಸಿದರೆ, ಚುಚ್ಚುಮದ್ದಿನ ಮೊದಲು ನೀವು ನಿಮ್ಮ ಕೈಯಲ್ಲಿ ಆಂಪೂಲ್ ಅನ್ನು ಬೆಚ್ಚಗಾಗಿಸಬೇಕಾಗುತ್ತದೆ.
ಇಂಜೆಕ್ಷನ್ ಬಳಕೆಗಾಗಿ:
- ವಿಶೇಷ ಇನ್ಸುಲಿನ್ ಸಿರಿಂಜುಗಳು, ಇದರ ಪದವಿ ನಿಮಗೆ 2 ಘಟಕಗಳ ಡೋಸೇಜ್ ಅನ್ನು ವೀಕ್ಷಿಸಲು ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ.
- ಸಿರಿಂಜ್ ಪೆನ್ - "ಪೆನ್ಫಿಲ್", ಹೆಚ್ಚು ಕೇಂದ್ರೀಕೃತ ಇನ್ಸುಲಿನ್ ತಯಾರಿಕೆಯ ಪರಿಚಯಕ್ಕಾಗಿ (ಪೆನ್ಫಿಲ್, 0.1 ಮಿಲಿ = 10 ಇಡಿ)
- ಇನ್ಸುಲಿನ್ ಪಂಪ್ ಎನ್ನುವುದು ರೋಗಿಯ ಬಟ್ಟೆಗೆ ಜೋಡಿಸಲಾದ ಸಣ್ಣ ಎಲೆಕ್ಟ್ರಾನಿಕ್ ಸಾಧನವಾಗಿದೆ. ಪಂಪ್ ಸಣ್ಣ ಪ್ರಮಾಣದ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಕ್ಯಾತಿಟರ್ ಮೂಲಕ ಗಡಿಯಾರದ ಸುತ್ತ ತಲುಪಿಸುತ್ತದೆ. ಇದು ರಾತ್ರಿಯ ತೊಂದರೆಗಳ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, ರೋಗಿಯನ್ನು ಅನೇಕ ಅಳತೆಗಳು ಮತ್ತು ಚುಚ್ಚುಮದ್ದಿನ ಅಗತ್ಯದಿಂದ ಮುಕ್ತಗೊಳಿಸುತ್ತದೆ.
ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದಿನ ಸ್ಥಳಗಳು:
- ಹೊಟ್ಟೆಯ ಬಲ ಮತ್ತು ಎಡ ಬದಿಗಳು, ಸೊಂಟದ ಮೇಲೆ ಅಥವಾ ಕೆಳಗೆ (ಹೊಟ್ಟೆಯ ಗುಂಡಿಯ ಸುತ್ತ 5 ಸೆಂ.ಮೀ ಪ್ರದೇಶವನ್ನು ತಪ್ಪಿಸಿ)
- ಮುಂಭಾಗ ಮತ್ತು ಹೊರ ತೊಡೆಗಳು (ಪೃಷ್ಠದ ಕೆಳಗೆ 10 ಸೆಂ.ಮೀ ಮತ್ತು ಮೊಣಕಾಲಿನ ಮೇಲೆ 10 ಸೆಂ.ಮೀ.)
- ತೋಳಿನ ಹೊರಭಾಗ ಮೊಣಕೈಗಿಂತ ಮೇಲಿರುತ್ತದೆ.
- ತಕ್ಷಣ ಆಂಬ್ಯುಲೆನ್ಸ್ಗೆ ಕರೆ ಮಾಡಿ
- ರೋಗಿಯನ್ನು ಸಮತಟ್ಟಾದ ಮೇಲ್ಮೈಯಲ್ಲಿ ಇರಿಸಿ, ಅವನ ತಲೆಯನ್ನು ಅವನ ಬದಿಯಲ್ಲಿ ತಿರುಗಿಸಿ,
- ನಿಮ್ಮ ಉಸಿರಾಟ, ರಕ್ತದೊತ್ತಡ ಮತ್ತು ನಾಡಿಮಿಡಿತವನ್ನು ವೀಕ್ಷಿಸಿ,
- ತಿನ್ನಲು ಅಥವಾ ಕುಡಿಯಲು ಒತ್ತಾಯಿಸಲಾಗುವುದಿಲ್ಲ
- ಸಾಧ್ಯವಾದರೆ, ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಇಂಜೆಕ್ಷನ್ ನೀಡಿ: 1 ಮಿಲಿ ಗ್ಲುಕಗನ್ ಹೈಡ್ರೋಕ್ಲೋರೈಡ್ ಅನ್ನು 1 ಮಿಲಿ ದ್ರಾವಕದಲ್ಲಿ ಕರಗಿಸಿ.
- ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯನ್ನು ಅಳೆಯಿರಿ.
- ರೋಗಿಗೆ ಕೊನೆಯ ಬಾರಿ ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದು ಅಥವಾ ಮಾತ್ರೆ ಸೇವಿಸಿದ್ದನ್ನು ಕೇಳಿ.
- ವಾರ್ಡ್ನಲ್ಲಿ ಆಗಾಗ್ಗೆ ಮತ್ತು ಅಪಾರವಾಗಿ ಮೂತ್ರ ವಿಸರ್ಜನೆ ಇದ್ದರೆ, ನಿರ್ಜಲೀಕರಣವನ್ನು ತಪ್ಪಿಸಲು ಅದನ್ನು ಕುಡಿಯಿರಿ.
- ರೋಗಿಯು ಕೋಮಾವನ್ನು ಬೆಳೆಸಿಕೊಂಡರೆ: ಏನಾಗುತ್ತಿದೆ ಎಂಬುದರ ಬಗ್ಗೆ ಸಂಪೂರ್ಣ ಉದಾಸೀನತೆ, ಮೂತ್ರ ಧಾರಣ, ಬಾಯಿಯಿಂದ ಅಸಿಟೋನ್ ವಾಸನೆ (ನೆನೆಸಿದ ಸೇಬುಗಳು), ರಕ್ತದೊತ್ತಡವನ್ನು ಕಡಿಮೆ ಮಾಡುವುದು, ಆಳವಾದ ಗದ್ದಲದ ಉಸಿರಾಟ (ದೀರ್ಘಕಾಲದ ಉಸಿರಾಡುವಿಕೆ ಮತ್ತು ಸಣ್ಣ ಉಸಿರಾಡುವಿಕೆ), ಪ್ರಜ್ಞೆ ದುರ್ಬಲಗೊಂಡರೆ, ತಕ್ಷಣ ಆಂಬ್ಯುಲೆನ್ಸ್ಗೆ ಕರೆ ಮಾಡಿ.
- 0.3 PIECES / kg ದರದಲ್ಲಿ ಕಡಿಮೆ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ತಯಾರಿಕೆಯನ್ನು ಸಬ್ಕ್ಯುಟೇನಿಯಲ್ ಆಗಿ ನಮೂದಿಸಿ, ಅಂದರೆ 70 ಕೆಜಿ ತೂಕದ ವ್ಯಕ್ತಿಗೆ 15-21 PIECES.
ಗುರುತು ಮತ್ತು .ತವನ್ನು ತಡೆಗಟ್ಟಲು ಪ್ರತಿ ವಾರ ಇಂಜೆಕ್ಷನ್ ಪ್ರದೇಶವನ್ನು ಬದಲಾಯಿಸಿ.
ಅದೇ ಪ್ರದೇಶದೊಳಗೆ, ಚರ್ಮಕ್ಕೆ ಗಾಯವಾಗದಂತೆ ಚುಚ್ಚುಮದ್ದಿಗೆ ವಿಭಿನ್ನ ಬಿಂದುಗಳನ್ನು ಆರಿಸಿ.
ನೀವು ಒಂದೇ ಸಮಯದಲ್ಲಿ ಎರಡು ರೀತಿಯ ಇನ್ಸುಲಿನ್ ಅನ್ನು ನಮೂದಿಸಬೇಕಾದರೆ, ಪ್ರತಿಯೊಂದಕ್ಕೂ ಪ್ರತ್ಯೇಕ ಸಿರಿಂಜ್ ಮತ್ತು ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ ಬಳಸಿ (ನೀವು ಅವುಗಳನ್ನು ಮಿಶ್ರಣ ಮಾಡಲು ಸಾಧ್ಯವಿಲ್ಲ).
ಚುಚ್ಚುಮದ್ದಿನ ನಂತರ ಚಲಿಸಲು ರೋಗಿಗೆ ಅವಕಾಶವಿದ್ದರೆ, ಅದರ ಬಗ್ಗೆ ಕೇಳಿ. ಇನ್ಸುಲಿನ್ ವೇಗವಾಗಿ ರಕ್ತಪ್ರವಾಹಕ್ಕೆ ಪ್ರವೇಶಿಸುತ್ತದೆ.
ಚುಚ್ಚುಮದ್ದಿನ 20-30 ನಿಮಿಷಗಳ ನಂತರ, ವಾರ್ಡ್ ವೈದ್ಯರು ಸೂಚಿಸಿದ ಆಹಾರವನ್ನು ಸೇವಿಸಬೇಕು ಎಂದು ನೆನಪಿಡಿ.
ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗೆ ಅಪಾಯಕಾರಿ ಪರಿಸ್ಥಿತಿಗಳು.
ಆಡಳಿತದ ಯಾವುದೇ ಉಲ್ಲಂಘನೆಯು ರಕ್ತದ ಸಕ್ಕರೆಯ ಕೊರತೆ (ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ) ಅಥವಾ ಅತಿಯಾದ (ಹೈಪರ್ ಗ್ಲೈಸೆಮಿಯಾ) ಗೆ ಕಾರಣವಾಗಬಹುದು, ಇದು ಜೀವಕ್ಕೆ ಅಪಾಯಕಾರಿ.
ನಿಮ್ಮ ವಾರ್ಡ್ ಮನೆಯಿಂದ ಹೊರಟು ಹೋದರೆ, ಅವನ ಜೇಬಿನಲ್ಲಿ ರೋಗ, ಸೂಚಿಸಿದ ಇನ್ಸುಲಿನ್ ಮತ್ತು ಸಕ್ಕರೆ ತುಂಡುಗಳನ್ನು ಸೂಚಿಸುವ ಟಿಪ್ಪಣಿ ಇದೆ ಎಂದು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಿ. ಇನ್ಸುಲಿನ್ ಪಡೆಯುವ ರೋಗಿಯು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾದ ಮೊದಲ ಚಿಹ್ನೆಯಲ್ಲಿ ಸಕ್ಕರೆ ತುಂಡುಗಳನ್ನು ತಿನ್ನಬೇಕಾಗುತ್ತದೆ.
ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಅಧಿಕದಿಂದ ಕೊರತೆಯನ್ನು ಹೇಗೆ ಗುರುತಿಸುವುದು:
ತಲೆತಿರುಗುವಿಕೆ, ಹಠಾತ್ ದೌರ್ಬಲ್ಯ, ತಲೆನೋವು. ದೇಹದಾದ್ಯಂತ ನಡುಗುವುದು, ಸ್ನಾಯು ಸೆಳೆತ
ನಿರಂತರ ವಾಕರಿಕೆ ಮತ್ತು ವಾಂತಿ
ಚರ್ಮವು ಶೀತ, ತೇವ, ಅಪಾರ ಬೆವರುವುದು.
ಒರಟು, ಒಣ ಚರ್ಮ. ಕ್ರಸ್ಟಿ ತುಟಿಗಳು.
ಹಸಿವಿನ ತೀವ್ರ ಪ್ರಜ್ಞೆ.
ಅರಿಯಲಾಗದ ಬಾಯಾರಿಕೆ, ಹಸಿವಿನ ಕೊರತೆ.
ಉಸಿರಾಟವು ಸಾಮಾನ್ಯ ಅಥವಾ ಆಳವಿಲ್ಲ.
ಹಠಾತ್ ಮಾನಸಿಕ ಆಂದೋಲನ (ಕಿರಿಕಿರಿ, ವಾದಿಸುವ ಬಯಕೆ, ಅನುಮಾನ, ಉಗ್ರಗಾಮಿತ್ವ).
ಆಯಾಸ, ಆಲಸ್ಯ, ಆಲಸ್ಯ.
ಕೆಲವು ನಿಮಿಷಗಳಲ್ಲಿ ಈ ಸ್ಥಿತಿ ವೇಗವಾಗಿ ಬೆಳೆಯುತ್ತದೆ.
ಇದು 1 ಗಂಟೆಯಿಂದ ಹಲವಾರು ದಿನಗಳವರೆಗೆ ಕ್ರಮೇಣ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ.
ಮುಂಜಾನೆ ದೇಹದ ಇನ್ಸುಲಿನ್ ಅಗತ್ಯವು ಗರಿಷ್ಠವಾಗಿರುವುದರಿಂದ ಇದು ರಾತ್ರಿಯಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಬೆಳೆಯುತ್ತದೆ.
ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳು ಹೆಚ್ಚು ಒಳಗಾಗುತ್ತಾರೆ.
ಮದ್ಯದ ಬಳಕೆಯು ಆಕ್ರಮಣವನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ.
ಇದು ಒತ್ತಡ, ತೀವ್ರವಾದ ಕಾಯಿಲೆ ಅಥವಾ ದೀರ್ಘಕಾಲದ ಉಲ್ಬಣವನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ.
ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾಕ್ಕೆ ತುರ್ತು ಆರೈಕೆ.
ವಾರ್ಡ್ ಸಕ್ಕರೆ (ಒಣ ರೂಪದಲ್ಲಿ ಅಥವಾ ಸಿರಪ್ ರೂಪದಲ್ಲಿ 4-5 ತುಂಡುಗಳು), ಜೇನುತುಪ್ಪ, ಸಿಹಿತಿಂಡಿಗಳು, ಬಿಸಿ ಸಿಹಿ ಚಹಾ, ಹಣ್ಣಿನ ರಸ, ಸಿಹಿ ಹೊಳೆಯುವ ನೀರನ್ನು ನೀಡಿ. 5-10 ನಿಮಿಷಗಳ ನಂತರ, ರೋಗಲಕ್ಷಣಗಳು ದೂರವಾಗಬೇಕು.
ರೋಗಿಯು ಪ್ರಜ್ಞೆಯನ್ನು ಕಳೆದುಕೊಂಡರೆ:
10-15 ನಿಮಿಷಗಳ ನಂತರ, ವಾರ್ಡ್ ಪ್ರಜ್ಞೆಯನ್ನು ಮರಳಿ ಪಡೆಯಬೇಕು. ಇದು ಸಂಭವಿಸದಿದ್ದರೆ, ಚುಚ್ಚುಮದ್ದನ್ನು ಪುನರಾವರ್ತಿಸಿ.