ಮಧುಮೇಹ ನರರೋಗ ಚಿಕಿತ್ಸೆ: ತೀವ್ರ ugs ಷಧಗಳು
ಡಯಾಬಿಟಿಕ್ ಡಿಸ್ಟಲ್ ಸಿಮೆಟ್ರಿಕ್ ಸೆನ್ಸರಿ-ಮೋಟರ್ ಪಾಲಿನ್ಯೂರೋಪತಿ (ಡಿಪಿಎನ್) ಮಧುಮೇಹ ನರರೋಗದ ಸಾಮಾನ್ಯ ರೂಪಾಂತರವಾಗಿದೆ, ಇದು ಟೈಪ್ 1 ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಹೊಂದಿರುವ 50% ಕ್ಕಿಂತ ಹೆಚ್ಚು ರೋಗಿಗಳಲ್ಲಿ ಪತ್ತೆಯಾಗಿದೆ.
ಡಯಾಬಿಟಿಕ್ ಡಿಸ್ಟಲ್ ಸಿಮೆಟ್ರಿಕ್ ಸೆನ್ಸರಿ-ಮೋಟರ್ ಪಾಲಿನ್ಯೂರೋಪತಿ (ಡಿಪಿಎನ್) ಮಧುಮೇಹ ನರರೋಗದ ಸಾಮಾನ್ಯ ರೂಪಾಂತರವಾಗಿದೆ, ಇದು ಟೈಪ್ 1 ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಹೊಂದಿರುವ 50% ಕ್ಕಿಂತ ಹೆಚ್ಚು ರೋಗಿಗಳಲ್ಲಿ ಪತ್ತೆಯಾಗಿದೆ. ನರರೋಗ ನೋವು (ಎನ್ಐ) ಗೆ ಡಿಪಿಎನ್ ಎರಡನೇ ಸಾಮಾನ್ಯ ಕಾರಣವಾಗಿದೆ. ಬಳಸಿದ ರೋಗನಿರ್ಣಯದ ಮಾನದಂಡಗಳನ್ನು ಅವಲಂಬಿಸಿ ಡಿಪಿಎನ್ನ ಹರಡುವಿಕೆಯು ಬದಲಾಗುತ್ತದೆ. ರೋಗಲಕ್ಷಣಗಳ ಆಧಾರದ ಮೇಲೆ ರೋಗನಿರ್ಣಯದ ನರರೋಗದ ಆವರ್ತನವು ಸುಮಾರು 25% ಆಗಿದೆ, ಮತ್ತು ಎಲೆಕ್ಟ್ರೋನ್ಯೂರೋಮಿಯೋಗ್ರಾಫಿಕ್ ಅಧ್ಯಯನವನ್ನು ನಡೆಸುವಾಗ, ಇದು ಮಧುಮೇಹ ರೋಗಿಗಳಲ್ಲಿ 100% ಆಗಿದೆ.
ಡಿಪಿಎನ್ನ ರೋಗನಿರ್ಣಯವು ಎಚ್ಚರಿಕೆಯಿಂದ ಸಂಗ್ರಹಿಸಿದ ಇತಿಹಾಸ, ನರವೈಜ್ಞಾನಿಕ ಪರೀಕ್ಷೆ, ಎಲೆಕ್ಟ್ರೋಫಿಸಿಯೋಲಾಜಿಕಲ್ ಪರೀಕ್ಷೆಯನ್ನು ಆಧರಿಸಿದೆ. ವಿಶಿಷ್ಟ ಲಕ್ಷಣಗಳು “ಗೂಸ್ ಉಬ್ಬುಗಳು”, ಸುಡುವಿಕೆ, ಕಾಲು ಮತ್ತು ಕಾಲುಗಳಲ್ಲಿ ನೋವು, ರಾತ್ರಿ ಸ್ನಾಯು ಸೆಳೆತ. ನರವೈಜ್ಞಾನಿಕ ಪರೀಕ್ಷೆಯು ಅಕಿಲ್ಸ್ ಪ್ರತಿವರ್ತನಗಳ ದುರ್ಬಲಗೊಳ್ಳುವಿಕೆ, "ಸಾಕ್ಸ್" ಮತ್ತು "ಕೈಗವಸುಗಳು" ಪ್ರಕಾರದ ದುರ್ಬಲ ಸಂವೇದನೆ, ಪ್ರೊಪ್ರಿಯೋಸೆಪ್ಟಿವ್ ಸೂಕ್ಷ್ಮತೆಯ ಇಳಿಕೆ ಬಹಿರಂಗಪಡಿಸುತ್ತದೆ. ಅಕಾಲಿಕ ಚಿಕಿತ್ಸೆ ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ವೈಫಲ್ಯದೊಂದಿಗೆ, ಕಾಲು ಹುಣ್ಣುಗಳಂತಹ ಡಿಪಿಎನ್ನ ತೊಂದರೆಗಳು ಬೆಳೆಯುತ್ತವೆ, ಇದು ನೆಕ್ರೋಸಿಸ್, ಗ್ಯಾಂಗ್ರೀನ್ (ಮಧುಮೇಹ ಕಾಲು) ಮತ್ತು ಆಗಾಗ್ಗೆ ಅಂಗಚ್ ut ೇದನಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು. ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳಿಗೆ ಪಾದದ ವಾರ್ಷಿಕ ನರವೈಜ್ಞಾನಿಕ ಮತ್ತು ಕ್ಲಿನಿಕಲ್ ಪರೀಕ್ಷೆಯ ಅಗತ್ಯವಿದೆ.
ಡಿಪಿಎನ್ನ ಬೆಳವಣಿಗೆಗೆ ಮುಖ್ಯ ಕಾರಣ ಗ್ಲೂಕೋಸ್ನ ಹೆಚ್ಚಿದ ಮಟ್ಟ ಎಂದು ಸಾಮಾನ್ಯವಾಗಿ ಗುರುತಿಸಲಾಗಿದೆ. ಅಂತೆಯೇ, ಡಿಪಿಎನ್ನ ಪ್ರಗತಿಯನ್ನು ನಿಧಾನಗೊಳಿಸಬಹುದು ಮತ್ತು ಸ್ವಲ್ಪ ಮಟ್ಟಿಗೆ ಹಿಮ್ಮುಖಗೊಳಿಸಬಹುದು ಎಂದು ದೃ confirmed ಪಡಿಸಿದ ಏಕೈಕ ಚಿಕಿತ್ಸಾ ವಿಧಾನವೆಂದರೆ ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಗ್ಲೈಸೆಮಿಯದ ಉತ್ತಮ ನಿಯಂತ್ರಣ. ಮಧುಮೇಹದ ತೀವ್ರ ನಿಗಾ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ (ದಿನಕ್ಕೆ 3 ಅಥವಾ ಹೆಚ್ಚಿನ ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದು ಅಥವಾ ಇನ್ಸುಲಿನ್ ವಿತರಕವನ್ನು (ಎಚ್ಬಿಎ ಮಟ್ಟ) ಬಳಸಿಕೊಂಡು ನಿರಂತರ ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಇನ್ಸುಲಿನ್ ಕಷಾಯ1 ಸಿ 6.5–7.5% ವ್ಯಾಪ್ತಿಯಲ್ಲಿ), ಮೈಕ್ರೊವಾಸ್ಕುಲರ್ ತೊಡಕುಗಳು ಮತ್ತು ನರರೋಗವನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಅಪಾಯದಲ್ಲಿ ಗಮನಾರ್ಹ ಇಳಿಕೆ ಕಂಡುಬಂದಿದೆ. ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತವಲ್ಲದ ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾಸ್ನೊಂದಿಗಿನ ತೀವ್ರವಾದ ಚಿಕಿತ್ಸೆಯು ನರರೋಗದ ಆವರ್ತನ ಮತ್ತು ಪ್ರಗತಿಯಲ್ಲಿ ಇಳಿಕೆಗೆ ಕಾರಣವಾಯಿತು. ಆದಾಗ್ಯೂ, ನಾರ್ಮೋಗ್ಲೈಸೀಮಿಯಾದ ಸಾಧನೆಗೆ ಮಾತ್ರ ಡಿಪಿಎನ್ನ ವೈದ್ಯಕೀಯ ಅಭಿವ್ಯಕ್ತಿಗಳನ್ನು ತ್ವರಿತವಾಗಿ ತೆಗೆದುಹಾಕಲು ಸಾಧ್ಯವಾಗುವುದಿಲ್ಲ. ಈ ನಿಟ್ಟಿನಲ್ಲಿ, ಹೆಚ್ಚುವರಿ ರೋಗಕಾರಕ ಮತ್ತು ರೋಗಲಕ್ಷಣದ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿದೆ, ವಿಶೇಷವಾಗಿ ನೋವಿನ ಪರಿಹಾರಕ್ಕಾಗಿ.
ಆಲ್ಫಾ-ಲಿಪೊಯಿಕ್ (ಥಿಯೋಕ್ಟಿಕ್) ಆಮ್ಲ (ಎಸ್ಪಾ-ಲಿಪಾನ್, ಥಿಯೋಕ್ಟಾಸಿಡ್, ಥಿಯೋಗಮ್ಮ, ಟಿಯೋಲೆಪ್ಟ್) ರೋಗಕಾರಕ ಸಿದ್ಧತೆಗಳಿಗೆ ಸೇರಿದೆ. ಈ drugs ಷಧಿಗಳು ಡಿಪಿಎನ್ನ ರೋಗಕಾರಕ ಚಿಕಿತ್ಸೆಗೆ ಚಿನ್ನದ ಮಾನದಂಡವಾಗಿದೆ. ಆಲ್ಫಾ ಲಿಪೊಯಿಕ್ ಆಮ್ಲವು ಪ್ರಬಲವಾದ ಲಿಪೊಫಿಲಿಕ್ ಉತ್ಕರ್ಷಣ ನಿರೋಧಕವಾಗಿದೆ. ನರ ನಾರುಗಳಲ್ಲಿ ಸಂಗ್ರಹವಾಗುವ ಥಿಯೋಕ್ಟಿಕ್ ಆಮ್ಲ, ಸ್ವತಂತ್ರ ರಾಡಿಕಲ್ಗಳ ವಿಷಯವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, ಎಂಡೋನರಲ್ ರಕ್ತದ ಹರಿವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ, NO ನ ವಿಷಯವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುತ್ತದೆ, ನಾಳೀಯ ಗೋಡೆಯ ವಿಶ್ರಾಂತಿ ನಿಯಂತ್ರಕ (ಇದು ಬಹಳಷ್ಟು ಇದ್ದರೆ, ಮಧುಮೇಹದಂತೆ, ಇದು ಸ್ವತಂತ್ರ ರಾಡಿಕಲ್ನಂತೆ ಕಾರ್ಯನಿರ್ವಹಿಸಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ), ಎಂಡೋಥೆಲಿಯಲ್ ಕಾರ್ಯವನ್ನು ಸುಧಾರಿಸುತ್ತದೆ, ಒಟ್ಟು ಮಟ್ಟವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಕೊಲೆಸ್ಟ್ರಾಲ್, ಹೆಚ್ಚಿನ ಸಾಂದ್ರತೆಯ ಲಿಪೊಪ್ರೋಟೀನ್ಗಳ ಆಂಟಿಆಥ್ರೊಜೆನಿಕ್ ಭಾಗದ ಮಟ್ಟವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಆಲ್ಫಾ-ಲಿಪೊಯಿಕ್ ಆಮ್ಲವನ್ನು 600 ಮಿಗ್ರಾಂ / ದಿನ ಐವಿ ಅಥವಾ ಮೌಖಿಕವಾಗಿ ಮೂರು ವಾರಗಳಿಂದ ಆರು ತಿಂಗಳವರೆಗೆ ಬಳಸುವುದರಿಂದ ನೋವು, ಪ್ಯಾರೆಸ್ಟೇಷಿಯಾ ಮತ್ತು ಮರಗಟ್ಟುವಿಕೆ 7, 8. ಸೇರಿದಂತೆ ಪ್ರಾಯೋಗಿಕವಾಗಿ ಮಹತ್ವದ ಮಟ್ಟದಲ್ಲಿ ಡಿಪಿಎನ್ನ ಮುಖ್ಯ ಲಕ್ಷಣಗಳು ಕಡಿಮೆಯಾಗುತ್ತವೆ ಎಂದು ಹಲವಾರು ಅಧ್ಯಯನಗಳು ತೋರಿಸಿವೆ. 3 ವಾರಗಳವರೆಗೆ (15 ಡ್ರಾಪ್ಪರ್ಗಳು) ಆಲ್ಫಾ-ಲಿಪೊಯಿಕ್ ಆಮ್ಲದ (200 ಮಿಲಿ ಲವಣಕ್ಕೆ 600 ಮಿಗ್ರಾಂ) ಅಭಿದಮನಿ ಹನಿ ಚಿಕಿತ್ಸೆಯ ಆರಂಭದಲ್ಲಿ ನೇಮಕಾತಿ ಎಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ, ನಂತರ 600 ಮಿಗ್ರಾಂ drug ಷಧವನ್ನು ಮಾತ್ರೆಗಳ ರೂಪದಲ್ಲಿ (ದಿನಕ್ಕೆ ಒಮ್ಮೆ 30-40 ನಿಮಿಷಗಳ ಮೊದಲು ) 1-2 ತಿಂಗಳಲ್ಲಿ.
ಪೀಡಿತ ನರ ರಚನೆಗಳ ಚಯಾಪಚಯವನ್ನು ಸುಧಾರಿಸುವ ಸಿದ್ಧತೆಗಳು ಸಾಂಪ್ರದಾಯಿಕವಾಗಿ ಬಿ ವಿಟಮಿನ್ಗಳನ್ನು ಒಳಗೊಂಡಿರುತ್ತವೆ, ಅವುಗಳ ನರರೋಗದ ಗುಣಲಕ್ಷಣಗಳಿಂದಾಗಿ. ವಿಟಮಿನ್ ಬಿ1 ಅಸೆಟೈಲ್ಕೋಲಿನ್ ಮತ್ತು ಬಿ ಸಂಶ್ಲೇಷಣೆಯಲ್ಲಿ ಭಾಗವಹಿಸುತ್ತದೆ6 - ನರಪ್ರೇಕ್ಷಕಗಳ ಸಂಶ್ಲೇಷಣೆಯಲ್ಲಿ, ಉದ್ರೇಕದ ಪ್ರಸರಣ. ವಿಟಮಿನ್ ಬಿ12 ಟ್ರೋಫಿಕ್ ಬಾಹ್ಯ ನರಗಳನ್ನು ಸುಧಾರಿಸುತ್ತದೆ. ಡಿಪಿಎನ್ನ ಸಂಕೀರ್ಣ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಮಿಲ್ಗಮ್ಮ ಡ್ರಾಗೀ ಎಂಬ drug ಷಧದ ಹೆಚ್ಚಿನ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ತೋರಿಸಲಾಗಿದೆ. ಇದು 100 ಮಿಗ್ರಾಂ ಬೆನ್ಫೋಟಿಯಾಮೈನ್ ಮತ್ತು 100 ಮಿಗ್ರಾಂ ಪಿರಿಡಾಕ್ಸಿನ್ ಅನ್ನು ಹೊಂದಿರುತ್ತದೆ. -5 ಷಧಿಯನ್ನು 3-5 ವಾರಗಳವರೆಗೆ ದಿನಕ್ಕೆ 2-3 ಬಾರಿ ಒಂದು ಟ್ಯಾಬ್ಲೆಟ್ ಅನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಮಿಲ್ಗಮ್ಮದಲ್ಲಿ ಬೆನ್ಫೋಟಿಯಾಮೈನ್ ಇರುವುದು ಮುಖ್ಯ, ಇದರಲ್ಲಿ ಲಿಪಿಡ್ ಕರಗುವಿಕೆಯು ರಕ್ತ ಮತ್ತು ಅಂಗಾಂಶಗಳಲ್ಲಿ ಥಯಾಮಿನ್ ಹೆಚ್ಚಿನ ಸಾಂದ್ರತೆಯನ್ನು ಸಾಧಿಸಲು ಕಾರಣವಾಗಿದೆ.
ಡಯಾಬಿಟಿಕ್ ಪಾಲಿನ್ಯೂರೋಪತಿಯ ರೋಗಕಾರಕ ಆಧಾರಿತ ಚಿಕಿತ್ಸೆಗಾಗಿ ಆಲ್ಫಾ-ಲಿಪೊಯಿಕ್ ಆಮ್ಲ ಮತ್ತು ಬೆನ್ಫೋಟಿಯಮೈನ್ ಅನ್ನು ಮೊದಲ ಸಾಲಿನ drugs ಷಧಿಗಳಾಗಿ ಪರಿಗಣಿಸಲು ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಸುರಕ್ಷತಾ ಪ್ರೊಫೈಲ್ನ ಡೇಟಾ ನಮಗೆ ಅವಕಾಶ ನೀಡುತ್ತದೆ.
ಡಿಪಿಎನ್ ಹೊಂದಿರುವ 1335 ರೋಗಿಗಳ ಎರಡು ಮಲ್ಟಿಸೆಂಟರ್, ಪ್ಲಸೀಬೊ-ನಿಯಂತ್ರಿತ ಅಧ್ಯಯನಗಳಲ್ಲಿ, ಅಸಿಟೈಲ್-ಎಲ್-ಕಾರ್ನಿಟೈನ್ ಅನ್ನು 1000 ಮಿಗ್ರಾಂ ಡೋಸ್ಗೆ ದಿನಕ್ಕೆ 3 ಬಾರಿ 6 ಮತ್ತು 12 ತಿಂಗಳುಗಳವರೆಗೆ ಸೇವಿಸುವುದರಿಂದ ಡಿಪಿಎನ್ ರೋಗಲಕ್ಷಣಗಳು ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆಯಾಗುತ್ತವೆ ಎಂದು ತೋರಿಸಲಾಗಿದೆ.
ರೋಗಕಾರಕ ಚಿಕಿತ್ಸೆಯ ದಿಕ್ಕು ಅತ್ಯಂತ ಮುಖ್ಯವಾಗಿದೆ ಮತ್ತು ಮುನ್ನರಿವನ್ನು ಹೆಚ್ಚಾಗಿ ನಿರ್ಧರಿಸುತ್ತದೆ. ಆದಾಗ್ಯೂ, ಚಿಕಿತ್ಸೆಯನ್ನು ದೀರ್ಘ ಕೋರ್ಸ್ಗಳಲ್ಲಿ ನಡೆಸಲಾಗುತ್ತದೆ ಮತ್ತು ಯಾವಾಗಲೂ ತ್ವರಿತ, ಸ್ಪಷ್ಟ ಕ್ಲಿನಿಕಲ್ ಸುಧಾರಣೆಯೊಂದಿಗೆ ಇರುವುದಿಲ್ಲ. ಅದೇ ಸಮಯದಲ್ಲಿ, ಸೌಮ್ಯವಾದ ಡಿಪಿಎನ್ ಸಹ, ತೀವ್ರವಾದ ನೋವು ಸಂಭವಿಸಬಹುದು, ಇದು ನಿದ್ರೆಯ ತೊಂದರೆ, ಖಿನ್ನತೆ, ಆತಂಕ ಮತ್ತು ಸಾಮಾಜಿಕ ಅಸಮರ್ಪಕತೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಅದಕ್ಕಾಗಿಯೇ, ರೋಗಕಾರಕ ಚಿಕಿತ್ಸೆಗೆ ಸಮಾನಾಂತರವಾಗಿ, NB ಯ ಸಮಯೋಚಿತ ರೋಗಲಕ್ಷಣದ ಚಿಕಿತ್ಸೆಯನ್ನು ನಡೆಸುವುದು ಬಹಳ ಮುಖ್ಯ.
ಡಿಪಿಎನ್ನೊಂದಿಗಿನ ನೋವಿನ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಸರಳವಾದ ನೋವು ನಿವಾರಕಗಳು ಮತ್ತು ಸ್ಟೀರಾಯ್ಡ್ ಅಲ್ಲದ ಉರಿಯೂತದ drugs ಷಧಿಗಳನ್ನು ಅವುಗಳ ಅಸಮರ್ಥತೆಯಿಂದ ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ ಎಂದು ನಾನು ಈಗಿನಿಂದಲೇ ಒತ್ತಿ ಹೇಳಲು ಬಯಸುತ್ತೇನೆ. ದುರದೃಷ್ಟವಶಾತ್, ಜಗತ್ತಿನಲ್ಲಿ 60% ಕ್ಕಿಂತ ಹೆಚ್ಚು ರೋಗಿಗಳು ಈ drugs ಷಧಿಗಳನ್ನು ಸ್ವೀಕರಿಸುತ್ತಲೇ ಇರುತ್ತಾರೆ, ಇದು ದೀರ್ಘಕಾಲದ ಬಳಕೆಗೆ ಸ್ವೀಕಾರಾರ್ಹವಲ್ಲ ಮತ್ತು ಅತ್ಯಂತ ಅಪಾಯಕಾರಿ (ಜಠರಗರುಳಿನ ಪ್ರದೇಶದ (ಜಿಐಟಿ), ಯಕೃತ್ತು ಮತ್ತು ರಕ್ತದ ತೊಂದರೆಗಳು). ಡಿಪಿಎನ್ನೊಂದಿಗೆ ಎನ್ಬಿ ಚಿಕಿತ್ಸೆಗಾಗಿ drugs ಷಧಿಗಳ ಮುಖ್ಯ ಗುಂಪುಗಳು: ಖಿನ್ನತೆ-ಶಮನಕಾರಿಗಳು, ಆಂಟಿಕಾನ್ವಲ್ಸೆಂಟ್ಗಳು, ಒಪಿಯಾಡ್ಗಳು, ಆಂಟಿಆರಿಥೈಮಿಕ್ drugs ಷಧಗಳು, ಸ್ಥಳೀಯ .ಷಧಿಗಳು.
ಟ್ರೈಸೈಕ್ಲಿಕ್ ಖಿನ್ನತೆ-ಶಮನಕಾರಿಗಳು (ಟಿಸಿಎ) ಎನ್ಬಿ ರೋಗಿಗಳಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವಲ್ಲಿ ಪರಿಣಾಮಕಾರಿಯಾದ ಮೊದಲ drugs ಷಧಿಗಳಲ್ಲಿ ಒಂದಾಗಿದೆ. ಅದೇನೇ ಇದ್ದರೂ, ರಷ್ಯಾದಲ್ಲಿ ಕೇವಲ ಒಂದು ಟಿಸಿಎ ನೋಂದಾಯಿಸಲಾಗಿದೆ - ಅಮಿಟ್ರಿಪ್ಟಿಲೈನ್, ಇದನ್ನು ಎನ್ಬಿ (ಪೋಸ್ಟ್ಪೆರ್ಪೆಟಿಕ್ ನ್ಯೂರಾಲ್ಜಿಯಾ, ಡಿಪಿಎನ್) ಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು ಬಳಸಲಾಗುತ್ತದೆ. ಟಿಸಿಎಗಳ ನೋವು ನಿವಾರಕ ಪರಿಣಾಮವು ಸಿರೊಟೋನಿನ್ ಮತ್ತು ನೊರ್ಪೈನ್ಫ್ರಿನ್ ಅನ್ನು ಪುನಃ ತೆಗೆದುಕೊಳ್ಳುವುದನ್ನು ತಡೆಯುವುದರೊಂದಿಗೆ ಸಂಬಂಧಿಸಿದೆ ಎಂದು ನಂಬಲಾಗಿದೆ, ಇದು ನೊರಾಡ್ರೆನರ್ಜಿಕ್ ಮತ್ತು ಸಿರೊಟೋನರ್ಜಿಕ್ ವ್ಯವಸ್ಥೆಗಳ ಕೆಳಮಟ್ಟದ ಚಟುವಟಿಕೆಯ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ, ಇದು ಕೇಂದ್ರ ನರಮಂಡಲದ ನೋಕಿಸೆಪ್ಟಿವ್ ಮಾರ್ಗಗಳಲ್ಲಿ ನೋವು ಪ್ರಚೋದನೆಗಳ ನಡವಳಿಕೆಯನ್ನು ತಡೆಯುತ್ತದೆ.
ಸಿರೊಟೋನಿನ್ ಮತ್ತು ನೊರ್ಪೈನ್ಫ್ರಿನ್ ಅನ್ನು ಪುನಃ ಪಡೆದುಕೊಳ್ಳುವುದನ್ನು ತಡೆಯುವುದರ ಜೊತೆಗೆ, ಟಿಸಿಎಗಳು ಆಲ್ಫಾವನ್ನು ನಿರ್ಬಂಧಿಸುತ್ತವೆ1ಅಡ್ರಿನರ್ಜಿಕ್, ಎನ್1-ಹಿಸ್ಟಮೈನ್, ಎಂ-ಕೋಲಿನರ್ಜಿಕ್ ಗ್ರಾಹಕಗಳು, ಇದು ಹಲವಾರು ವಿರೋಧಾಭಾಸಗಳನ್ನು ಮತ್ತು ಅವುಗಳ ಬಳಕೆಯನ್ನು ಸೀಮಿತಗೊಳಿಸುವ ಅಡ್ಡಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಅಡ್ಡಪರಿಣಾಮಗಳು ದೃಷ್ಟಿಹೀನತೆ, ಒಣ ಬಾಯಿ, ಸೈನಸ್ ಟಾಕಿಕಾರ್ಡಿಯಾ, ಮಲಬದ್ಧತೆ, ಮೂತ್ರ ಧಾರಣ, ಗೊಂದಲ ಮತ್ತು / ಅಥವಾ ಮೆಮೊರಿ ದುರ್ಬಲತೆ (ಆಂಟಿಕೋಲಿನರ್ಜಿಕ್ ಪರಿಣಾಮಗಳು), ನಿದ್ರಾಜನಕ, ಅರೆನಿದ್ರಾವಸ್ಥೆ, ತೂಕ ಹೆಚ್ಚಾಗುವುದು (ಎಚ್ 1-ಹಿಸ್ಟಮೈನ್ ಪರಿಣಾಮಗಳು), ಆರ್ಥೋಸ್ಟಾಟಿಕ್ ಹೈಪೊಟೆನ್ಷನ್, ತಲೆತಿರುಗುವಿಕೆ, ಟ್ಯಾಕಿಕಾರ್ಡಿಯಾ (ಆಲ್ಫಾ1ಅಡ್ರಿನರ್ಜಿಕ್ ಪರಿಣಾಮಗಳು). ತೀವ್ರವಾದ ಮತ್ತು ಸಬಾಕ್ಯೂಟ್ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಟಿಸಿಎಗಳು ವಿರುದ್ಧಚಿಹ್ನೆಯನ್ನು ಹೊಂದಿವೆ, ದುರ್ಬಲಗೊಂಡ ಇಂಟ್ರಾವೆಂಟ್ರಿಕ್ಯುಲರ್ ವಹನ, ಕೋನ-ಮುಚ್ಚುವಿಕೆಯ ಗ್ಲುಕೋಮಾದೊಂದಿಗೆ, ಮೊನೊಅಮೈನ್ ಆಕ್ಸಿಡೇಸ್ ಪ್ರತಿರೋಧಕಗಳನ್ನು (ಎಂಒಒಐ) ತೆಗೆದುಕೊಳ್ಳುತ್ತದೆ. ಪರಿಧಮನಿಯ ಹೃದಯ ಕಾಯಿಲೆ (ಸಿಎಚ್ಡಿ), ಆರ್ಹೆತ್ಮಿಯಾ, ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಪಾರ್ಶ್ವವಾಯುವಿನ ನಂತರ, ಹಾಗೆಯೇ ಮೂತ್ರ ಧಾರಣ ಅಥವಾ ಸ್ವನಿಯಂತ್ರಿತ ವೈಫಲ್ಯದ ರೋಗಿಗಳಲ್ಲಿ ಈ drugs ಷಧಿಗಳನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಬಳಸಬೇಕು. ಈ ಪರಿಸ್ಥಿತಿಯು ಸಾಮಾನ್ಯ ವೈದ್ಯಕೀಯ ಅಭ್ಯಾಸದಲ್ಲಿ ಟಿಸಿಎಗಳ ಬಳಕೆಯನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಮಿತಿಗೊಳಿಸುತ್ತದೆ.
ನೋವಿನ ಡಿಪಿಎನ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಟಿಸಿಎ (ಅಮಿಟ್ರಿಪ್ಟಿಲೈನ್, ಡೆಸಿಪ್ರಮೈನ್, ಕ್ಲೋಮಿಪ್ರಮೈನ್, ಇಮಿಪ್ರಮೈನ್) ನ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಹಲವಾರು ಯಾದೃಚ್ ized ಿಕ, ಪ್ಲಸೀಬೊ-ನಿಯಂತ್ರಿತ ಪ್ರಯೋಗಗಳಲ್ಲಿ ತೋರಿಸಲಾಗಿದೆ. ನೋವಿನ ಪಾಲಿನ್ಯೂರೋಪತಿಗಳಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು ಈ ಗುಂಪಿನ ಸಾಮಾನ್ಯ drugs ಷಧಿಗಳೆಂದರೆ ಅಮಿಟ್ರಿಪ್ಟಿಲೈನ್ ಮತ್ತು ಇಮಿಪ್ರಮೈನ್. ಹೆಚ್ಚು ವ್ಯಾಪಕವಾಗಿ ಬಳಸಲಾಗುವ ಅಮಿಟ್ರಿಪ್ಟಿಲೈನ್. Drug ಷಧದ ಆರಂಭಿಕ ಡೋಸ್ ರಾತ್ರಿಯಲ್ಲಿ 10-12.5 ಮಿಗ್ರಾಂ, ನಂತರ ಪರಿಣಾಮವನ್ನು ಸಾಧಿಸುವವರೆಗೆ ಪ್ರತಿ 7 ದಿನಗಳಿಗೊಮ್ಮೆ ಡೋಸ್ ಅನ್ನು ಕ್ರಮೇಣ 10-25 ಮಿಗ್ರಾಂ ಹೆಚ್ಚಿಸಲಾಗುತ್ತದೆ (ಗರಿಷ್ಠ 150 ಮಿಗ್ರಾಂ / ದಿನ). ದೈನಂದಿನ ಪ್ರಮಾಣವನ್ನು ರಾತ್ರಿಯಲ್ಲಿ ಒಮ್ಮೆ ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ ಅಥವಾ 2-3 ಪ್ರಮಾಣದಲ್ಲಿ ಪುಡಿಮಾಡಲಾಗುತ್ತದೆ. ಖಿನ್ನತೆಯೊಂದಿಗೆ, ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ drug ಷಧವು ಸಾಮಾನ್ಯವಾಗಿ ಅಗತ್ಯವಾಗಿರುತ್ತದೆ. ಅಮಿಟ್ರಿಪ್ಟಿಲೈನ್ಗೆ ಅಸಹಿಷ್ಣುತೆಯೊಂದಿಗೆ, ಇತರ ಟಿಸಿಎಗಳನ್ನು ಸೂಚಿಸಬಹುದು, ಉದಾಹರಣೆಗೆ, ಇಮಿಪ್ರಮೈನ್ ಅಥವಾ ಕ್ಲೋಮಿಪ್ರಮೈನ್. ಖಿನ್ನತೆ-ಶಮನಕಾರಿಗಳೊಂದಿಗಿನ ಪ್ರಯೋಗ ಚಿಕಿತ್ಸೆಯು ಕನಿಷ್ಠ 6–8 ವಾರಗಳವರೆಗೆ ಇರಬೇಕು, ಆದರೆ ರೋಗಿಯು ಕನಿಷ್ಠ 1-2 ವಾರಗಳವರೆಗೆ ಗರಿಷ್ಠ ಸಹಿಷ್ಣು ಪ್ರಮಾಣವನ್ನು ತೆಗೆದುಕೊಳ್ಳಬೇಕು. ಎನ್ಬಿ ಹೊಂದಿರುವ ಸುಮಾರು 70% ರೋಗಿಗಳಲ್ಲಿ ಅಮಿಟ್ರಿಪ್ಟಿಲೈನ್ ಪರಿಣಾಮಕಾರಿಯಾಗಿದ್ದರೂ, ತೀವ್ರ ಅಡ್ಡಪರಿಣಾಮಗಳು ಅದರ ಬಳಕೆಯನ್ನು ಮಿತಿಗೊಳಿಸುತ್ತವೆ. ಯಾವುದೇ ಟಿಸಿಎ ನೇಮಕ ಮಾಡುವ ಮೊದಲು, ಪ್ರಾಥಮಿಕ ಇಸಿಜಿ ಕಡ್ಡಾಯವಾಗಿದೆ, ವಿಶೇಷವಾಗಿ 40 ವರ್ಷಕ್ಕಿಂತ ಹಳೆಯ ಜನರಲ್ಲಿ.
ಟಿಸಿಎ ಕಳಪೆಯಾಗಿ ಸಹಿಸಲ್ಪಟ್ಟರೆ, ಟೆಟ್ರಾಸೈಕ್ಲಿಕ್ ಖಿನ್ನತೆ-ಶಮನಕಾರಿಗಳು (ಉದಾ. ಮ್ಯಾಪ್ರೊಟೈಲಿನ್, 25–100 ಮಿಗ್ರಾಂ / ದಿನ) ಅಥವಾ ಆಯ್ದ ಸಿರೊಟೋನಿನ್ ಮತ್ತು ನೊರ್ಪೈನ್ಫ್ರಿನ್ ರೀಅಪ್ಟೇಕ್ ಇನ್ಹಿಬಿಟರ್ (ಎಸ್ಎಸ್ಆರ್ಐ) (ವೆನ್ಲಾಫಾಕ್ಸಿನ್, 150–225 ಮಿಗ್ರಾಂ / ದಿನ, ಅಥವಾ ಡುಲೋಕ್ಸೆಟೈನ್, 60–120 ಮಿಗ್ರಾಂ / ದಿನ) ) ಡಿಪಿಎನ್ 17, 18 ರ ರೋಗಿಗಳನ್ನು ಒಳಗೊಂಡ ಅಧ್ಯಯನಗಳಲ್ಲಿ ವೆನ್ಲಾಫಾಕ್ಸಿನ್ನ ಪರಿಣಾಮಕಾರಿತ್ವವು ಪುನರಾವರ್ತಿತವಾಗಿ ಸಾಬೀತಾಗಿದೆ, ಆದರೆ ಇದು ಟಿಸಿಎಗಳ ವಿಶಿಷ್ಟವಾದ ಪೋಸ್ಟ್ನ್ಯಾಪ್ಟಿಕ್ ಪರಿಣಾಮಗಳನ್ನು ಹೊಂದಿಲ್ಲ (ಎಂ-ಕೋಲಿನರ್ಜಿಕ್ ಗ್ರಾಹಕಗಳು, ಆಲ್ಫಾ-ಅಡ್ರಿನರ್ಜಿಕ್ ಮತ್ತು ಹಿಸ್ಟಮೈನ್ ಗ್ರಾಹಕಗಳ ಮೇಲಿನ ಕ್ರಮ). ಇದು ಟಿಸಿಎಗಳಿಗಿಂತ drug ಷಧವನ್ನು ಸುರಕ್ಷಿತವಾಗಿಸುತ್ತದೆ. ನೋವು ನಿವಾರಕ ಪರಿಣಾಮದ ಆಕ್ರಮಣವನ್ನು ಚಿಕಿತ್ಸೆಯ ಎರಡನೇ ವಾರದಲ್ಲಿ ಈಗಾಗಲೇ ಗುರುತಿಸಲಾಗಿದೆ.
ಹೀಗಾಗಿ, ಡಿಪಿಎನ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ವೆನ್ಲಾಫಾಕ್ಸಿನ್ ಪರಿಣಾಮಕಾರಿ, ಸುರಕ್ಷಿತ, ಚೆನ್ನಾಗಿ ಸಹಿಸಿಕೊಳ್ಳುವ drug ಷಧವಾಗಿದೆ. 12 ರಿಂದ 13 ವಾರಗಳವರೆಗೆ ನಡೆಯುವ ಮೂರು ಮಲ್ಟಿಸೆಂಟರ್, ಯಾದೃಚ್ ized ಿಕ, ಡಬಲ್-ಬ್ಲೈಂಡ್, ಪ್ಲಸೀಬೊ-ನಿಯಂತ್ರಿತ ಪ್ರಯೋಗಗಳು ನೋವಿನ ಡಿಪಿಎನ್ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ದಿನಕ್ಕೆ 60 ರಿಂದ 120 ಮಿಗ್ರಾಂ ಪ್ರಮಾಣದಲ್ಲಿ ಡುಲೋಕ್ಸೆಟೈನ್ನ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ತೋರಿಸಿದೆ. ಅಧ್ಯಯನದ ಪರಿಣಾಮವಾಗಿ, ಡುಲೋಕ್ಸೆಟೈನ್ನ ಚಿಕಿತ್ಸೆಯ ಸಮಯದಲ್ಲಿ ನೋವಿನ ತೀವ್ರತೆಯ 50% ನಷ್ಟು ಕಡಿತವು (ಬಳಸಿದ ಪ್ರಮಾಣವನ್ನು ಲೆಕ್ಕಿಸದೆ) 41% ರೋಗಿಗಳಲ್ಲಿ ಕಂಡುಬಂದಿದೆ, ಹೋಲಿಸಿದರೆ 24% ರೋಗಿಗಳು ಪ್ಲೇಸ್ಬೊ ತೆಗೆದುಕೊಳ್ಳುತ್ತಾರೆ.
ಆಯ್ದ ಸಿರೊಟೋನಿನ್ ರೀಅಪ್ಟೇಕ್ ಇನ್ಹಿಬಿಟರ್ಗಳು (ಎಸ್ಎಸ್ಆರ್ಐಗಳು) (ಫ್ಲುಯೊಕ್ಸೆಟೈನ್, ಪ್ಯಾರೊಕ್ಸೆಟೈನ್, ಸೆರ್ಟ್ರಾಲೈನ್, ಸಿಟಾಲೋಪ್ರಾಮ್, ಎಸ್ಸಿಟಾಲೋಪ್ರಾಮ್) ಕಡಿಮೆ ಅಡ್ಡಪರಿಣಾಮಗಳನ್ನು ಉಂಟುಮಾಡುತ್ತವೆ, ಆದರೆ ಕಡಿಮೆ ವಿಶಿಷ್ಟವಾದ ನೋವು ನಿವಾರಕ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿವೆ, ಇದನ್ನು ನೊರ್ಡ್ರೆನೆರ್ಜಿಕ್ ಪ್ರಸರಣದ ಮೇಲೆ ನೇರ ಪರಿಣಾಮದ ಕೊರತೆಯಿಂದ ವಿವರಿಸಬಹುದು. ನೋವು ಖಿನ್ನತೆಗೆ ಸಂಬಂಧಿಸಿರುವ ಸಂದರ್ಭಗಳಲ್ಲಿ ಅವುಗಳನ್ನು ಮುಖ್ಯವಾಗಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಮತ್ತು ರೋಗಿಯು ಇತರ ಖಿನ್ನತೆ-ಶಮನಕಾರಿಗಳನ್ನು ಸಹಿಸುವುದಿಲ್ಲ.
ಎನ್ಬಿ ಆಗಾಗ್ಗೆ ಖಿನ್ನತೆಯೊಂದಿಗೆ ಇರುವುದರಿಂದ, ಈ ಮನೋರೋಗ ಸ್ಥಿತಿಯನ್ನು ಪರಿಣಾಮಕಾರಿಯಾಗಿ ಪರಿಣಾಮ ಬೀರುವ ಮತ್ತು ಉತ್ತಮ ಸುರಕ್ಷತಾ ಪ್ರೊಫೈಲ್ ಹೊಂದಿರುವ drug ಷಧದ ಆಯ್ಕೆಯು ಪ್ರಸ್ತುತವಾಗಿದೆ. ಈ drugs ಷಧಿಗಳಲ್ಲಿ ಒಂದು ಪಿಪೊಫೆಸಿನ್ (ಅಜಾಫೆನ್). ಖಿನ್ನತೆ-ಶಮನಕಾರಿ ಕಾರ್ಯವಿಧಾನವು ಸಿರೊಟೋನಿನ್ ಮತ್ತು ನೊರ್ಪೈನ್ಫ್ರಿನ್ ಮರುಹಂಚಿಕೆಯ ವಿವೇಚನೆಯಿಲ್ಲದ ಪ್ರತಿರೋಧವನ್ನು ಆಧರಿಸಿದೆ, ಇದು ಕೇಂದ್ರ ನರಮಂಡಲದಲ್ಲಿ ಅವುಗಳ ಸಾಂದ್ರತೆಯ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. Drug ಷಧವು ಕಾರ್ಡಿಯೋಟಾಕ್ಸಿಕ್ ಗುಣಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿಲ್ಲ. ಆಂಟಿಕೋಲಿನರ್ಜಿಕ್ ಕ್ರಿಯೆಯ ಕೊರತೆಯಿಂದಾಗಿ, ಗ್ಲುಕೋಮಾ ಮತ್ತು ಇತರ ಕಾಯಿಲೆಗಳ ರೋಗಿಗಳಿಗೆ ಅಜಾಫೆನ್ ಅನ್ನು ಸೂಚಿಸಬಹುದು, ಇದರಲ್ಲಿ ಇಮಿಪ್ರಮೈನ್ ಮತ್ತು ಅಮಿಟ್ರಿಪ್ಟಿಲೈನ್ ಸೇರಿದಂತೆ ಆಂಟಿಕೋಲಿನರ್ಜಿಕ್ ಚಟುವಟಿಕೆಯೊಂದಿಗೆ drugs ಷಧಿಗಳ ಬಳಕೆಯು ವಿರುದ್ಧಚಿಹ್ನೆಯನ್ನು ಹೊಂದಿದೆ. ಉಚ್ಚರಿಸಲಾದ ಅಡ್ಡಪರಿಣಾಮಗಳ ಅನುಪಸ್ಥಿತಿಯು ಸೊಮ್ಯಾಟಿಕ್ ಕಾಯಿಲೆಗಳು ಮತ್ತು ವೃದ್ಧರಿಗೆ, ವಿಶೇಷವಾಗಿ ಹೊರರೋಗಿ ಅಭ್ಯಾಸದಲ್ಲಿ drug ಷಧಿಯನ್ನು ಶಿಫಾರಸು ಮಾಡಲು ನಿಮಗೆ ಅನುಮತಿಸುತ್ತದೆ.
ನೋವಿನ ಡಿಪಿಎನ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಬಳಸಲಾಗುವ ಆಂಟಿಕಾನ್ವಲ್ಸೆಂಟ್ಗಳಲ್ಲಿ, ಗ್ಯಾಬಪೆಂಟಿನ್ (ನ್ಯೂರಾಂಟಿನ್) ಮತ್ತು ಪ್ರಿಗಬಾಲಿನ್ (ಭಾವಗೀತೆ) 22, 23. ಗ್ಯಾಬಪೆನ್ಟಿನ್ ಮತ್ತು ಪ್ರಿಗಬಾಲಿನ್ ಕ್ರಿಯೆಯ ಕಾರ್ಯವಿಧಾನವು ಸ್ಪಷ್ಟವಾಗಿ, ವೋಲ್ಟೇಜ್-ಅವಲಂಬಿತ ಕ್ಯಾಲ್ಸಿಯಂ ಚಾನಲ್ಗಳ ಆಲ್ಫಾ -2-ಡೆಲ್ಟಾ ಉಪಘಟಕಗಳಿಗೆ ಬಂಧಿಸುವ ಸಾಮರ್ಥ್ಯವನ್ನು ಆಧರಿಸಿದೆ. ಬಾಹ್ಯ ಸಂವೇದನಾ ನರಕೋಶಗಳು. ಇದು ಪ್ರಿಸ್ನಾಪ್ಟಿಕ್ ನ್ಯೂರಾನ್ಗೆ ಕ್ಯಾಲ್ಸಿಯಂನ ಪ್ರವೇಶದಲ್ಲಿ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಇದರ ಪರಿಣಾಮವಾಗಿ ಅತಿಯಾದ ಪ್ರಚೋದಿತ ನ್ಯೂರಾನ್ಗಳಿಂದ ಮುಖ್ಯ ನೋವು ಮಧ್ಯವರ್ತಿಗಳ (ಗ್ಲುಟಮೇಟ್, ನೊರ್ಪೈನ್ಫ್ರಿನ್ ಮತ್ತು ವಸ್ತು ಪಿ) ಬಿಡುಗಡೆಯು ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಇದರೊಂದಿಗೆ ನೋವು ಸಿಂಡ್ರೋಮ್ ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಎರಡೂ drugs ಷಧಿಗಳು ಉತ್ತಮ ಸಹಿಷ್ಣುತೆ ಮತ್ತು ಹೆಚ್ಚಿನ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಈಗಾಗಲೇ ಚಿಕಿತ್ಸೆಯ 1 ನೇ ವಾರದಲ್ಲಿ ಗಮನಿಸಿವೆ. ತಲೆತಿರುಗುವಿಕೆ ಮತ್ತು ಅರೆನಿದ್ರಾವಸ್ಥೆ ಸಾಮಾನ್ಯ ಅಡ್ಡಪರಿಣಾಮಗಳಾಗಿವೆ. ಗ್ಯಾಬೆಪೆಂಟಿನ್ನ ಆರಂಭಿಕ ಡೋಸ್ ರಾತ್ರಿಯಲ್ಲಿ 100-300 ಮಿಗ್ರಾಂ. ನಂತರ ದೈನಂದಿನ ಪ್ರಮಾಣವನ್ನು ಪ್ರತಿ 3–5 ದಿನಗಳಿಗೊಮ್ಮೆ 100–300 ಮಿಗ್ರಾಂ ಹೆಚ್ಚಿಸಿ, ಟ್ರಿಪಲ್ ಡೋಸ್ಗೆ ಚಲಿಸುತ್ತದೆ.
ಸರಾಸರಿ ಪರಿಣಾಮಕಾರಿ ಡೋಸ್ 1800 ಮಿಗ್ರಾಂ / ದಿನ (ದಿನಕ್ಕೆ 600 ಮಿಗ್ರಾಂ 3 ಬಾರಿ), ಗರಿಷ್ಠ - 3600 ಮಿಗ್ರಾಂ / ದಿನ. ಗ್ಯಾಬಪೆಂಟಿನ್ ಪ್ರಮಾಣವನ್ನು ಟೈಟ್ರೇಟ್ ಮಾಡಲು 2 ರಿಂದ 8 ವಾರಗಳು ತೆಗೆದುಕೊಳ್ಳಬಹುದು. Drug ಷಧವು ನಿಷ್ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ ಎಂದು ತೀರ್ಮಾನಿಸುವ ಮೊದಲು, ಅದರ ಗರಿಷ್ಠ ಸಹಿಷ್ಣು ಪ್ರಮಾಣವನ್ನು 1-2 ವಾರಗಳವರೆಗೆ ತೆಗೆದುಕೊಳ್ಳಬೇಕು. ಪರಿಣಾಮಕಾರಿತ್ವ ಮತ್ತು ಸುರಕ್ಷತೆಯ ದೃಷ್ಟಿಯಿಂದ, ಪ್ರಿಗಬಾಲಿನ್ ಸರಿಸುಮಾರು ಗ್ಯಾಬಪೆಂಟಿನ್ಗೆ ಅನುರೂಪವಾಗಿದೆ, ಆದರೆ ಗ್ಯಾಬಪೆಂಟಿನ್ಗಿಂತ ಭಿನ್ನವಾಗಿ ಇದು ರೇಖೀಯ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ಸ್ ಅನ್ನು ಹೊಂದಿದೆ, ಇದು ರಕ್ತದ ಪ್ಲಾಸ್ಮಾದಲ್ಲಿನ drug ಷಧದ ಸಾಂದ್ರತೆಯ ಪ್ರಮಾಣದಲ್ಲಿನ ಬದಲಾವಣೆಗಳ ಪ್ರಮಾಣವನ್ನು ಡೋಸೇಜ್ ಬದಲಾವಣೆಯೊಂದಿಗೆ ಖಚಿತಪಡಿಸುತ್ತದೆ. ಪ್ರಿಗಬಾಲಿನ್ನ ದೈನಂದಿನ ಪ್ರಮಾಣಗಳ ವ್ಯಾಪ್ತಿಯು 2 ವಿಂಗಡಿಸಲಾದ ಪ್ರಮಾಣದಲ್ಲಿ 150–600 ಮಿಗ್ರಾಂ / ದಿನ.
ನೋವಿನ ಡಿಪಿಎನ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ, ಆರಂಭಿಕ ಡೋಸ್ ದಿನಕ್ಕೆ 150 ಮಿಗ್ರಾಂ ಆಗಿರಬಹುದು. ಪರಿಣಾಮ ಮತ್ತು ಸಹಿಷ್ಣುತೆಗೆ ಅನುಗುಣವಾಗಿ, ಪ್ರಮಾಣವನ್ನು 3–7 ದಿನಗಳ ನಂತರ ದಿನಕ್ಕೆ 300 ಮಿಗ್ರಾಂಗೆ ಹೆಚ್ಚಿಸಬಹುದು. ಅಗತ್ಯವಿದ್ದರೆ, 7 ದಿನಗಳ ಮಧ್ಯಂತರದ ನಂತರ ನೀವು ಪ್ರಮಾಣವನ್ನು ಗರಿಷ್ಠ (ದಿನಕ್ಕೆ 600 ಮಿಗ್ರಾಂ) ಹೆಚ್ಚಿಸಬಹುದು. Drug ಷಧಿಯನ್ನು ಬಳಸುವ ಅನುಭವಕ್ಕೆ ಅನುಗುಣವಾಗಿ, ಅಗತ್ಯವಿದ್ದರೆ, ಅದನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದನ್ನು ನಿಲ್ಲಿಸಿ ಒಂದು ವಾರದಲ್ಲಿ ಡೋಸೇಜ್ ಅನ್ನು ಕ್ರಮೇಣ ಕಡಿಮೆ ಮಾಡಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಪ್ರೆಗಬಾಲಿನ್ ರಕ್ತದಲ್ಲಿ ವೇಗವಾಗಿ ಹೀರಲ್ಪಡುತ್ತದೆ ಮತ್ತು ಗ್ಯಾಬಪೆಂಟಿನ್ (33–66%) ಗೆ ಹೋಲಿಸಿದರೆ ಹೆಚ್ಚಿನ ಜೈವಿಕ ಲಭ್ಯತೆ (90%) ಹೊಂದಿದೆ. ಪರಿಣಾಮವಾಗಿ, drug ಷಧವು ಕಡಿಮೆ ಪ್ರಮಾಣದಲ್ಲಿ ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ ಮತ್ತು ಕಡಿಮೆ ಆವರ್ತನ ಮತ್ತು ಅಡ್ಡಪರಿಣಾಮಗಳ ತೀವ್ರತೆಯನ್ನು ಹೊಂದಿರುತ್ತದೆ, ವಿಶೇಷವಾಗಿ ನಿದ್ರಾಜನಕ 22, 23.
ನೋವು ಸಿಂಡ್ರೋಮ್ಗಳ ಚಿಕಿತ್ಸೆಗಾಗಿ ಒಪಿಯಾಡ್ಗಳ ಬಳಕೆ ಇತರ .ಷಧಿಗಳ ಪರಿಣಾಮದ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ ಮಾತ್ರ ಸಾಧ್ಯ. ಒಪಿಯಾಡ್ಗಳಲ್ಲಿ, ಆಕ್ಸಿಕೋಡೋನ್ 37-60 ಮಿಗ್ರಾಂ / ದಿನ ಮತ್ತು ಟ್ರಾಮಾಡೊಲ್ (ಒಪಿಯಾಡ್-ಗ್ರಾಹಕಗಳಿಗೆ ಕಡಿಮೆ ಒಲವು ಹೊಂದಿರುವ drug ಷಧ ಮತ್ತು ಅದೇ ಸಮಯದಲ್ಲಿ ಸಿರೊಟೋನಿನ್ ಮತ್ತು ನೊರ್ಪೈನ್ಫ್ರಿನ್ ರೀಅಪ್ಟೇಕ್ನ ಪ್ರತಿರೋಧಕ) ನೋವಿನ ಡಿಪಿಎನ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಹೆಚ್ಚು ಪರಿಣಾಮಕಾರಿ ಎಂದು ಕಂಡುಬಂದಿದೆ. ಟ್ರಾಮಾಡೊಲ್ ಚಿಕಿತ್ಸೆಯು ರಾತ್ರಿಯಲ್ಲಿ 50 ಮಿಗ್ರಾಂ ಡೋಸ್ನೊಂದಿಗೆ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ (ಅಥವಾ ದಿನಕ್ಕೆ 25 ಮಿಗ್ರಾಂ 2 ಬಾರಿ), 5-7 ದಿನಗಳ ನಂತರ, ಡೋಸೇಜ್ ಅನ್ನು 100 ಮಿಗ್ರಾಂ / ದಿನಕ್ಕೆ ಹೆಚ್ಚಿಸಲಾಗುತ್ತದೆ. ಅಗತ್ಯವಿದ್ದರೆ, ಡೋಸೇಜ್ ಅನ್ನು ದಿನಕ್ಕೆ 100 ಮಿಗ್ರಾಂಗೆ 2–4 ಬಾರಿ ಹೆಚ್ಚಿಸಿ. ಟ್ರಾಮಾಡೊಲ್ನೊಂದಿಗಿನ ಪ್ರಯೋಗ ಚಿಕಿತ್ಸೆಯು ಕನಿಷ್ಠ 4 ವಾರಗಳವರೆಗೆ ಇರಬೇಕು. ಒಪಿಯಾಡ್ಗಳು ಅವುಗಳ ನೋವು ನಿವಾರಕ ಗುಣಲಕ್ಷಣಗಳಿಗೆ ಮೌಲ್ಯಯುತವಾಗಿವೆ, ಆದರೆ ಈ ವರ್ಗದ drugs ಷಧಗಳು ದೇಹದಲ್ಲಿ ಅತ್ಯಂತ ಉಚ್ಚರಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ಅಪಾಯಕಾರಿ ಅಡ್ಡಪರಿಣಾಮಗಳನ್ನು ಉಂಟುಮಾಡುತ್ತವೆ.
ಪ್ಯಾರೆಸಿಟಮಾಲ್ (ಜಲ್ಡಿಯಾರ್) ನೊಂದಿಗೆ ಟ್ರಾಮಾಡೊಲ್ನ ಸಂಯೋಜನೆಯು ನೋವು ನಿವಾರಕ ಪರಿಣಾಮವನ್ನು ತ್ಯಾಗ ಮಾಡದೆ ಟ್ರಾಮಾಡಾಲ್ ಪ್ರಮಾಣವನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಮತ್ತು ಆ ಮೂಲಕ ಅಡ್ಡಪರಿಣಾಮಗಳ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡಲು ನಿಮಗೆ ಅನುಮತಿಸುತ್ತದೆ. ಕ್ರಿಯೆಯ ವಿಭಿನ್ನ ಕಾರ್ಯವಿಧಾನದೊಂದಿಗೆ ಎರಡು drugs ಷಧಿಗಳ ಸಂಯೋಜನೆಯೊಂದಿಗೆ (ಪ್ಯಾರೆಸಿಟಮಾಲ್ನ ನೋವು ನಿವಾರಕ ಪರಿಣಾಮದ ಕಾರ್ಯವಿಧಾನವು ಪ್ರೊಸ್ಟಗ್ಲಾಂಡಿನ್ಗಳ ಕೇಂದ್ರ ಸಂಶ್ಲೇಷಣೆಯ ಮೇಲೆ ಪ್ರತಿಬಂಧಕ ಪರಿಣಾಮದೊಂದಿಗೆ ಸಂಬಂಧ ಹೊಂದಿರಬಹುದು, ಬಹುಶಃ COX-3 ನ ಪ್ರತಿಬಂಧದಿಂದಾಗಿ), ಒಂದು ಸಿನರ್ಜಿಸ್ಟಿಕ್ ಪರಿಣಾಮವು ಸಂಭವಿಸುತ್ತದೆ. Drugs ಷಧಿಗಳ ಸಂಕೀರ್ಣವನ್ನು ತೆಗೆದುಕೊಳ್ಳುವಾಗ ಸಾಕಷ್ಟು ನೋವು ನಿವಾರಕವನ್ನು ಪ್ರತಿ ಸಂಯುಕ್ತಗಳನ್ನು ಸೂಕ್ತ ಪ್ರಮಾಣದಲ್ಲಿ ಬಳಸುವಾಗ 1.5–3 ಪಟ್ಟು ಹೆಚ್ಚು ಬಾರಿ ಗಮನಿಸಬಹುದು.
ಇದರ ಜೊತೆಯಲ್ಲಿ, ಪ್ಯಾರೆಸಿಟಮಾಲ್ ಮತ್ತು ಟ್ರಾಮಾಡಾಲ್ ಅನ್ನು ಪೂರಕ ಫಾರ್ಮಾಕೊಕಿನೆಟಿಕ್ ಪ್ರೊಫೈಲ್ನಿಂದ ನಿರೂಪಿಸಲಾಗಿದೆ, ಈ ಕಾರಣದಿಂದಾಗಿ drug ಷಧವು ತ್ವರಿತವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ - 15-20 ನಿಮಿಷಗಳ ನಂತರ (ಪ್ಯಾರೆಸಿಟಮಾಲ್ ಕಾರಣ) ಮತ್ತು ದೀರ್ಘಕಾಲದವರೆಗೆ ನೋವು ನಿವಾರಕ ಪರಿಣಾಮವನ್ನು ಬೆಂಬಲಿಸುತ್ತದೆ (ಟ್ರಾಮಾಡೊಲ್ ಕಾರಣ). ಜಲ್ಡಿಯಾರ್ ಕಡಿಮೆ ಪ್ರಮಾಣದ ಟ್ರಾಮಾಡಾಲ್ ಅನ್ನು ಹೊಂದಿರುತ್ತದೆ (ಒಂದು ಟ್ಯಾಬ್ಲೆಟ್ 37.5 ಮಿಗ್ರಾಂ ಟ್ರಾಮಾಡಾಲ್ ಮತ್ತು 325 ಮಿಗ್ರಾಂ ಪ್ಯಾರೆಸಿಟಮಾಲ್ ಅನ್ನು ಹೊಂದಿರುತ್ತದೆ), ಆದ್ದರಿಂದ ಇದನ್ನು ಬಳಸುವಾಗ ಅಡ್ಡಪರಿಣಾಮಗಳು ಟ್ರಾಮಾಡಾಲ್ ಬಳಸುವಾಗ ಕಡಿಮೆ ಸಾಮಾನ್ಯವಾಗಿದೆ. Drug ಷಧದ ಉದ್ದೇಶಕ್ಕೆ ದೀರ್ಘ ಡೋಸ್ ಟೈಟರೇಶನ್ ಅಗತ್ಯವಿಲ್ಲ, ದಿನಕ್ಕೆ 1-2 ಮಾತ್ರೆಗಳ ಡೋಸ್ನೊಂದಿಗೆ ಚಿಕಿತ್ಸೆಯನ್ನು ಪ್ರಾರಂಭಿಸಬಹುದು, ನಂತರದ ಡೋಸ್ನಲ್ಲಿ ದಿನಕ್ಕೆ 4 ಟ್ಯಾಬ್ಲೆಟ್ಗಳಿಗೆ ಹೆಚ್ಚಿಸಬಹುದು.
ಮೌಖಿಕ ಆಂಟಿಆರಿಥೈಮಿಕ್ drug ಷಧವಾದ ಮೆಕ್ಸಿಲೆಟೈನ್ ಸಹ ಅರಿವಳಿಕೆಗೆ ಸೇರಿದೆ. ಮೆಕ್ಸಿಲೆಟೈನ್ ಸೋಡಿಯಂ ಚಾನಲ್ಗಳನ್ನು ನಿರ್ಬಂಧಿಸುತ್ತದೆ, ಹೀಗಾಗಿ ನ್ಯೂರಾನ್ಗಳ ಪೊರೆಯನ್ನು ಸ್ಥಿರಗೊಳಿಸುತ್ತದೆ ಮತ್ತು ನೋವು ಪ್ರಚೋದನೆಗಳ ಹರಡುವಿಕೆಯನ್ನು ತಡೆಯುತ್ತದೆ ಎಂದು ನಂಬಲಾಗಿದೆ. ಎನ್ಬಿಯಲ್ಲಿ ಮೆಕ್ಸಿಲೆಟೈನ್ ಬಳಕೆಗಾಗಿ ಪರೀಕ್ಷೆಗಳು ಸಂಘರ್ಷದ ಫಲಿತಾಂಶಗಳನ್ನು ನೀಡುತ್ತವೆ. ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ, ಮೆಕ್ಸಿಲೆಟೈನ್ ನೋವನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, ವಿಶೇಷವಾಗಿ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ ಬಳಸಿದಾಗ. ಆದಾಗ್ಯೂ, ಅಡ್ಡಪರಿಣಾಮಗಳು ಹೆಚ್ಚಾಗಿ ಸಂಭವಿಸುತ್ತವೆ, ನಿರ್ದಿಷ್ಟವಾಗಿ ಜಠರಗರುಳಿನ ಪ್ರದೇಶದಿಂದ. ಹೃದಯ ರೋಗಶಾಸ್ತ್ರದ ಇತಿಹಾಸವಿದ್ದರೆ ಅಥವಾ ಇಸಿಜಿ ಅಧ್ಯಯನದ ಸಮಯದಲ್ಲಿ ಅಸಹಜತೆಗಳು ಕಂಡುಬಂದಲ್ಲಿ drug ಷಧಿಯನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಬಳಸಬೇಕು.
ಹಲವಾರು ಅಧ್ಯಯನಗಳಲ್ಲಿ, ಸ್ಥಳೀಯ ಅರಿವಳಿಕೆ (ಕ್ರೀಮ್ಗಳು, ಜೆಲ್ಗಳು ಮತ್ತು ಪ್ಯಾಚ್ (ವರ್ಸಾಟಿಸ್) 5% ನಷ್ಟು ಲಿಡೋಕೇಯ್ನ್ ಅಥವಾ ಬಿಸಿ ಮೆಣಸು - ಕ್ಯಾಪ್ಸೈಸಿನ್ ಸಾರಗಳ ಆಧಾರದ ಮೇಲೆ ಸಿದ್ಧತೆಗಳನ್ನು ಬಳಸುವುದು ಡಿಪಿಎನ್ 27, 28 ರ ನೋವಿನ ರೂಪಕ್ಕೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ ಎಂದು ತೋರಿಸಲಾಗಿದೆ. ಬಾಹ್ಯ ನರಕೋಶಗಳ ಪೊರೆಯ ಮೂಲಕ ಸೋಡಿಯಂ ಅಯಾನುಗಳ ಸಾಗಣೆಯನ್ನು ನಿರ್ಬಂಧಿಸುವುದು, ಇದರ ಪರಿಣಾಮವಾಗಿ ಜೀವಕೋಶದ ಪೊರೆಯು ಸ್ಥಿರಗೊಳ್ಳುತ್ತದೆ, ಕ್ರಿಯಾಶೀಲ ವಿಭವದ ಹರಡುವಿಕೆಯು ನಿಧಾನಗೊಳ್ಳುತ್ತದೆ ಮತ್ತು ಆದ್ದರಿಂದ ನೋವು ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಅಡ್ಡಪರಿಣಾಮಗಳಲ್ಲಿ, ಅಪ್ಲಿಕೇಶನ್ನ ಪ್ರದೇಶದಲ್ಲಿ ಸ್ಥಳೀಯ ಚರ್ಮದ ಕಿರಿಕಿರಿಯನ್ನು ಗಮನಿಸಬಹುದು, ಇದು ಹೆಚ್ಚಾಗಿ ಸ್ವಲ್ಪ ಮತ್ತು ತ್ವರಿತವಾಗಿ ಕಣ್ಮರೆಯಾಗುತ್ತದೆ. ಕ್ಯಾಪ್ಸೈಸಿನ್ ಸಿದ್ಧತೆಗಳ ಕ್ರಿಯೆಯು ಸಂವೇದನಾ ನಾರುಗಳ ಟರ್ಮಿನಲ್ಗಳಲ್ಲಿ ಪಿ ವಸ್ತುವಿನ ಸವಕಳಿಯನ್ನು ಆಧರಿಸಿದೆ. ಅನ್ವಯಿಸುವ ಸ್ಥಳದಲ್ಲಿ ಸುಡುವಿಕೆ, ಕೆಂಪು ಮತ್ತು ತುರಿಕೆ ಸಾಮಾನ್ಯ ಅಡ್ಡಪರಿಣಾಮಗಳಾಗಿವೆ, ಮತ್ತು first ಷಧಿಯನ್ನು ಮೊದಲು ಅನ್ವಯಿಸಿದಾಗ ನೋವು ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುತ್ತದೆ.
ಅದೇನೇ ಇದ್ದರೂ, ಡಿಪಿಎನ್ನಲ್ಲಿನ ನೋವಿನ ಚಿಕಿತ್ಸೆಗೆ ಯಾವುದೇ drug ಷಧಿಯನ್ನು ಏಕೈಕ drug ಷಧವೆಂದು ಪರಿಗಣಿಸಲಾಗುವುದಿಲ್ಲ. ಮೇಲಿನ ಯಾವುದೇ ನಿಧಿಯ ಬಳಕೆಯು ಸಾಕಷ್ಟು ಪರಿಣಾಮಕಾರಿಯಾಗದಿರುವ ಮತ್ತು .ಷಧಿಗಳ ಸಂಯೋಜನೆಯ ಅವಶ್ಯಕತೆಯಿರುವ ಸಂದರ್ಭಗಳು ಆಗಾಗ್ಗೆ ಕಂಡುಬರುತ್ತವೆ. ಆದ್ದರಿಂದ, ಸಾಮಾನ್ಯ ನಿಯಮದಂತೆ ಅದೇ ಸಮಯದಲ್ಲಿ ರೋಗಿಯು ತೆಗೆದುಕೊಳ್ಳುವ medicines ಷಧಿಗಳ ಸಂಖ್ಯೆಯನ್ನು ಮಿತಿಗೊಳಿಸಲು ಪ್ರಯತ್ನಿಸಬೇಕಾದರೂ, ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಡಿಪಿಎನ್ನೊಂದಿಗೆ ಎನ್ಬಿ ಅನ್ನು ಎರಡು ಅಥವಾ ಹೆಚ್ಚಿನ .ಷಧಿಗಳ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಮಾತ್ರ ಸಮರ್ಪಕವಾಗಿ ನಿಯಂತ್ರಿಸಬಹುದು. ಹಲವಾರು drugs ಷಧಿಗಳ ಸಂಯೋಜನೆಯನ್ನು ತಕ್ಷಣವೇ ಸೂಚಿಸುವುದು ಅಭಾಗಲಬ್ಧವಾಗಿದೆ: ಆರಂಭದಲ್ಲಿ ಒಂದು drug ಷಧಿಯನ್ನು ಪ್ರಯತ್ನಿಸಬೇಕು, ಮತ್ತು ಈ ರೋಗಿಯು ಸಹಿಸಿಕೊಳ್ಳುವ ಪ್ರಮಾಣದಲ್ಲಿ ಅದು ಭಾಗಶಃ ಪರಿಣಾಮವನ್ನು ಮಾತ್ರ ಹೊಂದಿದೆ ಎಂದು ಖಚಿತಪಡಿಸಿಕೊಂಡ ನಂತರವೇ, ಮುಂದಿನ ದಳ್ಳಾಲಿ ಅದಕ್ಕೆ ಲಗತ್ತಿಸಬೇಕು, ಇದು ನಿಯಮದಂತೆ, ವಿಭಿನ್ನ ಕಾರ್ಯವಿಧಾನವನ್ನು ಹೊಂದಿದೆ.
ಕ್ಲಿನಿಕಲ್ ಆಚರಣೆಯಲ್ಲಿ, ಆಂಟಿಕಾನ್ವಲ್ಸೆಂಟ್ ಹೊಂದಿರುವ ಖಿನ್ನತೆ-ಶಮನಕಾರಿಯನ್ನು ಹೆಚ್ಚಾಗಿ ಸಂಯೋಜಿಸಲಾಗುತ್ತದೆ, ಟ್ರಾಮಾಡಾಲ್ ಅಥವಾ ಜಲ್ಡಿಯಾರ್ನೊಂದಿಗೆ ಆಂಟಿಕಾನ್ವಲ್ಸೆಂಟ್. MAOI, SSRI ಗಳು ಮತ್ತು SSRI ಗಳೊಂದಿಗೆ ಟ್ರಾಮಾಡಾಲ್ (ವಿಶೇಷವಾಗಿ ದೊಡ್ಡ ಪ್ರಮಾಣದಲ್ಲಿ) ಸಂಯೋಜನೆಯನ್ನು ತಪ್ಪಿಸಲು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ, ಏಕೆಂದರೆ ಅಂತಹ ಸಂಯೋಜನೆಯು ಸಿರೊಟೋನಿನ್ ಸಿಂಡ್ರೋಮ್ ಅನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ. ಎಚ್ಚರಿಕೆಯಿಂದ, ಟ್ರೈಸಾಡೋಲ್ ಅನ್ನು ಟ್ರೈಸೈಕ್ಲಿಕ್ ಖಿನ್ನತೆ-ಶಮನಕಾರಿಗಳೊಂದಿಗೆ ಸಂಯೋಜಿಸಬೇಕು (ಸಿರೊಟೋನಿನ್ ಸಿಂಡ್ರೋಮ್ನ ಅಪಾಯವನ್ನು ನೀಡಲಾಗುತ್ತದೆ).
ಡಿಪಿಎನ್ಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವ non ಷಧೇತರ ವಿಧಾನಗಳಲ್ಲಿ ಸೈಕೋಥೆರಪಿ, ಬಾಲ್ನಿಯೊಥೆರಪಿ, ಹೈಪರ್ಬಾರಿಕ್ ಆಮ್ಲಜನಕೀಕರಣ (1.2–2 ಎಟಿಎಂ.), ಫೋಟೊಥೆರಪಿ, ಮ್ಯಾಗ್ನೆಟೋಥೆರಪಿ, ಎಲೆಕ್ಟ್ರೋಫೋರೆಸಿಸ್, ಡಯಾಡೈನಮಿಕ್ ಪ್ರವಾಹಗಳು, ಪ್ಯಾರೆಟಿಕ್ ಸ್ನಾಯು ವಿದ್ಯುತ್ ಪ್ರಚೋದನೆ, ಪೆರ್ಕ್ಯುಟೇನಿಯಸ್ ಎಲೆಕ್ಟ್ರೋನ್ಯೂರೋಸ್ಟಿಮ್ಯುಲೇಶನ್, ಅಕ್ಯುಪಂಕ್ಚರ್ ಸೇರಿವೆ. ದೈಹಿಕ ರೋಗಶಾಸ್ತ್ರ ಮತ್ತು / ಅಥವಾ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ತೀವ್ರ ವಿಭಜನೆಯಿಂದಾಗಿ ರೋಗಿಯ ಗಂಭೀರ ಸ್ಥಿತಿಯು ಅವುಗಳ ಬಳಕೆಗೆ ಒಂದು ವಿರೋಧಾಭಾಸವಾಗಿದೆ. ನೋವಿನ ಮಧುಮೇಹ ನರರೋಗಕ್ಕೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು ಬಳಸುವ ಬೆನ್ನುಹುರಿಯ ವಿದ್ಯುತ್ ಪ್ರಚೋದನೆಯ ಹೆಚ್ಚಿನ ದಕ್ಷತೆಯನ್ನು ಹಲವಾರು ಲೇಖಕರು ತೋರಿಸಿದ್ದಾರೆ. ನಿಯಮದಂತೆ, ಫಾರ್ಮಾಕೋಥೆರಪಿಗೆ ವಕ್ರೀಭವನದ ನೋವು ಸಿಂಡ್ರೋಮ್ಗಳ ರೋಗಿಗಳಲ್ಲಿ ಉತ್ತೇಜಕಗಳ ಅಳವಡಿಕೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ.
ಕೊನೆಯಲ್ಲಿ, ಪ್ರತಿ ರೋಗಿಯ ಚಿಕಿತ್ಸೆಯು ವೈಯಕ್ತಿಕವಾಗಿರಬೇಕು, ಕ್ಲಿನಿಕಲ್ ವೈಶಿಷ್ಟ್ಯಗಳನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಂಡು, ಕೊಮೊರ್ಬಿಡ್ ಕಾಯಿಲೆಗಳ ಉಪಸ್ಥಿತಿ (ಆತಂಕ, ಖಿನ್ನತೆ, ಆಂತರಿಕ ಅಂಗಗಳ ಕಾಯಿಲೆಗಳು, ಇತ್ಯಾದಿ) ಎಂದು ಗಮನಿಸಬೇಕು. Drugs ಷಧಿಗಳನ್ನು ಆಯ್ಕೆಮಾಡುವಾಗ, ನೇರ ನೋವು ನಿವಾರಕ ಪರಿಣಾಮದ ಜೊತೆಗೆ, ಆಯ್ದ drug ಷಧದ ಇತರ ಸಕಾರಾತ್ಮಕ ಪರಿಣಾಮಗಳು (ಆತಂಕ, ಖಿನ್ನತೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುವುದು, ನಿದ್ರೆ ಮತ್ತು ಮನಸ್ಥಿತಿಯನ್ನು ಸುಧಾರಿಸುವುದು), ಹಾಗೆಯೇ ಅದರ ಸಹಿಷ್ಣುತೆ ಮತ್ತು ಗಂಭೀರ ತೊಡಕುಗಳ ಸಾಧ್ಯತೆಯನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳಬೇಕು.
ಪಾಲಿನ್ಯೂರೋಪಥಿಸ್ ಟಿಸಿಎಗಳು ಮತ್ತು ಗ್ಯಾಬಪೆಂಟಿನ್ ಅಥವಾ ಪ್ರಿಗಬಾಲಿನ್ಗಳ ನೋವಿನ ರೂಪಗಳ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಹಲವಾರು ಲೇಖಕರು ಮೊದಲ ಸಾಲಿನ drugs ಷಧಿಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡುತ್ತಾರೆ. ಎರಡನೇ ಸಾಲಿನ drugs ಷಧಿಗಳಲ್ಲಿ ಎಸ್ಎಸ್ಆರ್ಐಗಳು ಸೇರಿವೆ - ವೆನ್ಲಾಫಾಕ್ಸಿನ್ ಮತ್ತು ಡುಲೋಕ್ಸೆಟೈನ್. ಅವು ಕಡಿಮೆ ಪರಿಣಾಮಕಾರಿ, ಆದರೆ ಸುರಕ್ಷಿತ, ಟಿಸಿಎಗಳಿಗಿಂತ ಕಡಿಮೆ ವಿರೋಧಾಭಾಸಗಳನ್ನು ಹೊಂದಿವೆ, ಮತ್ತು ಹೃದಯರಕ್ತನಾಳದ ಅಪಾಯಕಾರಿ ಅಂಶಗಳ ರೋಗಿಗಳ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಆದ್ಯತೆ ನೀಡಬೇಕು. ಮೂರನೇ ಸಾಲಿನ drugs ಷಧಿಗಳಲ್ಲಿ ಒಪಿಯಾಡ್ಗಳು ಸೇರಿವೆ. ದುರ್ಬಲ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿರುವ ugs ಷಧಿಗಳಲ್ಲಿ ಕ್ಯಾಪ್ಸೈಸಿನ್, ಮೆಕ್ಸಿಲೆಟಿನ್, ಆಕ್ಸ್ಕಾರ್ಬಜೆಪೈನ್, ಎಸ್ಎಸ್ಆರ್ಐಗಳು, ಟೋಪಿಯೋಮ್ಯಾಟ್, ಮೆಮಂಟೈನ್, ಮಿಯಾನ್ಸೆರಿನ್ ಸೇರಿವೆ.
ಸಾಹಿತ್ಯ
- ಡ್ರೋಬಿಟಿಕ್ ಪಾಲಿನ್ಯೂರೋಪತಿ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಸ್ಟ್ರೋಕೊವ್ ಐ. ಎ., ಸ್ಟ್ರೋಕೊವ್ ಕೆ. ಐ., ಅಖ್ಮೆದ್ han ೋನಾ ಎಲ್. ಎಲ್., ಅಲ್ಬೆಕೊವಾ ಜೆ.ಎಸ್. ಆರ್ಕೈವ್. 2008. ಸಂಖ್ಯೆ 12. ಪಿ. 19-23.
- ಗಲಿವಾ ಒ. ಆರ್., ಜನಶಿಯಾ ಪಿ. ಖ್., ಮಿರಿನಾ ಇ. ಯು. ನರರೋಗ ನರರೋಗ ಚಿಕಿತ್ಸೆ // ಇಂಟರ್ನ್ಯಾಷನಲ್ ನ್ಯೂರೋಲಾಜಿಕಲ್ ಜರ್ನಲ್. 2008. ಸಂಖ್ಯೆ 1. ಎಸ್. 77–81.
- ಅಮೇರಿಕನ್ ಡಯಾಬಿಟಿಸ್ ಅಸೋಸಿಯೇಷನ್. ಮಧುಮೇಹ ಇರುವವರಲ್ಲಿ ಕಾಲು ತಡೆಗಟ್ಟುವಿಕೆ // ಮಧುಮೇಹ ಆರೈಕೆ. 2002. ಸಂಖ್ಯೆ 25 (ಪೂರೈಕೆ 1). ಪು. 69–70.
- ಫೆಲ್ಡ್ಮನ್ ಇ. ಎಲ್., ರಸ್ಸೆಲ್ ಜೆ. ಡಬ್ಲು., ಸುಲ್ಲೆವಾನ್ ಕೆ. ಎ., ಗೊಲೊವೊಯ್ ಡಿ. ಮಧುಮೇಹ ನರರೋಗದ ರೋಗಕಾರಕತೆಯ ಬಗ್ಗೆ ಹೊಸ ಒಳನೋಟಗಳು // ಕರ್. ಓಪಿನ್. ನ್ಯೂರೋಲ್. 1999. ಸಂಪುಟ. 12, ಸಂಖ್ಯೆ 5. ಪಿ 553-563.
- ತೀವ್ರ ಚಿಕಿತ್ಸೆಯ ಪ್ರಯೋಗದ ನಾಲ್ಕು ವರ್ಷಗಳ ನಂತರ ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ರೆಟಿನೋಪತಿ ಮತ್ತು ನೆಫ್ರೋಪತಿ. ಮಧುಮೇಹ ನಿಯಂತ್ರಣ ಮತ್ತು ತೊಡಕುಗಳ ಪ್ರಯೋಗ / ಎಪಿ>ಎಸ್. ಎ. ಗೋರ್ಡೀವ್ *, ಎಂಡಿ
ಎಲ್. ಜಿ. ಟರ್ಬಿನಾ **, ವೈದ್ಯಕೀಯ ವಿಜ್ಞಾನಗಳ ವೈದ್ಯ, ಪ್ರಾಧ್ಯಾಪಕ
ಎ. ಎ. ಜುಸ್ಮಾನ್ **, ವೈದ್ಯಕೀಯ ವಿಜ್ಞಾನಗಳ ಅಭ್ಯರ್ಥಿ
*ಮೊದಲ ಎಂಜಿಎಂಯು. I. M. ಸೆಚೆನೋವಾ, ** ಅವುಗಳನ್ನು ಮೋನಿಕಾ. ಎಂ.ಎಫ್. ವ್ಲಾಡಿಮಿರ್ಸ್ಕಿ, ಮಾಸ್ಕೋ
ಮಧುಮೇಹ ನರರೋಗದ ಲಕ್ಷಣಗಳು ಮತ್ತು ವಿಧಗಳು
ರೋಗದ ಅಭಿವ್ಯಕ್ತಿಗಳು ಸಾಕಷ್ಟು ವಿಸ್ತಾರವಾಗಿವೆ.
ಮೊದಲಿಗೆ, ಮಧುಮೇಹ ನರರೋಗ ಲಕ್ಷಣಗಳು ಸೌಮ್ಯವಾಗಿರುತ್ತವೆ, ಆದರೆ ಸ್ವಲ್ಪ ಸಮಯದ ನಂತರ, ಸಮಸ್ಯೆಗಳು ಉಲ್ಬಣಗೊಳ್ಳುತ್ತವೆ.
ಮಧುಮೇಹ ನರರೋಗವು ಈ ಕೆಳಗಿನ ಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿದೆ:
- ಸ್ನಾಯು ದೌರ್ಬಲ್ಯ
- ರಕ್ತದೊತ್ತಡದಲ್ಲಿ ತೀವ್ರ ಕುಸಿತ,
- ತಲೆತಿರುಗುವಿಕೆ
- ಸಣ್ಣ ಸೆಳೆತ
- ಮರಗಳ ಮರಗಟ್ಟುವಿಕೆ ಮತ್ತು ಜುಮ್ಮೆನಿಸುವಿಕೆ,
- ಆಹಾರವನ್ನು ನುಂಗುವಲ್ಲಿ ತೊಂದರೆಗಳು,
- ಕಾಮ ಕಡಿಮೆಯಾಗಿದೆ
- ಜೀರ್ಣಾಂಗವ್ಯೂಹದ ತೊಂದರೆಗಳು, ಆಗಾಗ್ಗೆ ಕರುಳಿನ ಕಾಯಿಲೆಗಳು,
- ಕಣ್ಣಿನ ಚಲನಶೀಲತೆಯ ಉಲ್ಲಂಘನೆ,
- ಸ್ನಾಯು ನೋವು
- ಮಲ ಮತ್ತು ಮೂತ್ರದ ಅಸಂಯಮ,
- ದೊಡ್ಡ ಪ್ರಮಾಣದ ಬೆವರು ಅಥವಾ ಅದರ ಕೊರತೆ,
- ತಾಪಮಾನ, ನೋವು ಮತ್ತು ಸ್ಪರ್ಶ ಸಂವೇದನೆಗಳಲ್ಲಿನ ಇಳಿಕೆ,
- ಚಲನೆಗಳ ದುರ್ಬಲ ಸಮನ್ವಯ.
ಮಧುಮೇಹ ನರರೋಗವು ನರ ನಾರುಗಳ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ, ಆದರೆ ಹಾನಿಯ ಮಟ್ಟವು ಬದಲಾಗಬಹುದು. ಕಾಯಿಲೆಯ ಪ್ರಕಾರವು ಯಾವ ನಾರುಗಳನ್ನು ಹೆಚ್ಚು ಪರಿಣಾಮ ಬೀರುತ್ತದೆ ಎಂಬುದರ ಮೇಲೆ ಅವಲಂಬಿತವಾಗಿರುತ್ತದೆ. ಮೆದುಳಿನ ನರಗಳ ವಿಷಯಕ್ಕೆ ಬಂದಾಗ, ವರ್ಗೀಕರಣವು ಅಂತಹ ಉಲ್ಲಂಘನೆಯನ್ನು ಕೇಂದ್ರ ನರರೋಗ ಎಂದು ಕರೆಯುತ್ತದೆ. ಇತರ ಪ್ಲೆಕ್ಸಸ್ಗಳು ಮತ್ತು ನರಗಳು ಪರಿಣಾಮ ಬೀರಿದರೆ, ಇದು ದೂರದ ಅಥವಾ ಮಧುಮೇಹ ಬಾಹ್ಯ ನರರೋಗ.
ಮೋಟಾರು ನರಗಳು ತೊಂದರೆಗೊಳಗಾದಾಗ, ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ತಿನ್ನಲು, ನಡೆಯಲು ಮತ್ತು ಮಾತನಾಡಲು ಸಾಧ್ಯವಿಲ್ಲ, ಸಂವೇದನಾ ನರಗಳೊಂದಿಗೆ, ಸೂಕ್ಷ್ಮತೆಯು ಮಂಕಾಗುತ್ತದೆ. ನರ ನಾರುಗಳಿಗೆ ಹಾನಿಯೊಂದಿಗೆ, ಸ್ವನಿಯಂತ್ರಿತ ನರರೋಗ ಸಂಭವಿಸುತ್ತದೆ. ಈ ಪರಿಸ್ಥಿತಿಯಲ್ಲಿ, ಒಂದು ವಿಶಿಷ್ಟ ಲಕ್ಷಣವೆಂದರೆ ಹೃದಯ ಸೇರಿದಂತೆ ಹಲವಾರು ಅಂಗಗಳ ಏಕಕಾಲದಲ್ಲಿ ಅಸಮರ್ಪಕ ಕ್ರಿಯೆ.
ಸ್ವನಿಯಂತ್ರಿತ ನರರೋಗ ಸಿಂಡ್ರೋಮ್:
- ಉಸಿರಾಟ
- ಯುರೊಜೆನಿಟಲ್
- ಹೃದಯರಕ್ತನಾಳದ
- ಜಠರಗರುಳಿನ,
- ಹಡಗು ಎಂಜಿನ್.
ಸಾಮಾನ್ಯ:
- ಸಂವೇದನಾ
- ಪ್ರಾಕ್ಸಿಮಲ್
- ಸ್ವಾಯತ್ತ
- ಫೋಕಲ್ ನರರೋಗ.
ಕೇಂದ್ರ ನರರೋಗದೊಂದಿಗೆ ವಿಶಿಷ್ಟ ಲಕ್ಷಣಗಳು:
- ನಿರಂತರ ಮೈಗ್ರೇನ್ ಮತ್ತು ತಲೆತಿರುಗುವಿಕೆ,
- ದುರ್ಬಲಗೊಂಡ ಮೆಮೊರಿ, ಗಮನ, ಏಕಾಗ್ರತೆ.
ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ಆಗಾಗ್ಗೆ ಮೂರ್ ting ೆಯಿಂದ ಬಳಲುತ್ತಿದ್ದಾನೆ, ಮತ್ತು ಆಗಾಗ್ಗೆ ಮೂತ್ರ ವಿಸರ್ಜನೆ ಸಹ ಕಂಡುಬರುತ್ತದೆ.
ಸೆನ್ಸೊರಿಮೋಟರ್ ನರರೋಗದೊಂದಿಗೆ, ಸೂಕ್ಷ್ಮತೆಯು ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಮಾನವ ಸ್ನಾಯುಗಳು ದುರ್ಬಲಗೊಳ್ಳುತ್ತವೆ ಮತ್ತು ಸಮನ್ವಯವು ದುರ್ಬಲಗೊಳ್ಳುತ್ತದೆ. ನಿಯಮದಂತೆ, ಶಸ್ತ್ರಾಸ್ತ್ರ ಅಥವಾ ಕಾಲುಗಳ ಅಸ್ವಸ್ಥತೆಗಳು ಸಂಜೆ ಉಲ್ಬಣಗೊಳ್ಳುತ್ತವೆ. ಮುಂದುವರಿದ ಹಂತದಲ್ಲಿ, ವ್ಯಕ್ತಿಯು ತೀಕ್ಷ್ಣವಾದ ವಸ್ತುವಿನ ಮೇಲೆ ಅಥವಾ ಇತರ ಹಾನಿಯೊಂದಿಗೆ ಹೆಜ್ಜೆ ಹಾಕುವ ಅಸ್ವಸ್ಥತೆಯ ಲಕ್ಷಣವನ್ನು ಅನುಭವಿಸುವುದಿಲ್ಲ.
ಮಧುಮೇಹ ನರರೋಗದ ಲಕ್ಷಣಗಳು ಕಾಲಾನಂತರದಲ್ಲಿ ಸಂಪೂರ್ಣ ಸಂವೇದನೆಯ ನಷ್ಟವನ್ನು ಸಹ ಒಳಗೊಂಡಿರುತ್ತವೆ. ಹೀಗಾಗಿ, ಕಾಲ್ಬೆರಳುಗಳು ಮತ್ತು ಕಾಲುಗಳ ಹುಣ್ಣುಗಳು ಮತ್ತು ವಿರೂಪಗಳು ಉದ್ಭವಿಸುತ್ತವೆ.
ಸ್ವನಿಯಂತ್ರಿತ ವ್ಯವಸ್ಥೆಯ ಅಸಮರ್ಪಕ ಕಾರ್ಯದಿಂದಾಗಿ ಸ್ವಾಯತ್ತ ಮಧುಮೇಹ ನರರೋಗ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಆಮ್ಲಜನಕದ ಪೂರೈಕೆ ಕಡಿಮೆಯಾಗಿದೆ, ಪೋಷಕಾಂಶಗಳು ಸಾಕಷ್ಟು ಜೀರ್ಣವಾಗುವುದಿಲ್ಲ, ಇದು ಕೆಲಸದ ಅಡ್ಡಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ:
- ಕರುಳುಗಳು
- ಗಾಳಿಗುಳ್ಳೆಯ
- ಹೃದಯ ಮತ್ತು ಇತರ ಅಂಗಗಳು.
ಆಗಾಗ್ಗೆ ಲೈಂಗಿಕ ಬಯಕೆ ಮತ್ತು ಬೆವರಿನ ಪ್ರಮಾಣವನ್ನು ಸ್ರವಿಸುವ ಸಮಸ್ಯೆಗಳಿವೆ. ಜೆನಿಟೂರ್ನರಿ ನರರೋಗದೊಂದಿಗೆ, ಮೂತ್ರಕೋಶದಲ್ಲಿ ಉಳಿದಿರುವ ಮೂತ್ರದ ಭಾವನೆಯಿಂದ ವ್ಯಕ್ತಿಯು ತೊಂದರೆಗೊಳಗಾಗುತ್ತಾನೆ. ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ, ಮೂತ್ರ ವಿಸರ್ಜನೆಯ ನಂತರ ಮೂತ್ರವು ಹನಿಗಳಲ್ಲಿ ಹರಿಯುತ್ತದೆ, ದುರ್ಬಲತೆಯನ್ನು ಸಹ ಗಮನಿಸಬಹುದು.
ಯುರೋಡೈನಮಿಕ್ ಅಡಚಣೆಗಳು ಬಹಿರಂಗಗೊಳ್ಳುತ್ತವೆ - ಮೂತ್ರದ ಹರಿವಿನ ಪ್ರಮಾಣವನ್ನು ನಿಧಾನಗೊಳಿಸುತ್ತದೆ. ಮೂತ್ರ ವಿಸರ್ಜನೆಯ ಸಮಯವೂ ಹೆಚ್ಚಾಗುತ್ತದೆ ಮತ್ತು ಮೂತ್ರ ವಿಸರ್ಜನೆಗೆ ಪ್ರತಿಫಲಿತ ಮಿತಿ ಹೆಚ್ಚಾಗುತ್ತದೆ. ಮೂತ್ರಕೋಶವು ಮೂತ್ರ ವಿಸರ್ಜನೆಯ ಅಗತ್ಯವನ್ನು ಗೀಳಿನಿಂದ ಸಂಕೇತಿಸುತ್ತದೆ. ಇದೆಲ್ಲವೂ ಸಾಮಾನ್ಯ ಜೀವನ ವಿಧಾನವನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಸಂಕೀರ್ಣಗೊಳಿಸುತ್ತದೆ.
ಪ್ರಾಕ್ಸಿಮಲ್ ನರರೋಗವು ಪೃಷ್ಠದ ಮತ್ತು ಸೊಂಟದಲ್ಲಿನ ನೋವಿನಲ್ಲಿ ಪ್ರತಿಫಲಿಸುತ್ತದೆ ಮತ್ತು ಸೊಂಟದ ಕೀಲುಗಳು ಸಹ ಪರಿಣಾಮ ಬೀರುತ್ತವೆ. ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ತನ್ನ ಸ್ನಾಯುಗಳು ಪಾಲಿಸುವುದಿಲ್ಲ ಎಂಬುದನ್ನು ಗಮನಿಸಲು ಪ್ರಾರಂಭಿಸುತ್ತಾನೆ ಮತ್ತು ಕಾಲಾನಂತರದಲ್ಲಿ ಅವು ಕ್ಷೀಣಿಸುತ್ತವೆ.
ಫೋಕಲ್ ನರರೋಗವು ಆಗಾಗ್ಗೆ ಇದ್ದಕ್ಕಿದ್ದಂತೆ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ ಮತ್ತು ಕಾಂಡ, ಕಾಲುಗಳು ಅಥವಾ ತಲೆಯ ಪ್ರತ್ಯೇಕ ನರಗಳ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ವ್ಯಕ್ತಿಯು ಡಬಲ್ ದೃಷ್ಟಿ ಹೊಂದಿದ್ದಾನೆ, ದೇಹದಲ್ಲಿ ಸ್ಥಳೀಯ ನೋವು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ, ಮುಖದ ಅರ್ಧದಷ್ಟು ಪಾರ್ಶ್ವವಾಯು ಸಂಭವಿಸಬಹುದು. ಮಧುಮೇಹ ನರರೋಗವು ಅನಿರೀಕ್ಷಿತ ಕಾಯಿಲೆಯಾಗಿದ್ದು, ಇದರ ಮುನ್ನರಿವು ಹೆಚ್ಚಾಗಿ ತಿಳಿದಿಲ್ಲ.
ಡಯಾಬಿಟಿಕ್ ಆಪ್ಟಿಕ್ ನರರೋಗವು ಒಂದು ರೋಗಶಾಸ್ತ್ರವಾಗಿದ್ದು ಅದು ತಾತ್ಕಾಲಿಕವಾಗಿ ಅಥವಾ ಶಾಶ್ವತವಾಗಿ ದೃಷ್ಟಿ ಕಳೆದುಕೊಳ್ಳಲು ಕಾರಣವಾಗಬಹುದು. ಕೆಳಗಿನ ತುದಿಗಳ ನರರೋಗವು ಹಲವಾರು ಕಾಯಿಲೆಗಳ ಒಂದು ಸಂಕೀರ್ಣವಾಗಿದೆ, ಇದು ಕಾಲುಗಳ ನರ ಬಾಹ್ಯ ವ್ಯವಸ್ಥೆಯ ಸಮಸ್ಯೆಗಳ ಉಪಸ್ಥಿತಿಯಿಂದ ಒಂದಾಗುತ್ತದೆ.
ಮಧುಮೇಹ ನರರೋಗದ ಕಾರಣಗಳು
 ಟೈಪ್ 1 ಅಥವಾ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನ ದೀರ್ಘಕಾಲದ ಕೋರ್ಸ್ನ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ರೋಗಶಾಸ್ತ್ರ ನಿಧಾನವಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಮಧುಮೇಹ ಪತ್ತೆಯಾದ 15-20 ವರ್ಷಗಳ ನಂತರ ಈ ರೋಗವು ಸ್ವತಃ ಪ್ರಕಟವಾಗಬಹುದು ಎಂದು ವೈದ್ಯರು ಹೇಳುತ್ತಾರೆ.
ಟೈಪ್ 1 ಅಥವಾ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನ ದೀರ್ಘಕಾಲದ ಕೋರ್ಸ್ನ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ರೋಗಶಾಸ್ತ್ರ ನಿಧಾನವಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಮಧುಮೇಹ ಪತ್ತೆಯಾದ 15-20 ವರ್ಷಗಳ ನಂತರ ಈ ರೋಗವು ಸ್ವತಃ ಪ್ರಕಟವಾಗಬಹುದು ಎಂದು ವೈದ್ಯರು ಹೇಳುತ್ತಾರೆ.
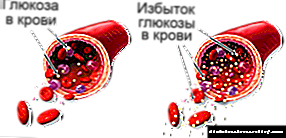
ನಿಯಮದಂತೆ, ಇದು ರೋಗದ ಅಸಮರ್ಪಕ ಚಿಕಿತ್ಸೆ ಮತ್ತು ಆರೋಗ್ಯಕರ ಜೀವನಶೈಲಿಯ ಕುರಿತು ವೈದ್ಯರ ಶಿಫಾರಸುಗಳನ್ನು ಅನುಸರಿಸದಿರುವುದು ಸಂಭವಿಸುತ್ತದೆ. ರೋಗಶಾಸ್ತ್ರದ ಗೋಚರಿಸುವಿಕೆಗೆ ಮುಖ್ಯ ಕಾರಣವೆಂದರೆ ರೂ m ಿಯು ಕಣ್ಮರೆಯಾದಾಗ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟದಲ್ಲಿ ಆಗಾಗ್ಗೆ ಜಿಗಿತಗಳು, ಇದು ಆಂತರಿಕ ಅಂಗಗಳ ಕಾರ್ಯನಿರ್ವಹಣೆಗೆ ಅಡ್ಡಿಯುಂಟುಮಾಡುತ್ತದೆ, ಜೊತೆಗೆ ನರಮಂಡಲವೂ ಆಗಿದೆ.
ನರ ನಾರು ರಕ್ತನಾಳವನ್ನು ಸ್ಯಾಚುರೇಟ್ ಮಾಡುತ್ತದೆ, ಮತ್ತು ಸಕ್ಕರೆಯ negative ಣಾತ್ಮಕ ಪರಿಣಾಮದ ಅಡಿಯಲ್ಲಿ, ಪೌಷ್ಠಿಕಾಂಶವು ತೊಂದರೆಗೊಳಗಾಗುತ್ತದೆ ಮತ್ತು ಆಮ್ಲಜನಕದ ಹಸಿವು ಪ್ರಾರಂಭವಾಗುತ್ತದೆ. ಹೀಗಾಗಿ, ರೋಗದ ಮೊದಲ ಲಕ್ಷಣಗಳು ಕಂಡುಬರುತ್ತವೆ.
ಮಧುಮೇಹ ಹೊಂದಿರುವ ವ್ಯಕ್ತಿಯ ಆಹಾರವು ಜಾಡಿನ ಅಂಶಗಳು ಮತ್ತು ಜೀವಸತ್ವಗಳೊಂದಿಗೆ ಸ್ಯಾಚುರೇಟೆಡ್ ಆಗಿದ್ದರೆ, ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳಲ್ಲಿನ ಸಮಸ್ಯೆಗಳಿಂದಾಗಿ, ನರ ನಾರುಗಳು ಸಹ ಈ ವಸ್ತುಗಳನ್ನು ತಮ್ಮ ಜೀವನಕ್ಕೆ ಪಡೆಯಬಹುದು.
ಮಧುಮೇಹ ನರರೋಗದ ಸಮಯೋಚಿತ ಚಿಕಿತ್ಸೆಯೊಂದಿಗೆ, ಕಾಯಿಲೆಯನ್ನು ನಿಲ್ಲಿಸಲು ಮತ್ತು ವಿವಿಧ ಅಪಾಯಕಾರಿ ತೊಡಕುಗಳನ್ನು ತಡೆಯಲು ಅವಕಾಶವಿದೆ. ಆದರೆ ರೋಗಶಾಸ್ತ್ರಕ್ಕೆ ಹೇಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಬೇಕೆಂದು ವೈದ್ಯರಿಗೆ ಮಾತ್ರ ತಿಳಿದಿದೆ. ಸ್ವ-ಚಿಕಿತ್ಸೆಯನ್ನು ಕಟ್ಟುನಿಟ್ಟಾಗಿ ನಿಷೇಧಿಸಲಾಗಿದೆ.
ಚಿಕಿತ್ಸೆಯನ್ನು ಪೂರ್ಣವಾಗಿ ನಡೆಸದಿದ್ದರೆ ಮತ್ತು ಯಾವುದೇ ತಡೆಗಟ್ಟುವ ಕ್ರಮಗಳಿಲ್ಲದಿದ್ದರೆ, ಕಾಯಿಲೆಯು ಹೆಚ್ಚು ತೀವ್ರ ಸ್ವರೂಪದಲ್ಲಿ ಮರಳಬಹುದು.
- ಮಧುಮೇಹದ ಅವಧಿ
- ನಿರಂತರವಾಗಿ ಹೆಚ್ಚಿನ ಗ್ಲೂಕೋಸ್
- ಲಿಪಿಡ್ ಮಟ್ಟವನ್ನು ಹೆಚ್ಚಿಸಿದೆ
- ನರಗಳ ಉರಿಯೂತ
- ಕೆಟ್ಟ ಅಭ್ಯಾಸಗಳು.
ರೋಗದ ತಿಳಿದಿರುವ ಅಲ್ಗಾರಿದಮ್: ಹೆಚ್ಚಿನ ಗ್ಲೂಕೋಸ್ ನರಗಳನ್ನು ಪೋಷಿಸುವ ಸಣ್ಣ ನಾಳಗಳನ್ನು ಹಾನಿ ಮಾಡಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ. ಕ್ಯಾಪಿಲ್ಲರೀಸ್ ಪೇಟೆನ್ಸಿ ಕಳೆದುಕೊಳ್ಳುತ್ತದೆ, ಮತ್ತು ನರಗಳು ಆಮ್ಲಜನಕದ ಕೊರತೆಯಿಂದ "ಉಸಿರುಗಟ್ಟಿಸಲು" ಪ್ರಾರಂಭಿಸುತ್ತವೆ, ಇದರ ಪರಿಣಾಮವಾಗಿ ನರವು ತನ್ನ ಕಾರ್ಯವನ್ನು ಕಳೆದುಕೊಳ್ಳುತ್ತದೆ.
ಅದೇ ಸಮಯದಲ್ಲಿ, ಸಕ್ಕರೆ ಪ್ರೋಟೀನ್ಗಳ ಮೇಲೆ ನಕಾರಾತ್ಮಕ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ ಮತ್ತು ಅವು ತಮ್ಮ ಕೆಲಸವನ್ನು ತಪ್ಪಾಗಿ ಮಾಡಲು ಪ್ರಾರಂಭಿಸುತ್ತವೆ, ಕಾಲಾನಂತರದಲ್ಲಿ ಒಡೆಯುತ್ತವೆ ಮತ್ತು ತ್ಯಾಜ್ಯವು ದೇಹಕ್ಕೆ ವಿಷವಾಗುತ್ತದೆ.
ಡಯಾಗ್ನೋಸ್ಟಿಕ್ಸ್
 ರೋಗವು ವಿಶಿಷ್ಟ ಲಕ್ಷಣಗಳೊಂದಿಗೆ ಅನೇಕ ಜಾತಿಗಳನ್ನು ಹೊಂದಿದೆ. ದೃಷ್ಟಿ ಪರೀಕ್ಷೆಯ ಸಮಯದಲ್ಲಿ, ವೈದ್ಯರು ಪಾದಗಳು, ಕೀಲುಗಳು ಮತ್ತು ಅಂಗೈಗಳನ್ನು ಪರೀಕ್ಷಿಸುತ್ತಾರೆ, ಇದರ ವಿರೂಪತೆಯು ನರರೋಗವನ್ನು ಸೂಚಿಸುತ್ತದೆ. ಚರ್ಮದ ಮೇಲೆ ಶುಷ್ಕತೆ, ಕೆಂಪು ಅಥವಾ ರೋಗದ ಇತರ ಚಿಹ್ನೆಗಳು ಇದೆಯೇ ಎಂದು ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ.
ರೋಗವು ವಿಶಿಷ್ಟ ಲಕ್ಷಣಗಳೊಂದಿಗೆ ಅನೇಕ ಜಾತಿಗಳನ್ನು ಹೊಂದಿದೆ. ದೃಷ್ಟಿ ಪರೀಕ್ಷೆಯ ಸಮಯದಲ್ಲಿ, ವೈದ್ಯರು ಪಾದಗಳು, ಕೀಲುಗಳು ಮತ್ತು ಅಂಗೈಗಳನ್ನು ಪರೀಕ್ಷಿಸುತ್ತಾರೆ, ಇದರ ವಿರೂಪತೆಯು ನರರೋಗವನ್ನು ಸೂಚಿಸುತ್ತದೆ. ಚರ್ಮದ ಮೇಲೆ ಶುಷ್ಕತೆ, ಕೆಂಪು ಅಥವಾ ರೋಗದ ಇತರ ಚಿಹ್ನೆಗಳು ಇದೆಯೇ ಎಂದು ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ.
ವ್ಯಕ್ತಿಯ ವಸ್ತುನಿಷ್ಠ ಪರೀಕ್ಷೆಯು ಬಳಲಿಕೆ ಮತ್ತು ರೋಗದ ಇತರ ಪ್ರಮುಖ ಅಭಿವ್ಯಕ್ತಿಗಳನ್ನು ಬಹಿರಂಗಪಡಿಸುತ್ತದೆ. ಡಯಾಬಿಟಿಕ್ ಕ್ಯಾಚೆಕ್ಸಿಯಾವು ರೋಗಶಾಸ್ತ್ರದ ವಿಪರೀತ ಮಟ್ಟವಾಗಿದೆ, ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಕೊಬ್ಬನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ಹೊಂದಿರದಿದ್ದಾಗ ಮತ್ತು ಕಿಬ್ಬೊಟ್ಟೆಯ ಪ್ರದೇಶದಲ್ಲಿ ಠೇವಣಿ ಇಡುತ್ತಾನೆ.
ಕೆಳಗಿನ ಮತ್ತು ಮೇಲಿನ ಅಂಗಗಳನ್ನು ಪರೀಕ್ಷಿಸಿದ ನಂತರ, ವಿಶೇಷ ಉಪಕರಣವನ್ನು ಬಳಸಿಕೊಂಡು ಕಂಪನ ಸೂಕ್ಷ್ಮತೆಯ ಅಧ್ಯಯನವನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ. ಅಧ್ಯಯನವನ್ನು ಮೂರು ಬಾರಿ ನಡೆಸಬೇಕು.
ಕಾಯಿಲೆಯ ಪ್ರಕಾರವನ್ನು ನಿರ್ಧರಿಸಲು ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ಕಟ್ಟುಪಾಡುಗಳನ್ನು ನಿರ್ಧರಿಸಲು, ರೋಗಶಾಸ್ತ್ರವನ್ನು ನಿರ್ಧರಿಸುವ ಕೆಲವು ರೋಗನಿರ್ಣಯದ ಕ್ರಮಗಳು ಬೇಕಾಗುತ್ತವೆ. ಸೂಕ್ಷ್ಮತೆಯನ್ನು ಬಹಿರಂಗಪಡಿಸಲಾಗಿದೆ:
ಹೆಚ್ಚುವರಿಯಾಗಿ, ರೋಗನಿರ್ಣಯ ಸಂಕೀರ್ಣವು ಪ್ರತಿವರ್ತನದ ಮಟ್ಟವನ್ನು ನಿರ್ಣಯಿಸುತ್ತದೆ.
ವೈವಿಧ್ಯಮಯ ಕೋರ್ಸ್ ನರರೋಗದ ಲಕ್ಷಣವಾಗಿದೆ, ಆದ್ದರಿಂದ ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ ಪೂರ್ಣ ಪ್ರಮಾಣದ ರೋಗನಿರ್ಣಯ ಕಾರ್ಯವಿಧಾನಗಳನ್ನು ನಡೆಸಲು ನಿರ್ಧಾರ ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ.
ಸರಿಯಾದ ಆಯ್ಕೆಯ with ಷಧಿಗಳೊಂದಿಗೆ ಮಾತ್ರ ರೋಗವನ್ನು ಗುಣಪಡಿಸಬಹುದು.
ಮೊದಲ ಅಥವಾ ಎರಡನೆಯ ವಿಧದ ಮಧುಮೇಹಕ್ಕೆ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ವ್ಯತ್ಯಾಸಗಳಿವೆ.
ಚಿಕಿತ್ಸೆಯ ಲಕ್ಷಣಗಳು
 ಡಯಾಬಿಟಿಕ್ ನರರೋಗ, ರೋಗಕಾರಕತೆಯನ್ನು ಕರೆಯಲಾಗುತ್ತದೆ, ವೈದ್ಯಕೀಯ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿದೆ.
ಡಯಾಬಿಟಿಕ್ ನರರೋಗ, ರೋಗಕಾರಕತೆಯನ್ನು ಕರೆಯಲಾಗುತ್ತದೆ, ವೈದ್ಯಕೀಯ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿದೆ.
ಮಧುಮೇಹ ನರರೋಗದ ಚಿಕಿತ್ಸೆಯು ಮೂರು ಕ್ಷೇತ್ರಗಳನ್ನು ಆಧರಿಸಿದೆ. ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಸಾಂದ್ರತೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುವುದು, ಮಾನವನ ಸ್ಥಿತಿಯನ್ನು ನಿವಾರಿಸುವುದು, ನೋವು ಕಡಿಮೆ ಮಾಡುವುದು ಮತ್ತು ವಿರೂಪಗೊಂಡ ನರ ನಾರುಗಳನ್ನು ಪುನಃಸ್ಥಾಪಿಸುವುದು ಅವಶ್ಯಕ.
ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ಮಧುಮೇಹ ನರರೋಗವನ್ನು ಹೊಂದಿದ್ದರೆ, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ತಿದ್ದುಪಡಿಯೊಂದಿಗೆ ಚಿಕಿತ್ಸೆಯು ಪ್ರಾರಂಭವಾಗುತ್ತದೆ. ಸಕ್ಕರೆಯನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುವುದು ಮತ್ತು ಅದನ್ನು ಸರಿಯಾದ ಮಟ್ಟದಲ್ಲಿ ಸ್ಥಿರಗೊಳಿಸುವುದು ಮುಖ್ಯ ಕಾರ್ಯ. ಈ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಮಾನವ ದೇಹದಲ್ಲಿ ಸಕ್ಕರೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುವ ಏಜೆಂಟ್ಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗುತ್ತದೆ.
ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಕಡಿಮೆ ಮಾಡುವ ಮಾತ್ರೆಗಳು ಹಲವಾರು ಗುಂಪುಗಳಲ್ಲಿ ಬರುತ್ತವೆ. ಮೊದಲ ವರ್ಗದಲ್ಲಿ ದೇಹದಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆಯನ್ನು ಹೆಚ್ಚಿಸುವ drugs ಷಧಗಳು ಸೇರಿವೆ.
ಎರಡನೆಯ ಗುಂಪಿನಲ್ಲಿ ಮೃದು ಅಂಗಾಂಶಗಳ ಸೂಕ್ಷ್ಮತೆಯನ್ನು ಹೆಚ್ಚಿಸುವ drugs ಷಧಗಳು ಸೇರಿವೆ - ಮೆಟ್ಫಾರ್ಮಿನ್ 500. ಮೂರನೆಯ ಗುಂಪಿನಲ್ಲಿ, ಜೀರ್ಣಾಂಗವ್ಯೂಹದ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಹೀರಿಕೊಳ್ಳುವುದನ್ನು ಭಾಗಶಃ ತಡೆಯುವ ಮಾತ್ರೆಗಳು, ನಾವು ಮಿಗ್ಲಿಟಾಲ್ ಬಗ್ಗೆ ಮಾತನಾಡುತ್ತಿದ್ದೇವೆ.
ಈ ಜನ್ಮದೊಂದಿಗೆ, ವೈದ್ಯರು ಕಟ್ಟುನಿಟ್ಟಾಗಿ ಪ್ರತ್ಯೇಕವಾಗಿ drugs ಷಧಿಗಳನ್ನು ಆಯ್ಕೆ ಮಾಡುತ್ತಾರೆ. ಟೈಪ್ 1 ಮಧುಮೇಹಕ್ಕೆ drugs ಷಧಿಗಳ ಆಡಳಿತದ ಪ್ರಮಾಣ ಮತ್ತು ಆವರ್ತನವು ಬಹಳ ವ್ಯತ್ಯಾಸಗೊಳ್ಳಬಹುದು.
ರೋಗಿಯ ರಕ್ತದಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಸ್ಥಿರಗೊಳಿಸಲು ಸಾಧ್ಯವಾದಾಗ, ನರರೋಗದ ಉಲ್ಬಣವು ಇನ್ನೂ ಇರುತ್ತದೆ. ನೋವು ನಿವಾರಕ with ಷಧಿಗಳೊಂದಿಗೆ ರೋಗಲಕ್ಷಣಗಳನ್ನು ತೆಗೆದುಹಾಕಬೇಕಾಗಿದೆ. ಬದಲಾವಣೆಗಳು ಹಿಂತಿರುಗಿಸಬಹುದಾದವು ಎಂದು ಅಭಿವ್ಯಕ್ತಿಗಳು ಸೂಚಿಸುತ್ತವೆ. ಸಮಯಕ್ಕೆ ಚಿಕಿತ್ಸೆ ನೀಡುವ ಮಧುಮೇಹ ನರರೋಗವನ್ನು ಗುಣಪಡಿಸಬಹುದು ಮತ್ತು ನರ ನಾರುಗಳನ್ನು ಪುನಃಸ್ಥಾಪಿಸಬಹುದು.
ನರಗಳ ಕಾರ್ಯ ಮತ್ತು ನೋವು ನಿವಾರಕವನ್ನು ಸುಧಾರಿಸಲು ವಿವಿಧ drugs ಷಧಿಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಮೊದಲನೆಯದಾಗಿ, ಟಿಯೋಲೆಪ್ಟ್ ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳನ್ನು ನಿಯಂತ್ರಿಸುತ್ತದೆ, ಸ್ವತಂತ್ರ ರಾಡಿಕಲ್ ಮತ್ತು ವಿಷಕಾರಿ ವಸ್ತುಗಳ ಕ್ರಿಯೆಯಿಂದ ನರ ಕೋಶಗಳನ್ನು ರಕ್ಷಿಸುತ್ತದೆ.
ಕೊಕಾರ್ನಿಟ್ ಮಾನವನ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುವ ಜೀವಸತ್ವಗಳು ಮತ್ತು ಪದಾರ್ಥಗಳ ಸಂಕೀರ್ಣವಾಗಿದೆ. ಸಂಯೋಜನೆಯಲ್ಲಿನ ವಸ್ತುಗಳು ನೋವನ್ನು ಯಶಸ್ವಿಯಾಗಿ ನಿವಾರಿಸುತ್ತದೆ ಮತ್ತು ನ್ಯೂರೋಮೆಟಾಬಾಲಿಕ್ ಪರಿಣಾಮವನ್ನು ಪ್ರದರ್ಶಿಸುತ್ತವೆ. Drug ಷಧವನ್ನು ದಿನಕ್ಕೆ ಹಲವಾರು ಆಂಪೂಲ್ಗಳನ್ನು ಇಂಟ್ರಾಮಸ್ಕುಲರ್ ಆಗಿ ನೀಡಲಾಗುತ್ತದೆ. ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯು ನಿರ್ದಿಷ್ಟ ಕ್ಲಿನಿಕಲ್ ಪರಿಸ್ಥಿತಿಯನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ.
ನಿಮೆಸುಲೈಡ್ ನರಗಳ elling ತವನ್ನು ನಿವಾರಿಸುತ್ತದೆ, ಮತ್ತು ನೋವನ್ನು ಸಹ ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಮೆಕ್ಸಿಲೆಟೈನ್ ಸೋಡಿಯಂ ಚಾನಲ್ಗಳನ್ನು ನಿರ್ಬಂಧಿಸುತ್ತದೆ, ಆದ್ದರಿಂದ ನೋವು ಪ್ರಚೋದನೆಗಳ ಹರಡುವಿಕೆಯು ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ ಮತ್ತು ಹೃದಯ ಬಡಿತವು ಸಾಮಾನ್ಯವಾಗುತ್ತದೆ.
ಮಧುಮೇಹ ನರರೋಗದೊಂದಿಗೆ, ಅಗತ್ಯವಾದ ಚಿಕಿತ್ಸಕ ಪರಿಣಾಮವನ್ನು ಸಾಧಿಸಲು ations ಷಧಿಗಳ ಅಗತ್ಯವಿದೆ. ಮಧುಮೇಹ ನರರೋಗದ ನೋವಿನ ರೂಪಕ್ಕೆ ನೋವು ನಿವಾರಕಗಳ ಅಗತ್ಯವಿರುತ್ತದೆ, ಆಂಟಿಕಾನ್ವಲ್ಸೆಂಟ್ಗಳನ್ನು ಸಹ ಸಂಯೋಜನೆಯಲ್ಲಿ ಬಳಸಲಾಗುತ್ತದೆ.
ಕಡಿಮೆ ಅಂಗ ನರರೋಗವನ್ನು ವ್ಯಾಸೊಆಕ್ಟಿವ್ drugs ಷಧಿಗಳ ಕೋರ್ಸ್ಗಳೊಂದಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವುದು ಅವಶ್ಯಕ:
- ಪೆಂಟಾಕ್ಸಿಫಿಲ್ಲೈನ್
- ಇನ್ಸ್ಟೆನಾನ್
- ನಿಕೋಟಿನಿಕ್ ಆಮ್ಲ
- ಫ್ಲವರ್ಪಾಟ್.
ಕೆಳಗಿನ ಉತ್ಕರ್ಷಣ ನಿರೋಧಕಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ:
ತಡೆಗಟ್ಟುವ ಕ್ರಮಗಳು
 ನರರೋಗವು ಈಗಾಗಲೇ ಇದ್ದಾಗ, ವ್ಯವಸ್ಥಿತವಾಗಿ ation ಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು ಬಹಳ ಮುಖ್ಯ. ಆದರೆ ಇದು ಸಂಭವಿಸದಂತೆ ತಡೆಯಲು, ರೋಗನಿರೋಧಕ ವಿಧಾನಗಳನ್ನು ಬಳಸಬೇಕು. ಮೊದಲನೆಯದಾಗಿ, ನೀವು ಒತ್ತಡವನ್ನು ನಿಯಂತ್ರಿಸಬೇಕಾಗುತ್ತದೆ, ಏಕೆಂದರೆ ಅಧಿಕ ರಕ್ತದೊತ್ತಡವು ಕ್ಯಾಪಿಲ್ಲರಿಗಳ ಸೆಳೆತವನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ, ಇದು ನರ ನಾರುಗಳ ಹಸಿವಿನಿಂದ ಕೂಡಿದೆ.
ನರರೋಗವು ಈಗಾಗಲೇ ಇದ್ದಾಗ, ವ್ಯವಸ್ಥಿತವಾಗಿ ation ಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು ಬಹಳ ಮುಖ್ಯ. ಆದರೆ ಇದು ಸಂಭವಿಸದಂತೆ ತಡೆಯಲು, ರೋಗನಿರೋಧಕ ವಿಧಾನಗಳನ್ನು ಬಳಸಬೇಕು. ಮೊದಲನೆಯದಾಗಿ, ನೀವು ಒತ್ತಡವನ್ನು ನಿಯಂತ್ರಿಸಬೇಕಾಗುತ್ತದೆ, ಏಕೆಂದರೆ ಅಧಿಕ ರಕ್ತದೊತ್ತಡವು ಕ್ಯಾಪಿಲ್ಲರಿಗಳ ಸೆಳೆತವನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ, ಇದು ನರ ನಾರುಗಳ ಹಸಿವಿನಿಂದ ಕೂಡಿದೆ.
ಉಲ್ಬಣಗಳೊಂದಿಗೆ, ದೇಹದ ತೂಕವನ್ನು ನಿಯಂತ್ರಿಸಲು ನೀವು ಆಹಾರವನ್ನು ಕಟ್ಟುನಿಟ್ಟಾಗಿ ಪಾಲಿಸಬೇಕು. ಸ್ಥೂಲಕಾಯತೆಯು ನರ ತುದಿಗಳ ಸ್ಥಿತಿಯನ್ನು ly ಣಾತ್ಮಕವಾಗಿ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ಕೆಟ್ಟ ಅಭ್ಯಾಸಗಳನ್ನು ತೊಡೆದುಹಾಕಲು ಮುಖ್ಯವಾಗಿದೆ, ಏಕೆಂದರೆ ಆಲ್ಕೋಹಾಲ್ ಮತ್ತು ನಿಕೋಟಿನ್ ನರ ತುದಿಗಳನ್ನು ನಾಶಪಡಿಸುತ್ತದೆ.
ಕ್ರೀಡೆ ಮತ್ತು ಸಕ್ರಿಯ ಜೀವನಶೈಲಿಯನ್ನು ಮುನ್ನಡೆಸುವುದು ಅವಶ್ಯಕ, ಇದು ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುತ್ತದೆ ಮತ್ತು ಪ್ರತಿರಕ್ಷೆಯ ಮಟ್ಟವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಮಧುಮೇಹದಿಂದ, ಚರ್ಮಕ್ಕೆ ಯಾಂತ್ರಿಕ ಹಾನಿಯನ್ನು ತಡೆಗಟ್ಟಲು ನೀವು ಬರಿಗಾಲಿನ ವಾಕಿಂಗ್ ಅಭ್ಯಾಸ ಮಾಡಬೇಕಾಗಿಲ್ಲ. ಹಾನಿಗೊಳಗಾದ ಕಾಲಿಗೆ ತಕ್ಷಣವೇ ವಿಶೇಷ ಸಂಯುಕ್ತಗಳೊಂದಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಬೇಕು, ಅದು ಮುಲಾಮು ಅಥವಾ ಕೆನೆ ಆಗಿರಬಹುದು.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನೊಂದಿಗೆ, ನಿಯಮಿತವಾಗಿ ವಿಶೇಷ ವ್ಯಾಯಾಮಗಳನ್ನು ಮಾಡಲು ವೈದ್ಯರು ನಿಮಗೆ ಸಲಹೆ ನೀಡುತ್ತಾರೆ. ಕಾಲುಗಳಲ್ಲಿ ಸಕ್ರಿಯ ರಕ್ತ ಪರಿಚಲನೆ ಕಾಪಾಡಿಕೊಳ್ಳುವುದು ಮತ್ತು ಅಪಧಮನಿಕಾಠಿಣ್ಯದ ನೋಟವನ್ನು ತಡೆಯುವುದು ಅವಶ್ಯಕ. ನಿಜವಾದ ಚರ್ಮದಿಂದ ಮಾಡಿದ ಆರಾಮದಾಯಕ ಮತ್ತು ಸೂಕ್ತವಾದ ಬೂಟುಗಳನ್ನು ನೀವು ಆರಿಸಬೇಕು. ನಿಮ್ಮ ವೈದ್ಯರು ಮಧುಮೇಹಿಗಳಿಗೆ ಮೂಳೆಚಿಕಿತ್ಸೆಯ ಬೂಟುಗಳನ್ನು ಸಹ ಸೂಚಿಸಬಹುದು.
ನರರೋಗದ ಬಗ್ಗೆ ಮಾಹಿತಿಯನ್ನು ಈ ಲೇಖನದ ವೀಡಿಯೊದಲ್ಲಿ ನೀಡಲಾಗಿದೆ.
ವೈದ್ಯಕೀಯ ತಜ್ಞರ ಲೇಖನಗಳು
ಮಧುಮೇಹ ನರರೋಗದ ತಡೆಗಟ್ಟುವಿಕೆ ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ಮುಖ್ಯ ಅಳತೆಯೆಂದರೆ ಗುರಿ ಗ್ಲೈಸೆಮಿಕ್ ಮೌಲ್ಯಗಳ ಸಾಧನೆ ಮತ್ತು ನಿರ್ವಹಣೆ.
ಮಧುಮೇಹ ನರರೋಗದ ರೋಗಕಾರಕ ಚಿಕಿತ್ಸೆಯ ಶಿಫಾರಸುಗಳು (ಬೆನ್ಫೋಟಿಯಮೈನ್, ಅಲ್ಡೋಲಜೊರೆಡಕ್ಟೇಸ್ ಇನ್ಹಿಬಿಟರ್ಸ್, ಥಿಯೋಕ್ಟಿಕ್ ಆಮ್ಲ, ನರಗಳ ಬೆಳವಣಿಗೆಯ ಅಂಶ, ಅಮಿನೊಗುವಾನಿಡಿನ್, ಪ್ರೋಟೀನ್ ಕೈನೇಸ್ ಸಿ ಪ್ರತಿರೋಧಕ) ಅಭಿವೃದ್ಧಿಯ ಹಂತದಲ್ಲಿದೆ. ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ, ಈ drugs ಷಧಿಗಳು ನರರೋಗ ನೋವನ್ನು ನಿವಾರಿಸುತ್ತದೆ. ಪ್ರಸರಣ ಮತ್ತು ಫೋಕಲ್ ನರರೋಗಗಳ ಚಿಕಿತ್ಸೆಯು ಹೆಚ್ಚಾಗಿ ರೋಗಲಕ್ಷಣವಾಗಿದೆ.
ಥಿಯೋಕ್ಟಿಕ್ ಆಮ್ಲ - ಅಭಿದಮನಿ ಡ್ರಾಪ್ವೈಸ್ (30 ನಿಮಿಷದೊಳಗೆ), 100-250 ಮಿಲಿ ಯಲ್ಲಿ 0.9% ಸೋಡಿಯಂ ಕ್ಲೋರೈಡ್ ದ್ರಾವಣದಲ್ಲಿ ದಿನಕ್ಕೆ 1 ಬಾರಿ, 10-12 ಚುಚ್ಚುಮದ್ದು, ನಂತರ ಒಳಗೆ, 600-1800 ಮಿಗ್ರಾಂ / ದಿನ, 1-3 ರಲ್ಲಿ ಪ್ರವೇಶ, 2-3 ತಿಂಗಳು.
ಬೆನ್ಫೋಟಿಯಮೈನ್ - 150 ಮಿಗ್ರಾಂ ಒಳಗೆ, ದಿನಕ್ಕೆ 3 ಬಾರಿ, 4-6 ವಾರಗಳು.
ನೋವು ನಿವಾರಕ ಮತ್ತು ಉರಿಯೂತದ ಚಿಕಿತ್ಸೆ
ನೋವುಗಾಗಿ, ಎನ್ಎಸ್ಎಐಡಿಗಳ ಜೊತೆಗೆ, ಸ್ಥಳೀಯ ಅರಿವಳಿಕೆಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ:
- ಡಿಕ್ಲೋಫೆನಾಕ್ ಮೌಖಿಕವಾಗಿ, ದಿನಕ್ಕೆ 50 ಮಿಗ್ರಾಂ 2 ಬಾರಿ, ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ ಅಥವಾ
- 600 ಮಿಗ್ರಾಂ ಒಳಗೆ ಇಬುಪ್ರೊಫೇನ್ ದಿನಕ್ಕೆ 4 ಬಾರಿ, ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ ಅಥವಾ
- 50 ಮಿಗ್ರಾಂ ಒಳಗೆ ಕೆಟೊಪ್ರೊಫೇನ್ ದಿನಕ್ಕೆ 3 ಬಾರಿ, ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ.
- ಲಿಡೋಕೇಯ್ನ್ 5% ಜೆಲ್, ಚರ್ಮದ ಮೇಲೆ ತೆಳುವಾದ ಪದರದೊಂದಿಗೆ ದಿನಕ್ಕೆ 3-4 ಬಾರಿ ಅನ್ವಯಿಸಲಾಗುತ್ತದೆ, ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ ಅಥವಾ
- ಕ್ಯಾಪ್ಸೈಸಿನ್, 0.075% ಮುಲಾಮು / ಕೆನೆ, ಚರ್ಮದ ಮೇಲೆ ತೆಳುವಾದ ಪದರದೊಂದಿಗೆ ದಿನಕ್ಕೆ 3-4 ಬಾರಿ ಅನ್ವಯಿಸಲಾಗುತ್ತದೆ, ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ.
, , , , , ,
ಖಿನ್ನತೆ-ಶಮನಕಾರಿ ಮತ್ತು ಆಂಟಿಕಾನ್ವಲ್ಸೆಂಟ್ ಚಿಕಿತ್ಸೆ
ಎನ್ಎಸ್ಎಐಡಿಗಳು ನಿಷ್ಪರಿಣಾಮಕಾರಿಯಾಗಿದ್ದರೆ, ಖಿನ್ನತೆ-ಶಮನಕಾರಿಗಳು (ಟ್ರೈಸೈಕ್ಲಿಕ್ ಮತ್ತು ಟೆಟ್ರಾಸೈಕ್ಲಿಕ್, ಆಯ್ದ ಸಿರೊಟೋನಿನ್ ರೀಅಪ್ಟೇಕ್ ಇನ್ಹಿಬಿಟರ್ಗಳು) ನೋವು ನಿವಾರಕ ಪರಿಣಾಮಗಳನ್ನು ಉಂಟುಮಾಡಬಹುದು:
- ದಿನಕ್ಕೆ ಒಮ್ಮೆ (ರಾತ್ರಿಯಲ್ಲಿ) 25-100 ಮಿಗ್ರಾಂ ಒಳಗೆ ಅಮಿಟ್ರಿಪ್ಟಿಲೈನ್, ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ.
- ಮ್ಯಾಪ್ರೊಟಿಲಿನ್ ಮೌಖಿಕವಾಗಿ ದಿನಕ್ಕೆ 25-50 ಮಿಗ್ರಾಂ 1-3 ಬಾರಿ (ಆದರೆ ದಿನಕ್ಕೆ 150 ಮಿಗ್ರಾಂ ಗಿಂತ ಹೆಚ್ಚಿಲ್ಲ), ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ ಅಥವಾ
- ಫ್ಲುಯೊಕ್ಸೆಟೈನ್ ಮೌಖಿಕವಾಗಿ ದಿನಕ್ಕೆ 20 ಮಿಗ್ರಾಂ 1-3 ಬಾರಿ (ಆರಂಭಿಕ ಡೋಸ್ 20 ಮಿಗ್ರಾಂ / ದಿನ, ಡೋಸ್ ಅನ್ನು 1 ಮಿಗ್ರಾಂಗೆ 20 ಮಿಗ್ರಾಂ / ದಿನಕ್ಕೆ ಹೆಚ್ಚಿಸಿ), ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ ಅಥವಾ
- ಸಿಟಾಲೋಪ್ರಾಮ್ ಮೌಖಿಕವಾಗಿ ದಿನಕ್ಕೆ ಒಮ್ಮೆ 20-60 ಮಿಗ್ರಾಂ, ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ.
ಆಂಟಿಕಾನ್ವಲ್ಸೆಂಟ್ drugs ಷಧಿಗಳ ಬಳಕೆಯನ್ನು ಸಹ ಸಾಧ್ಯವಿದೆ:
- ಗ್ಯಾಬಪೆನ್ಟಿನ್ ಮೌಖಿಕವಾಗಿ 300-1200 ಮಿಗ್ರಾಂ ದಿನಕ್ಕೆ 3 ಬಾರಿ, ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ ಅಥವಾ
- ಓರಲ್ ಕಾರ್ಬಮಾಜೆಪೈನ್ 200-600 ಮಿಗ್ರಾಂ ದಿನಕ್ಕೆ 2-3 ಬಾರಿ (ಗರಿಷ್ಠ ಡೋಸ್ 1200 ಮಿಗ್ರಾಂ / ದಿನ), ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ.
ಇತರ ಚಿಕಿತ್ಸೆಗಳು
ಸ್ವಾಯತ್ತ ಮಧುಮೇಹ ನರರೋಗದ ಚಿಕಿತ್ಸೆಗಾಗಿ, drug ಷಧೇತರ ಮತ್ತು treatment ಷಧಿ ಚಿಕಿತ್ಸೆಯ ವಿಧಾನಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ.
ಜೀರ್ಣಾಂಗವ್ಯೂಹದ ಸ್ವಾಯತ್ತ ನರರೋಗದೊಂದಿಗೆ, ಸಣ್ಣ ಭಾಗಗಳಲ್ಲಿ ಆಹಾರವನ್ನು ಶಿಫಾರಸು ಮಾಡಲಾಗುತ್ತದೆ, ಪೋಸ್ಟ್ಪ್ರಾಂಡಿಯಲ್ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಅಪಾಯವಿದ್ದರೆ, .ಟಕ್ಕೆ ಮೊದಲು ಸಕ್ಕರೆ ಹೊಂದಿರುವ ಪಾನೀಯವನ್ನು ಕುಡಿಯುವುದು ಸೂಕ್ತವಾಗಿದೆ. ಜೀರ್ಣಾಂಗವ್ಯೂಹದ ಚಲನಶೀಲತೆಯನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುವ drugs ಷಧಿಗಳನ್ನು ಬಳಸಿ, ಹೊಟ್ಟೆಯ ಅಟಾನಿಯೊಂದಿಗೆ, ಪ್ರತಿಜೀವಕಗಳನ್ನು ಹೆಚ್ಚುವರಿಯಾಗಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ:
- ದಿನಕ್ಕೆ 10 ಮಿಗ್ರಾಂ 3 ಬಾರಿ ಡೊಂಪರಿಡಾಪ್, ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ ಅಥವಾ
- 5-10 ಮಿಗ್ರಾಂ ಒಳಗೆ ಮೆಟೊಕ್ಲೋಪ್ರಮೈಡ್ ದಿನಕ್ಕೆ 3-4 ಬಾರಿ, ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ.
- ಎರಿಥ್ರೊಮೈಸಿನ್ ಒಳಗೆ ದಿನಕ್ಕೆ 0.25-4 ಬಾರಿ, 7-10 ದಿನಗಳು.
ಮಧುಮೇಹ ಎಂಟರೊಪತಿಗೆ ಸಂಬಂಧಿಸಿದ ಅತಿಸಾರಕ್ಕಾಗಿ, ವಿಶಾಲ-ಸ್ಪೆಕ್ಟ್ರಮ್ ಪ್ರತಿಜೀವಕಗಳು ಮತ್ತು ಜಠರಗರುಳಿನ ಚಲನಶೀಲತೆಯನ್ನು ತಡೆಯುವ drugs ಷಧಿಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ:
- ಡಾಕ್ಸಿಸೈಕ್ಲಿನ್ ಮೌಖಿಕವಾಗಿ ದಿನಕ್ಕೆ ಒಮ್ಮೆ 0.1-0.2 ಗ್ರಾಂ, ಪ್ರತಿ ತಿಂಗಳು 2-3 ದಿನಗಳವರೆಗೆ (ಡಿಸ್ಬಯೋಸಿಸ್ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ).
- 2 ಮಿಗ್ರಾಂ ಒಳಗೆ ಲೋಪೆರಮೈಡ್, ನಂತರ ದಿನಕ್ಕೆ 1-2 ಬಾರಿ ಸ್ಟೂಲ್ ಆವರ್ತನಕ್ಕೆ 2-12 ಮಿಗ್ರಾಂ, ಆದರೆ ದಿನಕ್ಕೆ 6 ಮಿಗ್ರಾಂ / 20 ಕೆಜಿಗಿಂತ ಹೆಚ್ಚು ರೋಗಿಗಳ ದೇಹದ ತೂಕ.
ಆರ್ಥೋಸ್ಟಾಟಿಕ್ ಹೈಪೊಟೆನ್ಷನ್, ಭಾರಿ ಮದ್ಯಪಾನ, ಕಾಂಟ್ರಾಸ್ಟ್ ಶವರ್, ಸ್ಥಿತಿಸ್ಥಾಪಕ ಸ್ಟಾಕಿಂಗ್ಸ್ ಧರಿಸಿ ಹೃದಯರಕ್ತನಾಳದ ವ್ಯವಸ್ಥೆಯ ಸ್ವಾಯತ್ತ ಮಧುಮೇಹ ನರರೋಗದೊಂದಿಗೆ, ಖಾದ್ಯ ಉಪ್ಪಿನ ಸೇವನೆಯನ್ನು ಸ್ವಲ್ಪ ಹೆಚ್ಚಿಸುವುದು ಒಳ್ಳೆಯದು. ರೋಗಿಯು ಹಾಸಿಗೆಯಿಂದ ಹೊರಬರಲು ಮತ್ತು ನಿಧಾನವಾಗಿ ಮಲವನ್ನು ಮಾಡಬೇಕಾಗುತ್ತದೆ. ಅಂತಹ ಕ್ರಮಗಳು ವಿಫಲವಾದರೆ, ಖನಿಜಕಾರ್ಟಿಕಾಯ್ಡ್ ಸಿದ್ಧತೆಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ:
- ಫ್ಲಡ್ರೊಕಾರ್ಟಿಸೋನ್ ಒಳಗೆ 0.1-0.4 ದಿನಕ್ಕೆ 1 ಬಾರಿ, ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ.
ಹೃದಯದ ಲಯದ ಅಡಚಣೆಗಳೊಂದಿಗೆ
400 ಮಿಗ್ರಾಂ ಒಳಗೆ ಮೆಕ್ಸಿಲೆಟೈನ್, ನಂತರ ಪ್ರತಿ 8 ಗಂಟೆಗಳಿಗೊಮ್ಮೆ 200 ಮಿಗ್ರಾಂ, ಪರಿಣಾಮವನ್ನು ಸಾಧಿಸಿದ ನಂತರ, ದಿನಕ್ಕೆ 200 ಮಿಗ್ರಾಂ 3-4 ಬಾರಿ, ಚಿಕಿತ್ಸೆಯ ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ.
ಆಂಟಿಅರಿಥೈಮಿಕ್ drug ಷಧಿ ಚಿಕಿತ್ಸೆಯನ್ನು ಶಿಫಾರಸು ಮಾಡುವಾಗ, ರೋಗಿಯನ್ನು ಹೃದ್ರೋಗ ತಜ್ಞರೊಂದಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವುದು ಸೂಕ್ತ.
ದುರ್ಬಲಗೊಂಡ ಗಾಳಿಗುಳ್ಳೆಯ ಕ್ರಿಯೆಯೊಂದಿಗೆ ಸ್ವಾಯತ್ತ ಮಧುಮೇಹ ನರರೋಗದಲ್ಲಿ, ಕ್ಯಾತಿಟೆರೈಸೇಶನ್ ಅನ್ನು ಬಳಸಲಾಗುತ್ತದೆ, ಡಿಟ್ರೂಸರ್ ಕಾರ್ಯವನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುವ drugs ಷಧಗಳು <лечение проводят="" совместно="" с="">
ನಿಮಿರುವಿಕೆಯ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆಯೊಂದಿಗೆ, ಪ್ರಮಾಣಿತ ಯೋಜನೆಗಳ ಪ್ರಕಾರ (ವಿರೋಧಾಭಾಸಗಳ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ) ಆಲ್ಪ್ರೊಸ್ಟಾಡಿಲ್ ಅನ್ನು ಬಳಸಲು ಸಾಧ್ಯವಿದೆ.
ದೋಷಗಳು ಮತ್ತು ಅವಿವೇಕದ ನೇಮಕಾತಿಗಳು
ಎನ್ಎಸ್ಎಐಡಿಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡುವಾಗ, ಅವುಗಳ ಸಂಭವನೀಯ ನೆಫ್ರಾಟಾಕ್ಸಿಕ್ ಪರಿಣಾಮದ ಬಗ್ಗೆ ನೆನಪಿಟ್ಟುಕೊಳ್ಳುವುದು ಅವಶ್ಯಕ, ಆದರೆ ನೋವು ನಿವಾರಕ ಪರಿಣಾಮದ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ drug ಷಧದ ಪ್ರಮಾಣದಲ್ಲಿ ಹೆಚ್ಚಳ ಅಗತ್ಯವಿಲ್ಲ, ಆದರೆ ಎನ್ಎಸ್ಎಐಡಿಗಳ ನಿಷ್ಪರಿಣಾಮತೆಯ ಕಾರಣಗಳ ಮೌಲ್ಯಮಾಪನ.
ನಮ್ಮ ದೇಶವು ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಸಹಾಯಕ drugs ಷಧಿಗಳನ್ನು ವ್ಯಾಪಕವಾಗಿ ಬಳಸುವ ಸಂಪ್ರದಾಯವನ್ನು ಹೊಂದಿದೆ <водорастворимых витаминов="" группы="" в,="" антиоксидантов,="" препаратов="" магния="" и="">
ಅದೇನೇ ಇದ್ದರೂ, ಅಂತಹ drugs ಷಧಿಗಳ ಪರಿಣಾಮಕಾರಿತ್ವದ ದೊಡ್ಡ-ಪ್ರಮಾಣದ ಅಂತರರಾಷ್ಟ್ರೀಯ ಅಧ್ಯಯನಗಳ ಮಾಹಿತಿಯು ಸಾಕಷ್ಟಿಲ್ಲ, ಮತ್ತು ಹೆಚ್ಚಿನ ತಜ್ಞರ ಪ್ರಕಾರ, ಈ ವಿಷಯದ ಬಗ್ಗೆ ಹೆಚ್ಚುವರಿ ಅಂತರರಾಷ್ಟ್ರೀಯ ಅಧ್ಯಯನಗಳು ಅಗತ್ಯವಾಗಿವೆ. ಮಧುಮೇಹಕ್ಕೆ ಉತ್ತಮ ಪರಿಹಾರವನ್ನು ಯಾವುದೇ ಸಹಾಯಕನು ಬದಲಾಯಿಸುವುದಿಲ್ಲ ಎಂದು ಸಹ ನೆನಪಿನಲ್ಲಿಡಬೇಕು.
, ,
ಮಧುಮೇಹ ನರರೋಗವು ಮಧುಮೇಹ ರೋಗಿಗಳ ಮುನ್ನರಿವನ್ನು ಇನ್ನಷ್ಟು ಹದಗೆಡಿಸುತ್ತದೆ. ಸ್ವಾಯತ್ತ ಮಧುಮೇಹ ನರರೋಗಕ್ಕೆ ಇದು ವಿಶೇಷವಾಗಿ ಸತ್ಯವಾಗಿದೆ; ಹೃದಯರಕ್ತನಾಳದ ವ್ಯವಸ್ಥೆಯ ಸ್ವನಿಯಂತ್ರಿತ ಆವಿಷ್ಕಾರಕ್ಕೆ ಹಾನಿಯು ಕುಹರದ ಆರ್ಹೆತ್ಮಿಯಾಗಳ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ (ಕುಹರದ ಟಾಕಿಕಾರ್ಡಿಯಾ ಮತ್ತು ಕುಹರದ ಕಂಪನ ಸೇರಿದಂತೆ) ಕ್ರಮವಾಗಿ ಹಠಾತ್ ಸಾವು.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ಪರಿಹಾರ - ತೀವ್ರವಾದ ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆ, ರೋಗಿಗಳ ಶಿಕ್ಷಣ ಮತ್ತು ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಗೆ ಉತ್ತಮ ಪರಿಹಾರವನ್ನು ಕಾಯ್ದುಕೊಳ್ಳುವುದು - ಬಾಹ್ಯ ನರರೋಗದ ಕ್ಲಿನಿಕಲ್ ಮತ್ತು ಎಲೆಕ್ಟ್ರೋಫಿಸಿಯೋಲಾಜಿಕಲ್ ಅಭಿವ್ಯಕ್ತಿಗಳನ್ನು ಸುಮಾರು 50-56% ರಷ್ಟು ಕಡಿಮೆ ಮಾಡುವ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ನಾರ್ಮೋಗ್ಲಿಸಿಮಿಯಾವನ್ನು ಕಾಪಾಡಿಕೊಳ್ಳುವುದು, ರಕ್ತದಲ್ಲಿನ ಕೊಲೆಸ್ಟ್ರಾಲ್ ಅನ್ನು ನಿಯಂತ್ರಿಸುವುದು, ಆಂಜಿಯೋಟೆನ್ಸಿನ್-ಪರಿವರ್ತಿಸುವ ಕಿಣ್ವ ಪ್ರತಿರೋಧಕಗಳ ಬಳಕೆಯೊಂದಿಗೆ ರಕ್ತದೊತ್ತಡವನ್ನು ನಿಯಂತ್ರಿಸುವುದು ಸಹ ಸ್ವನಿಯಂತ್ರಿತ ಮಧುಮೇಹ ನರರೋಗವನ್ನು ಸುಮಾರು 3 ಪಟ್ಟು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ ಎಂದು ಸಾಬೀತಾಗಿದೆ.
, ,
ಸಾಮಾನ್ಯ ಗ್ಲೂಕೋಸ್ ವಾಚನಗೋಷ್ಠಿಗಳು
ಮಧುಮೇಹದ ಮುಖ್ಯ ಸಮಸ್ಯೆ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಹೆಚ್ಚಳ. ಈ ಕಾರಣದಿಂದಾಗಿ, ಇತರ ಎಲ್ಲ ತೊಡಕುಗಳು ಉದ್ಭವಿಸುತ್ತವೆ ಮತ್ತು ಮಧುಮೇಹ ನರರೋಗವು ಇದಕ್ಕೆ ಹೊರತಾಗಿಲ್ಲ. ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಸಾಂದ್ರತೆಯನ್ನು ಸಾಮಾನ್ಯ ಮಿತಿಯಲ್ಲಿ ಕಾಪಾಡಿಕೊಂಡರೆ, ಮಧುಮೇಹದ ಯಾವುದೇ ತೊಂದರೆಗಳು ಉಂಟಾಗುವುದಿಲ್ಲ. ಇದನ್ನು ಸಾಧಿಸಲು, ವಿವಿಧ ರೀತಿಯ ಮಧುಮೇಹಕ್ಕೆ ಸೂಕ್ತವಾದ ations ಷಧಿಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಆದ್ದರಿಂದ, ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನೊಂದಿಗೆ, ಇದು ಇನ್ಸುಲಿನ್ ಥೆರಪಿ, ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನೊಂದಿಗೆ - ಸಕ್ಕರೆ-ಕಡಿಮೆ ಮಾಡುವ ಮಾತ್ರೆಗಳು (ಸಲ್ಫೋನಿಲ್ಯುರಿಯಾಸ್, ಬಿಗ್ವಾನೈಡ್ಸ್, ಮೆಗ್ಲಿಟಿನೈಡ್ಸ್, ಆಲ್ಫಾ-ಗ್ಲುಕೋಸಿಡೇಸ್ ಇನ್ಹಿಬಿಟರ್ಗಳು ಮತ್ತು ಇತರರು). ಕೆಲವೊಮ್ಮೆ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನೊಂದಿಗೆ, ಇನ್ಸುಲಿನ್ ಅನ್ನು ಸಹ ಬಳಸಲಾಗುತ್ತದೆ.
ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಸಾಮಾನ್ಯೀಕರಿಸುವುದು ಮಧುಮೇಹ ನರರೋಗದ ಬೆಳವಣಿಗೆಯನ್ನು ನಿಲ್ಲಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ, ಆದರೆ ಅಸ್ತಿತ್ವದಲ್ಲಿರುವ ರೋಗಲಕ್ಷಣಗಳ ಕಣ್ಮರೆಗೆ ಕಾರಣವಾಗುವುದಿಲ್ಲ. ಕೆಲವೊಮ್ಮೆ, ಸಾಮಾನ್ಯ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ತಲುಪಿದ ನಂತರವೂ, ಸ್ವಲ್ಪ ಸಮಯದ ನಂತರ, ಮಧುಮೇಹ ನರರೋಗದ ಲಕ್ಷಣಗಳು ಹೆಚ್ಚಾಗುತ್ತವೆ. ಸಾಮಾನ್ಯ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಹೊಂದಿರುವ ನರ ನಾರುಗಳಲ್ಲಿ, ಚೇತರಿಕೆ ಪ್ರಕ್ರಿಯೆಗಳು ಪ್ರಾರಂಭವಾಗುತ್ತವೆ ಎಂಬುದು ಇದಕ್ಕೆ ಕಾರಣ. ಈ ಪರಿಸ್ಥಿತಿ ತಾತ್ಕಾಲಿಕವಾಗಿದೆ, ಕೆಲವು ವಾರಗಳು ಅಥವಾ ತಿಂಗಳುಗಳ ನಂತರ ರೋಗಲಕ್ಷಣಗಳು ದೂರವಾಗುತ್ತವೆ. ಇದು ಆರೋಗ್ಯದ ಅಸ್ಥಿರ ಕ್ಷೀಣತೆ ಎಂದು ರೋಗಿಯು ಅರ್ಥಮಾಡಿಕೊಳ್ಳಬೇಕು, ಇದು ಯೋಗಕ್ಷೇಮದಲ್ಲಿ ಸಕಾರಾತ್ಮಕ ಬದಲಾವಣೆಗಳಿಂದ ಬದಲಾಯಿಸಲ್ಪಡುತ್ತದೆ ಮತ್ತು ತಾಳ್ಮೆಯನ್ನು ಹೊಂದಿರುತ್ತದೆ.
ನರ ನಾರುಗಳು ಸಂಪೂರ್ಣವಾಗಿ ಚೇತರಿಸಿಕೊಳ್ಳಲು, ಇತರ ಗುಂಪುಗಳ drugs ಷಧಿಗಳನ್ನು ಬಳಸುವುದು ಅವಶ್ಯಕ - ಉತ್ಕರ್ಷಣ ನಿರೋಧಕಗಳು ಮತ್ತು ನ್ಯೂರೋಟ್ರೋಫಿಕ್ ವಸ್ತುಗಳು.
ಉತ್ಕರ್ಷಣ ನಿರೋಧಕಗಳು ಮತ್ತು ನ್ಯೂರೋಟ್ರೋಫಿಕ್ .ಷಧಗಳು
ಈ ವಸ್ತುಗಳು ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ನ ಪ್ರಭಾವದಿಂದ ಉದ್ಭವಿಸಿದ ನರ ನಾರುಗಳಲ್ಲಿನ ರಚನಾತ್ಮಕ ಬದಲಾವಣೆಗಳ ಹಿಮ್ಮುಖ ಬೆಳವಣಿಗೆಗೆ ಕೊಡುಗೆ ನೀಡುತ್ತವೆ. ಸಮಯೋಚಿತ ರೋಗನಿರ್ಣಯದ ಅಸ್ವಸ್ಥತೆಗಳೊಂದಿಗೆ ಪೂರ್ಣ ಚೇತರಿಕೆ ಸಾಧ್ಯ. ಇದರರ್ಥ ಮಧುಮೇಹ ನರರೋಗಕ್ಕೆ ದೀರ್ಘಕಾಲದವರೆಗೆ ಚಿಕಿತ್ಸೆ ನೀಡದಿದ್ದರೆ, ಪೂರ್ಣ ಚೇತರಿಕೆ ಅಸಾಧ್ಯ.
ನ್ಯೂರೋಟ್ರೋಫಿಕ್ like ಷಧಿಗಳಂತೆ ಸಾಕಷ್ಟು ಉತ್ಕರ್ಷಣ ನಿರೋಧಕ drugs ಷಧಿಗಳಿವೆ. ಆದಾಗ್ಯೂ, ಮಧುಮೇಹ ನರರೋಗದ ಚಿಕಿತ್ಸೆಗೆ ಕೆಲವೇ ಕೆಲವು ಸೂಕ್ತವಾಗಿವೆ. ಅಧಿಕೃತ .ಷಧದಿಂದ ಈ ರೋಗದಲ್ಲಿ ಪ್ರಯೋಜನಕಾರಿ ಪರಿಣಾಮವನ್ನು ಸಾಬೀತುಪಡಿಸಿದವರ ಮೇಲೆ ನಾವು ಗಮನ ಹರಿಸುತ್ತೇವೆ.
 ಬಹುಶಃ ಮಧುಮೇಹ ನರರೋಗಕ್ಕೆ ಪ್ರಮುಖವಾದ ಉತ್ಕರ್ಷಣ ನಿರೋಧಕವೆಂದರೆ ಥಿಯೋಕ್ಟಿಕ್ ಆಮ್ಲ (ಆಲ್ಫಾ ಲಿಪೊಯಿಕ್). ಇದನ್ನು ಬರ್ಲಿಷನ್, ಎಸ್ಪಾ-ಲಿಪಾನ್, ಟಿಯೋಗಮ್ಮ, ಥಿಯೋಕ್ಟಾಸಿಡ್, ಆಕ್ಟೊಲಿಪೆನ್, ನ್ಯೂರೋಲೀಪೋನ್ ಮುಂತಾದ ವಿವಿಧ ರೀತಿಯ ce ಷಧೀಯ ಕಂಪನಿಗಳು ಉತ್ಪಾದಿಸುತ್ತವೆ. ಎಲ್ಲಾ drugs ಷಧಿಗಳು ಮೂಲ ಸಕ್ರಿಯ ಘಟಕಾಂಶದಲ್ಲಿ ಒಂದೇ ಆಗಿರುತ್ತವೆ ಮತ್ತು ಸಹಾಯಕ ಸೇರ್ಪಡೆಗಳು ಮತ್ತು ಬೆಲೆಯಲ್ಲಿ ಮಾತ್ರ ಭಿನ್ನವಾಗಿರುತ್ತವೆ.
ಬಹುಶಃ ಮಧುಮೇಹ ನರರೋಗಕ್ಕೆ ಪ್ರಮುಖವಾದ ಉತ್ಕರ್ಷಣ ನಿರೋಧಕವೆಂದರೆ ಥಿಯೋಕ್ಟಿಕ್ ಆಮ್ಲ (ಆಲ್ಫಾ ಲಿಪೊಯಿಕ್). ಇದನ್ನು ಬರ್ಲಿಷನ್, ಎಸ್ಪಾ-ಲಿಪಾನ್, ಟಿಯೋಗಮ್ಮ, ಥಿಯೋಕ್ಟಾಸಿಡ್, ಆಕ್ಟೊಲಿಪೆನ್, ನ್ಯೂರೋಲೀಪೋನ್ ಮುಂತಾದ ವಿವಿಧ ರೀತಿಯ ce ಷಧೀಯ ಕಂಪನಿಗಳು ಉತ್ಪಾದಿಸುತ್ತವೆ. ಎಲ್ಲಾ drugs ಷಧಿಗಳು ಮೂಲ ಸಕ್ರಿಯ ಘಟಕಾಂಶದಲ್ಲಿ ಒಂದೇ ಆಗಿರುತ್ತವೆ ಮತ್ತು ಸಹಾಯಕ ಸೇರ್ಪಡೆಗಳು ಮತ್ತು ಬೆಲೆಯಲ್ಲಿ ಮಾತ್ರ ಭಿನ್ನವಾಗಿರುತ್ತವೆ.
ಥಿಯೋಕ್ಟಿಕ್ ಆಮ್ಲವು ನರ ನಾರುಗಳ ಪೋಷಣೆಯನ್ನು ಸುಧಾರಿಸುತ್ತದೆ, ನರ ಕೋಶಗಳ ಸುತ್ತ ರಕ್ತದ ಹರಿವನ್ನು ಪುನಃಸ್ಥಾಪಿಸುತ್ತದೆ ಮತ್ತು ನರ ನಾರುಗಳನ್ನು ನಾಶಮಾಡುವ ಸ್ವತಂತ್ರ ರಾಡಿಕಲ್ಗಳ ರಚನೆಯನ್ನು ತಡೆಯುತ್ತದೆ. The ಷಧದ ಕೋರ್ಸ್ ಬಳಕೆಯಿಂದ ಮಾತ್ರ ಪರಿಣಾಮವನ್ನು ನೀಡಲಾಗುತ್ತದೆ. ಸ್ಟ್ಯಾಂಡರ್ಡ್ ಸ್ಕೀಮ್ ಎಂದರೆ ಮೊದಲು 10-20 ದಿನಗಳವರೆಗೆ ಅಭಿದಮನಿ ಹನಿ ಕಷಾಯ, 600 ಮಿಗ್ರಾಂ drug ಷಧ, ನಂತರ ಮಾತ್ರೆಗಳಿಗೆ ಬದಲಾಯಿಸುವುದು. ಮಾತ್ರೆಗಳ ರೂಪದಲ್ಲಿ, ಥಿಯೋಕ್ಟಿಕ್ ಆಮ್ಲವನ್ನು ಇನ್ನೂ 2-4 ತಿಂಗಳುಗಳವರೆಗೆ ಮುಂದುವರಿಸುವುದು ಅವಶ್ಯಕ (.ಷಧಿಯನ್ನು 600 ಮಿಗ್ರಾಂ meal ಟಕ್ಕೆ ಅರ್ಧ ಘಂಟೆಯ ಮೊದಲು ತೆಗೆದುಕೊಳ್ಳಲಾಗುತ್ತದೆ).
ಮಧುಮೇಹ ನರರೋಗದ ರೋಗಲಕ್ಷಣಗಳ ತೀವ್ರತೆಯನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಂಡು ಚಿಕಿತ್ಸೆಯ ಕೋರ್ಸ್ನ ಒಟ್ಟು ಅವಧಿಯನ್ನು ಪ್ರತ್ಯೇಕವಾಗಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ. Treatment ಷಧದ ಗಮನಾರ್ಹವಾಗಿ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣವನ್ನು (ದಿನಕ್ಕೆ 1800 ಮಿಗ್ರಾಂ) ಬಳಸಿಕೊಂಡು ಮತ್ತೊಂದು ಚಿಕಿತ್ಸಾ ವಿಧಾನವನ್ನು ಪ್ರಸ್ತುತ ಪರೀಕ್ಷಿಸಲಾಗುತ್ತಿದೆ. ಥಿಯೋಕ್ಟಿಕ್ ಆಮ್ಲ, ಉತ್ಕರ್ಷಣ ನಿರೋಧಕ ಪರಿಣಾಮದ ಜೊತೆಗೆ, ಮಧುಮೇಹ ನರರೋಗದಲ್ಲಿ ನೋವಿನ ತೀವ್ರತೆಯನ್ನು ಪರೋಕ್ಷವಾಗಿ ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, ಇದರಿಂದಾಗಿ ಜೀವನದ ಗುಣಮಟ್ಟ ಸುಧಾರಿಸುತ್ತದೆ.
ನ್ಯೂರೋಟ್ರೋಫಿಕ್ ಪದಾರ್ಥಗಳಲ್ಲಿ, ಬಿ ಜೀವಸತ್ವಗಳ (ಬಿ 1, ಬಿ 6, ಬಿ 12) ಪಾತ್ರವನ್ನು ಗಮನಿಸಬೇಕು. ಅವರು ನರ ನಾರು ಚೇತರಿಸಿಕೊಳ್ಳಲು ಅವಕಾಶ ಮಾಡಿಕೊಡುತ್ತಾರೆ (ಕೋರ್ ಮತ್ತು ಅದರ ಪೊರೆ ಎರಡೂ), ನೋವಿನ ತೀವ್ರತೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ, ಪ್ರಚೋದನೆಗಳ ವಾಹಕತೆಯನ್ನು ಸುಧಾರಿಸುತ್ತದೆ, ಇದರಿಂದಾಗಿ ಸಂವೇದನಾ ಮತ್ತು ಮೋಟಾರ್ ಅಸ್ವಸ್ಥತೆಗಳು ನಿವಾರಣೆಯಾಗುತ್ತವೆ. ಈ ಗುಂಪಿನ .ಷಧಿಗಳ ಬಳಕೆಯ ಕೆಲವು ಲಕ್ಷಣಗಳಿವೆ. ಉದಾಹರಣೆಗೆ, ವಿಟಮಿನ್ ಬಿ 1 ಸಾಕಷ್ಟು ಪ್ರಮಾಣದಲ್ಲಿ ನರ ಅಂಗಾಂಶಗಳಿಗೆ ತೂರಿಕೊಳ್ಳಲು ಕೊಬ್ಬು ಕರಗಬಲ್ಲ ರೂಪವನ್ನು (ಬೆನ್ಫೋಟಿಯಮೈನ್) ಹೊಂದಿರಬೇಕು ಎಂಬುದು ಸಾಬೀತಾಗಿದೆ. ಇದಲ್ಲದೆ, ಮಧುಮೇಹ ನರರೋಗಕ್ಕಾಗಿ ವಿಟಮಿನ್ ಬಿ ಅನ್ನು ಸಾಕಷ್ಟು ಪ್ರಮಾಣದಲ್ಲಿ ಬಳಸಬೇಕು. ಅವುಗಳನ್ನು ಕೋರ್ಸ್ಗಳಲ್ಲಿಯೂ ಬಳಸಲಾಗುತ್ತದೆ.
 ಬಳಕೆಯ ಸುಲಭತೆಗಾಗಿ, ಬಿ ವಿಟಮಿನ್ಗಳ ಸಂಕೀರ್ಣವು ಒಂದು ಟ್ಯಾಬ್ಲೆಟ್ (ಡ್ರೇಜಿ) ರೂಪದಲ್ಲಿ ತಕ್ಷಣ ಲಭ್ಯವಿದೆ. ಉದಾಹರಣೆಗೆ, ಮಿಲ್ಗಮ್ಮ, ಕೊಂಬಿಲಿಪೆನ್, ವಿಟಗಮ್ಮ, ಕಾಂಪ್ಲಿಗಮ್ ವಿ. ಮಿಲ್ಗಮ್ಮಾಗೆ 2-4 ವಾರಗಳವರೆಗೆ ದಿನಕ್ಕೆ 1 ಟ್ಯಾಬ್ಲೆಟ್ ಅನ್ನು 3 ಬಾರಿ ನಿಗದಿಪಡಿಸಲಾಗಿದೆ, ಮತ್ತು ನಂತರ 1 ಟ್ಯಾಬ್ಲೆಟ್ ಅನ್ನು ದಿನಕ್ಕೆ 1-2 ಬಾರಿ ಒಂದೆರಡು ವಾರಗಳವರೆಗೆ ನಿಗದಿಪಡಿಸಲಾಗಿದೆ. ಮಧುಮೇಹ ನರರೋಗದ ನೋವಿನ ರೂಪದೊಂದಿಗೆ, ಚಿಕಿತ್ಸೆಯನ್ನು ಇಂಜೆಕ್ಷನ್ ರೂಪಗಳೊಂದಿಗೆ ಪ್ರಾರಂಭಿಸಬಹುದು.
ಬಳಕೆಯ ಸುಲಭತೆಗಾಗಿ, ಬಿ ವಿಟಮಿನ್ಗಳ ಸಂಕೀರ್ಣವು ಒಂದು ಟ್ಯಾಬ್ಲೆಟ್ (ಡ್ರೇಜಿ) ರೂಪದಲ್ಲಿ ತಕ್ಷಣ ಲಭ್ಯವಿದೆ. ಉದಾಹರಣೆಗೆ, ಮಿಲ್ಗಮ್ಮ, ಕೊಂಬಿಲಿಪೆನ್, ವಿಟಗಮ್ಮ, ಕಾಂಪ್ಲಿಗಮ್ ವಿ. ಮಿಲ್ಗಮ್ಮಾಗೆ 2-4 ವಾರಗಳವರೆಗೆ ದಿನಕ್ಕೆ 1 ಟ್ಯಾಬ್ಲೆಟ್ ಅನ್ನು 3 ಬಾರಿ ನಿಗದಿಪಡಿಸಲಾಗಿದೆ, ಮತ್ತು ನಂತರ 1 ಟ್ಯಾಬ್ಲೆಟ್ ಅನ್ನು ದಿನಕ್ಕೆ 1-2 ಬಾರಿ ಒಂದೆರಡು ವಾರಗಳವರೆಗೆ ನಿಗದಿಪಡಿಸಲಾಗಿದೆ. ಮಧುಮೇಹ ನರರೋಗದ ನೋವಿನ ರೂಪದೊಂದಿಗೆ, ಚಿಕಿತ್ಸೆಯನ್ನು ಇಂಜೆಕ್ಷನ್ ರೂಪಗಳೊಂದಿಗೆ ಪ್ರಾರಂಭಿಸಬಹುದು.
ಗುಂಪು ಬಿ ಜೀವಸತ್ವಗಳು ಜಾಗರೂಕರಾಗಿರಬೇಕು, ಏಕೆಂದರೆ ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ ಬಳಸಿದಾಗ ಅವು ಅಲರ್ಜಿಯ ಪ್ರತಿಕ್ರಿಯೆಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು. ಅಂತಹ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಅವುಗಳ ಬಳಕೆಯನ್ನು ತ್ಯಜಿಸಬೇಕು (ಯಾವ ವಿಟಮಿನ್ ಬಿ ಅಸಹಿಷ್ಣುತೆಯನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ ಎಂದು ವಿಶ್ವಾಸಾರ್ಹವಾಗಿ ತಿಳಿದಿದ್ದರೆ, ಅದು ಮಾತ್ರ ರದ್ದುಗೊಳ್ಳುತ್ತದೆ, ಇತರರನ್ನು ಬಿಡುತ್ತದೆ).
ನ್ಯೂರೋಟ್ರೋಫಿಕ್ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿರುವ ಮತ್ತೊಂದು drug ಷಧವೆಂದರೆ ಆಕ್ಟೊವೆಜಿನ್. ಇದನ್ನು 2-3 ವಾರಗಳವರೆಗೆ 5-10 ಮಿಲಿ ಇಂಟ್ರಾವೆನಸ್ ಚುಚ್ಚುಮದ್ದಿನ ರೂಪದಲ್ಲಿ ಬಳಸಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ, ಮತ್ತು ನಂತರ ಅದನ್ನು ಡ್ರಾಗಿಯಾಗಿ ತೆಗೆದುಕೊಳ್ಳುವುದನ್ನು ಮುಂದುವರಿಸಿ (1 ಟ್ಯಾಬ್ಲೆಟ್ ದಿನಕ್ಕೆ 3 ಬಾರಿ 2 ತಿಂಗಳವರೆಗೆ). ಥಿಯೋಕ್ಟಿಕ್ ಆಮ್ಲ ಮತ್ತು ಗುಂಪು ಬಿ ಜೀವಸತ್ವಗಳೊಂದಿಗೆ ಆಕ್ಟೊವೆಜಿನ್ ಅನ್ನು ಏಕಕಾಲದಲ್ಲಿ ಬಳಸಬಹುದು.
ನ್ಯೂರೋಟ್ರೋಫಿಕ್ drugs ಷಧಿಗಳಂತೆ, ಪೆಂಟಾಕ್ಸಿಫಿಲ್ಲೈನ್ (ವ್ಯಾಸೊನೈಟ್, ಟ್ರೆಂಟಲ್) ಅನ್ನು ಉಲ್ಲೇಖಿಸಬಹುದು. ಇದು ಮೈಕ್ರೊ ಸರ್ಕ್ಯುಲೇಷನ್ ಅನ್ನು ಸುಧಾರಿಸುವ ಒಂದು ವಸ್ತುವಾಗಿದೆ, ಅಂದರೆ, ಕ್ಯಾಪಿಲ್ಲರಿಗಳ ವಲಯದಲ್ಲಿ ರಕ್ತದ ಹರಿವು. ಪರೋಕ್ಷವಾಗಿ, ಸುಧಾರಿತ ರಕ್ತದ ಹರಿವಿನಿಂದಾಗಿ, ಪೆಂಟಾಕ್ಸಿಫಿಲ್ಲೈನ್ ನರ ನಾರುಗಳನ್ನು ಪುನಃಸ್ಥಾಪಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ, ಅದಕ್ಕಾಗಿಯೇ ಇದನ್ನು ಮಧುಮೇಹ ನರರೋಗ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಬಳಸಲಾಗುತ್ತದೆ. 5 ಮಿಲಿ ತಯಾರಿಕೆಯನ್ನು ಅಭಿದಮನಿ ಮೂಲಕ ನಿರ್ವಹಿಸಲಾಗುತ್ತದೆ, ಸೋಡಿಯಂ ಕ್ಲೋರೈಡ್ನ ಶಾರೀರಿಕ ಲವಣಯುಕ್ತ ದ್ರಾವಣದಲ್ಲಿ 10 ದಿನಗಳವರೆಗೆ ದುರ್ಬಲಗೊಳಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ನಂತರ ಟ್ಯಾಬ್ಲೆಟ್ ರೂಪದಲ್ಲಿ ಚಿಕಿತ್ಸೆಯನ್ನು ಮುಂದುವರಿಸಲಾಗುತ್ತದೆ (ದಿನಕ್ಕೆ 200 ಮಿಗ್ರಾಂ 3 ಬಾರಿ). ಚಿಕಿತ್ಸೆಯ ಕೋರ್ಸ್ 1 ತಿಂಗಳು.
ಮಧುಮೇಹ ನರರೋಗದಲ್ಲಿ ನೋವು ನಿವಾರಣೆಯ ಸಮಸ್ಯೆ
ಡಯಾಬಿಟಿಕ್ ನರರೋಗದಲ್ಲಿನ ನೋವು ರೋಗಿಗಳ ಈಗಾಗಲೇ ಕಷ್ಟಕರವಾದ ಜೀವನವನ್ನು ಮರೆಮಾಚುವ ಪ್ರಮುಖ ಸಮಸ್ಯೆಗಳಲ್ಲಿ ಒಂದಾಗಿದೆ. ವಿಷಯವೆಂದರೆ ನೋವು ಸಿಂಡ್ರೋಮ್ ನೋವಿನಿಂದ ಕೂಡಿದೆ (ಸಾಮಾನ್ಯವಾಗಿ ಸುಡುವಿಕೆ, ಬೇಯಿಸುವುದು) ಮತ್ತು ಸಾಂಪ್ರದಾಯಿಕ ನೋವು ನಿವಾರಕಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವಾಗ ಕಡಿಮೆಯಾಗುವುದಿಲ್ಲ (ಹಲವಾರು ನೋವು ನಿವಾರಕ ಮತ್ತು ಅಂತಹುದೇ drugs ಷಧಗಳು). ರಾತ್ರಿಯಲ್ಲಿ, ನೋವು ತೀವ್ರಗೊಳ್ಳುತ್ತದೆ, ಸರಿಯಾದ ವಿಶ್ರಾಂತಿಗೆ ಅಡ್ಡಿಪಡಿಸುತ್ತದೆ, ಇದು ಅನಾರೋಗ್ಯವನ್ನು ಬಳಲುತ್ತದೆ.
 ಮಧುಮೇಹ ನರರೋಗದಲ್ಲಿ ನೋವನ್ನು ಎದುರಿಸಲು ಹಲವಾರು ಗುಂಪುಗಳ drugs ಷಧಿಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಅವುಗಳಲ್ಲಿ ಕೆಲವು ದೀರ್ಘಕಾಲದವರೆಗೆ ಬಳಸಲ್ಪಟ್ಟಿವೆ (ಟ್ರೈಸೈಕ್ಲಿಕ್ ಖಿನ್ನತೆ-ಶಮನಕಾರಿಗಳು), ಇತರವುಗಳು - ಕಳೆದ ದಶಕದಲ್ಲಿ ಮಾತ್ರ. ಇತ್ತೀಚಿನ ವರ್ಷಗಳಲ್ಲಿ, ಹೊಸ ತಲೆಮಾರಿನ drugs ಷಧಿಗಳಾದ ಗಬಪೆಂಟೈನ್ ಮತ್ತು ಪ್ರಿಗಬಾಲಿನ್ಗಳಿಗೆ ಒತ್ತು ನೀಡಲಾಗಿದೆ. ಆದಾಗ್ಯೂ, ಈ ಹಿಂದೆ ಬಳಸಿದ drugs ಷಧಿಗಳು ಅವುಗಳ ಪ್ರಸ್ತುತತೆಯನ್ನು ಕಳೆದುಕೊಳ್ಳದಿರಲು ಅವರ ಹೆಚ್ಚಿನ ವೆಚ್ಚವು ಕಾರಣವಾಗುತ್ತದೆ.
ಮಧುಮೇಹ ನರರೋಗದಲ್ಲಿ ನೋವನ್ನು ಎದುರಿಸಲು ಹಲವಾರು ಗುಂಪುಗಳ drugs ಷಧಿಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಅವುಗಳಲ್ಲಿ ಕೆಲವು ದೀರ್ಘಕಾಲದವರೆಗೆ ಬಳಸಲ್ಪಟ್ಟಿವೆ (ಟ್ರೈಸೈಕ್ಲಿಕ್ ಖಿನ್ನತೆ-ಶಮನಕಾರಿಗಳು), ಇತರವುಗಳು - ಕಳೆದ ದಶಕದಲ್ಲಿ ಮಾತ್ರ. ಇತ್ತೀಚಿನ ವರ್ಷಗಳಲ್ಲಿ, ಹೊಸ ತಲೆಮಾರಿನ drugs ಷಧಿಗಳಾದ ಗಬಪೆಂಟೈನ್ ಮತ್ತು ಪ್ರಿಗಬಾಲಿನ್ಗಳಿಗೆ ಒತ್ತು ನೀಡಲಾಗಿದೆ. ಆದಾಗ್ಯೂ, ಈ ಹಿಂದೆ ಬಳಸಿದ drugs ಷಧಿಗಳು ಅವುಗಳ ಪ್ರಸ್ತುತತೆಯನ್ನು ಕಳೆದುಕೊಳ್ಳದಿರಲು ಅವರ ಹೆಚ್ಚಿನ ವೆಚ್ಚವು ಕಾರಣವಾಗುತ್ತದೆ.
ಆದ್ದರಿಂದ, ಮಧುಮೇಹ ನರರೋಗದಲ್ಲಿ ನೋವನ್ನು ಎದುರಿಸಲು ಇದನ್ನು ಬಳಸಬಹುದು:
- ಖಿನ್ನತೆ-ಶಮನಕಾರಿಗಳು
- ಆಂಟಿಕಾನ್ವಲ್ಸೆಂಟ್ಸ್ (ಆಂಟಿಕಾನ್ವಲ್ಸೆಂಟ್ಸ್),
- ಉದ್ರೇಕಕಾರಿ drugs ಷಧಗಳು ಮತ್ತು ಸ್ಥಳೀಯ ಅರಿವಳಿಕೆ,
- ಆಂಟಿಆರಿಥಮಿಕ್ .ಷಧಗಳು
- ಮಾದಕ ವಸ್ತುಗಳು (ಒಪಿಯಾಡ್ಗಳು).
ಖಿನ್ನತೆ-ಶಮನಕಾರಿಗಳು - ಇದು ಮಧುಮೇಹ ಮೆಲ್ಲಿಟಸ್ನಲ್ಲಿ ನೋವನ್ನು ಎದುರಿಸುವ inal ಷಧೀಯ ವಿಧಾನಗಳಲ್ಲಿ ಅತ್ಯಂತ ಹಳೆಯದು (ಬಳಕೆಯ ಅನುಭವವನ್ನು ಉಲ್ಲೇಖಿಸುತ್ತದೆ). ಅಮಿಟ್ರಿಪ್ಟಿಲೈನ್ ಅನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಹೆಚ್ಚುತ್ತಿರುವ ಮಾದರಿಯ ಪ್ರಕಾರ ಅಗತ್ಯ ಪ್ರಮಾಣವನ್ನು ಕ್ರಮೇಣ ಆಯ್ಕೆ ಮಾಡಲಾಗುತ್ತದೆ. ದಿನಕ್ಕೆ ಒಮ್ಮೆ 12.5 ಮಿಗ್ರಾಂನೊಂದಿಗೆ ಪ್ರಾರಂಭಿಸಿ, ಕ್ರಮೇಣ ಡೋಸ್ ಅನ್ನು 12.5 ಮಿಗ್ರಾಂ ಹೆಚ್ಚಿಸಿ. ದೈನಂದಿನ ಡೋಸ್ 150 ಮಿಗ್ರಾಂ ತಲುಪಬಹುದು, ಇದನ್ನು ಹಲವಾರು ಪ್ರಮಾಣದಲ್ಲಿ ವಿಂಗಡಿಸಲಾಗಿದೆ.
ಈ drug ಷಧಿಯು ಕೆಲವು ಅಡ್ಡಪರಿಣಾಮಗಳನ್ನು ಹೊಂದಿದೆ, ಇದು ಆಗಾಗ್ಗೆ ಅದರ ಬಳಕೆಯ ಅಸಾಧ್ಯತೆಗೆ ಕಾರಣವಾಗಿದೆ. ಇತರ ಖಿನ್ನತೆ-ಶಮನಕಾರಿಗಳಲ್ಲಿ, ಆಯ್ದ ಸಿರೊಟೋನಿನ್ ಮತ್ತು ನೊರ್ಪೈನ್ಫ್ರಿನ್ ರೀಅಪ್ಟೇಕ್ ಇನ್ಹಿಬಿಟರ್ಗಳನ್ನು (ಡುಲೋಕ್ಸೆಟೈನ್, ವೆನ್ಲಾಫಾಕ್ಸಿನ್, ಸೆರ್ಟ್ರಾಲೈನ್, ಇತ್ಯಾದಿ) ಪರಿಗಣಿಸಬಹುದು. ಅವು ಸ್ವಲ್ಪ ಕಡಿಮೆ ಅಡ್ಡಪರಿಣಾಮಗಳನ್ನು ಹೊಂದಿವೆ, ಆದರೆ ವೆಚ್ಚವು ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿರುತ್ತದೆ.ನಿರಂತರ ನೋವು ನಿವಾರಕ ಪರಿಣಾಮಕ್ಕಾಗಿ, ಖಿನ್ನತೆ-ಶಮನಕಾರಿಗಳನ್ನು ದೀರ್ಘಕಾಲದವರೆಗೆ ಬಳಸಬೇಕಾಗುತ್ತದೆ (ಕನಿಷ್ಠ ಒಂದು ತಿಂಗಳು, ಮತ್ತು ಹೆಚ್ಚಾಗಿ ಹೆಚ್ಚು).
 ಆಂಟಿಕಾನ್ವಲ್ಸೆಂಟ್ಗಳನ್ನು ಸ್ವಲ್ಪ ಸಮಯದವರೆಗೆ ಮಧುಮೇಹ ನೆರೋಪತಿಗೆ ನೋವು ನಿವಾರಕ as ಷಧಿಗಳಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಈ ಗುಂಪಿನ ಮೊದಲನೆಯವರು ಕಾರ್ಬಮಾಜೆಪೈನ್ (ಫಿನ್ಲೆಪ್ಸಿನ್) ಅನ್ನು ಬಳಸಲು ಪ್ರಾರಂಭಿಸಿದರು. ಆದಾಗ್ಯೂ, ಈ drug ಷಧಿ ಉಚ್ಚಾರಣಾ ನಿದ್ರಾಜನಕ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿದೆ. ಸರಳವಾಗಿ ಹೇಳುವುದಾದರೆ, ಅದರ ಬಳಕೆಯೊಂದಿಗೆ, ರೋಗಿಗಳು ನಿದ್ರಾವಸ್ಥೆ, ಆಲಸ್ಯ, ಬಿಗಿಯಾಗಿ ಯೋಚಿಸುತ್ತಾರೆ. ನೈಸರ್ಗಿಕವಾಗಿ, ಈ ಅಡ್ಡಪರಿಣಾಮವನ್ನು ಯಾರೂ ಇಷ್ಟಪಡುವುದಿಲ್ಲ. ಅದಕ್ಕಾಗಿಯೇ ಇತ್ತೀಚೆಗೆ ಈ ಆಂಟಿಕಾನ್ವಲ್ಸೆಂಟ್ಗಳು ಶಿಫಾರಸು ಮಾಡದಿರಲು ಪ್ರಯತ್ನಿಸುತ್ತಿವೆ.
ಆಂಟಿಕಾನ್ವಲ್ಸೆಂಟ್ಗಳನ್ನು ಸ್ವಲ್ಪ ಸಮಯದವರೆಗೆ ಮಧುಮೇಹ ನೆರೋಪತಿಗೆ ನೋವು ನಿವಾರಕ as ಷಧಿಗಳಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಈ ಗುಂಪಿನ ಮೊದಲನೆಯವರು ಕಾರ್ಬಮಾಜೆಪೈನ್ (ಫಿನ್ಲೆಪ್ಸಿನ್) ಅನ್ನು ಬಳಸಲು ಪ್ರಾರಂಭಿಸಿದರು. ಆದಾಗ್ಯೂ, ಈ drug ಷಧಿ ಉಚ್ಚಾರಣಾ ನಿದ್ರಾಜನಕ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿದೆ. ಸರಳವಾಗಿ ಹೇಳುವುದಾದರೆ, ಅದರ ಬಳಕೆಯೊಂದಿಗೆ, ರೋಗಿಗಳು ನಿದ್ರಾವಸ್ಥೆ, ಆಲಸ್ಯ, ಬಿಗಿಯಾಗಿ ಯೋಚಿಸುತ್ತಾರೆ. ನೈಸರ್ಗಿಕವಾಗಿ, ಈ ಅಡ್ಡಪರಿಣಾಮವನ್ನು ಯಾರೂ ಇಷ್ಟಪಡುವುದಿಲ್ಲ. ಅದಕ್ಕಾಗಿಯೇ ಇತ್ತೀಚೆಗೆ ಈ ಆಂಟಿಕಾನ್ವಲ್ಸೆಂಟ್ಗಳು ಶಿಫಾರಸು ಮಾಡದಿರಲು ಪ್ರಯತ್ನಿಸುತ್ತಿವೆ.
ಪ್ರಸ್ತುತ ಪೀಳಿಗೆಯ ಆಂಟಿಕಾನ್ವಲ್ಸೆಂಟ್ಗಳು ಅಂತಹ ಯಾವುದೇ ಅಡ್ಡಪರಿಣಾಮಗಳನ್ನು ಹೊಂದಿಲ್ಲ. ಅವುಗಳಲ್ಲಿ, ಗಬಪೆನ್ಟಿನ್ ಮತ್ತು ಪ್ರಿಗಬಾಲಿನ್ ಅನ್ನು ಹೆಚ್ಚಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಗಬಪೆನ್ಟಿನ್ (ಗಬಗಮ್ಮ, ನ್ಯೂರಾಂಟಿನ್) ಗೆ ಡೋಸ್ ಟೈಟರೇಶನ್ ಅಗತ್ಯವಿದೆ. ಇದರ ಅರ್ಥವೇನು? ಟೈಟರೇಶನ್ dose ಷಧದ ಅಗತ್ಯವಿರುವ ಪ್ರಮಾಣವನ್ನು ಕ್ರಮೇಣ ಸಾಧಿಸುವುದನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ. ಪ್ರವೇಶದ ಮೊದಲ ದಿನ, ರೋಗಿಯು ರಾತ್ರಿಯಲ್ಲಿ 300 ಮಿಗ್ರಾಂ ತೆಗೆದುಕೊಳ್ಳುತ್ತಾನೆ, ಎರಡನೆಯದರಲ್ಲಿ - ಬೆಳಿಗ್ಗೆ ಮತ್ತು ಸಂಜೆ 300 ಮಿಗ್ರಾಂ, ಮೂರನೆಯದರಲ್ಲಿ - 300 ಮಿಗ್ರಾಂ ದಿನಕ್ಕೆ 3 ಬಾರಿ. ಮತ್ತು ಬೆಳೆಯುತ್ತಿರುವ ಆಧಾರದ ಮೇಲೆ, ಅಗತ್ಯವಾದ ನೋವು ನಿವಾರಕ ಪ್ರಮಾಣವನ್ನು ಸಾಧಿಸಲಾಗುತ್ತದೆ (ಅವು ರೋಗಿಯ ಸಂವೇದನೆಗಳಿಂದ ಮಾರ್ಗದರ್ಶಿಸಲ್ಪಡುತ್ತವೆ). ಸಾಮಾನ್ಯವಾಗಿ ದಿನಕ್ಕೆ 1800 ಮಿಗ್ರಾಂ ಸಾಕು. ಈ ಪ್ರಮಾಣದಲ್ಲಿ ಅವರು ನಿಲ್ಲಿಸಿ ಸ್ವಲ್ಪ ಸಮಯ ತೆಗೆದುಕೊಳ್ಳುತ್ತಾರೆ.
ಪ್ರಿಗಬಾಲಿನ್ (ಭಾವಗೀತೆ) ಗೆ ಡೋಸ್ ಟೈಟರೇಶನ್ ಅಗತ್ಯವಿಲ್ಲ. ಅವನಿಗೆ ದಿನಕ್ಕೆ 75-150 ಮಿಗ್ರಾಂ 2 ಬಾರಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ನಿರ್ದಿಷ್ಟ ರೋಗಿಯಲ್ಲಿನ ನೋವು ಸಿಂಡ್ರೋಮ್ನ ತೀವ್ರತೆಯನ್ನು ಅವಲಂಬಿಸಿ ಬಳಕೆಯ ಸಮಯ ಬದಲಾಗುತ್ತದೆ, ಆದಾಗ್ಯೂ, ಈ .ಷಧಿಗಳನ್ನು ನಿರಂತರವಾಗಿ ಬಳಸುವುದು ಸಹ ಅಸಾಧ್ಯ.
ಸ್ಥಳೀಯ ಅರಿವಳಿಕೆಗಳು ತಮ್ಮನ್ನು ನೋವಿನಿಂದ ಸಾಬೀತುಪಡಿಸಿವೆ. ಸಾಮಾನ್ಯವಾಗಿ ಅವುಗಳನ್ನು ಕ್ರೀಮ್ಗಳು, ಮುಲಾಮುಗಳು ಮತ್ತು ಪ್ಲ್ಯಾಸ್ಟರ್ಗಳ ರೂಪದಲ್ಲಿ ಬಳಸಲಾಗುತ್ತದೆ (ಉದಾಹರಣೆಗೆ, ವರ್ಸಾಟಿಸ್ ಪ್ಯಾಚ್ 5% ಲಿಡೋಕೇಯ್ನ್ ಅನ್ನು ಹೊಂದಿರುತ್ತದೆ). ಪ್ಯಾಚ್ಗಳು ಬಟ್ಟೆಗಳನ್ನು ಸ್ವಚ್ clean ವಾಗಿಡಲು, 12 ಗಂಟೆಗಳ ಕಾಲ ಅಂಟಿಕೊಳ್ಳಲು ನಿಮಗೆ ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ, ಇದು ಸಕ್ರಿಯ ಜೀವನಶೈಲಿಯನ್ನು ಮುನ್ನಡೆಸುವ ಜನರಿಗೆ ತುಂಬಾ ಅನುಕೂಲಕರವಾಗಿದೆ.
ಸ್ಥಳೀಯವಾಗಿ ಕಿರಿಕಿರಿಯುಂಟುಮಾಡುವ ಪರಿಣಾಮವನ್ನು ಹೊಂದಿರುವ ಸಿದ್ಧತೆಗಳು ಮಧುಮೇಹ ನರರೋಗದ ಎಲ್ಲಾ ರೋಗಿಗಳಿಗೆ ಸೂಕ್ತವಲ್ಲ.  ಸಂಗತಿಯೆಂದರೆ, ಅವರ ಕ್ರಿಯೆಯ ಕಾರ್ಯವಿಧಾನವು ನೋವು ಪ್ರಚೋದನೆಯ ಸವಕಳಿಯನ್ನು ಆಧರಿಸಿದೆ, ಅಂದರೆ, ಅವುಗಳ ಅನ್ವಯದ ನಂತರ, ನೋವು ಮೊದಲಿಗೆ ತೀವ್ರಗೊಳ್ಳುತ್ತದೆ, ಮತ್ತು ಆಗ ಮಾತ್ರ ಪರಿಹಾರ ಹಂತವು ಪ್ರಾರಂಭವಾಗುತ್ತದೆ. ಆದರೆ ಈ ಅವಧಿ, ನೋವು ತೀವ್ರಗೊಂಡಾಗ, ವಿಭಿನ್ನವಾಗಿರುತ್ತದೆ. ಅದು ಎಷ್ಟು ಕಾಲ ಉಳಿಯುತ್ತದೆ ಎಂದು ಯಾರೂ can ಹಿಸಲು ಸಾಧ್ಯವಿಲ್ಲ. ಇದೇ ರೀತಿಯ .ಷಧಿಗಳನ್ನು ಬಳಸಲು ಪ್ರಯತ್ನಿಸುವುದರ ಮೂಲಕ ಮಾತ್ರ ರೋಗಿಯು ಈ ಗುಂಪಿನ drugs ಷಧಿಗಳನ್ನು ಹೇಗೆ ವರ್ಗಾಯಿಸುತ್ತಾನೆ. ಇವುಗಳಲ್ಲಿ ಕ್ಯಾಪ್ಸೈಸಿನ್, ಕ್ಯಾಪ್ಸಿಕಾಮ್, ಫೈನಲ್ಗಾನ್, ವಿಪ್ರೊಸಲ್, ಎಪಿಜಾರ್ಟ್ರಾನ್ ಮುಂತಾದ ಮುಲಾಮುಗಳು ಸೇರಿವೆ.
ಸಂಗತಿಯೆಂದರೆ, ಅವರ ಕ್ರಿಯೆಯ ಕಾರ್ಯವಿಧಾನವು ನೋವು ಪ್ರಚೋದನೆಯ ಸವಕಳಿಯನ್ನು ಆಧರಿಸಿದೆ, ಅಂದರೆ, ಅವುಗಳ ಅನ್ವಯದ ನಂತರ, ನೋವು ಮೊದಲಿಗೆ ತೀವ್ರಗೊಳ್ಳುತ್ತದೆ, ಮತ್ತು ಆಗ ಮಾತ್ರ ಪರಿಹಾರ ಹಂತವು ಪ್ರಾರಂಭವಾಗುತ್ತದೆ. ಆದರೆ ಈ ಅವಧಿ, ನೋವು ತೀವ್ರಗೊಂಡಾಗ, ವಿಭಿನ್ನವಾಗಿರುತ್ತದೆ. ಅದು ಎಷ್ಟು ಕಾಲ ಉಳಿಯುತ್ತದೆ ಎಂದು ಯಾರೂ can ಹಿಸಲು ಸಾಧ್ಯವಿಲ್ಲ. ಇದೇ ರೀತಿಯ .ಷಧಿಗಳನ್ನು ಬಳಸಲು ಪ್ರಯತ್ನಿಸುವುದರ ಮೂಲಕ ಮಾತ್ರ ರೋಗಿಯು ಈ ಗುಂಪಿನ drugs ಷಧಿಗಳನ್ನು ಹೇಗೆ ವರ್ಗಾಯಿಸುತ್ತಾನೆ. ಇವುಗಳಲ್ಲಿ ಕ್ಯಾಪ್ಸೈಸಿನ್, ಕ್ಯಾಪ್ಸಿಕಾಮ್, ಫೈನಲ್ಗಾನ್, ವಿಪ್ರೊಸಲ್, ಎಪಿಜಾರ್ಟ್ರಾನ್ ಮುಂತಾದ ಮುಲಾಮುಗಳು ಸೇರಿವೆ.
ಮಧುಮೇಹ ನರರೋಗದಲ್ಲಿ ನೋವಿನ ವಿರುದ್ಧದ ಹೋರಾಟದಲ್ಲಿ ಆಂಟಿಆರಿಥಮಿಕ್ drugs ಷಧಗಳು ಸಾಮಾನ್ಯ drugs ಷಧಿಗಳಲ್ಲ. ಅವುಗಳಲ್ಲಿ, ಲಿಡೋಕೇಯ್ನ್ (ದೇಹದ ತೂಕದ ಪ್ರತಿ ಕೆಜಿಗೆ 5 ಮಿಗ್ರಾಂ ಪ್ರಮಾಣದಲ್ಲಿ ಇಂಟ್ರಾವೆನಸ್ ನಿಧಾನ ಕಷಾಯದ ರೂಪದಲ್ಲಿ) ಮತ್ತು ಮೆಕ್ಸಿಲೆಟೈನ್ (450-600 ಮಿಗ್ರಾಂ ದೈನಂದಿನ ಪ್ರಮಾಣದಲ್ಲಿ ಮಾತ್ರೆಗಳ ರೂಪದಲ್ಲಿ) ಬಳಸುವುದು ವಾಡಿಕೆ. ಅವುಗಳ ಬಳಕೆಯ ಮಿತಿಗಳು ಹೃದಯ ಬಡಿತದ ಮೇಲಿನ ಪರಿಣಾಮದೊಂದಿಗೆ ಸಂಬಂಧ ಹೊಂದಿವೆ.
ಮಧುಮೇಹ ನರರೋಗದ ನೋವಿನ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ನಾರ್ಕೋಟಿಕ್ drugs ಷಧಗಳು ಕೊನೆಯ ಕೊಂಡಿಯಾಗಿದೆ. ಅವು ಸಹಜವಾಗಿ ಬಹಳ ಪರಿಣಾಮಕಾರಿ, ಆದರೆ ದೀರ್ಘಕಾಲದ ಬಳಕೆಯಿಂದ ವ್ಯಸನಕಾರಿ. ಅದಕ್ಕಾಗಿಯೇ ಇತರ ವಿಧಾನಗಳು ನಿಷ್ಪರಿಣಾಮಕಾರಿಯಾಗಿದ್ದಾಗ ಅವುಗಳನ್ನು ಕೊನೆಯದಾಗಿ ಆಶ್ರಯಿಸಲಾಗುತ್ತದೆ. ಈ ಗುಂಪಿನ drugs ಷಧಿಗಳಲ್ಲಿ ಸಾಮಾನ್ಯವಾದದ್ದು ಆಕ್ಸಿಕೋಡೋನ್ ಮತ್ತು ಟ್ರಾಮಾಡಾಲ್. ಸಾಂಪ್ರದಾಯಿಕ ಪ್ಯಾರೆಸಿಟಮಾಲ್ (ಜಲ್ಡಿಯಾರ್) ನೊಂದಿಗೆ ಟ್ರಾಮಾಡೊಲ್ನ ಸಂಯೋಜನೆ ಇದೆ, ಇದು ನೋವು ನಿವಾರಕ ಪರಿಣಾಮದ ಅದೇ ಬಲದೊಂದಿಗೆ drug ಷಧದ ಸಣ್ಣ ಪ್ರಮಾಣವನ್ನು ಬಳಸಲು ನಿಮಗೆ ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ. ಸ್ವಾಭಾವಿಕವಾಗಿ, ಒಪಿಯಾಡ್ ಗಳನ್ನು ವೈದ್ಯರಿಂದ ಮಾತ್ರ ಸೂಚಿಸಲಾಗುತ್ತದೆ (ವಿಶೇಷ criptions ಷಧಿಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ).
ನ್ಯಾಯಸಮ್ಮತವಾಗಿ, ದುರದೃಷ್ಟವಶಾತ್, ಮಧುಮೇಹ ನರರೋಗದಿಂದ ಬಳಲುತ್ತಿರುವ ರೋಗಿಗೆ ನೋವನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ತೊಡೆದುಹಾಕಲು ಸಹಾಯ ಮಾಡುವುದು ಯಾವಾಗಲೂ ಸಾಧ್ಯವಿಲ್ಲ ಎಂದು ನಮೂದಿಸುವುದು ಯೋಗ್ಯವಾಗಿದೆ. ಕೆಲವೊಮ್ಮೆ ಅವರು ತುಂಬಾ ಹಠಮಾರಿ ಮತ್ತು ಎರಡು ಅಥವಾ ಮೂರು .ಷಧಿಗಳ ನೇಮಕದಿಂದ ಮಾತ್ರ ಚಿಕಿತ್ಸೆಗೆ ಅನುಕೂಲಕರವಾಗಿರುತ್ತಾರೆ. ಅದಕ್ಕಾಗಿಯೇ ಪ್ರಸ್ತುತ ಸಮಯದಲ್ಲಿ ಪರಿಣಾಮಕಾರಿ ನೋವು ನಿವಾರಕಗಳ ಹುಡುಕಾಟ ಮುಂದುವರೆದಿದೆ.
ಮಧುಮೇಹ ನರರೋಗಕ್ಕೆ drug ಷಧ ಚಿಕಿತ್ಸೆಯನ್ನು ಹೆಚ್ಚಾಗಿ ಭೌತಚಿಕಿತ್ಸೆಯ ತಂತ್ರಗಳೊಂದಿಗೆ ಸಂಯೋಜಿಸಲಾಗುತ್ತದೆ. ಮಧುಮೇಹ ನರರೋಗದ ಲಕ್ಷಣಗಳಂತೆ ಸ್ಪೆಕ್ಟ್ರಮ್ ಸಾಕಷ್ಟು ವಿಶಾಲ ಮತ್ತು ವೈವಿಧ್ಯಮಯವಾಗಿದೆ. ಈ ರೋಗದ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಯಾವುದೇ ಭೌತಚಿಕಿತ್ಸೆಯ ತಂತ್ರವನ್ನು ಅನ್ವಯಿಸಬಹುದು. ಹೆಚ್ಚಾಗಿ ಮ್ಯಾಗ್ನೆಟೋಥೆರಪಿ, ಅಕ್ಯುಪಂಕ್ಚರ್, ಎಲೆಕ್ಟ್ರೋಫೋರೆಸಿಸ್, ವಿದ್ಯುತ್ ಪ್ರಚೋದನೆಯನ್ನು ಆಶ್ರಯಿಸಿ.
ಚಿಕಿತ್ಸೆಯ ಪರ್ಯಾಯ ವಿಧಾನಗಳು
ಚಿಕಿತ್ಸೆಯ ಸಾಂಪ್ರದಾಯಿಕ ವಿಧಾನಗಳ ಜೊತೆಗೆ, ರೋಗಿಗಳು ಹೆಚ್ಚಾಗಿ ಸಾಂಪ್ರದಾಯಿಕ .ಷಧಿಯನ್ನು ಬಳಸುತ್ತಾರೆ. ಯಾವ ವೈದ್ಯರು ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ! ಈ ಕೆಲವು ಶಿಫಾರಸುಗಳು ಒಂದು ನಿರ್ದಿಷ್ಟ ಪರಿಣಾಮವನ್ನು ಬೀರುತ್ತವೆ. ಹೆಚ್ಚಿನ ಸಾಂಪ್ರದಾಯಿಕ ವಿಧಾನಗಳನ್ನು ಸಾಂಪ್ರದಾಯಿಕ ಚಿಕಿತ್ಸೆಯೊಂದಿಗೆ ಸಂಯೋಜಿಸಬಹುದು (ಮೊದಲು, ಸಹಜವಾಗಿ, ವೈದ್ಯರನ್ನು ಸಂಪರ್ಕಿಸಿದ ನಂತರ).
ಮಧುಮೇಹ ನರರೋಗವನ್ನು ಎದುರಿಸಲು ಸಾಮಾನ್ಯವಾದ ಜಾನಪದ ಪರಿಹಾರವೆಂದರೆ ಕ್ಯಾಲೆಡುಲ, ಗಿಡ, ಕ್ಯಾಮೊಮೈಲ್ ಹೂಗಳು, ಎಲುಥೆರೋಕೊಕಸ್ನ ಕಷಾಯ, ಬೇ ಎಲೆ, ರೋಸ್ಮರಿ ಮತ್ತು ಲೆಡಮ್ನ ಟಿಂಕ್ಚರ್ಗಳು, ನಿಂಬೆ ಸಿಪ್ಪೆ, ಹಸಿರು ಮತ್ತು ನೀಲಿ ಜೇಡಿಮಣ್ಣು. ಒಳಗೆ ಯಾವುದನ್ನಾದರೂ ಬಳಸಲಾಗುತ್ತದೆ, ಸ್ಥಳೀಯವಾಗಿ ಲೋಷನ್ ಮತ್ತು ಸಂಕುಚಿತ ರೂಪದಲ್ಲಿ. ಸಹಜವಾಗಿ, ಅಂತಹ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮ, ಹಾಗೆಯೇ ಸಾಂಪ್ರದಾಯಿಕವಾದದ್ದು ತಕ್ಷಣವೇ ಗೋಚರಿಸುವುದಿಲ್ಲ. ಅದೇನೇ ಇದ್ದರೂ, ಮಧುಮೇಹ ನರರೋಗದ ವಿರುದ್ಧದ ಹೋರಾಟದಲ್ಲಿ, ಯುದ್ಧದಂತೆ, ಎಲ್ಲಾ ವಿಧಾನಗಳು ಉತ್ತಮವಾಗಿವೆ.
ಹೀಗಾಗಿ, ಮಧುಮೇಹ ನರರೋಗದ ಚಿಕಿತ್ಸೆಯು ಬಹಳ ಕಷ್ಟದ ಕೆಲಸವಾಗಿದೆ. ಮೊದಲನೆಯದಾಗಿ, ಸ್ಥಿತಿಯಲ್ಲಿ ಕನಿಷ್ಠ ಸುಧಾರಣೆಯನ್ನು ಸಾಧಿಸಲು, ಕನಿಷ್ಠ ಹಲವಾರು ತಿಂಗಳುಗಳ ಚಿಕಿತ್ಸೆಯ ಕೋರ್ಸ್ ಅಗತ್ಯವಿದೆ. ಎರಡನೆಯದಾಗಿ, ನಿರ್ದಿಷ್ಟ ರೋಗಿಗೆ ಅಗತ್ಯವಾದ ನೋವು ations ಷಧಿಗಳನ್ನು ಕಂಡುಹಿಡಿಯುವ ಮೊದಲ ಪ್ರಯತ್ನದಲ್ಲಿ ಯಾವಾಗಲೂ ಸಾಧ್ಯವಿಲ್ಲ. ಮೂರನೆಯದಾಗಿ, ನರರೋಗದ ಮತ್ತಷ್ಟು ಪ್ರಗತಿಯನ್ನು ತಡೆಗಟ್ಟಲು ಸ್ವತಃ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಸರಿಪಡಿಸುವುದು ತುಂಬಾ ಕಷ್ಟ. ಆದರೆ ಎಲ್ಲಾ ತೊಂದರೆಗಳ ಹೊರತಾಗಿಯೂ, ಮಧುಮೇಹದ ಇನ್ನಷ್ಟು ಗಂಭೀರ ತೊಡಕುಗಳನ್ನು ತಡೆಗಟ್ಟಲು ಮಧುಮೇಹ ನರರೋಗದ ವಿರುದ್ಧದ ಹೋರಾಟವನ್ನು ನಿರಂತರವಾಗಿ ನಡೆಸಬೇಕು.
ಯಾವ ವೈದ್ಯರನ್ನು ಸಂಪರ್ಕಿಸಬೇಕು
ಮಧುಮೇಹ ಹೊಂದಿರುವ ವ್ಯಕ್ತಿಯನ್ನು ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರೊಂದಿಗೆ ನೋಂದಾಯಿಸಬೇಕು. ತುದಿಗಳಲ್ಲಿ ನೋವಿನ ನೋಟ, ದುರ್ಬಲಗೊಂಡ ಸೂಕ್ಷ್ಮತೆ, ಸ್ನಾಯು ದೌರ್ಬಲ್ಯ ಮತ್ತು ರೋಗಿಗೆ ಹೊಸ ರೋಗಲಕ್ಷಣಗಳ ಬಗ್ಗೆ ಸಮಯಕ್ಕೆ ವೈದ್ಯರಿಗೆ ತಿಳಿಸುವುದು ಅವಶ್ಯಕ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞ ನರರೋಗ ಚಿಕಿತ್ಸೆಗೆ ಕ್ರಮಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಬೇಕು. ನರವಿಜ್ಞಾನಿಗಳ ಸಮಾಲೋಚನೆ ಅಗತ್ಯವಿದೆ. ಭೌತಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯನ್ನು ಹೆಚ್ಚಾಗಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಮೊದಲ ಚಾನಲ್, “ಎಬೌಟ್ ಮೆಡಿಸಿನ್” ವಿಭಾಗದಲ್ಲಿ ಎಲೆನಾ ಮಾಲಿಶೇವಾ ಅವರೊಂದಿಗೆ “ಲೈವ್ ಹೆಲ್ತಿ” ಕಾರ್ಯಕ್ರಮವು ಮಧುಮೇಹ ನರರೋಗದ ಬಗ್ಗೆ ಮಾತನಾಡುತ್ತದೆ (32:10 ರಿಂದ):
ಮಧುಮೇಹದಲ್ಲಿ ನರರೋಗದ ಬೆಳವಣಿಗೆಯ ಕಾರ್ಯವಿಧಾನದ ಬಗ್ಗೆ ವೈದ್ಯಕೀಯ ಅನಿಮೇಷನ್: