ಆಹಾರದಿಂದ ನಾನು ಆಸ್ಪತ್ರೆಗೆ ಏನು ತರಬಹುದು
ಅಂಕಿಅಂಶಗಳ ಪ್ರಕಾರ, ಮಧುಮೇಹಕ್ಕೆ ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲು ಮಾಡುವುದು ಸಾಮಾನ್ಯ ಸಂಗತಿಯಾಗಿದೆ. ವಿವರವಾದ ವೈದ್ಯಕೀಯ ಪರೀಕ್ಷೆಗೆ ಒಳಗಾಗಲು ರೋಗಿಯು ಆಸ್ಪತ್ರೆಗೆ ಹೋಗಬೇಕಾದ ಅಗತ್ಯವನ್ನು ಹಾಜರಾದ ವೈದ್ಯರು ಸೂಚಿಸಿದಾಗ, ನಿರಾಕರಿಸಬೇಡಿ.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನಂತಹ ಕಾಯಿಲೆ ಅಪಾಯಕಾರಿ ಮತ್ತು ಗಂಭೀರ ರೋಗಗಳ ವರ್ಗಕ್ಕೆ ಸೇರಿದೆ. ಅನೇಕ ಮಧುಮೇಹಿಗಳು ಆಸ್ಪತ್ರೆಯ ಬಗ್ಗೆ ನಕಾರಾತ್ಮಕ ಮನೋಭಾವವನ್ನು ಹೊಂದಿದ್ದರೂ ಸಹ, ಮಧುಮೇಹಿಗಳು ಕೆಲವು ಸಮಯದವರೆಗೆ ವೈದ್ಯರ ವೃತ್ತಿಪರ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿ ಇರಬೇಕಾಗಿರುವುದು ಈ ಕಾರಣಕ್ಕಾಗಿಯೇ.
ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲಾಗುವ ಅಗತ್ಯವನ್ನು ಸೂಚಿಸುವ ಹಲವಾರು ಸೂಚನೆಗಳು ಇವೆ. ಇದಲ್ಲದೆ, ರೋಗಿಯು ದಿನನಿತ್ಯದ ಚಿಕಿತ್ಸೆಗಾಗಿ ಬೀಳಬಹುದು, ಇದು ಹೆಚ್ಚುವರಿ ಅಧ್ಯಯನಗಳನ್ನು ನಡೆಸುವಲ್ಲಿ ಅಥವಾ ತುರ್ತು ಪರಿಸ್ಥಿತಿಯಲ್ಲಿ ಒಳಗೊಂಡಿರುತ್ತದೆ. ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲು ಮಾಡುವ ಸೂಚನೆಯು ಕೋಮಾ ಅಥವಾ ಪ್ರಿಕೊಮಾಟೋಸ್ ಸ್ಥಿತಿ, ತೀವ್ರವಾದ ಕೀಟೋಆಸಿಡೋಸಿಸ್, ಕೀಟೋಸಿಸ್, ಸಕ್ಕರೆ ಸಾಂದ್ರತೆಯು ತುಂಬಾ ಹೆಚ್ಚು, ಮತ್ತು ಹೀಗೆ.
ತುರ್ತು ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲಾಗುವ ಸೂಚನೆಗಳು
 ರೋಗಿಯಲ್ಲಿ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾವನ್ನು ದೀರ್ಘಕಾಲದವರೆಗೆ ಗಮನಿಸಿದಾಗ, ಹಾಜರಾದ ವೈದ್ಯರು ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಸರಿಹೊಂದಿಸಬೇಕು.
ರೋಗಿಯಲ್ಲಿ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾವನ್ನು ದೀರ್ಘಕಾಲದವರೆಗೆ ಗಮನಿಸಿದಾಗ, ಹಾಜರಾದ ವೈದ್ಯರು ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಸರಿಹೊಂದಿಸಬೇಕು.
ಹೊಸ medicines ಷಧಿಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡುವುದು ಅಗತ್ಯವಾಗಬಹುದು, ಆದ್ದರಿಂದ ಮಧುಮೇಹವು ಹೆಚ್ಚುವರಿ ಪರೀಕ್ಷೆಗೆ ಒಳಗಾಗಬೇಕಾಗುತ್ತದೆ.
ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲು ಮಾಡಲು ಇತರ ಸೂಚನೆಗಳು ಸಹ ಇವೆ:
- ನಿಗದಿತ ಸಕ್ಕರೆ-ಕಡಿಮೆಗೊಳಿಸುವ drugs ಷಧಿಗಳಿಗೆ ರೋಗಿಯು ಅಲರ್ಜಿಯನ್ನು ಹೊಂದಿರುವಾಗ, ಚಿಕಿತ್ಸೆಯ ಚಲನಶೀಲತೆಗೆ ಧಕ್ಕೆಯಾಗದಂತೆ ಅವುಗಳನ್ನು ಅನಲಾಗ್ ಪದಾರ್ಥಗಳೊಂದಿಗೆ ಬದಲಾಯಿಸಬೇಕು. ಮಧುಮೇಹದ ನಿರಂತರ ವಿಭಜನೆ ಇದ್ದರೆ ಅದೇ.
- ಸತತವಾಗಿ ಹೆಚ್ಚಿನ ಸಕ್ಕರೆಯಿಂದಾಗಿ ಮಧುಮೇಹವು ರೋಗವನ್ನು ಉಲ್ಬಣಗೊಳಿಸಿದಾಗ. ಅಂತಹ ಕಾಯಿಲೆಯ ಪಾತ್ರದಲ್ಲಿ, ಯಾವುದೇ ರೋಗವು ಕಾರ್ಯನಿರ್ವಹಿಸಬಹುದು.
- ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ವಿರುದ್ಧ ರೋಗಿಯು ಮಧುಮೇಹ ಪಾದವನ್ನು ಬೆಳೆಸಿದಾಗ, ರೋಗಿಯನ್ನು ತಪ್ಪದೆ ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲಿಸಲಾಗುತ್ತದೆ. ಒಳರೋಗಿಗಳ ಚಿಕಿತ್ಸೆಯಿಲ್ಲದೆ, ಸಕಾರಾತ್ಮಕ ಡೈನಾಮಿಕ್ಸ್ ಸಾಧಿಸುವುದು ಕಷ್ಟ.
ಮಧುಮೇಹವನ್ನು ಮಾತ್ರ ಪತ್ತೆಹಚ್ಚಿದರೆ ಆಸ್ಪತ್ರೆಗೆ ಸೇರಿಸುವುದನ್ನು ತಪ್ಪಿಸಬಹುದು, ಆದರೆ ಯಾವುದೇ ಕಾಯಿಲೆಗಳು ಇನ್ನೂ ಸೇರಬೇಕಾಗಿಲ್ಲ. ನಿಯಮದಂತೆ, ಮೂತ್ರಪಿಂಡಗಳು ಯಾವುದೇ ಅಡೆತಡೆಗಳಿಲ್ಲದೆ ಕಾರ್ಯನಿರ್ವಹಿಸಿದರೆ ಮತ್ತು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವು 11 - 12 ಎಂಎಂಒಎಲ್ / ಲೀ ಮೀರದಿದ್ದರೆ ಆಸ್ಪತ್ರೆಗೆ ಹೋಗುವ ಅಗತ್ಯವಿಲ್ಲ.
ಹೊರರೋಗಿಗಳ ಆಧಾರದ ಮೇಲೆ ನೀವು ಸರಿಯಾದ ation ಷಧಿಗಳನ್ನು ಆಯ್ಕೆ ಮಾಡಬಹುದು. ಆಹಾರದ ರೋಗಿಯು ಹಲವಾರು ಅಧ್ಯಯನಗಳಿಗೆ ಒಳಗಾಗುತ್ತಾನೆ.
ಇದರ ನಂತರ, ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞನು ಚಿಕಿತ್ಸೆಯ ಯೋಜನೆಯನ್ನು ಸ್ಥಾಪಿಸುತ್ತಾನೆ.
ಹೊರರೋಗಿ ಚಿಕಿತ್ಸೆಯ ಪ್ರಯೋಜನಗಳು
 ಹೊರರೋಗಿಗಳ ಆರೈಕೆಯು ಅದರ ಅನುಕೂಲಗಳನ್ನು ಹೊಂದಿದೆ. ಮೊದಲನೆಯದಾಗಿ, ಚಿಕಿತ್ಸೆಯು ಮನೆಯಲ್ಲಿ ನಡೆಯುತ್ತದೆ, ಇದು ಮಧುಮೇಹಿಗಳಿಗೆ ಸಾಮಾನ್ಯವಾಗಿದೆ. ಇದು ಮುಖ್ಯವಾದುದು ಏಕೆಂದರೆ ಒತ್ತಡದ ಸಂದರ್ಭಗಳು ಹೆಚ್ಚುವರಿಯಾಗಿ ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ನ ಹೆಚ್ಚಳವನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ.
ಹೊರರೋಗಿಗಳ ಆರೈಕೆಯು ಅದರ ಅನುಕೂಲಗಳನ್ನು ಹೊಂದಿದೆ. ಮೊದಲನೆಯದಾಗಿ, ಚಿಕಿತ್ಸೆಯು ಮನೆಯಲ್ಲಿ ನಡೆಯುತ್ತದೆ, ಇದು ಮಧುಮೇಹಿಗಳಿಗೆ ಸಾಮಾನ್ಯವಾಗಿದೆ. ಇದು ಮುಖ್ಯವಾದುದು ಏಕೆಂದರೆ ಒತ್ತಡದ ಸಂದರ್ಭಗಳು ಹೆಚ್ಚುವರಿಯಾಗಿ ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ನ ಹೆಚ್ಚಳವನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ.
ಎರಡನೆಯದಾಗಿ, ಆಡಳಿತವನ್ನು ಗೌರವಿಸಲಾಗುತ್ತದೆ. ಒಳರೋಗಿಗಳ ಚಿಕಿತ್ಸೆಯು ಹೊರರೋಗಿ ಚಿಕಿತ್ಸೆಯಂತಲ್ಲದೆ, ದಿನಚರಿಯನ್ನು ಬದಲಾಯಿಸುತ್ತದೆ, ಏಕೆಂದರೆ ರೋಗಿಯು ತನ್ನದೇ ಆದ ವೇಳಾಪಟ್ಟಿಯ ಪ್ರಕಾರ ಜೀವಿಸುವುದಿಲ್ಲ, ಆದರೆ ಆಸ್ಪತ್ರೆಯ ವೇಳಾಪಟ್ಟಿಯ ಪ್ರಕಾರ.
ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಮಧ್ಯಸ್ಥಿಕೆಯ ಅಗತ್ಯವಿರುವಾಗ ಆಸ್ಪತ್ರೆಗೆ ಸೇರಿಸುವುದು ಕಡ್ಡಾಯವಾಗಿದೆ. ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳೊಂದಿಗೆ ಯಾವ ಆಸ್ಪತ್ರೆಗಳು ವ್ಯವಹರಿಸುತ್ತವೆ ಎಂದು ಹೇಳಿದರೆ, ಸಾಮಾನ್ಯವಾಗಿ ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರ ವಿಭಾಗದಲ್ಲಿ ಮಧುಮೇಹಿಗಳನ್ನು ಗಮನಿಸುವುದು ಗಮನಿಸಬೇಕಾದ ಸಂಗತಿ.
ಆದಾಗ್ಯೂ, ಎಲ್ಲವೂ ನೇರವಾಗಿ ರೋಗದ ಕೋರ್ಸ್ನ ವೈಯಕ್ತಿಕ ಗುಣಲಕ್ಷಣಗಳನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಉದಾಹರಣೆಗೆ, ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಮಧುಮೇಹವನ್ನು ಪ್ರಸೂತಿ ವಿಭಾಗದಲ್ಲಿ ಆಚರಿಸಲಾಗುತ್ತದೆ, ಏಕೆಂದರೆ, ನಿಯಮದಂತೆ, ಇದು ಗರ್ಭಧಾರಣೆಯ 24 ವಾರಗಳ ನಂತರ ಸಂಭವಿಸುತ್ತದೆ.
ಮಧುಮೇಹಿಗಳಿಗೆ ಅಡುಗೆ ಮಾಡುವ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ಯಾವ ಪಾಕವಿಧಾನಗಳನ್ನು ಬಳಸಬೇಕು?

ಅನೇಕ ವರ್ಷಗಳಿಂದ ಡಯಾಬೆಟ್ಗಳೊಂದಿಗೆ ವಿಫಲವಾಗುತ್ತಿದೆಯೇ?
ಇನ್ಸ್ಟಿಟ್ಯೂಟ್ ಮುಖ್ಯಸ್ಥ: “ಪ್ರತಿದಿನ ಮಧುಮೇಹವನ್ನು ಗುಣಪಡಿಸುವುದು ಎಷ್ಟು ಸುಲಭ ಎಂದು ನೀವು ಆಶ್ಚರ್ಯಚಕಿತರಾಗುವಿರಿ.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನಲ್ಲಿ (ಯಾವುದೇ ಪ್ರಕಾರ ಇರಲಿ), ರೋಗಿಗಳು ವಿಶೇಷವಾಗಿ ಆಹಾರದ ಆಯ್ಕೆಗೆ ಗಮನ ಹರಿಸಬೇಕು.ಪ್ರಸ್ತುತ ಮಧುಮೇಹಿಗಳಿಗೆ ವಿವಿಧ ರೀತಿಯ ರುಚಿಕರವಾದ ಮತ್ತು ಸರಳವಾದ ಪಾಕವಿಧಾನಗಳಿವೆ ಎಂಬ ಕಾರಣದಿಂದಾಗಿ, ನಿಮ್ಮ ಆಹಾರವನ್ನು ಉಪಯುಕ್ತ ಮತ್ತು ಸುರಕ್ಷಿತ ಮಾತ್ರವಲ್ಲ, ಸಾಧ್ಯವಾದಷ್ಟು ಆಹ್ಲಾದಕರವಾಗಿಸಬಹುದು.

ಮೊದಲನೆಯದಾಗಿ, ಅಡುಗೆ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ಪೌಷ್ಠಿಕಾಂಶವು ಆಹಾರವಾಗಿರಬೇಕು ಎಂದು ತಿಳಿದುಕೊಳ್ಳುವುದು ಬಹಳ ಮುಖ್ಯ. ಹೆಚ್ಚುವರಿಯಾಗಿ, ಹಲವಾರು ಮಾನದಂಡಗಳನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಂಡು ಮೆನುವನ್ನು ರಚಿಸಬೇಕಾಗಿದೆ:
- ರೋಗದ ಪ್ರಕಾರ
- ರೋಗಿಯ ವಯಸ್ಸು
- ದೇಹದ ತೂಕ
- ಜೀವನಶೈಲಿ
- ದೈಹಿಕ ಚಟುವಟಿಕೆ.
ಟೈಪ್ I ಡಯಾಬಿಟಿಸ್ನೊಂದಿಗೆ ಏನು ತಿನ್ನಬೇಕು
ವರ್ಗೀಯವಾಗಿ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳಲ್ಲಿ ಸಮೃದ್ಧವಾಗಿರುವ ಭಕ್ಷ್ಯಗಳನ್ನು ತ್ಯಜಿಸುವುದು ಯೋಗ್ಯವಾಗಿದೆ, ಆದರೆ ಕೆಲವೊಮ್ಮೆ ಇದನ್ನು ಜೀರ್ಣವಾಗುವ ವಸ್ತುಗಳನ್ನು ಬಳಸಲು ಅನುಮತಿಸಲಾಗುತ್ತದೆ. ವಿನಾಯಿತಿಗಳು ಪ್ರಾಥಮಿಕವಾಗಿ ಮಕ್ಕಳಿಗೆ ಅನ್ವಯಿಸುತ್ತವೆ, ಏಕೆಂದರೆ ಅಂತಹ ಆಹಾರವನ್ನು ನಿರಾಕರಿಸುವುದು ಅವರಿಗೆ ಕೆಲವೊಮ್ಮೆ ಕಷ್ಟಕರವಾಗಿರುತ್ತದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಮೇಲೆ ತಿಳಿಸಿದ ಸಾವಯವ ಸಂಯುಕ್ತಗಳನ್ನು ಎಣಿಸುವುದು, ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ನಿಯಂತ್ರಿಸುವುದು ಮತ್ತು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಸಮಯೋಚಿತವಾಗಿ ನೀಡುವುದು ಬಹಳ ಮುಖ್ಯ.

ಟೈಪ್ 1 ಮಧುಮೇಹಕ್ಕೆ, ಈ ಕೆಳಗಿನ ಉತ್ಪನ್ನಗಳು ಸ್ವೀಕಾರಾರ್ಹ:
- ಕಂದು ಬ್ರೆಡ್
- ಬೇಯಿಸಿದ ಮಾಂಸ: ಗೋಮಾಂಸ, ಮೊಲ, ಕರುವಿನ, ಕೋಳಿ,
- ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಬೇಯಿಸಿದ ಮೀನು,
- ಬೇಯಿಸಿದ ಮೊಟ್ಟೆಗಳು
- ಎಲೆಕೋಸು, ಟೊಮ್ಯಾಟೊ, ಬಿಳಿಬದನೆ, ಕುಂಬಳಕಾಯಿಯನ್ನು ಹೋಲುವ ಚೀನೀಕಾಯಿ, ಆಲೂಗಡ್ಡೆ,
- ಕಿತ್ತಳೆ, ನಿಂಬೆ, ಕರ್ರಂಟ್,
- ನೇರ ಡೈರಿ ಉತ್ಪನ್ನಗಳು,
- ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಚೀಸ್
- ಚಿಕೋರಿ
- ಹುರುಳಿ, ಓಟ್ ಮೀಲ್, ರಾಗಿ ಗಂಜಿ,
- ತರಕಾರಿ ಸಲಾಡ್
- ಗುಲಾಬಿ ಸಾರು.
ಈ ಅಂತಃಸ್ರಾವಕ ಕಾಯಿಲೆಯಲ್ಲಿ ಸರಿಯಾದ ಪೌಷ್ಠಿಕಾಂಶವನ್ನು ಅನುಸರಿಸಿ, ರೋಗಿಯು ಕಾಫಿ, ಸಕ್ಕರೆ, ಆಲ್ಕೋಹಾಲ್, ಕೊಬ್ಬಿನ ಡೈರಿ ಉತ್ಪನ್ನಗಳು, ಹುರಿದ ಮತ್ತು ಹುದುಗಿಸಿದ ಆಹಾರಗಳು, ಪಾಸ್ಟಾ, ಉಪ್ಪುಸಹಿತ ಮತ್ತು ಉಪ್ಪಿನಕಾಯಿ ತರಕಾರಿಗಳನ್ನು ಸಹ ನಿರಾಕರಿಸಬೇಕು.
ಟೈಪ್ II ಮಧುಮೇಹಕ್ಕೆ ಶಿಫಾರಸುಗಳು
ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಕೊಬ್ಬು, ಉಪ್ಪು ಮತ್ತು ಸಕ್ಕರೆಯ ಕನಿಷ್ಠ ವಿಷಯದೊಂದಿಗೆ ಆಹಾರ ಸೇವನೆಯ ವಿಶೇಷ ನಿಯಮವನ್ನು ಸಂಕಲಿಸಲಾಗುತ್ತದೆ.
ಟೈಪ್ 2 ರ ಕಾಯಿಲೆಯೊಂದಿಗೆ, ಬ್ರೆಡ್ ಅನ್ನು ಮರೆತುಬಿಡುವುದು ಅಥವಾ ಏಕದಳವನ್ನು ಮಾತ್ರ ತಿನ್ನುವುದು ಉತ್ತಮ, ಏಕೆಂದರೆ ಇದು ಕ್ರಮೇಣ ಹೀರಲ್ಪಡುತ್ತದೆ ಮತ್ತು ರಕ್ತದಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ತೀವ್ರವಾಗಿ ಏರಿಕೆಯಾಗುವುದಿಲ್ಲ. ಆಲೂಗಡ್ಡೆಯನ್ನು ದಿನಕ್ಕೆ 200 ಗ್ರಾಂ ಗಿಂತ ಹೆಚ್ಚು ತಿನ್ನಬಾರದು, ಇದು ಕ್ಯಾರೆಟ್ ಮತ್ತು ಎಲೆಕೋಸುಗಳಿಂದ ದೂರವಿರುವುದು ಯೋಗ್ಯವಾಗಿದೆ.

ಈ ವರ್ಗದ ರೋಗಿಗಳಿಗೆ ಮಾದರಿ ಮೆನು ಈ ರೀತಿ ಕಾಣುತ್ತದೆ:
- ಬೆಳಗಿನ ಉಪಾಹಾರ. ಬೆಣ್ಣೆ, ಚಿಕೋರಿಯೊಂದಿಗೆ ನೀರಿನ ಮೇಲೆ ಹುರುಳಿ ಗಂಜಿ.
- ಲಘು. ತಾಜಾ ಸೇಬು ಮತ್ತು ದ್ರಾಕ್ಷಿಹಣ್ಣಿನ ಹಣ್ಣು ಸಲಾಡ್.
- .ಟ ಚಿಕನ್ ಸ್ಟಾಕ್, ಒಣಗಿದ ಹಣ್ಣಿನ ಕಾಂಪೋಟ್ನಲ್ಲಿ ಹುಳಿ ಕ್ರೀಮ್ನೊಂದಿಗೆ ಬೋರ್ಷ್.
- ಮಧ್ಯಾಹ್ನ ತಿಂಡಿ. ಮೊಸರು ಶಾಖರೋಧ ಪಾತ್ರೆ, ರೋಸ್ಶಿಪ್ ಚಹಾ.
- ಡಿನ್ನರ್ ಬೇಯಿಸಿದ ಎಲೆಕೋಸು, ಸಿಹಿಗೊಳಿಸದ ಚಹಾದೊಂದಿಗೆ ಮಾಂಸದ ಚೆಂಡುಗಳು.
- ಎರಡನೇ ಭೋಜನ. ಕಡಿಮೆ ಕೊಬ್ಬಿನ ರೈಯಾಜೆಂಕಾದ ಗಾಜು.
ಆಹಾರ ಪದ್ಧತಿಯ ನಿರೀಕ್ಷೆಯು ಆಗಾಗ್ಗೆ ರೋಗಿಗಳನ್ನು ಹೆದರಿಸುತ್ತದೆ, ಆದರೆ ಆಧುನಿಕ ಪಾಕವಿಧಾನಗಳು ಅವರ ವೈವಿಧ್ಯತೆ ಮತ್ತು ಅಸಾಮಾನ್ಯತೆಯಿಂದ ನಿಮ್ಮನ್ನು ಆಶ್ಚರ್ಯಗೊಳಿಸುತ್ತದೆ.
ರುಚಿಯಾದ ಆಹಾರ
ಪ್ರಶ್ನೆಯಲ್ಲಿರುವ ರೋಗಶಾಸ್ತ್ರದಿಂದ ಬಳಲುತ್ತಿರುವ ಜನರಿಗೆ, ಒಳ್ಳೆಯದನ್ನು ಅನುಭವಿಸಲು ಮತ್ತು ಅದೇ ಸಮಯದಲ್ಲಿ ರುಚಿಕರವಾದ ಆಹಾರವನ್ನು ಸೇವಿಸಲು ಬಯಸುವವರಿಗೆ, ಈ ಕೆಳಗಿನ ಪರಿಹಾರಗಳು ಸೂಕ್ತವಾಗಿವೆ:
ಪಾಕವಿಧಾನ ಸಂಖ್ಯೆ 1. ಈರುಳ್ಳಿಯೊಂದಿಗೆ ಬೀನ್ಸ್ ಮತ್ತು ಬಟಾಣಿ.
ದ್ವಿದಳ ಧಾನ್ಯಗಳು ತಾಜಾ ಮತ್ತು ಹೆಪ್ಪುಗಟ್ಟಿದವುಗಳಿಗೆ ಹೊಂದಿಕೊಳ್ಳುತ್ತವೆ. 10 ನಿಮಿಷಗಳಿಗಿಂತ ಹೆಚ್ಚು ಕಾಲ ಆಹಾರವನ್ನು ಬಿಸಿಮಾಡುವುದು ಅನಿವಾರ್ಯವಲ್ಲ, ಇಲ್ಲದಿದ್ದರೆ ಈ ತರಕಾರಿಗಳಲ್ಲಿರುವ ಎಲ್ಲಾ ಪ್ರಯೋಜನಕಾರಿ ವಸ್ತುಗಳು ಕಳೆದುಹೋಗುತ್ತವೆ.

ಅಡುಗೆಗಾಗಿ ನಿಮಗೆ ಅಗತ್ಯವಿರುತ್ತದೆ:
- ಹಸಿರು ಬೀನ್ಸ್ ಮತ್ತು ಬಟಾಣಿ - ತಲಾ 400 ಗ್ರಾಂ,
- ಈರುಳ್ಳಿ - 400 ಗ್ರಾಂ
- ಹಿಟ್ಟು - 2 ಟೀಸ್ಪೂನ್. l.,
- ಬೆಣ್ಣೆ - 3 ಟೀಸ್ಪೂನ್. l.,
- ನಿಂಬೆ ರಸ - 1 ಟೀಸ್ಪೂನ್. l.,
- ಟೊಮೆಟೊ ಪೇಸ್ಟ್ - 2 ಟೀಸ್ಪೂನ್. l.,
- ಬೆಳ್ಳುಳ್ಳಿ - 1 ಲವಂಗ,
- ಗ್ರೀನ್ಸ್, ಉಪ್ಪು - ರುಚಿಗೆ.
ಈ ಯೋಜನೆಯ ಪ್ರಕಾರ ಬೇಯಿಸಿ:
- ಬಾಣಲೆಯಲ್ಲಿ ¾ ಟೀಸ್ಪೂನ್ ಕರಗಿಸಿ l ಬೆಣ್ಣೆ, ಬಟಾಣಿ ಅಲ್ಲಿ ಹಾಕಿ 3 ನಿಮಿಷ ಫ್ರೈ ಮಾಡಿ. ನಂತರ ಭಕ್ಷ್ಯಗಳನ್ನು ಮುಚ್ಚಿ ಮತ್ತು ಬೇಯಿಸುವ ತನಕ ತಳಮಳಿಸುತ್ತಿರು. ಅದೇ ರೀತಿ ಅವರು ಹಸಿರು ಬೀನ್ಸ್ನೊಂದಿಗೆ ಮಾಡುತ್ತಾರೆ.
- ಈರುಳ್ಳಿ ಕತ್ತರಿಸಿ ಬೆಣ್ಣೆಯಲ್ಲಿ ಹಾಕಿ, ನಂತರ ಹಿಟ್ಟಿನಲ್ಲಿ ಸುರಿಯಿರಿ ಮತ್ತು ಇನ್ನೊಂದು 3 ನಿಮಿಷಗಳ ಕಾಲ ಬೆಂಕಿಯನ್ನು ಹಿಡಿದುಕೊಳ್ಳಿ.
- ಟೊಮೆಟೊ ಪೇಸ್ಟ್ ಅನ್ನು ನೀರಿನಿಂದ ದುರ್ಬಲಗೊಳಿಸಿ, ಬಾಣಲೆಯಲ್ಲಿ ಸುರಿಯಿರಿ, ನಿಂಬೆ ರಸ, ಉಪ್ಪು ಮತ್ತು ಸೊಪ್ಪನ್ನು ಸೇರಿಸಿ, 3 ನಿಮಿಷಗಳ ಕಾಲ ಮುಚ್ಚಳವನ್ನು ತಳಮಳಿಸುತ್ತಿರು.
- ಈರುಳ್ಳಿಗೆ ಕಳುಹಿಸಲು ಸಿದ್ಧ ಬೀನ್ಸ್, ತುರಿದ ಬೆಳ್ಳುಳ್ಳಿ ಹಾಕಿ, ಮುಚ್ಚಿದ ಸ್ಥಿತಿಯಲ್ಲಿ ಎಲ್ಲಾ ಪದಾರ್ಥಗಳನ್ನು ಬೆಚ್ಚಗಾಗಿಸಿ. ಖಾದ್ಯವನ್ನು ಬಡಿಸಿ, ಟೊಮೆಟೊಗಳಿಂದ ಅಲಂಕರಿಸಿ.
ಪಾಕವಿಧಾನ ಸಂಖ್ಯೆ 2. ಮಧುಮೇಹಿಗಳಿಗೆ ಆಹಾರವು "ಟೊಮೆಟೊ ಮತ್ತು ಹುಳಿ ಕ್ರೀಮ್ ಸಾಸ್ನಲ್ಲಿ ಹೂಕೋಸು ಮತ್ತು ಕುಂಬಳಕಾಯಿಯನ್ನು ಹೋಲುವ ಚೀನೀಕಾಯಿ" ಯನ್ನು ಒಳಗೊಂಡಿರಬಹುದು. ಕೆಳಗಿನ ಘಟಕಗಳು ಅಗತ್ಯವಿದೆ:
- ಕುಂಬಳಕಾಯಿಯನ್ನು ಹೋಲುವ ಚೀನೀಕಾಯಿ - 300 ಗ್ರಾಂ
- ಹೂಕೋಸು - 400 ಗ್ರಾಂ,
- ಹಿಟ್ಟು - 3 ಟೀಸ್ಪೂನ್. l.,
- ಬೆಣ್ಣೆ - 2 ಟೀಸ್ಪೂನ್. l.,
- ಹುಳಿ ಕ್ರೀಮ್ - 200 ಗ್ರಾಂ,
- ಕೆಚಪ್ - 1 ಟೀಸ್ಪೂನ್. l.,
- ಬೆಳ್ಳುಳ್ಳಿ - 1 ಲವಂಗ,
- ಟೊಮೆಟೊ - 1 ಪಿಸಿ.,
- ಸಬ್ಬಸಿಗೆ, ಉಪ್ಪು.
- ಸ್ಕ್ವ್ಯಾಷ್ ಅನ್ನು ಚೆನ್ನಾಗಿ ತೊಳೆದು ಸಣ್ಣ ತುಂಡುಗಳಾಗಿ ಕತ್ತರಿಸಿ. ಎಲೆಕೋಸು ತೊಳೆಯಿರಿ ಮತ್ತು ಪ್ರತ್ಯೇಕ ಹೂಗೊಂಚಲುಗಳಾಗಿ ವಿಂಗಡಿಸಿ.
- ಸಂಪೂರ್ಣವಾಗಿ ಬೇಯಿಸುವ ತನಕ ತರಕಾರಿಗಳನ್ನು ನೀರಿನಲ್ಲಿ ಕುದಿಸಿ, ಕೋಲಾಂಡರ್ನಲ್ಲಿ ಒರಗಿಕೊಳ್ಳಿ ಮತ್ತು ದ್ರವವನ್ನು ಹರಿಸುತ್ತವೆ.
- ಹುರಿಯುವ ಪ್ಯಾನ್ಗೆ ಹಿಟ್ಟನ್ನು ಸುರಿಯಿರಿ ಮತ್ತು ಬೆಣ್ಣೆಯಿಂದ ಬೆಚ್ಚಗಾಗಿಸಿ. ಕ್ರಮೇಣ ಹುಳಿ ಕ್ರೀಮ್, ಕೆಚಪ್, ಬೆಳ್ಳುಳ್ಳಿ, ಉಪ್ಪು ಮತ್ತು ಗಿಡಮೂಲಿಕೆಗಳೊಂದಿಗೆ season ತುವನ್ನು ಸುರಿಯಿರಿ, ನಿರಂತರವಾಗಿ ಸ್ಫೂರ್ತಿದಾಯಕ.
- ಈ ಹಿಂದೆ ಬೇಯಿಸಿದ ತರಕಾರಿಗಳನ್ನು ತಯಾರಾದ ಕೆನೆ ಟೊಮೆಟೊ ಸಾಸ್ನಲ್ಲಿ ಹಾಕಿ 4 ನಿಮಿಷಗಳ ಕಾಲ ತಳಮಳಿಸುತ್ತಿರು. ಟೊಮೆಟೊ ಚೂರುಗಳೊಂದಿಗೆ ಬಡಿಸಿ.
ಪಾಕವಿಧಾನ ಸಂಖ್ಯೆ 3. ಕುಂಬಳಕಾಯಿಯನ್ನು ಹೋಲುವ ಚೀನೀಕಾಯಿ ಮತ್ತು ಅಣಬೆಗಳಿಂದ ತುಂಬಿದ ಕುಂಬಳಕಾಯಿಯನ್ನು ಹೋಲುವ ಚೀನೀಕಾಯಿ ಖಂಡಿತವಾಗಿಯೂ ಯಾವುದೇ ಗೌರ್ಮೆಟ್ ಅನ್ನು ಆಕರ್ಷಿಸುತ್ತದೆ. ಅಂತಹ ಪಾಕಶಾಲೆಯ ಸಂಶೋಧನೆಗಳನ್ನು ಒಳಗೊಂಡಿರುವ ಆಹಾರವು ರೋಗಿಯನ್ನು ತೊಂದರೆಗೊಳಿಸುವುದಿಲ್ಲ.

ಕೆಳಗಿನ ಪದಾರ್ಥಗಳು ಅಗತ್ಯವಿದೆ:
- ಸಣ್ಣ ಯುವ ಕುಂಬಳಕಾಯಿಯನ್ನು ಹೋಲುವ ಚೀನೀಕಾಯಿ - 4 ಪಿಸಿಗಳು.,
- ಹುರುಳಿ - 5 ಟೀಸ್ಪೂನ್. l.,
- ಚಾಂಪಿನಾನ್ಗಳು - 8 ಪಿಸಿಗಳು.,
- ಒಣ ಅಣಬೆಗಳು - 2 ಪಿಸಿಗಳು.,
- ಈರುಳ್ಳಿ - 1 ಪಿಸಿ.,
- ಬೆಳ್ಳುಳ್ಳಿ - 1 ಲವಂಗ,
- ಹುಳಿ ಕ್ರೀಮ್ - 200 ಗ್ರಾಂ,
- ಹಿಟ್ಟು - 1 ಟೀಸ್ಪೂನ್. l.,
- ಸಸ್ಯಜನ್ಯ ಎಣ್ಣೆ - ಹುರಿಯಲು,
- ಉಪ್ಪು, ಮೆಣಸು, ಒಂದೆರಡು ಚೆರ್ರಿ ಟೊಮೆಟೊ.
- ತುರಿಗಳನ್ನು ವಿಂಗಡಿಸಿ ಮತ್ತು ತೊಳೆಯಿರಿ, 1: 2 ಅನ್ನು ನೀರಿನಿಂದ ಸುರಿಯಿರಿ ಮತ್ತು ಬೆಂಕಿಯನ್ನು ಹಾಕಿ.
- ಕುದಿಯುವ ನಂತರ ನುಣ್ಣಗೆ ಕತ್ತರಿಸಿದ ಈರುಳ್ಳಿ, ಒಣಗಿದ ಅಣಬೆಗಳು, ಉಪ್ಪು ಸೇರಿಸಿ. ಶಾಖವನ್ನು ಕಡಿಮೆ ಮಾಡಿ, ಪ್ಯಾನ್ ಅನ್ನು ಕವರ್ ಮಾಡಿ ಮತ್ತು 15 ನಿಮಿಷ ಬೇಯಿಸಿ.
- ಸ್ಟ್ಯೂಪಾನ್ ಅನ್ನು ಪೂರ್ವಭಾವಿಯಾಗಿ ಕಾಯಿಸಿ ಮತ್ತು ಕತ್ತರಿಸಿದ ಚಾಂಪಿಗ್ನಾನ್ ಮತ್ತು ತುರಿದ ಬೆಳ್ಳುಳ್ಳಿಯನ್ನು ಹಾಕಿ, ಎಣ್ಣೆಯಲ್ಲಿ 5 ನಿಮಿಷ ಫ್ರೈ ಮಾಡಿ, ಸಿದ್ಧಪಡಿಸಿದ ಗಂಜಿ ಮತ್ತು ಮಿಶ್ರಣದೊಂದಿಗೆ ಸೇರಿಸಿ.
- ಕುಂಬಳಕಾಯಿಯನ್ನು ಹೋಲುವ ಚೀನೀಕಾಯಿ ತಯಾರಿಸಲು, ಅವುಗಳನ್ನು ಉದ್ದವಾಗಿ ಕತ್ತರಿಸಿ ಮಾಂಸವನ್ನು ಹೊರತೆಗೆಯಿರಿ (ಅದರಿಂದ ಸಾಸ್ ಮಾಡಿ, ಅದನ್ನು ತುರಿ ಮಾಡಿ, ಹುರಿಯಿರಿ ಮತ್ತು ಹುಳಿ ಕ್ರೀಮ್ ಮತ್ತು ಹಿಟ್ಟು, ಉಪ್ಪು ಮತ್ತು ಮಿಶ್ರಣವನ್ನು ಸೇರಿಸಿ).
- ತರಕಾರಿ ದೋಣಿಗಳನ್ನು ಒಳಗೆ ಉಪ್ಪಿನೊಂದಿಗೆ ಸಿಂಪಡಿಸಿ, ಹುರುಳಿ ತುಂಬಿಸಿ, ಹುಳಿ ಕ್ರೀಮ್ ಸಾಸ್ನೊಂದಿಗೆ ಸುರಿಯಿರಿ. ಮೃದುವಾಗುವವರೆಗೆ ಕನಿಷ್ಠ ಅರ್ಧ ಘಂಟೆಯವರೆಗೆ ಒಲೆಯಲ್ಲಿ ತಯಾರಿಸಿ. ಗ್ರೀನ್ಸ್ ಮತ್ತು ಚೆರ್ರಿ ಟೊಮೆಟೊಗಳೊಂದಿಗೆ ಅಲಂಕರಿಸಿ.
ಅಧಿಕ ರಕ್ತದ ಸಕ್ಕರೆಯ ರೋಗಿಗಳಿಗೆ ಹಾನಿಯಾಗದಂತೆ ಸಲಾಡ್ಗಳ ರುಚಿಕರವಾದ ವ್ಯತ್ಯಾಸಗಳೂ ಇವೆ. ಕೊಹ್ಲ್ರಾಬಿ ಮತ್ತು ಸೌತೆಕಾಯಿಗಳು ಸೇರಿದಂತೆ ನೀವು ಪಾಕವಿಧಾನವನ್ನು ಬಳಸಬಹುದು. ಬೇಸಿಗೆಯ ಕೊನೆಯಲ್ಲಿ, ಹೆಚ್ಚು ತಾಜಾ ತರಕಾರಿಗಳನ್ನು ತಿನ್ನಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಆದ್ದರಿಂದ ಅಂತಹ ವಿಟಮಿನ್ ಮಿಶ್ರಣವನ್ನು ತೋಟದಿಂದ ಹರಿದ ಘಟಕಗಳಿಂದ ಉತ್ತಮವಾಗಿ ತಯಾರಿಸಲಾಗುತ್ತದೆ.

- ಕೊಹ್ಲ್ರಾಬಿ ಎಲೆಕೋಸು - 300 ಗ್ರಾಂ,
- ಸೌತೆಕಾಯಿಗಳು - 200 ಗ್ರಾಂ
- ಬೆಳ್ಳುಳ್ಳಿ - 1 ಲವಂಗ,
- ಉಪ್ಪು, ಮೆಣಸು, ಸಬ್ಬಸಿಗೆ,
- ಡ್ರೆಸ್ಸಿಂಗ್ಗಾಗಿ ಸಸ್ಯಜನ್ಯ ಎಣ್ಣೆ.
- ಕೊಹ್ಲ್ರಾಬಿಯನ್ನು ತೊಳೆಯಿರಿ, ಸಿಪ್ಪೆ ಮಾಡಿ ಮತ್ತು ತುರಿ ಮಾಡಿ.
- ಸೌತೆಕಾಯಿಗಳನ್ನು ನೀರಿನಿಂದ ತೊಳೆಯಿರಿ ಮತ್ತು ಸ್ಟ್ರಿಪ್ಸ್ ಆಗಿ ಕತ್ತರಿಸಿ.
- ತರಕಾರಿಗಳನ್ನು ಬೆರೆಸಿ, ಬೆಳ್ಳುಳ್ಳಿ, ಉಪ್ಪು ಮತ್ತು ಗಿಡಮೂಲಿಕೆಗಳನ್ನು ಸೇರಿಸಿ, ಎಣ್ಣೆಯಿಂದ season ತು.
ಹಬ್ಬದ ಮೇಜಿನ ಮೇಲೆ ಸಲಾಡ್ "ಸ್ಮಾರ್ಟ್" ಚೆನ್ನಾಗಿ ಕಾಣುತ್ತದೆ. ಅವನಿಗೆ ನಿಮಗೆ ಅಗತ್ಯವಿರುತ್ತದೆ:
- ಹಸಿರು ಬೀನ್ಸ್ - 200 ಗ್ರಾಂ,
- ಹಸಿರು ಬಟಾಣಿ - 200 ಗ್ರಾಂ
- ಹೂಕೋಸು - 200 ಗ್ರಾಂ,
- ಸೇಬು - 1 ಪಿಸಿ.,
- ಟೊಮ್ಯಾಟೊ - 2 ಪಿಸಿಗಳು.,
- ಎಲೆ ಲೆಟಿಸ್
- ಪಾರ್ಸ್ಲಿ, ಸಬ್ಬಸಿಗೆ,
- ನಿಂಬೆ ರಸ - 2 ಟೀಸ್ಪೂನ್. l.,
- ಸಸ್ಯಜನ್ಯ ಎಣ್ಣೆ - 3 ಟೀಸ್ಪೂನ್. l.,
- ಉಪ್ಪು.
- ಹೂಕೋಸು, ಬಟಾಣಿ ಮತ್ತು ಬೀನ್ಸ್ ಅನ್ನು ಉಪ್ಪುಸಹಿತ ನೀರಿನಲ್ಲಿ ಕುದಿಸಿ.
- ಟೊಮೆಟೊಗಳನ್ನು ತೆಳುವಾದ ಉಂಗುರಗಳಾಗಿ, ಸೇಬುಗಳನ್ನು ಘನಗಳಾಗಿ ಕತ್ತರಿಸಿ (ಚೂರುಗಳನ್ನು ತಕ್ಷಣ ನಿಂಬೆ ರಸದಿಂದ ಸುರಿಯಿರಿ, ಇಲ್ಲದಿದ್ದರೆ ಅವು ಗಾ en ವಾಗುತ್ತವೆ ಮತ್ತು ಅವುಗಳ ನೋಟವನ್ನು ಕಳೆದುಕೊಳ್ಳುತ್ತವೆ).
- ಈ ಕೆಳಗಿನಂತೆ ಇರಿಸಿ: ತೊಳೆದ ಲೆಟಿಸ್ ಎಲೆಗಳಿಂದ ತಟ್ಟೆಯನ್ನು ಮುಚ್ಚಿ, ಭಕ್ಷ್ಯಗಳ ಅಂಚಿನಲ್ಲಿ ಒಂದು ಪದರದಲ್ಲಿ ಟೊಮೆಟೊದ ವಲಯಗಳನ್ನು ಹರಡಿ, ಬೀನ್ಸ್ ಅನ್ನು ಉಂಗುರದಲ್ಲಿ ಇರಿಸಿ, ಎಲೆಕೋಸು - ಅದೇ ರೀತಿಯಲ್ಲಿ (ಹಿಂದಿನದರಲ್ಲಿ ಮಾತ್ರ), ಮಧ್ಯದಲ್ಲಿ ಬಟಾಣಿ ತುಂಬಿಸಿ. ಮೇಲೆ, ಸುಂದರವಾಗಿ ಕತ್ತರಿಸಿದ ಸೇಬುಗಳನ್ನು ಸ್ಲೈಡ್ಗೆ ಸುರಿಯಿರಿ. ಕತ್ತರಿಸಿದ ಗಿಡಮೂಲಿಕೆಗಳೊಂದಿಗೆ ಭಕ್ಷ್ಯವನ್ನು ಸಿಂಪಡಿಸಿ - ಸಬ್ಬಸಿಗೆ ಮತ್ತು ಪಾರ್ಸ್ಲಿ. ಸಸ್ಯಜನ್ಯ ಎಣ್ಣೆ, ಉಪ್ಪು ಮತ್ತು ನಿಂಬೆ ರಸವನ್ನು ಡ್ರೆಸ್ಸಿಂಗ್ ಮಾಡಿ.
ಮಧುಮೇಹ ರೋಗಿಗಳಿಗೆ ಆಹಾರವು ಪ್ರಯೋಜನಗಳನ್ನು ಮಾತ್ರವಲ್ಲ, ಆನಂದವನ್ನೂ ನೀಡುತ್ತದೆ. ನಿಮ್ಮ ಟೇಸ್ಟಿ ಮತ್ತು ಮೂಲ ಪಾಕಶಾಲೆಯ ನಿರ್ಧಾರಗಳನ್ನು ಕಾಮೆಂಟ್ಗಳಲ್ಲಿ ಬಿಡಿ, ನಾವು ಅವುಗಳನ್ನು ಪ್ರಕಟಿಸುತ್ತೇವೆ.
ಮಹಿಳೆಯರಲ್ಲಿ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕಾಯಿಲೆಯ ಲಕ್ಷಣಗಳು
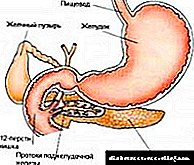
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯು ಜೀರ್ಣಾಂಗವ್ಯೂಹದ ಬಹುಕ್ರಿಯಾತ್ಮಕ ಅಂಗವಾಗಿದ್ದು ಅದು ಕಿಣ್ವಗಳು ಮತ್ತು ಹಾರ್ಮೋನುಗಳನ್ನು ಸಂಶ್ಲೇಷಿಸುತ್ತದೆ. ಇದು ಸಾಕಷ್ಟು ಸರಳವಾದ ಅಂಗರಚನಾ ರಚನೆಯನ್ನು ಹೊಂದಿದೆ ಮತ್ತು ಗ್ರಂಥಿಗಳ ಅಂಗಾಂಶ ಮತ್ತು ನಾಳಗಳನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ, ಇದರೊಂದಿಗೆ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ರಸವು ಡ್ಯುವೋಡೆನಮ್ಗೆ ಚಲಿಸುತ್ತದೆ.
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯು ಸರಿಯಾಗಿಲ್ಲ, ಜನರಿಗೆ ತಕ್ಷಣವೇ ತಿಳಿದಿಲ್ಲ.ದೇಹದೊಳಗಿನ ಆಳವಾದ ಸ್ಥಳದಿಂದಾಗಿ, ಯಾವುದೇ ದೋಷಗಳು ಮತ್ತು ವೈಪರೀತ್ಯಗಳನ್ನು ಕೂಲಂಕಷವಾಗಿ ಪರೀಕ್ಷಿಸಿದರೂ ಸಹ ನೋಡುವುದು ಬಹಳ ಕಷ್ಟ.
ಮಹಿಳೆಯರಲ್ಲಿ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕಾಯಿಲೆಯ ಮುಖ್ಯ ಕಾರಣಗಳು ಅತಿಯಾಗಿ ತಿನ್ನುವುದು, ಕಟ್ಟುನಿಟ್ಟಿನ ಆಹಾರಕ್ರಮ, ದೈಹಿಕ ನಿಷ್ಕ್ರಿಯತೆ ಮತ್ತು ಪಿತ್ತರಸದ ರೋಗಶಾಸ್ತ್ರ. ಇದರ ಜೊತೆಯಲ್ಲಿ, ಒತ್ತಡ ಮತ್ತು ಆತಂಕವು ಅಂಗದ ಆರೋಗ್ಯವನ್ನು ಬಲವಾಗಿ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ, ಇದು ಮಾನವೀಯತೆಯ ದುರ್ಬಲ ಅರ್ಧದ ಲಕ್ಷಣವಾಗಿದೆ.
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಉರಿಯೂತ ಮತ್ತು ಇತರ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ರೋಗಶಾಸ್ತ್ರದ ಬೆಳವಣಿಗೆಗೆ ಯಾರು ಹೆಚ್ಚು ಒಳಗಾಗುತ್ತಾರೆ ಎಂಬುದರ ಕುರಿತು ಯಾವುದೇ ಅಧಿಕೃತ ಮಾಹಿತಿಯಿಲ್ಲ. ಹೇಗಾದರೂ, ಅಭ್ಯಾಸವು ಹೆಚ್ಚಿನ ಅಪಾಯದಲ್ಲಿದೆ ಎಂದು ತೋರಿಸುತ್ತದೆ. ದೀರ್ಘಕಾಲದ ಮತ್ತು ಅನಿಯಂತ್ರಿತ ation ಷಧಿ, ಮಾದಕತೆ, ಸಾಂಕ್ರಾಮಿಕ-ವೈರಲ್ ರೋಗಗಳು ಮತ್ತು ಪರಾವಲಂಬಿ ಮುತ್ತಿಕೊಳ್ಳುವಿಕೆಗಳು ಸಹ ಉರಿಯೂತವನ್ನು ಪ್ರಚೋದಿಸುವ ಸಾಮರ್ಥ್ಯವನ್ನು ಹೊಂದಿವೆ.
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕ್ರಿಯೆಯ ಅಸ್ವಸ್ಥತೆಗಳು ವಿವಿಧ ರೋಗಗಳ ನೋಟಕ್ಕೆ ಕಾರಣವಾಗುತ್ತವೆ, ಅವುಗಳೆಂದರೆ:
- ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್
- ಪ್ಯಾಕ್ರಿಯಾಟೈಟಿಸ್,
- ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ನೆಕ್ರೋಸಿಸ್,
- ಹಾನಿಕರವಲ್ಲದ ಮತ್ತು ಮಾರಕ ನಿಯೋಪ್ಲಾಮ್ಗಳು,
- ಸಿಸ್ಟಿಕ್ ಫೈಬ್ರೋಸಿಸ್.
ಮೊದಲ ಚಿಹ್ನೆಗಳು
ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ, ಮಹಿಳೆಯರಲ್ಲಿ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕಾಯಿಲೆಯ ಲಕ್ಷಣಗಳು ಕಳಪೆಯಾಗಿ ವ್ಯಕ್ತವಾಗುತ್ತವೆ ಮತ್ತು ಸಂಪೂರ್ಣವಾಗಿ ಇರುವುದಿಲ್ಲ. ಅಲಾರಂಗೆ ಒಂದು ಕಾರಣವೆಂದರೆ ಮೇಲಿನ ಎಡ ಹೊಟ್ಟೆಯಲ್ಲಿ ನೋವು ಉಂಟಾಗುತ್ತದೆ, ಇದು ಸಾಮಾನ್ಯವಾಗಿ ತಿನ್ನುವ ನಂತರ ಅಥವಾ ರಾತ್ರಿಯ ಹತ್ತಿರ ಸಂಭವಿಸುತ್ತದೆ. ನೋವು ಶಿಂಗಲ್ ಆಗಿರಬಹುದು ಮತ್ತು ಭುಜದ ಬ್ಲೇಡ್ ಅಡಿಯಲ್ಲಿ ನೀಡಬಹುದು.
ರೋಗವು ಬೆಳೆದಂತೆ, ಇತರ ವಿಶಿಷ್ಟ ಚಿಹ್ನೆಗಳು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ:
- ಸಂಪೂರ್ಣ ಕಣ್ಮರೆಯಾಗುವವರೆಗೂ ಹಸಿವಿನ ನಷ್ಟ,
- ಡಿಸ್ಪೆಪ್ಟಿಕ್ ವಿದ್ಯಮಾನಗಳು - ಮಲಬದ್ಧತೆ, ಅತಿಸಾರ, ಉಬ್ಬುವುದು ಮತ್ತು ವಾಯು, ಅಪರೂಪದ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಕರುಳಿನ ಅಡಚಣೆ,
- ಶುಷ್ಕ ಮತ್ತು ಮಸುಕಾದ ಚರ್ಮದ ಟೋನ್
- ಕಣ್ಣುಗಳ ಸ್ಕ್ಲೆರಾದ ಹಳದಿ,
- ವಾಕರಿಕೆ, ವಾಂತಿ,
- ದೌರ್ಬಲ್ಯ ಮತ್ತು ತೂಕ ನಷ್ಟ.
ಮಹಿಳೆಯರಲ್ಲಿ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕಾಯಿಲೆಯ ಲಕ್ಷಣಗಳು ಸ್ತ್ರೀರೋಗ ರೋಗಗಳ ಅಭಿವ್ಯಕ್ತಿಗಳಿಗೆ ಹೋಲುತ್ತವೆ ಎಂಬುದು ಗಮನಿಸಬೇಕಾದ ಸಂಗತಿ. ಮಹಿಳೆಯರು ತಡವಾಗಿ ಗ್ಯಾಸ್ಟ್ರೋಎಂಟರಾಲಜಿಸ್ಟ್ಗೆ ಹೋಗಲು ಇದು ಮತ್ತೊಂದು ಕಾರಣವಾಗಿದೆ.
ತೀವ್ರವಾದ ಪ್ಯಾಂಕ್ರಿಯಾಟೈಟಿಸ್
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯು ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಉರಿಯೂತದ ಕಾಯಿಲೆಯಾಗಿದ್ದು, ಇದರೊಂದಿಗೆ ಬಾಹ್ಯ ಮತ್ತು ಇಂಟ್ರಾಸೆಕ್ರೆಟರಿ ಕಾರ್ಯಗಳ ಉಲ್ಲಂಘನೆಯಾಗಿದೆ. ಪಿತ್ತಕೋಶದಿಂದ ನಿಯೋಪ್ಲಾಮ್ಗಳು ಅಥವಾ ಕಲ್ಲುಗಳಿಂದ ನಾಳಗಳಿಗೆ ಅಡಚಣೆಯಾಗುವುದು ಇದರ ತಕ್ಷಣದ ಕಾರಣವಾಗಿದೆ.
ತೀವ್ರವಾದ ಪ್ಯಾಂಕ್ರಿಯಾಟೈಟಿಸ್ನ ಆಕ್ರಮಣವು ಆಲ್ಕೊಹಾಲ್ನೊಂದಿಗೆ ಹೃತ್ಪೂರ್ವಕ meal ಟದ ನಂತರ ಇದ್ದಕ್ಕಿದ್ದಂತೆ ಸಂಭವಿಸಬಹುದು. ಇಂತಹ ಬಹುಪಾಲು ದಾಳಿಗಳು ಮದ್ಯದ ಬಳಕೆಯನ್ನು ಪ್ರಚೋದಿಸುತ್ತವೆ.
ಕೋಲ್ಡ್ ಸ್ನ್ಯಾಕ್ಸ್ - ಆಸ್ಪಿಕ್, ಆಸ್ಪಿಕ್, ಉಪ್ಪಿನಕಾಯಿ ಅಣಬೆಗಳು ಮತ್ತು ತರಕಾರಿಗಳು ಉರಿಯೂತದ ಪ್ರಕ್ರಿಯೆಯ ಬೆಳವಣಿಗೆಯನ್ನು ವೇಗಗೊಳಿಸುತ್ತದೆ. ದಾಳಿಯ ಪ್ರಾರಂಭದ ಸಮಯದಲ್ಲಿ 10 ರೋಗಿಗಳಲ್ಲಿ 3 ಜನರು ಪಿತ್ತರಸದ ಪ್ರದೇಶದ ರೋಗಶಾಸ್ತ್ರಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ರೋಗನಿರ್ಣಯವನ್ನು ಈಗಾಗಲೇ ಹೊಂದಿದ್ದಾರೆ. ಸುಮಾರು 10% ಪ್ರಕರಣಗಳಲ್ಲಿ, ತೀವ್ರವಾದ ಪ್ಯಾಂಕ್ರಿಯಾಟೈಟಿಸ್ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆ, ಜಠರಗರುಳಿನ ಗಾಯ, ವೈರಲ್ ಸೋಂಕು ಅಥವಾ ವಿಷಕ್ಕೆ ಒಳಗಾದ ಮಹಿಳೆಯರ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ.
ರೋಗದ ಪ್ರಮುಖ ಲಕ್ಷಣವೆಂದರೆ ತೀವ್ರವಾದ ಎಪಿಗ್ಯಾಸ್ಟ್ರಿಕ್ ನೋವು, ಇದು ವಾಕರಿಕೆ ಜೊತೆಗೂಡಿ, ವಾಂತಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಬಹುತೇಕ ಎಲ್ಲಾ ರೋಗಿಗಳು ಉಬ್ಬುವುದು, ಹೊಟ್ಟೆಯಲ್ಲಿ ಸ್ನಾಯುಗಳ ಸೆಳೆತ ಮತ್ತು ಬೆನ್ನು ನೋವನ್ನು ಪ್ರತಿಫಲಿಸುತ್ತಾರೆ.
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಉರಿಯೂತವನ್ನು ನೀವು ಅನುಮಾನಿಸಿದರೆ, ನೀವು ನೋವನ್ನು ಮಾತ್ರೆಗಳು ಅಥವಾ ಸ್ವಯಂ- ate ಷಧಿಗಳೊಂದಿಗೆ ನಿಗ್ರಹಿಸಬಾರದು, ಏಕೆಂದರೆ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕಾಯಿಲೆಯ ಚಿಹ್ನೆಗಳು ಕರುಳುವಾಳ ಅಥವಾ ಕೊಲೆಸಿಸ್ಟೈಟಿಸ್ನ ಆಕ್ರಮಣದಿಂದ ಸುಲಭವಾಗಿ ಗೊಂದಲಕ್ಕೊಳಗಾಗಬಹುದು.
ದೀರ್ಘಕಾಲದ ಪ್ಯಾಂಕ್ರಿಯಾಟೈಟಿಸ್
ತೀವ್ರವಾದ ಪ್ಯಾಂಕ್ರಿಯಾಟೈಟಿಸ್ ಅಂತಿಮವಾಗಿ ದೀರ್ಘಕಾಲದ ರೂಪಕ್ಕೆ ಬದಲಾಗಬಹುದು, ಇದು ಸೂಡೊಸಿಸ್ಟ್ಸ್ ಎಂದು ಕರೆಯಲ್ಪಡುವ ರಚನೆ ಮತ್ತು ಅಂಗ ಕೋಶಗಳ ಬದಲಾಯಿಸಲಾಗದ ನಾಶದಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ. ಎಡ ಹೈಪೋಕಾಂಡ್ರಿಯಂನಲ್ಲಿ ನೋವಿನ ನೋಟವು ಉರಿಯೂತದ ಪ್ರಕ್ರಿಯೆಯಿಂದ, ಪೊರೆಯ ರಚನೆಯಲ್ಲಿ ಬದಲಾವಣೆ ಮತ್ತು ನಾಳಗಳ ಅಡಚಣೆಯಿಂದ ಸುಗಮವಾಗುತ್ತದೆ.
ಗೆಡ್ಡೆಗಳು ಮತ್ತು ಚರ್ಮವು ಉಂಟಾಗುವುದರಿಂದ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ರಸವು ಹೊರಹೋಗುವುದನ್ನು ಸಂಕೀರ್ಣಗೊಳಿಸುತ್ತದೆ, ಇದರ ಪರಿಣಾಮವಾಗಿ ನಾಳಗಳಲ್ಲಿನ ಒತ್ತಡ ಹೆಚ್ಚಾಗುತ್ತದೆ ಮತ್ತು ಸ್ಥಳೀಯ ರಕ್ತ ಪರಿಚಲನೆ ತೊಂದರೆಗೊಳಗಾಗುತ್ತದೆ. ಉರಿಯೂತದಿಂದಾಗಿ, ನರ ತುದಿಗಳು ಹಿಗ್ಗುತ್ತವೆ ಮತ್ತು ell ದಿಕೊಳ್ಳುತ್ತವೆ, ನೋವು ಮತ್ತು ಅಸ್ವಸ್ಥತೆಯನ್ನು ಉಂಟುಮಾಡುತ್ತವೆ. ತಿನ್ನುವ 30-40 ನಿಮಿಷಗಳ ನಂತರ ನೋವು ಉಂಟಾಗುತ್ತದೆ ಅಥವಾ ವ್ಯಕ್ತಿಯನ್ನು ನಿರಂತರವಾಗಿ ತೊಂದರೆಗೊಳಿಸಬಹುದು.ನೋವಿನ ಸ್ವರೂಪವು ಹೆಚ್ಚಾಗಿ ಪ್ಯಾರೊಕ್ಸಿಸ್ಮಲ್, ನೋವು.
ಸಿಸ್ಟ್ ಮತ್ತು ಸೂಡೊಸಿಸ್ಟ್
ಪ್ಯಾಂಕ್ರಿಯಾಟಿಕ್ ಸಿಸ್ಟ್ ಎನ್ನುವುದು ಪ್ಯಾಂಕ್ರಿಯಾಟಿಕ್ ಜ್ಯೂಸ್, ಡೆಡ್ ಪ್ಯಾರೆಂಚೈಮಾ ಕೋಶಗಳು, ರಕ್ತ ಅಥವಾ ಕೀವು ಹೊಂದಿರುವ ದ್ರವವನ್ನು ಹೊಂದಿರುವ ರಚನೆಯಾಗಿದೆ. ಚೀಲಗಳು ಜನ್ಮಜಾತ ಅಥವಾ ಸ್ವಾಧೀನಪಡಿಸಿಕೊಳ್ಳಬಹುದು, ಇದರ ಬೆಳವಣಿಗೆಯು ಈಗಾಗಲೇ 3-4 ನೇ ವಾರದಲ್ಲಿ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಉರಿಯೂತದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಪ್ರಾರಂಭವಾಗುತ್ತದೆ.
ಕೀಲುಗಳ ಚಿಕಿತ್ಸೆಗಾಗಿ, ನಮ್ಮ ಓದುಗರು ಡಯಾಬೆನೋಟ್ ಅನ್ನು ಯಶಸ್ವಿಯಾಗಿ ಬಳಸಿದ್ದಾರೆ. ಈ ಉತ್ಪನ್ನದ ಜನಪ್ರಿಯತೆಯನ್ನು ನೋಡಿ, ಅದನ್ನು ನಿಮ್ಮ ಗಮನಕ್ಕೆ ನೀಡಲು ನಾವು ನಿರ್ಧರಿಸಿದ್ದೇವೆ.
ದೀರ್ಘಕಾಲದ ಪ್ಯಾಂಕ್ರಿಯಾಟೈಟಿಸ್ ಆಲ್ಕೊಹಾಲ್ ನಿಂದನೆ ಮತ್ತು ಅಂಗಗಳ ಆಘಾತದಿಂದಾಗಿ ನೂರರಲ್ಲಿ ಸುಮಾರು 15 ಪ್ರಕರಣಗಳಲ್ಲಿ ಸಿಸ್ಟಿಕ್ ರಚನೆಗಳಿಂದ ಜಟಿಲವಾಗಿದೆ. ಕೊಲೆಲಿಥಿಯಾಸಿಸ್ ಮತ್ತು ಗೆಡ್ಡೆಗಳ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಚೀಲಗಳು ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು.
ಚೀಲಗಳ ಉಪಸ್ಥಿತಿಯಲ್ಲಿ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕಾಯಿಲೆಯ ಲಕ್ಷಣಗಳು ಹೀಗಿವೆ:
- ಎಡಭಾಗದಲ್ಲಿರುವ ಹೊಟ್ಟೆಯ ಮೇಲಿನ ಮೂರನೇ ಭಾಗದಲ್ಲಿ ಚೆಲ್ಲಿದ ನೋವು,
- ಹೊಟ್ಟೆಯಲ್ಲಿ ಭಾರವಾದ ಭಾವನೆ
- ವಾಕರಿಕೆ, ವಾಂತಿ, ಅನಿಯಮಿತ ಮಲ,
- ತೂಕ ನಷ್ಟ.
ಚೀಲಗಳ ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆ, ತಂತ್ರದ ಆಯ್ಕೆಯು ರಚನೆಯ ಗಾತ್ರ ಮತ್ತು ಕಾರಣಗಳು, ನಾಳಗಳ ಸ್ಥಿತಿ ಮತ್ತು ಅಂಗಕ್ಕೆ ಹಾನಿಯ ಮಟ್ಟವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ.
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ನೆಕ್ರೋಸಿಸ್
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ನೆಕ್ರೋಸಿಸ್ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ತೊಂದರೆಗಳಲ್ಲಿ ಒಂದಾಗಿದೆ ಮತ್ತು ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯಲ್ಲಿನ ವಿನಾಶಕಾರಿ ಬದಲಾವಣೆಗಳಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ. ರೋಗವು ಹಠಾತ್ತನೆ ಮತ್ತು ತೀಕ್ಷ್ಣವಾದ ಕವಚದ ನೋವಿನಿಂದ ಎಡಭಾಗ, ಭುಜ ಮತ್ತು ಕೆಳ ಬೆನ್ನಿಗೆ ಹರಡುತ್ತದೆ. 10 ರಲ್ಲಿ 7 ರೋಗಿಗಳನ್ನು ತೀವ್ರ ಮಾದಕತೆಯ ಸ್ಥಿತಿಯಲ್ಲಿ ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲಿಸಲಾಗಿದೆ, ಇದು ಶೀಘ್ರ ಪ್ರಗತಿಯನ್ನು ಸೂಚಿಸುತ್ತದೆ.
ನೋವು ಪ್ರಾರಂಭವಾದ ಕೆಲವು ಗಂಟೆಗಳ ನಂತರ, ಅದಮ್ಯ ವಾಂತಿ ಸಂಭವಿಸುತ್ತದೆ, ಇದು ಆಹಾರ ಸೇವನೆಯೊಂದಿಗೆ ಸಂಬಂಧ ಹೊಂದಿಲ್ಲ. ವಾಂತಿಯಲ್ಲಿ ಪಿತ್ತರಸ ಅಥವಾ ರಕ್ತ ಇರಬಹುದು, ದೇಹವು ನಿರ್ಜಲೀಕರಣಗೊಳ್ಳುತ್ತದೆ ಮತ್ತು ಮೂತ್ರದ ಕಾರ್ಯವು ಕಡಿಮೆಯಾಗುತ್ತದೆ.
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ನೆಕ್ರೋಸಿಸ್ನೊಂದಿಗೆ, ಉಬ್ಬುವುದು ಕಂಡುಬರುತ್ತದೆ, ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಪ್ರಕ್ಷೇಪಣದಲ್ಲಿ ಮೃದು ಅಂಗಾಂಶಗಳಲ್ಲಿನ ರಕ್ತಸ್ರಾವದಿಂದ ನೀಲಿ-ಕೆಂಪು ಕಲೆಗಳು ಚರ್ಮದ ಮೇಲೆ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ. ಚರ್ಮವು ಮಸುಕಾದ ಹಳದಿ ಅಥವಾ ಮಣ್ಣಿನ ಬಣ್ಣವನ್ನು ತೆಗೆದುಕೊಳ್ಳುತ್ತದೆ ಮತ್ತು ಸ್ಪರ್ಶಕ್ಕೆ ತಣ್ಣಗಾಗುತ್ತದೆ.
ರೋಗವು ಹೃದಯ ಬಡಿತ, ರಕ್ತದೊತ್ತಡ ಕಡಿಮೆಯಾಗುತ್ತದೆ. ರೋಗಿಯು ಹೆಚ್ಚಾಗಿ ಭಾರವಾಗಿ ಉಸಿರಾಡುತ್ತಾನೆ, ಇದು ದೇಹದ ಗಂಭೀರ ಮಾದಕತೆಯನ್ನು ಸೂಚಿಸುತ್ತದೆ. ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದ ಜೀವಾಣು ಮತ್ತು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಹೆಚ್ಚಳದಿಂದಾಗಿ, ಎನ್ಸೆಫಲೋಪತಿ ಬೆಳೆಯುತ್ತದೆ. ಗೊಂದಲ, ಅತಿಯಾದ ಒತ್ತಡ, ದೃಷ್ಟಿಕೋನ ನಷ್ಟದಿಂದ ಮೆದುಳಿಗೆ ಹಾನಿ ಕಂಡುಬರುತ್ತದೆ. 30% ಪ್ರಕರಣಗಳಲ್ಲಿ, ಕೋಮಾ ಸಂಭವಿಸುತ್ತದೆ.
ಸಿಸ್ಟಿಕ್ ಫೈಬ್ರೋಸಿಸ್
ಸಿಸ್ಟಿಕ್ ಫೈಬ್ರೋಸಿಸ್, ಅಥವಾ ಸಿಸ್ಟಿಕ್ ಫೈಬ್ರೋಸಿಸ್, ಒಂದು ಆನುವಂಶಿಕ ಕಾಯಿಲೆಯಾಗಿದೆ ಮತ್ತು ಇದು ಅಂತಃಸ್ರಾವಕ ಗ್ರಂಥಿಗಳು ಮತ್ತು ಉಸಿರಾಟದ ಅಂಗಗಳಿಗೆ ಹಾನಿಯಾಗುತ್ತದೆ. ರೋಗಶಾಸ್ತ್ರೀಯ ಬದಲಾವಣೆಗಳು ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯನ್ನು ಮಾತ್ರವಲ್ಲ, ಯಕೃತ್ತು, ಕರುಳು, ಬೆವರು ಮತ್ತು ಲಾಲಾರಸ ಗ್ರಂಥಿಗಳ ಮೇಲೂ ಪರಿಣಾಮ ಬೀರುತ್ತವೆ.
ಹಳೆಯ ಮಕ್ಕಳು ಕಿಬ್ಬೊಟ್ಟೆಯ ಸೆಳೆತ, ಅನಿಯಮಿತ ಮಲ, ಪಕ್ಕೆಲುಬುಗಳ ಕೆಳಗೆ ಉದ್ವೇಗದ ಭಾವನೆ ಮತ್ತು ವಾಕರಿಕೆ ಬಗ್ಗೆ ದೂರು ನೀಡುತ್ತಾರೆ. ಬಹಳ ಚಿಕ್ಕ ರೋಗಿಗಳಲ್ಲಿ, ಸಿಸ್ಟಿಕ್ ಫೈಬ್ರೋಸಿಸ್ ಈ ಕೆಳಗಿನ ರೋಗಲಕ್ಷಣಗಳಿಂದ ವ್ಯಕ್ತವಾಗುತ್ತದೆ:
- ಅಭಿವೃದ್ಧಿ ಮತ್ತು ತೂಕ ಹೆಚ್ಚಳದಲ್ಲಿ ವಿಳಂಬ,
- ಉಬ್ಬಸ ಮತ್ತು ಉಸಿರಾಟದ ತೊಂದರೆ ಇರುವ ಒಣ ಕೆಮ್ಮು,
- ಲವಣಗಳ ವಿಸರ್ಜನೆಯಿಂದಾಗಿ elling ತ ಮತ್ತು ಅತಿಯಾದ ಉಪ್ಪು ಬೆವರು,
- ಕಳಪೆ ತೊಳೆದು ತೊಳೆಯುವ ವಿಶಿಷ್ಟವಾದ ಅಹಿತಕರ ವಾಸನೆಯೊಂದಿಗೆ ಆಗಾಗ್ಗೆ ಮಲ.
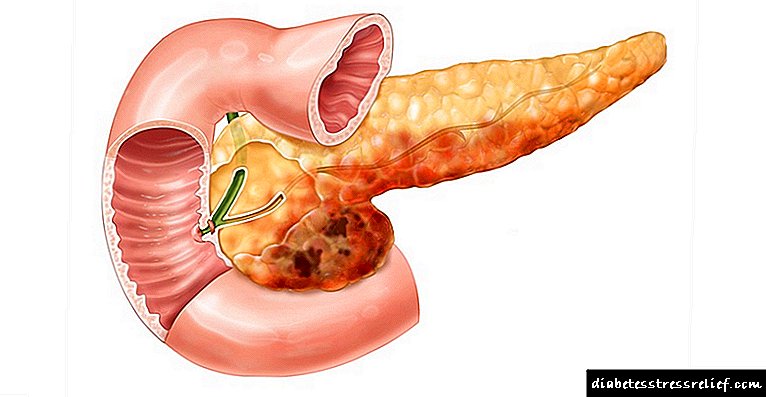
ನಿಯೋಪ್ಲಾಮ್ಗಳು
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಎಂಡೋಕ್ರೈನ್ ಅಥವಾ ಎಕ್ಸೊಕ್ರೈನ್ ವಲಯಗಳಲ್ಲಿ ಗೆಡ್ಡೆಯ ದ್ರವ್ಯರಾಶಿಗಳು ರೂಪುಗೊಳ್ಳುತ್ತವೆ. ಆದಾಗ್ಯೂ, ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಅಡೆನೊಕಾರ್ಸಿನೋಮವು ಮಾರಣಾಂತಿಕ ಗೆಡ್ಡೆಯಾಗಿದೆ. ಇದರ ಲಕ್ಷಣಗಳು ಸಾಮಾನ್ಯವಾಗಿ ನಿರ್ದಿಷ್ಟವಲ್ಲದವು ಮತ್ತು ಪ್ರಾಯೋಗಿಕವಾಗಿ ಗೋಚರಿಸುವುದಿಲ್ಲ, ಇದು ತಡವಾಗಿ ಪತ್ತೆಹಚ್ಚಲು ಕಾರಣವಾಗುತ್ತದೆ.
ನೋವು ಮತ್ತು ವಿಶಿಷ್ಟ ಚಿಹ್ನೆಗಳು - ಹಸಿವಿನ ಕೊರತೆ, ತೂಕ ನಷ್ಟ ಮತ್ತು ಸಾಮಾನ್ಯ ದೌರ್ಬಲ್ಯ - ಜೀರ್ಣಕಾರಿ ಅಂಗಗಳ ಹೆಚ್ಚಿನ ಕಾರ್ಯಗಳು ತೊಂದರೆಗೊಳಗಾದಾಗ ಮೆಟಾಸ್ಟಾಸಿಸ್ನೊಂದಿಗೆ ಮಾತ್ರ ಸಂಭವಿಸುತ್ತದೆ.
ಹಾನಿಕರವಲ್ಲದ ಗೆಡ್ಡೆಗಳು ಅಪರೂಪ ಮತ್ತು ಅವು ಮುಖ್ಯವಾಗಿ ಜೀರ್ಣಕಾರಿ ಕಿಣ್ವಗಳನ್ನು ಸಂಶ್ಲೇಷಿಸುವ ಕೋಶಗಳಿಂದ ರೂಪುಗೊಳ್ಳುತ್ತವೆ. ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಅಂತಃಸ್ರಾವಕ ವಲಯದಲ್ಲಿ ಬೆಳೆಯುವ ನಿಯೋಪ್ಲಾಮ್ಗಳು ಜಡ ಮತ್ತು ಹಾರ್ಮೋನುಗಳಂತೆ ಸಕ್ರಿಯವಾಗಿವೆ.ಎರಡನೆಯದು ಅತ್ಯಂತ ಎದ್ದುಕಾಣುವ ಕ್ಲಿನಿಕಲ್ ಚಿತ್ರವನ್ನು ಹೊಂದಿದೆ, ಏಕೆಂದರೆ ಅವು ಗಣನೀಯವಾಗಿ ಜೈವಿಕವಾಗಿ ಸಕ್ರಿಯವಾಗಿರುವ ವಸ್ತುಗಳನ್ನು ಸಂಶ್ಲೇಷಿಸುತ್ತವೆ. ಇದು ದೇಹದಲ್ಲಿ ನಿಜವಾದ "ಹಾರ್ಮೋನುಗಳ ಸ್ಫೋಟ" ಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಇತ್ತೀಚಿನ ಅಧ್ಯಯನಗಳು ಮಹಿಳೆಯರಲ್ಲಿ ಪುರುಷರಿಗಿಂತ ಎರಡು ಪಟ್ಟು ಹೆಚ್ಚು ಹಾನಿಕರವಲ್ಲದ ಮತ್ತು ಮಾರಣಾಂತಿಕ ಗೆಡ್ಡೆಗಳು ಬೆಳೆಯುತ್ತವೆ ಎಂದು ತೋರಿಸಿದೆ. ನಿಯಮದಂತೆ, ಅವರು 35 ರಿಂದ 50 ವರ್ಷ ವಯಸ್ಸಿನಲ್ಲಿ ರೋಗನಿರ್ಣಯ ಮಾಡುತ್ತಾರೆ.
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಯಾವುದೇ ಭಾಗದಲ್ಲಿ ಗೆಡ್ಡೆ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು - ತಲೆ, ದೇಹ ಅಥವಾ ಬಾಲದಲ್ಲಿ. ಕೆಲವೊಮ್ಮೆ ನಿಯೋಪ್ಲಾಸಂನ ಸ್ಪಷ್ಟ ಸ್ಥಳೀಕರಣವನ್ನು ಸ್ಥಾಪಿಸಲು ಸಾಧ್ಯವಿಲ್ಲ. ಬಹುಪಾಲು ಗೆಡ್ಡೆಗಳು ಹಲವು ವರ್ಷಗಳಿಂದ ತಮ್ಮನ್ನು ತಾವು ಪ್ರಕಟಪಡಿಸುವುದಿಲ್ಲ. ಅವರ ನಿಧಾನಗತಿಯ ಬೆಳವಣಿಗೆ, ಉಚ್ಚರಿಸಲಾದ ಚಿಹ್ನೆಗಳ ಅನುಪಸ್ಥಿತಿ ಮತ್ತು ಸಂಬಂಧಿಕರಲ್ಲಿ ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕ್ಯಾನ್ಸರ್ ಪ್ರಕರಣಗಳಿಂದ ಅವರ ಹಾನಿಕರವಲ್ಲದ ಸ್ವಭಾವವನ್ನು ಸೂಚಿಸಬಹುದು.
ಸಿಸ್ಟಾಡೆನೊಕಾರ್ಸಿನೋಮ ಮತ್ತು ಸಿಸ್ಟಾಡೆನೊಮಾದಂತಹ ಗೆಡ್ಡೆಗಳು ದೊಡ್ಡ ಗಾತ್ರಗಳನ್ನು ತಲುಪಿದಾಗ ವಿಶಿಷ್ಟ ಲಕ್ಷಣಗಳನ್ನು ಉಂಟುಮಾಡುತ್ತವೆ ಮತ್ತು ನೆರೆಯ ಅಂಗಗಳ ಸಂಕೋಚನ - ಕರುಳುಗಳು, ನರ ಪ್ಲೆಕ್ಸಸ್ಗಳು ಮತ್ತು ರಕ್ತನಾಳಗಳು.
ಇನ್ಸುಲಿನೋಮಾದೊಂದಿಗೆ, ರಕ್ತದಲ್ಲಿನ ಇನ್ಸುಲಿನ್ ಮಟ್ಟವು ನಿರಂತರವಾಗಿ ಹೆಚ್ಚಾಗುತ್ತದೆ, ಇದು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಗ್ಯಾಸ್ಟ್ರಿನೋಮಾದ ಬೆಳವಣಿಗೆಯು ಹೈಡ್ರೋಕ್ಲೋರಿಕ್ ಆಮ್ಲದ ಬಿಡುಗಡೆಯ ಉತ್ತೇಜನ ಮತ್ತು ಹೊಟ್ಟೆಯ ಹುಣ್ಣು ಮತ್ತು ಡ್ಯುವೋಡೆನಲ್ ಹುಣ್ಣುಗಳ ಗೋಚರಿಸುವಿಕೆಯೊಂದಿಗೆ ಇರುತ್ತದೆ.
ವಿಪೊಮಾ ಬಹಳ ಅಪರೂಪದ ಗೆಡ್ಡೆಯಾಗಿದ್ದು, ಇದರ ಮುಖ್ಯ ಲಕ್ಷಣವೆಂದರೆ ಅಪಾರ ಮತ್ತು ದೀರ್ಘಕಾಲದ ಅತಿಸಾರ, ಇದು ಹೊಟ್ಟೆಯಲ್ಲಿ ಆಹಾರದ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿಯೂ ಕಂಡುಬರುತ್ತದೆ.
ಪ್ಯಾಂಕ್ರಿಯಾಟಿಕ್ ಕಾರ್ಸಿನಾಯ್ಡ್, ಅಥವಾ ಕಾರ್ಸಿನಾಯ್ಡ್ ಸಿಂಡ್ರೋಮ್ ಅನ್ನು ಕ್ಲೈಮ್ಯಾಕ್ಟರಿಕ್ ಬಿಸಿ ಹೊಳಪುಗಳು, ಸ್ಪಾಸ್ಟಿಕ್ ಹೊಟ್ಟೆ ನೋವುಗಳು ಮತ್ತು ಹೃದಯ ವೈಪರೀತ್ಯಗಳಿಂದ ನಿರೂಪಿಸಲಾಗಿದೆ.
ತೀವ್ರವಾದ ಪ್ಯಾಂಕ್ರಿಯಾಟೈಟಿಸ್ ಪ್ರಕರಣಗಳಲ್ಲಿ ಸುಮಾರು 40% ಮಾರಣಾಂತಿಕವಾಗಿ ಕೊನೆಗೊಳ್ಳುತ್ತದೆ ಎಂದು ಅಂಕಿಅಂಶಗಳು ತೋರಿಸುತ್ತವೆ. ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ತೀವ್ರವಾದ ಉರಿಯೂತವು ವಿಶಿಷ್ಟ ಲಕ್ಷಣಗಳಿಂದ ಮುಂಚಿತವಾಗಿರುವುದರಿಂದ, ಅವುಗಳನ್ನು ನಿರ್ಲಕ್ಷಿಸಲಾಗುವುದಿಲ್ಲ. ಸಮಯಕ್ಕೆ ಚಿಕಿತ್ಸೆಗಾಗಿ ಅರ್ಜಿ ಸಲ್ಲಿಸುವ ಮೂಲಕ, ನೀವು ದೀರ್ಘಕಾಲೀನ ಚಿಕಿತ್ಸೆ ಮತ್ತು ಗಂಭೀರ ತೊಂದರೆಗಳನ್ನು ತಪ್ಪಿಸಬಹುದು. ಆರೋಗ್ಯವಾಗಿರಿ!
ಇನ್ಸುಲಿನ್ ಅನ್ನು ಹೇಗೆ ಮತ್ತು ಯಾವಾಗ ಚುಚ್ಚುಮದ್ದು ಮಾಡುವುದು?
ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಇರುವವರಿಗೆ ಇನ್ಸುಲಿನ್ ಅತ್ಯಗತ್ಯ. ಪ್ರಮಾಣವನ್ನು ಲೆಕ್ಕಾಚಾರ ಮಾಡುವಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಮತ್ತು ಸೂಕ್ಷ್ಮತೆಗಳನ್ನು ನೀಡುವ ತಂತ್ರವು ಈ ರೋಗವನ್ನು ಎದುರಿಸಿದ ಯಾರಿಗಾದರೂ ತಿಳಿದಿರಬೇಕು. ಆದ್ದರಿಂದ, ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯ ತತ್ವಗಳ ವಿವರಣೆಯನ್ನು ಕ್ರಮವಾಗಿ ಪ್ರಾರಂಭಿಸೋಣ.
- ಇನ್ಸುಲಿನ್ ಅನ್ನು ಹೇಗೆ ನೀಡುವುದು?
- ಇನ್ಸುಲಿನ್ ಇಂಜೆಕ್ಷನ್ ಸೂಜಿಯನ್ನು ಆರಿಸುವುದು
- ಇನ್ಸುಲಿನ್ ಪ್ರಕಾರದ ಆಯ್ಕೆ
- ಬಳಕೆಗಾಗಿ ಸಿರಿಂಜ್ ಪೆನ್ ಸಿದ್ಧಪಡಿಸುವುದು
- ಬಳಕೆಗಾಗಿ ಇನ್ಸುಲಿನ್ ತಯಾರಿಕೆ
- ಸೂಜಿ ಸೆಟ್ಟಿಂಗ್
- ಕಾರ್ಟ್ರಿಡ್ಜ್ನಿಂದ ಗಾಳಿಯನ್ನು ತೆಗೆದುಹಾಕಲಾಗುತ್ತಿದೆ
- ಡೋಸ್ ಸೆಟ್ಟಿಂಗ್
- ಇನ್ಸುಲಿನ್ ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ ಆಯ್ಕೆ
- ಇನ್ಸುಲಿನ್ ಇಂಜೆಕ್ಷನ್
- ಕಾರ್ಟ್ರಿಡ್ಜ್ನಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಶೇಷವನ್ನು ಪರಿಶೀಲಿಸಲಾಗುತ್ತಿದೆ
- ಹೊಸ ಕಾರ್ಟ್ರಿಡ್ಜ್ ಅನ್ನು ಬದಲಾಯಿಸಲಾಗುತ್ತಿದೆ
- ಸಿರಿಂಜ್ (ಇನ್ಸುಲಿನ್) ನೊಂದಿಗೆ ಇನ್ಸುಲಿನ್ ನೀಡುವ ತಂತ್ರ
- ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ನ ಆರೈಕೆ
- ಇನ್ಸುಲಿನ್ ಆಡಳಿತದ ನಿಯಮಗಳು
ಇನ್ಸುಲಿನ್ ಅನ್ನು ಹೇಗೆ ನೀಡುವುದು?
ಬಿಸಾಡಬಹುದಾದ ಇನ್ಸುಲಿನ್ ಸಿರಿಂಜನ್ನು ಬಳಸಿ drug ಷಧಿಯನ್ನು ನೀಡಬಹುದು ಅಥವಾ ಆಧುನಿಕ ಆವೃತ್ತಿಯನ್ನು ಬಳಸಬಹುದು - ಸಿರಿಂಜ್ ಪೆನ್.
ಸಾಂಪ್ರದಾಯಿಕ ಬಿಸಾಡಬಹುದಾದ ಇನ್ಸುಲಿನ್ ಸಿರಿಂಜುಗಳು ತೆಗೆಯಬಹುದಾದ ಸೂಜಿಯೊಂದಿಗೆ ಅಥವಾ ಅಂತರ್ನಿರ್ಮಿತದೊಂದಿಗೆ ಬರುತ್ತವೆ. ಸಂಯೋಜಿತ ಸೂಜಿಯೊಂದಿಗಿನ ಸಿರಿಂಜುಗಳು ಇನ್ಸುಲಿನ್ನ ಸಂಪೂರ್ಣ ಪ್ರಮಾಣವನ್ನು ಉಳಿದ ಭಾಗಕ್ಕೆ ಚುಚ್ಚುತ್ತವೆ, ಆದರೆ ತೆಗೆಯಬಹುದಾದ ಸೂಜಿಯೊಂದಿಗೆ ಸಿರಿಂಜಿನಲ್ಲಿ, ಇನ್ಸುಲಿನ್ನ ಒಂದು ಭಾಗವು ತುದಿಯಲ್ಲಿ ಉಳಿಯುತ್ತದೆ.

ಇನ್ಸುಲಿನ್ ಸಿರಿಂಜ್ಗಳು ಅಗ್ಗದ ಆಯ್ಕೆಯಾಗಿದೆ, ಆದರೆ ಇದು ಅದರ ನ್ಯೂನತೆಗಳನ್ನು ಹೊಂದಿದೆ:
- ಚುಚ್ಚುಮದ್ದಿನ ಮೊದಲು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಬಾಟಲಿಯಿಂದ ಸಂಗ್ರಹಿಸಬೇಕು, ಆದ್ದರಿಂದ ನೀವು ಇನ್ಸುಲಿನ್ ಬಾಟಲುಗಳನ್ನು (ಆಕಸ್ಮಿಕವಾಗಿ ಮುರಿಯಬಹುದು) ಮತ್ತು ಹೊಸ ಬರಡಾದ ಸಿರಿಂಜನ್ನು ಒಯ್ಯಬೇಕು,
- ಇನ್ಸುಲಿನ್ ತಯಾರಿಕೆ ಮತ್ತು ಆಡಳಿತವು ಮಧುಮೇಹವನ್ನು ವಿಚಿತ್ರ ಸ್ಥಾನದಲ್ಲಿರಿಸುತ್ತದೆ, ಕಿಕ್ಕಿರಿದ ಸ್ಥಳಗಳಲ್ಲಿ ಡೋಸೇಜ್ ನೀಡಲು ಅಗತ್ಯವಿದ್ದರೆ,
- ಇನ್ಸುಲಿನ್ ಸಿರಿಂಜ್ನ ಪ್ರಮಾಣವು ± 0.5 ಯುನಿಟ್ ದೋಷವನ್ನು ಹೊಂದಿದೆ (ಕೆಲವು ಪರಿಸ್ಥಿತಿಗಳಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಡೋಸೇಜ್ನಲ್ಲಿನ ಅಸಮರ್ಪಕತೆಯು ಅನಪೇಕ್ಷಿತ ಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು),
- ಒಂದು ಸಿರಿಂಜಿನಲ್ಲಿ ಎರಡು ವಿಭಿನ್ನ ರೀತಿಯ ಇನ್ಸುಲಿನ್ ಬೆರೆಸುವುದು ರೋಗಿಗೆ, ವಿಶೇಷವಾಗಿ ಕಡಿಮೆ ದೃಷ್ಟಿ ಹೊಂದಿರುವ ಜನರಿಗೆ, ಮಕ್ಕಳಿಗೆ ಮತ್ತು ವೃದ್ಧರಿಗೆ,
- ಸಿರಿಂಜ್ ಪೆನ್ನುಗಳಿಗಿಂತ ಸಿರಿಂಜ್ ಸೂಜಿಗಳು ದಪ್ಪವಾಗಿರುತ್ತದೆ (ಸೂಜಿ ತೆಳ್ಳಗಿರುತ್ತದೆ, ಹೆಚ್ಚು ನೋವುರಹಿತ ಇಂಜೆಕ್ಷನ್ ಸಂಭವಿಸುತ್ತದೆ).
ಪೆನ್-ಸಿರಿಂಜ್ ಈ ನ್ಯೂನತೆಗಳಿಂದ ದೂರವಿದೆ, ಆದ್ದರಿಂದ ವಯಸ್ಕರು ಮತ್ತು ವಿಶೇಷವಾಗಿ ಮಕ್ಕಳು ಇದನ್ನು ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದುಗಾಗಿ ಬಳಸಲು ಶಿಫಾರಸು ಮಾಡುತ್ತಾರೆ.
ಸಿರಿಂಜ್ ಪೆನ್ ಕೇವಲ ಎರಡು ನ್ಯೂನತೆಗಳನ್ನು ಹೊಂದಿದೆ - ಇದು ಸಾಂಪ್ರದಾಯಿಕ ಸಿರಿಂಜಿನೊಂದಿಗೆ ಹೋಲಿಸಿದರೆ ಅದರ ಹೆಚ್ಚಿನ ವೆಚ್ಚ (40-50 ಡಾಲರ್) ಮತ್ತು ಅಂತಹ ಮತ್ತೊಂದು ಸಾಧನವನ್ನು ಸ್ಟಾಕ್ನಲ್ಲಿ ಹೊಂದುವ ಅವಶ್ಯಕತೆಯಿದೆ. ಆದರೆ ಸಿರಿಂಜ್ ಪೆನ್ ಮರುಬಳಕೆ ಮಾಡಬಹುದಾದ ಸಾಧನವಾಗಿದೆ, ಮತ್ತು ನೀವು ಅದನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ಪರಿಗಣಿಸಿದರೆ, ಅದು ಕನಿಷ್ಠ 2-3 ವರ್ಷಗಳವರೆಗೆ ಇರುತ್ತದೆ (ತಯಾರಕರು ಖಾತರಿಪಡಿಸುತ್ತಾರೆ). ಆದ್ದರಿಂದ, ಮತ್ತಷ್ಟು ನಾವು ಸಿರಿಂಜ್ ಪೆನ್ ಮೇಲೆ ಕೇಂದ್ರೀಕರಿಸುತ್ತೇವೆ.
ಅದರ ನಿರ್ಮಾಣಕ್ಕೆ ನಾವು ಸ್ಪಷ್ಟ ಉದಾಹರಣೆ ನೀಡುತ್ತೇವೆ.

ಇನ್ಸುಲಿನ್ ಇಂಜೆಕ್ಷನ್ ಸೂಜಿಯನ್ನು ಆರಿಸುವುದು
ಸಿರಿಂಜ್ ಪೆನ್ನುಗಳಿಗೆ 4 ಮಿಮೀ, 5 ಎಂಎಂ, 6 ಎಂಎಂ, 8 ಎಂಎಂ, 10 ಮತ್ತು 12 ಎಂಎಂ ಉದ್ದದ ಸೂಜಿಗಳಿವೆ.
ವಯಸ್ಕರಿಗೆ, ಸೂಕ್ತವಾದ ಸೂಜಿಯ ಉದ್ದವು 6-8 ಮಿಮೀ, ಮತ್ತು ಮಕ್ಕಳು ಮತ್ತು ಹದಿಹರೆಯದವರಿಗೆ - 4-5 ಮಿಮೀ.
ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಕೊಬ್ಬಿನ ಪದರಕ್ಕೆ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಚುಚ್ಚುಮದ್ದು ಮಾಡುವುದು ಅವಶ್ಯಕ, ಮತ್ತು ಸೂಜಿಯ ಉದ್ದದ ತಪ್ಪಾದ ಆಯ್ಕೆಯು ಸ್ನಾಯು ಅಂಗಾಂಶಕ್ಕೆ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಪರಿಚಯಿಸಲು ಕಾರಣವಾಗಬಹುದು. ಇದು ಇನ್ಸುಲಿನ್ ಹೀರಿಕೊಳ್ಳುವಿಕೆಯನ್ನು ವೇಗಗೊಳಿಸುತ್ತದೆ, ಇದು ಮಧ್ಯಮ ಅಥವಾ ದೀರ್ಘಕಾಲೀನ ಇನ್ಸುಲಿನ್ ಪರಿಚಯದೊಂದಿಗೆ ಸಂಪೂರ್ಣವಾಗಿ ಸ್ವೀಕಾರಾರ್ಹವಲ್ಲ.
ಇಂಜೆಕ್ಷನ್ ಸೂಜಿಗಳು ಒಂದೇ ಬಳಕೆಗೆ ಮಾತ್ರ! ಎರಡನೇ ಚುಚ್ಚುಮದ್ದಿಗೆ ನೀವು ಸೂಜಿಯನ್ನು ಬಿಟ್ಟರೆ, ಸೂಜಿಯ ಲುಮೆನ್ ಮುಚ್ಚಿಹೋಗಬಹುದು, ಅದು ಇದಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ:
- ಸಿರಿಂಜ್ ಪೆನ್ನ ವೈಫಲ್ಯ
- ಚುಚ್ಚುಮದ್ದಿನ ಸಮಯದಲ್ಲಿ ನೋವು
- ಇನ್ಸುಲಿನ್ ತಪ್ಪಾದ ಪ್ರಮಾಣವನ್ನು ಪರಿಚಯಿಸುವುದು,
- ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ನ ಸೋಂಕು.
ಇನ್ಸುಲಿನ್ ಪ್ರಕಾರದ ಆಯ್ಕೆ
ಸಣ್ಣ, ಮಧ್ಯಮ ಮತ್ತು ದೀರ್ಘ ನಟನೆ ಇನ್ಸುಲಿನ್ ಇದೆ.
ಶಾರ್ಟ್-ಆಕ್ಟಿಂಗ್ ಇನ್ಸುಲಿನ್ (ನಿಯಮಿತ / ಕರಗುವ ಇನ್ಸುಲಿನ್) before ಟಕ್ಕೆ ಮೊದಲು ಹೊಟ್ಟೆಗೆ ಚುಚ್ಚಲಾಗುತ್ತದೆ. ಇದು ತಕ್ಷಣ ಕಾರ್ಯನಿರ್ವಹಿಸಲು ಪ್ರಾರಂಭಿಸುವುದಿಲ್ಲ, ಆದ್ದರಿಂದ ಅದನ್ನು ತಿನ್ನುವ 20-30 ನಿಮಿಷಗಳ ಮೊದಲು ಚುಚ್ಚಬೇಕು.
ಶಾರ್ಟ್-ಆಕ್ಟಿಂಗ್ ಇನ್ಸುಲಿನ್ಗಾಗಿ ವ್ಯಾಪಾರದ ಹೆಸರುಗಳು: ಆಕ್ಟ್ರಾಪಿಡ್, ಹ್ಯುಮುಲಿನ್ ರೆಗ್ಯುಲರ್, ಇನ್ಸುಮನ್ ರಾಪಿಡ್ (ಕಾರ್ಟ್ರಿಡ್ಜ್ನಲ್ಲಿ ಹಳದಿ ಬಣ್ಣದ ಪಟ್ಟಿಯನ್ನು ಅನ್ವಯಿಸಲಾಗುತ್ತದೆ).
ಸುಮಾರು ಎರಡು ಗಂಟೆಗಳ ನಂತರ ಇನ್ಸುಲಿನ್ ಮಟ್ಟವು ಗರಿಷ್ಠವಾಗುತ್ತದೆ. ಆದ್ದರಿಂದ, ಮುಖ್ಯ meal ಟದ ನಂತರ ಒಂದೆರಡು ಗಂಟೆಗಳ ನಂತರ, ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ತಪ್ಪಿಸಲು ನೀವು ರಕ್ತವನ್ನು ಹೊಂದಿರಬೇಕು (ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ).
ಗ್ಲೂಕೋಸ್ ಸಾಮಾನ್ಯವಾಗಿರಬೇಕು: ಅದರ ಹೆಚ್ಚಳ ಮತ್ತು ಇಳಿಕೆ ಎರಡೂ ಕೆಟ್ಟದಾಗಿರುತ್ತವೆ.
5 ಗಂಟೆಗಳ ನಂತರ ಕಡಿಮೆ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಪರಿಣಾಮಕಾರಿತ್ವವು ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಈ ಹೊತ್ತಿಗೆ, ಕಡಿಮೆ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಮತ್ತೆ ಚುಚ್ಚುಮದ್ದು ಮಾಡುವುದು ಮತ್ತು ಸಂಪೂರ್ಣವಾಗಿ ತಿನ್ನುವುದು (lunch ಟ, ಭೋಜನ).
ಅಲ್ಟ್ರಾ-ಶಾರ್ಟ್-ಆಕ್ಟಿಂಗ್ ಇನ್ಸುಲಿನ್ ಸಹ ಇದೆ (ಕಾರ್ಟ್ರಿಡ್ಜ್ಗೆ ಕಿತ್ತಳೆ ಬಣ್ಣದ ಪಟ್ಟಿಯನ್ನು ಅನ್ವಯಿಸಲಾಗುತ್ತದೆ) - ನೊವೊರಾಪಿಡ್, ಹುಮಲಾಗ್, ಅಪಿದ್ರಾ. ಇದನ್ನು before ಟಕ್ಕೆ ಮುಂಚೆಯೇ ನಮೂದಿಸಬಹುದು. ಇದು ಆಡಳಿತದ 10 ನಿಮಿಷಗಳ ನಂತರ ಕಾರ್ಯನಿರ್ವಹಿಸಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ, ಆದರೆ ಈ ರೀತಿಯ ಇನ್ಸುಲಿನ್ ಪರಿಣಾಮವು ಸುಮಾರು 3 ಗಂಟೆಗಳ ನಂತರ ಕಡಿಮೆಯಾಗುತ್ತದೆ, ಇದು ಮುಂದಿನ .ಟಕ್ಕೆ ಮೊದಲು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಆದ್ದರಿಂದ, ಬೆಳಿಗ್ಗೆ, ಮಧ್ಯಮ ಅವಧಿಯ ಇನ್ಸುಲಿನ್ ಅನ್ನು ತೊಡೆಯೊಳಗೆ ಹೆಚ್ಚುವರಿಯಾಗಿ ಚುಚ್ಚಲಾಗುತ್ತದೆ.
-ಟಗಳ ನಡುವೆ ಸಾಮಾನ್ಯ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಲು ಮಧ್ಯಮ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಮೂಲ ಇನ್ಸುಲಿನ್ ಆಗಿ ಬಳಸಲಾಗುತ್ತದೆ. ಅವನನ್ನು ತೊಡೆಯಲ್ಲಿ ಚುಚ್ಚಿ. Hours ಷಧವು 2 ಗಂಟೆಗಳ ನಂತರ ಕಾರ್ಯನಿರ್ವಹಿಸಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ, ಕ್ರಿಯೆಯ ಅವಧಿಯು ಸುಮಾರು 12 ಗಂಟೆಗಳಿರುತ್ತದೆ.
ಮಧ್ಯಮ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ನಲ್ಲಿ ವಿವಿಧ ವಿಧಗಳಿವೆ: ಎನ್ಪಿಹೆಚ್-ಇನ್ಸುಲಿನ್ (ಪ್ರೋಟಾಫಾನ್, ಇನ್ಸುಲಟಾರ್ಡ್, ಇನ್ಸುಮನ್ ಬಜಾಲ್, ಹುಮುಲಿನ್ ಎನ್ - ಕಾರ್ಟ್ರಿಡ್ಜ್ ಮೇಲೆ ಹಸಿರು ಬಣ್ಣದ ಪಟ್ಟಿ) ಮತ್ತು ಲೆಂಟಾ ಇನ್ಸುಲಿನ್ (ಮೊನೊಟಾರ್ಡ್, ಹ್ಯುಮುಲಿನ್ ಎಲ್). ಸಾಮಾನ್ಯವಾಗಿ ಬಳಸುವ ಎನ್ಪಿಹೆಚ್-ಇನ್ಸುಲಿನ್.
ದಿನಕ್ಕೆ ಒಮ್ಮೆ ನಿರ್ವಹಿಸುವಾಗ ದೀರ್ಘಕಾಲೀನ drugs ಷಧಗಳು (ಅಲ್ಟ್ರಾಟಾರ್ಡ್, ಲ್ಯಾಂಟಸ್) ದಿನದಲ್ಲಿ ದೇಹದಲ್ಲಿ ಸಾಕಷ್ಟು ಪ್ರಮಾಣದ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಒದಗಿಸುವುದಿಲ್ಲ. ಗ್ಲೂಕೋಸ್ ಉತ್ಪಾದನೆಯನ್ನು ನಿದ್ರೆಯಲ್ಲಿಯೂ ನಡೆಸುವುದರಿಂದ ಇದನ್ನು ಮುಖ್ಯವಾಗಿ ನಿದ್ರೆಗೆ ಮೂಲ ಇನ್ಸುಲಿನ್ ಆಗಿ ಬಳಸಲಾಗುತ್ತದೆ.
ಚುಚ್ಚುಮದ್ದಿನ 1 ಗಂಟೆಯ ನಂತರ ಇದರ ಪರಿಣಾಮ ಸಂಭವಿಸುತ್ತದೆ. ಈ ರೀತಿಯ ಇನ್ಸುಲಿನ್ ಕ್ರಿಯೆಯು 24 ಗಂಟೆಗಳವರೆಗೆ ಇರುತ್ತದೆ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳು ದೀರ್ಘಕಾಲೀನ ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದನ್ನು ಮೊನೊಥೆರಪಿಯಾಗಿ ಬಳಸಬಹುದು. ಅವರ ಸಂದರ್ಭದಲ್ಲಿ, ಹಗಲಿನಲ್ಲಿ ಸಾಮಾನ್ಯ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಲು ಇದು ಸಾಕಾಗುತ್ತದೆ.
ಸಿರಿಂಜ್ ಪೆನ್ನುಗಳ ಕಾರ್ಟ್ರಿಜ್ಗಳು ಸಣ್ಣ ಮತ್ತು ಮಧ್ಯಮ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ಗಳ ರೆಡಿಮೇಡ್ ಮಿಶ್ರಣಗಳನ್ನು ಹೊಂದಿವೆ. ಇಂತಹ ಮಿಶ್ರಣಗಳು ದಿನವಿಡೀ ಸಾಮಾನ್ಯ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಕಾಪಾಡಿಕೊಳ್ಳಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಗೆ ನೀವು ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದು ಮಾಡಲು ಸಾಧ್ಯವಿಲ್ಲ!
ಯಾವಾಗ ಮತ್ತು ಯಾವ ರೀತಿಯ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಚುಚ್ಚುಮದ್ದು ಮಾಡಬೇಕೆಂದು ಈಗ ನಿಮಗೆ ತಿಳಿದಿದೆ. ಈಗ ಅದನ್ನು ಹೇಗೆ ಚುಚ್ಚುವುದು ಎಂದು ಲೆಕ್ಕಾಚಾರ ಮಾಡೋಣ.
ಬಳಕೆಗಾಗಿ ಸಿರಿಂಜ್ ಪೆನ್ ಸಿದ್ಧಪಡಿಸುವುದು
- ಯಾಂತ್ರಿಕ ಭಾಗವನ್ನು ಗ್ರಹಿಸಿ ಮತ್ತು ಕ್ಯಾಪ್ ಅನ್ನು ಬದಿಗೆ ಎಳೆಯುವ ಮೂಲಕ ಸಿರಿಂಜ್ ಪೆನ್ನಿಂದ ಕ್ಯಾಪ್ ತೆಗೆದುಹಾಕಿ.
- ಕಾರ್ಟ್ರಿಡ್ಜ್ ಹೋಲ್ಡರ್ ಅನ್ನು ಯಾಂತ್ರಿಕ ಭಾಗದಿಂದ ತಿರುಗಿಸಿ.
- ಕಾರ್ಟ್ರಿಡ್ಜ್ ಅನ್ನು ಹೋಲ್ಡರ್ಗೆ ಸೇರಿಸಿ.
- ಕಾರ್ಟ್ರಿಡ್ಜ್ ಹೋಲ್ಡರ್ ಅನ್ನು ಯಾಂತ್ರಿಕ ಭಾಗಕ್ಕೆ ಹಿಂತಿರುಗಿ (ಎಲ್ಲಾ ರೀತಿಯಲ್ಲಿ).
ಇನ್ಸುಲಿನ್ ಕಾರ್ಟ್ರಿಡ್ಜ್ ಸೇರಿಸಲಾಗಿದೆ.
ಬಳಕೆಗಾಗಿ ಇನ್ಸುಲಿನ್ ತಯಾರಿಕೆ
ಇನ್ಸುಲಿನ್ ಪ್ರಕಾರಕ್ಕೆ ಗಮನ ಕೊಡಿ. ಇದು ಪಾರದರ್ಶಕವಾಗಿದೆಯೇ ಅಥವಾ ಸ್ವಲ್ಪ ಮೋಡವಾಗಿದೆಯೇ? ಸ್ಪಷ್ಟ ಆಂದೋಲನ (ಇದು ಶಾರ್ಟ್-ಆಕ್ಟಿಂಗ್ ಇನ್ಸುಲಿನ್) ಅನ್ನು ಮೊದಲಿನ ಆಂದೋಲನವಿಲ್ಲದೆ ಚುಚ್ಚಲಾಗುತ್ತದೆ. ಚುಚ್ಚುಮದ್ದಿನ ಮೊದಲು ಸ್ವಲ್ಪ ಮೋಡದ ದ್ರಾವಣ (ಇದು ದೀರ್ಘಕಾಲ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್), ನೀವು ಚೆನ್ನಾಗಿ ಮಿಶ್ರಣ ಮಾಡಬೇಕಾಗುತ್ತದೆ. ಇದನ್ನು ಮಾಡಲು, ಸೇರಿಸಲಾದ ಕಾರ್ಟ್ರಿಡ್ಜ್ ಹೊಂದಿರುವ ಸಿರಿಂಜ್ ಪೆನ್ ಅನ್ನು ನಿಧಾನವಾಗಿ ಮತ್ತು ಸರಾಗವಾಗಿ ಕನಿಷ್ಠ 10 ಬಾರಿ (ಮೇಲಾಗಿ 20 ಬಾರಿ) ತಿರುಗಿಸಬೇಕು ಇದರಿಂದ ಸಿರಿಂಜ್ ಪೆನ್ನಿನೊಳಗಿನ ಚೆಂಡು ವಿಷಯಗಳನ್ನು ಬೆರೆಸುತ್ತದೆ. ಕಾರ್ಟ್ರಿಡ್ಜ್ ಅನ್ನು ಎಂದಿಗೂ ಅಲ್ಲಾಡಿಸಬೇಡಿ! ಚಲನೆಗಳು ತೀಕ್ಷ್ಣವಾಗಿರಬಾರದು.
ಇನ್ಸುಲಿನ್ ಚೆನ್ನಾಗಿ ಬೆರೆಸಿದರೆ ಅದು ಏಕರೂಪವಾಗಿ ಬಿಳಿ ಮತ್ತು ಮೋಡವಾಗಿರುತ್ತದೆ.
ಆಡಳಿತದ ಮೊದಲು ಇನ್ಸುಲಿನ್ ಕಾರ್ಟ್ರಿಡ್ಜ್ ಅನ್ನು ಅಂಗೈಗಳಲ್ಲಿ ಕೋಣೆಯ ಉಷ್ಣಾಂಶಕ್ಕೆ ಬೆಚ್ಚಗಾಗಿಸುವುದು ಸಹ ಅಪೇಕ್ಷಣೀಯವಾಗಿದೆ.

ಇನ್ಸುಲಿನ್ ಆಡಳಿತಕ್ಕೆ ಸಿದ್ಧವಾಗಿದೆ.
ಮಧುಮೇಹಿಗಳು ಏನು ಮಾಡಬಹುದು?
 ಮಧುಮೇಹ ಹೊಂದಿರುವ ಆಸ್ಪತ್ರೆಯಲ್ಲಿ ಎಷ್ಟು ದಿನ ಇರಬೇಕೆಂಬ ಪ್ರಶ್ನೆಗೆ ನಿರ್ದಿಷ್ಟ ಉತ್ತರವನ್ನು ನೀಡಲು ಸಾಧ್ಯವಿಲ್ಲ. ಇದು ರೋಗದ ತೀವ್ರತೆ, ಚಿಕಿತ್ಸೆಯ ಯೋಜನೆಯ ನಿಖರತೆ, ಮತ್ತು ಸಹವರ್ತಿ ರೋಗಗಳ ಉಪಸ್ಥಿತಿಯನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ.
ಮಧುಮೇಹ ಹೊಂದಿರುವ ಆಸ್ಪತ್ರೆಯಲ್ಲಿ ಎಷ್ಟು ದಿನ ಇರಬೇಕೆಂಬ ಪ್ರಶ್ನೆಗೆ ನಿರ್ದಿಷ್ಟ ಉತ್ತರವನ್ನು ನೀಡಲು ಸಾಧ್ಯವಿಲ್ಲ. ಇದು ರೋಗದ ತೀವ್ರತೆ, ಚಿಕಿತ್ಸೆಯ ಯೋಜನೆಯ ನಿಖರತೆ, ಮತ್ತು ಸಹವರ್ತಿ ರೋಗಗಳ ಉಪಸ್ಥಿತಿಯನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ.
ಹೇಗಾದರೂ, ಯಾವುದೇ ಸಂದರ್ಭದಲ್ಲಿ, ಮಧುಮೇಹವನ್ನು ಆಸ್ಪತ್ರೆಗೆ ತರಲು ಸಾಧ್ಯವಿದೆ ಎಂದು ರೋಗಿಯ ವಾತಾವರಣವು ತಿಳಿದಿರಬೇಕು. ಅನಾರೋಗ್ಯದ ವ್ಯಕ್ತಿಯ ದೇಹಕ್ಕೆ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಏಕರೂಪವಾಗಿ ಸೇವಿಸುವುದು ಮುಖ್ಯ ಅವಶ್ಯಕತೆಯಾಗಿದೆ. ಆದ್ದರಿಂದ, ಸರಿಯಾದ ಆಹಾರವನ್ನು ಯಾವುದೇ ಚಿಕಿತ್ಸೆಯ ಆಧಾರವೆಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ. ಇದಲ್ಲದೆ, ಅವರು ಕ್ರೀಡೆಗಳನ್ನು ಆಡಬೇಕಿದೆ, ಆದರೆ ಮಿತವಾಗಿ. ಮಧುಮೇಹಿಗಳಿಗೆ ಯೋಗವು ತುಂಬಾ ಉಪಯುಕ್ತ ಕ್ರೀಡೆಯಾಗಿದೆ.
ಮಧುಮೇಹಕ್ಕೆ ಆಹಾರದ criptions ಷಧಿಗಳನ್ನು ನೀವು ನಿರ್ಲಕ್ಷಿಸಿದರೆ, ಕ್ಲಿನಿಕಲ್ ಕೋಮಾದ ಗೋಚರಿಸುವವರೆಗೂ ತೀವ್ರವಾದ ತೊಡಕುಗಳು ಉಂಟಾಗಬಹುದು. ಆಸ್ಪತ್ರೆಗೆ ಮಧುಮೇಹವನ್ನು ಏನು ತರಬೇಕೆಂದು ನಿರ್ಧರಿಸುವ ಮೊದಲು, ಚಿಕಿತ್ಸಕ ಆಹಾರದ ಮುಖ್ಯ ತತ್ವಗಳೊಂದಿಗೆ ನೀವೇ ಪರಿಚಿತರಾಗಿರಬೇಕು:
- ಆಹಾರವು ಕಡಿಮೆ ಕಾರ್ಬ್ ಆಗಿರಬೇಕು, ಆದ್ದರಿಂದ ಚಾಕೊಲೇಟ್, ಮಿಠಾಯಿ, ಐಸ್ ಕ್ರೀಮ್, ಸಕ್ಕರೆ ಮತ್ತು ಯಾವುದೇ ಸಿಹಿತಿಂಡಿಗಳನ್ನು ತಿನ್ನಲು ನಿಷೇಧಿಸಲಾಗಿದೆ. ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ, ನಿಷೇಧಿತ ಉತ್ಪನ್ನಗಳ ಕನಿಷ್ಠ ಪ್ರಮಾಣವನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ, ಆದರೆ ಆಸ್ಪತ್ರೆಯ ವ್ಯವಸ್ಥೆಯಲ್ಲಿ ಅಲ್ಲ.
- ಹರಡುವ ಆಹಾರಗಳು ಜೀವಸತ್ವಗಳ ಲೋಡಿಂಗ್ ಪ್ರಮಾಣವನ್ನು ಹೊಂದಿರಬೇಕು.
- ಕಡಿಮೆ ಕ್ಯಾಲೋರಿ, ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಆಹಾರಗಳು ಉತ್ತಮ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ಗೆ ಕಡಲಕಳೆ ತುಂಬಾ ಉಪಯುಕ್ತವಾಗಿದೆ.
- ಡೈರಿ ಉತ್ಪನ್ನಗಳು ಮತ್ತು ಹಾಲು, ಹಾಗೆಯೇ ಅವುಗಳಿಂದ ತಯಾರಿಸಿದ ಭಕ್ಷ್ಯಗಳು ಸೂಕ್ತವಾಗಿವೆ. ಈ ವರ್ಗದ ಉತ್ಪನ್ನಗಳನ್ನು ಕಡ್ಡಾಯ ಮಧುಮೇಹ ಮೆನುವಿನಲ್ಲಿ ಸೇರಿಸಬೇಕು.
ಸರಳ ನಿಯಮಗಳು ರೋಗಿಯನ್ನು ಶೀಘ್ರವಾಗಿ ಚೇತರಿಸಿಕೊಳ್ಳಲು ಮತ್ತು ಮನೆಗೆ ಹೋಗಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಈ ಲೇಖನದ ವೀಡಿಯೊವು ಮಧುಮೇಹದೊಂದಿಗೆ ಏನು ತಿನ್ನಬೇಕೆಂದು ನಿಮಗೆ ತಿಳಿಸುತ್ತದೆ.
ಸೂಜಿ ಸೆಟ್ಟಿಂಗ್
- ಬಿಸಾಡಬಹುದಾದ ಸೂಜಿಯನ್ನು ಅದರ ಪ್ಯಾಕೇಜಿಂಗ್ನಿಂದ ತೆಗೆದುಹಾಕಿ. ಸೂಜಿಯಿಂದ ಕ್ಯಾಪ್ ಅನ್ನು ತೆಗೆದುಹಾಕಬೇಡಿ!
- ಸೂಜಿಯ ಹೊರಗಿನ ಕ್ಯಾಪ್ನಿಂದ ರಕ್ಷಣಾತ್ಮಕ ಸ್ಟಿಕ್ಕರ್ ಅನ್ನು ತೆಗೆದುಹಾಕಿ.
- ಸಿರಿಂಜ್ ಪೆನ್ನಿನ ಜೋಡಿಸಲಾದ ಭಾಗಕ್ಕೆ ಸೂಜಿಯೊಂದಿಗೆ ಕ್ಯಾಪ್ ಅನ್ನು ಸ್ಕ್ರೂ ಮಾಡಿ.

ಕಾರ್ಟ್ರಿಡ್ಜ್ನಿಂದ ಗಾಳಿಯನ್ನು ತೆಗೆದುಹಾಕಲಾಗುತ್ತಿದೆ
- ಕೈಗಳನ್ನು ಸೋಪ್ ಮತ್ತು ನೀರಿನಿಂದ ಚೆನ್ನಾಗಿ ತೊಳೆಯಿರಿ.
- ಸಿರಿಂಜ್ ಪೆನ್ನಿನ ಹೊರಗಿನ ಸೂಜಿ ಕ್ಯಾಪ್ ತೆಗೆದುಹಾಕಿ ಮತ್ತು ಅದನ್ನು ಪಕ್ಕಕ್ಕೆ ಇರಿಸಿ. ಸೂಜಿಯ ಆಂತರಿಕ ಕ್ಯಾಪ್ ಅನ್ನು ಎಚ್ಚರಿಕೆಯಿಂದ ತೆಗೆದುಹಾಕಿ.

- ಪ್ರಚೋದಕ ಗುಂಡಿಯನ್ನು ಎಳೆಯುವ ಮೂಲಕ ಮತ್ತು ಅದನ್ನು ತಿರುಗಿಸುವ ಮೂಲಕ ಇಂಜೆಕ್ಷನ್ ಪ್ರಮಾಣವನ್ನು 4 ಘಟಕಗಳಿಗೆ (ಹೊಸ ಕಾರ್ಟ್ರಿಡ್ಜ್ಗಾಗಿ) ಹೊಂದಿಸಿ. ಇನ್ಸುಲಿನ್ನ ಅಗತ್ಯ ಪ್ರಮಾಣವನ್ನು ಪ್ರದರ್ಶನ ವಿಂಡೋದಲ್ಲಿ ಡ್ಯಾಶ್ ಸೂಚಕದೊಂದಿಗೆ ಸಂಯೋಜಿಸಬೇಕು (ಕೆಳಗಿನ ಅಂಕಿ ನೋಡಿ).

- ಸಿರಿಂಜ್ ಪೆನ್ ಅನ್ನು ಸೂಜಿಯೊಂದಿಗೆ ಹಿಡಿದಿಟ್ಟುಕೊಳ್ಳುವಾಗ, ಇನ್ಸುಲಿನ್ ಕಾರ್ಟ್ರಿಡ್ಜ್ ಅನ್ನು ನಿಮ್ಮ ಬೆರಳಿನಿಂದ ಲಘುವಾಗಿ ಸ್ಪರ್ಶಿಸಿ ಇದರಿಂದ ಗಾಳಿಯ ಗುಳ್ಳೆಗಳು ಏರುತ್ತವೆ. ಸಿರಿಂಜ್ ಪೆನ್ನ ಪ್ರಾರಂಭ ಬಟನ್ ಒತ್ತಿ. ಸೂಜಿಯ ಮೇಲೆ ಒಂದು ಹನಿ ಇನ್ಸುಲಿನ್ ಕಾಣಿಸಿಕೊಳ್ಳಬೇಕು. ಇದರರ್ಥ ಗಾಳಿಯು ಹೊರಗಿದೆ ಮತ್ತು ನೀವು ಇಂಜೆಕ್ಷನ್ ಮಾಡಬಹುದು.

ಸೂಜಿಯ ತುದಿಯಲ್ಲಿರುವ ಹನಿ ಕಾಣಿಸದಿದ್ದರೆ, ನೀವು ಪ್ರದರ್ಶನದಲ್ಲಿ 1 ಘಟಕವನ್ನು ಹೊಂದಿಸಬೇಕಾಗಿದೆ, ಕಾರ್ಟ್ರಿಡ್ಜ್ ಅನ್ನು ನಿಮ್ಮ ಬೆರಳಿನಿಂದ ಟ್ಯಾಪ್ ಮಾಡಿ ಇದರಿಂದ ಗಾಳಿ ಏರುತ್ತದೆ ಮತ್ತು ಪ್ರಾರಂಭ ಗುಂಡಿಯನ್ನು ಮತ್ತೆ ಒತ್ತಿರಿ. ಅಗತ್ಯವಿದ್ದರೆ, ಈ ವಿಧಾನವನ್ನು ಹಲವಾರು ಬಾರಿ ಪುನರಾವರ್ತಿಸಿ ಅಥವಾ ಆರಂಭದಲ್ಲಿ ಹೆಚ್ಚಿನ ಘಟಕಗಳನ್ನು ಪ್ರದರ್ಶನದಲ್ಲಿ ಹೊಂದಿಸಿ (ಗಾಳಿಯ ಗುಳ್ಳೆ ದೊಡ್ಡದಾಗಿದ್ದರೆ).
ಸೂಜಿಯ ಕೊನೆಯಲ್ಲಿ ಒಂದು ಹನಿ ಇನ್ಸುಲಿನ್ ಕಾಣಿಸಿಕೊಂಡ ತಕ್ಷಣ, ನೀವು ಮುಂದಿನ ಹಂತಕ್ಕೆ ಮುಂದುವರಿಯಬಹುದು.
ಚುಚ್ಚುಮದ್ದಿನ ಮೊದಲು ಕಾರ್ಟ್ರಿಡ್ಜ್ನಿಂದ ಗಾಳಿಯ ಗುಳ್ಳೆಗಳನ್ನು ಯಾವಾಗಲೂ ಬಿಡಿ! ಇನ್ಸುಲಿನ್ ಡೋಸ್ನ ಹಿಂದಿನ ಭಾಗದಲ್ಲಿ ನೀವು ಈಗಾಗಲೇ ಗಾಳಿಯನ್ನು ಬೀಸಿದ್ದರೂ ಸಹ, ಮುಂದಿನ ಚುಚ್ಚುಮದ್ದಿನ ಮೊದಲು ನೀವು ಅದೇ ರೀತಿ ಮಾಡಬೇಕಾಗುತ್ತದೆ! ಈ ಸಮಯದಲ್ಲಿ, ಗಾಳಿಯು ಕಾರ್ಟ್ರಿಡ್ಜ್ಗೆ ಪ್ರವೇಶಿಸಬಹುದು.
ಡೋಸ್ ಸೆಟ್ಟಿಂಗ್
- ನಿಮ್ಮ ವೈದ್ಯರು ಸೂಚಿಸಿರುವ ಚುಚ್ಚುಮದ್ದಿನ ಪ್ರಮಾಣವನ್ನು ಆರಿಸಿ.

ಪ್ರಾರಂಭ ಗುಂಡಿಯನ್ನು ಎಳೆದರೆ, ನೀವು ಅದನ್ನು ಡೋಸೇಜ್ ಆಯ್ಕೆ ಮಾಡಲು ತಿರುಗಿಸಲು ಪ್ರಾರಂಭಿಸಿದ್ದೀರಿ, ಮತ್ತು ಇದ್ದಕ್ಕಿದ್ದಂತೆ ಅದು ತಿರುಗಿತು, ತಿರುಗಿತು ಮತ್ತು ನಿಂತುಹೋಯಿತು - ಇದರರ್ಥ ನೀವು ಕಾರ್ಟ್ರಿಡ್ಜ್ನಲ್ಲಿ ಉಳಿದಿರುವುದಕ್ಕಿಂತ ದೊಡ್ಡದಾದ ಡೋಸ್ ಅನ್ನು ಆಯ್ಕೆ ಮಾಡಲು ಪ್ರಯತ್ನಿಸುತ್ತಿದ್ದೀರಿ.
ಇನ್ಸುಲಿನ್ ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ ಆಯ್ಕೆ
ದೇಹದ ವಿವಿಧ ಪ್ರದೇಶಗಳು ತಮ್ಮದೇ ಆದ rate ಷಧವನ್ನು ರಕ್ತಕ್ಕೆ ಹೀರಿಕೊಳ್ಳುವ ಪ್ರಮಾಣವನ್ನು ಹೊಂದಿವೆ. ಅತ್ಯಂತ ಬೇಗನೆ, ಇನ್ಸುಲಿನ್ ಹೊಟ್ಟೆಗೆ ಪರಿಚಯಿಸಿದಾಗ ರಕ್ತವನ್ನು ಪ್ರವೇಶಿಸುತ್ತದೆ. ಆದ್ದರಿಂದ, ಹೊಟ್ಟೆಯ ಮೇಲಿನ ಚರ್ಮದ ಮಡಿಲಿಗೆ ಶಾರ್ಟ್-ಆಕ್ಟಿಂಗ್ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಚುಚ್ಚುಮದ್ದು ಮಾಡಲು ಮತ್ತು ಭುಜದ ತೊಡೆಯ, ಪೃಷ್ಠದ ಅಥವಾ ಡೆಲ್ಟಾಯ್ಡ್ ಸ್ನಾಯುವಿನೊಳಗೆ ದೀರ್ಘಕಾಲ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಚುಚ್ಚುಮದ್ದು ಮಾಡಲು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
 ಪ್ರತಿಯೊಂದು ಪ್ರದೇಶವು ದೊಡ್ಡ ಪ್ರದೇಶವನ್ನು ಹೊಂದಿದೆ, ಆದ್ದರಿಂದ ಅದೇ ಪ್ರದೇಶದ ವಿವಿಧ ಹಂತಗಳಲ್ಲಿ ಮತ್ತೆ ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದನ್ನು ಮಾಡಲು ಸಾಧ್ಯವಿದೆ (ಸ್ಪಷ್ಟತೆಗಾಗಿ ಚುಚ್ಚುಮದ್ದಿನ ತಾಣಗಳನ್ನು ಚುಕ್ಕೆಗಳಿಂದ ತೋರಿಸಲಾಗುತ್ತದೆ). ನೀವು ಅದೇ ಸ್ಥಳದಲ್ಲಿ ಮತ್ತೆ ಇರಿತ ಮಾಡಿದರೆ, ಚರ್ಮದ ಕೆಳಗೆ ಒಂದು ಮುದ್ರೆಯು ರೂಪುಗೊಳ್ಳಬಹುದು ಅಥವಾ ಲಿಪೊಡಿಸ್ಟ್ರೋಫಿ ಸಂಭವಿಸುತ್ತದೆ.
ಪ್ರತಿಯೊಂದು ಪ್ರದೇಶವು ದೊಡ್ಡ ಪ್ರದೇಶವನ್ನು ಹೊಂದಿದೆ, ಆದ್ದರಿಂದ ಅದೇ ಪ್ರದೇಶದ ವಿವಿಧ ಹಂತಗಳಲ್ಲಿ ಮತ್ತೆ ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದನ್ನು ಮಾಡಲು ಸಾಧ್ಯವಿದೆ (ಸ್ಪಷ್ಟತೆಗಾಗಿ ಚುಚ್ಚುಮದ್ದಿನ ತಾಣಗಳನ್ನು ಚುಕ್ಕೆಗಳಿಂದ ತೋರಿಸಲಾಗುತ್ತದೆ). ನೀವು ಅದೇ ಸ್ಥಳದಲ್ಲಿ ಮತ್ತೆ ಇರಿತ ಮಾಡಿದರೆ, ಚರ್ಮದ ಕೆಳಗೆ ಒಂದು ಮುದ್ರೆಯು ರೂಪುಗೊಳ್ಳಬಹುದು ಅಥವಾ ಲಿಪೊಡಿಸ್ಟ್ರೋಫಿ ಸಂಭವಿಸುತ್ತದೆ.
ಕಾಲಾನಂತರದಲ್ಲಿ, ಮುದ್ರೆಯು ಪರಿಹರಿಸುತ್ತದೆ, ಆದರೆ ಇದು ಸಂಭವಿಸುವವರೆಗೆ, ನೀವು ಈ ಹಂತದಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಚುಚ್ಚುಮದ್ದು ಮಾಡಬಾರದು (ಈ ಪ್ರದೇಶದಲ್ಲಿ ಅದು ಸಾಧ್ಯ, ಆದರೆ ಆ ಹಂತದಲ್ಲಿ ಅಲ್ಲ), ಇಲ್ಲದಿದ್ದರೆ ಇನ್ಸುಲಿನ್ ಸರಿಯಾಗಿ ಹೀರಲ್ಪಡುವುದಿಲ್ಲ.
ಲಿಪೊಡಿಸ್ಟ್ರೋಫಿ ಚಿಕಿತ್ಸೆ ನೀಡಲು ಹೆಚ್ಚು ಕಷ್ಟ. ಮುಂದಿನ ಲೇಖನದಿಂದ ನೀವು ಅವಳ ಚಿಕಿತ್ಸೆ ಎಷ್ಟು ನಿಖರವಾಗಿ ಕಲಿಯುವಿರಿ: http://diabet.biz/lipodistrofiya-pri-diabete.html
ಗಾಯದ ಅಂಗಾಂಶ, ಹಚ್ಚೆ ಚರ್ಮ, ಹಿಸುಕಿದ ಬಟ್ಟೆ ಅಥವಾ ಚರ್ಮದ ಕೆಂಪು ಪ್ರದೇಶಗಳಿಗೆ ಚುಚ್ಚಬೇಡಿ.
ಇನ್ಸುಲಿನ್ ಇಂಜೆಕ್ಷನ್
ಇನ್ಸುಲಿನ್ ನೀಡುವ ಅಲ್ಗಾರಿದಮ್ ಈ ಕೆಳಗಿನಂತಿರುತ್ತದೆ:
- ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ ಅನ್ನು ಆಲ್ಕೋಹಾಲ್ ಒರೆಸುವಿಕೆ ಅಥವಾ ನಂಜುನಿರೋಧಕ (ಉದಾ., ಕುಟಾಸೆಪ್ಟ್) ನೊಂದಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಿ. ಚರ್ಮ ಒಣಗಲು ಕಾಯಿರಿ.
- ಹೆಬ್ಬೆರಳು ಮತ್ತು ತೋರುಬೆರಳಿನಿಂದ (ಮೇಲಾಗಿ ಈ ಬೆರಳುಗಳಿಂದ ಮಾತ್ರ, ಮತ್ತು ಸ್ನಾಯು ಅಂಗಾಂಶವನ್ನು ಸೆರೆಹಿಡಿಯಲು ಸಾಧ್ಯವಾಗುವುದಿಲ್ಲ), ಚರ್ಮವನ್ನು ವಿಶಾಲವಾಗಿ ಮಡಚಿಕೊಳ್ಳಿ.

- 4-8 ಮಿಮೀ ಉದ್ದದ ಸೂಜಿಯನ್ನು ಬಳಸಿದರೆ ಅಥವಾ 10-12 ಮಿಮೀ ಸೂಜಿಯನ್ನು ಬಳಸಿದರೆ 45 of ಕೋನದಲ್ಲಿ ಸಿರಿಂಜ್ ಪೆನ್ನ ಸೂಜಿಯನ್ನು ಚರ್ಮದ ಮಡಕ್ಕೆ ಲಂಬವಾಗಿ ಸೇರಿಸಿ. ಸೂಜಿ ಸಂಪೂರ್ಣವಾಗಿ ಚರ್ಮವನ್ನು ಪ್ರವೇಶಿಸಬೇಕು.

ಸಾಕಷ್ಟು ದೇಹದ ಕೊಬ್ಬನ್ನು ಹೊಂದಿರುವ ವಯಸ್ಕರು, 4-5 ಮಿಮೀ ಉದ್ದದ ಸೂಜಿಯನ್ನು ಬಳಸುವಾಗ, ಚರ್ಮವನ್ನು ಕ್ರೀಸ್ಗೆ ತೆಗೆದುಕೊಳ್ಳಲು ಸಾಧ್ಯವಿಲ್ಲ.
- ಸಿರಿಂಜ್ ಪೆನ್ನ ಪ್ರಾರಂಭ ಬಟನ್ ಒತ್ತಿರಿ (ಒತ್ತಿರಿ!). ಒತ್ತುವುದು ತೀಕ್ಷ್ಣವಾಗಿರದೆ ನಯವಾಗಿರಬೇಕು. ಆದ್ದರಿಂದ ಅಂಗಾಂಶಗಳಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಉತ್ತಮವಾಗಿ ವಿತರಿಸಲ್ಪಡುತ್ತದೆ.
- ಇಂಜೆಕ್ಷನ್ ಪೂರ್ಣಗೊಂಡ ನಂತರ, ಒಂದು ಕ್ಲಿಕ್ ಅನ್ನು ಕೇಳಿ (ಡೋಸ್ ಸೂಚಕವನ್ನು “0” ಮೌಲ್ಯದೊಂದಿಗೆ ಜೋಡಿಸಲಾಗಿದೆ ಎಂದು ಇದು ಸೂಚಿಸುತ್ತದೆ, ಅಂದರೆ ಆಯ್ದ ಡೋಸ್ ಅನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ನಮೂದಿಸಲಾಗಿದೆ). ಪ್ರಾರಂಭದ ಗುಂಡಿಯಿಂದ ನಿಮ್ಮ ಹೆಬ್ಬೆರಳನ್ನು ತೆಗೆದುಹಾಕಲು ಮತ್ತು ಚರ್ಮದ ಮಡಿಕೆಗಳಿಂದ ಸೂಜಿಯನ್ನು ತೆಗೆದುಹಾಕಲು ಹೊರದಬ್ಬಬೇಡಿ. ಕನಿಷ್ಠ 6 ಸೆಕೆಂಡುಗಳವರೆಗೆ (ಮೇಲಾಗಿ 10 ಸೆಕೆಂಡುಗಳು) ಈ ಸ್ಥಾನದಲ್ಲಿ ಉಳಿಯುವುದು ಅವಶ್ಯಕ.
ಪ್ರಾರಂಭ ಬಟನ್ ಕೆಲವೊಮ್ಮೆ ಪುಟಿಯಬಹುದು. ಇದು ಭಯಾನಕವಲ್ಲ. ಮುಖ್ಯ ವಿಷಯವೆಂದರೆ ಇನ್ಸುಲಿನ್ ನೀಡುವಾಗ, ಗುಂಡಿಯನ್ನು ಕ್ಲ್ಯಾಂಪ್ ಮಾಡಿ ಕನಿಷ್ಠ 6 ಸೆಕೆಂಡುಗಳ ಕಾಲ ಹಿಡಿದಿಡಲಾಗುತ್ತದೆ.
- ಇನ್ಸುಲಿನ್ ಚುಚ್ಚಲಾಗುತ್ತದೆ. ಚರ್ಮದ ಕೆಳಗೆ ಸೂಜಿಯನ್ನು ತೆಗೆದ ನಂತರ, ಒಂದೆರಡು ಹನಿ ಇನ್ಸುಲಿನ್ ಸೂಜಿಯ ಮೇಲೆ ಉಳಿಯಬಹುದು, ಮತ್ತು ಚರ್ಮದ ಮೇಲೆ ಒಂದು ಹನಿ ರಕ್ತ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಇದು ಸಾಮಾನ್ಯ ಘಟನೆ. ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ ಅನ್ನು ನಿಮ್ಮ ಬೆರಳಿನಿಂದ ಸ್ವಲ್ಪ ಸಮಯದವರೆಗೆ ಹಿಡಿದುಕೊಳ್ಳಿ.
- ಹೊರಗಿನ ಕ್ಯಾಪ್ (ದೊಡ್ಡ ಕ್ಯಾಪ್) ಅನ್ನು ಸೂಜಿಯ ಮೇಲೆ ಹಾಕಿ. ಹೊರಗಿನ ಕ್ಯಾಪ್ ಅನ್ನು ಹಿಡಿದಿಟ್ಟುಕೊಳ್ಳುವಾಗ, ಸಿರಿಂಜ್ ಪೆನ್ನಿಂದ ಅದನ್ನು (ಒಳಗೆ ಸೂಜಿಯೊಂದಿಗೆ) ತಿರುಗಿಸಿ. ನಿಮ್ಮ ಕೈಗಳಿಂದ ಸೂಜಿಯನ್ನು ಗ್ರಹಿಸಬೇಡಿ, ಕ್ಯಾಪ್ನಲ್ಲಿ ಮಾತ್ರ!

- ಸೂಜಿಯೊಂದಿಗೆ ಕ್ಯಾಪ್ ಅನ್ನು ವಿಲೇವಾರಿ ಮಾಡಿ.
- ಸಿರಿಂಜ್ ಪೆನ್ನ ಕ್ಯಾಪ್ ಮೇಲೆ ಹಾಕಿ.
ಸಿರಿಂಜ್ ಪೆನ್ ಬಳಸಿ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಹೇಗೆ ಚುಚ್ಚುಮದ್ದು ಮಾಡುವುದು ಎಂಬುದರ ಕುರಿತು ವೀಡಿಯೊವನ್ನು ವೀಕ್ಷಿಸಲು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ. ಇದು ಇಂಜೆಕ್ಷನ್ ಮಾಡುವ ಹಂತಗಳನ್ನು ಮಾತ್ರವಲ್ಲ, ಸಿರಿಂಜ್ ಪೆನ್ ಬಳಸುವಾಗ ಕೆಲವು ಪ್ರಮುಖ ಸೂಕ್ಷ್ಮ ವ್ಯತ್ಯಾಸಗಳನ್ನು ಸಹ ವಿವರಿಸುತ್ತದೆ.
ಕಾರ್ಟ್ರಿಡ್ಜ್ನಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಶೇಷವನ್ನು ಪರಿಶೀಲಿಸಲಾಗುತ್ತಿದೆ
ಕಾರ್ಟ್ರಿಡ್ಜ್ನಲ್ಲಿ ಪ್ರತ್ಯೇಕ ಪ್ರಮಾಣದ ಪ್ರಮಾಣವಿದೆ, ಅದು ಎಷ್ಟು ಇನ್ಸುಲಿನ್ ಉಳಿದಿದೆ ಎಂಬುದನ್ನು ತೋರಿಸುತ್ತದೆ (ಭಾಗವಾಗಿದ್ದರೆ, ಕಾರ್ಟ್ರಿಡ್ಜ್ನ ಎಲ್ಲಾ ವಿಷಯಗಳನ್ನು ಚುಚ್ಚಲಾಗುವುದಿಲ್ಲ).
ರಬ್ಬರ್ ಪಿಸ್ಟನ್ ಉಳಿದಿರುವ ಪ್ರಮಾಣದಲ್ಲಿ ಬಿಳಿ ರೇಖೆಯಲ್ಲಿದ್ದರೆ (ಕೆಳಗಿನ ಅಂಕಿ ನೋಡಿ), ಇದರರ್ಥ ಎಲ್ಲಾ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಬಳಸಲಾಗಿದೆ ಮತ್ತು ಕಾರ್ಟ್ರಿಡ್ಜ್ ಅನ್ನು ಹೊಸದರೊಂದಿಗೆ ಬದಲಾಯಿಸಬೇಕು.

ನೀವು ಭಾಗಗಳಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಅನ್ನು ನೀಡಬಹುದು. ಉದಾಹರಣೆಗೆ, ಕಾರ್ಟ್ರಿಡ್ಜ್ನಲ್ಲಿರುವ ಗರಿಷ್ಠ ಪ್ರಮಾಣವು 60 ಘಟಕಗಳು, ಮತ್ತು 20 ಘಟಕಗಳನ್ನು ನಮೂದಿಸಬೇಕು. ಒಂದು ಕಾರ್ಟ್ರಿಡ್ಜ್ 3 ಬಾರಿ ಸಾಕು ಎಂದು ಅದು ತಿರುಗುತ್ತದೆ.
ಒಂದು ಸಮಯದಲ್ಲಿ 60 ಕ್ಕೂ ಹೆಚ್ಚು ಘಟಕಗಳನ್ನು ನಮೂದಿಸುವುದು ಅಗತ್ಯವಿದ್ದರೆ (ಉದಾಹರಣೆಗೆ, 90 ಘಟಕಗಳು), ನಂತರ 60 ಘಟಕಗಳ ಸಂಪೂರ್ಣ ಕಾರ್ಟ್ರಿಡ್ಜ್ ಅನ್ನು ಮೊದಲು ಪರಿಚಯಿಸಲಾಗುತ್ತದೆ, ನಂತರ ಹೊಸ ಕಾರ್ಟ್ರಿಡ್ಜ್ನಿಂದ ಇನ್ನೂ 30 ಘಟಕಗಳನ್ನು ಪರಿಚಯಿಸಲಾಗುತ್ತದೆ. ಪ್ರತಿ ಅಳವಡಿಕೆಯಲ್ಲೂ ಸೂಜಿ ಹೊಸದಾಗಿರಬೇಕು! ಮತ್ತು ಕಾರ್ಟ್ರಿಡ್ಜ್ನಿಂದ ಗಾಳಿಯ ಗುಳ್ಳೆಗಳನ್ನು ಬಿಡುಗಡೆ ಮಾಡುವ ವಿಧಾನವನ್ನು ಕೈಗೊಳ್ಳಲು ಮರೆಯಬೇಡಿ.
ಮಧುಮೇಹಕ್ಕೆ ಆಹಾರವನ್ನು ಸರಿಯಾಗಿ ತಯಾರಿಸುವುದು: ನೀವು ಏನು ತಿನ್ನಬಹುದು ಮತ್ತು ಏನು ಮಾಡಬಾರದು?
ಮಧುಮೇಹವು ಗುಣಪಡಿಸಲಾಗದ ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರದ ರೋಗಶಾಸ್ತ್ರವಾಗಿದ್ದು ಅದು ಗಂಭೀರ ಪರಿಣಾಮಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ ಮತ್ತು ಜೀವಿತಾವಧಿಯನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
ಸಾಮಾನ್ಯವಾಗಿ, ಅಂತಹ ಕಾಯಿಲೆಯೊಂದಿಗೆ, drug ಷಧಿ ಚಿಕಿತ್ಸೆಯನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ. ಆದರೆ ವ್ಯಕ್ತಿಯು ಆಹಾರವನ್ನು ಅನುಸರಿಸದಿದ್ದರೆ ಫಾರ್ಮಸಿ drugs ಷಧಿಗಳ ಚಿಕಿತ್ಸೆಯು ಅಪೇಕ್ಷಿತ ಫಲಿತಾಂಶವನ್ನು ನೀಡುವುದಿಲ್ಲ.
ಮಧುಮೇಹದಿಂದ ಯಾವ ಆಹಾರವನ್ನು ಸೇವಿಸಬಹುದು ಮತ್ತು ಯಾವ ಆಹಾರವನ್ನು ಸೇವಿಸಲಾಗುವುದಿಲ್ಲ ಎಂಬುದನ್ನು ರೋಗಿಯು ಅರ್ಥಮಾಡಿಕೊಳ್ಳುವುದು ಬಹಳ ಮುಖ್ಯ.
ಮೊದಲ ಮತ್ತು ಎರಡನೆಯ ರೂಪದ ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯ ಪೌಷ್ಠಿಕಾಂಶವು ಒಂದು ಪ್ರಮುಖ ಅಂಶವಾಗಿದೆ. ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ, ರೋಗಶಾಸ್ತ್ರವನ್ನು ಆಹಾರದಿಂದ ಗುಣಪಡಿಸಬಹುದು.
ಆರೋಗ್ಯಕರ ಆಹಾರವನ್ನು ಸೇವಿಸುವುದರಿಂದ ಹೃದಯ ಮತ್ತು ನಾಳೀಯ ಕಾಯಿಲೆಯ ಸಾಧ್ಯತೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಬಹುದು.
ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ನೆಫ್ರೋಪತಿ ಮತ್ತು ಮೂತ್ರಪಿಂಡದ ವೈಫಲ್ಯವು ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರೀಯ ಅಸ್ವಸ್ಥತೆಯ ಸಾಮಾನ್ಯ ತೊಡಕುಗಳಾಗಿವೆ. ನೀವು ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಕಡಿಮೆ ಮಾಡುವ ಅಥವಾ ಪರಿಣಾಮ ಬೀರದ ಆಹಾರವನ್ನು ಸೇವಿಸಿದರೆ, ಹೆಚ್ಚುವರಿ ಕೊಲೆಸ್ಟ್ರಾಲ್ ಅನ್ನು ತೆಗೆದುಹಾಕಿ, ರಕ್ತನಾಳಗಳನ್ನು ಬಲಪಡಿಸಿದರೆ ಮತ್ತು ಹೃದಯದ ಕಾರ್ಯವನ್ನು ಸುಧಾರಿಸಿದರೆ ಈ ರೋಗಶಾಸ್ತ್ರವನ್ನು ಸುಲಭವಾಗಿ ತಡೆಯಬಹುದು.
ಮೆನು ಕಂಪೈಲ್ ಮಾಡುವಾಗ, ತಜ್ಞರ ಅಂತಹ ಶಿಫಾರಸುಗಳನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳಬೇಕು:
- ಕ್ಯಾಲೋರಿ ಸೇವನೆಯು ದೇಹದ ಶಕ್ತಿಯ ಬಳಕೆಗೆ ಅನುಗುಣವಾಗಿರಬೇಕು. ಬ್ರೆಡ್ ಘಟಕಗಳನ್ನು ಎಣಿಸುವುದು ಮುಖ್ಯ,
- ಪೋಷಣೆ ವೈವಿಧ್ಯಮಯವಾಗಿರಬೇಕು,
- ಬೆಳಗಿನ ಉಪಾಹಾರ ಪೂರ್ಣವಾಗಿರಬೇಕು,
- ಮಧುಮೇಹ ಆಹಾರವನ್ನು ಬಳಸಿ.
- ಸಿಹಿತಿಂಡಿಗಳ ಬಳಕೆಯನ್ನು ಮಿತಿಗೊಳಿಸಿ,
- ಪ್ರತಿ meal ಟಕ್ಕೂ ಮೊದಲು ನೀವು ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸಲು ತರಕಾರಿ ಸಲಾಡ್ ತಿನ್ನಬೇಕು,
- ಆಹಾರದಿಂದ ಸಕ್ಕರೆಯನ್ನು ಹೆಚ್ಚಿಸುವ ಆಹಾರ ಮತ್ತು ಪಾನೀಯಗಳನ್ನು ಹೊರಗಿಡಿ.

ಅನೇಕ ರೋಗಿಗಳು, ನಿರಂತರ ಆಹಾರ ಪದ್ಧತಿಯ ಅಗತ್ಯತೆಯ ಬಗ್ಗೆ ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರಿಂದ ಕೇಳಿದ ನಂತರ ಅಸಮಾಧಾನಗೊಂಡಿದ್ದಾರೆ. ಮಧುಮೇಹಿಗಳು ತಮ್ಮನ್ನು ತೀವ್ರವಾಗಿ ಗುಡಿಗಳಿಗೆ ಸೀಮಿತಗೊಳಿಸಬೇಕಾಗುತ್ತದೆ ಎಂದು ಭಾವಿಸುತ್ತಾರೆ. ವಾಸ್ತವವಾಗಿ, ರೋಗಶಾಸ್ತ್ರದೊಂದಿಗೆ, ಅನೇಕ ಭಕ್ಷ್ಯಗಳನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ.
ಈ ಉತ್ಪನ್ನಗಳ ಬಳಕೆಯು ತೂಕವನ್ನು ಸರಿಹೊಂದಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಅಲ್ಲದೆ, ಆಹಾರವು ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾದ ಆಗಾಗ್ಗೆ ದಾಳಿಯನ್ನು ನಿವಾರಿಸುತ್ತದೆ ಮತ್ತು ತಡೆಯುತ್ತದೆ.
ಹಲವಾರು ಉತ್ಪನ್ನಗಳಿವೆ, ಇದರ ಬಳಕೆಯು ಗ್ಲೂಕೋಸ್, ಕೊಲೆಸ್ಟ್ರಾಲ್ ಅನ್ನು ಹೆಚ್ಚಿಸಲು ಮತ್ತು ರಕ್ತನಾಳಗಳ ಸ್ಥಿತಿಯನ್ನು ಹದಗೆಡಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿರುವ ಜನರಿಗೆ ತಿನ್ನಲು ನಿಷೇಧಿಸಲಾಗಿದೆ.
ಮಧುಮೇಹವು ಬೆಂಕಿಯಂತೆ ಈ ಪರಿಹಾರಕ್ಕೆ ಹೆದರುತ್ತದೆ!
ಅರ್ಜಿ ಸಲ್ಲಿಸುವುದು ಮಾತ್ರ ಅಗತ್ಯ.
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯು ಸಾಕಷ್ಟು ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದಿಸುವುದನ್ನು ನಿಲ್ಲಿಸಿದರೆ, ಅಥವಾ ಜೀವಕೋಶಗಳು ಇನ್ನು ಮುಂದೆ ಹಾರ್ಮೋನ್ ಅನ್ನು ಹೀರಿಕೊಳ್ಳುವುದಿಲ್ಲವಾದರೆ, ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ಸಿಹಿ ಸೋಡಾ, ಅಂಗಡಿ ರಸ, ಕ್ವಾಸ್ ಮತ್ತು ಬಲವಾದ ಕಪ್ಪು ಚಹಾವನ್ನು ಕುಡಿಯುವುದನ್ನು ನಿಷೇಧಿಸಲಾಗಿದೆ.
ಅಲ್ಲದೆ, ತಜ್ಞರು ಸ್ವಲ್ಪ ಮದ್ಯಪಾನ ಮಾಡಲು ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ. ಖನಿಜಯುಕ್ತ ನೀರು, ನೈಸರ್ಗಿಕ ರಸಗಳು, ಹಣ್ಣಿನ ಪಾನೀಯಗಳು ಮತ್ತು ಹಣ್ಣಿನ ಪಾನೀಯಗಳು, ಹಸಿರು ಚಹಾ, ಜೆಲ್ಲಿ, ಕಷಾಯ ಮತ್ತು ಗಿಡಮೂಲಿಕೆಗಳ ಆಧಾರಿತ ಕಷಾಯ, ಕಡಿಮೆ ಕೊಬ್ಬಿನಂಶದ ಹುಳಿ-ಹಾಲಿನ ಉತ್ಪನ್ನಗಳನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ.
ಆರೋಗ್ಯಕರ ಆಹಾರವನ್ನು ಸೇವಿಸುವುದರಿಂದ ಹೃದಯ ಮತ್ತು ನಾಳೀಯ ಕಾಯಿಲೆಯ ಸಾಧ್ಯತೆಯನ್ನು ಕಡಿಮೆ ಮಾಡಬಹುದು.
ಸಕ್ಕರೆ ಕಡಿಮೆ ಮಾಡುವ ಮಾತ್ರೆಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವ 1/3 ಜನರಲ್ಲಿ, ಆಹಾರಕ್ರಮದಲ್ಲಿ ಚಿಕಿತ್ಸೆಯನ್ನು ರದ್ದುಗೊಳಿಸಬಹುದು ಎಂದು ಅನುಭವ ತೋರಿಸುತ್ತದೆ. ಪೌಷ್ಠಿಕಾಂಶದ ನಿಯಮಗಳ ಅನುಸರಣೆ ನೀವು ಬಳಸುವ ations ಷಧಿಗಳ ಪ್ರಮಾಣವನ್ನು ಕಡಿಮೆ ಮಾಡಲು ಅನುಮತಿಸುತ್ತದೆ.
ಆಸ್ಪತ್ರೆಗೆ ಏನು ತೆಗೆದುಕೊಳ್ಳಬೇಕು?
ಸೈಟ್ನ ಪ್ರಿಯ ಓದುಗರನ್ನು ಸ್ವಾಗತಿಸಿ! ದೀರ್ಘಕಾಲದ ಕಾಯಿಲೆಗಳಿಂದ ಬಳಲುತ್ತಿರುವ ಎಲ್ಲ ಜನರಿಗೆ ಆಸಕ್ತಿಯುಂಟುಮಾಡುವ ವಿಷಯವನ್ನು ಇಂದು ನಾವು ಪರಿಗಣಿಸುತ್ತೇವೆ. ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನಲ್ಲಿ, ಒಳರೋಗಿಗಳ ಚಿಕಿತ್ಸೆಯನ್ನು ಇತರ ದೀರ್ಘಕಾಲದ ಕಾಯಿಲೆಗಳಿಗಿಂತ ಹೆಚ್ಚಾಗಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ರಷ್ಯನ್ನರು ವೈದ್ಯಕೀಯ ಸಂಸ್ಥೆಗಳಲ್ಲಿ ಚಿಕಿತ್ಸೆಯನ್ನು ಇಷ್ಟಪಡುವುದಿಲ್ಲ ಮತ್ತು ಅಂತಹ ಸಹಾಯವನ್ನು ನಿರಾಕರಿಸಲು ಸಾಧ್ಯವಿರುವ ಎಲ್ಲ ರೀತಿಯಲ್ಲಿ ಪ್ರಯತ್ನಿಸುತ್ತಿದ್ದಾರೆ. ಆದರೆ ವ್ಯರ್ಥ! ಮಧುಮೇಹದ ಸಂದರ್ಭದಲ್ಲಿ, ವಿಶೇಷ ಘಟಕದಲ್ಲಿ ಚಿಕಿತ್ಸೆಯನ್ನು ಅನೇಕ ಕಾರಣಗಳಿಗಾಗಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ.
- Drugs ಷಧಿಗಳ ಪ್ರಮಾಣವನ್ನು ಆಯ್ಕೆ ಮಾಡಲು / ಬದಲಾಯಿಸಲು ಅಥವಾ ಹೊಸ using ಷಧಿಗಳನ್ನು ಬಳಸಲು ಪ್ರಾರಂಭಿಸುವುದು ಸುಲಭ.
- ತಡವಾದ ತೊಡಕುಗಳ (ವೈದ್ಯಕೀಯ ಡ್ರಾಪ್ಪರ್ಗಳು, ಭೌತಚಿಕಿತ್ಸೆಯ) ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡಲು ವಿಶೇಷ ತಡೆಗಟ್ಟುವ ಕ್ರಮಗಳನ್ನು ಕೈಗೊಳ್ಳುವುದು.
- ಕಿರಿದಾದ ತಜ್ಞರ ಪೂರ್ಣ ಸಮಯದ ಪರೀಕ್ಷೆ, ಪ್ರಯೋಗಾಲಯ ಪರೀಕ್ಷೆಗಳು, ಹಾರ್ಡ್ವೇರ್ ಡಯಾಗ್ನೋಸ್ಟಿಕ್ಸ್ ಸೇರಿದಂತೆ ಸಮಗ್ರ ಪರೀಕ್ಷೆಯ ಸಾಧ್ಯತೆ.
- ರೋಗಕ್ಕೆ ತ್ವರಿತ ಪರಿಹಾರ.
- ಕಾನೂನುಬದ್ಧವಾಗಿ "ವಿಶ್ರಾಂತಿ" ಮತ್ತು ಶಕ್ತಿಯನ್ನು ಗಳಿಸುವ ಸಾಮರ್ಥ್ಯ, "ಸಹೋದ್ಯೋಗಿಗಳೊಂದಿಗೆ" ಚಾಟ್ ಮಾಡಿ, ಸುದ್ದಿಗಳನ್ನು ಕಂಡುಹಿಡಿಯಿರಿ.
- ಅಗತ್ಯ ದಾಖಲೆಗಳು (ಪಾಸ್ಪೋರ್ಟ್, ನೀತಿ) ಮತ್ತು ಅವುಗಳ ಫೋಟೋಕಾಪಿಗಳು. ವಿಕಲಾಂಗ ಯುವ ಮಧುಮೇಹಿಗಳ ಪೋಷಕರು ಪುನರ್ವಸತಿ ಕಾರ್ಯಕ್ರಮಗಳನ್ನು ಮರೆಯಬಾರದು.
- ಅಪೇಕ್ಷಿಸದ ಇನ್ಸುಲಿನ್ಗಳು, ಮಾತ್ರೆಗಳು, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮೀಟರ್, ಸಿರಿಂಜ್ ಪೆನ್ನುಗಳು, ಅಂದರೆ. ಮಧುಮೇಹ ನಿಯಂತ್ರಣಕ್ಕಾಗಿ ನೀವು ಮಾಡಲಾಗದ ಎಲ್ಲವೂ.
- ಕ್ಲಿನಿಕ್ನಿಂದ ಕಾರ್ಡ್ ತಯಾರಿಸಿ, ಕೊನೆಯ ಪರೀಕ್ಷೆಗಳು / ಆಸ್ಪತ್ರೆಗಳಿಂದ ಹೊರತೆಗೆಯಿರಿ, ಕೊನೆಯ ಚಿಕಿತ್ಸೆಯ ನಂತರ ಕಳೆದ ಅವಧಿಗೆ ಬಳಸಿದ ಎಲ್ಲಾ medicines ಷಧಿಗಳ ಹೆಸರನ್ನು ನೆನಪಿಡಿ. ಅಲರ್ಜಿಯ ಪ್ರತಿಕ್ರಿಯೆ ಅಥವಾ ವೈಯಕ್ತಿಕ ಅಸಹಿಷ್ಣುತೆಯನ್ನು ಗುರುತಿಸಿರುವ drugs ಷಧಿಗಳನ್ನು ಯಾವಾಗಲೂ ಬರೆಯಿರಿ.
- ಸ್ವಯಂ ನಿಯಂತ್ರಣದ ದಿನಚರಿ.
- ವೈಯಕ್ತಿಕ ಪರಿಕರಗಳು (ಟೂತ್ ಬ್ರಷ್, ಸೌಂದರ್ಯವರ್ಧಕಗಳು, ಬಾಚಣಿಗೆ, ಸ್ನಾನದ ಕಿಟ್, ರೇಜರ್ ಅವಶ್ಯಕತೆಗಳು, ಟಾಯ್ಲೆಟ್ ಪೇಪರ್, ಕರವಸ್ತ್ರ, ಇತ್ಯಾದಿ).
- ಕಟ್ಲರಿ (ಚೊಂಬು, ಕಪ್, ಚಮಚ / ಫೋರ್ಕ್).
- ಹಂಚಿದ ಶೌಚಾಲಯವನ್ನು ಬಳಸುವ ಅನುಕೂಲಕ್ಕಾಗಿ, ಶೌಚಾಲಯದಲ್ಲಿ ವಿಶೇಷ ಲೈನಿಂಗ್ ಖರೀದಿಸಿ, ಅವರು ಆಸ್ಪತ್ರೆಯಲ್ಲಿ ಉಳಿದುಕೊಳ್ಳುವುದನ್ನು ಹೆಚ್ಚು ಆರಾಮದಾಯಕವಾಗಿಸುತ್ತಾರೆ.
- ಆರಾಮದಾಯಕ ಬಟ್ಟೆಗಳು, ರಾತ್ರಿ ಸೂಟ್, ಚಪ್ಪಲಿಗಳು, ಬದಲಾಯಿಸಬಹುದಾದ ಒಳ ಉಡುಪು.
- ಮನರಂಜನೆ (ಟ್ಯಾಬ್ಲೆಟ್, ಪುಸ್ತಕ, ಲ್ಯಾಪ್ಟಾಪ್, ಇತ್ಯಾದಿ)
- ವೈಯಕ್ತಿಕ ಟವೆಲ್.
- ರೀಚಾರ್ಜ್, ಚಾರ್ಜಿಂಗ್ ಹೊಂದಿರುವ ಮೊಬೈಲ್ ಫೋನ್.
- ಮನೆಯಿಂದ ಆಹ್ಲಾದಕರ ವಸ್ತುಗಳು (ಫೋಟೋ, ಹೂದಾನಿ, ಮಕ್ಕಳ ಚಿತ್ರ).
- ಹಣ.
- ಹೆಡ್ಫೋನ್ಗಳು, ಇಯರ್ ಪ್ಲಗ್ಗಳು, ನೀವು ಮೌನವಾಗಿ ಮಾತ್ರ ಮಲಗಿದರೆ.
ನೀವು ಆಭರಣಗಳನ್ನು ಮತ್ತು ವಿಸ್ತಾರವಾದ ಬಟ್ಟೆಗಳನ್ನು ನಿಮ್ಮೊಂದಿಗೆ ತೆಗೆದುಕೊಳ್ಳಬಾರದು. ನೆನಪಿಡಿ, ಈ ಚಿಕಿತ್ಸೆಯು ತುಂಬಾ ತಾತ್ಕಾಲಿಕವಾಗಿದೆ, ಆದ್ದರಿಂದ ವಾರ್ಡ್ ಅನ್ನು ಮನೆಯ ಅಪಾರ್ಟ್ಮೆಂಟ್ ಆಗಿ ಪರಿವರ್ತಿಸುವುದು ಅನಿವಾರ್ಯವಲ್ಲ.
ಈಗ ಸಕ್ಕರೆ ಇಲ್ಲದೆ ವಿಶೇಷವಾಗಿ ತಯಾರಿಸಲಾದ ಬಹಳಷ್ಟು ಉತ್ಪನ್ನಗಳಿವೆ. "ಡಯಾಬಿಟಿಕ್" ಸರಣಿ ಎಂದು ಕರೆಯಲ್ಪಡುವ (ಸಾಮಾನ್ಯವಾಗಿ ತೂಕ ಇಳಿಸಿಕೊಳ್ಳಲು ಬಯಸುವವರು ಇದನ್ನು ಬಳಸುತ್ತಾರೆ).
ಸಕ್ಕರೆ, ತರಕಾರಿಗಳು, ಮಧುಮೇಹ ಬ್ರೆಡ್ ಅಥವಾ ಬ್ರೆಡ್ ಇಲ್ಲದೆ ಧೈರ್ಯದಿಂದ ರಸವನ್ನು ತೆಗೆದುಕೊಳ್ಳಿ. ಬಹುತೇಕ ಎಲ್ಲಾ ತರಕಾರಿಗಳು ಸಹ ಸೂಕ್ತವಾಗಿವೆ. ಹಣ್ಣುಗಳಿಂದ ನೀವು ಸೇಬು, ಪೀಚ್ ಮತ್ತು ದ್ರಾಕ್ಷಿಹಣ್ಣುಗಳನ್ನು ಮಾಡಬಹುದು.
ನೀವು ಹಾಲು, ಮೊಸರು ಅಥವಾ ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಚೀಸ್ ಅನ್ನು ತೆಗೆಯಬಹುದು (ಸಾಮಾನ್ಯವಾಗಿ ಅದನ್ನು ಕಂಡುಹಿಡಿಯುವುದು ಕಷ್ಟ).

ಮಧುಮೇಹ ರೋಗಿಯನ್ನು ಭೇಟಿ ಮಾಡುವಾಗ, ಹಿಟ್ಟು, ಸಿಹಿ ಮತ್ತು ಕೊಬ್ಬನ್ನು ಹೊರತುಪಡಿಸಿ ಎಲ್ಲವನ್ನೂ ನಿಮ್ಮೊಂದಿಗೆ ತೆಗೆದುಕೊಳ್ಳಬಹುದು. ನೀವು ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಯನ್ನು ಭೇಟಿ ಮಾಡುತ್ತಿದ್ದರೆ, ಪ್ರೋಟೀನ್ ಆಹಾರಗಳನ್ನು (ಮಾಂಸ ಅಥವಾ ಸಮುದ್ರಾಹಾರ) ತೆಗೆದುಕೊಳ್ಳುವುದು ಉತ್ತಮ, ಮತ್ತು ಅವರು ಸಣ್ಣ ಪ್ರಮಾಣದ ಸಿಹಿ ಆಹಾರವನ್ನು ಸಹ ಪಡೆಯಬಹುದು (ಐಸ್ ಕ್ರೀಂನ ಒಂದು ಸಣ್ಣ ಭಾಗ).
ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗೆ ನಾನು ಏನು ತರಬಹುದು
ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ನಿಲ್ಲಿಸುವ ವಿಧಾನಗಳು. ಟ್ಯಾಬ್ಲೆಟ್ಗಳು ಮತ್ತು ಡೆಕ್ಸ್ಟ್ರೋಸ್ ಜೆಲ್ಗಳು, ಸಣ್ಣ ಪೆಟ್ಟಿಗೆಗಳಲ್ಲಿನ ರಸಗಳು ಮತ್ತು ಪ್ಯಾಕೇಜ್ ಮಾಡಿದ ಸಕ್ಕರೆ ಚೀಲಗಳು ಯಾವಾಗಲೂ ಸೂಕ್ತವಾಗಿ ಬರುತ್ತವೆ.
ಗ್ಲುಕೋಮೀಟರ್ಗಾಗಿ ಪಟ್ಟಿಗಳು. ಅವುಗಳಲ್ಲಿ ಹೆಚ್ಚು ಇರಲು ಸಾಧ್ಯವಿಲ್ಲ. ಮೀಟರ್ನ ಮಾದರಿಯನ್ನು ಪರಿಶೀಲಿಸಿ ಮತ್ತು cy ಷಧಾಲಯಕ್ಕೆ ಹೋಗಲು ಹಿಂಜರಿಯಬೇಡಿ, ಯಾವುದೇ ಪ್ರಮಾಣದಲ್ಲಿ ಪ್ರಿಸ್ಕ್ರಿಪ್ಷನ್ ಇಲ್ಲದೆ ಸ್ಟ್ರಿಪ್ಗಳನ್ನು ಮಾರಾಟ ಮಾಡಲಾಗುತ್ತದೆ.
ಮೀಟರ್ ಪರಿಶೀಲಿಸಿ. ಮಧುಮೇಹ ಹೊಂದಿರುವ ವ್ಯಕ್ತಿಯು ಬಹಳಷ್ಟು ಚಿಂತೆಗಳನ್ನು ಹೊಂದಿದ್ದಾನೆ, ಆದಾಗ್ಯೂ, ಸೇವಾ ಕೇಂದ್ರದಲ್ಲಿ ಗ್ಲುಕೋಮೀಟರ್ಗಳ ನಿಖರತೆಯನ್ನು ಪರೀಕ್ಷಿಸಲು ವರ್ಷಕ್ಕೊಮ್ಮೆಯಾದರೂ ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ. ಬಾಕ್ಸ್ ಅಥವಾ ತಯಾರಕರ ವೆಬ್ಸೈಟ್ನಲ್ಲಿ ವಿಳಾಸವನ್ನು ಪರಿಶೀಲಿಸಿ, ಮೀಟರ್ ತೆಗೆದುಕೊಂಡು ಹೋಗಿ. ನಿಮ್ಮ ಪ್ರೀತಿಪಾತ್ರರು ನಿಮ್ಮ ಸಹಾಯಕ್ಕಾಗಿ ತುಂಬಾ ಕೃತಜ್ಞರಾಗಿರಬೇಕು.
ಮಸಾಜ್ ಮಾಡಿ.ವಿಶ್ರಾಂತಿ ನೀಡುವ ಮಸಾಜ್ಗಿಂತ ಹೆಚ್ಚು ಆಹ್ಲಾದಕರವಾದದ್ದು ಯಾವುದು? ಈ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ, ಅದೇ ಸ್ಥಳದಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಆಗಾಗ್ಗೆ ಚುಚ್ಚುಮದ್ದಿನಿಂದ ಉಂಟಾಗುವ ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಕೊಬ್ಬಿನ ನೋವುರಹಿತ ದಪ್ಪವಾಗಿಸುವ ಲಿಪೊಡಿಸ್ಟ್ರೋಫಿಯನ್ನು ಸಹ ನೀವು ಪರಿಶೀಲಿಸಬಹುದು. ನೀವು ಇದೇ ರೀತಿಯದ್ದನ್ನು ಕಂಡುಕೊಂಡರೆ, ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ಗಳನ್ನು ಬದಲಾಯಿಸುವ ಸಾಧ್ಯತೆಯನ್ನು ನಿಮ್ಮ ಪ್ರೀತಿಪಾತ್ರರೊಂದಿಗೆ ಚರ್ಚಿಸಿ.
ಪಾಕವಿಧಾನಗಳೊಂದಿಗೆ ಪುಸ್ತಕ ಮಾಡಿ. ನಿಮ್ಮ ಪ್ರೀತಿಪಾತ್ರರು ಅಡುಗೆ ಮಾಡಲು ಇಷ್ಟಪಟ್ಟರೆ, ಅವರು ಅಂತಹ ಉಡುಗೊರೆಯನ್ನು ಸಂತೋಷದಿಂದ ಸ್ವೀಕರಿಸುತ್ತಾರೆ. ಮಧುಮೇಹ ಇರುವವರಿಗೆ ಇದು ವಿಶೇಷವಾಗಿ ಪುಸ್ತಕವಾಗಬೇಕಾಗಿಲ್ಲ, ಹೆಚ್ಚಿನ ಸಂಖ್ಯೆಯ ಹೆಚ್ಚಿನ ಕಾರ್ಬ್ ಆಹಾರಗಳನ್ನು ಹೊಂದಿರುವ ಪಾಕವಿಧಾನಗಳು ಸಾಕಷ್ಟು ಸೂಕ್ತವಾಗಿವೆ.

ಇನ್ಸುಲಿನ್ ಸಂಗ್ರಹಿಸುವ ಸಾಧನಗಳು. ಬಹಳ ಉಪಯುಕ್ತ ಉಡುಗೊರೆ, ಏಕೆಂದರೆ ಇನ್ಸುಲಿನ್ ಪ್ರೋಟೀನ್ ಆಗಿರುತ್ತದೆ, ಇದರರ್ಥ ಇದಕ್ಕೆ ವಿಶೇಷ ಶೇಖರಣಾ ಪರಿಸ್ಥಿತಿಗಳು ಬೇಕಾಗುತ್ತವೆ. ಮಾರುಕಟ್ಟೆಯಲ್ಲಿ ಹೆಚ್ಚಿನ ಸಂಖ್ಯೆಯ ಕೂಲಿಂಗ್ ಮತ್ತು ತಾಪನ ಸಾಧನಗಳಿವೆ, ಆದ್ದರಿಂದ ನಿಮ್ಮ ಪ್ರೀತಿಪಾತ್ರರಿಗೆ ಸೂಕ್ತವಾದದನ್ನು ನೀವು ಆಯ್ಕೆ ಮಾಡಬಹುದು.
ಇನ್ಸುಲಿನ್ ಪಂಪ್ ಧರಿಸುವ ಸಾಧನಗಳು. ಇದು ಸಮಗ್ರ ವಿಷಯವಾಗಿದೆ, ಗಾರ್ಟರ್ಸ್, ಬೆಲ್ಟ್ಗಳು, ಕುತ್ತಿಗೆಗೆ ಧರಿಸಲು ಚೀಲಗಳು, ಪಂಪ್ ಅನ್ನು ತೋಳಿನ ಮೇಲೆ ಸಾಗಿಸಲು ಸ್ಥಿತಿಸ್ಥಾಪಕ ಬ್ಯಾಂಡೇಜ್ ಮತ್ತು ಸುಂದರವಾದ ಸ್ತನಬಂಧ - ಇವೆಲ್ಲವೂ ಇನ್ಸುಲಿನ್ ಪಂಪ್ ಅನ್ನು ಸಾಗಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಕಲ್ಪನೆಗೆ ಒಂದು ಸ್ಥಳವಿದೆ!
ಜಿಮ್ ಸದಸ್ಯತ್ವ. ನಿಯಮಿತ ದೈಹಿಕ ಚಟುವಟಿಕೆಯು ಅತ್ಯಂತ ಸಕಾರಾತ್ಮಕ ರೀತಿಯಲ್ಲಿ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ನಿಯಂತ್ರಿಸುತ್ತದೆ ಎಂದು ಸಾಬೀತಾಗಿದೆ.
ಚರ್ಮದ ಆರೈಕೆ ಉತ್ಪನ್ನಗಳು. ಮಧುಮೇಹ ಇರುವ ವ್ಯಕ್ತಿಗೆ ಖಂಡಿತವಾಗಿಯೂ ಮೃದುಗೊಳಿಸುವ ಹ್ಯಾಂಡ್ ಕ್ರೀಮ್, ಹಾಗೆಯೇ ಯೂರಿಯಾವನ್ನು ಒಳಗೊಂಡಿರುವ ಫುಟ್ ಕ್ರೀಮ್ ಅಗತ್ಯವಿರುತ್ತದೆ.
ಮಧುಮೇಹ ಹೊಂದಿರುವ ವ್ಯಕ್ತಿಯನ್ನು ಗುರುತಿಸಲು ಕಡಗಗಳು, ಪಟ್ಟಿಗಳು, ಟೋಕನ್ಗಳು, ಕಾರ್ಡ್ಗಳು. ತುರ್ತು ಪರಿಸ್ಥಿತಿಯಲ್ಲಿ ಮಧುಮೇಹ ಇರುವವರಿಗೆ ಅನಿವಾರ್ಯ ವಿಷಯ. ಆಂಬ್ಯುಲೆನ್ಸ್ ಸಿಬ್ಬಂದಿ ಮತ್ತು ದಾರಿಹೋಕರು ಒಬ್ಬ ವ್ಯಕ್ತಿಗೆ ಮಧುಮೇಹವಿದೆ ಎಂದು ಕಂಡುಹಿಡಿಯುವುದು ಮತ್ತು ಅಗತ್ಯ ಸಹಾಯವನ್ನು ನೀಡುವುದು ಬಹಳ ಮುಖ್ಯ.
ಪಂಪ್ ಸ್ಟಿಕ್ಕರ್ಗಳಂತಹ ಮಧುಮೇಹಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ಹಲವಾರು ಸಣ್ಣ ವಿಷಯಗಳು. ವಿದೇಶಿ ಉತ್ಪನ್ನಗಳನ್ನು ಒಳಗೊಂಡಂತೆ ವಿಶೇಷ ಉತ್ಪನ್ನಗಳ ಸೈಟ್ಗಳು ಅಪಾರ ಸಂಖ್ಯೆಯ ಸಣ್ಣ ಉಪಯುಕ್ತ ಉಡುಗೊರೆಗಳನ್ನು ನೀಡುತ್ತವೆ.
ಮಧುಮೇಹಕ್ಕೆ ಸಂಬಂಧಿಸದ ಉಡುಗೊರೆ. ಸಾಕಷ್ಟು ಮಧುಮೇಹ ನಿಯಂತ್ರಣಕ್ಕೆ ಯೋಜನೆ ಮತ್ತು ವಾಡಿಕೆಯ ಕ್ರಮ ಅಗತ್ಯ. ಬ್ಯಾಲೆ ತರಗತಿಯಲ್ಲಿ ಪಾಠ, ಧುಮುಕುಕೊಡೆ ಜಂಪ್, ಮೀನುಗಾರಿಕೆ ಪ್ರವಾಸ - ದೈನಂದಿನ ಜೀವನವನ್ನು ವೈವಿಧ್ಯಗೊಳಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿರುವ ಜನರಿಗೆ ಸಹಾಯ ಮಾಡಲು ಸಂಪನ್ಮೂಲಗಳನ್ನು ಬೆಂಬಲಿಸುವುದು. ಲೇಖನಗಳು ಮತ್ತು ವೀಡಿಯೊಗಳನ್ನು ಸಂಪಾದಿಸಲು ಮತ್ತು ಭಾಷಾಂತರಿಸಲು ನಮ್ಮ ಸೈಟ್ಗೆ ಸಹಾಯ ಮಾಡುವ ಮೂಲಕ ನೀವು ಮಧುಮೇಹದ ಬಗ್ಗೆ ಗುಣಮಟ್ಟದ ಮತ್ತು ಆಸಕ್ತಿದಾಯಕ ಮಾಹಿತಿಯನ್ನು ನೀಡಬಹುದು.
ನಾನು ಯಾವ ಪಾನೀಯಗಳನ್ನು ಕುಡಿಯಬಹುದು ಮತ್ತು ಯಾವುದು ಸಾಧ್ಯವಿಲ್ಲ?
ಅನೇಕ ಮಧುಮೇಹಿಗಳಿಗೆ ತಿನ್ನಬಾರದು ಎಂಬ ಆಹಾರದ ಪಟ್ಟಿ ತಿಳಿದಿದೆ. ಆದರೆ ಎಲ್ಲಾ ರೋಗಿಗಳು ತಾವು ಯಾವ ಪಾನೀಯಗಳನ್ನು ಕುಡಿಯುತ್ತೇವೆ ಎಂದು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದಿಲ್ಲ.
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯು ಸಾಕಷ್ಟು ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದಿಸುವುದನ್ನು ನಿಲ್ಲಿಸಿದರೆ, ಅಥವಾ ಜೀವಕೋಶಗಳು ಇನ್ನು ಮುಂದೆ ಹಾರ್ಮೋನ್ ಅನ್ನು ಹೀರಿಕೊಳ್ಳುವುದಿಲ್ಲವಾದರೆ, ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ಸಿಹಿ ಸೋಡಾ, ಅಂಗಡಿ ರಸ, ಕ್ವಾಸ್ ಮತ್ತು ಬಲವಾದ ಕಪ್ಪು ಚಹಾವನ್ನು ಕುಡಿಯುವುದನ್ನು ನಿಷೇಧಿಸಲಾಗಿದೆ.
ಅನೇಕ ಜನರು ಕೆಲವು ಕಪ್ ನೈಸರ್ಗಿಕವನ್ನು ಕುಡಿಯಲು ಬಳಸಲಾಗುತ್ತದೆ
. ಹೆಚ್ಚಿನ ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರು ಅಂತಹ ಪಾನೀಯವನ್ನು ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ. ಆದರೆ ವಿಜ್ಞಾನಿಗಳು ಕಾಫಿಯಲ್ಲಿ ಬೆಳವಣಿಗೆಯನ್ನು ತಡೆಯುವ ಅನೇಕ ಪೋಷಕಾಂಶಗಳನ್ನು ಹೊಂದಿದ್ದಾರೆಂದು ಸಾಬೀತುಪಡಿಸಿದ್ದಾರೆ
. ಆದ್ದರಿಂದ, ಅಂತಹ ಪಾನೀಯವು ಮಧುಮೇಹವನ್ನು ನೋಯಿಸುವುದಿಲ್ಲ. ಮುಖ್ಯ ವಿಷಯವೆಂದರೆ ಇದನ್ನು ಸಕ್ಕರೆ ಇಲ್ಲದೆ ಬಳಸುವುದು.
ಎಲ್ಲಾ ಪಾನೀಯಗಳನ್ನು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೈಸೆಮಿಯದ ಸಾಂದ್ರತೆಯನ್ನು ಹೆಚ್ಚಿಸುವ ಮತ್ತು ಕಡಿಮೆ ಮಾಡುವಂತಹವುಗಳಾಗಿ ವಿಂಗಡಿಸಲಾಗಿದೆ. ಸೀರಮ್ ಲಿಕ್ಕರ್ಗಳು, ಕೆಂಪು ಸಿಹಿ ವೈನ್, ಟಿಂಚರ್ಗಳಲ್ಲಿ ಗ್ಲೂಕೋಸ್ ಅಂಶವನ್ನು ಹೆಚ್ಚಿಸಿ.
ಅವರಿಗೆ ಸಾಕಷ್ಟು ಸಕ್ಕರೆ ಇದೆ. ಆದ್ದರಿಂದ, ಅವರು ಮಧುಮೇಹ ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತಾರೆ. ಗ್ಲೂಕೋಸ್ಗೆ ಶಾಂಪೇನ್ ಮುಖ್ಯವಾಗಿದೆ.
ಬಿಸಿ ಚಾಕೊಲೇಟ್ ಅನ್ನು ಸಹ ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ. ಮಧುಮೇಹಿಗಳು ಅಂತಹ ಪಾನೀಯಗಳನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ತೆಗೆದುಹಾಕಬೇಕು ಅಥವಾ ವಿರಳವಾಗಿ ಸಣ್ಣ ಪ್ರಮಾಣದಲ್ಲಿ ಮತ್ತು ಗ್ಲುಕೋಮೀಟರ್ ಬಳಸಿ ಸಕ್ಕರೆಯ ನಿಯಂತ್ರಣದಲ್ಲಿರಬೇಕು.

ಬಲವಾದ ಆಲ್ಕೋಹಾಲ್ ಗ್ಲೈಸೆಮಿಯದ ಸಾಂದ್ರತೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಉದಾಹರಣೆಗೆ, ವೋಡ್ಕಾ ಮತ್ತು ಕಾಗ್ನ್ಯಾಕ್ ಸಕ್ಕರೆ ಕಡಿಮೆ ಮಾಡುವ ಗುಣಗಳನ್ನು ಹೊಂದಿವೆ. ಆದರೆ ಅಂತಹ ಪಾನೀಯಗಳನ್ನು ಬಳಸುವಾಗ ನೀವು ಅಳತೆಯನ್ನು ತಿಳಿದುಕೊಳ್ಳಬೇಕು.
ಮದ್ಯದ ಅತಿಯಾದ ಬಳಕೆಯು ನಾಳಗಳ ಸ್ಥಿತಿಯನ್ನು ಇನ್ನಷ್ಟು ಹದಗೆಡಿಸುತ್ತದೆ ಮತ್ತು ಮಧುಮೇಹದ ಗಂಭೀರ ತೊಡಕುಗಳ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗಬಹುದು.
ಯಾವ ಮಧುಮೇಹಿಗಳು ತಿನ್ನಬಾರದು: ನಿಷೇಧಿತ ಆಹಾರಗಳ ಸಂಪೂರ್ಣ ಪಟ್ಟಿ
ಅಂಕಿಅಂಶಗಳ ಪ್ರಕಾರ, ಮಧುಮೇಹಕ್ಕೆ ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲು ಮಾಡುವುದು ಸಾಮಾನ್ಯ ಸಂಗತಿಯಾಗಿದೆ. ವಿವರವಾದ ವೈದ್ಯಕೀಯ ಪರೀಕ್ಷೆಗೆ ಒಳಗಾಗಲು ರೋಗಿಯು ಆಸ್ಪತ್ರೆಗೆ ಹೋಗಬೇಕಾದ ಅಗತ್ಯವನ್ನು ಹಾಜರಾದ ವೈದ್ಯರು ಸೂಚಿಸಿದಾಗ, ನಿರಾಕರಿಸಬೇಡಿ.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನಂತಹ ಕಾಯಿಲೆ ಅಪಾಯಕಾರಿ ಮತ್ತು ಗಂಭೀರ ರೋಗಗಳ ವರ್ಗಕ್ಕೆ ಸೇರಿದೆ. ಅನೇಕ ಮಧುಮೇಹಿಗಳು ಆಸ್ಪತ್ರೆಯ ಬಗ್ಗೆ ನಕಾರಾತ್ಮಕ ಮನೋಭಾವವನ್ನು ಹೊಂದಿದ್ದರೂ ಸಹ, ಮಧುಮೇಹಿಗಳು ಕೆಲವು ಸಮಯದವರೆಗೆ ವೈದ್ಯರ ವೃತ್ತಿಪರ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿ ಇರಬೇಕಾಗಿರುವುದು ಈ ಕಾರಣಕ್ಕಾಗಿಯೇ.
ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲಾಗುವ ಅಗತ್ಯವನ್ನು ಸೂಚಿಸುವ ಹಲವಾರು ಸೂಚನೆಗಳು ಇವೆ. ಇದಲ್ಲದೆ, ರೋಗಿಯು ದಿನನಿತ್ಯದ ಚಿಕಿತ್ಸೆಗಾಗಿ ಬೀಳಬಹುದು, ಇದು ಹೆಚ್ಚುವರಿ ಅಧ್ಯಯನಗಳನ್ನು ನಡೆಸುವಲ್ಲಿ ಅಥವಾ ತುರ್ತು ಪರಿಸ್ಥಿತಿಯಲ್ಲಿ ಒಳಗೊಂಡಿರುತ್ತದೆ.
ರೋಗಿಯಲ್ಲಿ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾವನ್ನು ದೀರ್ಘಕಾಲದವರೆಗೆ ಗಮನಿಸಿದಾಗ, ಹಾಜರಾದ ವೈದ್ಯರು ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಸರಿಹೊಂದಿಸಬೇಕು.
ಹೊಸ medicines ಷಧಿಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡುವುದು ಅಗತ್ಯವಾಗಬಹುದು, ಆದ್ದರಿಂದ ಮಧುಮೇಹವು ಹೆಚ್ಚುವರಿ ಪರೀಕ್ಷೆಗೆ ಒಳಗಾಗಬೇಕಾಗುತ್ತದೆ.
ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲು ಮಾಡಲು ಇತರ ಸೂಚನೆಗಳು ಸಹ ಇವೆ:
- ನಿಗದಿತ ಸಕ್ಕರೆ-ಕಡಿಮೆಗೊಳಿಸುವ drugs ಷಧಿಗಳಿಗೆ ರೋಗಿಯು ಅಲರ್ಜಿಯನ್ನು ಹೊಂದಿರುವಾಗ, ಚಿಕಿತ್ಸೆಯ ಚಲನಶೀಲತೆಗೆ ಧಕ್ಕೆಯಾಗದಂತೆ ಅವುಗಳನ್ನು ಅನಲಾಗ್ ಪದಾರ್ಥಗಳೊಂದಿಗೆ ಬದಲಾಯಿಸಬೇಕು. ಮಧುಮೇಹದ ನಿರಂತರ ವಿಭಜನೆ ಇದ್ದರೆ ಅದೇ.
- ಸತತವಾಗಿ ಹೆಚ್ಚಿನ ಸಕ್ಕರೆಯಿಂದಾಗಿ ಮಧುಮೇಹವು ರೋಗವನ್ನು ಉಲ್ಬಣಗೊಳಿಸಿದಾಗ. ಅಂತಹ ಕಾಯಿಲೆಯ ಪಾತ್ರದಲ್ಲಿ, ಯಾವುದೇ ರೋಗವು ಕಾರ್ಯನಿರ್ವಹಿಸಬಹುದು.
- ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ವಿರುದ್ಧ ರೋಗಿಯು ಮಧುಮೇಹ ಪಾದವನ್ನು ಬೆಳೆಸಿದಾಗ, ರೋಗಿಯನ್ನು ತಪ್ಪದೆ ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲಿಸಲಾಗುತ್ತದೆ. ಒಳರೋಗಿಗಳ ಚಿಕಿತ್ಸೆಯಿಲ್ಲದೆ, ಸಕಾರಾತ್ಮಕ ಡೈನಾಮಿಕ್ಸ್ ಸಾಧಿಸುವುದು ಕಷ್ಟ.
ಮಧುಮೇಹವನ್ನು ಮಾತ್ರ ಪತ್ತೆಹಚ್ಚಿದರೆ ಆಸ್ಪತ್ರೆಗೆ ಸೇರಿಸುವುದನ್ನು ತಪ್ಪಿಸಬಹುದು, ಆದರೆ ಯಾವುದೇ ಕಾಯಿಲೆಗಳು ಇನ್ನೂ ಸೇರಬೇಕಾಗಿಲ್ಲ. ನಿಯಮದಂತೆ, ಮೂತ್ರಪಿಂಡಗಳು ಯಾವುದೇ ಅಡೆತಡೆಗಳಿಲ್ಲದೆ ಕಾರ್ಯನಿರ್ವಹಿಸಿದರೆ ಮತ್ತು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವು 11 - 12 ಎಂಎಂಒಎಲ್ / ಲೀ ಮೀರದಿದ್ದರೆ ಆಸ್ಪತ್ರೆಗೆ ಹೋಗುವ ಅಗತ್ಯವಿಲ್ಲ.
ಹೊರರೋಗಿಗಳ ಆಧಾರದ ಮೇಲೆ ನೀವು ಸರಿಯಾದ ation ಷಧಿಗಳನ್ನು ಆಯ್ಕೆ ಮಾಡಬಹುದು. ಆಹಾರದ ರೋಗಿಯು ಹಲವಾರು ಅಧ್ಯಯನಗಳಿಗೆ ಒಳಗಾಗುತ್ತಾನೆ.
ಇದರ ನಂತರ, ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞನು ಚಿಕಿತ್ಸೆಯ ಯೋಜನೆಯನ್ನು ಸ್ಥಾಪಿಸುತ್ತಾನೆ.
ಹೊರರೋಗಿಗಳ ಆರೈಕೆಯು ಅದರ ಅನುಕೂಲಗಳನ್ನು ಹೊಂದಿದೆ. ಮೊದಲನೆಯದಾಗಿ, ಚಿಕಿತ್ಸೆಯು ಮನೆಯಲ್ಲಿ ನಡೆಯುತ್ತದೆ, ಇದು ಮಧುಮೇಹಿಗಳಿಗೆ ಸಾಮಾನ್ಯವಾಗಿದೆ. ಇದು ಮುಖ್ಯವಾದುದು ಏಕೆಂದರೆ ಒತ್ತಡದ ಸಂದರ್ಭಗಳು ಹೆಚ್ಚುವರಿಯಾಗಿ ಪ್ಲಾಸ್ಮಾ ಗ್ಲೂಕೋಸ್ನ ಹೆಚ್ಚಳವನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ.
ಎರಡನೆಯದಾಗಿ, ಆಡಳಿತವನ್ನು ಗೌರವಿಸಲಾಗುತ್ತದೆ. ಒಳರೋಗಿಗಳ ಚಿಕಿತ್ಸೆಯು ಹೊರರೋಗಿ ಚಿಕಿತ್ಸೆಯಂತಲ್ಲದೆ, ದಿನಚರಿಯನ್ನು ಬದಲಾಯಿಸುತ್ತದೆ, ಏಕೆಂದರೆ ರೋಗಿಯು ತನ್ನದೇ ಆದ ವೇಳಾಪಟ್ಟಿಯ ಪ್ರಕಾರ ಜೀವಿಸುವುದಿಲ್ಲ, ಆದರೆ ಆಸ್ಪತ್ರೆಯ ವೇಳಾಪಟ್ಟಿಯ ಪ್ರಕಾರ.
ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಮಧ್ಯಸ್ಥಿಕೆಯ ಅಗತ್ಯವಿರುವಾಗ ಆಸ್ಪತ್ರೆಗೆ ಸೇರಿಸುವುದು ಕಡ್ಡಾಯವಾಗಿದೆ. ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳೊಂದಿಗೆ ಯಾವ ಆಸ್ಪತ್ರೆಗಳು ವ್ಯವಹರಿಸುತ್ತವೆ ಎಂದು ಹೇಳಿದರೆ, ಸಾಮಾನ್ಯವಾಗಿ ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರ ವಿಭಾಗದಲ್ಲಿ ಮಧುಮೇಹಿಗಳನ್ನು ಗಮನಿಸುವುದು ಗಮನಿಸಬೇಕಾದ ಸಂಗತಿ.
ಆದಾಗ್ಯೂ, ಎಲ್ಲವೂ ನೇರವಾಗಿ ರೋಗದ ಕೋರ್ಸ್ನ ವೈಯಕ್ತಿಕ ಗುಣಲಕ್ಷಣಗಳನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಉದಾಹರಣೆಗೆ, ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ಮಧುಮೇಹವನ್ನು ಪ್ರಸೂತಿ ವಿಭಾಗದಲ್ಲಿ ಆಚರಿಸಲಾಗುತ್ತದೆ, ಏಕೆಂದರೆ, ನಿಯಮದಂತೆ, ಇದು ಗರ್ಭಧಾರಣೆಯ 24 ವಾರಗಳ ನಂತರ ಸಂಭವಿಸುತ್ತದೆ.
ಮಧುಮೇಹ ಹೊಂದಿರುವ ಆಸ್ಪತ್ರೆಯಲ್ಲಿ ಎಷ್ಟು ದಿನ ಇರಬೇಕೆಂಬ ಪ್ರಶ್ನೆಗೆ ನಿರ್ದಿಷ್ಟ ಉತ್ತರವನ್ನು ನೀಡಲು ಸಾಧ್ಯವಿಲ್ಲ. ಇದು ರೋಗದ ತೀವ್ರತೆ, ಚಿಕಿತ್ಸೆಯ ಯೋಜನೆಯ ನಿಖರತೆ, ಮತ್ತು ಸಹವರ್ತಿ ರೋಗಗಳ ಉಪಸ್ಥಿತಿಯನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ.
ಹೇಗಾದರೂ, ಯಾವುದೇ ಸಂದರ್ಭದಲ್ಲಿ, ಮಧುಮೇಹವನ್ನು ಆಸ್ಪತ್ರೆಗೆ ತರಲು ಸಾಧ್ಯವಿದೆ ಎಂದು ರೋಗಿಯ ವಾತಾವರಣವು ತಿಳಿದಿರಬೇಕು. ಅನಾರೋಗ್ಯದ ವ್ಯಕ್ತಿಯ ದೇಹಕ್ಕೆ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಏಕರೂಪವಾಗಿ ಸೇವಿಸುವುದು ಮುಖ್ಯ ಅವಶ್ಯಕತೆಯಾಗಿದೆ. ಆದ್ದರಿಂದ, ಸರಿಯಾದ ಆಹಾರವನ್ನು ಯಾವುದೇ ಚಿಕಿತ್ಸೆಯ ಆಧಾರವೆಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ.
ಮಧುಮೇಹಕ್ಕೆ ಆಹಾರದ criptions ಷಧಿಗಳನ್ನು ನೀವು ನಿರ್ಲಕ್ಷಿಸಿದರೆ, ಕ್ಲಿನಿಕಲ್ ಕೋಮಾದ ಗೋಚರಿಸುವವರೆಗೂ ತೀವ್ರವಾದ ತೊಡಕುಗಳು ಉಂಟಾಗಬಹುದು. ಆಸ್ಪತ್ರೆಗೆ ಮಧುಮೇಹವನ್ನು ಏನು ತರಬೇಕೆಂದು ನಿರ್ಧರಿಸುವ ಮೊದಲು, ಚಿಕಿತ್ಸಕ ಆಹಾರದ ಮುಖ್ಯ ತತ್ವಗಳೊಂದಿಗೆ ನೀವೇ ಪರಿಚಿತರಾಗಿರಬೇಕು:
- ಆಹಾರವು ಕಡಿಮೆ ಕಾರ್ಬ್ ಆಗಿರಬೇಕು, ಆದ್ದರಿಂದ ಚಾಕೊಲೇಟ್, ಮಿಠಾಯಿ, ಐಸ್ ಕ್ರೀಮ್, ಸಕ್ಕರೆ ಮತ್ತು ಯಾವುದೇ ಸಿಹಿತಿಂಡಿಗಳನ್ನು ತಿನ್ನಲು ನಿಷೇಧಿಸಲಾಗಿದೆ. ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ, ನಿಷೇಧಿತ ಉತ್ಪನ್ನಗಳ ಕನಿಷ್ಠ ಪ್ರಮಾಣವನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ, ಆದರೆ ಆಸ್ಪತ್ರೆಯ ವ್ಯವಸ್ಥೆಯಲ್ಲಿ ಅಲ್ಲ.
- ಹರಡುವ ಆಹಾರಗಳು ಜೀವಸತ್ವಗಳ ಲೋಡಿಂಗ್ ಪ್ರಮಾಣವನ್ನು ಹೊಂದಿರಬೇಕು.
- ಕಡಿಮೆ ಕ್ಯಾಲೋರಿ, ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಆಹಾರಗಳು ಉತ್ತಮ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ಗೆ ಕಡಲಕಳೆ ತುಂಬಾ ಉಪಯುಕ್ತವಾಗಿದೆ.
- ಡೈರಿ ಉತ್ಪನ್ನಗಳು ಮತ್ತು ಹಾಲು, ಹಾಗೆಯೇ ಅವುಗಳಿಂದ ತಯಾರಿಸಿದ ಭಕ್ಷ್ಯಗಳು ಸೂಕ್ತವಾಗಿವೆ. ಈ ವರ್ಗದ ಉತ್ಪನ್ನಗಳನ್ನು ಕಡ್ಡಾಯ ಮಧುಮೇಹ ಮೆನುವಿನಲ್ಲಿ ಸೇರಿಸಬೇಕು.
ಸರಳ ನಿಯಮಗಳು ರೋಗಿಯನ್ನು ಶೀಘ್ರವಾಗಿ ಚೇತರಿಸಿಕೊಳ್ಳಲು ಮತ್ತು ಮನೆಗೆ ಹೋಗಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಈ ಲೇಖನದ ವೀಡಿಯೊವು ಮಧುಮೇಹದೊಂದಿಗೆ ಏನು ತಿನ್ನಬೇಕೆಂದು ನಿಮಗೆ ತಿಳಿಸುತ್ತದೆ.
ಬಳಸಿದ ಮೂಲಗಳು: diabetik.guru
ಟೈಪ್ 1 ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನೊಂದಿಗೆ ನಾನು ಯಾವ ಆಹಾರವನ್ನು ಸೇವಿಸಬಹುದು?
ಹುಡುಗಿಯರು, ವಯಸ್ಸಾದ ದೂರದ ಸಂಬಂಧಿಯನ್ನು ನಮ್ಮ ನಗರದ ಆಸ್ಪತ್ರೆಗೆ ದಾಖಲಿಸಲಾಗಿದೆ. ಖಂಡಿತವಾಗಿಯೂ ಅವರು ಏನೂ ಅಗತ್ಯವಿಲ್ಲ ಎಂದು ಹೇಳುತ್ತಾರೆ, ಆದರೆ ಅವರು ಹೇಗೆ ಆಹಾರವನ್ನು ನೀಡುತ್ತಾರೆಂದು ನನಗೆ ಅರ್ಥವಾಗಿದೆ. ನಾನು ಕೋಳಿಗಳಿಂದ ಹುರುಳಿ ಬೇಯಿಸುವುದರೊಂದಿಗೆ ಬಂದಿದ್ದೇನೆ. ಮಾಂಸ, ಹುದುಗಿಸಿದ ಬೇಯಿಸಿದ ಹಾಲು ಮತ್ತು ಸ್ವಲ್ಪ ಚೀಸ್ ಖರೀದಿಸಿ.
ಲೆಟಿಶಾಪ್ಸ್ ಕ್ಯಾಶ್ಬ್ಯಾಕ್ನೊಂದಿಗೆ ಉಳಿಸಿ!
ಈಗಲೇ ನೋಂದಾಯಿಸಿ ಮತ್ತು ಪ್ರೀಮಿಯಂ ಖಾತೆಯನ್ನು ಪಡೆಯಿರಿ.
ಅನಾರೋಗ್ಯದ ವ್ಯಕ್ತಿಗೆ ಉಪ್ಪು ತಿನ್ನಲು ಅವಕಾಶವಿದೆಯೇ?
ರಕ್ತದ ಸೀರಮ್ನಲ್ಲಿನ ಸಕ್ಕರೆಯ ಸಾಂದ್ರತೆಯ ಮೇಲೆ ಉಪ್ಪು ಪರಿಣಾಮ ಬೀರುವುದಿಲ್ಲ. ಆದ್ದರಿಂದ, ಇದು ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾಕ್ಕೆ ಕಾರಣವಾಗುವುದಿಲ್ಲ.
ಎಂಡೋಕ್ರೈನಾಲಜಿಸ್ಟ್ಗಳು ಮಧುಮೇಹಿಗಳಿಗೆ ಆರೋಗ್ಯವಂತ ಜನರಿಗೆ ಉಪ್ಪು ಸೇವನೆಯನ್ನು ಅರ್ಧದಷ್ಟು ಕಡಿಮೆ ಮಾಡಲು ಸಲಹೆ ನೀಡುತ್ತಾರೆ - 3-6 ಗ್ರಾಂ. ಉಪ್ಪು ಆಹಾರದ ದುರುಪಯೋಗವು ದ್ರವದ ಧಾರಣಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಎಡಿಮಾದ ನೋಟವು ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಬೆಳವಣಿಗೆಯನ್ನು ಬೆದರಿಸುತ್ತದೆ. ಉಪ್ಪನ್ನು ಹೆಚ್ಚಿನ ಪ್ರಮಾಣದಲ್ಲಿ ಸೇವಿಸುವುದರಿಂದ ಉಂಟಾಗುವ ಗಂಭೀರ ಪರಿಣಾಮವೆಂದರೆ ಮಧುಮೇಹ ನೆಫ್ರೋಪತಿ.
ಈ ರೋಗಶಾಸ್ತ್ರದೊಂದಿಗೆ, ಮೂತ್ರಪಿಂಡಗಳ ನಾಳಗಳು ಬಳಲುತ್ತವೆ: ಕ್ರಮೇಣ ಅವುಗಳನ್ನು ಸಂಯೋಜಕ ಅಂಗಾಂಶಗಳಿಂದ ಬದಲಾಯಿಸಲಾಗುತ್ತದೆ. ಪರಿಣಾಮವಾಗಿ, ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯ ಸಂಭವಿಸುತ್ತದೆ. ಈ ರೋಗನಿರ್ಣಯದಿಂದ ಹೆಚ್ಚಿನ ಮಧುಮೇಹಿಗಳು ಸಾಯುತ್ತಾರೆ.
ಆರಂಭದಲ್ಲಿ, ಕಡಿಮೆ ಉಪ್ಪು ಅಂಶ ಹೊಂದಿರುವ ಭಕ್ಷ್ಯಗಳು ರುಚಿಯಿಲ್ಲವೆಂದು ತೋರುತ್ತದೆ. ಆದರೆ ಕಾಲಾನಂತರದಲ್ಲಿ, ದೇಹವು ಹೊಂದಿಕೊಳ್ಳುತ್ತದೆ, ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ಆಹಾರದಲ್ಲಿನ ಅಭಿರುಚಿಗಳ ವ್ಯಾಪ್ತಿಯನ್ನು ಹೆಚ್ಚು ಸ್ಪಷ್ಟವಾಗಿ ಗುರುತಿಸಲು ಪ್ರಾರಂಭಿಸುತ್ತಾನೆ.
ಅತ್ಯಂತ ಜನಪ್ರಿಯ ಆಹಾರಗಳ ಗ್ಲೈಸೆಮಿಕ್ ಸೂಚ್ಯಂಕ ಕೋಷ್ಟಕ
ಮಧುಮೇಹಿಗಳ ಯೋಗಕ್ಷೇಮ ಮತ್ತು ಜೀವಿತಾವಧಿಯು ಆಹಾರವನ್ನು ಎಷ್ಟು ಚೆನ್ನಾಗಿ ಸಂಯೋಜಿಸುತ್ತದೆ ಎಂಬುದರ ಮೇಲೆ ಅವಲಂಬಿತವಾಗಿರುತ್ತದೆ. ಆದ್ದರಿಂದ, ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆಯ ಜನರು ಸೇವಿಸುವ ಆಹಾರಗಳ ಗ್ಲೈಸೆಮಿಕ್ ಸೂಚಿಯನ್ನು ತಿಳಿದಿರಬೇಕು.
| ಉತ್ಪನ್ನದ ಹೆಸರು | ಗ್ಲೈಸೆಮಿಕ್ ಸೂಚ್ಯಂಕ |
| ತುಳಸಿ, ಪಾರ್ಸ್ಲಿ | 5 |
| ತಾಜಾ ಟೊಮ್ಯಾಟೊ | 10 |
| ಸಬ್ಬಸಿಗೆ | 15 |
| ಲೆಟಿಸ್ | 10 |
| ಕಚ್ಚಾ ಈರುಳ್ಳಿ | 10 |
| ತಾಜಾ ಸೌತೆಕಾಯಿಗಳು | 20 |
| ಪಾಲಕ | 15 |
| ಬಿಳಿ ಎಲೆಕೋಸು ಸ್ಟ್ಯೂ | 10 |
| ಮೂಲಂಗಿ | 15 |
| ಬ್ರೇಸ್ಡ್ ಹೂಕೋಸು | 15 |
| ಲೀಕ್ | 15 |
| ಬ್ರಸೆಲ್ಸ್ ಮೊಗ್ಗುಗಳು | 15 |
| ಸೌರ್ಕ್ರಾಟ್ | 15 |
| ಕೋಸುಗಡ್ಡೆ | 10 |
| ಕಚ್ಚಾ ಕ್ಯಾರೆಟ್ | 35 |
| ಬೇಯಿಸಿದ ಬೀನ್ಸ್ | 40 |
| ತಾಜಾ ಹಸಿರು ಬಟಾಣಿ | 40 |
| ಬೆಳ್ಳುಳ್ಳಿ | 30 |
| ಉಪ್ಪುಸಹಿತ ಅಣಬೆಗಳು | 10 |
| ಬೇಯಿಸಿದ ಮಸೂರ | 25 |
| ಕೆಂಪು ಮೆಣಸು | 15 |
| ಹಿಸುಕಿದ ಆಲೂಗಡ್ಡೆ | 90 |
| ಹಸಿರು ಮೆಣಸು | 10 |
| ಬೇಯಿಸಿದ ಕುಂಬಳಕಾಯಿ | 75 |
| ಕುಂಬಳಕಾಯಿಯನ್ನು ಹೋಲುವ ಚೀನೀಕಾಯಿ ಕ್ಯಾವಿಯರ್ | 75 |
| ತರಕಾರಿ ಸ್ಟ್ಯೂ | 55 |
| ಆಲೂಗೆಡ್ಡೆ ಚಿಪ್ಸ್ | 85 |
| ಹುರಿದ ಕುಂಬಳಕಾಯಿಯನ್ನು ಹೋಲುವ ಚೀನೀಕಾಯಿ | 75 |
| ಹುರಿದ ಹೂಕೋಸು | 35 |
| ಬೇಯಿಸಿದ ಬೀಟ್ಗೆಡ್ಡೆಗಳು | 64 |
| ಹುರಿದ ಆಲೂಗಡ್ಡೆ | 95 |
| ಹಸಿರು ಆಲಿವ್ಗಳು | 15 |
| ಬೇಯಿಸಿದ ಜೋಳ | 70 |
| ಬಿಳಿಬದನೆ ಕ್ಯಾವಿಯರ್ | 40 |
| ಕಪ್ಪು ಆಲಿವ್ಗಳು | 15 |
| ಬೇಯಿಸಿದ ಆಲೂಗಡ್ಡೆ | 65 |
| ಫ್ರೆಂಚ್ ಫ್ರೈಸ್ | 95 |
| ಉತ್ಪನ್ನದ ಹೆಸರು | ಗ್ಲೈಸೆಮಿಕ್ ಸೂಚ್ಯಂಕ |
| ಬೇಯಿಸಿದ ಮುತ್ತು ಬಾರ್ಲಿ ಗಂಜಿ | 22 |
| ಸೋಯಾ ಹಿಟ್ಟು | 15 |
| ಆಹಾರದ ನಾರು | 30 |
| ಹಾಲಿನಲ್ಲಿ ಬಾರ್ಲಿ ಗಂಜಿ | 50 |
| ನೀರಿನ ಮೇಲೆ ಬಂಟಿಂಗ್ | 66 |
| ಏಕದಳ ಬ್ರೆಡ್ | 40 |
| ಪಾಸ್ಟಾ | 38 |
| ತಯಾರಿಸದ ಬೇಯಿಸಿದ ಅಕ್ಕಿ | 65 |
| ಹಾಲು ಓಟ್ ಮೀಲ್ | 60 |
| ಬೊರೊಡಿನೊ ಬ್ರೆಡ್ | 45 |
| ಬೇಯಿಸಿದ ಅಕ್ಕಿ | 80 |
| ಡಂಪ್ಲಿಂಗ್ಸ್ | 60 |
| ರೈ-ಗೋಧಿ ಬ್ರೆಡ್ | 65 |
| ಕಾಟೇಜ್ ಚೀಸ್ ನೊಂದಿಗೆ ಕುಂಬಳಕಾಯಿ | 60 |
| ಪಿಜ್ಜಾ | 60 |
| ಆಲೂಗಡ್ಡೆಯೊಂದಿಗೆ ಕುಂಬಳಕಾಯಿ | 66 |
| ಪ್ಯಾನ್ಕೇಕ್ಗಳು | 69 |
| ಮುಯೆಸ್ಲಿ | 80 |
| ಜಾಮ್ ಪೈಗಳು | 88 |
| ಬೆಣ್ಣೆ ಸುರುಳಿಗಳು | 88 |
| ಬಾಗಲ್ಸ್ | 103 |
| ಕುಕಿ ಕ್ರ್ಯಾಕರ್ | 80 |
| ಈರುಳ್ಳಿ ಮತ್ತು ಮೊಟ್ಟೆಯೊಂದಿಗೆ ಪೈ | 88 |
| ಕ್ರೌಟಾನ್ಸ್ | 100 |
| ದೋಸೆ | 80 |
| ಬಿಳಿ ಬ್ರೆಡ್ | 136 |
| ಕೇಕ್, ಪೇಸ್ಟ್ರಿ | 100 |
| ಉತ್ಪನ್ನದ ಹೆಸರು | ಗ್ಲೈಸೆಮಿಕ್ ಸೂಚ್ಯಂಕ |
| ಹಾಲು ಹಾಲು | 27 |
| ಫೆಟಾ ಚೀಸ್ | 56 |
| ಮೊಸರು ದ್ರವ್ಯರಾಶಿ | 45 |
| ತೋಫು ಚೀಸ್ | 15 |
| ಹಣ್ಣು ಮೊಸರು | 52 |
| ಐಸ್ ಕ್ರೀಮ್ | 70 |
| ಕ್ರೀಮ್ ಚೀಸ್ | 57 |
| ಸೋಯಾ ಹಾಲು | 30 |
| ಮೊಸರು ಚೀಸ್ | 70 |
| ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಕೆಫೀರ್ | 25 |
| ಕ್ರೀಮ್ | 30 |
| ನೈಸರ್ಗಿಕ ಹಾಲು | 32 |
| ಮೊಸರು ಕೊಬ್ಬು 9% | 30 |
| ಹುಳಿ ಕ್ರೀಮ್ | 56 |
| ಮಂದಗೊಳಿಸಿದ ಹಾಲು | 80 |
| ಉತ್ಪನ್ನದ ಹೆಸರು | ಗ್ಲೈಸೆಮಿಕ್ ಸೂಚ್ಯಂಕ |
| ಕೆಚಪ್ | 15 |
| ಸೋಯಾ ಸಾಸ್ | 20 |
| ಸಾಸಿವೆ | 35 |
| ಮಾರ್ಗರೀನ್ | 55 |
| ಮೇಯನೇಸ್ | 60 |
| ಉತ್ಪನ್ನದ ಹೆಸರು | ಗ್ಲೈಸೆಮಿಕ್ ಸೂಚ್ಯಂಕ |
| ಟೊಮೆಟೊ ರಸ | 15 |
| ಹಸಿರು ಚಹಾ | |
| ಕ್ಯಾರೆಟ್ ರಸ | 40 |
| ಇನ್ನೂ ನೀರು | |
| ಕಿತ್ತಳೆ ರಸ | 40 |
| ಆಪಲ್ ಜ್ಯೂಸ್ | 40 |
| ದ್ರಾಕ್ಷಿಹಣ್ಣಿನ ರಸ | 48 |
| ಅನಾನಸ್ ರಸ | 46 |
| ಹಣ್ಣು ಕಾಂಪೋಟ್ | 60 |
| ಹಾಲಿನೊಂದಿಗೆ ಕೊಕೊ | 40 |
| ನೈಸರ್ಗಿಕ ಕಾಫಿ | 52 |
ಮೇಲಿನ ಪಾನೀಯಗಳಿಗೆ ಸಕ್ಕರೆ ಸೇರಿಸುವುದರಿಂದ ಅವುಗಳ ಗ್ಲೈಸೆಮಿಕ್ ಸೂಚ್ಯಂಕ ಹೆಚ್ಚಾಗುತ್ತದೆ.
ಹೊಸ ಕಾರ್ಟ್ರಿಡ್ಜ್ ಅನ್ನು ಬದಲಾಯಿಸಲಾಗುತ್ತಿದೆ
- ಚುಚ್ಚುಮದ್ದಿನ ನಂತರ ಸೂಜಿಯೊಂದಿಗಿನ ಕ್ಯಾಪ್ ಅನ್ನು ತಿರುಗಿಸಲಾಗಿಲ್ಲ ಮತ್ತು ತಿರಸ್ಕರಿಸಲಾಗುತ್ತದೆ, ಆದ್ದರಿಂದ ಕಾರ್ಟ್ರಿಡ್ಜ್ ಹೊಂದಿರುವವರನ್ನು ಯಾಂತ್ರಿಕ ಭಾಗದಿಂದ ತಿರುಗಿಸಲು ಇದು ಉಳಿದಿದೆ,
- ಬಳಸಿದ ಕಾರ್ಟ್ರಿಡ್ಜ್ ಅನ್ನು ಹೋಲ್ಡರ್ನಿಂದ ತೆಗೆದುಹಾಕಿ,
- ಹೊಸ ಕಾರ್ಟ್ರಿಡ್ಜ್ ಅನ್ನು ಸ್ಥಾಪಿಸಿ ಮತ್ತು ಹೋಲ್ಡರ್ ಅನ್ನು ಯಾಂತ್ರಿಕ ಭಾಗಕ್ಕೆ ತಿರುಗಿಸಿ.
ಹೊಸ ಬಿಸಾಡಬಹುದಾದ ಸೂಜಿಯನ್ನು ಸ್ಥಾಪಿಸಲು ಮತ್ತು ಇಂಜೆಕ್ಷನ್ ಮಾಡಲು ಮಾತ್ರ ಇದು ಉಳಿದಿದೆ.
ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗೆ ಏನು ತರಬೇಕು
ಮಧುಮೇಹಕ್ಕೆ ಆಹಾರ. ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಯಿಂದ ಏನು ತಿನ್ನಲು ಸಾಧ್ಯವಿಲ್ಲ ಮತ್ತು ತಿನ್ನಲು ಸಾಧ್ಯವಿಲ್ಲ.
 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ನಮ್ಮ ದೇಹದ ಅಂತಃಸ್ರಾವಕ ವ್ಯವಸ್ಥೆಯ ಸಾಮಾನ್ಯ ಕಾಯಿಲೆಗಳಲ್ಲಿ ಒಂದಾಗಿದೆ. ವಿಶ್ವಾದ್ಯಂತ ಮಧುಮೇಹದ ಹರಡುವಿಕೆ ಹೆಚ್ಚುತ್ತಿದೆ. ಪ್ರಸ್ತುತ, ವಿಶ್ವಾದ್ಯಂತ ಸುಮಾರು 200 ಮಿಲಿಯನ್ ಜನರು ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿದ್ದಾರೆ.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ನಮ್ಮ ದೇಹದ ಅಂತಃಸ್ರಾವಕ ವ್ಯವಸ್ಥೆಯ ಸಾಮಾನ್ಯ ಕಾಯಿಲೆಗಳಲ್ಲಿ ಒಂದಾಗಿದೆ. ವಿಶ್ವಾದ್ಯಂತ ಮಧುಮೇಹದ ಹರಡುವಿಕೆ ಹೆಚ್ಚುತ್ತಿದೆ. ಪ್ರಸ್ತುತ, ವಿಶ್ವಾದ್ಯಂತ ಸುಮಾರು 200 ಮಿಲಿಯನ್ ಜನರು ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿದ್ದಾರೆ.
ಮಧುಮೇಹದ ಚಿಕಿತ್ಸೆಯು ನಿಯಮದಂತೆ, ವಿಭಿನ್ನ ಜೀವನಶೈಲಿಗೆ ಪರಿವರ್ತನೆ ಸೂಚಿಸುತ್ತದೆ. ಪಾಶ್ಚಿಮಾತ್ಯ ದೇಶಗಳಲ್ಲಿ, ಚಿಕಿತ್ಸೆಯ ಎಲ್ಲಾ ತೊಂದರೆಗಳು ಮತ್ತು ಮಧುಮೇಹದ ತೀವ್ರತೆಯ ಹೊರತಾಗಿಯೂ, ಈ ರೋಗವನ್ನು ಹೆಚ್ಚಾಗಿ "ರೋಗ" ಎಂದು ಕರೆಯಲಾಗುವುದಿಲ್ಲ, ಆದರೆ "ಜೀವನ ವಿಧಾನ" ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ. ವಾಸ್ತವವಾಗಿ, ಒಂದು ನಿರ್ದಿಷ್ಟ ಜೀವನಶೈಲಿಯನ್ನು ಅನುಸರಿಸುವುದರಿಂದ ಮಧುಮೇಹ ರೋಗಿಗಳಿಗೆ (ವಿಶೇಷವಾಗಿ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನೊಂದಿಗೆ) ದೀರ್ಘಕಾಲದವರೆಗೆ ತಮ್ಮ ಅನಾರೋಗ್ಯವನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ಸರಿದೂಗಿಸಲು ಅನುವು ಮಾಡಿಕೊಡುತ್ತದೆ. ಮಧುಮೇಹಕ್ಕೆ ವಿಶೇಷ ಜೀವನಶೈಲಿ ಸೂಚಿಸುತ್ತದೆ: ನಿಯಮಿತ ವ್ಯಾಯಾಮ (ಡೋಸ್ಡ್ ದೈಹಿಕ ಚಟುವಟಿಕೆ), ವಿಶೇಷ ಆಹಾರವನ್ನು ಅನುಸರಿಸುವುದು, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ನಿರಂತರವಾಗಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು ಮತ್ತು ಚಿಕಿತ್ಸೆಯ ಸಮಯೋಚಿತ ತಿದ್ದುಪಡಿ.
ಮಧುಮೇಹಕ್ಕೆ ಆಹಾರ
ಮಧುಮೇಹಕ್ಕೆ ಚಿಕಿತ್ಸೆಯ (ಜೀವನಶೈಲಿ) ಅತ್ಯಗತ್ಯ ಅಂಶವೆಂದರೆ ಸಮತೋಲಿತ ಆಹಾರ (ಆಹಾರ). ಅನೇಕ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಆಹಾರಕ್ರಮವು ಕೇವಲ ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಪುನಃಸ್ಥಾಪಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ ಮತ್ತು ಆದ್ದರಿಂದ ಮಧುಮೇಹವನ್ನು ಗುಣಪಡಿಸುತ್ತದೆ, ations ಷಧಿಗಳ ಬಳಕೆಯಿಲ್ಲದೆ.
ಮಧುಮೇಹದಲ್ಲಿ ಆಹಾರ ಪದ್ಧತಿಯ ಗುರಿ ದೇಹದಲ್ಲಿನ ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳ ಸಾಮಾನ್ಯೀಕರಣವಾಗಿದೆ.
ಮಧುಮೇಹಕ್ಕೆ ಕಾರಣ ಮತ್ತು ಅದರ ಬೆಳವಣಿಗೆಯ ಬಗ್ಗೆ ಜನರಿಗೆ ಬಹಳ ಕಡಿಮೆ ತಿಳಿದಿದ್ದ ಆ ದಿನಗಳಲ್ಲಿ ಸಹ ಮಧುಮೇಹಕ್ಕೆ ಆಹಾರ ಪದ್ಧತಿಯ ಮಹತ್ವವನ್ನು ತಿಳಿಸಲಾಯಿತು. ಮಧುಮೇಹ ರೋಗಿಗಳಿಗೆ ಮೊದಲ ಪೌಷ್ಠಿಕಾಂಶದ ಶಿಫಾರಸುಗಳನ್ನು ಕ್ರಿ.ಪೂ 1500 ರ ಹಿಂದೆಯೇ ವಿವರಿಸಲಾಗಿದೆ. ಎಬರ್ಸ್ ಪ್ಯಾಪಿರಸ್ನಲ್ಲಿ. ಮಧುಮೇಹದಲ್ಲಿ “ಬಿಳಿ ಗೋಧಿ, ಹಣ್ಣು ಮತ್ತು ಸಿಹಿ ಬಿಯರ್” ಹಾನಿಕಾರಕವೆಂದು ಅವರು ಹೇಳಿದ್ದಾರೆ (ಮಧುಮೇಹವು ಮಧುಮೇಹಕ್ಕೆ ಹಳೆಯ ಹೆಸರು).
ಮಧುಮೇಹಕ್ಕೆ ಸಂಬಂಧಿಸಿದ ಇತರ ಚಿಕಿತ್ಸೆಗಳಿಗಿಂತ ಆಹಾರದ ಪ್ರಯೋಜನವೇನು?
ಮಧುಮೇಹದಲ್ಲಿ, ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ (ಸಕ್ಕರೆ ಚಯಾಪಚಯ) ಮುಖ್ಯವಾಗಿ ದುರ್ಬಲಗೊಂಡಿದೆ ಎಂದು ನಿಮಗೆ ಈಗಾಗಲೇ ತಿಳಿದಿದೆ. ಮಧುಮೇಹದಲ್ಲಿ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯವನ್ನು ಮರುಪಡೆಯುವುದು ಎರಡು ರೀತಿಯಲ್ಲಿ ಸಾಧಿಸಲಾಗುತ್ತದೆ:
ಜೀವಕೋಶಗಳನ್ನು ಇನ್ಸುಲಿನ್ ಒದಗಿಸುವ ಮೂಲಕ
ಮಾನವ ದೇಹದಲ್ಲಿ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಏಕರೂಪದ ಸೇವನೆಯನ್ನು ಖಾತರಿಪಡಿಸುವ ಮೂಲಕ.
ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಏಕರೂಪದ ಸೇವನೆಯು ಮಧುಮೇಹ ರೋಗಿಗಳ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಪ್ರಮುಖ ಅಂಶವಾಗಿದೆ. ಸರಿಯಾದ ಆಹಾರದಿಂದ ಮಾತ್ರ ಇದನ್ನು ಸಾಧಿಸಬಹುದು. ಆಹಾರವಿಲ್ಲದೆ, ದುರ್ಬಲಗೊಂಡ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯವನ್ನು ಸರಿದೂಗಿಸಲು ಸಾಧ್ಯವಿಲ್ಲ. ಟೈಪ್ 1 ಮಧುಮೇಹದ ಸಂದರ್ಭದಲ್ಲಿ, ರೋಗಿಗೆ ಆಹಾರವು ಒಂದು ಪ್ರಮುಖ ತತ್ವವಾಗಿದೆ. ಆಹಾರವನ್ನು ಅನುಸರಿಸಲು ವಿಫಲವಾದರೆ ಮಧುಮೇಹ ಸಮಸ್ಯೆಗಳಿಗೆ ಕಾರಣವಾಗಬಹುದು.
ಮಧುಮೇಹಕ್ಕೆ ಆಹಾರದ ಸರಿಯಾದ ಸಂಘಟನೆಯ ಪ್ರಮುಖ ಸ್ಥಿತಿಯೆಂದರೆ ರೋಗಿಗೆ ದಿನಚರಿಯನ್ನು ನಿರ್ವಹಿಸುವುದು. ದಿನಚರಿಯಲ್ಲಿ ಹಗಲಿನಲ್ಲಿ ತಿನ್ನುವ ಆಹಾರಗಳು, ಅವುಗಳ ಪ್ರಮಾಣ ಮತ್ತು ಕ್ಯಾಲೋರಿ ಅಂಶಗಳ ಪಟ್ಟಿ ಇದೆ. ಆಹಾರ ಡೈರಿಯನ್ನು ಇಟ್ಟುಕೊಳ್ಳುವುದರಿಂದ ಈ ಚಿಕಿತ್ಸಾ ವಿಧಾನದ ಪರಿಣಾಮಕಾರಿತ್ವ ಸುಧಾರಿಸುತ್ತದೆ.
ಮಧುಮೇಹಕ್ಕೆ ಚಿಕಿತ್ಸೆಯಾಗಿ ಆಹಾರದ ಮೂಲ ತತ್ವಗಳು
ಮಧುಮೇಹಕ್ಕೆ ಆಹಾರಕ್ಕಾಗಿ ವೈಯಕ್ತಿಕ ಮತ್ತು ಅರ್ಥಪೂರ್ಣ ಬಳಕೆ ಅಗತ್ಯ. ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗೆ ಆಹಾರವನ್ನು ವೈದ್ಯ ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರು ನಡೆಸುತ್ತಾರೆ.
ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗೆ ಆಹಾರವನ್ನು ರಚಿಸುವುದು ಮಾನವ ದೇಹಕ್ಕೆ ಅಗತ್ಯವಾದ ಆಹಾರದ ಶಕ್ತಿಯ ಮೌಲ್ಯವನ್ನು ಲೆಕ್ಕಹಾಕುವ ಮೂಲಕ ಪ್ರಾರಂಭಿಸಬೇಕು. ಇದು ರೋಗಿಗಳ ವಯಸ್ಸು, ಲಿಂಗ, ದೈಹಿಕ ಚಟುವಟಿಕೆಯ ಮಟ್ಟ ಮತ್ತು ರೋಗಿಯ ತೂಕವನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳುತ್ತದೆ. ಆಹಾರದ ಶಕ್ತಿಯ ಮೌಲ್ಯವನ್ನು ಕಿಲೋಕ್ಯಾಲರಿಗಳಲ್ಲಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ, ಇದು ಆಹಾರದ ಮುಖ್ಯ ಘಟಕಗಳನ್ನು (ಪ್ರೋಟೀನ್ಗಳು, ಕೊಬ್ಬುಗಳು, ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು) ಒಟ್ಟುಗೂಡಿಸುವಾಗ ದೇಹವು ಪಡೆಯುತ್ತದೆ. ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಹೊಂದಿರುವ ವಯಸ್ಕ ರೋಗಿಗಳಿಗೆ, ಅಗತ್ಯವಾದ ದೈನಂದಿನ ಕ್ಯಾಲೊರಿ ಪ್ರಮಾಣವನ್ನು 1 ಕೆಜಿ ದೇಹದ ತೂಕಕ್ಕೆ ಲೆಕ್ಕಹಾಕಲಾಗುತ್ತದೆ - ಮಹಿಳೆಯರಿಗೆ 20-25 ಕೆ.ಸಿ.ಎಲ್ / ಕೆಜಿ, ಪುರುಷರಿಗೆ - 25-30 ಕೆ.ಸಿ.ಎಲ್ / ಕೆಜಿ.
ಮಧುಮೇಹಕ್ಕೆ ಆಹಾರದ ಮುಖ್ಯ ತತ್ವಗಳು:
ಸೀಮಿತ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಸೇವನೆ: ಸಂಪೂರ್ಣವಾಗಿ ಹೊರಗಿಡಿ: ಸಕ್ಕರೆ, ಚಾಕೊಲೇಟ್, ಸಿಹಿತಿಂಡಿಗಳು, ಮಿಠಾಯಿ, ಜಾಮ್, ಐಸ್ ಕ್ರೀಮ್ ಮತ್ತು ಇತರ ಸಿಹಿತಿಂಡಿಗಳು ಅಥವಾ ಈ ಉತ್ಪನ್ನಗಳನ್ನು ಕನಿಷ್ಠ ಪ್ರಮಾಣದಲ್ಲಿ ಸೇವಿಸಿ.
ಆಹಾರ (ದಿನಕ್ಕೆ 5-6 ಬಾರಿ)
ಸಾಕಷ್ಟು ಪ್ರಮಾಣದ ಜೀವಸತ್ವಗಳ ಆಹಾರಗಳಲ್ಲಿ ಉಪಸ್ಥಿತಿ.
ಕಡಿಮೆ ಕ್ಯಾಲೋರಿ ಸೇವನೆ.
ರೋಗಿಯ ಆಹಾರದಲ್ಲಿ ಅಗತ್ಯವಾಗಿ ಹಾಲು ಮತ್ತು ಡೈರಿ ಉತ್ಪನ್ನಗಳು ಮತ್ತು ಅವುಗಳಿಂದ ಭಕ್ಷ್ಯಗಳು ಇರಬೇಕು.
 ಬ್ರೆಡ್ ಯುನಿಟ್ ಎಂದರೇನು?
ಬ್ರೆಡ್ ಯುನಿಟ್ ಎಂದರೇನು?
ನಿಯಮದಂತೆ, ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗೆ ಅಗತ್ಯವಾದ ದೈನಂದಿನ ಭತ್ಯೆಯನ್ನು ನಿರ್ಧರಿಸುವುದು ಕಷ್ಟದ ಕೆಲಸ. ಈ ಕಾರ್ಯವನ್ನು ಸುಲಭಗೊಳಿಸಲು, ಪೌಷ್ಟಿಕತಜ್ಞರು ಷರತ್ತುಬದ್ಧ ಪರಿಕಲ್ಪನೆಯನ್ನು ಪರಿಚಯಿಸಿದರು - "ಬ್ರೆಡ್ ಯುನಿಟ್". ಸೂಕ್ತವಾದ ಪ್ರಮಾಣದ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು (ಗ್ಲೂಕೋಸ್, ಸಕ್ಕರೆ) ಹೊಂದಿರುವ ಉತ್ಪನ್ನಗಳ ಸಂಖ್ಯೆಯನ್ನು ಲೆಕ್ಕಹಾಕಲು ಬ್ರೆಡ್ ಘಟಕವನ್ನು ಬಳಸಲಾಗುತ್ತದೆ. ಉತ್ಪನ್ನದ ಪ್ರಕಾರ ಏನೇ ಇರಲಿ, ಈ ಉತ್ಪನ್ನದ ಒಂದು ಬ್ರೆಡ್ ಘಟಕವು 15 ಗ್ರಾಂ ಜೀರ್ಣವಾಗುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಹೊಂದಿರುತ್ತದೆ.
"ಬ್ರೆಡ್ ಯುನಿಟ್" ಎಂಬ ಪರಿಕಲ್ಪನೆಯನ್ನು ನಿರ್ದಿಷ್ಟವಾಗಿ ಮಧುಮೇಹ ಇನ್ಸುಲಿನ್ ಪಡೆಯುವ ರೋಗಿಗಳಿಗೆ ಪರಿಚಯಿಸಲಾಯಿತು. ಬ್ರೆಡ್ ಘಟಕದ ಪರಿಕಲ್ಪನೆಯ ಪರಿಚಯಕ್ಕೆ ಧನ್ಯವಾದಗಳು, ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳು ತಮ್ಮ ಮೆನುವನ್ನು ಸರಿಯಾಗಿ ರಚಿಸುವ ಅವಕಾಶವನ್ನು ಪಡೆದರು (ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಪ್ರಮಾಣವು ಇನ್ಸುಲಿನ್ನ ಪ್ರಮಾಣಕ್ಕೆ ಅನುಗುಣವಾಗಿರಬೇಕು).
ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳಿಗೆ ವಯಸ್ಕರ ದೈನಂದಿನ ಅವಶ್ಯಕತೆ ಸುಮಾರು 18-25 ಬ್ರೆಡ್ ಘಟಕಗಳು.
ಮಧುಮೇಹ ರೋಗಿಗಳ ವಿಷಯದಲ್ಲಿ, ಈ ಪ್ರಮಾಣದ ಆಹಾರವನ್ನು 6-7 into ಟಗಳಿಗೆ ವಿತರಿಸುವುದು ಉತ್ತಮ. ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗೆ ಇದು ಸೂಕ್ತವಾದ ಆಹಾರವಾಗಿದೆ.
ಬೆಳಗಿನ ಉಪಾಹಾರ, lunch ಟ ಮತ್ತು ಭೋಜನಕ್ಕೆ, 3-5 ಬ್ರೆಡ್ ಘಟಕಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದು ಸೂಕ್ತವಾಗಿದೆ, ಮಧ್ಯಾಹ್ನ - 1-2 ಬ್ರೆಡ್ ಘಟಕಗಳು. ಹೆಚ್ಚಿನ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು ದಿನದ ಮೊದಲಾರ್ಧದಲ್ಲಿರಬೇಕು ಎಂಬುದನ್ನು ಮರೆಯಬೇಡಿ. ತಿನ್ನುವುದರ ಜೊತೆಗೆ, ರೋಗಿಗಳು ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದನ್ನು ಪಡೆಯುತ್ತಾರೆ, ಇದು ಆಹಾರದಲ್ಲಿ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಹೀರಿಕೊಳ್ಳುತ್ತದೆ. ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ವೈದ್ಯರಿಂದ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ. ಆದ್ದರಿಂದ, “ಬ್ರೆಡ್ ಯೂನಿಟ್ಗಳಲ್ಲಿ” ಆಹಾರದ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಅಂಶದ ಸರಿಯಾದ ಲೆಕ್ಕಾಚಾರ ಮತ್ತು ಸೂಕ್ತವಾದ ಇನ್ಸುಲಿನ್ ಸೇವನೆಯು ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಸಾಮಾನ್ಯ ಚಟುವಟಿಕೆಯನ್ನು ಅನುಕರಿಸುತ್ತದೆ, ಇದು ಆರೋಗ್ಯವಂತ ಜನರಲ್ಲಿ ಆಹಾರದಲ್ಲಿನ ಎಲ್ಲಾ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಹೀರಿಕೊಳ್ಳಲು ಅಗತ್ಯವಾದ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ಉತ್ಪಾದಿಸುತ್ತದೆ.
1 ಬ್ರೆಡ್ ಘಟಕಕ್ಕೆ ಅನುಗುಣವಾದ ಉತ್ಪನ್ನದ ಪ್ರಮಾಣವನ್ನು ತೋರಿಸುವ ಮಾಹಿತಿಯನ್ನು ಕೆಳಗೆ ನೀಡಲಾಗಿದೆ. ಈ ಪಟ್ಟಿಯನ್ನು ಆಧರಿಸಿ, ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳು ತಮ್ಮದೇ ಆದ ಮೆನುವನ್ನು ತ್ವರಿತವಾಗಿ ರಚಿಸಬಹುದು ಮತ್ತು ಹೆಚ್ಚುವರಿ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳ ಸೇವನೆಯನ್ನು ಮಿತಿಗೊಳಿಸಬಹುದು.
ಸಿರಿಂಜ್ (ಇನ್ಸುಲಿನ್) ನೊಂದಿಗೆ ಇನ್ಸುಲಿನ್ ನೀಡುವ ತಂತ್ರ
ಬಳಕೆಗಾಗಿ ಇನ್ಸುಲಿನ್ ತಯಾರಿಸಿ. ಚುಚ್ಚುಮದ್ದಿನ drug ಷಧವು ಕೋಣೆಯ ಉಷ್ಣಾಂಶದಲ್ಲಿರಬೇಕು ಎಂಬ ಕಾರಣಕ್ಕೆ ಅದನ್ನು ರೆಫ್ರಿಜರೇಟರ್ನಿಂದ ತೆಗೆದುಹಾಕಿ.
ನೀವು ದೀರ್ಘಕಾಲ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಚುಚ್ಚುಮದ್ದು ಮಾಡಬೇಕಾದರೆ (ಅದು ಮೋಡವಾಗಿರುತ್ತದೆ), ನಂತರ ದ್ರಾವಣವು ಏಕರೂಪವಾಗಿ ಬಿಳಿ ಮತ್ತು ಮೋಡವಾಗುವವರೆಗೆ ಮೊದಲು ಬಾಟಲಿಯನ್ನು ಅಂಗೈಗಳ ನಡುವೆ ಸುತ್ತಿಕೊಳ್ಳಿ. ಸಣ್ಣ ಅಥವಾ ಅಲ್ಟ್ರಾಶಾರ್ಟ್ ಕ್ರಿಯೆಯ ಇನ್ಸುಲಿನ್ ಬಳಸುವಾಗ, ಈ ಬದಲಾವಣೆಗಳನ್ನು ಕೈಗೊಳ್ಳುವ ಅಗತ್ಯವಿಲ್ಲ.
ನಂಜುನಿರೋಧಕದಿಂದ ಇನ್ಸುಲಿನ್ ಬಾಟಲಿಯ ಮೇಲೆ ರಬ್ಬರ್ ಸ್ಟಾಪರ್ ಅನ್ನು ಮೊದಲೇ ಸಂಸ್ಕರಿಸಿ.
ಕೆಳಗಿನ ಕ್ರಿಯೆಗಳ ಅಲ್ಗಾರಿದಮ್ ಹೀಗಿದೆ:
- ನಿಮ್ಮ ಕೈಗಳನ್ನು ಸೋಪಿನಿಂದ ತೊಳೆಯಿರಿ.
- ಅದರ ಪ್ಯಾಕೇಜಿಂಗ್ನಿಂದ ಸಿರಿಂಜ್ ಅನ್ನು ತೆಗೆದುಹಾಕಿ.
- ನೀವು ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದಿನ ಪ್ರಮಾಣದಲ್ಲಿ ಸಿರಿಂಜಿನೊಳಗೆ ಗಾಳಿಯನ್ನು ತೆಗೆದುಕೊಳ್ಳಿ. ಉದಾಹರಣೆಗೆ, ವೈದ್ಯರು 20 ಘಟಕಗಳ ಪ್ರಮಾಣವನ್ನು ಸೂಚಿಸಿದ್ದಾರೆ, ಆದ್ದರಿಂದ ನೀವು ಖಾಲಿ ಸಿರಿಂಜಿನ ಪಿಸ್ಟನ್ ಅನ್ನು "20" ಗುರುತುಗೆ ತೆಗೆದುಕೊಳ್ಳಬೇಕಾಗುತ್ತದೆ.
- ಸಿರಿಂಜ್ ಸೂಜಿಯನ್ನು ಬಳಸಿ, ಇನ್ಸುಲಿನ್ ಬಾಟಲಿಯ ರಬ್ಬರ್ ಸ್ಟಾಪರ್ ಅನ್ನು ಚುಚ್ಚಿ ಮತ್ತು ಗಾಳಿಯನ್ನು ಬಾಟಲಿಗೆ ಸೇರಿಸಿ.
- ಬಾಟಲಿಯನ್ನು ತಲೆಕೆಳಗಾಗಿ ತಿರುಗಿಸಿ ಮತ್ತು ಅಗತ್ಯವಾದ ಪ್ರಮಾಣವನ್ನು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಸಿರಿಂಜಿಗೆ ಎಳೆಯಿರಿ.
- ನಿಮ್ಮ ಬೆರಳಿನಿಂದ ಸಿರಿಂಜಿನ ದೇಹವನ್ನು ಲಘುವಾಗಿ ಸ್ಪರ್ಶಿಸಿ ಇದರಿಂದ ಗಾಳಿಯ ಗುಳ್ಳೆಗಳು ಮೇಲಕ್ಕೆತ್ತಿ ಪಿಸ್ಟನ್ ಅನ್ನು ಸ್ವಲ್ಪ ಒತ್ತುವ ಮೂಲಕ ಸಿರಿಂಜಿನಿಂದ ಗಾಳಿಯನ್ನು ಬಿಡುಗಡೆ ಮಾಡುತ್ತವೆ.
- ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣ ಸರಿಯಾಗಿದೆಯೇ ಎಂದು ಪರಿಶೀಲಿಸಿ ಮತ್ತು ಸೂಜಿಯನ್ನು ಬಾಟಲಿಯಿಂದ ತೆಗೆದುಹಾಕಿ.
- ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ ಅನ್ನು ನಂಜುನಿರೋಧಕದಿಂದ ಚಿಕಿತ್ಸೆ ಮಾಡಿ ಮತ್ತು ಚರ್ಮವನ್ನು ಒಣಗಲು ಅನುಮತಿಸಿ. ನಿಮ್ಮ ಹೆಬ್ಬೆರಳು ಮತ್ತು ತೋರುಬೆರಳಿನಿಂದ ಚರ್ಮದ ಪಟ್ಟು ರೂಪಿಸಿ ಮತ್ತು ನಿಧಾನವಾಗಿ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಚುಚ್ಚುಮದ್ದು ಮಾಡಿ. ನೀವು 8 ಮಿ.ಮೀ ಉದ್ದದ ಸೂಜಿಯನ್ನು ಬಳಸಿದರೆ, ನೀವು ಅದನ್ನು ಲಂಬ ಕೋನದಲ್ಲಿ ನಮೂದಿಸಬಹುದು. ಸೂಜಿ ಉದ್ದವಾಗಿದ್ದರೆ, ಅದನ್ನು 45 of ಕೋನದಲ್ಲಿ ಸೇರಿಸಿ.
- ಸಂಪೂರ್ಣ ಡೋಸ್ ನೀಡಿದ ನಂತರ, 5 ಸೆಕೆಂಡುಗಳ ಕಾಲ ಕಾಯಿರಿ ಮತ್ತು ಸೂಜಿಯನ್ನು ತೆಗೆದುಹಾಕಿ. ಚರ್ಮದ ಕ್ರೀಸ್ ಅನ್ನು ಬಿಡುಗಡೆ ಮಾಡಿ.
ಇಡೀ ಕಾರ್ಯವಿಧಾನವನ್ನು ಈ ಕೆಳಗಿನ ವೀಡಿಯೊದಲ್ಲಿ ಸ್ಪಷ್ಟವಾಗಿ ಕಾಣಬಹುದು, ಇದನ್ನು ಅಮೇರಿಕನ್ ಮೆಡಿಕಲ್ ಸೆಂಟರ್ ಸಿದ್ಧಪಡಿಸಿದೆ (ಇದನ್ನು 3 ನಿಮಿಷದಿಂದ ವೀಕ್ಷಿಸಲು ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ):
ಶಾರ್ಟ್-ಆಕ್ಟಿಂಗ್ ಇನ್ಸುಲಿನ್ (ಸ್ಪಷ್ಟ ಪರಿಹಾರ) ಅನ್ನು ದೀರ್ಘಕಾಲೀನ ಇನ್ಸುಲಿನ್ (ಮೋಡದ ದ್ರಾವಣ) ನೊಂದಿಗೆ ಬೆರೆಸುವುದು ಅಗತ್ಯವಿದ್ದರೆ, ಕ್ರಿಯೆಗಳ ಅನುಕ್ರಮವು ಈ ಕೆಳಗಿನಂತಿರುತ್ತದೆ:
- ಏರ್ ಸಿರಿಂಜ್ ಅನ್ನು ಟೈಪ್ ಮಾಡಿ, ನೀವು "ಮಡ್ಡಿ" ಇನ್ಸುಲಿನ್ ಅನ್ನು ನಮೂದಿಸಬೇಕಾದ ಪ್ರಮಾಣದಲ್ಲಿ.
- ಮೋಡದ ಇನ್ಸುಲಿನ್ ಬಾಟಲಿಗೆ ಗಾಳಿಯನ್ನು ಪರಿಚಯಿಸಿ ಮತ್ತು ಸೂಜಿಯನ್ನು ಬಾಟಲಿಯಿಂದ ತೆಗೆದುಹಾಕಿ.
- ನೀವು "ಪಾರದರ್ಶಕ" ಇನ್ಸುಲಿನ್ ಅನ್ನು ನಮೂದಿಸಬೇಕಾದ ಪ್ರಮಾಣದಲ್ಲಿ ಸಿರಿಂಜ್ನಲ್ಲಿ ಗಾಳಿಯನ್ನು ಮತ್ತೆ ನಮೂದಿಸಿ.
- ಸ್ಪಷ್ಟವಾದ ಇನ್ಸುಲಿನ್ ಬಾಟಲಿಗೆ ಗಾಳಿಯನ್ನು ಪರಿಚಯಿಸಿ. ಎರಡೂ ಬಾರಿ ಕೇವಲ ಒಂದು ಮತ್ತು ಎರಡನೆಯ ಬಾಟಲಿಗೆ ಗಾಳಿಯನ್ನು ಪರಿಚಯಿಸಲಾಯಿತು.
- ಸೂಜಿಗಳನ್ನು ಹೊರತೆಗೆಯದೆ, ಬಾಟಲಿಯನ್ನು “ಪಾರದರ್ಶಕ” ಇನ್ಸುಲಿನ್ ತಲೆಕೆಳಗಾಗಿ ತಿರುಗಿಸಿ ಮತ್ತು of ಷಧದ ಅಪೇಕ್ಷಿತ ಡಯಲ್ ಅನ್ನು ಡಯಲ್ ಮಾಡಿ.
- ನಿಮ್ಮ ಬೆರಳಿನಿಂದ ಸಿರಿಂಜಿನ ದೇಹದ ಮೇಲೆ ಟ್ಯಾಪ್ ಮಾಡಿ ಇದರಿಂದ ಗಾಳಿಯ ಗುಳ್ಳೆಗಳು ಮೇಲಕ್ಕೆತ್ತಿ ಪಿಸ್ಟನ್ ಅನ್ನು ಸ್ವಲ್ಪ ಒತ್ತುವ ಮೂಲಕ ತೆಗೆದುಹಾಕುತ್ತವೆ.
- ಸ್ಪಷ್ಟ (ಶಾರ್ಟ್-ಆಕ್ಟಿಂಗ್) ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ಸರಿಯಾಗಿ ಸಂಗ್ರಹಿಸಲಾಗಿದೆಯೆ ಎಂದು ಪರಿಶೀಲಿಸಿ ಮತ್ತು ಸೂಜಿಯನ್ನು ಬಾಟಲಿಯಿಂದ ತೆಗೆದುಹಾಕಿ.
- “ಮೋಡ” ಇನ್ಸುಲಿನ್ನೊಂದಿಗೆ ಸೂಜಿಯನ್ನು ಬಾಟಲಿಗೆ ಸೇರಿಸಿ, ಬಾಟಲಿಯನ್ನು ತಲೆಕೆಳಗಾಗಿ ತಿರುಗಿಸಿ ಮತ್ತು ಅಪೇಕ್ಷಿತ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಡಯಲ್ ಮಾಡಿ.
- ಹಂತ 7 ರಲ್ಲಿ ವಿವರಿಸಿದಂತೆ ಸಿರಿಂಜ್ನಿಂದ ಗಾಳಿಯನ್ನು ತೆಗೆದುಹಾಕಿ. ಬಾಟಲಿಯಿಂದ ಸೂಜಿಯನ್ನು ತೆಗೆದುಹಾಕಿ.
- ಮೋಡದ ಇನ್ಸುಲಿನ್ ಡೋಸ್ನ ನಿಖರತೆಯನ್ನು ಪರಿಶೀಲಿಸಿ. ನಿಮಗೆ 15 ಘಟಕಗಳ “ಪಾರದರ್ಶಕ” ಇನ್ಸುಲಿನ್ ಮತ್ತು “ಮೋಡ” - 10 ಘಟಕಗಳ ಪ್ರಮಾಣವನ್ನು ಸೂಚಿಸಿದರೆ, ಒಟ್ಟು ಸಿರಿಂಜಿನಲ್ಲಿ 25 ಘಟಕಗಳ ಮಿಶ್ರಣವನ್ನು ಹೊಂದಿರಬೇಕು.
- ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ ಅನ್ನು ನಂಜುನಿರೋಧಕದಿಂದ ಚಿಕಿತ್ಸೆ ನೀಡಿ. ಚರ್ಮ ಒಣಗಲು ಕಾಯಿರಿ.
- ನಿಮ್ಮ ಹೆಬ್ಬೆರಳು ಮತ್ತು ತೋರುಬೆರಳಿನಿಂದ, ಚರ್ಮವನ್ನು ಪಟ್ಟು ಹಿಡಿದು ಚುಚ್ಚುಮದ್ದು ಮಾಡಿ.
ಆಯ್ಕೆ ಮಾಡಿದ ಉಪಕರಣದ ಪ್ರಕಾರ ಮತ್ತು ಸೂಜಿಯ ಉದ್ದವನ್ನು ಲೆಕ್ಕಿಸದೆ, ಇನ್ಸುಲಿನ್ ಆಡಳಿತವು ಸಬ್ಕ್ಯುಟೇನಿಯಸ್ ಆಗಿರಬೇಕು!
ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ನ ಆರೈಕೆ
ಇಂಜೆಕ್ಷನ್ ಸೈಟ್ ಸೋಂಕಿಗೆ ಒಳಗಾಗಿದ್ದರೆ (ಸಾಮಾನ್ಯವಾಗಿ ಸ್ಟ್ಯಾಫಿಲೋಕೊಕಲ್ ಸೋಂಕು), ಪ್ರತಿಜೀವಕ ಚಿಕಿತ್ಸೆಯನ್ನು ಸೂಚಿಸಲು ನಿಮ್ಮ ಚಿಕಿತ್ಸೆಯ ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞರನ್ನು (ಅಥವಾ ಚಿಕಿತ್ಸಕ) ಸಂಪರ್ಕಿಸಬೇಕು.
ಇಂಜೆಕ್ಷನ್ ಸ್ಥಳದಲ್ಲಿ ಕಿರಿಕಿರಿ ಉಂಟಾಗಿದ್ದರೆ, ಚುಚ್ಚುಮದ್ದಿನ ಮೊದಲು ಬಳಸುವ ನಂಜುನಿರೋಧಕವನ್ನು ಬದಲಾಯಿಸಬೇಕು.
ಎಲ್ಲಿ ಚುಚ್ಚುಮದ್ದು ಮಾಡುವುದು ಮತ್ತು ನಾವು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಹೇಗೆ ಚುಚ್ಚುತ್ತೇವೆ, ನಾವು ಈಗಾಗಲೇ ವಿವರಿಸಿದ್ದೇವೆ, ಈಗ ಈ .ಷಧಿಯ ಆಡಳಿತದ ವೈಶಿಷ್ಟ್ಯಗಳಿಗೆ ಹೋಗೋಣ.
ಇನ್ಸುಲಿನ್ ಆಡಳಿತದ ನಿಯಮಗಳು
ಇನ್ಸುಲಿನ್ ಅನ್ನು ನಿರ್ವಹಿಸಲು ಹಲವಾರು ಕಟ್ಟುಪಾಡುಗಳಿವೆ. ಆದರೆ ಬಹು ಚುಚ್ಚುಮದ್ದಿನ ಅತ್ಯಂತ ಸೂಕ್ತವಾದ ಮೋಡ್. ಇದು ಪ್ರತಿ ಮುಖ್ಯ meal ಟಕ್ಕೆ ಮುಂಚಿತವಾಗಿ ಕಿರು-ನಟನೆಯ ಇನ್ಸುಲಿನ್ನ ಆಡಳಿತವನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ ಮತ್ತು ಒಂದು ಅಥವಾ ಎರಡು ಡೋಸ್ ಮಧ್ಯಮ ಅಥವಾ ದೀರ್ಘಾವಧಿಯ ಇನ್ಸುಲಿನ್ (ಬೆಳಿಗ್ಗೆ ಮತ್ತು ಸಂಜೆ) between ಟ ಮತ್ತು ಮಲಗುವ ಸಮಯದಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಅಗತ್ಯವನ್ನು ಪೂರೈಸುತ್ತದೆ, ಇದು ರಾತ್ರಿಯ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಅಪಾಯವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ. ಇನ್ಸುಲಿನ್ ಅನ್ನು ಪುನರಾವರ್ತಿತ ಆಡಳಿತವು ವ್ಯಕ್ತಿಯ ಜೀವನ ಮಟ್ಟವನ್ನು ಉತ್ತಮಗೊಳಿಸುತ್ತದೆ.
ಸಣ್ಣ ಇನ್ಸುಲಿನ್ನ ಮೊದಲ ಪ್ರಮಾಣವನ್ನು ಉಪಾಹಾರಕ್ಕೆ 30 ನಿಮಿಷಗಳ ಮೊದಲು ನೀಡಲಾಗುತ್ತದೆ. ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಅಧಿಕವಾಗಿದ್ದರೆ ಹೆಚ್ಚು ಸಮಯ ಕಾಯಿರಿ (ಅಥವಾ ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಕಡಿಮೆ ಇದ್ದರೆ ಕಡಿಮೆ). ಇದನ್ನು ಮಾಡಲು, ಮೊದಲು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಗ್ಲುಕೋಮೀಟರ್ನೊಂದಿಗೆ ಅಳೆಯಿರಿ.
ಅಲ್ಟ್ರಾ-ಶಾರ್ಟ್-ಆಕ್ಟಿಂಗ್ ಇನ್ಸುಲಿನ್ ಅನ್ನು before ಟಕ್ಕೆ ಮುಂಚೆಯೇ ನೀಡಬಹುದು, ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಕಡಿಮೆ ಇದೆ.
2-3 ಗಂಟೆಗಳ ನಂತರ, ನಿಮಗೆ ಲಘು ಬೇಕು. ನೀವು ಬೇರೆ ಯಾವುದನ್ನೂ ನಮೂದಿಸುವ ಅಗತ್ಯವಿಲ್ಲ, ಬೆಳಿಗ್ಗೆ ಚುಚ್ಚುಮದ್ದಿನಿಂದ ಇನ್ಸುಲಿನ್ ಮಟ್ಟ ಇನ್ನೂ ಹೆಚ್ಚಾಗಿದೆ.
ಎರಡನೆಯ ಡೋಸ್ ಅನ್ನು ಮೊದಲ 5 ಗಂಟೆಗಳ ನಂತರ ನೀಡಲಾಗುತ್ತದೆ.ಈ ಹೊತ್ತಿಗೆ, ಸಾಮಾನ್ಯವಾಗಿ “ಬ್ರೇಕ್ಫಾಸ್ಟ್ ಡೋಸ್” ನಿಂದ ಸ್ವಲ್ಪ ಕಡಿಮೆ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ದೇಹದಲ್ಲಿ ಉಳಿದಿದೆ, ಆದ್ದರಿಂದ ಮೊದಲು ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆ ಮಟ್ಟವನ್ನು ಅಳೆಯಿರಿ, ಮತ್ತು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಕಡಿಮೆಯಾಗಿದ್ದರೆ, ತಿನ್ನುವ ಅಥವಾ ತಿನ್ನುವ ಸ್ವಲ್ಪ ಸಮಯದ ಮೊದಲು ಅಲ್ಪ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ಚುಚ್ಚಿ, ಮತ್ತು ನಂತರ ಮಾತ್ರ ನಮೂದಿಸಿ ಅಲ್ಟ್ರಾ ಶಾರ್ಟ್-ಆಕ್ಟಿಂಗ್ ಇನ್ಸುಲಿನ್.
ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವು ಅಧಿಕವಾಗಿದ್ದರೆ, ನೀವು ಕಡಿಮೆ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಚುಚ್ಚಬೇಕು ಮತ್ತು 45-60 ನಿಮಿಷ ಕಾಯಬೇಕು, ತದನಂತರ ತಿನ್ನಲು ಪ್ರಾರಂಭಿಸಿ. ಅಥವಾ ನೀವು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಅಲ್ಟ್ರಾಫಾಸ್ಟ್ ಕ್ರಿಯೆಯೊಂದಿಗೆ ಚುಚ್ಚಬಹುದು ಮತ್ತು 15-30 ನಿಮಿಷಗಳ ನಂತರ .ಟವನ್ನು ಪ್ರಾರಂಭಿಸಿ.
ಮೂರನೇ ಡೋಸ್ (dinner ಟದ ಮೊದಲು) ಇದೇ ರೀತಿ ನಡೆಸಲಾಗುತ್ತದೆ.
ನಾಲ್ಕನೇ ಡೋಸ್ (ದಿನಕ್ಕೆ ಕೊನೆಯದು). ಮಲಗುವ ಮುನ್ನ, ಮಧ್ಯಮ-ನಟನೆಯ ಇನ್ಸುಲಿನ್ (ಎನ್ಪಿಹೆಚ್-ಇನ್ಸುಲಿನ್) ಅಥವಾ ದೀರ್ಘ-ನಟನೆಯನ್ನು ನಿರ್ವಹಿಸಲಾಗುತ್ತದೆ. ಕೊನೆಯ ದೈನಂದಿನ ಚುಚ್ಚುಮದ್ದನ್ನು dinner ಟದಲ್ಲಿ ಸಣ್ಣ ಇನ್ಸುಲಿನ್ (ಅಥವಾ ಅಲ್ಟ್ರಾಶಾರ್ಟ್ ನಂತರ 2-3 ಗಂಟೆಗಳ ನಂತರ) ಹೊಡೆದ ನಂತರ 3-4 ಗಂಟೆಗಳ ನಂತರ ಮಾಡಬೇಕು.
ಪ್ರತಿದಿನ “ರಾತ್ರಿ” ಇನ್ಸುಲಿನ್ ಅನ್ನು ಒಂದೇ ಸಮಯದಲ್ಲಿ ಚುಚ್ಚುಮದ್ದು ಮಾಡುವುದು ಮುಖ್ಯ, ಉದಾಹರಣೆಗೆ, ಮಲಗಲು ಸಾಮಾನ್ಯ ಸಮಯಕ್ಕಿಂತ ಮೊದಲು 22:00 ಕ್ಕೆ. ಎನ್ಪಿಹೆಚ್-ಇನ್ಸುಲಿನ್ನ ಆಡಳಿತದ ಪ್ರಮಾಣವು 2-4 ಗಂಟೆಗಳ ನಂತರ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತದೆ ಮತ್ತು ಎಲ್ಲಾ 8-9 ಗಂಟೆಗಳ ನಿದ್ರೆಯವರೆಗೆ ಇರುತ್ತದೆ.
ಅಲ್ಲದೆ, ಮಧ್ಯಮ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಬದಲಿಗೆ, ನೀವು dinner ಟಕ್ಕೆ ಮುಂಚಿತವಾಗಿ ದೀರ್ಘಕಾಲ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಚುಚ್ಚಬಹುದು ಮತ್ತು .ಟಕ್ಕೆ ಮುಂಚಿತವಾಗಿ ನೀಡಲಾಗುವ ಸಣ್ಣ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ಸರಿಹೊಂದಿಸಬಹುದು.
ದೀರ್ಘಕಾಲ ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ 24 ಗಂಟೆಗಳ ಕಾಲ ಪರಿಣಾಮಕಾರಿಯಾಗಿದೆ, ಆದ್ದರಿಂದ ಸ್ಲೀಪಿ ಹೆಡ್ಗಳು ತಮ್ಮ ಆರೋಗ್ಯಕ್ಕೆ ಹಾನಿಯಾಗದಂತೆ ಹೆಚ್ಚು ಸಮಯ ನಿದ್ರೆ ಮಾಡಬಹುದು, ಮತ್ತು ಬೆಳಿಗ್ಗೆ ಮಧ್ಯಮ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಅನ್ನು ನಿರ್ವಹಿಸುವ ಅಗತ್ಯವಿಲ್ಲ (ಪ್ರತಿ .ಟಕ್ಕೂ ಮೊದಲು ಅಲ್ಪ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಮಾತ್ರ).
ಪ್ರತಿಯೊಂದು ವಿಧದ ಇನ್ಸುಲಿನ್ನ ಡೋಸೇಜ್ನ ಲೆಕ್ಕಾಚಾರವನ್ನು ಮೊದಲು ವೈದ್ಯರು ನಡೆಸುತ್ತಾರೆ, ಮತ್ತು ನಂತರ (ವೈಯಕ್ತಿಕ ಅನುಭವವನ್ನು ಪಡೆದ ನಂತರ), ರೋಗಿಯು ನಿರ್ದಿಷ್ಟ ಪರಿಸ್ಥಿತಿಗೆ ಅನುಗುಣವಾಗಿ ಡೋಸೇಜ್ ಅನ್ನು ಹೊಂದಿಸಬಹುದು.

Als ಟಕ್ಕೆ ಮೊದಲು ಇನ್ಸುಲಿನ್ ನೀಡಲು ನೀವು ಮರೆತಿದ್ದರೆ ಏನು ಮಾಡಬೇಕು?
ತಿನ್ನುವ ತಕ್ಷಣ ನೀವು ಇದನ್ನು ನೆನಪಿಸಿಕೊಂಡರೆ, ನೀವು ಸಾಮಾನ್ಯ ಪ್ರಮಾಣದ ಇನ್ಸುಲಿನ್ ಶಾರ್ಟ್ ಅಥವಾ ಅಲ್ಟ್ರಾಶಾರ್ಟ್ ಕ್ರಿಯೆಯನ್ನು ನಮೂದಿಸಬೇಕು ಅಥವಾ ಅದನ್ನು ಒಂದು ಅಥವಾ ಎರಡು ಘಟಕಗಳಿಂದ ಕಡಿಮೆ ಮಾಡಬೇಕು.
1-2 ಗಂಟೆಗಳ ನಂತರ ನೀವು ಇದನ್ನು ನೆನಪಿಸಿಕೊಂಡರೆ, ನೀವು ಶಾರ್ಟ್-ಆಕ್ಟಿಂಗ್ ಇನ್ಸುಲಿನ್ನ ಅರ್ಧದಷ್ಟು ಪ್ರಮಾಣವನ್ನು ನಮೂದಿಸಬಹುದು ಮತ್ತು ಮೇಲಾಗಿ ಅಲ್ಟ್ರಾ-ಶಾರ್ಟ್ ಆಕ್ಷನ್.
ಹೆಚ್ಚಿನ ಸಮಯ ಕಳೆದರೆ, ರಕ್ತದ ಗ್ಲೂಕೋಸ್ನ ಮಟ್ಟವನ್ನು ಈ ಹಿಂದೆ ಅಳೆಯುವ ಮೂಲಕ ನೀವು ಮುಂದಿನ meal ಟಕ್ಕೆ ಮುಂಚಿತವಾಗಿ ಹಲವಾರು ಘಟಕಗಳಿಂದ ಸಣ್ಣ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ಹೆಚ್ಚಿಸಬೇಕು.
ಮಲಗುವ ಮುನ್ನ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ನೀಡಲು ನಾನು ಮರೆತಿದ್ದರೆ ಏನು ಮಾಡಬೇಕು?
ನೀವು ಮುಂಜಾನೆ 2:00 ಕ್ಕಿಂತ ಮೊದಲು ಎಚ್ಚರಗೊಂಡು ಮತ್ತು ನೀವು ಇನ್ಸುಲಿನ್ ಚುಚ್ಚುಮದ್ದನ್ನು ಮರೆತಿದ್ದೀರಿ ಎಂದು ನೆನಪಿಸಿಕೊಂಡರೆ, ನೀವು ಇನ್ನೂ “ರಾತ್ರಿ” ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ನಮೂದಿಸಬಹುದು, ಅದು ಕ್ಷಣದಿಂದ ಕಳೆದ ಪ್ರತಿ ಗಂಟೆಗೆ 25-30% ಅಥವಾ 1-2 ಯುನಿಟ್ಗಳಷ್ಟು ಕಡಿಮೆಯಾಗಿದೆ. “ರಾತ್ರಿಯ” ಇನ್ಸುಲಿನ್ ಅನ್ನು ನೀಡಲಾಯಿತು.
ನಿಮ್ಮ ಸಾಮಾನ್ಯ ಎಚ್ಚರಗೊಳ್ಳುವ ಸಮಯಕ್ಕಿಂತ ಐದು ಗಂಟೆಗಳಿಗಿಂತಲೂ ಕಡಿಮೆ ಸಮಯ ಉಳಿದಿದ್ದರೆ, ನಿಮ್ಮ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ನೀವು ಅಳೆಯಬೇಕು ಮತ್ತು ಕಡಿಮೆ-ಕಾರ್ಯನಿರ್ವಹಿಸುವ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ನೀಡಬೇಕಾಗುತ್ತದೆ (ಅಲ್ಟ್ರಾ-ಶಾರ್ಟ್-ಆಕ್ಟಿಂಗ್ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಚುಚ್ಚುಮದ್ದು ಮಾಡಬೇಡಿ!).
ಮಲಗುವ ಮುನ್ನ ನೀವು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಚುಚ್ಚುಮದ್ದು ಮಾಡದ ಕಾರಣ ಅಧಿಕ ರಕ್ತದ ಸಕ್ಕರೆ ಮತ್ತು ವಾಕರಿಕೆಯೊಂದಿಗೆ ನೀವು ಎಚ್ಚರಗೊಂಡಿದ್ದರೆ, 0.1 ಯುನಿಟ್ ದರದಲ್ಲಿ ಸಣ್ಣ (ಮತ್ತು ಮೇಲಾಗಿ ಅಲ್ಟ್ರಾ-ಶಾರ್ಟ್!) ಕ್ರಿಯೆಯ ಇನ್ಸುಲಿನ್ ಅನ್ನು ನಮೂದಿಸಿ. ಪ್ರತಿ ಕೆಜಿ ದೇಹದ ತೂಕ ಮತ್ತು 2-3 ಗಂಟೆಗಳ ನಂತರ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಮತ್ತೆ ಅಳೆಯಿರಿ. ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವು ಕಡಿಮೆಯಾಗದಿದ್ದರೆ, 0.1 ಯುನಿಟ್ ದರದಲ್ಲಿ ಮತ್ತೊಂದು ಪ್ರಮಾಣವನ್ನು ನಮೂದಿಸಿ. ದೇಹದ ತೂಕದ ಪ್ರತಿ ಕೆ.ಜಿ. ನೀವು ಇನ್ನೂ ಅನಾರೋಗ್ಯದಿಂದ ಬಳಲುತ್ತಿದ್ದರೆ ಅಥವಾ ವಾಂತಿ ಹೊಂದಿದ್ದರೆ, ನೀವು ತಕ್ಷಣ ಆಸ್ಪತ್ರೆಗೆ ಹೋಗಬೇಕು!
ಯಾವ ಸಂದರ್ಭಗಳಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣ ಇನ್ನೂ ಬೇಕಾಗಬಹುದು?
ವ್ಯಾಯಾಮವು ದೇಹದಿಂದ ಗ್ಲೂಕೋಸ್ ವಿಸರ್ಜನೆಯನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ಕಡಿಮೆ ಮಾಡದಿದ್ದರೆ ಅಥವಾ ಹೆಚ್ಚುವರಿ ಪ್ರಮಾಣದ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಸೇವಿಸದಿದ್ದರೆ, ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ ಬೆಳೆಯಬಹುದು.
1 ಗಂಟೆಗಿಂತ ಕಡಿಮೆ ಇರುವ ಹಗುರವಾದ ಮತ್ತು ಮಧ್ಯಮ ದೈಹಿಕ ಚಟುವಟಿಕೆ:
- ತರಬೇತಿಯ ಮೊದಲು ಮತ್ತು ನಂತರ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಆಹಾರವನ್ನು ಸೇವಿಸುವುದು ಅವಶ್ಯಕ (ಪ್ರತಿ 40 ನಿಮಿಷಗಳ ವ್ಯಾಯಾಮಕ್ಕೆ 15 ಗ್ರಾಂ ಸುಲಭವಾಗಿ ಜೀರ್ಣವಾಗುವ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು ಆಧರಿಸಿ).
1 ಗಂಟೆಗಿಂತ ಹೆಚ್ಚು ಕಾಲ ಮಧ್ಯಮ ಮತ್ತು ತೀವ್ರವಾದ ದೈಹಿಕ ಚಟುವಟಿಕೆ:
- ತರಬೇತಿಯ ಸಮಯದಲ್ಲಿ ಮತ್ತು ಅದರ ನಂತರದ 8 ಗಂಟೆಗಳಲ್ಲಿ, ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವನ್ನು ಕಡಿಮೆ ಮಾಡಿ, 20-50% ರಷ್ಟು ಕಡಿಮೆಗೊಳಿಸಲಾಗುತ್ತದೆ.
ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಬಳಕೆ ಮತ್ತು ಆಡಳಿತದ ಬಗ್ಗೆ ನಾವು ಸಂಕ್ಷಿಪ್ತ ಶಿಫಾರಸುಗಳನ್ನು ನೀಡಿದ್ದೇವೆ.ನೀವು ರೋಗವನ್ನು ನಿಯಂತ್ರಿಸಿದರೆ ಮತ್ತು ಸರಿಯಾದ ಗಮನದಿಂದ ಚಿಕಿತ್ಸೆ ನೀಡಿದರೆ, ಮಧುಮೇಹಿಗಳ ಜೀವನವು ಸಾಕಷ್ಟು ಪೂರ್ಣವಾಗಿರುತ್ತದೆ.
“ನಾನು ನಿಮಗೆ ಇಲ್ಲಿಗೆ a ಟ ತಂದಿದ್ದೇನೆ!” ಆಸ್ಪತ್ರೆಗೆ “ಸರಿಯಾದ” ವರ್ಗಾವಣೆ ಯಾವುದು?
ಸರಿ, ಆಸ್ಪತ್ರೆಗೆ ಬಂದ ಸಂಬಂಧಿ ಅಥವಾ ಸ್ನೇಹಿತರಿಗೆ ಕಿತ್ತಳೆ, ಸಿಹಿತಿಂಡಿಗಳು, ಚೀಸ್ ಅನ್ನು ಹೇಗೆ ತರಲು ಸಾಧ್ಯವಿಲ್ಲ? ರುಚಿಯಾದ ವಸ್ತುಗಳು, ಎಲ್ಲಾ ನಂತರ. ಮತ್ತು ರೋಗಿಯು ರುಚಿಕರವಾದ ದಯವಿಟ್ಟು ಮೆಚ್ಚಿಸಲು ಬಯಸುತ್ತಾನೆ! ಆದರೆ ಅದು ಅವನಿಗೆ ಉಪಯುಕ್ತವಾಗುತ್ತದೆಯೇ? ಮತ್ತು ಸಾಮಾನ್ಯವಾಗಿ - ರೋಗಿಗಳಿಗೆ ಆಹಾರವನ್ನು ನೀಡುವುದು ಹೇಗೆ, ಆದ್ದರಿಂದ ಅವನಿಗೆ ಹಾನಿಯಾಗದಂತೆ?

ಮೂತ್ರಶಾಸ್ತ್ರ ವಿಭಾಗದಲ್ಲಿ, ರೋಗಿಗಳಿಗೆ .ಟವನ್ನು ಮಾತ್ರ ನೀಡಲಾಗುತ್ತದೆ. ಉಳಿದದ್ದು ಸಂಬಂಧಿಕರಿಗೆ ಮಾತ್ರ ಭರವಸೆ
ಮೇಲ್ನೋಟಕ್ಕೆ, ಆಸ್ಪತ್ರೆಯ ರೋಗಿಯು ತೆಗೆದುಕೊಳ್ಳುವ ಆಹಾರವು ಮಾತ್ರೆ-ಚುಚ್ಚುಮದ್ದು-ಡ್ರಾಪ್ಪರ್ಗಳಿಗಿಂತ ಅವನ ಗುಣಪಡಿಸುವಿಕೆಯಲ್ಲಿ ಕಡಿಮೆ ಪ್ರಾಮುಖ್ಯತೆಯನ್ನು ವಹಿಸುತ್ತದೆ ಎಂದು ತೋರುತ್ತದೆ. ಆದರೆ ಇದು ಹಾಗಲ್ಲ: ಅನಾರೋಗ್ಯದ ಸಮಯದಲ್ಲಿ ನಾವು ತಿನ್ನುವುದು ನಾವು ಎಷ್ಟು ಬೇಗನೆ ರೋಗವನ್ನು ತೊಡೆದುಹಾಕಬಹುದು ಎಂಬುದರ ಮೇಲೆ ನೇರವಾಗಿ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ.
ಸೂಕ್ತವಲ್ಲದ ಆಹಾರಗಳು, ಉದಾಹರಣೆಗೆ, “ಕೋರ್” ಗಳ ಆರೋಗ್ಯ ಸ್ಥಿತಿಗೆ ಗಮನಾರ್ಹ ಹಾನಿಯನ್ನುಂಟುಮಾಡುತ್ತವೆ. ನಗರ ಆಸ್ಪತ್ರೆಯ ಹೃದ್ರೋಗ ವಿಭಾಗದ ಮುಖ್ಯಸ್ಥ ಟಟಯಾನಾ ಕುಟಾನಾ ಹೇಳಿದಂತೆ, ಹೊಟ್ಟೆಯನ್ನು ಅತಿಯಾಗಿ ತುಂಬುವುದು, ವಿಶೇಷವಾಗಿ ಕೊಬ್ಬಿನ ಆಹಾರಗಳೊಂದಿಗೆ, ಆಂಜಿನಾ ದಾಳಿಗೆ ಕಾರಣವಾಗಬಹುದು - ಅಧಿಕ ತೂಕ ಹೊಂದಿರುವ ಜನರು ವಿಶೇಷವಾಗಿ ಅಪಾಯದಲ್ಲಿರುತ್ತಾರೆ. ಹೇರಳವಾಗಿರುವ ಉಪ್ಪು ಆಹಾರವು ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಬಿಕ್ಕಟ್ಟನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ. ಆಲ್ಕೊಹಾಲ್ ಸೇವಿಸಿದ ನಂತರ, ಅವನ ಹೃದಯದ ಲಯದ “ಕೋರ್” ತೊಂದರೆಗೊಳಗಾಗಬಹುದು, ವಿಶೇಷವಾಗಿ ನೀವು ಬಿಸಿಲಿನಲ್ಲಿ ಬಲವಾದ ಪಾನೀಯವನ್ನು ಸೇವಿಸಿದರೆ. ಇಲಾಖೆಯಲ್ಲಿಯೇ, ರೋಗಿಗಳು ಆಲ್ಕೊಹಾಲ್ ಕುಡಿಯುವುದಿಲ್ಲ, ಆದರೆ ಮನೆಯಲ್ಲಿ ಅವರು ಮಾಡಬಹುದು.
- ಸಾಮಾನ್ಯವಾಗಿ ಜನರು ಆಹಾರವನ್ನು ಗಂಭೀರವಾಗಿ, ಮೇಲ್ನೋಟಕ್ಕೆ ತೆಗೆದುಕೊಳ್ಳುವುದಿಲ್ಲ, ಆದರೆ ವಾಸ್ತವವಾಗಿ ಇದು ಬಹಳ ಮುಖ್ಯ. ಅನುಚಿತ ಪೌಷ್ಠಿಕಾಂಶವು ರೋಗದ ಹಾದಿಯನ್ನು ಸಂಕೀರ್ಣಗೊಳಿಸುತ್ತದೆ ಮತ್ತು ನಿಧಾನವಾಗಿ ಚೇತರಿಸಿಕೊಳ್ಳುತ್ತದೆ. ವೈದ್ಯರು, ಸಂಬಂಧಿಕರಿಗೆ ಚಿಕಿತ್ಸೆಯ ಕಟ್ಟುಪಾಡುಗಳನ್ನು ವಿವರಿಸುತ್ತಾ, ಆಹಾರ ಪದ್ಧತಿ, ಸ್ಲೀಪ್ ಮೋಡ್ನಿಂದ ಪ್ರಾರಂಭಿಸಬೇಕು ಮತ್ತು ನಂತರ ಮಾತ್ರ ations ಷಧಿಗಳನ್ನು ಸೂಚಿಸಬೇಕು ”ಎಂದು ನಗರ ಆಸ್ಪತ್ರೆಯ ತೀವ್ರ ನಿಗಾ ಮತ್ತು ನಿರ್ವಿಶೀಕರಣ ವಿಭಾಗದ ಮುಖ್ಯಸ್ಥ ವಿಕ್ಟರ್ ಮುರಾಚೆವ್ ಹೇಳುತ್ತಾರೆ. - ನಮ್ಮ ವಿಭಾಗದ ರೋಗಿಗಳಿಗೆ ಕೆಲವೊಮ್ಮೆ ತಿನ್ನಲು ಸಾಧ್ಯವಾಗದ ಆಹಾರವನ್ನು ತರಲಾಗುತ್ತದೆ. ಆದರೆ, ನಾವು ಪ್ರವೇಶದ್ವಾರದಲ್ಲಿ ಕಟ್ಟುನಿಟ್ಟಿನ ನಿಯಂತ್ರಣವನ್ನು ಹೊಂದಿರುವುದರಿಂದ ಮತ್ತು ರೋಗಿಯನ್ನು ಆರೋಗ್ಯ ಕಾರ್ಯಕರ್ತರು ಅಥವಾ ಅವರ ಮೇಲ್ವಿಚಾರಣೆಯಲ್ಲಿರುವ ಸಂಬಂಧಿಕರು ಪೋಷಿಸುವುದರಿಂದ, “ನಿಷೇಧಿತ” ಉತ್ಪನ್ನಗಳು ರೋಗಿಗಳ ಹೊಟ್ಟೆಗೆ ಪ್ರವೇಶಿಸುವುದಿಲ್ಲ.
ರೋಗಿಗೆ ತರುವ ಭಕ್ಷ್ಯಗಳಿಗೆ ಮುಖ್ಯ ಅವಶ್ಯಕತೆ ಎಂದರೆ ತಾಜಾತನ. ರೋಗಿಗಳು ಉತ್ಪನ್ನಗಳನ್ನು ಹಾಸಿಗೆಯ ಪಕ್ಕದ ಕೋಷ್ಟಕಗಳಲ್ಲಿ ಸಂಗ್ರಹಿಸುತ್ತಾರೆ, ಮತ್ತು ರೆಫ್ರಿಜರೇಟರ್ನಲ್ಲಿ ಅಲ್ಲ, ಸಂಬಂಧಿಕರು ಮತ್ತು ಸ್ನೇಹಿತರು ಇದನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಂಡು ಸಣ್ಣ ವರ್ಗಾವಣೆಯನ್ನು ತರಬೇಕಾಗಿದೆ. ಪ್ರಸರಣಕ್ಕೆ ಸೂಕ್ತವಾದ ಆಹಾರವೆಂದರೆ ಅದನ್ನು ಒಂದೇ ಸಮಯದಲ್ಲಿ ತಿನ್ನಬಹುದು. ಮತ್ತು, ಸಹಜವಾಗಿ, ಹಾಳಾಗುವ ಉತ್ಪನ್ನಗಳು ಸಹ ಹಾದುಹೋಗಲು ಯೋಗ್ಯವಾಗಿಲ್ಲ.
ಮೂತ್ರಶಾಸ್ತ್ರ
ನಗರದ ಆಸ್ಪತ್ರೆಯ ಯುರೊನೆಫ್ರಾಲಜಿ ವಿಭಾಗದ ಮುಖ್ಯಸ್ಥ ಅಲೆಕ್ಸಾಂಡರ್ ಲೆಗ್ಖಿಕ್, ಇಲಾಖೆಯ ಎಲ್ಲ ರೋಗಿಗಳನ್ನು ಹುರಿಯಲು, ಹುಳಿ, ಹೊಗೆಯಾಡಿಸಲು, ಉಪ್ಪುಸಹಿತ ಮತ್ತು ಮೆಣಸು ಮಾಡಲು ಸಾಧ್ಯವಿಲ್ಲ ಎಂದು ಹೇಳುತ್ತಾರೆ - ಈ ಎಲ್ಲಾ ಗುಡಿಗಳು ಅವರ ಸ್ಥಿತಿಯನ್ನು ಉಲ್ಬಣಗೊಳಿಸಬಹುದು. ಯುರೊಲಿಥಿಯಾಸಿಸ್ ರೋಗಿಗಳಿಗೆ, ಕಲ್ಲುಗಳ ಪ್ರಕಾರವನ್ನು ಅವಲಂಬಿಸಿ ವಿಶೇಷ ಆಹಾರವನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಲಾಗಿದೆ.
ಯೂರಿಕ್ ಆಮ್ಲದಿಂದ ಕಲ್ಲುಗಳಿಂದ ಇದನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ:
- ಬಿಳಿ ಮತ್ತು ಕಪ್ಪು ಬ್ರೆಡ್, ಹಾಲು ಮತ್ತು ತರಕಾರಿ ಸೂಪ್, ಹಿಟ್ಟು ಮತ್ತು ಏಕದಳ ಭಕ್ಷ್ಯಗಳು,
- ಸಕ್ಕರೆ, ಸಿಹಿತಿಂಡಿಗಳು, ಹಣ್ಣುಗಳು ಮತ್ತು ಹಣ್ಣುಗಳು, ನೈಸರ್ಗಿಕ ಮತ್ತು ಪೂರ್ವಸಿದ್ಧ, ತರಕಾರಿಗಳು, ನಿಂಬೆಹಣ್ಣು, ಗಿಡಮೂಲಿಕೆಗಳು,
- ಹಾಲು, ರೋಸ್ಶಿಪ್ ಕಷಾಯ, ರಸದೊಂದಿಗೆ ದುರ್ಬಲ ಚಹಾ.
- ಮಾಂಸ, ಮೀನು ಸಾರುಗಳು, ಯಕೃತ್ತು, ಹಂದಿಮಾಂಸ, ಜೆಲ್ಲಿ, ಕೊಬ್ಬು,
- ಹೆರಿಂಗ್, ಸಾರ್ಡೀನ್ಗಳು, ಸ್ಪ್ರಾಟ್ಸ್, ಪೈಕ್ ಪರ್ಚ್, ಉಪ್ಪಿನಕಾಯಿ, ಹೊಗೆಯಾಡಿಸಿದ ಮಾಂಸ, ಪೂರ್ವಸಿದ್ಧ ಆಹಾರ, ಬಿಸಿ ಸಾಸ್, ಸಾಸಿವೆ, ಮೆಣಸು, ಮುಲ್ಲಂಗಿ, ದ್ವಿದಳ ಧಾನ್ಯಗಳು, ಟೊಮ್ಯಾಟೊ, ಅಣಬೆಗಳು,
- ಕೋಕೋ, ಚಾಕೊಲೇಟ್, ಬಲವಾದ ಚಹಾ, ಕಾಫಿ, ಗೂಸ್್ಬೆರ್ರಿಸ್, ಪ್ಲಮ್, ಕೆಂಪು ಕರಂಟ್್ಗಳು, ಆಂಟೊನೊವ್ಕಾ.
ಆಕ್ಸಲೇಟ್ ಕಲ್ಲುಗಳನ್ನು ಅನುಮತಿಸಿದಾಗ:
- ತರಕಾರಿಗಳು ಮತ್ತು ಆಲೂಗಡ್ಡೆ ಭಕ್ಷ್ಯಗಳು - ಹುರಿದ, ಪಾಸ್ಟಾ ಹೊರತುಪಡಿಸಿ,
- ಕ್ಯಾರೆಟ್, ಹಸಿರು ಬಟಾಣಿ, ಕುಂಬಳಕಾಯಿ, ಸಿಪ್ಪೆ ಸುಲಿದ ಸೌತೆಕಾಯಿಗಳು, ಪಾರ್ಸ್ಲಿ, ಕಚ್ಚಾ, ಬೇಯಿಸಿದ, ಬೇಯಿಸಿದ ಹಣ್ಣುಗಳು ದೊಡ್ಡ ಪ್ರಮಾಣದಲ್ಲಿ, ಹಣ್ಣುಗಳು (ಗೂಸ್್ಬೆರ್ರಿಸ್ ಮತ್ತು ಕ್ರ್ಯಾನ್ಬೆರಿಗಳನ್ನು ಹೊರತುಪಡಿಸಿ), ಕಲ್ಲಂಗಡಿಗಳು,
- ಬಿಳಿ ಮತ್ತು ಬೂದು ಬ್ರೆಡ್ (ನಿನ್ನೆ ಅತ್ಯುತ್ತಮ), ಕೇಕ್, ಮಿಠಾಯಿ, ಸಕ್ಕರೆ, ಜೇನು,
- ರೋಸ್ಶಿಪ್ ಕಷಾಯ, ಕಂಪೋಟ್ಗಳು, ರಸಗಳು.
- ಮಾಂಸ ಮತ್ತು ಮೀನು ಸಾರುಗಳು, ಜೆಲ್ಲಿ, ಚಂಪಿಗ್ನಾನ್ಗಳು, ಹೆರಿಂಗ್, ಪೂರ್ವಸಿದ್ಧ ಆಹಾರ, ಹ್ಯಾಮ್, ಸಾಸೇಜ್, ಕರುವಿನ,
- ಬೀಟ್ಗೆಡ್ಡೆಗಳು, ಟೊಮ್ಯಾಟೊ, ಮೂಲಂಗಿ, ಸೋಯಾಬೀನ್, ಬೀನ್ಸ್, ಬಟಾಣಿ, ಗೂಸ್್ಬೆರ್ರಿಸ್, ಪ್ಲಮ್, ಕೆಂಪು ಕರಂಟ್್ಗಳು, ಸ್ಟ್ರಾಬೆರಿಗಳು,
- ಕೋಕೋ ಚಾಕೊಲೇಟ್, ಬಲವಾದ ಚಹಾ, ಕಾಫಿ, ಆಲ್ಕೋಹಾಲ್.
ಫಾಸ್ಪರಿಕ್ ಕಲ್ಲುಗಳನ್ನು ಅನುಮತಿಸಿದಾಗ:
- ಮಾಂಸ, ಮೀನು, ವಿವಿಧ ಅಡುಗೆ ವಿಧಾನಗಳ ಕೋಳಿ, ನೀರಿನ ಮೇಲೆ ಸಿರಿಧಾನ್ಯಗಳು,
- ಸೀಮಿತ ಪ್ರಮಾಣದಲ್ಲಿ ತರಕಾರಿಗಳು - ದಿನಕ್ಕೆ 10 ತುಂಡುಗಳು, ಬಟಾಣಿ, ಕಲ್ಲಂಗಡಿ, ಸಕ್ಕರೆ, ಸಿಹಿತಿಂಡಿಗಳು,
- ದುರ್ಬಲ ಚಹಾ, ಗುಲಾಬಿ ಸಾರು.
- ಡೈರಿ ಉತ್ಪನ್ನಗಳು, ಹಾಲಿನ ಮೇಲೆ ಬೆಣ್ಣೆ ಉತ್ಪನ್ನಗಳು, ಹಾಲಿನ ಮೇಲೆ ಸಿರಿಧಾನ್ಯಗಳು, ಮೊಟ್ಟೆಗಳು,
- ಖಾರದ ಆಹಾರಗಳು, ಪೂರ್ವಸಿದ್ಧ ಆಹಾರ, ಹೊಗೆಯಾಡಿಸಿದ ಮಾಂಸ, ಮೆಣಸು, ಬೆಳ್ಳುಳ್ಳಿ, ಮುಲ್ಲಂಗಿ, ಸಾಸಿವೆ,
- ಆಲ್ಕೋಹಾಲ್
ತೀವ್ರ ನಿಗಾ ಮತ್ತು ನಿರ್ವಿಶೀಕರಣ ಇಲಾಖೆ
ತೀವ್ರವಾಗಿ ಅನಾರೋಗ್ಯ ಪೀಡಿತ ರೋಗಿಗಳಿಗೆ ಪೌಷ್ಠಿಕಾಂಶವು ಉತ್ತಮ ಗುಣಮಟ್ಟದ್ದಾಗಿರಬೇಕು ಮತ್ತು ಜಠರಗರುಳಿನ ಕಾಯಿಲೆಗಳನ್ನು ಉಲ್ಬಣಗೊಳಿಸಬಾರದು ಮತ್ತು ಆದ್ದರಿಂದ ಉದ್ಯಾನಗಳಲ್ಲಿ ಬೆಳೆದ ಉತ್ಪನ್ನಗಳಿಂದ ತಾಜಾ, “ಮನೆಯಲ್ಲಿ ತಯಾರಿಸಲಾಗುತ್ತದೆ”, ಸಂರಕ್ಷಕಗಳು ಮತ್ತು ಸೇರ್ಪಡೆಗಳನ್ನು ಹೊಂದಿರಬಾರದು ಎಂದು ವಿಕ್ಟರ್ ಮುರಾಚೆವ್ ವಿವರಿಸುತ್ತಾರೆ. ಆಹಾರವನ್ನು ಕಾಗದದಲ್ಲಿ ಸಂಗ್ರಹಿಸಬೇಕು, ಸೆರಾಮಿಕ್ ಅಥವಾ ಗಾಜಿನ ಪಾತ್ರೆಗಳಲ್ಲಿ, ಮತ್ತು ಸೆಲ್ಲೋಫೇನ್ನಲ್ಲಿ ಯಾವುದೇ ಸಂದರ್ಭದಲ್ಲಿ ಉತ್ಪನ್ನಗಳು ತ್ವರಿತವಾಗಿ ಹದಗೆಡುತ್ತವೆ.
ತೀವ್ರ ನಿಗಾ ಮತ್ತು ನಿರ್ವಿಶೀಕರಣ ವಿಭಾಗದ ರೋಗಿಗಳಿಗೆ ಇದನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ:
- ನೈಸರ್ಗಿಕ ಸಿರಿಧಾನ್ಯಗಳು, ಸೂಪ್ಗಳು, ಸಾರುಗಳು,
- ಬೇಯಿಸಿದ ಅಥವಾ ಸ್ಟ್ಯೂ ಕೊಚ್ಚಿದ ತೆಳ್ಳಗಿನ ಮಾಂಸ: ಕರುವಿನ, ಕೋಳಿ, ಟರ್ಕಿ. ಮಾರುಕಟ್ಟೆಯಲ್ಲಿ ಮಾಂಸವನ್ನು ಖರೀದಿಸಲು ಸಲಹೆ ನೀಡಲಾಗುತ್ತದೆ, ಏಕೆಂದರೆ ಅಂಗಡಿಯಲ್ಲಿ, ಪ್ರತಿಜೀವಕಗಳು ಮತ್ತು ಬೆಳವಣಿಗೆಯ ಉತ್ತೇಜಕಗಳು ಒಳಗೊಂಡಿರಬಹುದು,
- ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಮೀನು: ಫ್ಲೌಂಡರ್, ಪೈಕ್ ಪರ್ಚ್,
- ತರಕಾರಿಗಳನ್ನು ಬೇಯಿಸಬೇಕು
- ಮೃದು ಬೇಯಿಸಿದ ಮೊಟ್ಟೆಗಳು. ಮತ್ತು ತಾಜಾ, ಎರಡು ದಿನಗಳಿಗಿಂತ ಹೆಚ್ಚಿನ ಸಂಗ್ರಹವಿಲ್ಲ,
- ಬ್ರೆಡ್ - ಒಣಗಿದ, ವಾತಾವರಣ. ಅಂತಹ ಬ್ರೆಡ್ನಲ್ಲಿ, ಯೀಸ್ಟ್ ತನ್ನ "ಚಟುವಟಿಕೆಯನ್ನು" ಕಳೆದುಕೊಳ್ಳುತ್ತದೆ, ಇದರರ್ಥ ಉತ್ಪನ್ನವು ಹೆಚ್ಚಿದ ಅನಿಲ ರಚನೆಗೆ ಕಾರಣವಾಗುವುದಿಲ್ಲ,
- ಲ್ಯಾಕ್ಟಿಕ್ ಆಮ್ಲ ಉತ್ಪನ್ನಗಳು: ಮನೆಯಲ್ಲಿ ಹುಳಿ, ಕಾಟೇಜ್ ಚೀಸ್ (ಕೊಬ್ಬು ಅಥವಾ ಕಡಿಮೆ ಕೊಬ್ಬು - ರೋಗನಿರ್ಣಯವನ್ನು ಅವಲಂಬಿಸಿ ವೈದ್ಯರು ಶಿಫಾರಸು ಮಾಡುತ್ತಾರೆ). ಸ್ಟೋರ್ ಕೆಫೀರ್, ಚೀಸ್, ಕಾಟೇಜ್ ಚೀಸ್ ಮತ್ತು ಇತರ ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡ್ ಉತ್ಪನ್ನಗಳು ಸೂಕ್ತವಲ್ಲ. ಮಾರುಕಟ್ಟೆಯಲ್ಲಿ ಹಳೆಯದರೊಂದಿಗೆ ಬೆರೆಸಿದ ಹೊಸ ಕಾಟೇಜ್ ಚೀಸ್ ಖರೀದಿಸದಂತೆ ನೀವು ಜಾಗರೂಕರಾಗಿರಬೇಕು,
- ಜೇನು, ಅದಕ್ಕೆ ಯಾವುದೇ ಅಲರ್ಜಿ ಇಲ್ಲದಿದ್ದರೆ,
- ಸಿಪ್ಪೆ ಸುಲಿದ ಸೇಬುಗಳು - ಚಳಿಗಾಲದಲ್ಲಿ ಇದು ಹೆಚ್ಚಿನ ಸಂರಕ್ಷಕಗಳನ್ನು ಹೊಂದಿರುತ್ತದೆ, ಇದನ್ನು ಹೆಚ್ಚಿನ ಸಂಗ್ರಹಕ್ಕಾಗಿ ಸೇರಿಸಲಾಗುತ್ತದೆ,
- ಚಾಕೊಲೇಟ್ ಮತ್ತು ಕಾಫಿ - ವೈದ್ಯರ ವಿವೇಚನೆಯಿಂದ, ಅವರು ಹೈಪೊಟೋನಿಕ್ಸ್ನ ಯೋಗಕ್ಷೇಮವನ್ನು ಸುಧಾರಿಸುತ್ತಾರೆ,
- ಬೇಯಿಸಿದ ಹಣ್ಣು, ಮನೆಯಲ್ಲಿ ತಯಾರಿಸಿದ ಜೆಲ್ಲಿ, ತಾಜಾ - ನೀವು ಅವುಗಳನ್ನು ಅರ್ಧ ದಿನದಲ್ಲಿ ಸೇವಿಸಬೇಕು,
- ಚಹಾ ಇದು ಚಹಾ, ಯಾವ ದರ್ಜೆ, ಯಾವ ಪ್ರಮಾಣದಲ್ಲಿ, ಎಷ್ಟು ಬಲವಾದ ಮತ್ತು ಸಿಹಿಯಾಗಿರಬಹುದೆಂದು ವೈದ್ಯರು ನಿಮಗೆ ತಿಳಿಸುತ್ತಾರೆ.
- ಮಾಂಸದ ಹೊಟ್ಟೆಯ ಪ್ರಭೇದಗಳಿಗೆ ಕೊಬ್ಬಿನ ಅಥವಾ ಭಾರವಾದ ಭಕ್ಷ್ಯಗಳು: ಕುರಿಮರಿ, ಹಂದಿಮಾಂಸ, ಮೊಲ ಮತ್ತು ನುಟ್ರಿಯಾ,
- ಕೇಕ್ ಮತ್ತು ಪೇಸ್ಟ್ರಿಗಳು.
ಸಾಂಕ್ರಾಮಿಕ ವಾರ್ಡ್
ನಗರ ಆಸ್ಪತ್ರೆಯ ಸಾಂಕ್ರಾಮಿಕ ರೋಗಗಳ ವಿಭಾಗದ ಮುಖ್ಯಸ್ಥ ಐರಿನಾ ವ್ಲಾಸೊವಾ ಒತ್ತಾಯಿಸುತ್ತಾರೆ: “ಸಾಂಕ್ರಾಮಿಕ” ರೋಗಿಯ ಸಂಬಂಧಿಕರು ಹಾಜರಾಗುವ ವೈದ್ಯರೊಂದಿಗೆ ಮಾತನಾಡಬೇಕು, ಅವರು ಆಧಾರವಾಗಿರುವ ಮತ್ತು ಸಂಬಂಧಿತ ಕಾಯಿಲೆಗಳನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಂಡು ಆಹಾರವನ್ನು ಸೂಚಿಸುತ್ತಾರೆ. ಕರುಳಿನ ಸೋಂಕಿನ ರೋಗಿಗಳಿಗೆ ದಿನಕ್ಕೆ ಕನಿಷ್ಠ ಆರು ಬಾರಿಯಾದರೂ ಭಾಗಶಃ ಆಹಾರವನ್ನು ನೀಡಬೇಕು ಮತ್ತು ಸೇವಿಸುವ ಆಹಾರದ ಪ್ರಮಾಣವನ್ನು ಸಾಮಾನ್ಯ ಸೇವನೆಯ ಮೂರನೇ ಒಂದು ಭಾಗಕ್ಕೆ ಇಳಿಸಬೇಕು. ಅಂತಹ ರೋಗಿಗಳು 10 ರಿಂದ 30 ದಿನಗಳವರೆಗೆ ವಿಶೇಷ ಆಹಾರವನ್ನು ಅನುಸರಿಸಬೇಕಾಗುತ್ತದೆ, ಆದರೆ ಅತಿಸಾರದ ಕಾಯಿಲೆಗಳು ಉಳಿಯುತ್ತವೆ. ಪಿತ್ತಜನಕಾಂಗ ಮತ್ತು ಪಿತ್ತರಸದ ಕಾಯಿಲೆಯ ರೋಗಿಗಳು ಆರು ತಿಂಗಳು ಅಥವಾ ಒಂದು ವರ್ಷ ಆಹಾರವನ್ನು ಅನುಸರಿಸಬೇಕು, ಅವರಿಗೆ ಎಲ್ಲಾ ಭಕ್ಷ್ಯಗಳನ್ನು ಬೇಯಿಸಬೇಕು ಅಥವಾ ಆವಿಯಲ್ಲಿ ಬೇಯಿಸಬೇಕು, ಆದರೆ ಆಹಾರವನ್ನು ಒರೆಸಬೇಕು ಅಥವಾ ಕತ್ತರಿಸಬೇಕು. ಗ್ಯಾಸ್ಟ್ರೋಎಂಟರಾಲಾಜಿಕಲ್ ವಿಭಾಗದಲ್ಲಿ ಚಿಕಿತ್ಸೆ ಪಡೆಯುತ್ತಿರುವ ಪಿತ್ತಜನಕಾಂಗ ಮತ್ತು ಪಿತ್ತರಸದ ಕಾಯಿಲೆಗಳ ರೋಗಿಗಳಿಗೆ ಇದೇ ಆಹಾರವನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಪಿತ್ತಜನಕಾಂಗ ಮತ್ತು ಪಿತ್ತರಸದ ಕಾಯಿಲೆಯ ರೋಗಿಗಳಿಗೆ ಇದನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ:
- ಹಳೆಯ ಬಿಳಿ ಮತ್ತು ಕಪ್ಪು ಬ್ರೆಡ್, ಕುಕೀಸ್ ಮತ್ತು ಪೇಸ್ಟ್ರಿ,
- ತರಕಾರಿ ಸಾರು ಮೇಲೆ ಹಣ್ಣು, ಡೈರಿ, ಏಕದಳ ಸೂಪ್,
- ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಪ್ರಭೇದಗಳ ಬೇಯಿಸಿದ ಮಾಂಸ, ಬೇಯಿಸಿದ ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಮೀನು,
- ಸಿರಿಧಾನ್ಯಗಳು, ಹಾಲು, ತಾಜಾ ಮೊಸರು, ಕೆಫೀರ್, ಕಾಟೇಜ್ ಚೀಸ್,
- ಮೊಟ್ಟೆಗಳು ಬಹಳ ಸೀಮಿತ ಸಂಖ್ಯೆಯಲ್ಲಿ
- ಸ್ಥಳೀಯವಾಗಿ ಬೆಳೆದ ಹಣ್ಣುಗಳು: ಸೇಬು, ಬಿಳಿ ದ್ರಾಕ್ಷಿ ಪ್ರಭೇದಗಳು,
- ಕಚ್ಚಾ ಮತ್ತು ಬೇಯಿಸಿದ ತರಕಾರಿಗಳು ಮತ್ತು ಸೊಪ್ಪುಗಳು (ಕ್ಯಾರೆಟ್ ಮತ್ತು ಬೀಟ್ಗೆಡ್ಡೆಗಳನ್ನು ವಿಶೇಷವಾಗಿ ಶಿಫಾರಸು ಮಾಡಲಾಗಿದೆ),
- ಹಾಲು, ತರಕಾರಿ, ಹಣ್ಣಿನ ರಸಗಳು, ರೋಸ್ಶಿಪ್ ಸಾರುಗಳೊಂದಿಗೆ ದುರ್ಬಲ ಚಹಾ.
- ಹುರಿದ, ಮಸಾಲೆಯುಕ್ತ, ಹೊಗೆಯಾಡಿಸಿದ,
- ಕೊಬ್ಬಿನ ಪ್ರಭೇದಗಳಾದ ಮಾಂಸ ಮತ್ತು ಮೀನು, ಮಾಂಸ ಮತ್ತು ಮೀನು ಸಾರುಗಳು, ಯಕೃತ್ತು, ಶಿಪಿಗ್, ಪೂರ್ವಸಿದ್ಧ ಆಹಾರ, ಬೇಯಿಸಿದ ಸಾಸೇಜ್ಗಳು ಮತ್ತು ತೀವ್ರ ಅವಧಿಯಲ್ಲಿ - ಮತ್ತು ಕೊಬ್ಬು,
- ದ್ವಿದಳ ಧಾನ್ಯಗಳು, ಟೊಮ್ಯಾಟೊ, ಅಣಬೆಗಳು, ಮೂಲಂಗಿ, ಈರುಳ್ಳಿ, ಬೆಳ್ಳುಳ್ಳಿ,
- ಐಸ್ ಕ್ರೀಮ್, ಚಾಕೊಲೇಟ್, ಮಫಿನ್, ಪೇಸ್ಟ್ರಿ, ಕೇಕ್, ಕ್ರೀಮ್, ಚೀಸ್ ಅನ್ನು ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ,
- ಹುಳಿ ಅಥವಾ ಬಲಿಯದ ಹಣ್ಣುಗಳು ಮತ್ತು ಹಣ್ಣುಗಳು, ವಿಲಕ್ಷಣ ಹಣ್ಣುಗಳು, ಸಿಟ್ರಸ್ ಹಣ್ಣುಗಳು,
- ಕೋಕೋ, ಹೆಚ್ಚು ಕಾರ್ಬೊನೇಟೆಡ್ ಪಾನೀಯಗಳು, ಆಲ್ಕೋಹಾಲ್.
ಕರುಳಿನ ಸೋಂಕಿನ ರೋಗಿಗಳಿಗೆ ಇದನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ:
- ರೋಗದ ಮೊದಲ 3-5 ದಿನಗಳಲ್ಲಿ - ಅಕ್ಕಿ ಗಂಜಿ, ನೀರಿನ ಮೇಲೆ ಹಿಸುಕಿದ ಆಲೂಗಡ್ಡೆ, ನೀರಿನ ಮೇಲೆ ಅಕ್ಕಿ ಸೂಪ್,
- ಬಿಸ್ಕೆಟ್ ಕುಕೀಸ್, ಬಿಳಿ ಶ್ರೇಣಿಗಳ ಬ್ರೆಡ್ನಿಂದ ಕ್ರ್ಯಾಕರ್ಸ್,
- ಒಣಗಿದ ಹಣ್ಣು ಸಂಯೋಜನೆಗಳು, ಮುಖ್ಯವಾಗಿ ಸೇಬುಗಳು, ಹಸಿರು ಚಹಾ, ಬೊರ್ಜೋಮಿ ಖನಿಜಯುಕ್ತ ನೀರು, ಪಾಲಿಯಾನಾ ಕ್ವಾಸೋವಾ ಖನಿಜಯುಕ್ತ ನೀರು. ನಂತರ ಉಷ್ಣ ಮತ್ತು ಯಾಂತ್ರಿಕವಾಗಿ ಉತ್ತಮವಾಗಿ ಸಂಸ್ಕರಿಸಿದ ಆಹಾರವನ್ನು, ಉದಾಹರಣೆಗೆ, ನೆಲದ ಮಾಂಸವನ್ನು ಆಹಾರದಲ್ಲಿ ಪರಿಚಯಿಸಬಹುದು.
ಹಣ್ಣುಗಳು ಮತ್ತು ತರಕಾರಿಗಳು, ಏಕೆಂದರೆ ಫೈಬರ್ ಕರುಳಿನ ಉರಿಯೂತಕ್ಕೆ ಕೊಡುಗೆ ನೀಡುತ್ತದೆ,
SARS ಮತ್ತು ಇನ್ಫ್ಲುಯೆನ್ಸ ರೋಗಿಗಳಿಗೆ ಇದನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ:
- ಬಹುತೇಕ ಎಲ್ಲವೂ, ವಿಶೇಷವಾಗಿ ಹಣ್ಣುಗಳು, ತರಕಾರಿಗಳು, ಸೇಬು ಮತ್ತು ಕ್ಯಾರೆಟ್ ರಸ,
- "ಎರಡನೇ" ಸಾರು ಮೇಲೆ ಸೂಪ್, ಜೀರ್ಣಾಂಗವ್ಯೂಹದ ಮೇಲೆ ಭಾರವನ್ನು ನೀಡುವುದಿಲ್ಲ,
- ನೇರ ಮಾಂಸ, ಆದರೆ ಸೀಮಿತ ಪ್ರಮಾಣದಲ್ಲಿ,
- ದೇಹದಿಂದ ವಿಷವನ್ನು ವೇಗವಾಗಿ ತೆಗೆದುಹಾಕಲು - ಸಮೃದ್ಧ ಪಾನೀಯ. ಸಹವರ್ತಿ ಕಾಯಿಲೆ ಇರುವ ವಯಸ್ಸಾದವರು ಹೆಚ್ಚು ದ್ರವವನ್ನು ಕುಡಿಯುವ ಅಗತ್ಯವಿಲ್ಲ.
ಆಂಜಿನಾ ಮತ್ತು ಸ್ಟೊಮಾಟಿಟಿಸ್ ರೋಗಿಗಳಿಗೆ ಇದನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ:
- ಲೋಳೆಯ ಪೊರೆಯನ್ನು ಕೆರಳಿಸದ ಉತ್ಪನ್ನಗಳು.
ಬಿಸಿ, ಶೀತ, ಬೋರ್ಷ್, ಟೊಮ್ಯಾಟೊ, ನಿಂಬೆಹಣ್ಣು, ಕೇಂದ್ರೀಕೃತ ರಸ.
ಕಾರ್ಡಿಯಾಲಜಿ
"ನಾನು ಯಾವಾಗಲೂ ರೋಗಿಗಳ ಎಲ್ಲಾ ಸಂಬಂಧಿಕರಿಗೆ ಯಾವ ಆಹಾರವನ್ನು ತರಬೇಕೆಂದು ಹೇಳುತ್ತೇನೆ, ಆದರೆ ಆಗಾಗ್ಗೆ ಅವರು ನಿಷೇಧಗಳನ್ನು ನಿರ್ಲಕ್ಷಿಸುತ್ತಾರೆ - ಕೆಲವು ಕಾರಣಗಳಿಂದಾಗಿ ಆಸ್ಪತ್ರೆಯಲ್ಲಿರುವ ವ್ಯಕ್ತಿಗೆ ಹೆಚ್ಚಿನ ಆಹಾರವನ್ನು ನೀಡಬೇಕು ಎಂದು ಅವರು ಭಾವಿಸುತ್ತಾರೆ" ಎಂದು ಟಟಯಾನಾ ಕುಟಾನಾ ಹೇಳುತ್ತಾರೆ. - ಇದು ಹಾಗಲ್ಲ: ನಮ್ಮ ರೋಗಿಗಳು ಕಡಿಮೆ, ಮೇಲಾಗಿ, ಸುಲಭವಾಗಿ ಜೀರ್ಣವಾಗುವ ಆಹಾರವನ್ನು ಸೇವಿಸಬೇಕು ಮತ್ತು ಪ್ರಾಣಿಗಳ ಕೊಬ್ಬಿನ ಸೇವನೆಯನ್ನು ಸೀಮಿತಗೊಳಿಸಬೇಕು. ಇನ್ನೂ, ಜನರು ಹೆಚ್ಚು ಚಲಿಸುವುದಿಲ್ಲ, ಮತ್ತು ಮಾತ್ರೆಗಳ ಕಾರಣದಿಂದಾಗಿ ಅವು ನಿಧಾನವಾಗಿ ಪೆರಿಸ್ಟಲ್ಸಿಸ್ ಅನ್ನು ಹೊಂದಿರುತ್ತವೆ.
- ಬೇಯಿಸಿದ ತೆಳ್ಳಗಿನ ಮಾಂಸ, ಚರ್ಮವಿಲ್ಲದ ಚಿಕನ್ ಸ್ತನ,
- ಮೊದಲ ಕೋರ್ಸ್ಗಳು - “ಎರಡನೇ” ಸಾರು ಅಥವಾ ನೀರಿನ ಮೇಲೆ, ಹುರಿಯದೆ ತರಕಾರಿಗಳೊಂದಿಗೆ,
- ಡೈರಿ ಉತ್ಪನ್ನಗಳು,
- ಹಣ್ಣುಗಳು, ತರಕಾರಿಗಳು, ಹಾಲಿನೊಂದಿಗೆ ದುರ್ಬಲ ಚಹಾ, ರಸ.
- ಶ್ರೀಮಂತ ಬೋರ್ಶ್ಟ್, ಸೂಪ್, ಬಾತುಕೋಳಿ ಭಕ್ಷ್ಯಗಳು, ಕೋಳಿ, ಹೆಬ್ಬಾತು, ಸಾಸೇಜ್ಗಳು, ಮೇಯನೇಸ್, ಮೊಟ್ಟೆ, ಹೊಗೆಯಾಡಿಸಿದ ಉತ್ಪನ್ನಗಳು,
- ಉಪ್ಪು ಆಹಾರಗಳು - ಎಡಿಮಾ ಮತ್ತು ಅಧಿಕ ರಕ್ತದೊತ್ತಡದಿಂದ ಬಳಲುತ್ತಿದ್ದಾರೆ,
- ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು - ಮಧುಮೇಹಕ್ಕೆ
- ಕಾಫಿ ಮತ್ತು ಬಲವಾದ ಚಹಾ,
- ವರ್ಣಗಳನ್ನು ಹೊಂದಿರುವ ಪಾನೀಯಗಳನ್ನು ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ - ವರ್ಣಗಳು ವಿಷಕಾರಿ, ಮತ್ತು ಕಾರ್ಬೊನೇಟೆಡ್ ಪಾನೀಯಗಳು ಹೊಟ್ಟೆಯಲ್ಲಿ ಒತ್ತಡವನ್ನುಂಟುಮಾಡುತ್ತವೆ.
ಹಾಳಾಗುವ ಉತ್ಪನ್ನಗಳನ್ನು ವರ್ಗಾಯಿಸುವುದು ಸಹ ಅಸಾಧ್ಯ: ರೋಗಿಗಳು ಆಹಾರವನ್ನು ಹಾಸಿಗೆಯ ಪಕ್ಕದ ಕೋಷ್ಟಕಗಳಲ್ಲಿ ಸಂಗ್ರಹಿಸುತ್ತಾರೆ, ಅಲ್ಲಿ ಅದು ಶಾಖದಲ್ಲಿ ಬೇಗನೆ ಹದಗೆಡುತ್ತದೆ, ಮತ್ತು “ಕೋರ್” ಗಳು ಎಲ್ಲದಕ್ಕೂ ಹೆಚ್ಚುವರಿಯಾಗಿ, ಆಹಾರದಿಂದ ಹರಡುವ ವಿಷಕಾರಿ ಸೋಂಕನ್ನು ಪಡೆಯಬಹುದು ...
ಶ್ವಾಸಕೋಶಶಾಸ್ತ್ರ
ನಗರ ಆಸ್ಪತ್ರೆಯ ಶ್ವಾಸಕೋಶಶಾಸ್ತ್ರದ ರೋಗಿಗಳಿಗೆ, ಯಾವುದೇ ಕಟ್ಟುನಿಟ್ಟಿನ ಆಹಾರ ನಿರ್ಬಂಧಗಳಿಲ್ಲ. ನಗರ ಆಸ್ಪತ್ರೆಯ ಶ್ವಾಸಕೋಶಶಾಸ್ತ್ರ ವಿಭಾಗದ ಮುಖ್ಯಸ್ಥ ಗೆನ್ನಡಿ ಇವಾಂಕೋವ್, ರೋಗಿಗೆ ಆರೋಗ್ಯದ ಸ್ಥಿತಿಯನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಂಡು ರೋಗಿಗೆ ಏನು ಸಾಧ್ಯ ಮತ್ತು ಯಾವುದು ವೈದ್ಯರಿಂದ ಮಾಡಲಾಗುವುದಿಲ್ಲ ಎಂಬ ಬಗ್ಗೆ ಅಂತಿಮ ತೀರ್ಮಾನವನ್ನು ಸ್ಪಷ್ಟಪಡಿಸುತ್ತಾನೆ. ಆದರೆ ಇನ್ನೂ ಸಾಮಾನ್ಯ ಶಿಫಾರಸುಗಳಿವೆ: ಆಹಾರವು ನೈಸರ್ಗಿಕವಾಗಿರಬೇಕು, ಹೆಚ್ಚಿನ ಕ್ಯಾಲೋರಿ ಹೊಂದಿರಬೇಕು, ಚೆನ್ನಾಗಿ ಜೀರ್ಣವಾಗುತ್ತದೆ ಮತ್ತು ಸಂಯೋಜಿಸಲ್ಪಡಬೇಕು. ಮತ್ತು ಸಹ - ತಾಜಾ.
ಶ್ವಾಸಕೋಶಶಾಸ್ತ್ರ ವಿಭಾಗದ ರೋಗಿಗಳು ತೀಕ್ಷ್ಣವಾದ, ಹೊಗೆಯಾಡಿಸಿದ ಮತ್ತು ಕೊಬ್ಬಿನಂತಿರಲು ಸಾಧ್ಯವಿಲ್ಲ, ಏಕೆಂದರೆ, ಉದಾಹರಣೆಗೆ, ಹೊಗೆಯಾಡಿಸಿದವು ಯಕೃತ್ತು, ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿ ಮತ್ತು ಜಠರಗರುಳಿನ ಪ್ರದೇಶದ ಮೇಲೆ ಭಾರವನ್ನು ನೀಡುತ್ತದೆ.
ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರ
ಎಂಡೋಕ್ರೈನಾಲಜಿ ವಿಭಾಗದ ಆಸ್ಪತ್ರೆಯಲ್ಲಿ ಬಹುಪಾಲು ಜನರು ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿದ್ದಾರೆ ಮತ್ತು ಥೈರಾಯ್ಡ್ ಕಾಯಿಲೆಗಳಿಂದ ಬಳಲುತ್ತಿರುವ ರೋಗಿಗಳು ಬಹಳ ಕಡಿಮೆ ಎಂದು ನಗರ ಆಸ್ಪತ್ರೆಯ ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರ ವಿಭಾಗದ ಮುಖ್ಯಸ್ಥ ಟಾಟಿಯಾನಾ ನೊವಾಕ್ ಹೇಳಿದ್ದಾರೆ. ಮಧುಮೇಹ ರೋಗಿಗಳಿಗೆ ಅನುಮತಿಸಲಾದ ಮತ್ತು ನಿಷೇಧಿತ ಉತ್ಪನ್ನಗಳ ಪಟ್ಟಿಯನ್ನು ನಾವು ಒದಗಿಸುತ್ತೇವೆ. ಅವರು ದಿನಕ್ಕೆ ಕನಿಷ್ಠ 4-6 ಬಾರಿ ತಿನ್ನಬೇಕು ಮತ್ತು ಪ್ರತಿದಿನ ಹಣ್ಣು ಮತ್ತು ತರಕಾರಿಗಳನ್ನು ಸೇವಿಸಬೇಕು ಎಂದು ನೆನಪಿನಲ್ಲಿಡಬೇಕು.
ಮಧುಮೇಹದಿಂದ, ಇದನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ:
- ಬಾರ್ಲಿ, ಹುರುಳಿ, ಮುತ್ತು ಬಾರ್ಲಿ, ರಾಗಿ ಮತ್ತು ಓಟ್ ಮೀಲ್,
- ದುರ್ಬಲವಾದ ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಮಾಂಸ, ಮೀನು ಮತ್ತು ಮಶ್ರೂಮ್ ಸಾರುಗಳಲ್ಲಿ ತರಕಾರಿ ಸೂಪ್, ನೂಡಲ್ಸ್, ದ್ವಿದಳ ಧಾನ್ಯ ಸೂಪ್ ಆಲೂಗಡ್ಡೆ ಮತ್ತು ಅನುಮತಿಸಿದ ಸಿರಿಧಾನ್ಯಗಳು, ಬೋರ್ಶ್ಟ್, ಎಲೆಕೋಸು ಸೂಪ್, ಬೀಟ್ರೂಟ್ ಸೂಪ್, ಮಾಂಸ ಮತ್ತು ತರಕಾರಿ ಒಕ್ರೋಷ್ಕಾ,
- ನೇರ ಮಾಂಸ (ಗೋಮಾಂಸ, ಕರುವಿನ, ಕುರಿಮರಿ, ಮೊಲ). ಬೀಫ್ ಜೆಲ್ಲಿ, ನೇರ ಹ್ಯಾಮ್, ಡಾಕ್ಟರೇಟ್, ಮಧುಮೇಹ, ಗೋಮಾಂಸ ಸಾಸೇಜ್ಗಳು.ಬೇಯಿಸಿದ ಚಿಕನ್ ಬೇಯಿಸಿದ ನಂತರ ಬೇಯಿಸಿದ, ಹುರಿದ, ಆಸ್ಪಿಕ್ ಚಿಕನ್. ಅಡುಗೆ ಮಾಡುವ ಮೊದಲು, ಮಾಂಸದಿಂದ ಕೊಬ್ಬನ್ನು ಮತ್ತು ಕೋಳಿಯಿಂದ ಚರ್ಮವನ್ನು ಕತ್ತರಿಸಿ!
- ಬೇಯಿಸಿದ ಮತ್ತು ಸಾಂದರ್ಭಿಕವಾಗಿ - ಹುರಿದ ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಮೀನು, ಜೆಲ್ಲಿಡ್ ಮೀನು ಮತ್ತು ಸಮುದ್ರಾಹಾರ,
- ಹಾಲು, ಮೊಸರು, ಕಾಟೇಜ್ ಚೀಸ್ 4 %% ಕೊಬ್ಬು, ಮನೆಯಲ್ಲಿ ಚೀಸ್ 4?% ಕೊಬ್ಬು, ಕೆಫೀರ್, ಹುದುಗಿಸಿದ ಬೇಯಿಸಿದ ಹಾಲು 1?% ಕೊಬ್ಬು,
- ಮುಖ್ಯವಾಗಿ ರೈ ಬ್ರೆಡ್ ಅಥವಾ ಹೊಟ್ಟು ಬ್ರೆಡ್, ಕ್ರ್ಯಾಕರ್ಸ್,
- ಟೊಮ್ಯಾಟೊ, ಸೌತೆಕಾಯಿ, ಎಲೆಕೋಸು, ಕುಂಬಳಕಾಯಿಯನ್ನು ಹೋಲುವ ಚೀನೀಕಾಯಿ, ಬಿಳಿಬದನೆ, ಮೂಲಂಗಿ, ಸಿಹಿಗೊಳಿಸದ ಸೇಬು ಮತ್ತು ಪ್ಲಮ್,
- ಅಣಬೆಗಳು, ದ್ವಿದಳ ಧಾನ್ಯಗಳು, ಸೊಪ್ಪುಗಳು, ಹಣ್ಣುಗಳು,
- ಟೊಮೆಟೊ ಅಥವಾ ಕ್ಯಾರೆಟ್ ಜ್ಯೂಸ್, ಚಹಾ, ಕಾಫಿ, ಸಕ್ಕರೆ ಇಲ್ಲದ ಹಾಲಿನೊಂದಿಗೆ ಕೋಕೋ, ರೋಸ್ಶಿಪ್ ಸಾರು, ಅನಿಲವಿಲ್ಲದ ಖನಿಜಯುಕ್ತ ನೀರು,
- ಸೀಮಿತ ಪ್ರಮಾಣದಲ್ಲಿ ನೀವು ಬಾಳೆಹಣ್ಣು ಮತ್ತು ದ್ರಾಕ್ಷಿ, ಬೇಯಿಸಿದ ಅಕ್ಕಿ, “ಒಂದು ಚೀಲದಲ್ಲಿ” ಮತ್ತು ಹುರಿದ ಮೊಟ್ಟೆಗಳನ್ನು ಹೊರತುಪಡಿಸಿ - ದಿನಕ್ಕೆ ಎರಡು ತುಂಡುಗಳು, ವೈದ್ಯರ ಸಾಸೇಜ್, ಆಲೂಗಡ್ಡೆ, ಕಾರ್ನ್, ಕ್ಯಾರೆಟ್, ಬೀಟ್ಗೆಡ್ಡೆಗಳು, ಹಸಿರು ಬಟಾಣಿ, ಸಿಟ್ರಸ್ ಹಣ್ಣುಗಳು, ಬಿಳಿ ಚೀಸ್, ಹುಳಿ ಕ್ರೀಮ್, ಮೊಸರು, ಮಾರ್ಮಲೇಡ್, ಹಾಲು ಐಸ್ ಕ್ರೀಮ್.
- ಬೆಣ್ಣೆ ಮತ್ತು ಸಿಹಿ ಹಿಟ್ಟು ಉತ್ಪನ್ನಗಳು,
- ಕೊಬ್ಬಿನ ಸಾರುಗಳು, ಏಕದಳ ಹಾಲು ಸೂಪ್,
- ಸಿಹಿ ಮೊಸರು ಚೀಸ್, ಹಳದಿ ಚೀಸ್, ಕೆನೆ, ಮೇಯನೇಸ್, ಕೆಚಪ್, ಸಾಸಿವೆ, ಬೀಜಗಳು, ಬೀಜಗಳು, ಬೆಣ್ಣೆ ಮತ್ತು ಸಸ್ಯಜನ್ಯ ಎಣ್ಣೆ,
- ಕೊಬ್ಬಿನ ಮಾಂಸ, ಕೊಬ್ಬಿನ ಹ್ಯಾಮ್, ಹೊಗೆಯಾಡಿಸಿದ ಸಾಸೇಜ್, ಕೊಬ್ಬು, ಪೂರ್ವಸಿದ್ಧ ಆಹಾರ, ಕೊಬ್ಬಿನ ಅಥವಾ ಉಪ್ಪುಸಹಿತ ಮೀನು, ಕ್ಯಾವಿಯರ್,
- ರವೆ, ಪಾಸ್ಟಾ,
- ಉಪ್ಪಿನಕಾಯಿ ಮತ್ತು ಉಪ್ಪುಸಹಿತ ತರಕಾರಿಗಳು,
- ಬಾಳೆಹಣ್ಣು, ದ್ರಾಕ್ಷಿ, ಕಲ್ಲಂಗಡಿ, ಪೀಚ್, ಏಪ್ರಿಕಾಟ್, ಜೇನು, ಜಾಮ್, ಚಾಕೊಲೇಟ್, ಹಲ್ವಾ, ಮಾರ್ಷ್ಮ್ಯಾಲೋಸ್, ಐಸ್ ಕ್ರೀಮ್,
- ಸಕ್ಕರೆ ಪಾಕ, ಸಿಹಿ ಕ್ವಾಸ್, ಆಲ್ಕೋಹಾಲ್ ಬಳಸಿ ರಸಗಳು ಮತ್ತು ಹೊಳೆಯುವ ನೀರು.
I. ಬಗ್ಗೆ. ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ನಂತರದ ರೋಗಿಗಳಿಗೆ ಲಘು ಆಹಾರ ಮಾತ್ರ ಬೇಕಾಗುತ್ತದೆ (ಚೆರ್ರಿಗಳು ಮತ್ತು ಜೋಳವನ್ನು ಈ ವರ್ಗದಲ್ಲಿ ಸೇರಿಸಲಾಗಿಲ್ಲ) ಎಂದು ನಗರ ಆಸ್ಪತ್ರೆಯ ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ ವಿಭಾಗದ ಮುಖ್ಯಸ್ಥ ರೋಮನ್ ಪೆಲೆಖ್ ವಿವರಿಸುತ್ತಾರೆ, ಇದನ್ನು ಸ್ವಲ್ಪಮಟ್ಟಿಗೆ ಸೇವಿಸಬೇಕಾಗಿದೆ. ಕೆಲವೊಮ್ಮೆ ಅಂತಹ ರೋಗಿಗಳು ಮೂರರಿಂದ ನಾಲ್ಕು ದಿನಗಳವರೆಗೆ ಮಾತ್ರ ನೀರನ್ನು ಕುಡಿಯಬಹುದು. ಗ್ಯಾಸ್ಟ್ರಿಕ್ ರಕ್ತಸ್ರಾವದಿಂದ, ನೀವು ದಿನಕ್ಕೆ ಆರರಿಂದ ಏಳು ಬಾರಿ ತಣ್ಣನೆಯ ಹಿಸುಕಿದ ಆಲೂಗಡ್ಡೆ ಮತ್ತು ತುರಿದ "ಹರ್ಕ್ಯುಲಸ್" ಅನ್ನು ಬಹಳ ಸಣ್ಣ ಭಾಗಗಳಲ್ಲಿ ಬಳಸಬಹುದು. ಆಹಾರವನ್ನು ಕ್ರಮೇಣ ವಿಸ್ತರಿಸಬೇಕು ಮತ್ತು ವೈದ್ಯರ ಅನುಮತಿಯೊಂದಿಗೆ ಮಾತ್ರ.
ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ ವಿಭಾಗದಲ್ಲಿ ರೋಗಿಗಳಿಗೆ ಇದನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ:
- ಹಿಸುಕಿದ ಆಲೂಗಡ್ಡೆ ನೀರಿನ ಮೇಲೆ, ದ್ರವ "ಹರ್ಕ್ಯುಲಸ್", ಸೂಪ್, ಸಿರಿಧಾನ್ಯಗಳು,
- ಕ್ರ್ಯಾಕರ್ಸ್, ಬಿಸ್ಕೆಟ್ ಕುಕೀಸ್,
- ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಸಾರುಗಳು, ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಮಾಂಸ,
- ಚಾಕೊಲೇಟ್, ಸಿಟ್ರಸ್ ಹಣ್ಣುಗಳು - ಚೇತರಿಸಿಕೊಳ್ಳುವುದು,
- ಚಹಾ, ಒಣಗಿದ ಹಣ್ಣಿನ ಕಾಂಪೋಟ್, ಇನ್ನೂ ನೀರು.
- ಹುರಿದ, ಹೊಗೆಯಾಡಿಸಿದ, ಕೊಬ್ಬಿನಂಶ, ಹಾಗೆಯೇ ಕಾಫಿ,
- ಮೊದಲ ವಾರದಲ್ಲಿ ನೀವು ಕಚ್ಚಾ ಹಣ್ಣುಗಳು ಮತ್ತು ತರಕಾರಿಗಳನ್ನು ತಿನ್ನಲು ಸಾಧ್ಯವಿಲ್ಲ, ಸಣ್ಣ ಪ್ರಮಾಣದಲ್ಲಿ ಕುದಿಸಲಾಗುತ್ತದೆ,
- ಕಚ್ಚಾ ಮೊಟ್ಟೆ ಮತ್ತು ಬ್ರೆಡ್ ಅನ್ನು ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ.
ಕೆಪಿ “ಟಿಎಂಒ“ ಮಕ್ಕಳ ಆಸ್ಪತ್ರೆ ಮತ್ತು ಹೆರಿಗೆ ಆಸ್ಪತ್ರೆ ”ನಿರ್ದೇಶಕಿ ಐರಿನಾ ಕೋಟ್ಲ್ಯಾರ್ ವಿವರಿಸಿದಂತೆ, ಚಳಿಗಾಲದ ಮತ್ತು ವಸಂತಕಾಲದ ಕೊನೆಯಲ್ಲಿ, ಕಾರ್ಮಿಕರಲ್ಲಿ ಮಹಿಳೆಯರು ವಿಟಮಿನ್ ಎ, ಬಿ, ಸಿ ಮತ್ತು ಡಿ ತೆಗೆದುಕೊಳ್ಳಬೇಕು. ಉಳಿದ ವರ್ಷದಲ್ಲಿ, ಹಣ್ಣುಗಳು ಮತ್ತು ತರಕಾರಿಗಳಿಗೆ ಆದ್ಯತೆ ನೀಡುವುದು ಉತ್ತಮ.
ವಿತರಣೆಯ ನಂತರದ ಮೊದಲ ಮೂರು ದಿನಗಳಲ್ಲಿ: ಹಾಲು ಸೂಪ್, ಸಿರಿಧಾನ್ಯಗಳು, ಮೃದುವಾದ ಬೇಯಿಸಿದ ಮೊಟ್ಟೆ, ಕುಕೀಸ್, ಜೆಲ್ಲಿ, ಮತ್ತು ಈ ಅವಧಿಯ ನಂತರ - ಮಾಂಸ, ಮೀನು, ಮೊಟ್ಟೆ, ಡೈರಿ ಉತ್ಪನ್ನಗಳು, ತರಕಾರಿಗಳು, ಹಣ್ಣುಗಳು, ಹಣ್ಣಿನ ರಸಗಳು.
- ಆಲ್ಕೋಹಾಲ್
- ಕೊಬ್ಬಿನ ಮಾಂಸ, ಬಟಾಣಿ, ಮಸೂರ,
- ಬೀಜಗಳು, ಸಿಟ್ರಸ್ ಹಣ್ಣುಗಳು, ಅಲರ್ಜಿಗಳಿಗೆ ಕಾರಣವಾಗುವ ಚಾಕೊಲೇಟ್,
- ಮಸಾಲೆಯುಕ್ತ ಮಸಾಲೆಗಳು, ಈರುಳ್ಳಿ, ಬೆಳ್ಳುಳ್ಳಿ ಮತ್ತು ಮುಲ್ಲಂಗಿ ಶಿಫಾರಸು ಮಾಡುವುದಿಲ್ಲ. ಅವು ಎದೆ ಹಾಲಿನ ರುಚಿಯನ್ನು ಹಾಳುಮಾಡುತ್ತವೆ.
ಗ್ಯಾಸ್ಟ್ರೋಎಂಟರಾಲಜಿ
ರೋಗದ ಉಲ್ಬಣಗೊಳ್ಳುವ ಅವಧಿಯಲ್ಲಿ ಜಠರಗರುಳಿನ ಪ್ರದೇಶದ ರೋಗಶಾಸ್ತ್ರಕ್ಕೆ ಆಹಾರವನ್ನು ಗಮನಿಸಬೇಕು, ಆದರೆ ಆಹಾರವನ್ನು ಸಣ್ಣ ಭಾಗಗಳಲ್ಲಿ ತೆಗೆದುಕೊಳ್ಳಬೇಕು ಎಂದು ನಗರ ಆಸ್ಪತ್ರೆಯ ಜಠರದುರಿತ ವಿಭಾಗದ ಮುಖ್ಯಸ್ಥ ಲ್ಯುಬೊವ್ ಸ್ಟೆಪನೆಂಕೊ ವಿವರಿಸುತ್ತಾರೆ.
ಸ್ಥಿತಿಯು ಸ್ಥಿರವಾದ ನಂತರ, ವೈದ್ಯರ ಶಿಫಾರಸಿನ ಮೇರೆಗೆ, ನೀವು ಸಾಮಾನ್ಯ ಪೋಷಣೆಗೆ ಬದಲಾಯಿಸಬಹುದು.
ಹೊಟ್ಟೆಯ ಪೆಪ್ಟಿಕ್ ಹುಣ್ಣು ಮತ್ತು ಡ್ಯುವೋಡೆನಮ್ ಮತ್ತು ಜಠರದುರಿತದೊಂದಿಗೆ, ಈ ಕೆಳಗಿನವುಗಳನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ:
- ನಿನ್ನೆ ಗೋಧಿ ಬ್ರೆಡ್, ಒಣ ಕುಕೀಸ್,
- ಹಿಸುಕಿದ ತರಕಾರಿಗಳು ಅಥವಾ ಚೆನ್ನಾಗಿ ಬೇಯಿಸಿದ ಸಿರಿಧಾನ್ಯಗಳಿಂದ ಸೂಪ್,
- ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಮಾಂಸ (ಕರುವಿನ, ಗೋಮಾಂಸ, ಕೋಳಿ, ಟರ್ಕಿ) - ಬೇಯಿಸಿದ ಅಥವಾ ಆವಿಯಲ್ಲಿ, ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಮೀನು, ಉಗಿ ಆಮ್ಲೆಟ್,
- ರವೆ ಮತ್ತು ಹುರುಳಿ ಗಂಜಿ, ಓಟ್ ಮೀಲ್, ಅಕ್ಕಿ,
- ಬೇಯಿಸಿದ ಆಲೂಗಡ್ಡೆ, ಕ್ಯಾರೆಟ್, ಬೀಟ್ರೂಟ್, ಹೂಕೋಸು, ಬೇಯಿಸಿದ ಸೇಬು, ಬಾಳೆಹಣ್ಣು,
- ಹಾಲು, ಕೆನೆ, ಹಿಸುಕಿದ ತಾಜಾ ಹುಳಿ ರಹಿತ ಚೀಸ್, ಹುಳಿ ರಹಿತ ಕೆಫೀರ್, ಹುಳಿ ಹಾಲು,
- ಹುಳಿ ಕ್ರೀಮ್ - ಸಣ್ಣ ಪ್ರಮಾಣದಲ್ಲಿ,
- ದುರ್ಬಲ ಚಹಾ, ಹಾಲಿನೊಂದಿಗೆ ಚಹಾ, ಆಮ್ಲೀಯವಲ್ಲದ ಹಣ್ಣುಗಳು ಮತ್ತು ಹಣ್ಣುಗಳಿಂದ ಕಾಂಪೋಟ್ಸ್ ಮತ್ತು ಜೆಲ್ಲಿ.
- ತಾಜಾ ಮತ್ತು ರೈ ಬ್ರೆಡ್, ಪೇಸ್ಟ್ರಿ ಮತ್ತು ಎಲೆ ಹಿಟ್ಟಿನ ಉತ್ಪನ್ನಗಳು,
- ಮಾಂಸ ಮತ್ತು ಮೀನು ಸಾರುಗಳು,
- ಕೊಬ್ಬಿನ ಮಾಂಸ (ಬಾತುಕೋಳಿ, ಹೆಬ್ಬಾತು), ಪೂರ್ವಸಿದ್ಧ ಆಹಾರ, ಹೊಗೆಯಾಡಿಸಿದ,
- ಎಣ್ಣೆಯುಕ್ತ ಮತ್ತು ಉಪ್ಪುಸಹಿತ ಮೀನು, ಹುರಿದ ಅಥವಾ ಗಟ್ಟಿಯಾದ ಬೇಯಿಸಿದ ಮೊಟ್ಟೆಗಳು,
- ಮಸಾಲೆಯುಕ್ತ ಮತ್ತು ಉಪ್ಪುಸಹಿತ ಚೀಸ್,
- ರಾಗಿ, ಮುತ್ತು ಬಾರ್ಲಿ, ಬಾರ್ಲಿ ಗಂಜಿ, ದ್ವಿದಳ ಧಾನ್ಯಗಳು,
- ಬಿಳಿ ಎಲೆಕೋಸು, ಈರುಳ್ಳಿ, ಸೌತೆಕಾಯಿ, ಟೊಮ್ಯಾಟೊ, ಉಪ್ಪಿನಕಾಯಿ ಮತ್ತು ಉಪ್ಪಿನಕಾಯಿ ತರಕಾರಿಗಳು,
- ಕಾರ್ಬೊನೇಟೆಡ್ ಪಾನೀಯಗಳು, ಕೆವಾಸ್, ಕಪ್ಪು ಕಾಫಿ, ಬಲವಾದ ಚಹಾ, ಸಿಟ್ರಸ್ ಜ್ಯೂಸ್, ಆಲ್ಕೋಹಾಲ್.
ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕಾಯಿಲೆಗಳಿಗೆ ಇದನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ:
- ನಿನ್ನೆ ಗೋಧಿ ಬ್ರೆಡ್, ಗೋಧಿ ಕ್ರ್ಯಾಕರ್ಸ್, ಸಿಹಿ ಬಿಸ್ಕತ್ತು ಕುಕೀಸ್,
- ತರಕಾರಿ, ಸಸ್ಯಾಹಾರಿ ಸೂಪ್ಗಳು, ಓಟ್ನಿಂದ ಲೋಳೆಯ ಪೊರೆಗಳು, ಮುತ್ತು ಬಾರ್ಲಿ, ಅಕ್ಕಿ, ರವೆ, ಹಾಗೆಯೇ ಬೇಯಿಸಿದ ತೆಳ್ಳಗಿನ ಮಾಂಸದಿಂದ ಕೆನೆ ಸೂಪ್, ಆಲೂಗಡ್ಡೆ ಮತ್ತು ಕ್ಯಾರೆಟ್ಗಳೊಂದಿಗೆ ಹಿಸುಕಿದ ಸೂಪ್, ಸಸ್ಯಾಹಾರಿ ಬೋರ್ಶ್ಟ್,
- ಹಿಸುಕಿದ ಅಥವಾ ಕೊಚ್ಚಿದ ಕೊಬ್ಬು ರಹಿತ ಕೊಬ್ಬಿನ ಮಾಂಸ (ಗೋಮಾಂಸ, ಕರುವಿನ, ಮೊಲ, ಕೋಳಿ) - ಬೇಯಿಸಿದ ಅಥವಾ ಆವಿಯಲ್ಲಿ,
- ಬೇಯಿಸಿದ ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಮೀನು (ಜಾಂಡರ್, ಕಾಡ್, ಪರ್ಚ್, ಪೈಕ್, ಸಿಲ್ವರ್ ಹ್ಯಾಕ್),
- ಹುರುಳಿ, ಓಟ್, ರವೆ, ಅಕ್ಕಿ ಗಂಜಿ - ಹಿಸುಕಿದ, ಅರೆ-ಸ್ನಿಗ್ಧತೆ, ನೀರಿನಲ್ಲಿ ಕುದಿಸಿ ಅಥವಾ ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಹಾಲಿನೊಂದಿಗೆ ಅರ್ಧದಷ್ಟು,
- ದಿನಕ್ಕೆ 1-2 ಮೊಟ್ಟೆಗಳಿಂದ ಪ್ರೋಟೀನ್ನಿಂದ ಉಗಿ ಆಮ್ಲೆಟ್, ಭಕ್ಷ್ಯಗಳಲ್ಲಿ ಕೆನೆರಹಿತ ಹಾಲು, ಹೊಸದಾಗಿ ಹುಳಿ ಕಾಟೇಜ್ ಚೀಸ್, ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಚೂಪಾದ ಚೀಸ್, ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಮೊಸರು,
- ಸೀಮಿತ ಪ್ರಮಾಣದಲ್ಲಿ - ತಾಜಾ ಕೆಫೀರ್ (ಚೆನ್ನಾಗಿ ಸಹಿಸಿಕೊಂಡರೆ), ಜೇನುತುಪ್ಪ, ಬ್ಲ್ಯಾಕ್ಕುರಂಟ್,
- ಆಲೂಗಡ್ಡೆ, ಕ್ಯಾರೆಟ್, ಕುಂಬಳಕಾಯಿಯನ್ನು ಹೋಲುವ ಚೀನೀಕಾಯಿ, ಹೂಕೋಸು - ಬೇಯಿಸಿದ, ಹಿಸುಕಿದ ಅಥವಾ ಬೇಯಿಸಿದ,
- ಹುಳಿ ರಹಿತ ಬೇಯಿಸಿದ ಸೇಬುಗಳು, ಬಾಳೆಹಣ್ಣುಗಳು, ಸ್ಟ್ರಾಬೆರಿಗಳು,
- ಹಿಸುಕಿದ ಕಾಂಪೋಟ್ಗಳು ಮತ್ತು ಜೆಲ್ಲಿ, ದುರ್ಬಲ, ಸ್ವಲ್ಪ ಸಿಹಿ ಚಹಾ, ಬಾಳೆಹಣ್ಣು, ಸ್ಟ್ರಾಬೆರಿ, ಕ್ಯಾರೆಟ್ ರಸಗಳು, ಖನಿಜಯುಕ್ತ ನೀರು ಬೊರ್ಜೋಮಿ, ಪಾಲಿಯಾನಾ ಕ್ವಾಸೋವಾ, ಸ್ವಾಲ್ಯವಾ.
- ತಾಜಾ ಮತ್ತು ರೈ ಬ್ರೆಡ್, ಪೇಸ್ಟ್ರಿಗಳು, ಕರಿದ ಮತ್ತು ತಾಜಾ ಬೇಯಿಸಿದ ಪೈಗಳು, ಪ್ಯಾನ್ಕೇಕ್ಗಳು, ಕುಂಬಳಕಾಯಿ, ಪಿಜ್ಜಾ,
- ಮಾಂಸ ಮತ್ತು ಮೀನು ಸಾರು ಮೇಲೆ ಸೂಪ್, ಅಣಬೆಗಳ ಸಾರು, ಒಕ್ರೋಷ್ಕಾ, ಹಾಲಿನ ಸೂಪ್, ಎಲೆಕೋಸು ಸೂಪ್, ಬೋರ್ಶ್ಟ್, ಬೀಟ್ರೂಟ್ ಸೂಪ್,
- ಹುರಿದ, ಬೇಯಿಸಿದ ಮತ್ತು ಹೊಗೆಯಾಡಿಸಿದ ಕೊಬ್ಬಿನ ಮಾಂಸ (ಕುರಿಮರಿ, ಹಂದಿಮಾಂಸ, ಹೆಬ್ಬಾತು, ಬಾತುಕೋಳಿ, ಯಕೃತ್ತು, ಮೂತ್ರಪಿಂಡಗಳು), ಸಾಸೇಜ್ಗಳು, ಪೂರ್ವಸಿದ್ಧ ಆಹಾರ, ಕೊಬ್ಬು,
- ಕೊಬ್ಬು, ಹುರಿದ, ಬೇಯಿಸಿದ, ಹೊಗೆಯಾಡಿಸಿದ, ಬೇಯಿಸಿದ, ಉಪ್ಪುಸಹಿತ, ಪೂರ್ವಸಿದ್ಧ ಮೀನು, ಕ್ಯಾವಿಯರ್, ಸಮುದ್ರಾಹಾರ,
- friable ರಾಗಿ, ಮುತ್ತು ಬಾರ್ಲಿ ಮತ್ತು ಬಾರ್ಲಿ ಗಂಜಿ, ಪಾಸ್ಟಾ, ದ್ವಿದಳ ಧಾನ್ಯಗಳು,
- ಹುರಿದ ಮತ್ತು ಗಟ್ಟಿಯಾದ ಬೇಯಿಸಿದ ಮೊಟ್ಟೆಗಳು, ಹೆಚ್ಚಿನ ಕೊಬ್ಬಿನ ಡೈರಿ ಉತ್ಪನ್ನಗಳು, ಕೆನೆ, ಐಸ್ ಕ್ರೀಮ್, ಹುಳಿ ಕ್ರೀಮ್, ಮೇಯನೇಸ್, ಕೊಬ್ಬಿನ ಮತ್ತು ಹುಳಿ ಕಾಟೇಜ್ ಚೀಸ್, ಕೊಬ್ಬು ಮತ್ತು ಉಪ್ಪು ಚೀಸ್,
- ಬಿಳಿ ಎಲೆಕೋಸು, ಬಿಳಿಬದನೆ, ಮೂಲಂಗಿ, ಬೆಳ್ಳುಳ್ಳಿ, ಈರುಳ್ಳಿ, ದ್ವಿದಳ ಧಾನ್ಯಗಳು, ಸೌತೆಕಾಯಿಗಳು, ಟೊಮ್ಯಾಟೊ, ಅಣಬೆಗಳು, ಬಿಸಿ ಮತ್ತು ಸಿಹಿ ಮೆಣಸು,
- ಸಿಟ್ರಸ್ ಹಣ್ಣುಗಳು, ದಾಳಿಂಬೆ, ಹುಳಿ ಸೇಬು, ದ್ರಾಕ್ಷಿ, ದಿನಾಂಕ, ಅಂಜೂರದ ಹಣ್ಣುಗಳು, ಚಾಕೊಲೇಟ್, ಜಾಮ್,
- ಬಲವಾದ ಚಹಾ, ಕಾಫಿ, ಮದ್ಯ.
ಮಲಬದ್ಧತೆಯೊಂದಿಗೆ ಇದನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ:
- ಮಾಂಸ ಅಥವಾ ಮೀನು ಸಾರು ಮೇಲೆ ತರಕಾರಿ ಸೂಪ್,
- ಬೇಯಿಸಿದ ಮೊಲ, ಕರುವಿನ, ಗೋಮಾಂಸ, ಹಂದಿಮಾಂಸ, ಕೋಳಿ, ಮಾಂಸದ ಚೆಂಡುಗಳು ಮತ್ತು ಮಾಂಸದ ಚೆಂಡುಗಳು, ಮೀನು,
- ಬೇಯಿಸದ ಬೇಯಿಸಿದ ಮೊಟ್ಟೆ, ಆಮ್ಲೆಟ್, ಹಾಲು, ಹುಳಿ ಕ್ರೀಮ್, ಮೊಸರು, ಚೀಸ್, ಕೆಫೀರ್, ಹುಳಿ ಹಾಲು,
- ಕಚ್ಚಾ ಮತ್ತು ಬೇಯಿಸಿದ ಬೀಟ್ಗೆಡ್ಡೆಗಳು, ಕ್ಯಾರೆಟ್, ಹೂಕೋಸು, ಕುಂಬಳಕಾಯಿಯನ್ನು ಹೋಲುವ ಚೀನೀಕಾಯಿ, ತಾಜಾ ಮತ್ತು ಒಣಗಿದ ಹಣ್ಣುಗಳು, ವಿಶೇಷವಾಗಿ ಕಲ್ಲಂಗಡಿಗಳು, ಪ್ಲಮ್, ಒಣದ್ರಾಕ್ಷಿ, ಅಂಜೂರದ ಹಣ್ಣುಗಳು, ಏಪ್ರಿಕಾಟ್, ಒಣಗಿದ ಏಪ್ರಿಕಾಟ್,
- ಸಡಿಲವಾದ ಹುರುಳಿ, ಗೋಧಿ ಮತ್ತು ಮುತ್ತು ಬಾರ್ಲಿ ಗಂಜಿ,
- ರೈ ಅಥವಾ ಹೊಟ್ಟು ಬ್ರೆಡ್, ಒಣ ತಿನ್ನಲಾಗದ ಕುಕೀಸ್ ಮತ್ತು ಸೀಮಿತ ಪ್ರಮಾಣದಲ್ಲಿ ಪಾಸ್ಟಾ,
- ದುರ್ಬಲ ಚಹಾ, ಕಾಡು ಗುಲಾಬಿಯ ಸಾರು, ತರಕಾರಿ ಮತ್ತು ಹಣ್ಣಿನ ರಸ, ಖನಿಜಯುಕ್ತ ನೀರು.
- ಹೊಗೆಯಾಡಿಸಿದ ಸಾಸೇಜ್, ಪೂರ್ವಸಿದ್ಧ ಆಹಾರ, ಕೊಬ್ಬಿನ ಮೀನು ಪ್ರಭೇದಗಳು, ಜೊತೆಗೆ ಕರಿದ ಮತ್ತು ಹೊಗೆಯಾಡಿಸಿದ ಮೀನುಗಳು, ಹುರಿದ ಮತ್ತು ಕಡಿದಾದ ಬೇಯಿಸಿದ ಮೊಟ್ಟೆಗಳು,
- ಮೂಲಂಗಿ, ಅಣಬೆಗಳು, ಕ್ವಿನ್ಸ್, ಮಫಿನ್, ಕೆನೆಯೊಂದಿಗೆ ಪೇಸ್ಟ್ರಿ,
- ಸೀಮಿತ ಪ್ರಮಾಣದಲ್ಲಿ - ರವೆ ಮತ್ತು ಅಕ್ಕಿ ಗಂಜಿ,
- ಬಲವಾದ ಚಹಾ, ಕೋಕೋ, ಜೆಲ್ಲಿ, ಆಲ್ಕೋಹಾಲ್.
ಅತಿಸಾರದಿಂದ ಇದನ್ನು ಅನುಮತಿಸಲಾಗಿದೆ:
- ಮಿಲ್ಲಿಂಗ್: ಬೇಯಿಸಿದ ಕರುವಿನ, ಗೋಮಾಂಸ, ಕೋಳಿ, ಟರ್ಕಿ, ಮೊಲ ಮತ್ತು ಕಡಿಮೆ ಕೊಬ್ಬಿನ ಪ್ರಭೇದಗಳ ಬೇಯಿಸಿದ ಮೀನು,
- ಮಾಂಸ, ಮೀನು, ಅಕ್ಕಿ ಮತ್ತು ಓಟ್ ಮೀಲ್ನ ಕಷಾಯಗಳೊಂದಿಗೆ ಆಹಾರ ಸಾರು,
- ಲೋಳೆಯ, ಅರೆ-ಸ್ನಿಗ್ಧತೆಯ ಹುರುಳಿ, ಓಟ್ ಮತ್ತು ಅಕ್ಕಿ ಗಂಜಿ,
- ಬೇಯಿಸದ ಬೇಯಿಸಿದ ಮೊಟ್ಟೆ, ಉಗಿ ಆಮ್ಲೆಟ್,
- ನಾನ್ಫ್ಯಾಟ್ ಹೊಸದಾಗಿ ಬೇಯಿಸಿದ ಚೀಸ್, ಮೊಸರು, ಕೆಫೀರ್,
- ನಿನ್ನೆ ಬಿಳಿ ಗೋಧಿ ಮತ್ತು ಬೂದು ಬ್ರೆಡ್, ಲಾಭದಾಯಕವಲ್ಲದ ಬೇಕರಿ ಉತ್ಪನ್ನಗಳು ಮತ್ತು ಕುಕೀಗಳು, ಬಿಳಿ ಕ್ರ್ಯಾಕರ್ಸ್,
- ಬೇಯಿಸಿದ ಮತ್ತು ಬೇಯಿಸಿದ ತರಕಾರಿಗಳು, ತರಕಾರಿ ಮತ್ತು ಹಣ್ಣಿನ ಪ್ಯೂರಸ್,
- ಚಹಾ, ಬೆಚ್ಚಗಿನ ಹೊಸದಾಗಿ ಹಿಂಡಿದ ರಸಗಳು, ಅರ್ಧದಷ್ಟು ನೀರಿನಿಂದ ದುರ್ಬಲಗೊಳಿಸಲಾಗುತ್ತದೆ, ರೋಸ್ಶಿಪ್ ಸಾರು.
- ಕೊಬ್ಬಿನ ಮಾಂಸ, ಹೊಗೆಯಾಡಿಸಿದ ಸಾಸೇಜ್, ಕೊಬ್ಬಿನ ಮೀನು, ಹುರಿದ ಮತ್ತು ಹೊಗೆಯಾಡಿಸಿದ ಮೀನು, ಪೂರ್ವಸಿದ್ಧ ಆಹಾರ,
- ಹುರಿದ ಮತ್ತು ಗಟ್ಟಿಯಾದ ಬೇಯಿಸಿದ ಮೊಟ್ಟೆಗಳು,
- ಉಪ್ಪಿನಕಾಯಿ, ಎಲೆಕೋಸು, ಸೋಲ್ಯಾಂಕಾ, ಬೋರ್ಷ್,
- ರಾಗಿ, ಮುತ್ತು ಬಾರ್ಲಿ, ಬಾರ್ಲಿ ಗಂಜಿ ಮತ್ತು ದ್ವಿದಳ ಧಾನ್ಯ ಗಂಜಿ,
- ಹುಳಿ ಚೀಸ್, ಕೊಬ್ಬಿನ ಹುಳಿ ಕ್ರೀಮ್, ಐಸ್ ಕ್ರೀಮ್,
- ತಾಜಾ ತರಕಾರಿಗಳು ಮತ್ತು ಹಣ್ಣುಗಳು
- ಪೇಸ್ಟ್ರಿ, ಕೆನೆಯೊಂದಿಗೆ ಪೇಸ್ಟ್ರಿ,
- ಶೀತ ಮತ್ತು ಕಾರ್ಬೊನೇಟೆಡ್ ಪಾನೀಯಗಳು, ಕೇಂದ್ರೀಕೃತ ರಸಗಳು, ಬಲವಾದ ಕಾಫಿ, ಆಲ್ಕೋಹಾಲ್.