ಮಧುಮೇಹದ ಆರಂಭಿಕ ಮತ್ತು ತಡವಾದ ತೊಂದರೆಗಳು
ಎರಡೂ ರೀತಿಯ ಮಧುಮೇಹದಲ್ಲಿ ತಡವಾದ ತೊಂದರೆಗಳು ಬೆಳೆಯುತ್ತವೆ. ಪ್ರಾಯೋಗಿಕವಾಗಿ, ಮಧುಮೇಹದ ಐದು ಪ್ರಮುಖ ತಡವಾದ ತೊಂದರೆಗಳನ್ನು ಗುರುತಿಸಲಾಗಿದೆ: ಮ್ಯಾಕ್ರೋಆಂಜಿಯೋಪತಿ, ನೆಫ್ರೋಪತಿ, ರೆಟಿನೋಪತಿ, ನರರೋಗ ಮತ್ತು ಮಧುಮೇಹ ಕಾಲು ಸಿಂಡ್ರೋಮ್. ಕೆಲವು ರೀತಿಯ ಮಧುಮೇಹಕ್ಕೆ ತಡವಾದ ತೊಡಕುಗಳ ನಿರ್ದಿಷ್ಟತೆಯನ್ನು ಅವುಗಳ ಮುಖ್ಯ ರೋಗಕಾರಕ ಲಿಂಕ್ ದೀರ್ಘಕಾಲದ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಎಂದು ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ. ಈ ನಿಟ್ಟಿನಲ್ಲಿ, ಸಿಡಿ -1 ರ ಅಭಿವ್ಯಕ್ತಿಯ ಸಮಯದಲ್ಲಿ, ರೋಗಿಗಳಲ್ಲಿ ತಡವಾದ ತೊಡಕುಗಳು ಎಂದಿಗೂ ಸಂಭವಿಸುವುದಿಲ್ಲ, ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಅವಲಂಬಿಸಿ ವರ್ಷಗಳು ಮತ್ತು ದಶಕಗಳ ನಂತರ ಅಭಿವೃದ್ಧಿ ಹೊಂದುತ್ತದೆ. ಮಧುಮೇಹ -1 ರಲ್ಲಿ ಅತ್ಯಧಿಕ ಕ್ಲಿನಿಕಲ್ ಮೌಲ್ಯವು ನಿಯಮದಂತೆ ಪಡೆದುಕೊಳ್ಳುತ್ತದೆ ಮಧುಮೇಹ ಮೈಕ್ರೊಆಂಜಿಯೋಪತಿ (ನೆಫ್ರೋಪತಿ, ರೆಟಿನೋಪತಿ) ಮತ್ತು ನರರೋಗ (ಡಯಾಬಿಟಿಕ್ ಫೂಟ್ ಸಿಂಡ್ರೋಮ್). ಡಿಎಂ -2 ರಲ್ಲಿ, ಇದಕ್ಕೆ ತದ್ವಿರುದ್ಧವಾಗಿ, ರೋಗನಿರ್ಣಯದ ಸಮಯದಲ್ಲಿ ತಡವಾದ ತೊಡಕುಗಳನ್ನು ಈಗಾಗಲೇ ಕಂಡುಹಿಡಿಯಲಾಗುತ್ತದೆ. ಮೊದಲನೆಯದಾಗಿ, ರೋಗನಿರ್ಣಯವನ್ನು ಸ್ಥಾಪಿಸುವ ಮೊದಲೇ ಎಸ್ಡಿ -2 ಸ್ವತಃ ಪ್ರಕಟವಾಗುತ್ತದೆ ಎಂಬ ಅಂಶ ಇದಕ್ಕೆ ಕಾರಣ. ಎರಡನೆಯದಾಗಿ, ಮ್ಯಾಕ್ರೋಆಂಜಿಯೋಪತಿಯಿಂದ ಪ್ರಾಯೋಗಿಕವಾಗಿ ವ್ಯಕ್ತವಾಗುವ ಅಪಧಮನಿಕಾಠಿಣ್ಯವು ಮಧುಮೇಹಕ್ಕೆ ಸಮಾನವಾದ ಅನೇಕ ರೋಗಕಾರಕ ಸಂಪರ್ಕಗಳನ್ನು ಹೊಂದಿದೆ. ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ -2 ನಲ್ಲಿ, ಮಧುಮೇಹ ಮ್ಯಾಕ್ರೋಆಂಜಿಯೋಪತಿ, ರೋಗನಿರ್ಣಯದ ಸಮಯದಲ್ಲಿ ಹೆಚ್ಚಿನ ರೋಗಿಗಳಲ್ಲಿ ಇದು ಪತ್ತೆಯಾಗುತ್ತದೆ. ಪ್ರತಿಯೊಂದು ಸಂದರ್ಭದಲ್ಲೂ, ರೋಗದ ಗಮನಾರ್ಹ ಅವಧಿಯ ಹೊರತಾಗಿಯೂ, ತೀವ್ರವಾದ ರೂಪದಲ್ಲಿ ಸಾಧ್ಯವಿರುವ ಎಲ್ಲಾ ಆಯ್ಕೆಗಳ ಸಂಯೋಜನೆಯವರೆಗೆ, ವೈಯಕ್ತಿಕ ತಡವಾದ ತೊಡಕುಗಳ ಸೆಟ್ ಮತ್ತು ತೀವ್ರತೆಯು ಅವುಗಳ ವಿರೋಧಾಭಾಸದ ಸಂಪೂರ್ಣ ಅನುಪಸ್ಥಿತಿಯಿಂದ ಬದಲಾಗುತ್ತದೆ.
ತಡವಾದ ತೊಂದರೆಗಳು ಸಾವಿಗೆ ಮುಖ್ಯ ಕಾರಣ ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳು, ಮತ್ತು ಅದರ ಹರಡುವಿಕೆಯನ್ನು ಗಣನೆಗೆ ತೆಗೆದುಕೊಳ್ಳುವುದು - ಹೆಚ್ಚಿನ ದೇಶಗಳಲ್ಲಿನ ಪ್ರಮುಖ ವೈದ್ಯಕೀಯ ಮತ್ತು ಸಾಮಾಜಿಕ ಆರೋಗ್ಯ ಸಮಸ್ಯೆ. ಈ ನಿಟ್ಟಿನಲ್ಲಿ ಚಿಕಿತ್ಸೆಯ ಮುಖ್ಯ ಗುರಿ ಮತ್ತು ಮಧುಮೇಹ ರೋಗಿಗಳ ವೀಕ್ಷಣೆಯು ಅದರ ತಡವಾದ ತೊಡಕುಗಳ ತಡೆಗಟ್ಟುವಿಕೆ (ಪ್ರಾಥಮಿಕ, ದ್ವಿತೀಯ, ತೃತೀಯ) ಆಗಿದೆ.
7.8.1. ಮಧುಮೇಹ ಮ್ಯಾಕ್ರೋಆಂಜಿಯೋಪತಿ
ಮಧುಮೇಹ ಮ್ಯಾಕ್ರೋಆಂಜಿಯೋಪತಿ - ಮಧುಮೇಹದಲ್ಲಿನ ದೊಡ್ಡ ಅಪಧಮನಿಗಳ ಅಪಧಮನಿಕಾಠಿಣ್ಯದ ಗಾಯಗಳನ್ನು ಸಂಯೋಜಿಸುವ ಒಂದು ಸಾಮೂಹಿಕ ಪರಿಕಲ್ಪನೆ, ಪರಿಧಮನಿಯ ಹೃದಯ ಕಾಯಿಲೆ (ಸಿಎಚ್ಡಿ) ಯಿಂದ ಪ್ರಾಯೋಗಿಕವಾಗಿ ವ್ಯಕ್ತವಾಗುತ್ತದೆ, ಮೆದುಳಿನ ನಾಳಗಳ ಅಪಧಮನಿಕಾಠಿಣ್ಯವನ್ನು ಅಳಿಸಿಹಾಕುತ್ತದೆ, ಕೆಳ ತುದಿಗಳು, ಆಂತರಿಕ ಅಂಗಗಳು ಮತ್ತು ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ (ಕೋಷ್ಟಕ 7.16).
ಟ್ಯಾಬ್. 7 ಎಲ್ 6. ಮಧುಮೇಹ ಮ್ಯಾಕ್ರೋಆಂಜಿಯೋಪತಿ
ಎಟಿಯಾಲಜಿ ಮತ್ತು ರೋಗಕಾರಕ
ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ, ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಡಿಸ್ಲಿಪಿಡೆಮಿಯಾ, ಬೊಜ್ಜು, ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ, ಹೈಪರ್ ಕೋಆಗ್ಯುಲೇಷನ್, ಎಂಡೋಥೆಲಿಯಲ್ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆ, ಆಕ್ಸಿಡೇಟಿವ್ ಒತ್ತಡ, ವ್ಯವಸ್ಥಿತ ಉರಿಯೂತ
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನೊಂದಿಗೆ ಪರಿಧಮನಿಯ ಹೃದಯ ಕಾಯಿಲೆ ಬರುವ ಅಪಾಯವು ಮಧುಮೇಹವಿಲ್ಲದ ಬೀದಿಗಳಿಗಿಂತ 6 ಪಟ್ಟು ಹೆಚ್ಚಾಗಿದೆ. ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡವು ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ 20% ರೋಗಿಗಳಲ್ಲಿ ಮತ್ತು ಟೈಪ್ 2 ಮಧುಮೇಹ ಹೊಂದಿರುವ 75% ರೋಗಿಗಳಲ್ಲಿ ಪತ್ತೆಯಾಗಿದೆ. ಬಾಹ್ಯ ನಾಳಗಳಲ್ಲಿನ ಬಾಹ್ಯ ಅಪಧಮನಿ ಕಾಠಿಣ್ಯವು 10% ನಷ್ಟು ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ, ಮತ್ತು ಮಧುಮೇಹ ಹೊಂದಿರುವ 8% ರೋಗಿಗಳಲ್ಲಿ ಸೆರೆಬ್ರಲ್ ಥ್ರಂಬೋಎಂಬೊಲಿಸಮ್
ಮುಖ್ಯ ಕ್ಲಿನಿಕಲ್ ಅಭಿವ್ಯಕ್ತಿಗಳು
ಮಧುಮೇಹವಿಲ್ಲದ ಜನರಲ್ಲಿರುವಂತೆಯೇ. ನೋವುರಹಿತ 30% ಪ್ರಕರಣಗಳಲ್ಲಿ ಮಧುಮೇಹ ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ನೊಂದಿಗೆ
ಮಧುಮೇಹವಿಲ್ಲದ ಜನರಲ್ಲಿರುವಂತೆಯೇ.
ಇತರ ಹೃದಯ ಸಂಬಂಧಿ ಕಾಯಿಲೆಗಳು, ರೋಗಲಕ್ಷಣದ ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ದ್ವಿತೀಯಕ ಡಿಸ್ಲಿಪಿಡೆಮಿಯಾ
ಆಂಟಿಹೈಪರ್ಟೆನ್ಸಿವ್ ಥೆರಪಿ, ಡಿಸ್ಲಿಪಿಡೆಮಿಯಾ ತಿದ್ದುಪಡಿ, ಆಂಟಿಪ್ಲೇಟ್ಲೆಟ್ ಥೆರಪಿ, ಪರಿಧಮನಿಯ ಹೃದಯ ಕಾಯಿಲೆಯ ತಪಾಸಣೆ ಮತ್ತು ಚಿಕಿತ್ಸೆ
ಹೃದಯರಕ್ತನಾಳದ ಕಾಯಿಲೆ ಟೈಪ್ 2 ಮಧುಮೇಹ ಹೊಂದಿರುವ 75% ರೋಗಿಗಳು ಮತ್ತು ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ 35% ರೋಗಿಗಳು ಸಾಯುತ್ತಾರೆ
ಎಟಿಯಾಲಜಿ ಮತ್ತು ರೋಗಕಾರಕ
ಬಹುಶಃ, ಮಧುಮೇಹವಿಲ್ಲದ ಬೀದಿಗಳ ಅಪಧಮನಿಕಾಠಿಣ್ಯದ ರೋಗಶಾಸ್ತ್ರ ಮತ್ತು ರೋಗಕಾರಕತೆಯು ಹೋಲುತ್ತದೆ. ಅಪಧಮನಿಕಾಠಿಣ್ಯದ ದದ್ದುಗಳು ಮಧುಮೇಹ ಮತ್ತು ಇಲ್ಲದ ಬೀದಿಗಳ ಸೂಕ್ಷ್ಮ ರಚನೆಯಲ್ಲಿ ಭಿನ್ನವಾಗಿರುವುದಿಲ್ಲ. ಆದಾಗ್ಯೂ, ಮಧುಮೇಹದಲ್ಲಿ, ಹೆಚ್ಚುವರಿ ಅಪಾಯಕಾರಿ ಅಂಶಗಳು ಮುಂಚೂಣಿಗೆ ಬರಬಹುದು, ಅಥವಾ ಮಧುಮೇಹವು ನಿರ್ದಿಷ್ಟವಲ್ಲದ ಅಂಶಗಳನ್ನು ಉಲ್ಬಣಗೊಳಿಸುತ್ತದೆ. ಮಧುಮೇಹ ಇರುವವರು ಈ ಕೆಳಗಿನವುಗಳನ್ನು ಒಳಗೊಂಡಿರಬೇಕು:
1. ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ. ಅಪಧಮನಿಕಾಠಿಣ್ಯದ ಬೆಳವಣಿಗೆಗೆ ಇದು ಅಪಾಯಕಾರಿ ಅಂಶವಾಗಿದೆ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಎಚ್ಬಿಎಲ್ಸಿಯಲ್ಲಿ 1% ಹೆಚ್ಚಳ
ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ ಬೆಳವಣಿಗೆಯ 15% ಅಪಾಯವಿದೆ. ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾದ ಅಪಧಮನಿಕಾಠಿಣ್ಯದ ಪರಿಣಾಮವು ಸಂಪೂರ್ಣವಾಗಿ ಸ್ಪಷ್ಟವಾಗಿಲ್ಲ; ಇದು ಎಲ್ಡಿಎಲ್ ಮತ್ತು ನಾಳೀಯ ಗೋಡೆಯ ಕಾಲಜನ್ ನ ಅಂತಿಮ ಚಯಾಪಚಯ ಉತ್ಪನ್ನಗಳ ಗ್ಲೈಕೇಶನ್ನೊಂದಿಗೆ ಸಂಬಂಧ ಹೊಂದಿರಬಹುದು.
ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ (ಎ.ಎಚ್). ರೋಗಕಾರಕದಲ್ಲಿ, ಮೂತ್ರಪಿಂಡದ ಘಟಕಕ್ಕೆ ಹೆಚ್ಚಿನ ಪ್ರಾಮುಖ್ಯತೆ ಇದೆ (ಡಯಾಬಿಟಿಕ್ ನೆಫ್ರೋಪತಿ). ಮಧುಮೇಹ -2 ರಲ್ಲಿನ ಅಧಿಕ ರಕ್ತದೊತ್ತಡವು ಹೃದಯಾಘಾತ ಮತ್ತು ಪಾರ್ಶ್ವವಾಯುವಿಗೆ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾಕ್ಕಿಂತ ಕಡಿಮೆ ಗಮನಾರ್ಹ ಅಪಾಯಕಾರಿ ಅಂಶವಲ್ಲ.
ಡಿಸ್ಲಿಪಿಡೆಮಿಯಾ. ಡಿಎಂ -2 ರಲ್ಲಿ ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧದ ಅವಿಭಾಜ್ಯ ಅಂಗವಾಗಿರುವ ಹೈಪರ್ಇನ್ಸುಲಿನೆಮಿಯಾ, ಎಚ್ಡಿಎಲ್ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಟ್ರೈಗ್ಲಿಸರೈಡ್ಗಳ ಹೆಚ್ಚಳ ಮತ್ತು ಸಾಂದ್ರತೆಯ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ಅಂದರೆ. ಎಲ್ಡಿಎಲ್ನ ಅಪಧಮನಿಕಾಠಿಣ್ಯವನ್ನು ಹೆಚ್ಚಿಸಿದೆ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಹೊಂದಿರುವ ಹೆಚ್ಚಿನ ರೋಗಿಗಳ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುವ ಸ್ಥೂಲಕಾಯತೆಯು ಅಪಧಮನಿಕಾಠಿಣ್ಯ, ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ ಮತ್ತು ಪಾರ್ಶ್ವವಾಯುವಿಗೆ ಸ್ವತಂತ್ರ ಅಪಾಯಕಾರಿ ಅಂಶವಾಗಿದೆ (ಷರತ್ತು 11.2 ನೋಡಿ).
ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ. ಹೈಪರ್ಇನ್ಸುಲಿನೆಮಿಯಾ ಮತ್ತು ಹೆಚ್ಚಿನ ಮಟ್ಟದ ಇನ್ಸುಲಿನ್-ಪ್ರೋಇನ್ಸುಲಿನ್ ತರಹದ ಅಣುಗಳು ಅಪಧಮನಿಕಾಠಿಣ್ಯದ ಬೆಳವಣಿಗೆಯ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುತ್ತವೆ, ಇದು ಎಂಡೋಥೆಲಿಯಲ್ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆಗೆ ಸಂಬಂಧಿಸಿರಬಹುದು.
ರಕ್ತ ಹೆಪ್ಪುಗಟ್ಟುವಿಕೆಯ ಉಲ್ಲಂಘನೆ. ಮಧುಮೇಹದಲ್ಲಿ, ಪ್ಲೇಟ್ಲೆಟ್ ಪ್ರತಿರೋಧಕ ಮತ್ತು ವಾನ್ ವಿಲ್ಲೆಬ್ರಾಂಡ್ ಅಂಶದ ಆಕ್ಟಿವೇಟರ್ ಫೈಬ್ರಿನೊಜೆನ್ ಮಟ್ಟದಲ್ಲಿನ ಹೆಚ್ಚಳವನ್ನು ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ, ಇದರ ಪರಿಣಾಮವಾಗಿ ಹೆಪ್ಪುಗಟ್ಟುವ ರಕ್ತ ವ್ಯವಸ್ಥೆಯ ಪ್ರೋಥ್ರೊಂಬೋಟಿಕ್ ಸ್ಥಿತಿ ರೂಪುಗೊಳ್ಳುತ್ತದೆ.
ಎಂಡೋಥೆಲಿಯಲ್ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆ, ಪ್ಲಾಸ್ಮಿನೋಜೆನ್ ಇನ್ಹಿಬಿಟರ್ ಆಕ್ಟಿವೇಟರ್ ಮತ್ತು ಕೋಶ ಅಂಟಿಕೊಳ್ಳುವಿಕೆಯ ಅಣುಗಳ ಹೆಚ್ಚಿದ ಅಭಿವ್ಯಕ್ತಿಯಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ.
ಆಕ್ಸಿಡೇಟಿವ್ ಒತ್ತಡ, ಆಕ್ಸಿಡೀಕರಿಸಿದ ಎಲ್ಡಿಎಲ್ ಮತ್ತು ಪಿ 2-ಐಸೊಪ್ರೊಸ್ಟೇನ್ಗಳ ಸಾಂದ್ರತೆಯ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ.
ವ್ಯವಸ್ಥಿತ ಉರಿಯೂತ ಇದರಲ್ಲಿ ಫೈಬ್ರಿನೊಜೆನ್ ಮತ್ತು ಸಿ-ರಿಯಾಕ್ಟಿವ್ ಪ್ರೋಟೀನ್ನ ಅಭಿವ್ಯಕ್ತಿಯಲ್ಲಿ ಹೆಚ್ಚಳವಿದೆ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನೊಂದಿಗೆ ಪರಿಧಮನಿಯ ಹೃದ್ರೋಗವನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಪ್ರಮುಖ ಅಪಾಯಕಾರಿ ಅಂಶಗಳು ಎಲಿವೇಟೆಡ್ ಎಲ್ಡಿಎಲ್, ಕಡಿಮೆ ಎಚ್ಡಿಎಲ್, ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಹೈಪರ್ ಗ್ಲೈಸೆಮಿಯಾ ಮತ್ತು ಧೂಮಪಾನ. ಮಧುಮೇಹದಲ್ಲಿನ ಅಪಧಮನಿಕಾಠಿಣ್ಯದ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿನ ಒಂದು ವ್ಯತ್ಯಾಸವು ಹೆಚ್ಚು ಸಾಮಾನ್ಯವಾಗಿದೆ ಆಕ್ಲೂಸಿವ್ ಲೆಸಿಯಾನ್ನ ಐಡಲ್ ಸ್ವರೂಪ, ಅಂದರೆ. ತುಲನಾತ್ಮಕವಾಗಿ ಸಣ್ಣ ಅಪಧಮನಿಗಳು ಈ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ತೊಡಗಿಕೊಂಡಿವೆ, ಇದು ಶಸ್ತ್ರಚಿಕಿತ್ಸೆಯ ಚಿಕಿತ್ಸೆಯನ್ನು ಸಂಕೀರ್ಣಗೊಳಿಸುತ್ತದೆ ಮತ್ತು ಮುನ್ನರಿವನ್ನು ಇನ್ನಷ್ಟು ಹದಗೆಡಿಸುತ್ತದೆ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಇರುವವರಲ್ಲಿ ಪರಿಧಮನಿಯ ಹೃದಯ ಕಾಯಿಲೆ ಬರುವ ಅಪಾಯವು ಮಧುಮೇಹವಿಲ್ಲದ ಜನರಿಗಿಂತ 6 ಪಟ್ಟು ಹೆಚ್ಚಾಗಿದೆ, ಆದರೆ ಇದು ಪುರುಷರು ಮತ್ತು ಮಹಿಳೆಯರಿಗೆ ಒಂದೇ ಆಗಿರುತ್ತದೆ. ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡವು ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ 20% ರೋಗಿಗಳಲ್ಲಿ ಮತ್ತು ಟೈಪ್ 2 ಮಧುಮೇಹ ಹೊಂದಿರುವ 75% ರೋಗಿಗಳಲ್ಲಿ ಪತ್ತೆಯಾಗಿದೆ. ಸಾಮಾನ್ಯವಾಗಿ, ಮಧುಮೇಹ ರೋಗಿಗಳಲ್ಲಿ, ಇದು ಇಲ್ಲದೆ ಬೀದಿಗಳಿಗಿಂತ 2 ಪಟ್ಟು ಹೆಚ್ಚಾಗಿ ಸಂಭವಿಸುತ್ತದೆ. ಮಧುಮೇಹ ಹೊಂದಿರುವ 10% ರೋಗಿಗಳಲ್ಲಿ ಬಾಹ್ಯ ಅಪಧಮನಿ ಕಾಠಿಣ್ಯದ ಆಬ್ಲಿಟೆರಾನ್ಸ್ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ. ಮಧುಮೇಹ ಹೊಂದಿರುವ 8% ರೋಗಿಗಳಲ್ಲಿ ಸೆರೆಬ್ರಲ್ ನಾಳಗಳ ಥ್ರಂಬೋಎಂಬೊಲಿಸಮ್ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ (ಮಧುಮೇಹವಿಲ್ಲದ ವ್ಯಕ್ತಿಗಳಿಗಿಂತ 2-4 ಪಟ್ಟು ಹೆಚ್ಚು).
ಮೂಲತಃ, ಅವರು ಮಧುಮೇಹವಿಲ್ಲದ ಬೀದಿಗಳಿಂದ ಭಿನ್ನವಾಗಿರುವುದಿಲ್ಲ. ಸಿಡಿ -2 ರ ಕ್ಲಿನಿಕಲ್ ಚಿತ್ರದಲ್ಲಿ, ಮ್ಯಾಕ್ರೋವಾಸ್ಕುಲರ್ ತೊಡಕುಗಳು (ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್, ಸ್ಟ್ರೋಕ್, ಕಾಲುಗಳ ನಾಳಗಳ ಆಕ್ಲೂಸಿವ್ ಲೆಸಿಯಾನ್) ಆಗಾಗ್ಗೆ ಮುಂಚೂಣಿಗೆ ಬರುತ್ತವೆ, ಮತ್ತು ಅವರ ಬೆಳವಣಿಗೆಯ ಸಮಯದಲ್ಲಿ ರೋಗಿಯನ್ನು ಮೊದಲು ಹೈಪರ್ ಗ್ಲೈಸೆಮಿಯಾ ಎಂದು ಗುರುತಿಸಲಾಗುತ್ತದೆ. ಬಹುಶಃ, ಹೊಂದಾಣಿಕೆಯ ಸ್ವನಿಯಂತ್ರಿತ ನರರೋಗದಿಂದಾಗಿ, ಮಧುಮೇಹ ಇರುವ ಬೀದಿಗಳಲ್ಲಿ 30% ನಷ್ಟು ಹೃದಯ ಸ್ನಾಯುವಿನ ar ತಕ ಸಾವು ವಿಶಿಷ್ಟ ಕೋನೀಯ ದಾಳಿಯಿಲ್ಲದೆ (ನೋವುರಹಿತ ಹೃದಯಾಘಾತ) ಮುಂದುವರಿಯುತ್ತದೆ.
ಅಪಧಮನಿಕಾಠಿಣ್ಯದ (ಸಿಎಚ್ಡಿ, ಸೆರೆಬ್ರೊವಾಸ್ಕುಲರ್ ಅಪಘಾತ, ಕಾಲು ಅಪಧಮನಿಗಳ ನಿಗೂ le ಗಾಯ) ರೋಗನಿರ್ಣಯದ ತತ್ವಗಳು ಮಧುಮೇಹವಿಲ್ಲದ ಜನರಿಗಿಂತ ಭಿನ್ನವಾಗಿರುವುದಿಲ್ಲ. ಅಳತೆ ರಕ್ತದೊತ್ತಡ (ಬಿಪಿ) ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಯ ಪ್ರತಿ ಭೇಟಿಯಲ್ಲಿ ವೈದ್ಯರಿಗೆ ಭೇಟಿ ನೀಡಬೇಕು, ಮತ್ತು ಸೂಚಕಗಳ ನಿರ್ಣಯ ಲಿಪಿಡ್ ಸ್ಪೆಕ್ಟ್ರಮ್ ಮಧುಮೇಹಕ್ಕೆ ರಕ್ತ (ಒಟ್ಟು ಕೊಲೆಸ್ಟ್ರಾಲ್, ಟ್ರೈಗ್ಲಿಸರೈಡ್ಗಳು, ಎಲ್ಡಿಎಲ್, ಎಚ್ಡಿಎಲ್) ವರ್ಷಕ್ಕೊಮ್ಮೆಯಾದರೂ ನಡೆಸಬೇಕು.
ಇತರ ಹೃದಯ ಸಂಬಂಧಿ ಕಾಯಿಲೆಗಳು, ರೋಗಲಕ್ಷಣದ ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ದ್ವಿತೀಯಕ ಡಿಸ್ಲಿಪಿಡೆಮಿಯಾ.
♦ ರಕ್ತದೊತ್ತಡ ನಿಯಂತ್ರಣ. ಮಧುಮೇಹದಲ್ಲಿ ಸಿಸ್ಟೊಲಿಕ್ ರಕ್ತದೊತ್ತಡದ ಸರಿಯಾದ ಮಟ್ಟವು 130 MMHg ಗಿಂತ ಕಡಿಮೆಯಿದೆ, ಮತ್ತು ಡಯಾಸ್ಟೊಲಿಕ್ 80 MMHg (ಕೋಷ್ಟಕ 7.3) ಆಗಿದೆ. ಈ ಗುರಿಯನ್ನು ಸಾಧಿಸಲು ಹೆಚ್ಚಿನ ರೋಗಿಗಳಿಗೆ ಅನೇಕ ಆಂಟಿ-ಹೈಪರ್ಟೆನ್ಸಿವ್ drugs ಷಧಿಗಳ ಅಗತ್ಯವಿರುತ್ತದೆ. ಮಧುಮೇಹಕ್ಕೆ ಆಂಟಿಹೈಪರ್ಟೆನ್ಸಿವ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಆರಿಸುವ drugs ಷಧಿಗಳೆಂದರೆ ಎಸಿಇ ಪ್ರತಿರೋಧಕಗಳು ಮತ್ತು ಆಂಜಿಯೋಟೆನ್ಸಿನ್ ರಿಸೆಪ್ಟರ್ ಬ್ಲಾಕರ್ಗಳು, ಅಗತ್ಯವಿದ್ದರೆ ಥಿಯಾಜೈಡ್ ಮೂತ್ರವರ್ಧಕಗಳೊಂದಿಗೆ ಪೂರಕವಾಗಿರುತ್ತವೆ. ಮಯೋಕಾರ್ಡಿಯಲ್ ಇನ್ಫಾರ್ಕ್ಷನ್ ನಂತರ ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳಿಗೆ ಆಯ್ಕೆಯ drugs ಷಧಗಳು ಪಿ-ಬ್ಲಾಕರ್ಗಳಾಗಿವೆ.
ಡಿಸ್ಲಿಪಿಡೆಮಿಯಾದ ತಿದ್ದುಪಡಿ. ಲಿಪಿಡ್ ಸ್ಪೆಕ್ಟ್ರಮ್ ಸೂಚಕಗಳ ಗುರಿ ಮಟ್ಟವನ್ನು ಕೋಷ್ಟಕದಲ್ಲಿ ಪ್ರಸ್ತುತಪಡಿಸಲಾಗಿದೆ. 7.3. ಹೈಪೋಲಿಪಿಡೆಮಿಕ್ ಚಿಕಿತ್ಸೆಗೆ ಆಯ್ಕೆಯ drugs ಷಧಿಗಳು 3-ಹೈಡ್ರಾಕ್ಸಿ -3-ಮೀಥೈಲ್ಗ್ಲುಟಾರಿಲ್-ಕೋಎ ರಿಡಕ್ಟೇಸ್ (ಸ್ಟ್ಯಾಟಿನ್) ನ ಪ್ರತಿರೋಧಕಗಳು.
ಆಂಟಿಪ್ಲೇಟ್ಲೆಟ್ ಚಿಕಿತ್ಸೆ. ಹೃದಯರಕ್ತನಾಳದ ರೋಗಶಾಸ್ತ್ರ (ಕುಟುಂಬದ ಇತಿಹಾಸ, ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಧೂಮಪಾನ, ಡಿಸ್ಲಿಪಿಡೆಮಿಯಾ, ಮೈಕ್ರೊಅಲ್ಬ್ಯುಮಿನೂರಿಯಾ), ಮತ್ತು ಅಪಧಮನಿಕಾಠಿಣ್ಯದ ಕ್ಲಿನಿಕಲ್ ಅಭಿವ್ಯಕ್ತಿಗಳನ್ನು ಹೊಂದಿರುವ ಎಲ್ಲಾ ರೋಗಿಗಳಿಗೆ 40 ವರ್ಷಕ್ಕಿಂತ ಹಳೆಯದಾದ ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳಿಗೆ ಆಸ್ಪಿರಿನ್ ಚಿಕಿತ್ಸೆ (ದಿನಕ್ಕೆ 75-100 ಮಿಗ್ರಾಂ) ಸೂಚಿಸಲಾಗುತ್ತದೆ. ದ್ವಿತೀಯಕ ತಡೆಗಟ್ಟುವಿಕೆ.
ಪರಿಧಮನಿಯ ಹೃದಯ ಕಾಯಿಲೆಯ ತಪಾಸಣೆ ಮತ್ತು ಚಿಕಿತ್ಸೆ. ಪರಿಧಮನಿಯ ಹೃದಯ ಕಾಯಿಲೆಯನ್ನು ಹೊರಗಿಡುವ ಒತ್ತಡ ಪರೀಕ್ಷೆಗಳನ್ನು ಹೃದಯರಕ್ತನಾಳದ ಕಾಯಿಲೆಯ ರೋಗಿಗಳಿಗೆ, ಹಾಗೆಯೇ ಇಸಿಜಿಯೊಂದಿಗೆ ರೋಗಶಾಸ್ತ್ರವನ್ನು ಪತ್ತೆಹಚ್ಚುವಲ್ಲಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಹೃದಯರಕ್ತನಾಳದ ಕಾಯಿಲೆಗಳಿಂದ, ಟೈಪ್ 2 ಮಧುಮೇಹ ಹೊಂದಿರುವ 75% ರೋಗಿಗಳು ಮತ್ತು ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ 35% ರೋಗಿಗಳು ಸಾಯುತ್ತಾರೆ, ಟೈಪ್ 2 ಮಧುಮೇಹ ಹೊಂದಿರುವ ಸುಮಾರು 50% ರೋಗಿಗಳು ಪರಿಧಮನಿಯ ಹೃದಯ ಕಾಯಿಲೆಯ ತೊಂದರೆಗಳಿಂದ ಸಾಯುತ್ತಾರೆ ಮತ್ತು 15% ಸೆರೆಬ್ರಲ್ ಥ್ರಂಬೋಎಂಬೊಲಿಸಮ್. ಮಧುಮೇಹ ಹೊಂದಿರುವ ಜನರಲ್ಲಿ ಹೃದಯ ಸ್ನಾಯುವಿನ ar ತಕ ಸಾವು 50% ಮೀರಿದೆ.
7.8.2. ಡಯಾಬಿಟಿಕ್ ರೆಟಿನೋಪತಿ
ಡಯಾಬಿಟಿಕ್ ರೆಟಿನೋಪತಿ (ಡಿಆರ್) - ರೆಟಿನಲ್ ನಾಳೀಯ ಮೈಕ್ರೊಆಂಜಿಯೋಪತಿ, ಮೈಕ್ರೊಅನ್ಯೂರಿಮ್ಸ್, ರಕ್ತಸ್ರಾವಗಳು, ಹೊರಸೂಸುವ ಬದಲಾವಣೆಗಳು ಮತ್ತು ಹೊಸದಾಗಿ ರೂಪುಗೊಂಡ ಹಡಗುಗಳ ಪ್ರಸರಣದಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ, ಇದು ಭಾಗಶಃ ಅಥವಾ ಸಂಪೂರ್ಣ ದೃಷ್ಟಿ ನಷ್ಟಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ (ಕೋಷ್ಟಕ 7.17).
ಡಿಆರ್ ಬೆಳವಣಿಗೆಯಲ್ಲಿ ಮುಖ್ಯ ಎಟಿಯೋಲಾಜಿಕಲ್ ಅಂಶವೆಂದರೆ ದೀರ್ಘಕಾಲದ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ. ಇತರ ಅಂಶಗಳು (ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಡಿಸ್ಲಿಪಿಡೆಮಿಯಾ, ಧೂಮಪಾನ, ಗರ್ಭಧಾರಣೆ, ಇತ್ಯಾದಿ) ಕಡಿಮೆ ಪ್ರಾಮುಖ್ಯತೆ ಹೊಂದಿಲ್ಲ.
ಡಿಆರ್ನ ರೋಗಕಾರಕ ಕ್ರಿಯೆಯ ಮುಖ್ಯ ಕೊಂಡಿಗಳು:
ರೆಟಿನಲ್ ನಾಳೀಯ ಮೈಕ್ರೊಆಂಜಿಯೋಪತಿ, ಹೈಪೋಪರ್ಫ್ಯೂಷನ್ ಅಭಿವೃದ್ಧಿಯೊಂದಿಗೆ ನಾಳಗಳ ಲುಮೆನ್ ಕಿರಿದಾಗಲು ಕಾರಣವಾಗುತ್ತದೆ, ಮೈಕ್ರೊಅನ್ಯೂರಿಮ್ಗಳ ರಚನೆಯೊಂದಿಗೆ ನಾಳೀಯ ಕ್ಷೀಣತೆ, ಪ್ರಗತಿಶೀಲ ಹೈಪೋಕ್ಸಿಯಾ, ನಾಳೀಯ ಪ್ರಸರಣವನ್ನು ಉತ್ತೇಜಿಸುತ್ತದೆ ಮತ್ತು ರೆಟಿನಾದಲ್ಲಿನ ಕೊಬ್ಬಿನ ಅವನತಿ ಮತ್ತು ಕ್ಯಾಲ್ಸಿಯಂ ಲವಣಗಳ ಶೇಖರಣೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ,
ಹೊರಸೂಸುವಿಕೆಯೊಂದಿಗೆ ಮೈಕ್ರೊಇನ್ಫಾರ್ಕ್ಷನ್, ಮೃದುವಾದ "ಹತ್ತಿ ಕಲೆಗಳು" ರಚನೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ,
ಟ್ಯಾಬ್. 7.17. ಡಯಾಬಿಟಿಕ್ ರೆಟಿನೋಪತಿ
ಎಟಿಯಾಲಜಿ ಮತ್ತು ರೋಗಕಾರಕ
ದೀರ್ಘಕಾಲದ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ, ರೆಟಿನಲ್ ನಾಳೀಯ ಮೈಕ್ರೊಆಂಜಿಯೋಪತಿ, ರೆಟಿನಲ್ ಇಷ್ಕೆಮಿಯಾ ಮತ್ತು ನಿಯೋವಾಸ್ಕ್ಯೂಲರೈಸೇಶನ್, ಅಪಧಮನಿಯ ಶಂಟ್ಗಳ ರಚನೆ, ವಿಟ್ರೊರೆಟಿನಲ್ ಎಳೆತ, ರೆಟಿನಾದ ಬೇರ್ಪಡುವಿಕೆ ಮತ್ತು ಇಸ್ಕೆಮಿಕ್ ರೆಟಿನಾದ ಅವನತಿ
ದುಡಿಯುವ ಜನಸಂಖ್ಯೆಯಲ್ಲಿ ಕುರುಡುತನಕ್ಕೆ ಸಾಮಾನ್ಯ ಕಾರಣ. 5 ವರ್ಷಗಳ ನಂತರ, 8% ರೋಗಿಗಳಲ್ಲಿ ಸಿಡಿ -1 ಪತ್ತೆಯಾಗಿದೆ, ಮತ್ತು 30 ವರ್ಷಗಳ ನಂತರ 98% ರೋಗಿಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ. ರೋಗನಿರ್ಣಯದ ಸಮಯದಲ್ಲಿ, ಸಿಡಿ -2 ಅನ್ನು 20-40% ರೋಗಿಗಳಲ್ಲಿ ಮತ್ತು 15 ವರ್ಷಗಳ ನಂತರ - 85% ರಲ್ಲಿ ಪತ್ತೆಯಾಗುತ್ತದೆ. ಸಿಡಿ -1 ರೊಂದಿಗೆ, ಪ್ರಸರಣ ರೆಟಿನೋಪತಿ ತುಲನಾತ್ಮಕವಾಗಿ ಹೆಚ್ಚು ಸಾಮಾನ್ಯವಾಗಿದೆ, ಮತ್ತು ಸಿಡಿ -2 ರೊಂದಿಗೆ, ಮ್ಯಾಕ್ಯುಲೋಪತಿ (ಮ್ಯಾಕ್ಯುಲೋಪತಿ ಪ್ರಕರಣಗಳಲ್ಲಿ 75%)
ಮುಖ್ಯ ಕ್ಲಿನಿಕಲ್ ಅಭಿವ್ಯಕ್ತಿಗಳು
ಪ್ರಸರಣ ರಹಿತ, ಪ್ರಿಪ್ರೊಲಿಫೆರೇಟಿವ್, ಪ್ರಸರಣ ರೆಟಿನೋಪತಿ
ರೋಗದ ಅಭಿವ್ಯಕ್ತಿಯ ನಂತರ 3-5 ವರ್ಷಗಳಲ್ಲಿ ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳಿಗೆ ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಿಗೆ ಇದು ಪತ್ತೆಯಾದ ತಕ್ಷಣ ನೇತ್ರವಿಜ್ಞಾನದ ಪರೀಕ್ಷೆಯನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಭವಿಷ್ಯದಲ್ಲಿ, ಅಂತಹ ಅಧ್ಯಯನಗಳನ್ನು ವಾರ್ಷಿಕವಾಗಿ ಪುನರಾವರ್ತಿಸಬೇಕು
ಮಧುಮೇಹ ರೋಗಿಗಳಲ್ಲಿ ಇತರ ಕಣ್ಣಿನ ಕಾಯಿಲೆಗಳು
ಡಿಎಂ ಪರಿಹಾರ, ಲೇಸರ್ ಫೋಟೊಕೊಆಗ್ಯುಲೇಷನ್
ಮಧುಮೇಹ ಹೊಂದಿರುವ 2% ರೋಗಿಗಳಲ್ಲಿ ಕುರುಡುತನ ದಾಖಲಾಗಿದೆ. ಡಿಆರ್ಗೆ ಸಂಬಂಧಿಸಿದ ಹೊಸ ಕುರುಡುತನದ ಆವರ್ತನವು ವರ್ಷಕ್ಕೆ 100,000 ಜನಸಂಖ್ಯೆಗೆ 3.3 ಪ್ರಕರಣಗಳು. ಡಿಎಂ -1 ರೊಂದಿಗೆ, ಎಚ್ಬಿಎಲ್ಸಿ 7.0% ಕ್ಕೆ ಇಳಿಕೆಯು ಡಿ ಪಿ ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಅಪಾಯದಲ್ಲಿ 75% ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ ಮತ್ತು ಡಿಆರ್ನ ಪ್ರಗತಿಯ ಅಪಾಯದಲ್ಲಿ 60% ರಷ್ಟು ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಡಿಎಂ -2 ರೊಂದಿಗೆ, ಎಚ್ಬಿಎಲ್ಸಿ ಯಲ್ಲಿ 1% ಇಳಿಕೆ ಡಿಆರ್ ಬೆಳವಣಿಗೆಯ ಅಪಾಯದಲ್ಲಿ 20% ರಷ್ಟು ಕಡಿಮೆಯಾಗುತ್ತದೆ
ದಟ್ಟವಾದ ಹೊರಸೂಸುವಿಕೆಯ ರಚನೆಯೊಂದಿಗೆ ಲಿಪಿಡ್ ಶೇಖರಣೆ, ರೆಟಿನಾದಲ್ಲಿ ಪ್ರಸರಣಗೊಳ್ಳುವ ಹಡಗುಗಳ ಪ್ರಸರಣ ಮತ್ತು ಶಂಟ್ಗಳು ಮತ್ತು ಅನ್ಯೂರಿಮ್ಗಳ ರಚನೆಯೊಂದಿಗೆ, ಸಿರೆಯ ಕೆಡಿಲೇಟೇಶನ್ ಮತ್ತು ರೆಟಿನಲ್ ಹೈಪೋಪರ್ಫ್ಯೂಷನ್ನ ಉಲ್ಬಣಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ,
ಒಳನುಸುಳುವಿಕೆ ಮತ್ತು ಚರ್ಮವು ಉಂಟಾಗಲು ಕಾರಣವಾದ ಇಷ್ಕೆಮಿಯಾದ ಮತ್ತಷ್ಟು ಪ್ರಗತಿಯೊಂದಿಗೆ ದರೋಡೆ ವಿದ್ಯಮಾನ,
ರೆಟಿನಾದ ಬೇರ್ಪಡುವಿಕೆ ಅದರ ರಕ್ತಕೊರತೆಯ ವಿಘಟನೆ ಮತ್ತು ವಿಟ್ರೆರೆಟಿನಲ್ ಎಳೆತದ ರಚನೆಯ ಪರಿಣಾಮವಾಗಿ,
ರಕ್ತಸ್ರಾವದ ಹೃದಯಾಘಾತ, ಬೃಹತ್ ನಾಳೀಯ ಆಕ್ರಮಣ ಮತ್ತು ರಕ್ತನಾಳದ ture ಿದ್ರ, ಐರಿಸ್ನ ನಾಳಗಳ ಪ್ರಸರಣ (ಡಯಾಬಿಟಿಕ್ ರುಬಿಯೋಸಿಸ್), ದ್ವಿತೀಯಕ ಗ್ಲುಕೋಮಾದ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ, ರೆಟಿನಲ್ ಎಡಿಮಾದೊಂದಿಗೆ ಮ್ಯಾಕ್ಯುಲೋಪತಿ.
ಅಭಿವೃದ್ಧಿ ಹೊಂದಿದ ದೇಶಗಳ ಜನಸಂಖ್ಯೆಯಲ್ಲಿ ಕುರುಡುತನಕ್ಕೆ ಡಿಆರ್ ಸಾಮಾನ್ಯ ಕಾರಣವಾಗಿದೆ, ಮತ್ತು ಮಧುಮೇಹ ರೋಗಿಗಳಲ್ಲಿ ಅಂಧತ್ವವನ್ನು ಬೆಳೆಸುವ ಅಪಾಯವು ಸಾಮಾನ್ಯ ಜನಸಂಖ್ಯೆಗಿಂತ 10-20 ಪಟ್ಟು ಹೆಚ್ಚಾಗಿದೆ. ಸಿಡಿ -1 ರೋಗನಿರ್ಣಯದ ಸಮಯದಲ್ಲಿ, ಯಾವುದೇ ರೋಗಿಗಳಲ್ಲಿ ಡಿಆರ್ ಪತ್ತೆಯಾಗಿಲ್ಲ, 5 ವರ್ಷಗಳ ನಂತರ, ಈ ರೋಗವು 8% ರೋಗಿಗಳಲ್ಲಿ ಪತ್ತೆಯಾಗಿದೆ, ಮತ್ತು ಮೂವತ್ತು ವರ್ಷಗಳ ಮಧುಮೇಹದೊಂದಿಗೆ - 98% ರೋಗಿಗಳಲ್ಲಿ. ಸಿಡಿ -2 ರೋಗನಿರ್ಣಯದ ಸಮಯದಲ್ಲಿ, ಡಿಆರ್ ಅನ್ನು 20-40% ರೋಗಿಗಳಲ್ಲಿ ಮತ್ತು ಸಿಡಿ -2 ನ ಹದಿನೈದು ವರ್ಷಗಳ ಅನುಭವ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ 85% ರಲ್ಲಿ ಪತ್ತೆಯಾಗಿದೆ. ಸಿಡಿ -1 ರೊಂದಿಗೆ, ಪ್ರಸರಣ ರೆಟಿನೋಪತಿ ತುಲನಾತ್ಮಕವಾಗಿ ಹೆಚ್ಚು ಸಾಮಾನ್ಯವಾಗಿದೆ, ಮತ್ತು ಸಿಡಿ -2 ರೊಂದಿಗೆ, ಮ್ಯಾಕ್ಯುಲೋಪತಿ (ಮ್ಯಾಕ್ಯುಲೋಪತಿಯ 75% ಪ್ರಕರಣಗಳು).
ಸಾಮಾನ್ಯವಾಗಿ ಅಂಗೀಕರಿಸಲ್ಪಟ್ಟ ವರ್ಗೀಕರಣದ ಪ್ರಕಾರ, ಡಿಆರ್ನ 3 ಹಂತಗಳನ್ನು ಪ್ರತ್ಯೇಕಿಸಲಾಗಿದೆ (ಕೋಷ್ಟಕ 7.18).
ರೆಟಿನಾದ ing ಾಯಾಚಿತ್ರದೊಂದಿಗೆ ನೇರ ನೇತ್ರವಿಜ್ಞಾನವನ್ನು ಒಳಗೊಂಡಂತೆ ಸಂಪೂರ್ಣ ನೇತ್ರವಿಜ್ಞಾನದ ಪರೀಕ್ಷೆಯನ್ನು ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಿಗೆ ರೋಗದ ಅಭಿವ್ಯಕ್ತಿ ಕಂಡುಬಂದ 3–5 ವರ್ಷಗಳ ನಂತರ ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಿಗೆ ಪತ್ತೆಯಾದ ತಕ್ಷಣ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಭವಿಷ್ಯದಲ್ಲಿ, ಅಂತಹ ಅಧ್ಯಯನಗಳನ್ನು ವಾರ್ಷಿಕವಾಗಿ ಪುನರಾವರ್ತಿಸಬೇಕು.
ಟ್ಯಾಬ್. 7.18. ಡಯಾಬಿಟಿಕ್ ರೆಟಿನೋಪತಿಯ ವರ್ಗೀಕರಣ
ರೆಟಿನಾದಲ್ಲಿ ಮೈಕ್ರೊಅನ್ಯೂರಿಮ್ಸ್, ಹೆಮರೇಜ್, ಎಡಿಮಾ, ಎಕ್ಸ್ಯುಡೇಟಿವ್ ಫೋಸಿ. ರಕ್ತಸ್ರಾವಗಳು ಸಣ್ಣ ಚುಕ್ಕೆಗಳು, ಪಾರ್ಶ್ವವಾಯು ಅಥವಾ ದುಂಡಾದ ಆಕಾರದ ಕಪ್ಪು ಕಲೆಗಳ ರೂಪವನ್ನು ಹೊಂದಿರುತ್ತವೆ, ಇದನ್ನು ಫಂಡಸ್ನ ಮಧ್ಯದಲ್ಲಿ ಅಥವಾ ರೆಟಿನಾದ ಆಳವಾದ ಪದರಗಳಲ್ಲಿ ದೊಡ್ಡ ಫೋಮ್ಗಳ ಉದ್ದಕ್ಕೂ ಸ್ಥಳೀಕರಿಸಲಾಗುತ್ತದೆ. ಗಟ್ಟಿಯಾದ ಮತ್ತು ಮೃದುವಾದ ಹೊರಸೂಸುವಿಕೆಗಳು ಸಾಮಾನ್ಯವಾಗಿ ಫಂಡಸ್ನ ಕೇಂದ್ರ ಭಾಗದಲ್ಲಿರುತ್ತವೆ ಮತ್ತು ಹಳದಿ ಅಥವಾ ಬಿಳಿ ಬಣ್ಣದಲ್ಲಿರುತ್ತವೆ. ಈ ಹಂತದ ಒಂದು ಪ್ರಮುಖ ಅಂಶವೆಂದರೆ ರೆಟಿನಲ್ ಎಡಿಮಾ, ಇದು ಮ್ಯಾಕ್ಯುಲರ್ ಪ್ರದೇಶದಲ್ಲಿ ಅಥವಾ ದೊಡ್ಡ ಹಡಗುಗಳಲ್ಲಿ ಸ್ಥಳೀಕರಿಸಲ್ಪಟ್ಟಿದೆ (ಚಿತ್ರ 7.11 ಎ)
ಸಿರೆಯ ವೈಪರೀತ್ಯಗಳು: ರಕ್ತನಾಳಗಳ ಕ್ಯಾಲಿಬರ್ನಲ್ಲಿ ತೀಕ್ಷ್ಣತೆ, ಆಮೆ, ಲೂಪಿಂಗ್, ದ್ವಿಗುಣಗೊಳಿಸುವಿಕೆ ಮತ್ತು ಉಚ್ಚಾರಣೆಯ ಏರಿಳಿತಗಳು. ಹೆಚ್ಚಿನ ಸಂಖ್ಯೆಯ ಘನ ಮತ್ತು "ಹತ್ತಿ" ಹೊರಸೂಸುತ್ತದೆ. ಇಂಟ್ರಾರೆಟಿನಲ್ ಮೈಕ್ರೊವಾಸ್ಕುಲರ್ ವೈಪರೀತ್ಯಗಳು, ಅನೇಕ ದೊಡ್ಡ ರೆಟಿನಾದ ರಕ್ತಸ್ರಾವಗಳು (ಚಿತ್ರ 7.11 ಬಿ)
ಆಪ್ಟಿಕ್ ಡಿಸ್ಕ್ ಮತ್ತು ರೆಟಿನಾದ ಇತರ ಭಾಗಗಳ ನಿಯೋವಾಸ್ಕ್ಯೂಲರೈಸೇಶನ್, ಗಾಜಿನ ರಕ್ತಸ್ರಾವ, ಪೂರ್ವಭಾವಿ ರಕ್ತಸ್ರಾವದ ಪ್ರದೇಶದಲ್ಲಿ ನಾರಿನ ಅಂಗಾಂಶಗಳ ರಚನೆ. ಹೊಸದಾಗಿ ರೂಪುಗೊಂಡ ಹಡಗುಗಳು ತುಂಬಾ ತೆಳುವಾದ ಮತ್ತು ದುರ್ಬಲವಾಗಿರುತ್ತವೆ, ಇದರ ಪರಿಣಾಮವಾಗಿ ಪುನರಾವರ್ತಿತ ರಕ್ತಸ್ರಾವಗಳು ಹೆಚ್ಚಾಗಿ ಸಂಭವಿಸುತ್ತವೆ. ವಿಟ್ರೆರೆಟಿನಲ್ ಎಳೆತವು ರೆಟಿನಾದ ಬೇರ್ಪಡುವಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. ಐರಿಸ್ (ರುಬೊಸಿಸ್) ನ ಹೊಸದಾಗಿ ರೂಪುಗೊಂಡ ಹಡಗುಗಳು ದ್ವಿತೀಯಕ ಗ್ಲುಕೋಮಾದ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗಿವೆ (ಚಿತ್ರ 7.11 ಸಿ)
ಮಧುಮೇಹ ರೋಗಿಗಳಲ್ಲಿ ಇತರ ಕಣ್ಣಿನ ಕಾಯಿಲೆಗಳು.
ಮಧುಮೇಹ ರೆಟಿನೋಪತಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡುವ ಮೂಲ ತತ್ವ, ಹಾಗೆಯೇ ಇತರ ತಡವಾದ ತೊಂದರೆಗಳು ಮಧುಮೇಹಕ್ಕೆ ಸೂಕ್ತವಾದ ಪರಿಹಾರವಾಗಿದೆ. ಮಧುಮೇಹ ರೆಟಿನೋಪತಿ ಮತ್ತು ಕುರುಡುತನವನ್ನು ತಡೆಗಟ್ಟುವಲ್ಲಿ ಅತ್ಯಂತ ಪರಿಣಾಮಕಾರಿ ಚಿಕಿತ್ಸೆ ಲೇಸರ್ ಫೋಟೊಕೊಆಗ್ಯುಲೇಷನ್. ಉದ್ದೇಶ

- ಘನ ಹೊರಸೂಸುವ ಗಾಯಗಳು
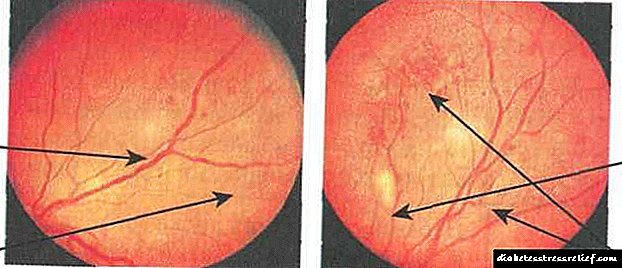
1 - ಮೃದುವಾದ ಹೊರಸೂಸುವಿಕೆಯ ರಚನೆ, 2 - ರಕ್ತನಾಳಗಳ ಆಮೆ, 3 - ಮೃದುವಾದ ಹೊರಸೂಸುವಿಕೆ, 4 - ರೆಟಿನಾದ ರಕ್ತಸ್ರಾವಗಳು

1 - ಆಪ್ಟಿಕ್ ಡಿಸ್ಕ್ನ ಪ್ರದೇಶದಲ್ಲಿ ಪ್ಯಾಪಿಲ್ಲರಿ ನಿಯೋಪ್ಲಾಮ್ಗಳು, 2 - ರೆಟಿನಲ್ ರಕ್ತಸ್ರಾವಗಳು, 3 - ನಿಯೋಪ್ಲಾಮ್ಗಳ ಬೆಳವಣಿಗೆ, 4 - ಅಸಮ ಕ್ಯಾಲಿಬರ್ನ ರಕ್ತನಾಳಗಳು
ಅಂಜೂರ.7.11. ಮಧುಮೇಹ ರೆಟಿನೋಪತಿ:
ಎ) ಪ್ರಸರಣ ರಹಿತ, ಬಿ) ಪ್ರಿಪ್ರೊಲಿಫೆರೇಟಿವ್, ಸಿ) ಪ್ರಸರಣ
ಲೇಸರ್ ಫೋಟೊಕೊಆಗ್ಯುಲೇಷನ್ ಎನ್ನುವುದು ಹೊಸದಾಗಿ ರೂಪುಗೊಂಡ ಹಡಗುಗಳ ಕಾರ್ಯನಿರ್ವಹಣೆಯನ್ನು ನಿಲ್ಲಿಸುವುದು, ಇದು ಹಿಮೋಫ್ಥಾಲ್ಮಸ್, ಎಳೆತದ ರೆಟಿನಾದ ಬೇರ್ಪಡುವಿಕೆ, ಐರಿಸ್ ರುಬಿಯೋಸಿಸ್ ಮತ್ತು ದ್ವಿತೀಯಕ ಗ್ಲುಕೋಮಾದಂತಹ ತೀವ್ರ ತೊಡಕುಗಳ ಬೆಳವಣಿಗೆಗೆ ದೊಡ್ಡ ಅಪಾಯವನ್ನುಂಟುಮಾಡುತ್ತದೆ.
ಮಧುಮೇಹ ಹೊಂದಿರುವ 2% ರೋಗಿಗಳಲ್ಲಿ (ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ 3-4% ಮತ್ತು ಟೈಪ್ 2 ಮಧುಮೇಹ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ 1.5-2%) ಕುರುಡುತನ ನೋಂದಾಯಿಸಲಾಗಿದೆ. ಡಿಆರ್ಗೆ ಸಂಬಂಧಿಸಿದ ಹೊಸ ಕುರುಡುತನದ ಪ್ರಕರಣಗಳು ವರ್ಷಕ್ಕೆ 100,000 ಜನಸಂಖ್ಯೆಗೆ 3.3 ಪ್ರಕರಣಗಳಾಗಿವೆ. ಸಿಡಿ -1 ರೊಂದಿಗೆ, ಎಚ್ಬಿಎಲ್ಸಿ 7.0% ಕ್ಕೆ ಇಳಿಕೆಯು ಡಿಆರ್ ಅನ್ನು 75% ರಷ್ಟು ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಅಪಾಯದಲ್ಲಿ ಇಳಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ ಮತ್ತು ಡಿಆರ್ನ ಪ್ರಗತಿಯ ಅಪಾಯವು 60% ರಷ್ಟು ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಡಿಎಂ -2 ರೊಂದಿಗೆ, ಎಚ್ಬಿಎಲ್ಸಿ ಯಲ್ಲಿ 1% ರಷ್ಟು ಕಡಿತವು ಡಿಆರ್ ಅಭಿವೃದ್ಧಿಪಡಿಸುವ ಅಪಾಯವನ್ನು 20% ಕಡಿಮೆ ಮಾಡಲು ಕಾರಣವಾಗುತ್ತದೆ.
7.8.3.ಮಧುಮೇಹ ನೆಫ್ರೋಪತಿ
ಮಧುಮೇಹ ನೆಫ್ರೋಪತಿ . ಮೈಕ್ರೊಅಲ್ಬ್ಯುಮಿನೂರಿಯಾವನ್ನು 30-300 ಮಿಗ್ರಾಂ / ದಿನ ಅಥವಾ 20-200 μg / min ವಿಸರ್ಜನೆ ಎಂದು ವ್ಯಾಖ್ಯಾನಿಸಲಾಗಿದೆ.
ಎಟಿಯಾಲಜಿ ಮತ್ತು ರೋಗಕಾರಕ
ಮಧುಮೇಹ, ದೀರ್ಘಕಾಲದ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ, ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಡಿಸ್ಲಿಪಿಡೆಮಿಯಾ ಮತ್ತು ಪೋಷಕರಲ್ಲಿ ಮೂತ್ರಪಿಂಡದ ಕಾಯಿಲೆಯ ಅವಧಿ ಡಿಎನ್ಎಫ್ಗೆ ಮುಖ್ಯ ಅಪಾಯಕಾರಿ ಅಂಶಗಳಾಗಿವೆ. ಡಿಎನ್ಎಫ್ ಪ್ರಾಥಮಿಕವಾಗಿ ಪರಿಣಾಮ ಬೀರಿದಾಗ ಗ್ಲೋಮೆರುಲರ್ ಉಪಕರಣ ಮೂತ್ರಪಿಂಡಗಳು.
ಒಂದು ಸಂಭವನೀಯ ಕಾರ್ಯವಿಧಾನ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಗ್ಲೋಮೆರುಲರ್ ಹಾನಿಯ ಬೆಳವಣಿಗೆಗೆ ಕೊಡುಗೆ ನೀಡುತ್ತದೆ, ಇದು ಗ್ಲೂಕೋಸ್ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಪಾಲಿಯೋಲ್ ಮಾರ್ಗವನ್ನು ಸಕ್ರಿಯಗೊಳಿಸುವುದರಿಂದ ಸೋರ್ಬಿಟೋಲ್ ಸಂಗ್ರಹವಾಗುವುದರ ಜೊತೆಗೆ ಗ್ಲೈಕೇಶನ್ನ ಹಲವಾರು ಅಂತಿಮ ಉತ್ಪನ್ನಗಳಾಗಿವೆ.
ಹಿಮೋಡೈನಮಿಕ್ ಅಸ್ವಸ್ಥತೆಗಳು, ಅವುಗಳೆಂದರೆ ಇಂಟ್ರಾಕ್ರೇನಿಯಲ್ ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ (ಮೂತ್ರಪಿಂಡದ ಗ್ಲೋಮೆರುಲಿಯೊಳಗೆ ಹೆಚ್ಚಿದ ರಕ್ತದೊತ್ತಡ) ರೋಗಕಾರಕ ಕ್ರಿಯೆಯ ಅತ್ಯಗತ್ಯ ಅಂಶವಾಗಿದೆ
ಇಂಟ್ರಾಕ್ಯುಬ್ಯುಲರ್ ಅಧಿಕ ರಕ್ತದೊತ್ತಡಕ್ಕೆ ಕಾರಣವೆಂದರೆ ಅಪಧಮನಿಗಳ ಸ್ವರದ ಉಲ್ಲಂಘನೆಯಾಗಿದೆ: ಹೊರಸೂಸುವಿಕೆಯ ಬೇರಿಂಗ್ ಮತ್ತು ಕಿರಿದಾಗುವಿಕೆಯ ವಿಸ್ತರಣೆ.
ಇದು ಆಂಜಿಯೋಟೆನ್ಸಿನ್ -2 ಮತ್ತು ಎಂಡೋಥೀಲಿಯಂನಂತಹ ಹಲವಾರು ಹಾಸ್ಯ ಅಂಶಗಳ ಪ್ರಭಾವದ ಅಡಿಯಲ್ಲಿ ಸಂಭವಿಸುತ್ತದೆ, ಜೊತೆಗೆ ಗ್ಲೋಮೆರುಲರ್ ನೆಲಮಾಳಿಗೆಯ ಪೊರೆಯ ವಿದ್ಯುದ್ವಿಚ್ properties ೇದ್ಯ ಗುಣಲಕ್ಷಣಗಳ ಉಲ್ಲಂಘನೆಯಿಂದಾಗಿ ಇದು ಸಂಭವಿಸುತ್ತದೆ. ಇದರ ಜೊತೆಯಲ್ಲಿ, ವ್ಯವಸ್ಥಿತ ಅಧಿಕ ರಕ್ತದೊತ್ತಡವನ್ನು ಡಿಎನ್ಎಫ್ ಹೊಂದಿರುವ ಹೆಚ್ಚಿನ ರೋಗಿಗಳಲ್ಲಿ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ, ಇದು ಇಂಟ್ರಾ-ಸ್ಟೆಲೇಟ್ ಅಧಿಕ ರಕ್ತದೊತ್ತಡಕ್ಕೆ ಕೊಡುಗೆ ನೀಡುತ್ತದೆ. ಇಂಟ್ರಾ-ಸ್ಟ್ರಾಟಮ್ ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಪರಿಣಾಮವಾಗಿ, ನೆಲಮಾಳಿಗೆಯ ಪೊರೆಗಳು ಮತ್ತು ಶೋಧನೆ ರಂಧ್ರಗಳಿಗೆ ಹಾನಿ ಸಂಭವಿಸುತ್ತದೆ, ಅದರ ಮೂಲಕ ನುಗ್ಗುವ ಜಾಡಿನ (ಮೈಕ್ರೋಅಲ್ಬ್ಯುಮಿನೂರಿಯಾ), ತದನಂತರ ಗಮನಾರ್ಹ ಪ್ರಮಾಣದ ಅಲ್ಬುಮಿನ್ (ಪ್ರೊಟೀನುರಿಯಾ). ನೆಲಮಾಳಿಗೆಯ ಪೊರೆಗಳ ದಪ್ಪವಾಗುವುದು ಅವುಗಳ ವಿದ್ಯುದ್ವಿಚ್ properties ೇದ್ಯ ಗುಣಲಕ್ಷಣಗಳಲ್ಲಿ ಬದಲಾವಣೆಯನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ, ಇದು ಶುದ್ಧೀಕರಣ ರಂಧ್ರಗಳ ಗಾತ್ರದಲ್ಲಿ ಬದಲಾವಣೆಯ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿಯೂ ಸಹ ಅಲ್ಟ್ರಾಫಿಲ್ಟ್ರೇಟ್ಗೆ ಹೆಚ್ಚಿನ ಅಲ್ಬಮಿನ್ ಅನ್ನು ಸೇರಿಸಲು ಕಾರಣವಾಗುತ್ತದೆ.
ಟ್ಯಾಬ್. 7.19. ಮಧುಮೇಹ ನೆಫ್ರೋಪತಿ
ಎಟಿಯಾಲಜಿ ಮತ್ತು ರೋಗಕಾರಕ
ದೀರ್ಘಕಾಲದ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ, ಇಂಟ್ರಾಕ್ಯುಬಿಕ್ ಮತ್ತು ವ್ಯವಸ್ಥಿತ ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಆನುವಂಶಿಕ ಪ್ರವೃತ್ತಿ
ಮೈಕ್ರೊಅಲ್ಬ್ಯುಮಿನೂರಿಯಾವನ್ನು ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ 6-60% ರೋಗಿಗಳಲ್ಲಿ 5-15 ವರ್ಷಗಳ ನಂತರ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ. ಸಿಡಿ -2 ನೊಂದಿಗೆ, ಡಿಎನ್ಎಫ್ ಯುರೋಪಿಯನ್ ಜನಾಂಗದ 25% ಮತ್ತು ಏಷ್ಯನ್ ಜನಾಂಗದ 50% ರಲ್ಲಿ ಅಭಿವೃದ್ಧಿಗೊಳ್ಳುತ್ತದೆ. ಸಿಡಿ -2 ರಲ್ಲಿ ಡಿಎನ್ಎಫ್ನ ಒಟ್ಟು ಹರಡುವಿಕೆ 4-30%
ಮುಖ್ಯ ಕ್ಲಿನಿಕಲ್ ಅಭಿವ್ಯಕ್ತಿಗಳು
ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ ಇರುವುದಿಲ್ಲ. ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ನೆಫ್ರೋಟಿಕ್ ಸಿಂಡ್ರೋಮ್, ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯ
ಮೈಕ್ರೊಅಲ್ಬ್ಯುಮಿನೂರಿಯಾ (ಅಲ್ಬುಮಿನ್ ವಿಸರ್ಜನೆ 30-300 ಮಿಗ್ರಾಂ / ದಿನ ಅಥವಾ 20-200 μg / min), ಪ್ರೋಟೀನುರಿಯಾ, ಗ್ಲೋಮೆರುಲರ್ ಶೋಧನೆ ದರದಲ್ಲಿ ಹೆಚ್ಚಳ ಮತ್ತು ನಂತರ ಕಡಿಮೆಯಾಗುವುದು, ನೆಫ್ರೋಟಿಕ್ ಸಿಂಡ್ರೋಮ್ ಮತ್ತು ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ಚಿಹ್ನೆಗಳು
ಇತರ ಮೂತ್ರಪಿಂಡದ ಕಾಯಿಲೆಗಳು ಮತ್ತು ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ಕಾರಣಗಳು
ಮೈಕ್ರೋಅಲ್ಬ್ಯುಮಿನೂರಿಯಾ, ಕಡಿಮೆ ಪ್ರೋಟೀನ್ ಮತ್ತು ಕಡಿಮೆ ಉಪ್ಪು ಆಹಾರದ ಹಂತದಿಂದ ಪ್ರಾರಂಭವಾಗುವ ಮಧುಮೇಹ ಮತ್ತು ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಎಸಿಇ ಪ್ರತಿರೋಧಕಗಳು ಅಥವಾ ಆಂಜಿಯೋಟೆನ್ಸಿನ್ ರಿಸೆಪ್ಟರ್ ಬ್ಲಾಕರ್ಗಳ ಪರಿಹಾರ. ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ - ಹಿಮೋಡಯಾಲಿಸಿಸ್, ಪೆರಿಟೋನಿಯಲ್ ಡಯಾಲಿಸಿಸ್, ಮೂತ್ರಪಿಂಡ ಕಸಿ
ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ 50% ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನ 10% ರೋಗಿಗಳಲ್ಲಿ ಪ್ರೋಟೀನುರಿಯಾ ಪತ್ತೆಯಾಗಿದೆ, ಮುಂದಿನ 10 ವರ್ಷಗಳಲ್ಲಿ ಸಿಆರ್ಎಫ್ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ. 50 ವರ್ಷಕ್ಕಿಂತ ಕಡಿಮೆ ವಯಸ್ಸಿನ ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಎಲ್ಲಾ ಸಾವುಗಳಲ್ಲಿ 15% ಡಿಎನ್ಎಫ್ ಕಾರಣದಿಂದಾಗಿ ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯಕ್ಕೆ ಸಂಬಂಧಿಸಿದೆ
3.ಆನುವಂಶಿಕ ಪ್ರವೃತ್ತಿ.ರೋಗಿಗಳ ಸಂಬಂಧಿಕರು ಹೆಚ್ಚಿದ ಆವರ್ತನದೊಂದಿಗೆ ಡಿಎನ್ಎಫ್ನೊಂದಿಗೆ ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ ಸಂಭವಿಸುತ್ತದೆ. ಡಿಎನ್ಎಫ್ ಮತ್ತು ಎಸಿಇ ಜೀನ್ ಪಾಲಿಮಾರ್ಫಿಸಂ ನಡುವಿನ ಸಂಬಂಧದ ಪುರಾವೆಗಳಿವೆ. ಡಿಎನ್ಎಫ್ನ ಸೂಕ್ಷ್ಮ ಪರೀಕ್ಷೆಯು ಗ್ಲೋಮೆರುಲಿಯ ತಳದ ಪೊರೆಗಳ ದಪ್ಪವಾಗುವುದು, ಮೆಸಾಂಜಿಯಂನ ವಿಸ್ತರಣೆ, ಮತ್ತು ಅಪಧಮನಿಗಳನ್ನು ತರುವ ಮತ್ತು ಒಯ್ಯುವಲ್ಲಿ ನಾರಿನ ಬದಲಾವಣೆಗಳನ್ನು ಬಹಿರಂಗಪಡಿಸುತ್ತದೆ. ಅಂತಿಮ ಹಂತದಲ್ಲಿ, ಇದು ಪ್ರಾಯೋಗಿಕವಾಗಿ ದೀರ್ಘಕಾಲದವರೆಗೆ ಸ್ಥಿರವಾಗಿರುತ್ತದೆ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯ (ಸಿಆರ್ಎಫ್), ಫೋಕಲ್ (ಕಿಮ್ಮೆಲ್ಸ್ಟೈಲ್-ವಿಲ್ಸನ್) ಅನ್ನು ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ, ತದನಂತರ ಗ್ಲೋಮೆರುಲೋಸ್ಕ್ಲೆರೋಸಿಸ್ ಅನ್ನು ಹರಡುತ್ತದೆ.
ಮೈಕ್ರೊಅಲ್ಬ್ಯುಮಿನೂರಿಯಾವನ್ನು ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ 6-60% ರೋಗಿಗಳಲ್ಲಿ 5-15 ವರ್ಷಗಳ ನಂತರ ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ. ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ 35% ಜನರಲ್ಲಿ ಡಿಎನ್ಎಫ್ ಅನ್ನು ನಿರ್ಧರಿಸಲಾಗುತ್ತದೆ, ಹೆಚ್ಚಾಗಿ ಪುರುಷರು ಮತ್ತು 15 ವರ್ಷಕ್ಕಿಂತ ಕಡಿಮೆ ವಯಸ್ಸಿನ ಟೈಪ್ 1 ಮಧುಮೇಹವನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸಿದ ಜನರಲ್ಲಿ. ಸಿಡಿ -2 ನೊಂದಿಗೆ, ಡಿಎನ್ಎಫ್ ಯುರೋಪಿಯನ್ ಜನಾಂಗದ 25% ಮತ್ತು ಏಷ್ಯನ್ ಜನಾಂಗದ 50% ರಲ್ಲಿ ಅಭಿವೃದ್ಧಿಗೊಳ್ಳುತ್ತದೆ. ಸಿಡಿ -2 ರಲ್ಲಿ ಡಿಎನ್ಎಫ್ನ ಒಟ್ಟು ಹರಡುವಿಕೆ 4-30%.
ಡಿಎನ್ಎಫ್ನೊಂದಿಗೆ ಪರೋಕ್ಷವಾಗಿ ಸಂಬಂಧಿಸಿರುವ ತುಲನಾತ್ಮಕವಾಗಿ ಆರಂಭಿಕ ಕ್ಲಿನಿಕಲ್ ಅಭಿವ್ಯಕ್ತಿ ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ. ಪ್ರಾಯೋಗಿಕವಾಗಿ ಇತರ ಸ್ಪಷ್ಟ ಅಭಿವ್ಯಕ್ತಿಗಳು ತಡವಾಗಿವೆ. ಇವುಗಳಲ್ಲಿ ನೆಫ್ರೋಟಿಕ್ ಸಿಂಡ್ರೋಮ್ ಮತ್ತು ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ಅಭಿವ್ಯಕ್ತಿಗಳು ಸೇರಿವೆ.
ಮಧುಮೇಹ ಇರುವವರಲ್ಲಿ ಡಿಎನ್ಎಫ್ಗಾಗಿ ಸ್ಕ್ರೀನಿಂಗ್ ಮಾಡುವುದು ವಾರ್ಷಿಕ ಪರೀಕ್ಷೆಯನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ ಮೈಕ್ರೋಅಲ್ಬ್ಯುಮಿನೂರಿಯಾ ರೋಗದ ಅಭಿವ್ಯಕ್ತಿಯ 5 ವರ್ಷಗಳ ನಂತರ DM-1 ನೊಂದಿಗೆ, ಮತ್ತು DM-2 ನೊಂದಿಗೆ - ಪತ್ತೆಯಾದ ತಕ್ಷಣ. ಹೆಚ್ಚುವರಿಯಾಗಿ, ಲೆಕ್ಕಾಚಾರ ಮಾಡಲು ನಿಮಗೆ ಕನಿಷ್ಠ ಕ್ರಿಯೇಟಿನೈನ್ ಮಟ್ಟವನ್ನು ನಿರ್ಧರಿಸಬೇಕು ಗ್ಲೋಮೆರುಲರ್ ಶೋಧನೆ ದರಗಳು (ಎಸ್ಸಿಎಫ್). ಎಸ್ಸಿಎಫ್ ಇರಬಹುದು ಬಳಸಿ ಲೆಕ್ಕಹಾಕಲಾಗಿದೆ ವಿಭಿನ್ನ ಸೂತ್ರಗಳು, ಉದಾಹರಣೆಗೆ, ಕಾಕ್ಕ್ರಾಫ್ಟ್-ಗಾಲ್ಟ್ ಸೂತ್ರದ ಪ್ರಕಾರ:
ಆದರೆ x (140 - ವಯಸ್ಸು (ವರ್ಷಗಳು)) x ದೇಹದ ತೂಕ (ಕೆಜಿ)
ರಕ್ತ ಕ್ರಿಯೇಟಿನೈನ್ (olmol / L)
ಪುರುಷರಿಗೆ: a = 1.23 (ಜಿಎಫ್ಆರ್ 100 - 150 ಮಿಲಿ / ನಿಮಿಷ) ಮಹಿಳೆಯರಿಗೆ: ಎ = 1.05 (ಜಿಎಫ್ಆರ್ 85 - 130 ಮಿಲಿ / ನಿಮಿಷದ ರೂ m ಿ)
ಡಿಎನ್ಎಫ್ನ ಆರಂಭಿಕ ಹಂತಗಳಲ್ಲಿ, ಜಿಎಫ್ಆರ್ ಹೆಚ್ಚಳವನ್ನು ಕಂಡುಹಿಡಿಯಬಹುದು, ಇದು ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ ಕ್ರಮೇಣ ಕಡಿಮೆಯಾಗುತ್ತದೆ. ಡಯಾಬಿಟಿಸ್ -1 ಪ್ರಾರಂಭವಾದ 5-15 ವರ್ಷಗಳ ನಂತರ ಮೈಕ್ರೊಅಲ್ಬ್ಯುಮಿನೂರಿಯಾವನ್ನು ಪತ್ತೆಹಚ್ಚಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ, 8-10% ಪ್ರಕರಣಗಳಲ್ಲಿ ಮಧುಮೇಹ -2 ರೊಂದಿಗೆ, ಅದನ್ನು ಪತ್ತೆಹಚ್ಚಿದ ಕೂಡಲೇ ಪತ್ತೆಯಾಗುತ್ತದೆ, ಬಹುಶಃ ರೋಗನಿರ್ಣಯದ ಮೊದಲು ರೋಗದ ದೀರ್ಘ ಲಕ್ಷಣಗಳಿಲ್ಲದ ಕೋರ್ಸ್ನಿಂದಾಗಿ. ಟೈಪ್ 1 ಮಧುಮೇಹದಲ್ಲಿ ಬಹಿರಂಗ ಪ್ರೋಟೀನುರಿಯಾ ಅಥವಾ ಅಲ್ಬುಮಿನೂರಿಯಾ ಬೆಳವಣಿಗೆಯಲ್ಲಿ ಗರಿಷ್ಠವು ಪ್ರಾರಂಭವಾದ 15 ರಿಂದ 20 ವರ್ಷಗಳ ನಡುವೆ ಸಂಭವಿಸುತ್ತದೆ. ಪ್ರೋಟೀನುರಿಯಾ ಸೂಚಿಸುತ್ತದೆ ಬದಲಾಯಿಸಲಾಗದಿರುವಿಕೆ ಡಿಎನ್ಎಫ್, ಇದು ಬೇಗ ಅಥವಾ ನಂತರ ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಬಹಿರಂಗ ಪ್ರೋಟೀನುರಿಯಾ ಕಾಣಿಸಿಕೊಂಡ 7-10 ವರ್ಷಗಳ ನಂತರ ಯುರೇಮಿಯಾ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ. ಜಿಎಫ್ಆರ್ ಪ್ರೋಟೀನುರಿಯಾದೊಂದಿಗೆ ಪರಸ್ಪರ ಸಂಬಂಧ ಹೊಂದಿಲ್ಲ ಎಂಬುದನ್ನು ಗಮನಿಸಬೇಕು.
ಮಧುಮೇಹ ಹೊಂದಿರುವ ಜನರಲ್ಲಿ ಪ್ರೋಟೀನುರಿಯಾ ಮತ್ತು ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ಇತರ ಕಾರಣಗಳು. ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಡಿಎನ್ಎಫ್ ಅನ್ನು ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಡಯಾಬಿಟಿಕ್ ರೆಟಿನೋಪತಿ ಅಥವಾ ನರರೋಗದೊಂದಿಗೆ ಸಂಯೋಜಿಸಲಾಗುತ್ತದೆ, ಇದರ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ ಭೇದಾತ್ಮಕ ರೋಗನಿರ್ಣಯವು ವಿಶೇಷವಾಗಿ ಜಾಗರೂಕರಾಗಿರಬೇಕು. ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ 10% ಪ್ರಕರಣಗಳಲ್ಲಿ ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಹೊಂದಿರುವ 30% ಪ್ರಕರಣಗಳಲ್ಲಿ, ಪ್ರೋಟೀನುರಿಯಾವು ಡಿಎನ್ಎಫ್ನೊಂದಿಗೆ ಸಂಬಂಧ ಹೊಂದಿಲ್ಲ.
And ಪ್ರಾಥಮಿಕ ಮತ್ತು ದ್ವಿತೀಯಕ ಮುಖ್ಯ ಪರಿಸ್ಥಿತಿಗಳು ತಡೆಗಟ್ಟುವಿಕೆ
ಡಿಎನ್ಎಫ್ ಮಧುಮೇಹಕ್ಕೆ ಪರಿಹಾರ ಮತ್ತು ಸಾಮಾನ್ಯ ವ್ಯವಸ್ಥಿತ ರಕ್ತದೊತ್ತಡವನ್ನು ನಿರ್ವಹಿಸುವುದು. ಇದರ ಜೊತೆಯಲ್ಲಿ, ಡಿಎನ್ಎಫ್ನ ಪ್ರಾಥಮಿಕ ರೋಗನಿರೋಧಕವು ಪ್ರೋಟೀನ್ ಆಹಾರ ಸೇವನೆಯ ಇಳಿಕೆಯನ್ನು ಸೂಚಿಸುತ್ತದೆ - ದೈನಂದಿನ ಕ್ಯಾಲೊರಿ ಸೇವನೆಯ 35% ಕ್ಕಿಂತ ಕಡಿಮೆ.
Stages ಹಂತಗಳಲ್ಲಿ ಮೈಕ್ರೋಅಲ್ಬ್ಯುಮಿನೂರಿಯಾ ಮತ್ತು ಪ್ರೊಟೀನುರಿಯಾ ರೋಗಿಗಳಿಗೆ ಎಸಿಇ ಪ್ರತಿರೋಧಕಗಳು ಅಥವಾ ಆಂಜಿಯೋಟೆನ್ಸಿನ್ ರಿಸೆಪ್ಟರ್ ಬ್ಲಾಕರ್ಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ, ಇತರ ಆಂಟಿ-ಹೈಪರ್ಟೆನ್ಸಿವ್ .ಷಧಿಗಳ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಅಗತ್ಯವಿದ್ದರೆ, ಅವುಗಳನ್ನು ಆಂಟಿ-ಹೈಪರ್ಟೆನ್ಸಿವ್ ಪ್ರಮಾಣದಲ್ಲಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಸಾಮಾನ್ಯ ರಕ್ತದೊತ್ತಡದೊಂದಿಗೆ, ಈ drugs ಷಧಿಗಳನ್ನು ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ಬೆಳವಣಿಗೆಗೆ ಕಾರಣವಾಗದ ಪ್ರಮಾಣದಲ್ಲಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಎಸಿಇ ಪ್ರತಿರೋಧಕಗಳು (ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ಗೆ) ಮತ್ತು ಆಂಜಿಯೋಟೆನ್ಸಿನ್ ರಿಸೆಪ್ಟರ್ ಬ್ಲಾಕರ್ಗಳು (ಟೈಪ್ 2) ಮೈಕ್ರೊಅಲ್ಬ್ಯುಮಿನೂರಿಯಾವನ್ನು ಪ್ರೋಟೀನುರಿಯಾಕ್ಕೆ ಪರಿವರ್ತಿಸುವುದನ್ನು ತಡೆಯಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಕೆಲವು ಸಂದರ್ಭಗಳಲ್ಲಿ, ಸೂಚಿಸಲಾದ ಚಿಕಿತ್ಸೆಯ ಹಿನ್ನೆಲೆಯ ವಿರುದ್ಧ, ಇತರ ನಿಯತಾಂಕಗಳಿಂದ ಮಧುಮೇಹಕ್ಕೆ ಪರಿಹಾರದ ಜೊತೆಗೆ, ಮೈಕ್ರೊಅಲ್ಬ್ಯುಮಿನೂರಿಯಾವನ್ನು ತೆಗೆದುಹಾಕಲಾಗುತ್ತದೆ. ಇದಲ್ಲದೆ, ಮೈಕ್ರೊಅಲ್ಬ್ಯುಮಿನೂರಿಯಾದ ಹಂತದಿಂದ ಪ್ರಾರಂಭಿಸಿ, ದೈನಂದಿನ ಕ್ಯಾಲೊರಿ ಸೇವನೆಯ 10% ಕ್ಕಿಂತ ಕಡಿಮೆ (ಅಥವಾ ದೇಹದ ತೂಕದ ಪ್ರತಿ ಕೆಜಿಗೆ 0.8 ಗ್ರಾಂ ಗಿಂತ ಕಡಿಮೆ) ಮತ್ತು ದಿನಕ್ಕೆ 3 ಗ್ರಾಂ ಗಿಂತ ಕಡಿಮೆ ಉಪ್ಪಿನಂಶವನ್ನು ಕಡಿಮೆ ಮಾಡುವುದು ಅವಶ್ಯಕ.
Stage ವೇದಿಕೆಯಲ್ಲಿ ಸಿಆರ್ಎಫ್, ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಚಿಕಿತ್ಸೆಯ ತಿದ್ದುಪಡಿ ಸಾಮಾನ್ಯವಾಗಿ ಅಗತ್ಯವಾಗಿರುತ್ತದೆ. ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ -2 ಹೊಂದಿರುವ ಹೆಚ್ಚಿನ ರೋಗಿಗಳನ್ನು ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಗೆ ವರ್ಗಾಯಿಸಬೇಕಾಗಿದೆ, ಏಕೆಂದರೆ ಟಿಎಸ್ಪಿಯ ಸಂಚಿತವು ತೀವ್ರವಾದ ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ಉಂಟುಮಾಡುವ ಅಪಾಯವನ್ನು ಹೊಂದಿದೆ. ಟೈಪ್ 1 ಮಧುಮೇಹ ಹೊಂದಿರುವ ಹೆಚ್ಚಿನ ರೋಗಿಗಳಿಗೆ ಇನ್ಸುಲಿನ್ ಅಗತ್ಯ ಕಡಿಮೆಯಾಗಿದೆ, ಏಕೆಂದರೆ ಮೂತ್ರಪಿಂಡವು ಅದರ ಚಯಾಪಚಯ ಕ್ರಿಯೆಯ ಪ್ರಮುಖ ಸ್ಥಳಗಳಲ್ಲಿ ಒಂದಾಗಿದೆ. ಸೀರಮ್ ಕ್ರಿಯೇಟಿನೈನ್ ಅನ್ನು 500 μmol / L ಅಥವಾ ಹೆಚ್ಚಿನದಕ್ಕೆ ಹೆಚ್ಚಿಸುವುದರೊಂದಿಗೆ, ರೋಗಿಯನ್ನು ಎಕ್ಸ್ಟ್ರಾಕಾರ್ಪೊರಿಯಲ್ (ಹೆಮೋಡಯಾಲಿಸಿಸ್, ಪೆರಿಟೋನಿಯಲ್ ಡಯಾಲಿಸಿಸ್) ಅಥವಾ ಶಸ್ತ್ರಚಿಕಿತ್ಸಾ (ಮೂತ್ರಪಿಂಡ ಕಸಿ) ವಿಧಾನಕ್ಕೆ ಸಿದ್ಧಪಡಿಸುವ ಪ್ರಶ್ನೆಯನ್ನು ಎತ್ತುವುದು ಅವಶ್ಯಕ. ಚಿಕಿತ್ಸೆ. ಮೂತ್ರಪಿಂಡ ಕಸಿಯನ್ನು 600-700 μmol / L ವರೆಗಿನ ಕ್ರಿಯೇಟಿನೈನ್ ಮಟ್ಟದಲ್ಲಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ ಮತ್ತು ಗ್ಲೋಮೆರುಲರ್ ಶೋಧನೆ ದರವು 25 ಮಿಲಿ / ನಿಮಿಷಕ್ಕಿಂತ ಕಡಿಮೆ, ಹಿಮೋಡಯಾಲಿಸಿಸ್ - 1000–1200 olmol / L ಮತ್ತು ಕ್ರಮವಾಗಿ 10 ಮಿಲಿ / ನಿಮಿಷಕ್ಕಿಂತ ಕಡಿಮೆ.
ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ 50% ಮತ್ತು ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನ 10% ರೋಗಿಗಳಲ್ಲಿ, ಪ್ರೋಟೀರಿಯಾ ಪತ್ತೆಯಾಗಿದೆ, ಮುಂದಿನ 10 ವರ್ಷಗಳಲ್ಲಿ ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯವು ಬೆಳೆಯುತ್ತದೆ. 50 ವರ್ಷಕ್ಕಿಂತ ಕಡಿಮೆ ವಯಸ್ಸಿನ ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಎಲ್ಲಾ ಸಾವುಗಳಲ್ಲಿ 15% ಡಿಎನ್ಎಫ್ ಕಾರಣದಿಂದಾಗಿ ದೀರ್ಘಕಾಲದ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯಕ್ಕೆ ಸಂಬಂಧಿಸಿದೆ.
7.8.4. ಮಧುಮೇಹ ನರರೋಗ
ಮಧುಮೇಹ ನರರೋಗ (ಎನ್ಯು) ನರಮಂಡಲದ ಹಾನಿಯ ಸಿಂಡ್ರೋಮ್ಗಳ ಸಂಯೋಜನೆಯಾಗಿದ್ದು, ಅದರ ವಿವಿಧ ಇಲಾಖೆಗಳ (ಸೆನ್ಸೊರಿಮೋಟರ್, ಸ್ವಾಯತ್ತ) ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ಪ್ರಧಾನವಾಗಿ ತೊಡಗಿಸಿಕೊಳ್ಳುವುದರ ಆಧಾರದ ಮೇಲೆ ವರ್ಗೀಕರಿಸಬಹುದು, ಜೊತೆಗೆ ಲೆಸಿಯಾನ್ನ ಹರಡುವಿಕೆ ಮತ್ತು ತೀವ್ರತೆ (ಕೋಷ್ಟಕ 7.20).
ಮಧುಮೇಹದ ತಡವಾದ ತೊಂದರೆಗಳು: ತಡೆಗಟ್ಟುವಿಕೆ ಮತ್ತು ಚಿಕಿತ್ಸೆ
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ಒಂದು ಅಪಾಯಕಾರಿ ಕಾಯಿಲೆಯಾಗಿದ್ದು, ಇದರಲ್ಲಿ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ ಚಯಾಪಚಯ ಸೇರಿದಂತೆ ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳು ಅಡ್ಡಿಪಡಿಸುತ್ತವೆ. ಈ ರೋಗವು ದೀರ್ಘಕಾಲದ ಕೋರ್ಸ್ ಅನ್ನು ಹೊಂದಿದೆ, ಮತ್ತು ಇದನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ಚಿಕಿತ್ಸೆ ನೀಡಲು ಸಾಧ್ಯವಿಲ್ಲ, ಆದರೆ ಅದನ್ನು ಸರಿದೂಗಿಸಬಹುದು.
ಮಧುಮೇಹದ ತೊಂದರೆಗಳನ್ನು ಬೆಳೆಸಿಕೊಳ್ಳದಿರಲು, ಅಂತಃಸ್ರಾವಶಾಸ್ತ್ರಜ್ಞ ಮತ್ತು ಚಿಕಿತ್ಸಕನನ್ನು ನಿಯಮಿತವಾಗಿ ಭೇಟಿ ಮಾಡುವುದು ಅವಶ್ಯಕ. ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು ಮುಖ್ಯ, ಅದು 4 ರಿಂದ 6.6 ಎಂಎಂಒಎಲ್ / ಲೀ ಆಗಿರಬೇಕು.
ದೀರ್ಘಕಾಲದ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾದ ಪರಿಣಾಮಗಳು ರೋಗದ ಪ್ರಕಾರವನ್ನು ಲೆಕ್ಕಿಸದೆ ಅಂಗವೈಕಲ್ಯ ಮತ್ತು ಮರಣಕ್ಕೆ ಕಾರಣವಾಗುತ್ತವೆ ಎಂದು ಪ್ರತಿ ಮಧುಮೇಹಿಗಳು ತಿಳಿದಿರಬೇಕು. ಆದರೆ ಮಧುಮೇಹದ ಯಾವ ತೊಡಕುಗಳು ಬೆಳೆಯಬಹುದು ಮತ್ತು ಅವು ಏಕೆ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ?
ಮಧುಮೇಹ ತೊಡಕುಗಳು: ಅಭಿವೃದ್ಧಿ ಕಾರ್ಯವಿಧಾನ
 ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಯಲ್ಲಿ, ಗ್ಲೂಕೋಸ್ ಕೊಬ್ಬು ಮತ್ತು ಸ್ನಾಯು ಕೋಶಗಳಿಗೆ ತೂರಿಕೊಳ್ಳಬೇಕು, ಅವುಗಳಿಗೆ ಶಕ್ತಿಯನ್ನು ಒದಗಿಸುತ್ತದೆ, ಆದರೆ ಮಧುಮೇಹದಲ್ಲಿ ಅದು ರಕ್ತದ ಹರಿವಿನಲ್ಲಿ ಉಳಿಯುತ್ತದೆ. ನಿರಂತರವಾಗಿ ಹೆಚ್ಚಿನ ಮಟ್ಟದ ಸಕ್ಕರೆಯೊಂದಿಗೆ, ಇದು ಹೈಪರೋಸ್ಮೋಲಾರ್ ವಸ್ತುವಾಗಿದೆ, ನಾಳೀಯ ಗೋಡೆಗಳು ಮತ್ತು ರಕ್ತ ಪರಿಚಲನೆ ಮಾಡುವ ಅಂಗಗಳು ಹಾನಿಗೊಳಗಾಗುತ್ತವೆ.
ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಯಲ್ಲಿ, ಗ್ಲೂಕೋಸ್ ಕೊಬ್ಬು ಮತ್ತು ಸ್ನಾಯು ಕೋಶಗಳಿಗೆ ತೂರಿಕೊಳ್ಳಬೇಕು, ಅವುಗಳಿಗೆ ಶಕ್ತಿಯನ್ನು ಒದಗಿಸುತ್ತದೆ, ಆದರೆ ಮಧುಮೇಹದಲ್ಲಿ ಅದು ರಕ್ತದ ಹರಿವಿನಲ್ಲಿ ಉಳಿಯುತ್ತದೆ. ನಿರಂತರವಾಗಿ ಹೆಚ್ಚಿನ ಮಟ್ಟದ ಸಕ್ಕರೆಯೊಂದಿಗೆ, ಇದು ಹೈಪರೋಸ್ಮೋಲಾರ್ ವಸ್ತುವಾಗಿದೆ, ನಾಳೀಯ ಗೋಡೆಗಳು ಮತ್ತು ರಕ್ತ ಪರಿಚಲನೆ ಮಾಡುವ ಅಂಗಗಳು ಹಾನಿಗೊಳಗಾಗುತ್ತವೆ.
ಆದರೆ ಇವು ಈಗಾಗಲೇ ಮಧುಮೇಹದ ತಡವಾದ ತೊಂದರೆಗಳಾಗಿವೆ. ತೀವ್ರವಾದ ಇನ್ಸುಲಿನ್ ಕೊರತೆಯೊಂದಿಗೆ, ತೀವ್ರವಾದ ಪರಿಣಾಮಗಳು ತಕ್ಷಣದ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿರುತ್ತದೆ, ಏಕೆಂದರೆ ಅವು ಸಾವಿಗೆ ಕಾರಣವಾಗಬಹುದು.
ಟೈಪ್ 1 ಡಯಾಬಿಟಿಸ್ನಲ್ಲಿ, ದೇಹವು ಇನ್ಸುಲಿನ್ ಕೊರತೆಯನ್ನು ಹೊಂದಿರುತ್ತದೆ. ಹಾರ್ಮೋನ್ ಕೊರತೆಯನ್ನು ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯಿಂದ ಸರಿದೂಗಿಸದಿದ್ದರೆ, ಮಧುಮೇಹದ ಪರಿಣಾಮಗಳು ಬಹಳ ಬೇಗನೆ ಬೆಳೆಯಲು ಪ್ರಾರಂಭವಾಗುತ್ತದೆ, ಇದು ವ್ಯಕ್ತಿಯ ಜೀವಿತಾವಧಿಯನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನಲ್ಲಿ, ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಉತ್ಪಾದಿಸುತ್ತದೆ, ಆದರೆ ಒಂದು ಕಾರಣಕ್ಕಾಗಿ ದೇಹದ ಜೀವಕೋಶಗಳು ಅದನ್ನು ಗ್ರಹಿಸುವುದಿಲ್ಲ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಸಕ್ಕರೆ ಕಡಿಮೆ ಮಾಡುವ drugs ಷಧಿಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ, ಮತ್ತು ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧವನ್ನು ಹೆಚ್ಚಿಸುವ drugs ಷಧಗಳು, ಇದು .ಷಧದ ಅವಧಿಗೆ ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳನ್ನು ಸಾಮಾನ್ಯಗೊಳಿಸುತ್ತದೆ.
ಆಗಾಗ್ಗೆ, ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ಗಂಭೀರ ತೊಡಕುಗಳು ಗೋಚರಿಸುವುದಿಲ್ಲ ಅಥವಾ ಅವು ಹೆಚ್ಚು ಸುಲಭವಾಗಿ ಕಂಡುಬರುತ್ತವೆ. ಆದರೆ ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ, ರೋಗವು ಮುಂದುವರಿದಾಗ ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ಮಧುಮೇಹದ ಉಪಸ್ಥಿತಿಯ ಬಗ್ಗೆ ಮಾತ್ರ ಕಂಡುಕೊಳ್ಳುತ್ತಾನೆ ಮತ್ತು ಅದರ ಪರಿಣಾಮಗಳನ್ನು ಬದಲಾಯಿಸಲಾಗದು.
ಹೀಗಾಗಿ, ಮಧುಮೇಹದ ತೊಡಕುಗಳನ್ನು ಎರಡು ಗುಂಪುಗಳಾಗಿ ವಿಂಗಡಿಸಲಾಗಿದೆ:
ತೀವ್ರವಾದ ತೊಡಕುಗಳು
 ಮಧುಮೇಹದ ಆರಂಭಿಕ ಪರಿಣಾಮಗಳು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಸಾಂದ್ರತೆಯಲ್ಲಿ ತೀಕ್ಷ್ಣವಾದ ಇಳಿಕೆ (ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ) ಅಥವಾ ಹವ್ಯಾಸ (ಹೈಪರ್ ಗ್ಲೈಸೆಮಿಯಾ) ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಸಂಭವಿಸುವ ಪರಿಸ್ಥಿತಿಗಳನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ. ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಸ್ಥಿತಿ ಅಪಾಯಕಾರಿ ಏಕೆಂದರೆ ಅದನ್ನು ಅಕಾಲಿಕವಾಗಿ ನಿಲ್ಲಿಸಿದಾಗ, ಮೆದುಳಿನ ಅಂಗಾಂಶಗಳು ಸಾಯಲು ಪ್ರಾರಂಭಿಸುತ್ತವೆ.
ಮಧುಮೇಹದ ಆರಂಭಿಕ ಪರಿಣಾಮಗಳು ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ನ ಸಾಂದ್ರತೆಯಲ್ಲಿ ತೀಕ್ಷ್ಣವಾದ ಇಳಿಕೆ (ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾ) ಅಥವಾ ಹವ್ಯಾಸ (ಹೈಪರ್ ಗ್ಲೈಸೆಮಿಯಾ) ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಸಂಭವಿಸುವ ಪರಿಸ್ಥಿತಿಗಳನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ. ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಸ್ಥಿತಿ ಅಪಾಯಕಾರಿ ಏಕೆಂದರೆ ಅದನ್ನು ಅಕಾಲಿಕವಾಗಿ ನಿಲ್ಲಿಸಿದಾಗ, ಮೆದುಳಿನ ಅಂಗಾಂಶಗಳು ಸಾಯಲು ಪ್ರಾರಂಭಿಸುತ್ತವೆ.
ಅದರ ನೋಟಕ್ಕೆ ಕಾರಣಗಳು ವೈವಿಧ್ಯಮಯವಾಗಿವೆ: ಇನ್ಸುಲಿನ್ ಅಥವಾ ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಏಜೆಂಟ್ಗಳ ಮಿತಿಮೀರಿದ ಪ್ರಮಾಣ, ಅತಿಯಾದ ದೈಹಿಕ ಮತ್ತು ಭಾವನಾತ್ಮಕ ಒತ್ತಡ, sk ಟವನ್ನು ಬಿಟ್ಟುಬಿಡುವುದು ಹೀಗೆ. ಅಲ್ಲದೆ, ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲಿ ಮತ್ತು ಮೂತ್ರಪಿಂಡದ ಕಾಯಿಲೆಗಳೊಂದಿಗೆ ಸಕ್ಕರೆ ಮಟ್ಟದಲ್ಲಿನ ಇಳಿಕೆ ಕಂಡುಬರುತ್ತದೆ.
ತೀವ್ರ ದೌರ್ಬಲ್ಯ, ನಡುಗುವ ಕೈಗಳು, ಮಸುಕಾದ ಚರ್ಮ, ತಲೆತಿರುಗುವಿಕೆ, ಕೈಗಳ ಮರಗಟ್ಟುವಿಕೆ ಮತ್ತು ಹಸಿವು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾದ ಚಿಹ್ನೆಗಳು. ಈ ಹಂತದಲ್ಲಿ ಒಬ್ಬ ವ್ಯಕ್ತಿಯು ವೇಗವಾಗಿ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳನ್ನು (ಸಿಹಿ ಪಾನೀಯ, ಸಿಹಿತಿಂಡಿಗಳು) ತೆಗೆದುಕೊಳ್ಳದಿದ್ದರೆ, ಅವನು ಮುಂದಿನ ಹಂತವನ್ನು ಅಭಿವೃದ್ಧಿಪಡಿಸುತ್ತಾನೆ, ಈ ಕೆಳಗಿನ ಲಕ್ಷಣಗಳಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ:
- ಅಸಂಬದ್ಧ
- ಕಳಪೆ ಸಮನ್ವಯ
- ಆಲಸ್ಯ
- ಡಬಲ್ ದೃಷ್ಟಿ
- ಆಕ್ರಮಣಶೀಲತೆ
- ಬಡಿತ
- ಕಣ್ಣುಗಳ ಮುಂದೆ "ಗೂಸ್ಬಂಪ್ಸ್" ಮಿನುಗುವಿಕೆ,
- ಕ್ಷಿಪ್ರ ನಾಡಿ.
ಎರಡನೆಯ ಹಂತವು ಹೆಚ್ಚು ಕಾಲ ಉಳಿಯುವುದಿಲ್ಲ, ಆದರೆ ನೀವು ಅವನಿಗೆ ಸ್ವಲ್ಪ ಸಿಹಿ ಪರಿಹಾರವನ್ನು ನೀಡಿದರೆ ಈ ಸಂದರ್ಭದಲ್ಲಿ ರೋಗಿಗೆ ಸಹಾಯ ಮಾಡಲು ಸಾಧ್ಯವಿದೆ. ಹೇಗಾದರೂ, ಈ ಸಂದರ್ಭದಲ್ಲಿ ಘನ ಆಹಾರವು ವಿರುದ್ಧಚಿಹ್ನೆಯನ್ನು ಹೊಂದಿದೆ, ಏಕೆಂದರೆ ರೋಗಿಯು ವಾಯುಮಾರ್ಗಗಳನ್ನು ನಿರ್ಬಂಧಿಸಿರಬಹುದು.
ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾದ ತಡವಾದ ಅಭಿವ್ಯಕ್ತಿಗಳು ಹೆಚ್ಚಿದ ಬೆವರುವುದು, ಸೆಳೆತ, ಮಸುಕಾದ ಚರ್ಮ ಮತ್ತು ಪ್ರಜ್ಞೆ ಕಳೆದುಕೊಳ್ಳುವುದು. ಈ ಸ್ಥಿತಿಯಲ್ಲಿ, ಆಂಬ್ಯುಲೆನ್ಸ್ಗೆ ಕರೆ ಮಾಡುವುದು ಅವಶ್ಯಕ, ಆಗಮನದ ನಂತರ ವೈದ್ಯರು ರೋಗಿಯ ರಕ್ತನಾಳಕ್ಕೆ ಗ್ಲೂಕೋಸ್ ದ್ರಾವಣವನ್ನು ಚುಚ್ಚುತ್ತಾರೆ.
ಸಮಯೋಚಿತ ಚಿಕಿತ್ಸೆಯ ಅನುಪಸ್ಥಿತಿಯಲ್ಲಿ, ವ್ಯಕ್ತಿಯು ಪ್ರಜ್ಞೆಯನ್ನು ಬದಲಾಯಿಸುತ್ತಾನೆ. ಮತ್ತು ಕೋಮಾದ ಬೆಳವಣಿಗೆಯ ಸಂದರ್ಭದಲ್ಲಿ, ಅವನು ಸಾಯಬಹುದು, ಏಕೆಂದರೆ ಶಕ್ತಿಯ ಹಸಿವು ಮೆದುಳಿನ ಕೋಶಗಳ elling ತಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ ಮತ್ತು ನಂತರದ ರಕ್ತಸ್ರಾವವಾಗುತ್ತದೆ.
ಮಧುಮೇಹದ ಕೆಳಗಿನ ಆರಂಭಿಕ ತೊಡಕುಗಳು ಹೈಪರ್ಗ್ಲೈಸೆಮಿಕ್ ಪರಿಸ್ಥಿತಿಗಳು, ಇದರಲ್ಲಿ ಮೂರು ವಿಧದ ಕಾಂ ಸೇರಿವೆ:
- ಕೀಟೋಆಸಿಡೋಟಿಕ್,
- ಲ್ಯಾಕ್ಟಿಸಿಡಲ್,
- ಹೈಪರೋಸ್ಮೋಲಾರ್.
 ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಹೆಚ್ಚಳದ ಮಧ್ಯೆ ಈ ಮಧುಮೇಹ ಪರಿಣಾಮಗಳು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ. ಅವರ ಚಿಕಿತ್ಸೆಯನ್ನು ಆಸ್ಪತ್ರೆಯಲ್ಲಿ, ತೀವ್ರ ನಿಗಾದಲ್ಲಿ ಅಥವಾ ತೀವ್ರ ನಿಗಾ ಘಟಕದಲ್ಲಿ ನಡೆಸಲಾಗುತ್ತದೆ.
ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಹೆಚ್ಚಳದ ಮಧ್ಯೆ ಈ ಮಧುಮೇಹ ಪರಿಣಾಮಗಳು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ. ಅವರ ಚಿಕಿತ್ಸೆಯನ್ನು ಆಸ್ಪತ್ರೆಯಲ್ಲಿ, ತೀವ್ರ ನಿಗಾದಲ್ಲಿ ಅಥವಾ ತೀವ್ರ ನಿಗಾ ಘಟಕದಲ್ಲಿ ನಡೆಸಲಾಗುತ್ತದೆ.
ಟೈಪ್ 1 ಮಧುಮೇಹದಲ್ಲಿನ ಕೀಟೋಆಸಿಡೋಸಿಸ್ ಸಾಕಷ್ಟು ಬಾರಿ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಇದು ಸಂಭವಿಸುವ ಕಾರಣಗಳು ಹಲವು - ations ಷಧಿಗಳನ್ನು ಬಿಡುವುದು, ಅಥವಾ ಅವುಗಳ ತಪ್ಪಾದ ಪ್ರಮಾಣ, ದೇಹದಲ್ಲಿ ತೀವ್ರವಾದ ಉರಿಯೂತದ ಪ್ರಕ್ರಿಯೆಗಳ ಉಪಸ್ಥಿತಿ, ಹೃದಯಾಘಾತ, ಪಾರ್ಶ್ವವಾಯು, ದೀರ್ಘಕಾಲದ ಕಾಯಿಲೆಯ ಉಲ್ಬಣ, ಅಲರ್ಜಿಯ ಪರಿಸ್ಥಿತಿಗಳು, ಇತ್ಯಾದಿ.
ಕೀಟೋಆಸಿಡೋಟಿಕ್ ಕೋಮಾ ನಿರ್ದಿಷ್ಟ ಮಾದರಿಯ ಪ್ರಕಾರ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ. ಹಠಾತ್ ಇನ್ಸುಲಿನ್ ಕೊರತೆಯಿಂದಾಗಿ, ಗ್ಲೂಕೋಸ್ ಜೀವಕೋಶಗಳಿಗೆ ಪ್ರವೇಶಿಸುವುದಿಲ್ಲ ಮತ್ತು ರಕ್ತದಲ್ಲಿ ಸಂಗ್ರಹವಾಗುತ್ತದೆ. ಇದರ ಪರಿಣಾಮವಾಗಿ, “ಶಕ್ತಿಯ ಹಸಿವು” ಹೊಂದಿಸುತ್ತದೆ. ಇದಕ್ಕೆ ಪ್ರತಿಕ್ರಿಯೆಯಾಗಿ, ದೇಹವು ಗ್ಲುಕಗನ್, ಕಾರ್ಟಿಸೋಲ್ ಮತ್ತು ಅಡ್ರಿನಾಲಿನ್ ನಂತಹ ಒತ್ತಡದ ಹಾರ್ಮೋನುಗಳನ್ನು ಬಿಡುಗಡೆ ಮಾಡಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ, ಇದು ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾವನ್ನು ಮತ್ತಷ್ಟು ಹೆಚ್ಚಿಸುತ್ತದೆ.
ಈ ಸಂದರ್ಭದಲ್ಲಿ, ರಕ್ತದ ಪ್ರಮಾಣವು ಹೆಚ್ಚಾಗುತ್ತದೆ, ಏಕೆಂದರೆ ಗ್ಲೂಕೋಸ್ ಆಸ್ಮೋಟಿಕ್ ವಸ್ತುವಾಗಿದ್ದು ಅದು ನೀರನ್ನು ಆಕರ್ಷಿಸುತ್ತದೆ. ಈ ಸಂದರ್ಭದಲ್ಲಿ, ಮೂತ್ರಪಿಂಡಗಳು ತೀವ್ರವಾಗಿ ಕೆಲಸ ಮಾಡಲು ಪ್ರಾರಂಭಿಸುತ್ತವೆ, ಈ ಸಮಯದಲ್ಲಿ ನೀರಿನಿಂದ ಹೊರಹಾಕಲ್ಪಡುವ ವಿದ್ಯುದ್ವಿಚ್ ly ೇದ್ಯಗಳು ಸಕ್ಕರೆಯೊಂದಿಗೆ ಮೂತ್ರಕ್ಕೆ ಹರಿಯಲು ಪ್ರಾರಂಭಿಸುತ್ತವೆ.
ಪರಿಣಾಮವಾಗಿ, ದೇಹವು ನಿರ್ಜಲೀಕರಣಗೊಳ್ಳುತ್ತದೆ, ಮತ್ತು ಮೆದುಳು ಮತ್ತು ಮೂತ್ರಪಿಂಡಗಳು ರಕ್ತದ ಕೊರತೆಯಿಂದ ಬಳಲುತ್ತವೆ.
ಆಮ್ಲಜನಕದ ಹಸಿವಿನಿಂದ, ಲ್ಯಾಕ್ಟಿಕ್ ಆಮ್ಲವು ರೂಪುಗೊಳ್ಳುತ್ತದೆ, ಇದರಿಂದಾಗಿ ಪಿಹೆಚ್ ಆಮ್ಲೀಯವಾಗುತ್ತದೆ. ಗ್ಲೂಕೋಸ್ ಅನ್ನು ಶಕ್ತಿಯನ್ನಾಗಿ ಪರಿವರ್ತಿಸದ ಕಾರಣ, ದೇಹವು ಕೊಬ್ಬಿನ ಸಂಗ್ರಹವನ್ನು ಬಳಸಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ, ಇದರ ಪರಿಣಾಮವಾಗಿ ರಕ್ತದಲ್ಲಿ ಕೀಟೋನ್ಗಳು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ, ಇದು ರಕ್ತದ ಪಿಹೆಚ್ ಅನ್ನು ಇನ್ನಷ್ಟು ಆಮ್ಲೀಯವಾಗಿಸುತ್ತದೆ. ಇದು ಮೆದುಳು, ಹೃದಯ, ಜಠರಗರುಳಿನ ಮತ್ತು ಉಸಿರಾಟದ ಅಂಗಗಳ ಕೆಲಸದ ಮೇಲೆ ನಕಾರಾತ್ಮಕ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ.
- ಕೀಟೋಸಿಸ್ - ಒಣ ಚರ್ಮ ಮತ್ತು ಲೋಳೆಯ ಪೊರೆಗಳು, ಬಾಯಾರಿಕೆ, ಅರೆನಿದ್ರಾವಸ್ಥೆ, ದೌರ್ಬಲ್ಯ, ತಲೆನೋವು, ಹಸಿವು ಕಡಿಮೆ, ಮೂತ್ರ ವಿಸರ್ಜನೆ ಹೆಚ್ಚಾಗುತ್ತದೆ.
- ಕೀಟೋಆಸಿಡೋಸಿಸ್ - ಬಾಯಿಯಿಂದ ಅಸಿಟೋನ್ ವಾಸನೆ, ಅರೆನಿದ್ರಾವಸ್ಥೆ, ಕಡಿಮೆ ರಕ್ತದೊತ್ತಡ, ವಾಂತಿ, ಹೃದಯ ಬಡಿತ.
- ಪ್ರೀಕೋಮಾ - ವಾಂತಿ, ಉಸಿರಾಟದ ಬದಲಾವಣೆ, ಕೆನ್ನೆಗಳ ಮೇಲೆ ಬ್ಲಶ್, ಹೊಟ್ಟೆಯ ಸ್ಪರ್ಶದ ಸಮಯದಲ್ಲಿ ನೋವು ಉಂಟಾಗುತ್ತದೆ.
- ಕೋಮಾ - ಗದ್ದಲದ ಉಸಿರಾಟ, ಚರ್ಮದ ಪಲ್ಲರ್, ಭ್ರಮೆಗಳು, ಪ್ರಜ್ಞೆ ಕಳೆದುಕೊಳ್ಳುವುದು.
ರೋಗದ ಇನ್ಸುಲಿನ್-ಸ್ವತಂತ್ರ ರೂಪವನ್ನು ಹೊಂದಿರುವ ವಯಸ್ಸಾದವರಲ್ಲಿ ಹೈಪರೋಸ್ಮೋಲಾರ್ ಕೋಮಾ ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುತ್ತದೆ. ಮಧುಮೇಹದ ಈ ತೊಡಕು ದೀರ್ಘಕಾಲದ ನಿರ್ಜಲೀಕರಣದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ ಸಂಭವಿಸುತ್ತದೆ, ಆದರೆ ರಕ್ತದಲ್ಲಿ, ಹೆಚ್ಚಿನ ಸಕ್ಕರೆ ಅಂಶದ ಜೊತೆಗೆ, ಸೋಡಿಯಂ ಸಾಂದ್ರತೆಯು ಹೆಚ್ಚಾಗುತ್ತದೆ. ಪಾಲಿಯುರಿಯಾ ಮತ್ತು ಪಾಲಿಡಿಪ್ಸಿಯಾ ಮುಖ್ಯ ಲಕ್ಷಣಗಳಾಗಿವೆ.
ಲ್ಯಾಕ್ಟಿಕ್ ಆಸಿಡೋಸಿಸ್ ಕೋಮಾ ಸಾಮಾನ್ಯವಾಗಿ 50 ವರ್ಷ ಮತ್ತು ಅದಕ್ಕಿಂತ ಹೆಚ್ಚಿನ ವಯಸ್ಸಿನ ರೋಗಿಗಳಲ್ಲಿ ಮೂತ್ರಪಿಂಡ, ಪಿತ್ತಜನಕಾಂಗದ ವೈಫಲ್ಯ ಅಥವಾ ಹೃದಯ ಸಂಬಂಧಿ ಕಾಯಿಲೆಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ. ಈ ಸ್ಥಿತಿಯೊಂದಿಗೆ, ರಕ್ತದಲ್ಲಿ ಲ್ಯಾಕ್ಟಿಕ್ ಆಮ್ಲದ ಹೆಚ್ಚಿನ ಸಾಂದ್ರತೆಯನ್ನು ಗುರುತಿಸಲಾಗುತ್ತದೆ.
ಪ್ರಮುಖ ಚಿಹ್ನೆಗಳು ಹೈಪೊಟೆನ್ಷನ್, ಉಸಿರಾಟದ ವೈಫಲ್ಯ, ಮೂತ್ರ ವಿಸರ್ಜನೆಯ ಕೊರತೆ.
ತಡವಾದ ತೊಂದರೆಗಳು
 ದೀರ್ಘಕಾಲೀನ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ಹಿನ್ನೆಲೆಯಲ್ಲಿ, ತಡವಾದ ತೊಡಕುಗಳು ಚಿಕಿತ್ಸೆಗೆ ಅನುಕೂಲಕರವಲ್ಲ ಅಥವಾ ದೀರ್ಘಾವಧಿಯ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿರುತ್ತದೆ. ರೋಗದ ವಿಭಿನ್ನ ರೂಪಗಳೊಂದಿಗೆ, ಪರಿಣಾಮಗಳು ಸಹ ಬದಲಾಗಬಹುದು.
ದೀರ್ಘಕಾಲೀನ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ಹಿನ್ನೆಲೆಯಲ್ಲಿ, ತಡವಾದ ತೊಡಕುಗಳು ಚಿಕಿತ್ಸೆಗೆ ಅನುಕೂಲಕರವಲ್ಲ ಅಥವಾ ದೀರ್ಘಾವಧಿಯ ಚಿಕಿತ್ಸೆಯ ಅಗತ್ಯವಿರುತ್ತದೆ. ರೋಗದ ವಿಭಿನ್ನ ರೂಪಗಳೊಂದಿಗೆ, ಪರಿಣಾಮಗಳು ಸಹ ಬದಲಾಗಬಹುದು.
ಆದ್ದರಿಂದ, ಮೊದಲ ವಿಧದ ಮಧುಮೇಹ, ಡಯಾಬಿಟಿಕ್ ಫೂಟ್ ಸಿಂಡ್ರೋಮ್, ಕಣ್ಣಿನ ಪೊರೆ, ನೆಫ್ರೋಪತಿ, ರೆಟಿನೋಪತಿಯಿಂದ ಕುರುಡುತನ, ಹೃದಯ ಅಸ್ವಸ್ಥತೆಗಳು ಮತ್ತು ಹಲ್ಲಿನ ಕಾಯಿಲೆಗಳು ಹೆಚ್ಚಾಗಿ ಬೆಳೆಯುತ್ತವೆ.ಐಡಿಡಿಎಂನೊಂದಿಗೆ, ಡಯಾಬಿಟಿಕ್ ಗ್ಯಾಂಗ್ರೀನ್, ರೆಟಿನೋಪತಿ, ರೆಟಿನೋಪತಿ ಹೆಚ್ಚಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ, ಮತ್ತು ನಾಳೀಯ ಮತ್ತು ಹೃದಯ ರೋಗಶಾಸ್ತ್ರವು ಈ ರೀತಿಯ ಕಾಯಿಲೆಗೆ ವಿಶಿಷ್ಟವಾಗಿರುವುದಿಲ್ಲ.
ಮಧುಮೇಹ ರೆಟಿನೋಪತಿಯೊಂದಿಗೆ, ರೆಟಿನಾದ ರಕ್ತನಾಳಗಳು, ಅಪಧಮನಿಗಳು ಮತ್ತು ಕ್ಯಾಪಿಲ್ಲರಿಗಳು ಪರಿಣಾಮ ಬೀರುತ್ತವೆ, ಏಕೆಂದರೆ ದೀರ್ಘಕಾಲದ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾದ ಹಿನ್ನೆಲೆಯಲ್ಲಿ, ನಾಳಗಳು ಕಿರಿದಾಗುತ್ತಿವೆ, ಅದಕ್ಕಾಗಿಯೇ ಅವು ಸಾಕಷ್ಟು ರಕ್ತವನ್ನು ಪಡೆಯುವುದಿಲ್ಲ. ಪರಿಣಾಮವಾಗಿ, ಕ್ಷೀಣಗೊಳ್ಳುವ ಬದಲಾವಣೆಗಳು ಸಂಭವಿಸುತ್ತವೆ, ಮತ್ತು ಆಮ್ಲಜನಕದ ಕೊರತೆಯು ರೆಟಿನಾದಲ್ಲಿ ಲಿಪಿಡ್ಗಳು ಮತ್ತು ಕ್ಯಾಲ್ಸಿಯಂ ಲವಣಗಳನ್ನು ಡೀಬಗ್ ಮಾಡುತ್ತದೆ ಎಂಬ ಅಂಶಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಇಂತಹ ರೋಗಶಾಸ್ತ್ರೀಯ ಬದಲಾವಣೆಗಳು ಚರ್ಮವು ಮತ್ತು ಒಳನುಸುಳುವಿಕೆಗಳ ರಚನೆಗೆ ಕಾರಣವಾಗುತ್ತವೆ, ಮತ್ತು ಮಧುಮೇಹ ಉಲ್ಬಣವು ಉಲ್ಬಣಗೊಂಡರೆ, ನಂತರ ರೆಟಿನಾ ಬೇರ್ಪಡುತ್ತದೆ ಮತ್ತು ವ್ಯಕ್ತಿಯು ಕುರುಡನಾಗಬಹುದು, ಕೆಲವೊಮ್ಮೆ ಗಾಳಿಯ ರಕ್ತಸ್ರಾವ ಅಥವಾ ಗ್ಲುಕೋಮಾ ಬೆಳೆಯುತ್ತದೆ.
ಮಧುಮೇಹದಲ್ಲಿ ನರವೈಜ್ಞಾನಿಕ ತೊಡಕುಗಳು ಸಾಮಾನ್ಯವಲ್ಲ. ನರರೋಗವು ಅಪಾಯಕಾರಿ ಏಕೆಂದರೆ ಇದು ಮಧುಮೇಹ ಪಾದದ ನೋಟಕ್ಕೆ ಕೊಡುಗೆ ನೀಡುತ್ತದೆ, ಇದು ಅಂಗ ಅಂಗಚ್ utation ೇದನಕ್ಕೆ ಕಾರಣವಾಗಬಹುದು.
ಮಧುಮೇಹದಲ್ಲಿ ನರಗಳ ಹಾನಿಯ ಕಾರಣಗಳನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ಅರ್ಥಮಾಡಿಕೊಳ್ಳಲಾಗಿಲ್ಲ. ಆದರೆ ಎರಡು ಅಂಶಗಳನ್ನು ಗುರುತಿಸಲಾಗಿದೆ: ಮೊದಲನೆಯದು ಹೆಚ್ಚಿನ ಗ್ಲೂಕೋಸ್ ಎಡಿಮಾ ಮತ್ತು ನರಗಳಿಗೆ ಹಾನಿಯನ್ನುಂಟುಮಾಡುತ್ತದೆ, ಮತ್ತು ಎರಡನೆಯದು ನರ ನಾರುಗಳು ನಾಳೀಯ ಹಾನಿಯಿಂದ ಉಂಟಾಗುವ ಪೋಷಕಾಂಶಗಳ ಕೊರತೆಯಿಂದ ಬಳಲುತ್ತವೆ.
ನರವೈಜ್ಞಾನಿಕ ತೊಡಕುಗಳನ್ನು ಹೊಂದಿರುವ ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ ವಿಭಿನ್ನ ರೀತಿಯಲ್ಲಿ ಪ್ರಕಟವಾಗುತ್ತದೆ:
- ಸಂವೇದನಾ ನರರೋಗ - ಕಾಲುಗಳಲ್ಲಿ ದುರ್ಬಲಗೊಂಡ ಸಂವೇದನೆಯಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ, ಮತ್ತು ನಂತರ ತೋಳುಗಳು, ಎದೆ ಮತ್ತು ಹೊಟ್ಟೆಯಲ್ಲಿ.
- ಮೂತ್ರಜನಕಾಂಗದ ರೂಪ - ಸ್ಯಾಕ್ರಲ್ ಪ್ಲೆಕ್ಸಸ್ನ ನರಗಳು ಹಾನಿಗೊಳಗಾದಾಗ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ, ಇದು ಗಾಳಿಗುಳ್ಳೆಯ ಮತ್ತು ಮೂತ್ರನಾಳದ ಕಾರ್ಯಚಟುವಟಿಕೆಯನ್ನು ly ಣಾತ್ಮಕವಾಗಿ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ.
- ಹೃದಯರಕ್ತನಾಳದ ನರರೋಗ - ಆಗಾಗ್ಗೆ ಬಡಿತದಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ.
- ಜಠರಗರುಳಿನ ರೂಪ - ಇದು ಅನ್ನನಾಳದ ಮೂಲಕ ಆಹಾರದ ಅಂಗೀಕಾರದ ಉಲ್ಲಂಘನೆಯಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ, ಆದರೆ ಹೊಟ್ಟೆಯ ಚಲನಶೀಲತೆಯಲ್ಲಿ ವೈಫಲ್ಯವಿದೆ.
- ಚರ್ಮದ ನರರೋಗ - ಬೆವರು ಗ್ರಂಥಿಗಳಿಗೆ ಹಾನಿಯಾಗುವುದರಿಂದ ನಿರೂಪಿಸಲ್ಪಟ್ಟಿದೆ, ಇದರಿಂದಾಗಿ ಚರ್ಮವು ಒಣಗುತ್ತದೆ.
 ಮಧುಮೇಹದಲ್ಲಿನ ನರವಿಜ್ಞಾನವು ಅಪಾಯಕಾರಿ ಏಕೆಂದರೆ ಅದರ ಬೆಳವಣಿಗೆಯ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ರೋಗಿಯು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾದ ಚಿಹ್ನೆಗಳನ್ನು ಅನುಭವಿಸುವುದನ್ನು ನಿಲ್ಲಿಸುತ್ತಾನೆ. ಮತ್ತು ಇದು ಅಂಗವೈಕಲ್ಯ ಅಥವಾ ಸಾವಿಗೆ ಕಾರಣವಾಗಬಹುದು.
ಮಧುಮೇಹದಲ್ಲಿನ ನರವಿಜ್ಞಾನವು ಅಪಾಯಕಾರಿ ಏಕೆಂದರೆ ಅದರ ಬೆಳವಣಿಗೆಯ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ರೋಗಿಯು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾದ ಚಿಹ್ನೆಗಳನ್ನು ಅನುಭವಿಸುವುದನ್ನು ನಿಲ್ಲಿಸುತ್ತಾನೆ. ಮತ್ತು ಇದು ಅಂಗವೈಕಲ್ಯ ಅಥವಾ ಸಾವಿಗೆ ಕಾರಣವಾಗಬಹುದು.
ಮಧುಮೇಹ ಕೈ ಮತ್ತು ಪಾದದ ಸಿಂಡ್ರೋಮ್ ರಕ್ತನಾಳಗಳು ಮತ್ತು ಮೃದು ಅಂಗಾಂಶಗಳು, ಕೀಲುಗಳು ಮತ್ತು ಮೂಳೆಗಳ ಬಾಹ್ಯ ನರಗಳಿಗೆ ಹಾನಿಯೊಂದಿಗೆ ಸಂಭವಿಸುತ್ತದೆ. ಅಂತಹ ತೊಡಕುಗಳು ವಿಭಿನ್ನ ರೀತಿಯಲ್ಲಿ ಸಂಭವಿಸುತ್ತವೆ, ಇದು ಎಲ್ಲಾ ರೂಪವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಎಸ್ಡಿಎಸ್ನ 65% ಪ್ರಕರಣಗಳಲ್ಲಿ ನರರೋಗದ ರೂಪವು ಕಂಡುಬರುತ್ತದೆ, ಅಂಗಾಂಶಗಳಿಗೆ ಪ್ರಚೋದನೆಯನ್ನು ರವಾನಿಸದ ನರಗಳಿಗೆ ಹಾನಿಯಾಗುತ್ತದೆ. ಈ ಸಮಯದಲ್ಲಿ, ಬೆರಳುಗಳು ಮತ್ತು ಏಕೈಕ ನಡುವೆ, ಚರ್ಮವು ದಪ್ಪವಾಗುತ್ತದೆ ಮತ್ತು ಉಬ್ಬಿಕೊಳ್ಳುತ್ತದೆ, ಮತ್ತು ನಂತರ ಹುಣ್ಣುಗಳು ಅದರ ಮೇಲೆ ರೂಪುಗೊಳ್ಳುತ್ತವೆ.
ಇದಲ್ಲದೆ, ಕಾಲು ells ದಿಕೊಳ್ಳುತ್ತದೆ ಮತ್ತು ಬಿಸಿಯಾಗುತ್ತದೆ. ಮತ್ತು ಕೀಲಿನ ಮತ್ತು ಮೂಳೆ ಅಂಗಾಂಶಗಳಿಗೆ ಹಾನಿಯಾಗುವುದರಿಂದ, ಸ್ವಾಭಾವಿಕ ಮುರಿತದ ಅಪಾಯವು ಗಮನಾರ್ಹವಾಗಿ ಹೆಚ್ಚಾಗುತ್ತದೆ.
ಪಾದದ ದೊಡ್ಡ ನಾಳಗಳಲ್ಲಿ ರಕ್ತದ ಹರಿವು ಸರಿಯಾಗಿ ಇಲ್ಲದಿರುವುದರಿಂದ ರಕ್ತಕೊರತೆಯ ರೂಪವು ಬೆಳೆಯುತ್ತದೆ. ಈ ನರವೈಜ್ಞಾನಿಕ ಅಸ್ವಸ್ಥತೆಯು ಕಾಲು ತಣ್ಣಗಾಗಲು ಕಾರಣವಾಗುತ್ತದೆ, ಸೈನೋಟಿಕ್ ಆಗುತ್ತದೆ, ಮಸುಕಾದ ಮತ್ತು ನೋವಿನ ಹುಣ್ಣುಗಳು ಅದರ ಮೇಲೆ ರೂಪುಗೊಳ್ಳುತ್ತವೆ.
ಮಧುಮೇಹದಲ್ಲಿ ನೆಫ್ರೋಪತಿಯ ಹರಡುವಿಕೆಯು ಸಾಕಷ್ಟು ಹೆಚ್ಚಾಗಿದೆ (ಸುಮಾರು 30%). ಈ ತೊಡಕು ಅಪಾಯಕಾರಿ, ಅದು ಪ್ರಗತಿಯ ಹಂತಕ್ಕಿಂತ ಮೊದಲೇ ಪತ್ತೆಯಾಗದಿದ್ದಲ್ಲಿ, ಅದು ಮೂತ್ರಪಿಂಡದ ವೈಫಲ್ಯದ ಬೆಳವಣಿಗೆಯೊಂದಿಗೆ ಕೊನೆಗೊಳ್ಳುತ್ತದೆ.
ಟೈಪ್ 1 ಅಥವಾ ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನಲ್ಲಿ, ಮೂತ್ರಪಿಂಡದ ಹಾನಿ ವಿಭಿನ್ನವಾಗಿರುತ್ತದೆ. ಆದ್ದರಿಂದ, ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ ರೂಪದೊಂದಿಗೆ, ರೋಗವು ತೀವ್ರವಾಗಿ ಮತ್ತು ಹೆಚ್ಚಾಗಿ ಚಿಕ್ಕ ವಯಸ್ಸಿನಲ್ಲಿ ಬೆಳೆಯುತ್ತದೆ.
ಆರಂಭಿಕ ಹಂತದಲ್ಲಿ, ಮಧುಮೇಹದ ಇಂತಹ ತೊಡಕು ಎದ್ದುಕಾಣುವ ಲಕ್ಷಣಗಳಿಲ್ಲದೆ ಆಗಾಗ್ಗೆ ಸಂಭವಿಸುತ್ತದೆ, ಆದರೆ ಕೆಲವು ರೋಗಿಗಳು ಇನ್ನೂ ಈ ರೀತಿಯ ರೋಗಲಕ್ಷಣಗಳನ್ನು ಅನುಭವಿಸಬಹುದು:
- ಅರೆನಿದ್ರಾವಸ್ಥೆ
- .ತ
- ಸೆಳೆತ
- ಹೃದಯ ವೈಫಲ್ಯ
- ತೂಕ ಹೆಚ್ಚಾಗುವುದು
- ಚರ್ಮದ ಶುಷ್ಕತೆ ಮತ್ತು ತುರಿಕೆ.
ನೆಫ್ರೋಪತಿಯ ಮತ್ತೊಂದು ನಿರ್ದಿಷ್ಟ ಅಭಿವ್ಯಕ್ತಿ ಮೂತ್ರದಲ್ಲಿ ರಕ್ತದ ಉಪಸ್ಥಿತಿ. ಆದಾಗ್ಯೂ, ಈ ರೋಗಲಕ್ಷಣವು ಆಗಾಗ್ಗೆ ಸಂಭವಿಸುವುದಿಲ್ಲ.
ರೋಗವು ಮುಂದುವರಿದಾಗ, ಮೂತ್ರಪಿಂಡಗಳು ರಕ್ತದಿಂದ ವಿಷವನ್ನು ಹೊರಹಾಕುವುದನ್ನು ನಿಲ್ಲಿಸುತ್ತವೆ, ಮತ್ತು ಅವು ದೇಹದಲ್ಲಿ ಸಂಗ್ರಹಗೊಳ್ಳಲು ಪ್ರಾರಂಭಿಸುತ್ತವೆ, ಕ್ರಮೇಣ ಅದನ್ನು ವಿಷಪೂರಿತಗೊಳಿಸುತ್ತವೆ. ಯುರೇಮಿಯಾ ಹೆಚ್ಚಾಗಿ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ ಮತ್ತು ಗೊಂದಲದಿಂದ ಕೂಡಿರುತ್ತದೆ.
ನೆಫ್ರೋಪತಿಯ ಪ್ರಮುಖ ಚಿಹ್ನೆ ಮೂತ್ರದಲ್ಲಿ ಪ್ರೋಟೀನ್ ಇರುವುದು, ಆದ್ದರಿಂದ ಎಲ್ಲಾ ಮಧುಮೇಹಿಗಳು ವರ್ಷಕ್ಕೊಮ್ಮೆಯಾದರೂ ಮೂತ್ರ ಪರೀಕ್ಷೆಯನ್ನು ಮಾಡಬೇಕಾಗುತ್ತದೆ. ಡಯಾಲಿಸಿಸ್ ಅಥವಾ ಮೂತ್ರಪಿಂಡ ಕಸಿ ಇಲ್ಲದೆ ರೋಗಿಯು ಬದುಕಲು ಸಾಧ್ಯವಾಗದಿದ್ದಾಗ, ಇಂತಹ ತೊಡಕಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲು ವಿಫಲವಾದರೆ ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಮಧುಮೇಹದ ಹೃದಯ ಮತ್ತು ನಾಳೀಯ ತೊಂದರೆಗಳು ಸಹ ಸಾಮಾನ್ಯವಲ್ಲ. ಅಂತಹ ರೋಗಶಾಸ್ತ್ರದ ಸಾಮಾನ್ಯ ಕಾರಣವೆಂದರೆ ಹೃದಯವನ್ನು ಪೋಷಿಸುವ ಪರಿಧಮನಿಯ ಅಪಧಮನಿ ಕಾಠಿಣ್ಯ. ನಾಳೀಯ ಗೋಡೆಗಳ ಮೇಲೆ ಕೊಲೆಸ್ಟ್ರಾಲ್ ಸಂಗ್ರಹವಾದಾಗ ಈ ರೋಗ ಸಂಭವಿಸುತ್ತದೆ, ಇದು ಹೃದಯಾಘಾತ ಅಥವಾ ಪಾರ್ಶ್ವವಾಯುವಿಗೆ ಕಾರಣವಾಗಬಹುದು.
ಮಧುಮೇಹಿಗಳು ಹೃದಯ ವೈಫಲ್ಯಕ್ಕೆ ಹೆಚ್ಚು ಒಳಗಾಗುತ್ತಾರೆ. ಅವಳ ಲಕ್ಷಣಗಳು ಉಸಿರಾಟದ ತೊಂದರೆ, ಆರೋಹಣಗಳು ಮತ್ತು ಕಾಲುಗಳ elling ತ.
ಇದಲ್ಲದೆ, ಮಧುಮೇಹ ಹೊಂದಿರುವ ಜನರಲ್ಲಿ, ಅಪಧಮನಿಯ ಅಧಿಕ ರಕ್ತದೊತ್ತಡವು ಆಗಾಗ್ಗೆ ಸಂಭವಿಸುವ ಒಂದು ತೊಡಕು.
ಇದು ಅಪಾಯಕಾರಿ ಏಕೆಂದರೆ ಇದು ರೆಟಿನೋಪತಿ, ನೆಫ್ರೋಪತಿ ಮತ್ತು ಹೃದಯ ವೈಫಲ್ಯ ಸೇರಿದಂತೆ ಇತರ ತೊಡಕುಗಳ ಅಪಾಯವನ್ನು ಗಮನಾರ್ಹವಾಗಿ ಹೆಚ್ಚಿಸುತ್ತದೆ.
ಮಧುಮೇಹ ತೊಡಕುಗಳ ತಡೆಗಟ್ಟುವಿಕೆ ಮತ್ತು ಚಿಕಿತ್ಸೆ
 ಆರಂಭಿಕ ಮತ್ತು ತಡವಾದ ತೊಡಕುಗಳನ್ನು ವಿವಿಧ ರೀತಿಯಲ್ಲಿ ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ. ಆದ್ದರಿಂದ, ಆರಂಭಿಕ ಹಂತದಲ್ಲಿ ಉದ್ಭವಿಸುವ ಮಧುಮೇಹ ಸಮಸ್ಯೆಗಳ ಸಂಭವವನ್ನು ಕಡಿಮೆ ಮಾಡಲು, ಗ್ಲೈಸೆಮಿಯಾ ಮಟ್ಟವನ್ನು ನಿಯಮಿತವಾಗಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು ಅವಶ್ಯಕ, ಮತ್ತು ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಅಥವಾ ಹೈಪರ್ ಗ್ಲೈಸೆಮಿಕ್ ಸ್ಥಿತಿಯ ಬೆಳವಣಿಗೆಯ ಸಂದರ್ಭದಲ್ಲಿ, ಸಮಯಕ್ಕೆ ತಕ್ಕಂತೆ ವೈದ್ಯಕೀಯ ಕ್ರಮಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಿ.
ಆರಂಭಿಕ ಮತ್ತು ತಡವಾದ ತೊಡಕುಗಳನ್ನು ವಿವಿಧ ರೀತಿಯಲ್ಲಿ ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ. ಆದ್ದರಿಂದ, ಆರಂಭಿಕ ಹಂತದಲ್ಲಿ ಉದ್ಭವಿಸುವ ಮಧುಮೇಹ ಸಮಸ್ಯೆಗಳ ಸಂಭವವನ್ನು ಕಡಿಮೆ ಮಾಡಲು, ಗ್ಲೈಸೆಮಿಯಾ ಮಟ್ಟವನ್ನು ನಿಯಮಿತವಾಗಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು ಅವಶ್ಯಕ, ಮತ್ತು ಹೈಪೊಗ್ಲಿಸಿಮಿಕ್ ಅಥವಾ ಹೈಪರ್ ಗ್ಲೈಸೆಮಿಕ್ ಸ್ಥಿತಿಯ ಬೆಳವಣಿಗೆಯ ಸಂದರ್ಭದಲ್ಲಿ, ಸಮಯಕ್ಕೆ ತಕ್ಕಂತೆ ವೈದ್ಯಕೀಯ ಕ್ರಮಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಿ.
ಟೈಪ್ 1 ಮಧುಮೇಹದ ತೊಂದರೆಗಳಿಗೆ ಚಿಕಿತ್ಸೆಯು ಮೂರು ಚಿಕಿತ್ಸಾ ಅಂಶಗಳನ್ನು ಆಧರಿಸಿದೆ. ಮೊದಲನೆಯದಾಗಿ, ಗ್ಲೂಕೋಸ್ ಮಟ್ಟವನ್ನು ನಿಯಂತ್ರಿಸುವುದು ಅವಶ್ಯಕ, ಅದು 4.4 ರಿಂದ 7 ಎಂಎಂಒಎಲ್ / ಲೀ ವರೆಗೆ ಇರಬೇಕು. ಈ ನಿಟ್ಟಿನಲ್ಲಿ, ಅವರು ಸಕ್ಕರೆ ಕಡಿಮೆ ಮಾಡುವ drugs ಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುತ್ತಾರೆ ಅಥವಾ ಮಧುಮೇಹಕ್ಕೆ ಇನ್ಸುಲಿನ್ ಚಿಕಿತ್ಸೆಯನ್ನು ಬಳಸುತ್ತಾರೆ.
ಇನ್ಸುಲಿನ್ ಕೊರತೆಯಿಂದ ತೊಂದರೆಗೊಳಗಾದ ಚಯಾಪಚಯ ಪ್ರಕ್ರಿಯೆಗಳಿಗೆ ಸರಿದೂಗಿಸುವುದು ಸಹ ಮುಖ್ಯವಾಗಿದೆ. ಆದ್ದರಿಂದ, ರೋಗಿಗಳಿಗೆ ಆಲ್ಫಾ-ಲಿಪೊಯಿಕ್ ಆಮ್ಲ drugs ಷಧಗಳು ಮತ್ತು ನಾಳೀಯ .ಷಧಿಗಳನ್ನು ಸೂಚಿಸಲಾಗುತ್ತದೆ. ಮತ್ತು ಹೆಚ್ಚಿನ ಅಪಧಮನಿಕಾಠಿಣ್ಯದ ಸಂದರ್ಭದಲ್ಲಿ, ಕೊಲೆಸ್ಟ್ರಾಲ್ ಅನ್ನು ಕಡಿಮೆ ಮಾಡುವ drugs ಷಧಿಗಳನ್ನು ವೈದ್ಯರು ಸೂಚಿಸುತ್ತಾರೆ (ಫೈಬ್ರೇಟ್, ಸ್ಟ್ಯಾಟಿನ್).
ಇದಲ್ಲದೆ, ಪ್ರತಿ ನಿರ್ದಿಷ್ಟ ತೊಡಕುಗಳಿಗೆ ಚಿಕಿತ್ಸೆ ನೀಡಲಾಗುತ್ತದೆ. ಆದ್ದರಿಂದ, ಆರಂಭಿಕ ರೆಟಿನೋಪತಿಯೊಂದಿಗೆ, ರೆಟಿನಾದ ಲೇಸರ್ ಫೋಟೊಕೊಆಗ್ಯುಲೇಷನ್ ಅಥವಾ ಗಾಜಿನ ದೇಹವನ್ನು ತೆಗೆಯುವುದು (ವಿಟ್ರೆಕ್ಟೊಮಿ) ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ನೆಫ್ರೋಪತಿಯ ಸಂದರ್ಭದಲ್ಲಿ, ಅಧಿಕ ರಕ್ತದೊತ್ತಡದ ations ಷಧಿಗಳನ್ನು ಬಳಸಲಾಗುತ್ತದೆ, ಮತ್ತು ರೋಗಿಯು ವಿಶೇಷ ಆಹಾರವನ್ನು ಅನುಸರಿಸಬೇಕು. ಮೂತ್ರಪಿಂಡ ವೈಫಲ್ಯದ ದೀರ್ಘಕಾಲದ ರೂಪದಲ್ಲಿ, ಹಿಮೋಡಯಾಲಿಸಿಸ್ ಅಥವಾ ಮೂತ್ರಪಿಂಡ ಕಸಿ ಮಾಡುವಿಕೆಯನ್ನು ಮಾಡಬಹುದು.
ನರ ಹಾನಿಯೊಂದಿಗೆ ಮಧುಮೇಹ ಸಮಸ್ಯೆಗಳ ಚಿಕಿತ್ಸೆಯು ಬಿ ಜೀವಸತ್ವಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದನ್ನು ಒಳಗೊಂಡಿರುತ್ತದೆ.ಈ drugs ಷಧಿಗಳು ಸ್ನಾಯುಗಳಲ್ಲಿ ನರಗಳ ವಹನವನ್ನು ಸುಧಾರಿಸುತ್ತದೆ. ಕಾರ್ಬಮಾಜೆಪೈನ್, ಪ್ರಿಗಬಾಲಿನ್ ಅಥವಾ ಗ್ಯಾಬೊಪೆಂಟಿನ್ ನಂತಹ ಸ್ನಾಯು ಸಡಿಲಗೊಳಿಸುವ ಸಾಧನಗಳನ್ನು ಸಹ ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಮಧುಮೇಹ ಕಾಲು ಸಿಂಡ್ರೋಮ್ನ ಸಂದರ್ಭದಲ್ಲಿ, ಈ ಕೆಳಗಿನ ಚಟುವಟಿಕೆಗಳನ್ನು ನಡೆಸಲಾಗುತ್ತದೆ:
- ಡೋಸ್ಡ್ ದೈಹಿಕ ಚಟುವಟಿಕೆ,
- ಪ್ರತಿಜೀವಕ ಚಿಕಿತ್ಸೆ
- ವಿಶೇಷ ಬೂಟುಗಳನ್ನು ಧರಿಸಿ
- ಗಾಯಗಳ ಚಿಕಿತ್ಸೆ.
ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನ ತೊಡಕುಗಳ ತಡೆಗಟ್ಟುವಿಕೆ ರಕ್ತದಲ್ಲಿನ ಗ್ಲೈಕೇಟೆಡ್ ಹಿಮೋಗ್ಲೋಬಿನ್ ಮತ್ತು ಗ್ಲೂಕೋಸ್ ಅನ್ನು ವ್ಯವಸ್ಥಿತವಾಗಿ ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು.
ರಕ್ತದೊತ್ತಡವನ್ನು ಮೇಲ್ವಿಚಾರಣೆ ಮಾಡುವುದು ಸಹ ಮುಖ್ಯವಾಗಿದೆ, ಅದು 130/80 ಎಂಎಂ ಎಚ್ಜಿಗಿಂತ ಹೆಚ್ಚಿರಬಾರದು.
ಇನ್ನೂ, ಮಧುಮೇಹವನ್ನು ಅನೇಕ ತೊಡಕುಗಳೊಂದಿಗೆ ಅಭಿವೃದ್ಧಿಪಡಿಸದಿರಲು, ದಿನನಿತ್ಯದ ಅಧ್ಯಯನಗಳನ್ನು ನಡೆಸುವುದು ಅವಶ್ಯಕ. ರಕ್ತನಾಳಗಳ ಡಾಪ್ಲೆರೋಗ್ರಫಿ, ಮೂತ್ರದ ವಿಶ್ಲೇಷಣೆ, ರಕ್ತ, ಫಂಡಸ್ನ ಪರೀಕ್ಷೆ ಇವುಗಳಲ್ಲಿ ಸೇರಿವೆ. ನರವಿಜ್ಞಾನಿ, ಹೃದ್ರೋಗ ತಜ್ಞರು ಮತ್ತು ನಾಳೀಯ ಶಸ್ತ್ರಚಿಕಿತ್ಸಕರ ಸಮಾಲೋಚನೆಯನ್ನು ಸಹ ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ರಕ್ತವನ್ನು ದುರ್ಬಲಗೊಳಿಸಲು ಮತ್ತು ಹೃದಯ ಸಮಸ್ಯೆಗಳನ್ನು ತಡೆಯಲು, ನೀವು ಪ್ರತಿದಿನ ಆಸ್ಪಿರಿನ್ ತೆಗೆದುಕೊಳ್ಳಬೇಕು. ಇದಲ್ಲದೆ, ರೋಗಿಗಳಿಗೆ ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ಗೆ ಭೌತಚಿಕಿತ್ಸೆಯ ವ್ಯಾಯಾಮ ಮತ್ತು ವಿಶೇಷ ಆಹಾರ ಪದ್ಧತಿ, ಕೆಟ್ಟ ಅಭ್ಯಾಸಗಳನ್ನು ತಿರಸ್ಕರಿಸುವುದು ತೋರಿಸಲಾಗಿದೆ.
ಈ ಲೇಖನದ ವೀಡಿಯೊ ಮಧುಮೇಹದ ತೊಂದರೆಗಳ ಬಗ್ಗೆ ಹೇಳುತ್ತದೆ.
ಮಧುಮೇಹದಲ್ಲಿ ತೊಂದರೆಗಳು ಏಕೆ ಬೆಳೆಯುತ್ತವೆ
ಸಹವರ್ತಿ ಕಾಯಿಲೆಗಳ ಗೋಚರಿಸುವಿಕೆಯ ಕಾರಣಗಳು ರೋಗದ ಪ್ರಕಾರವನ್ನು ಅವಲಂಬಿಸಿರುತ್ತದೆ. ಟೈಪ್ I ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ನಲ್ಲಿ, ರೋಗಿಯು ಇನ್ಸುಲಿನ್ ಅನ್ನು ಸಮಯೋಚಿತವಾಗಿ ನೀಡದಿದ್ದಾಗ ತೊಡಕುಗಳು ಬೆಳೆಯುತ್ತವೆ.
ತೊಡಕುಗಳ ಅಭಿವೃದ್ಧಿಯ ಕಾರ್ಯವಿಧಾನ:
- ರಕ್ತದಲ್ಲಿನ ಇನ್ಸುಲಿನ್ ಪ್ರಮಾಣವು ಕಡಿಮೆಯಾಗುತ್ತದೆ ಮತ್ತು ಗ್ಲೂಕೋಸ್ ಹೆಚ್ಚಾಗುತ್ತದೆ.
- ಬಾಯಾರಿಕೆ, ಪಾಲಿಯುರಿಯಾ (ಮೂತ್ರದ ಪ್ರಮಾಣ ಹೆಚ್ಚಾಗಿದೆ) ಎಂಬ ಬಲವಾದ ಭಾವನೆ ಇದೆ.
- ಬೃಹತ್ ಲಿಪೊಲಿಸಿಸ್ (ಕೊಬ್ಬಿನ ಸ್ಥಗಿತ) ದಿಂದ ರಕ್ತದಲ್ಲಿನ ಕೊಬ್ಬಿನಾಮ್ಲಗಳ ಸಾಂದ್ರತೆಯು ಹೆಚ್ಚಾಗುತ್ತದೆ.
- ಎಲ್ಲಾ ಅನಾಬೊಲಿಕ್ ಪ್ರಕ್ರಿಯೆಗಳು ನಿಧಾನವಾಗುತ್ತವೆ, ಕೀಟೋನ್ ದೇಹಗಳ ವಿಘಟನೆಯನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಲು ಅಂಗಾಂಶಗಳಿಗೆ ಇನ್ನು ಮುಂದೆ ಸಾಧ್ಯವಾಗುವುದಿಲ್ಲ (ಪಿತ್ತಜನಕಾಂಗದಲ್ಲಿ ರೂಪುಗೊಂಡ ಅಸಿಟೋನ್).
- ದೇಹದ ಮಾದಕತೆ ಇದೆ.
ಟೈಪ್ II ಡಯಾಬಿಟಿಸ್ ಮೆಲ್ಲಿಟಸ್ (ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತವಲ್ಲದ) ದೊಂದಿಗೆ, ರೋಗಿಗಳು ಆಹಾರವನ್ನು ಅನುಸರಿಸಲು ಬಯಸುವುದಿಲ್ಲ ಮತ್ತು ಸಕ್ಕರೆ ಕಡಿಮೆ ಮಾಡುವ .ಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವುದಿಲ್ಲ ಎಂಬ ಕಾರಣದಿಂದಾಗಿ ಸಮಸ್ಯೆಗಳು ಉದ್ಭವಿಸುತ್ತವೆ. ದೀರ್ಘಕಾಲದ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ (ರಕ್ತದಲ್ಲಿನ ಸಕ್ಕರೆಯ ಅಧಿಕ) ಮತ್ತು ಇನ್ಸುಲಿನ್ ಪ್ರತಿರೋಧ (ಇನ್ಸುಲಿನ್ ಕ್ರಿಯೆಗೆ ಇನ್ಸುಲಿನ್-ಅವಲಂಬಿತ ಕೋಶಗಳ ಕಡಿಮೆ ಸಂವೇದನೆ) ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಪೋಷಣೆಯ ತಿದ್ದುಪಡಿ ಕಡ್ಡಾಯವಾಗಿದೆ.
ಟೈಪ್ 2 ಮಧುಮೇಹದ ತೊಂದರೆಗಳು ಈ ಕೆಳಗಿನಂತೆ ಉದ್ಭವಿಸುತ್ತವೆ:
- ರಕ್ತದಲ್ಲಿನ ಗ್ಲೂಕೋಸ್ ಮಟ್ಟ ಕ್ರಮೇಣ ಹೆಚ್ಚಾಗುತ್ತದೆ.
- ಸಕ್ಕರೆಯ ಅಧಿಕದಿಂದಾಗಿ, ಆಂತರಿಕ ಅಂಗಗಳ ಕೆಲಸವು ಕ್ಷೀಣಿಸಲು ಪ್ರಾರಂಭಿಸುತ್ತದೆ.
- ಅಂತರ್ಜೀವಕೋಶದ ಹೈಪರ್ಗ್ಲೈಸೀಮಿಯಾ ಬೆಳವಣಿಗೆಯಾಗುತ್ತದೆ, ಇದು ಗ್ಲೂಕೋಸ್ ನ್ಯೂರೋಟಾಕ್ಸಿಸಿಟಿ (ನರಮಂಡಲದ ಅಪಸಾಮಾನ್ಯ ಕ್ರಿಯೆ) ಮತ್ತು ಇತರ ಕಾಯಿಲೆಗಳಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ.

ತೊಡಕುಗಳ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುವ ಅಂಶಗಳು
ಯಾವುದೇ ಕಾರಣಕ್ಕೂ ರೋಗಿಯ ಸ್ಥಿತಿ ವಿರಳವಾಗಿ ಹದಗೆಡುತ್ತದೆ. ಮಧುಮೇಹ ಸಮಸ್ಯೆಗಳ ಅಪಾಯವನ್ನು ಹೆಚ್ಚಿಸುವ ಅಂಶಗಳು:
- ಆನುವಂಶಿಕ ಪ್ರವೃತ್ತಿ. ಅವನ ಹೆತ್ತವರಲ್ಲಿ ಒಬ್ಬರು ತೀವ್ರ ಮಧುಮೇಹದಿಂದ ಬಳಲುತ್ತಿದ್ದರೆ ರೋಗಿಯಲ್ಲಿ ತೊಂದರೆಗಳನ್ನು ಉಂಟುಮಾಡುವ ಅಪಾಯವು 5-6 ಪಟ್ಟು ಹೆಚ್ಚಾಗುತ್ತದೆ.
- ಹೆಚ್ಚುವರಿ ತೂಕ. ಟೈಪ್ 2 ಕಾಯಿಲೆಗೆ ಇದು ವಿಶೇಷವಾಗಿ ಅಪಾಯಕಾರಿ. ಆಹಾರದ ನಿಯಮಿತ ಉಲ್ಲಂಘನೆಯು ದೇಹದ ಕೊಬ್ಬಿನ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ನಿರ್ದಿಷ್ಟ ಸೆಲ್ಯುಲಾರ್ ಗ್ರಾಹಕಗಳು ಇನ್ನು ಮುಂದೆ ಇನ್ಸುಲಿನ್ನೊಂದಿಗೆ ಸಕ್ರಿಯವಾಗಿ ಸಂವಹನ ನಡೆಸಲು ಸಾಧ್ಯವಿಲ್ಲ, ಮತ್ತು ಕಾಲಾನಂತರದಲ್ಲಿ ಅಂಗಾಂಶಗಳಲ್ಲಿ ಅವುಗಳ ಸಂಖ್ಯೆ ಕಡಿಮೆಯಾಗುತ್ತದೆ.
- ಮದ್ಯಪಾನ. ಎಲ್ಲಾ ರೀತಿಯ ಮಧುಮೇಹ ಇರುವವರು ಮದ್ಯವನ್ನು ತ್ಯಜಿಸಬೇಕಾಗುತ್ತದೆ. ಇದು ಹೈಪೊಗ್ಲಿಸಿಮಿಯಾವನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ, ನಾಳೀಯ ನಾದವನ್ನು ಕಡಿಮೆ ಮಾಡುತ್ತದೆ.
- ಆಹಾರಕ್ರಮದಲ್ಲಿ ವಿಫಲತೆ. ಟೈಪ್ 2 ಡಯಾಬಿಟಿಸ್ನೊಂದಿಗೆ, ಸಿಹಿ ಹಣ್ಣುಗಳು ಮತ್ತು ವೇಗದ ಕಾರ್ಬೋಹೈಡ್ರೇಟ್ಗಳು ಮತ್ತು ಟ್ರಾನ್ಸ್ ಕೊಬ್ಬುಗಳನ್ನು (ಐಸ್ ಕ್ರೀಮ್, ಚಾಕೊಲೇಟ್, ಮಾರ್ಗರೀನ್, ಇತ್ಯಾದಿ) ಹೊಂದಿರುವ ಆಹಾರವನ್ನು ಸೇವಿಸುವುದನ್ನು ನಿಷೇಧಿಸಲಾಗಿದೆ. ಯಾವುದೇ ರೀತಿಯ ಕಾಯಿಲೆಯೊಂದಿಗೆ, ನೀವು ತ್ವರಿತ ಆಹಾರವನ್ನು ತಿನ್ನಲು ಸಾಧ್ಯವಿಲ್ಲ. “ಇನ್ಸುಲಿನ್” ಮಧುಮೇಹಿಗಳು ಆಹಾರದಿಂದ ಸಿಹಿತಿಂಡಿಗಳನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ತೊಡೆದುಹಾಕಬೇಕು. ಆಹಾರವನ್ನು ಅನುಸರಿಸದಿದ್ದರೆ, ಸಕ್ಕರೆ ಮಟ್ಟವು ಹೆಚ್ಚಾಗುತ್ತದೆ ಮತ್ತು ತೀವ್ರವಾಗಿ ಕುಸಿಯುತ್ತದೆ.
- ದೈಹಿಕ ಚಟುವಟಿಕೆಯ ಕೊರತೆ. ವ್ಯಾಯಾಮ ಮತ್ತು ಭೌತಚಿಕಿತ್ಸೆಯ ನಿರ್ಲಕ್ಷ್ಯವು ಚಯಾಪಚಯ ಕ್ರಿಯೆಯಲ್ಲಿ ನಿಧಾನಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ. ಕೊಳೆತ ಉತ್ಪನ್ನಗಳು ದೇಹದಲ್ಲಿ ತುಂಬಾ ಉದ್ದವಾಗಿದೆ ಮತ್ತು ಅದನ್ನು ವಿಷಪೂರಿತಗೊಳಿಸುತ್ತವೆ.
- ದೀರ್ಘಕಾಲದ ಹೃದಯರಕ್ತನಾಳದ ಕಾಯಿಲೆ. ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಪರಿಧಮನಿಯ ಹೃದಯ ಕಾಯಿಲೆ, ಅಪಧಮನಿ ಕಾಠಿಣ್ಯದಿಂದ, ಅಂಗಾಂಶಗಳಿಗೆ ಇನ್ಸುಲಿನ್ಗೆ ಒಳಗಾಗುವ ಸಾಧ್ಯತೆ ಕಡಿಮೆಯಾಗುತ್ತದೆ.
- ಒತ್ತಡ, ಬಲವಾದ ಮಾನಸಿಕ-ಭಾವನಾತ್ಮಕ ಒತ್ತಡ. ಅಡ್ರಿನಾಲಿನ್, ನೊರಾಡ್ರಿನಾಲಿನ್, ಗ್ಲುಕೊಕಾರ್ಟಿಕಾಯ್ಡ್ಗಳು ಮೇದೋಜ್ಜೀರಕ ಗ್ರಂಥಿಯ ಕಾರ್ಯ ಮತ್ತು ಇನ್ಸುಲಿನ್ ಉತ್ಪಾದನೆಯನ್ನು ಪ್ರತಿಕೂಲವಾಗಿ ಪರಿಣಾಮ ಬೀರುತ್ತವೆ.
- ಗರ್ಭಧಾರಣೆ ಹಾರ್ಮೋನುಗಳ ಸಕ್ರಿಯ ಉತ್ಪಾದನೆಯಿಂದಾಗಿ ಸ್ತ್ರೀ ದೇಹದ ಅಂಗಾಂಶಗಳು ತಮ್ಮದೇ ಆದ ಇನ್ಸುಲಿನ್ ಅನ್ನು ಹೀರಿಕೊಳ್ಳುತ್ತವೆ.